- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Гранулематоз Вегенера презентация
Содержание
- 1. Гранулематоз Вегенера
- 2. Гранулематоз Вегенера -гигантоклеточный гранулематозно-некротический системный васкулит с
- 5. Образуются ЦИК с фиксацией их в
- 6. Характеризуется триадой: Поражение верхних дыхательных
- 7. Классификация Выделяют 2 формы: локализованную и генерализованную.
- 8. Поражение верхних дыхательных путей выявляется у 90%
- 9. Поражение легких наблюдается у 80%
- 10. У 2/3 больных развивается быстро прогрессирующий гломерулонефрит:
- 11. Поражение других органов и систем при ГВ
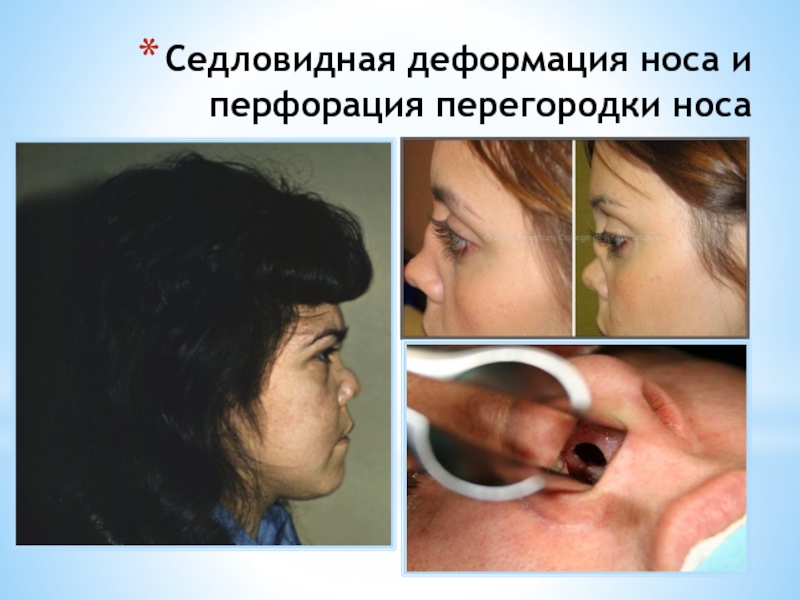
- 12. Седловидная деформация носа и перфорация перегородки носа
- 13. Рентгендиагностика Рентгенологическое исследование придаточных пазух
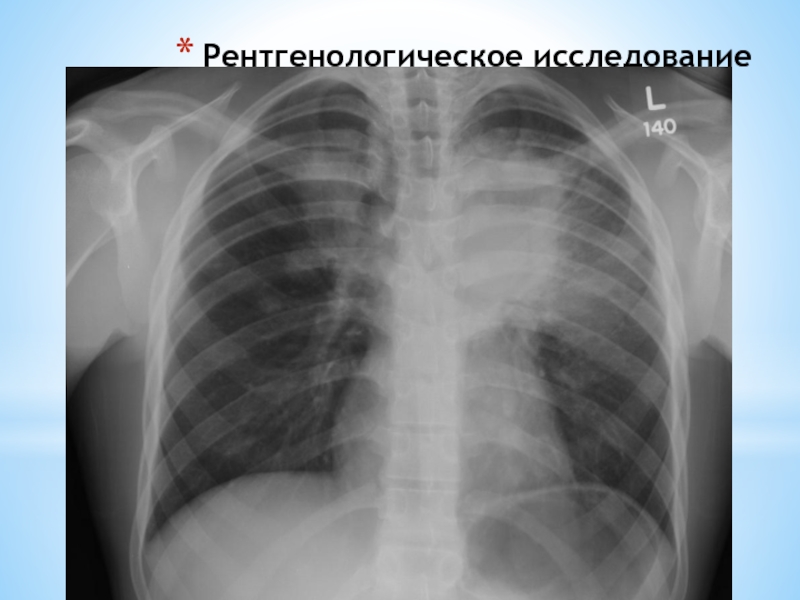
- 14. Рентгенологическое исследование
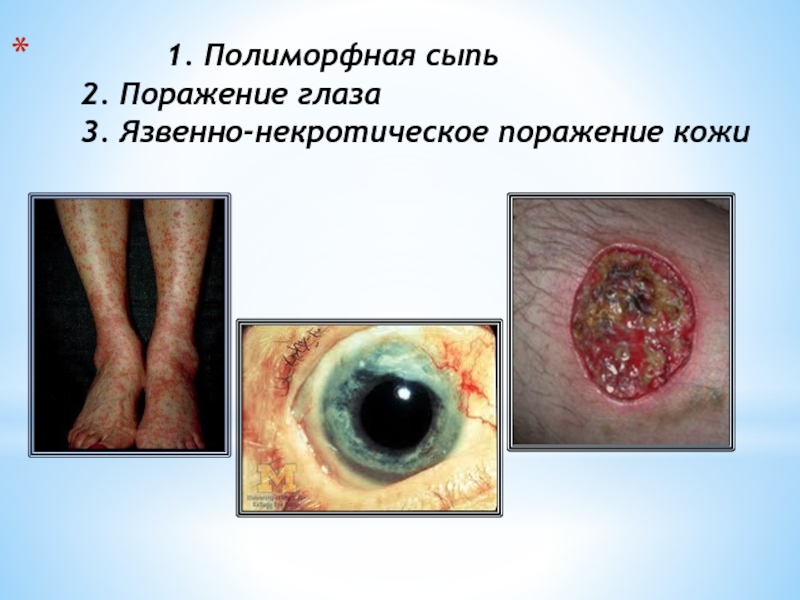
- 15. 1. Полиморфная
- 16. Лабораторные исследования нормохромная анемия, тромбоцитоз, нейтрофильный
- 17. Повышение уровня ANCA определяется
- 18. Критерии диагноза
- 19. Биопсия и гистологические исследования биопсия и гистологическое
- 20. Лечение Базисной терапией для лечения ГВ являются
- 21. Наиболее эффективно применение ЦФ в виде пульс
- 22. Кортикостероиды применяются исключительно в составе комбинированной терапии
- 23. Плазмаферез и гемосорбция рекомендуются при острых формах
- 24. Ко-тримоксазол( бисептол) (сульфаметоксазол 400 мг и триметоприм
- 25. Синдром Гудпасчера
- 26. Определение Синдром Гудпасчера (геморрагический легочно-почечный синдром)
- 27. Эпидемиология Распространенность заболевания – 0,5 на 1
- 28. Этиология До настоящего времени не известна Предполагается
- 29. Патогенез Основная теория патогенеза – аутоиммунная
- 30. Патогенез Продуцируемые аутоантитела связываются с антигеном мембран
- 31. Патоморфология Преимущественное поражение микроциркуляторного русла почек и
- 32. Клиническая картина В большинстве случаев заболевание развивается
- 33. Объективный статус При осмотре – резкая бледность
- 34. Лабораторные и инструментальные исследования Умеренный лейкоцитоз уже
- 35. Гистологическое и иммунологическое исследование биоптатов Характерные для
- 36. Диагностические критерии При постановке диагноза синдрома Гудпасчера
- 37. Дифференциальный диагноз Синдром Гудпасчера приходится дифференцировать с
- 38. Лечение Кортикостероиды в больших дозах (преднизолон
- 39. Течение и прогноз Типичный вариант течения
- 40. Спасибо за внимание!
Слайд 2Гранулематоз Вегенера -гигантоклеточный гранулематозно-некротический системный васкулит с выборочным поражением верхних и
Этиология заболевания неизвестна!
Как пусковой механизм имеют значение:
хронические инфекции носоглотки;
микробный или вирусный фактор (ОРВИ, переохлаждения, вакцинации, антибиотикотерапии, туберкулез)
Слайд 3
Эпидемиология
Ежегодно выявляется 8 случаев на 1000000.
ГВ развивается у лиц среднего возраста (35–45 лет), чаще мужчины( в 2 раза)
Дети болеют редко.
В основном представители европейской расы.
Предполагается участие вирусов (ЦМВ, вируса
Эпштейна–Барр). Выявлена связь рецидивов с
персистенцией Staphylococcus aureus в
носоглотке.
Слайд 4
Нарушения иммунитета, клеточного и гуморального
Образование антинейтрофильных цитоплазматических аутоантител (АНЦА): против протеиназы-3(ПР3) – сериновая протеаза компонент первичных гранул нейтрофилов и моноцитов( ПР3 –АНЦА)
Образование гранулем связывают с нарушением клеточного иммунитета. Образование гранулем является характерным для ГВ
В крови повышается: содержание сывороточных и секреторных иммуноглобулинов, циркулирующих иммунных комплексов (ЦИК), может определяться ревматоидный фактор.
Слайд 5 Образуются ЦИК с фиксацией их в стенке сосуда. Происходит активация
Слайд 6Характеризуется триадой:
Поражение верхних дыхательных путей
Поражение легких
Поражение почек (гломерунофрит)
Слайд 7Классификация
Выделяют 2 формы: локализованную и генерализованную.
Болезнь включает 4 стадии:
I)
II) Легочная стадия. Распространение процесса на легочную ткань.
III) Генерализованное поражение. Изменение дыхательных путей, легких, почек, сердечно-сосудистой системы, желудочно-кишечного тракта (афтозный стоматит, глоссит, диспепсические расстройства).
IV) Терминальная стадия. Почечная и сердечно-легочная недостаточность, приводящая к гибели больного.
Слайд 8Поражение верхних дыхательных путей выявляется у 90% больных и проявляется:
ринитом с
упорный насморк с серозно-сукровичными выделениями;
боль в области придаточных пазух;
носовые кровотечения, возможны перфорация носовой перегородки,
деформация носа по типу седловидного;
серозно-гнойный средний отит.
Слайд 9
Поражение легких наблюдается
у 80% больных.
кашель с гнойно-сукровичной мокротой;
кровохаркание;
одышка, иногда
нарушение бронхиальной проходимости с вентиляционной недостаточностью по обструктивному типу;
пневмонии со склонностью к распаду легочной ткани и образованию полостей в легких
Слайд 10У 2/3 больных развивается быстро прогрессирующий гломерулонефрит:
Протеинурия 3г/сут и более;
Микрогематурия
Нарушение функции
Слайд 11Поражение других органов и систем при ГВ
Асимметричная полинейропатия
Асептический менингит и
Перикардит, миокардит с быстропрогрессирующей сердечной недостаточностью.
Поражение печени, пищевого канала, половых органов
Слайд 13Рентгендиагностика
Рентгенологическое исследование придаточных пазух носа - тумороподобное утолщение слизистой
При рентгенографии легких
двусторонняя диссеминация – множественные инфильтраты;
усиление бронхолегочного рисунка,
ателектазы, накопление жидкости в плевральной полости.
Слайд 16Лабораторные исследования
нормохромная анемия, тромбоцитоз, нейтрофильный лейкоцитоз, увеличение СОЭ;
повышение содержания IgG и
повышение уровня С-реактивного протеина, коррелирующее с активностью заболевания.
В 50 % случаев определяется ревматоидный фактор как неспецифический маркер активности ГВ
Слайд 17Повышение уровня ANCA определяется
у 40–99% больных:
у 30–40
у 70–80 % больных — в период активности;
у 80–99% — с активным генерализованным ГВ.
Повышение титров ANCA может предшествовать появлению клинических признаков обострения.
Слайд 19Биопсия и гистологические исследования
биопсия и гистологическое исследование пораженных участков носоглотки, легких,
выявляется гранулематозно-некротические воспалительные изменения в стенке сосудов, переваскулярном и экстравазальном пространстве.
Чувствительность этих критериев составляет 88,2 %, специфичность — 92 %.
Решающее значение имеет биопсия!
Слайд 20Лечение
Базисной терапией для лечения ГВ являются цитостатические препараты.
Для индукции ремиссии применяют
Слайд 21Наиболее эффективно применение ЦФ в виде пульс терапии 15мг/кг(не более 1г)
Длительность применения ЦФ колеблется от 3 до 12 месяцев.
Слайд 22Кортикостероиды применяются исключительно в составе комбинированной терапии с цитостатиками.
Начинают с пульс-терапии
Продолжительность бинированной терапии составляет не менее 6 месяцев.
Слайд 23Плазмаферез и гемосорбция рекомендуются при острых формах гранулематоза Вегенера, плохо поддающихся
Ко-тримоксазол( бисептол) (сульфаметоксазол 400 мг и триметоприм 80 мг) назначают для поддержания ремиссии после терапии цитостатиками — по 960 мг 2 раза в день в течение года.
Слайд 24Ко-тримоксазол( бисептол) (сульфаметоксазол 400 мг и триметоприм 80 мг) назначают для
Слайд 26Определение
Синдром Гудпасчера (геморрагический легочно-почечный синдром) – редкое заболевание, в основе
Клинически проявляется симптомами быстропрогрессирующего гломерулонефрита и геморрагического пульмонита в сочетании с легочным кровотечением (кровохарканьем)
Заболевание впервые описано гарвардским патологом Э. Гудпасчером в 1919 г.
Слайд 27Эпидемиология
Распространенность заболевания – 0,5 на 1 млн населения
К 1984 г.
Заболевают чаще мужчины в возрасте 20-30 лет (зафиксировано заболевание и в более раннем возрасте — 16 лет)
Слайд 28Этиология
До настоящего времени не известна
Предполагается генетическая предрасположенность, маркер – наличие HLA-DRW2
Связь
Роль производственных вредностей (органические растворители, бензин, лаки), лекарственных препаратов (D-пеницилламин, карбимазол)
Слайд 29Патогенез
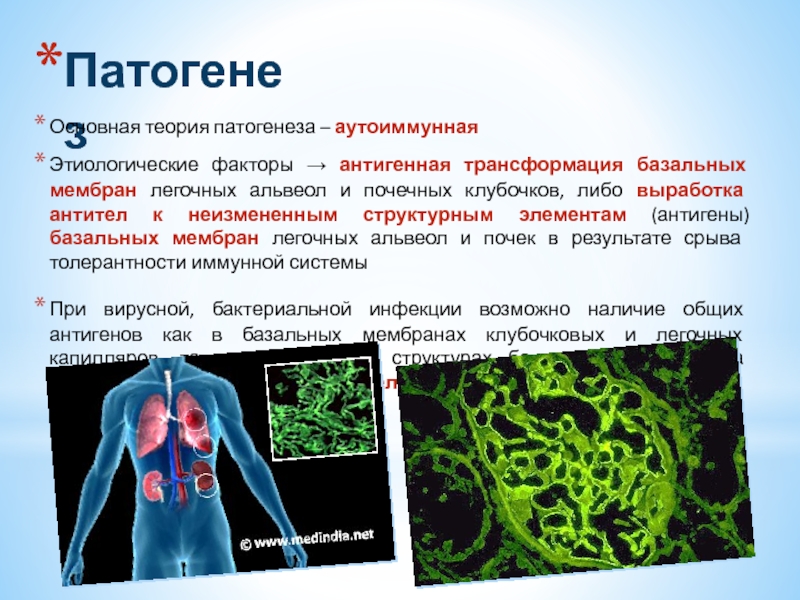
Основная теория патогенеза – аутоиммунная
Этиологические факторы → антигенная трансформация базальных
При вирусной, бактериальной инфекции возможно наличие общих антигенов как в базальных мембранах клубочковых и легочных капилляров, так и в клеточных структурах бактерий → выработка перекрестно реагирующих антител
Слайд 30Патогенез
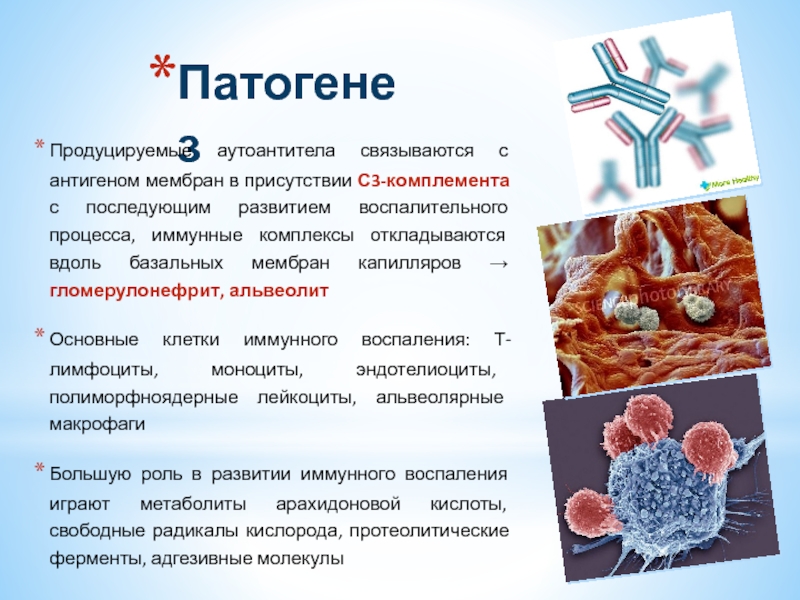
Продуцируемые аутоантитела связываются с антигеном мембран в присутствии С3-комплемента с последующим
Основные клетки иммунного воспаления: Т-лимфоциты, моноциты, эндотелиоциты, полиморфноядерные лейкоциты, альвеолярные макрофаги
Большую роль в развитии иммунного воспаления играют метаболиты арахидоновой кислоты, свободные радикалы кислорода, протеолитические ферменты, адгезивные молекулы
Слайд 31Патоморфология
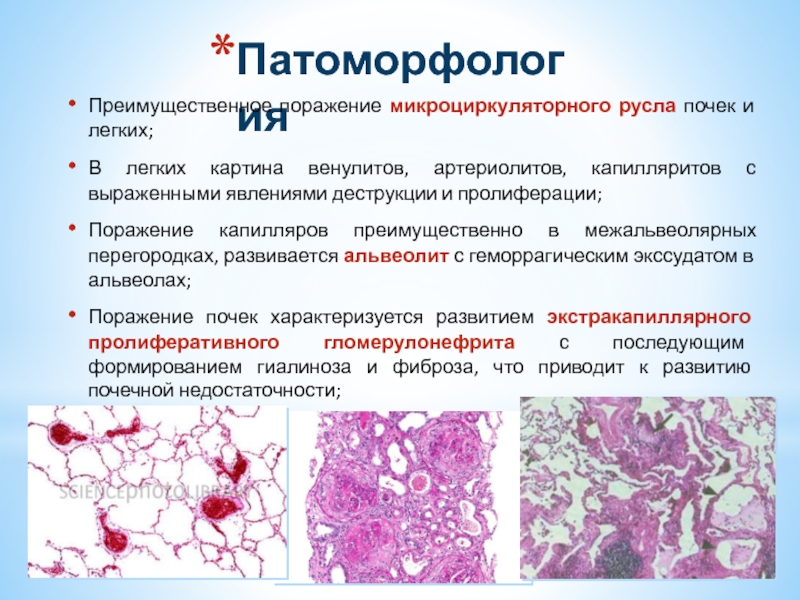
Преимущественное поражение микроциркуляторного русла почек и легких;
В легких картина венулитов, артериолитов,
Поражение капилляров преимущественно в межальвеолярных перегородках, развивается альвеолит с геморрагическим экссудатом в альвеолах;
Поражение почек характеризуется развитием экстракапиллярного пролиферативного гломерулонефрита с последующим формированием гиалиноза и фиброза, что приводит к развитию почечной недостаточности;
Выраженные внутриальвеолярные кровоизлияния;
Развитие гемосидероза легких и пневмосклероза различной степени выраженности, как итог эволюции альвеолита
Слайд 32Клиническая картина
В большинстве случаев заболевание развивается внезапно после ОРВИ, проявляется симптомами
Общая слабость, повышенная температура, похудение;
Несколько позже отмечаются симптомы поражения почек: микро- и макрогематурия, протеинурия, цилиндрурия, быстро нарастают признаки почечной недостаточности на фоне олигурии и даже анурии;
Один из основных признаков – возникновение уже в ранние сроки заболевания признаков железодефицитной анемии (вследствие частого кровохаркания и геморрагии в легочные альвеолы).
Слайд 33Объективный статус
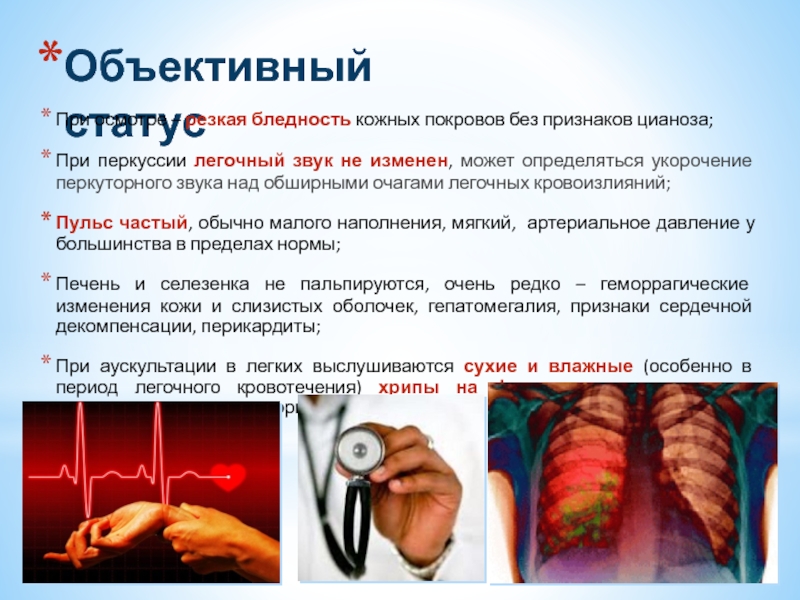
При осмотре – резкая бледность кожных покровов без признаков цианоза;
При перкуссии легочный звук не изменен, может определяться укорочение перкуторного звука над обширными очагами легочных кровоизлияний;
Пульс частый, обычно малого наполнения, мягкий, артериальное давление у большинства в пределах нормы;
Печень и селезенка не пальпируются, очень редко – геморрагические изменения кожи и слизистых оболочек, гепатомегалия, признаки сердечной декомпенсации, перикардиты;
При аускультации в легких выслушиваются сухие и влажные (особенно в период легочного кровотечения) хрипы на фоне жесткого дыхания, преимущественно в прикорневой зоне.
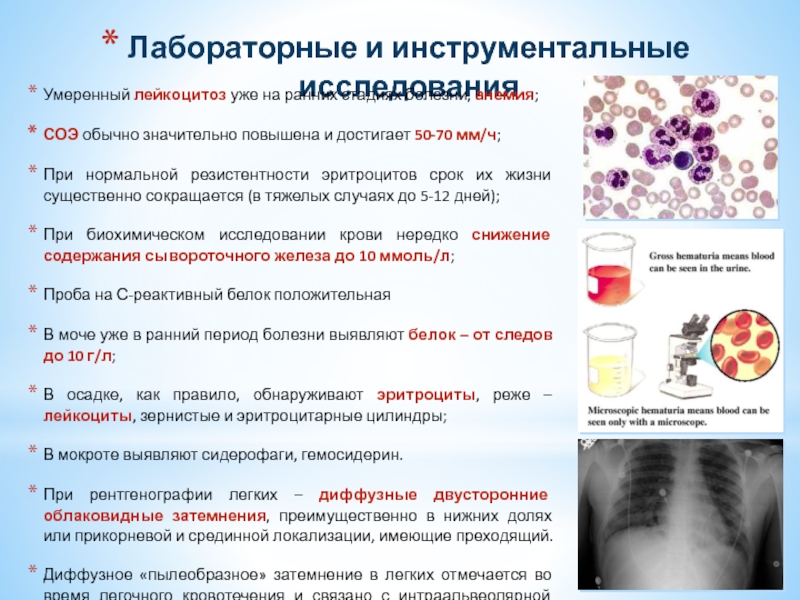
Слайд 34Лабораторные и инструментальные исследования
Умеренный лейкоцитоз уже на ранних стадиях болезни, анемия;
СОЭ
При нормальной резистентности эритроцитов срок их жизни существенно сокращается (в тяжелых случаях до 5-12 дней);
При биохимическом исследовании крови нередко снижение содержания сывороточного железа до 10 ммоль/л;
Проба на С-реактивный белок положительная
В моче уже в ранний период болезни выявляют белок – от следов до 10 г/л;
В осадке, как правило, обнаруживают эритроциты, реже – лейкоциты, зернистые и эритроцитарные цилиндры;
В мокроте выявляют сидерофаги, гемосидерин.
При рентгенографии легких – диффузные двусторонние облаковидные затемнения, преимущественно в нижних долях или прикорневой и срединной локализации, имеющие преходящий.
Диффузное «пылеобразное» затемнение в легких отмечается во время легочного кровотечения и связано с интраальвеолярной геморрагией.
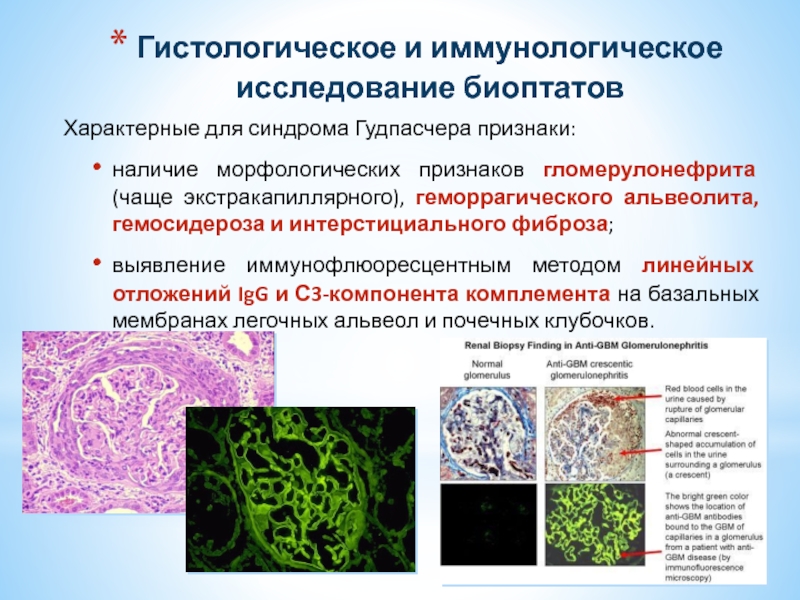
Слайд 35Гистологическое и иммунологическое исследование биоптатов
Характерные для синдрома Гудпасчера признаки:
наличие морфологических признаков
выявление иммунофлюоресцентным методом линейных отложений IgG и С3-компонента комплемента на базальных мембранах легочных альвеол и почечных клубочков.
Слайд 36Диагностические критерии
При постановке диагноза синдрома Гудпасчера целесообразно пользоваться следующими критериями:
1. Сочетание
2. Неуклонно прогрессирующее течение заболевания с развитием дыхательной и почечной недостаточности.
3. Развитие железодефицитной анемии.
4. Выявление при рентгенологическом исследовании легких множественных двусторонних облаковидных инфильтратов на фоне сетчатой деформации легочного рисунка.
5. Обнаружение в крови высоких титров циркулирующих антител к базальной мембране почечных клубочков и альвеол.
6. Обнаружение линейных депозитов IgG и С3-компонента комплемента на базальных мембранах капилляров клубочков и альвеол.
7. Отсутствие других системных (кроме легочных и почечных) проявлений.
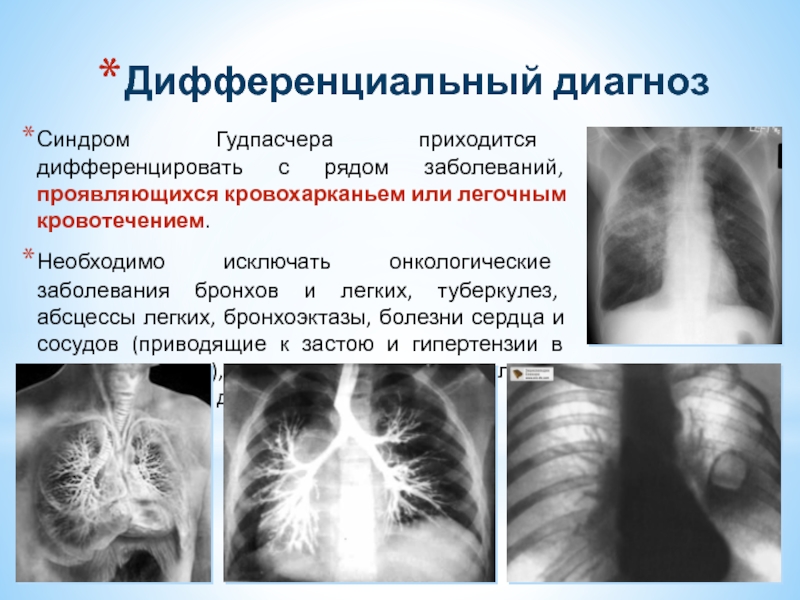
Слайд 37Дифференциальный диагноз
Синдром Гудпасчера приходится дифференцировать с рядом заболеваний, проявляющихся кровохарканьем или
Необходимо исключать онкологические заболевания бронхов и легких, туберкулез, абсцессы легких, бронхоэктазы, болезни сердца и сосудов (приводящие к застою и гипертензии в малом круге), системные васкулиты, геморрагические диатезы.
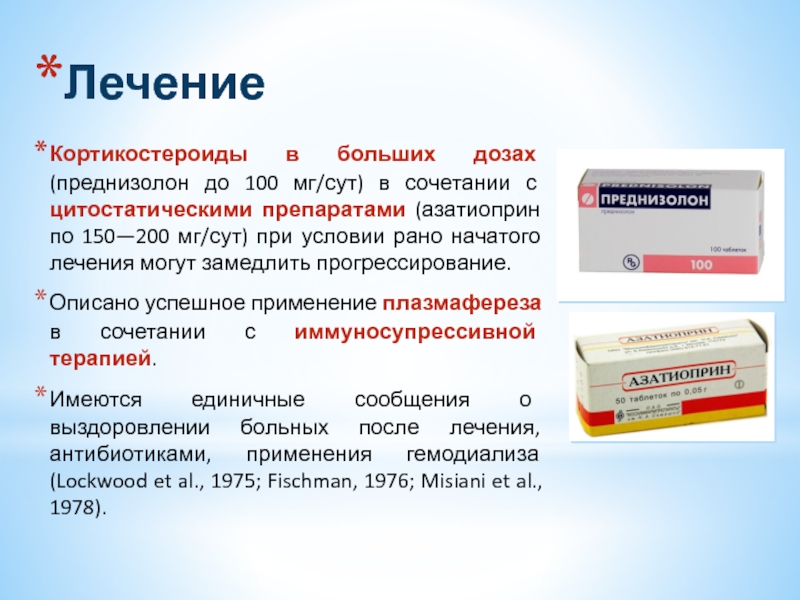
Слайд 38Лечение
Кортикостероиды в больших дозах (преднизолон до 100 мг/сут) в сочетании
Описано успешное применение плазмафереза в сочетании с иммуносупрессивной терапией.
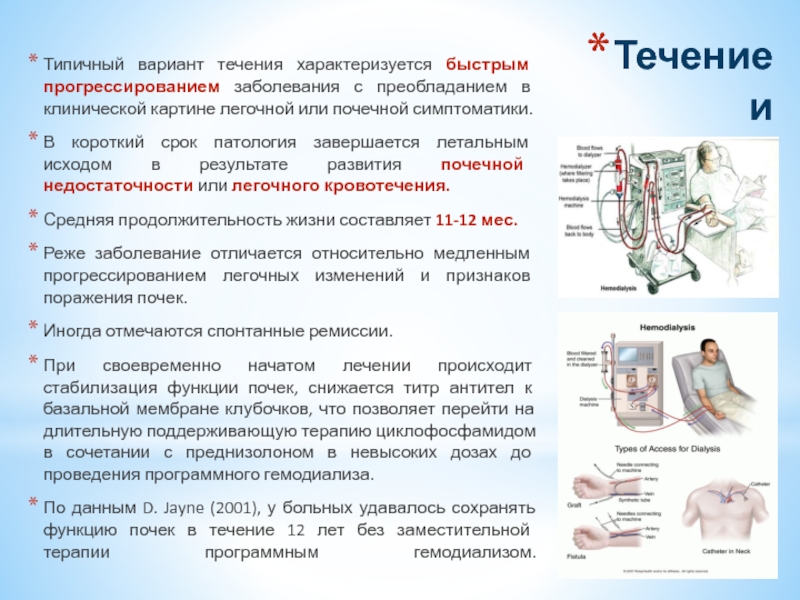
Имеются единичные сообщения о выздоровлении больных после лечения, антибиотиками, применения гемодиализа (Lockwood et al., 1975; Fischman, 1976; Misiani et al., 1978).
Слайд 39Течение и прогноз
Типичный вариант течения характеризуется быстрым прогрессированием заболевания с преобладанием
В короткий срок патология завершается летальным исходом в результате развития почечной недостаточности или легочного кровотечения.
Средняя продолжительность жизни составляет 11-12 мес.
Реже заболевание отличается относительно медленным прогрессированием легочных изменений и признаков поражения почек.
Иногда отмечаются спонтанные ремиссии.
При своевременно начатом лечении происходит стабилизация функции почек, снижается титр антител к базальной мембране клубочков, что позволяет перейти на длительную поддерживающую терапию циклофосфамидом в сочетании с преднизолоном в невысоких дозах до проведения программного гемодиализа.
По данным D. Jayne (2001), у больных удавалось сохранять функцию почек в течение 12 лет без заместительной терапии программным гемодиализом.