- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Гепатолентикулярная дегенерация (Болезнь Вильсона-Коновалова) презентация
Содержание
- 1. Гепатолентикулярная дегенерация (Болезнь Вильсона-Коновалова)
- 2. Болезнь Вильсона-Коновалова (ВК) - наследственное заболевание в
- 3. Накопление меди во внутренних органах
- 4. ВК - Аутосомно-рецессивный тип наследования Нарушается синтез
- 5. Патогенез ВК
- 6. Патогенез ВК: Отложение меди в печени; Связывание
- 7. Накопление меди в гепатоцитах
- 8. КОЛЬЦА КАЙЗЕРА-ФЛЕЙШЕРА - располагаются в месте соединения
- 9. Классификация В соответствии с клинической картиной отчетливо
- 10. Формы гепатолентикулярной дегенерации (ГД) Н. В. Коновалов (1948)
- 11. Начало заболевания: Может дебютировать в детском, подростковом,
- 12. Классификация поражений печений при ВК I - латентная
- 13. Клиническая картина Дебют - в типичных случаях
- 14. Диагностические критерии **Штульман Д. Р., Левин О.
- 15. Диагноз Анамнез и физикальное обследование
- 16. Диагноз У больных с клинически латентным течением
- 17. Церулоплазмин Сывороточный церулоплазмин должен рутинно
- 18. Экскреция меди с мочой Для
- 19. Заподозрить раннюю стадию ВК можно на основании
- 21. Дифференциальный диагноз В зависимости от
- 22. Если своевременно не начать лечение, направленное на
- 23. Лечение Идеально начинать лечение в «досимптомной стадии»
- 24. Лечение: 1. Строгое соблюдение “печеночной” диеты (стол
- 25. Лечение Начальная доза D-пеницилламина
- 26. если к этому времени экскреция меди
- 27. Оценку эффективности лечения следует производить не ранее,
- 28. Триентин Дозы: Внутрь натощак Дети 12 лет и взрослые: 750—1250 мг/сут в 2—4 приема; максимальная доза 2 г/сут.
- 29. Цинк - содержащие препараты* 25 мг
- 33. Мультисистемная атрофия спорадическая мультисистемная дегенерация преимущественно вовлекает
- 34. Мультисистемная атрофия Критерии диагностики: - Вегетативная/тазовая
- 35. Мозжечковая атаксия (статолокомоторная атаксия в сочетании с
- 36. Критерии, исключающие диагноз: - Начало в
- 37. Болезнь Гентингтона наследственное нейродегенеративное заболевание с выраженной
- 38. Болезнь Гентингтона
- 39. Эпидемиология: 5-8/100.000 населения Клиника: Обычно заболевание
- 40. Двигательные расстройства начинаются с нарушений координации, стереотипных
- 41. Деменция; Депрессия; Суициды; Психозы.
- 42. Болезнь Гентингтона
Слайд 1Болезнь Вестфаля—Вильсона—Коновалова
[Коновалов Н. В., 1948; Westphal С., 1883;
Wilson К., 1912].
Слайд 2Болезнь Вильсона-Коновалова (ВК)
- наследственное заболевание в основе которого лежит нарушение метаболизма
меди и накопление ее в печени и других внутренних органах.
Слайд 3Накопление меди во внутренних органах
Распространенность в различных регионах мира в
среднем 1:30000
Слайд 4ВК - Аутосомно-рецессивный тип наследования
Нарушается синтез медь-транспортирующего белка (АТР7В, ответственного за
внутриклеточный транспорт ионов меди ) на 13 хромосоме;
Болезнь поражает 25% братьев и сестер в семье при клинически здоровых родителях, которые являются носителями аномального гена (гетерозиготы);
Заболевают только те индивидуумы, которые унаследовали два мутантных гена (гомозиготные носители мутации).
Болезнь поражает 25% братьев и сестер в семье при клинически здоровых родителях, которые являются носителями аномального гена (гетерозиготы);
Заболевают только те индивидуумы, которые унаследовали два мутантных гена (гомозиготные носители мутации).
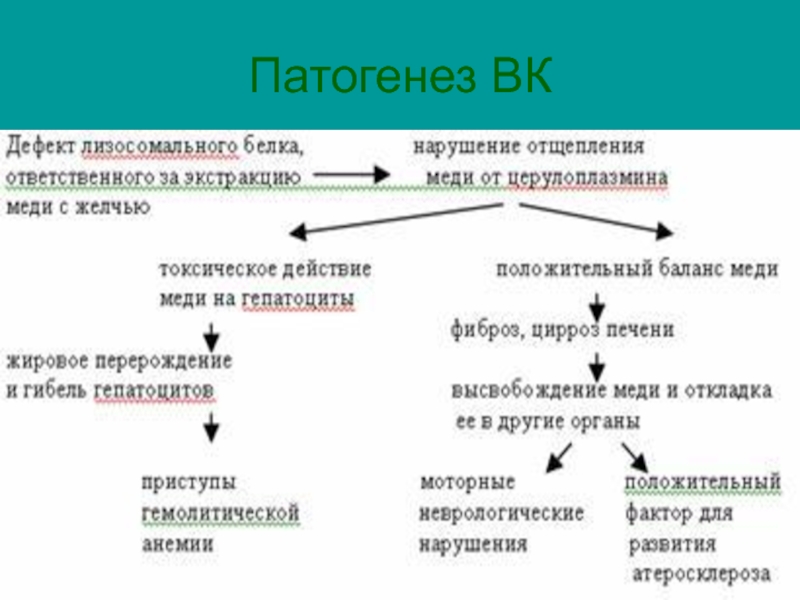
Слайд 6Патогенез ВК:
Отложение меди в печени;
Связывание с эритроцитами – гемолитическая анемия;
Почках;
Роговой оболочке
глаз;
Подкорковых ядрах – чечевидное, хвостатое ядро, таламус, кора (тремор, насильственные движения, психические расстройства, нарушение интеллекта, и пр.)
Коже, суставах
Подкорковых ядрах – чечевидное, хвостатое ядро, таламус, кора (тремор, насильственные движения, психические расстройства, нарушение интеллекта, и пр.)
Коже, суставах
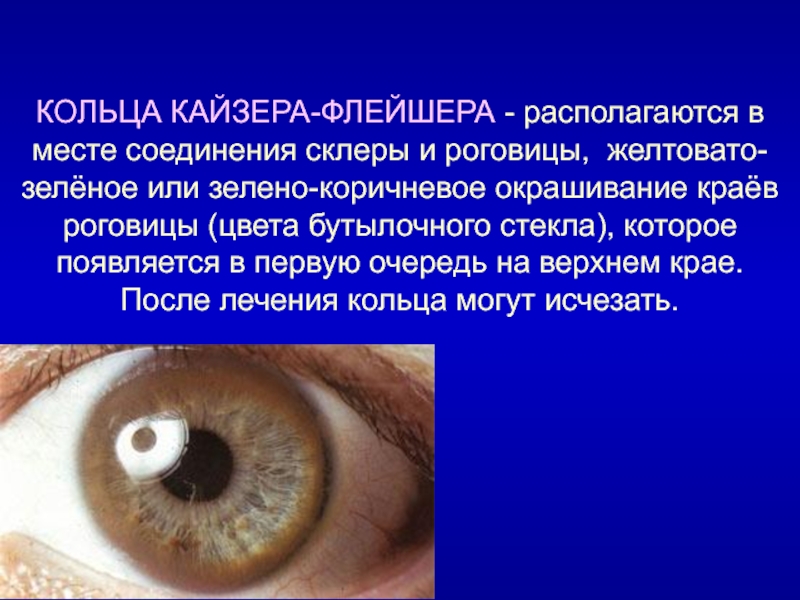
Слайд 8КОЛЬЦА КАЙЗЕРА-ФЛЕЙШЕРА - располагаются в месте соединения склеры и роговицы, желтовато-зелёное
или зелено-коричневое окрашивание краёв роговицы (цвета бутылочного стекла), которое появляется в первую очередь на верхнем крае. После лечения кольца могут исчезать.
Слайд 9Классификация
В соответствии с клинической картиной отчетливо выделяются 3 формы заболевания:
протекающие
с поражением
1) печени;
2) центральной нервной системы;
3) смешанная форма.
1) печени;
2) центральной нервной системы;
3) смешанная форма.
Слайд 11Начало заболевания:
Может дебютировать в детском, подростковом, юношеском, зрелом возрасте;
Очень редко –
дебют ВК в 50–60 лет;
Чем раньше начинается заболевание, тем тяжелее оно протекает (при отсутствии лечения).
Чем раньше начинается заболевание, тем тяжелее оно протекает (при отсутствии лечения).
Слайд 12Классификация поражений печений при ВК
I - латентная с неспецифическими морфологическими изменениями печени
или мелко- или среднекапельный жировой дистрофией;
II - ХПГ;
III - цирротическая стадия.
II - ХПГ;
III - цирротическая стадия.
Слайд 13Клиническая картина
Дебют - в типичных случаях (у 42% больных) представлен одним
из вариантов поражения печени: острый или хронический гепатит, цирроз, реже – острая печеночная недостаточность;
может манифестировать нейропсихическими симптомами: мышечная дистония, дизартрия, тремор, изменения личности, реже (в 6% случаев) эпилептические припадки;
Развитие нейропсихической симптоматики наблюдается чаще во 2-3 десятилетии жизни и обычно ассоциируется с появлением колец Кайзера-Флейшера;
У 15% больных заболевание проявляется картиной острой гемолитической анемии;
Артропатии у 25-50% больных старше 20 лет;
Поражение почек (глюкозурия, аминоацидурия, гиперфосфатурия, гиперкальциурия); сердца (аритмии, изменения сегмента ST и зубца Т на ЭКГ); эндокринной системы (гинекомастия, нарушение толерантности к глюкозе) и кожи (гиперпигментация, голубые лунки у ногтевого ложа).
может манифестировать нейропсихическими симптомами: мышечная дистония, дизартрия, тремор, изменения личности, реже (в 6% случаев) эпилептические припадки;
Развитие нейропсихической симптоматики наблюдается чаще во 2-3 десятилетии жизни и обычно ассоциируется с появлением колец Кайзера-Флейшера;
У 15% больных заболевание проявляется картиной острой гемолитической анемии;
Артропатии у 25-50% больных старше 20 лет;
Поражение почек (глюкозурия, аминоацидурия, гиперфосфатурия, гиперкальциурия); сердца (аритмии, изменения сегмента ST и зубца Т на ЭКГ); эндокринной системы (гинекомастия, нарушение толерантности к глюкозе) и кожи (гиперпигментация, голубые лунки у ногтевого ложа).
Слайд 14Диагностические критерии
**Штульман Д. Р., Левин О. С., 2004; Левин О.С. 2005
Celia H Chang, 2006
Слайд 15Диагноз
Анамнез и физикальное обследование
Диагностические тесты
Развернутый анализ крови
Сывороточный
церулоплазмин
Осмотр в щелевой лампе кольца Кайзера-Флейшера (Kayser-Fleischer rings)
Базальная 24-часовая экскреция мочи
Пробное лечение пеницилламином у детей
Содержание меди в паренхиме печени
Печеночная биопсия (обсуждается, но специально не рекомендуется)
Неврологическое и радиологическое визуализирующее магниторезонансное исследование мозга (magnetic resonance imaging - MRI)
Генетическое исследование родственников первого уровня родства на основании анализа гаплотипа
Осмотр в щелевой лампе кольца Кайзера-Флейшера (Kayser-Fleischer rings)
Базальная 24-часовая экскреция мочи
Пробное лечение пеницилламином у детей
Содержание меди в паренхиме печени
Печеночная биопсия (обсуждается, но специально не рекомендуется)
Неврологическое и радиологическое визуализирующее магниторезонансное исследование мозга (magnetic resonance imaging - MRI)
Генетическое исследование родственников первого уровня родства на основании анализа гаплотипа
Слайд 16Диагноз
У больных с клинически латентным течением диагноз ставят при выявлении характерных
изменений показателей метаболизма меди:
снижения уровня церулоплазмина плазмы (< 0,2 г/л),
часто в сочетании со снижением концентрации свободной меди крови (норма 13,4-24,4 мкмоль/л) вследствие снижения фракции меди, связанной с церулоплазмином
повышения (> 100 мкг/сут.) экскреции меди с мочой.
снижения уровня церулоплазмина плазмы (< 0,2 г/л),
часто в сочетании со снижением концентрации свободной меди крови (норма 13,4-24,4 мкмоль/л) вследствие снижения фракции меди, связанной с церулоплазмином
повышения (> 100 мкг/сут.) экскреции меди с мочой.
Слайд 17Церулоплазмин
Сывороточный церулоплазмин должен рутинно определяться при обследовании больных с неустановленной
печеночной, неврологической патологией и психиатрическим нарушениями у детей и пациентов средних лет;
Очень низкий уровень церулоплазмина сыворотки (<50 мг/Л и <5 мг/dL) - сильное доказательство в пользу диагноза БВ;
Случаи умеренных субнормальных показателей церулоплазмина требуют дальнейшего обследования;
Нормальные показатели сывороточного церулоплазмина не исключают диагноз.
Очень низкий уровень церулоплазмина сыворотки (<50 мг/Л и <5 мг/dL) - сильное доказательство в пользу диагноза БВ;
Случаи умеренных субнормальных показателей церулоплазмина требуют дальнейшего обследования;
Нормальные показатели сывороточного церулоплазмина не исключают диагноз.
Слайд 18Экскреция меди с мочой
Для диагностики - базальное 24-часовое исследование мочи.
Суточная экскреция мочи при БВ обычно выше 100 мкг (1.6 ммолей), однако показатели выше 40 мкг (>0.6 ммолей и >600 наномолей) могут свидетельствовать о БВ и требуют дальнейших исследований.
У детей проба с пенициллинамином может подтвердиться диагноз БВ в том случае, если выделяется более 1,600 мкг меди за 24 часа (>25 микромолей /24 часа) после назначения 500 мг D-пеницилламина в начале и через 12 часов после начала 24 часового сбора мочи. Диагностическая ценность этого теста у взрослых неизвестна.
У детей проба с пенициллинамином может подтвердиться диагноз БВ в том случае, если выделяется более 1,600 мкг меди за 24 часа (>25 микромолей /24 часа) после назначения 500 мг D-пеницилламина в начале и через 12 часов после начала 24 часового сбора мочи. Диагностическая ценность этого теста у взрослых неизвестна.
Слайд 19Заподозрить раннюю стадию ВК можно на основании следующих признаков:
Перенесенная желтуха
Повторные кровотечения
из носа, десен либо множественные кровоподтеки;
Сосудистые “звездочки” на коже груди и спины;
Своеобразные “полосы” (белых, меняющих периодически окраску на красновато-синюшную) на бедрах и в подмышечных областях;
Гормональные нарушения в виде аменореи или дисменореи у девушек, гинекомастии у юношей, а также акромегалии;
Снижение интеллекта и изменение психики в виде чередования дурашливости и пониженного настроения, трудности усвоения нового материала, проблемы с успеваемостью в школе.
Сосудистые “звездочки” на коже груди и спины;
Своеобразные “полосы” (белых, меняющих периодически окраску на красновато-синюшную) на бедрах и в подмышечных областях;
Гормональные нарушения в виде аменореи или дисменореи у девушек, гинекомастии у юношей, а также акромегалии;
Снижение интеллекта и изменение психики в виде чередования дурашливости и пониженного настроения, трудности усвоения нового материала, проблемы с успеваемостью в школе.
Слайд 21Дифференциальный диагноз
В зависимости от особенностей клинической картины БВ дифференциальный диагноз следует
проводить:
1) с острыми и хроническими заболеваниями печени другой этиологии -вирусной, аутоиммунной, метаболической (стеатогепатит, гемохроматоз);
2) с аутоиммунной гемолитической анемией;
3) с ревматическими заболеваниями (ревматоидный артрит, полимиозит, склеродермия);
3) с болезнями нервной системы (рассеянный склероз), экстрапирамидными и психическими заболеваниями.
Слайд 22Если своевременно не начать лечение, направленное на выведение токсичных избытков меди
из организма, то через 5–7 лет больной обречен на смерть.
Слайд 23Лечение
Идеально начинать лечение в «досимптомной стадии» ВК;
Необходимо тщательное обследование всех братьев
и сестер, если в семье есть хоть один ребенок, страдающий ВК.
Слайд 24Лечение:
1. Строгое соблюдение “печеночной” диеты (стол 5а): исключение богатых медью продуктов
(шоколад, кофе, орехи, бобовые и др.);
2. Постоянный прием препаратов, выводящих медь из организма.
Основной препарат - D-пеницилламин. Триентин
3. Комбинированное лечение комплексообразователями и препаратами цинка (оксид, сульфат);
4. Гепатопротекторная терапия;
5. Антиоксиданты?
6. Тетратиомолибдат?
7. Пересадка печени.
2. Постоянный прием препаратов, выводящих медь из организма.
Основной препарат - D-пеницилламин. Триентин
3. Комбинированное лечение комплексообразователями и препаратами цинка (оксид, сульфат);
4. Гепатопротекторная терапия;
5. Антиоксиданты?
6. Тетратиомолибдат?
7. Пересадка печени.
Слайд 25Лечение
Начальная доза D-пеницилламина - 0,25-0,5г/день с постепенным повышением (каждые 7
дней на 0,25 г) до 1-2 г/день.
Суточная доза разделяется на 3-4 приема, разовая доза принимается внутрь за полчаса до приема пищи.
Характерным побочным эффектом D-пеницилламина является появление или ухудшение неврологической симптоматики в начале лечения, что связано с мобилизацией меди из печени и повышением ее концентрации в ЦНС.
Для купирования ухудшения необходимо временно снизить дозу D-пеницилламина.
Суточная доза разделяется на 3-4 приема, разовая доза принимается внутрь за полчаса до приема пищи.
Характерным побочным эффектом D-пеницилламина является появление или ухудшение неврологической симптоматики в начале лечения, что связано с мобилизацией меди из печени и повышением ее концентрации в ЦНС.
Для купирования ухудшения необходимо временно снизить дозу D-пеницилламина.
Слайд 26
если к этому времени экскреция меди не превышает 150мкг/сут, после достижения
клинического улучшения, которое обычно наступает через 6 месяцев от начала лечения, переходят на поддерживающую дозу (0,75-1,25 г/день).
D-пеницилламин обладает антипиридоксиновым эффектом, поэтому к лечению добавляют пиридоксин (витамин В6) в дозе 25 мг в день внутрь.
D-пеницилламин обладает антипиридоксиновым эффектом, поэтому к лечению добавляют пиридоксин (витамин В6) в дозе 25 мг в день внутрь.
Слайд 27Оценку эффективности лечения следует производить не ранее, чем через 2 года
от начала терапии;
Недопустимы перерывы в лечении D-пеницилламином, превышающие несколько недель, так как рецидив заболевания может протекать в виде острого поражения печени с развитием острой печеночной недостаточности.
Недопустимы перерывы в лечении D-пеницилламином, превышающие несколько недель, так как рецидив заболевания может протекать в виде острого поражения печени с развитием острой печеночной недостаточности.
Слайд 28Триентин
Дозы:
Внутрь натощак
Дети 12 лет и
взрослые: 750—1250 мг/сут в 2—4 приема; максимальная доза 2 г/сут.
Слайд 29Цинк - содержащие препараты*
25 мг – 3 - 4 раза в
день
*Sinha S; Taly AB, Neurol Sci. 2008; 264(1-2):129-32
Слайд 33Мультисистемная атрофия
спорадическая мультисистемная дегенерация
преимущественно вовлекает базальные ганглии, оливы, мост, мозжечок, боковые
рога спинного мозга, ядро Онуфа в крестцовом отделе спинного мозга
сочетание паркинсонизма с вегетативной недостаточностью, мозжечковым и пирамидным синдромами.
2-6% случаев паркинсонизма и чаще всего проявляется на шестом десятилетии жизни
сочетание паркинсонизма с вегетативной недостаточностью, мозжечковым и пирамидным синдромами.
2-6% случаев паркинсонизма и чаще всего проявляется на шестом десятилетии жизни
Слайд 34Мультисистемная атрофия
Критерии диагностики:
- Вегетативная/тазовая дисфункция (ортостатическая гипотензия со снижение систолического
АД не менее чем на 30 мм рт. ст., а диастолического - не менее чем на 15 мм рт. ст. в течение 3 мин стояния и/или недержание мочи с перманентным непроизвольным частичным или полным опорожнением мочевого пузыря и нарушением эрекции у мужчин).
Паркинсонизм (гипокинезия в сочетании с не менее чем одним другим паркинсоническим симптомом: ригидностью, тремором покоя или постуральной неустойчивостью, не связанной с другими причинами).
Паркинсонизм (гипокинезия в сочетании с не менее чем одним другим паркинсоническим симптомом: ригидностью, тремором покоя или постуральной неустойчивостью, не связанной с другими причинами).
Слайд 35Мозжечковая атаксия (статолокомоторная атаксия в сочетании с не менее чем одним
другим мозжечковым симптомом - дизартрией, нистагмом, интенционным тремором или дисметрией в конечностях).
Слайд 36Критерии, исключающие диагноз:
- Начало в возрасте до 30 лет.
- Положительный семейный
анамнез.
- Наличие анамнестических, клинических или параклинических признаков иного заболевания, способного вызвать аналогичные симптомы.
- Галлюцинации, не связанные с приемом лекарственных средств.
- Наличие деменции или признаков нарушения корковых функций (афазия, апраксия и др.).
- Резкое замедление вертикальных саккад или паралич вертикального взора.
- Наличие анамнестических, клинических или параклинических признаков иного заболевания, способного вызвать аналогичные симптомы.
- Галлюцинации, не связанные с приемом лекарственных средств.
- Наличие деменции или признаков нарушения корковых функций (афазия, апраксия и др.).
- Резкое замедление вертикальных саккад или паралич вертикального взора.
Слайд 37Болезнь Гентингтона
наследственное нейродегенеративное заболевание с выраженной психопатологической симптоматикой - имеет аутосомно-доминантный
тип наследования со 100%-й пенетрантностью.
Ген, ответственный за заболевание, расположен на коротком плече хромосомы 4 и, как установлено, отличается увеличением количества повторов тринуклеотидов
Патофизиология - дегенерация клеток в хвостатых ядрах, гибель клеток в некоторых других структурах головного мозга, включая кору и мозжечок
Ген, ответственный за заболевание, расположен на коротком плече хромосомы 4 и, как установлено, отличается увеличением количества повторов тринуклеотидов
Патофизиология - дегенерация клеток в хвостатых ядрах, гибель клеток в некоторых других структурах головного мозга, включая кору и мозжечок
Слайд 39Эпидемиология: 5-8/100.000 населения
Клиника:
Обычно заболевание начинается в возрасте 30- 40 лет;
типичная
продолжительность - 17 лет
клинический синдром - триада симптомов: двигательные расстройства, деменция и другие психические нарушения
клинический синдром - триада симптомов: двигательные расстройства, деменция и другие психические нарушения
Слайд 40Двигательные расстройства
начинаются с нарушений координации, стереотипных мелких движений пальцев, непроизвольного гримасничанья,
хаотического разбрасывания рук и ног, а также патологических движений глаз;
дистония и атетоз;
хореические гиперкинезы, постепенно охватывают и туловище;
походка становится атактической;
в конце заболевания развиваются брадикинезия, дизартрия, дисфагия, спастичность и недержание мочи.
дистония и атетоз;
хореические гиперкинезы, постепенно охватывают и туловище;
походка становится атактической;
в конце заболевания развиваются брадикинезия, дизартрия, дисфагия, спастичность и недержание мочи.
![Болезнь Вестфаля—Вильсона—Коновалова [Коновалов Н. В., 1948; Westphal С., 1883; Wilson К., 1912].](/img/tmb/4/380262/69d630c3779f2b9226613674b674fc70-800x.jpg)