позволяет оценить важнейшие функции сердца: автоматизм, возбудимость и проводимость.
Как известно, сокращению сердца предшествует его возбуждение, во время которого меняются физико-химические свойства клеточных мембран, изменяется ионный состав межклеточной и внутриклеточной жидкости, что сопровождается появлением электрического тока.
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Электрокардиография – метод графической регистрации электрических явлений, возникающих в сердце презентация
Содержание
- 1. Электрокардиография – метод графической регистрации электрических явлений, возникающих в сердце
- 2. Сердце можно рассматривать как источник токов действия,
- 3. В основе возникновения электрических явлений в сердце
- 4. В состоянии покоя наружная поверхность клеточной мембраны
- 5. При возбуждении клетки резко изменяется проницаемость ее
- 6. Сердце человека проявляет себя электрически как огромная
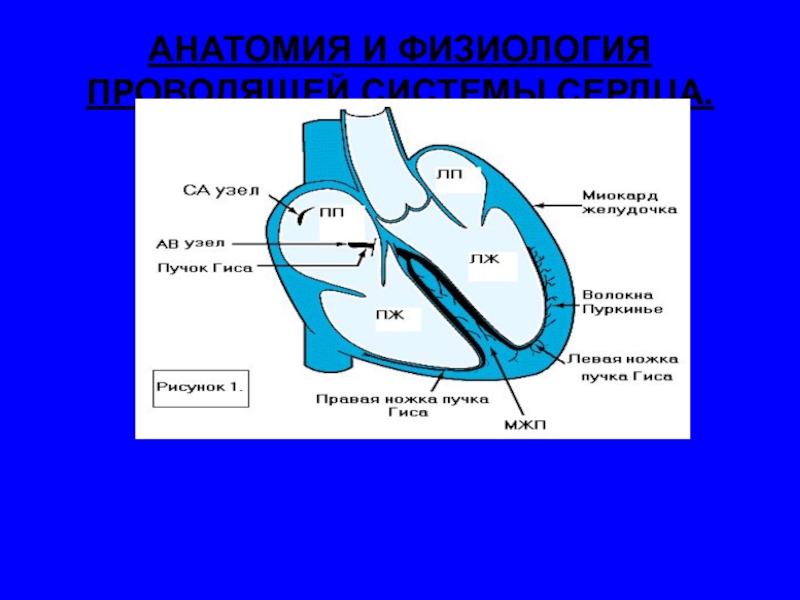
- 7. АНАТОМИЯ И ФИЗИОЛОГИЯ ПРОВОДЯЩЕЙ СИСТЕМЫ СЕРДЦА.
- 8. Электрокардиографические отведения. Широкое распространение получила регистрация ЭКГ
- 9. Усиленные отведения от конечностей. Однополюсные отведения от
- 10. Рисунок 2. Стандартные и усиленные отведения.
- 11. Грудные отведения. Грудные однополюсные отведения, предложенные Wilson
- 13. В норме сердечный цикл начинается возбуждением предсердий,
- 14. Желудочковый комплекс QRST отражает сложный процесс распространения
- 15. Сегмент RS-T соответствует периоду полного охвата возбуждением
- 16. Нормальная ЭКГ в 12 отведениях 1. Зубец P. Положителен
- 17. Анализ сердечного ритма и проводимости. Включает определение
- 18. Взаимосвязь между расположением электрической оси и величиной
- 19. Положение электрической оси сердца количественно выражается углом
- 20. Максимальное положительное или отрицательное значение алгебраической суммы
- 21. Анализ предсердного зубца Р. Амплитуда зубца Р
- 22. Электрокардиографическое заключение. источник ритма сердца (синусовый или
- 23. Под аритмией понимают любой сердечный ритм, отличающийся
- 24. Все аритмии являются результатом нарушения основных функций
- 25. Синусовая тахикардия. Правильный ритм. Синусовые зубцы P обычной
- 26. Синусовая брадикардия. Правильный ритм. ЧСС
- 27. Экстрасистолия – преждевременное возбуждение и сокращение сердца,
- 28. Предсердные экстрасистолы. Внеочередной не синусовый зубец P, за
- 29. Желудочковая экстрасистолия возникает под влиянием импульсов, исходящих
- 30. Пароксизмальная тахикардия – внезапно начинающийся и внезапно
- 31. Желудочковая тахикардия. Обычно— правильный ритм с частотой
- 32. Фибрилляция желудочков. Хаотический неправильный ритм, комплексы QRS
- 33. Атриовентрикулярная (AV) блокада – это частичное или
- 34. АВ-блокада 2 степени типа Мобитц I (с
- 35. АВ-блокада 2 степени типа Мобитц II. Периодическое
- 36. Полная AV блокада (III степени) характеризуется полным
- 37. Полная блокада правой ножки пучка Гиса. Ее
- 38. Полная блокада левой ножки пучка Гиса -
- 39. Трепетание предсердий - характеризуется учащением предсердных импульсов
- 40. Гипертрофия правого предсердия - характеризуется высоким остроконечным
- 41. Гипертрофия левого желудочка проявляется горизонтальным положением электрической
- 42. Ишемия миокарда. Чаще всего проявляется в виде
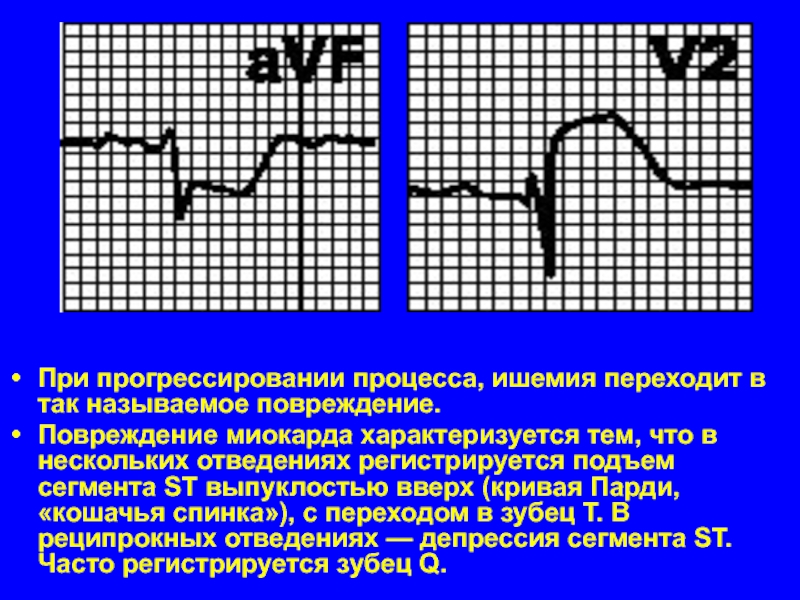
- 43. При прогрессировании процесса, ишемия переходит в так
- 44. Некроз проявляется уменьшением или исчезновением векторов деполяризации
Слайд 1Электрокардиография – метод графической регистрации электрических явлений, возникающих в сердце. Метод
Слайд 2Сердце можно рассматривать как источник токов действия, расположенный в объемном проводнике,
т. е. человеческом теле, вокруг которого возникает электрическое поле. Каждое мышечное волокно представляет собой элементарную систему – диполь. Из бесчисленных микро диполей одиночных волокон миокарда складывается суммарный электрический диполь сердца или электродвижущая сила (ЭДС), который при распространении возбуждения в головной части имеет положительный заряд, в хвостовой – отрицательный. При угасании возбуждения эти соотношения становятся противоположными. Так как возбуждение начинается с основания сердца, эта область является отрицательным полюсом, область верхушки – положительным. Электродвижущая сила имеет определенную величину и направление, т. е. является векторной величиной. Направление ЭДС принято называть электрической осью сердца, чаще всего она располагается параллельно анатомической оси сердца.
Слайд 3В основе возникновения электрических явлений в сердце лежит, как известно, проникновение
ионов калия (К+), натрия (Na+), кальция (Ca2+), хлора (CI-) и др. через мембрану мышечной клетки. В электрохимическом отношении клеточная мембрана обладает разной проницаемостью для различных ионов. Внутри клетки, находящейся в невозбужденном состоянии, концентрация ионов калия в 30 раз выше, чем во внеклеточной жидкости. Наоборот, во внеклеточной среде примерно в 20 раз выше концентрация ионов натрия, в 13 раз выше концентрация ионов хлора и в 25 раз выше концентрация ионов кальция по сравнению с внутриклеточной средой. Такие высокие градиенты концентрации ионов по обе стороны мембраны поддерживаются благодаря функционированию в ней ионных насосов, с помощью которых ионы натрия, кальция и хлора выводятся из клетки, а ионы калия входят внутрь клетки. Этот процесс осуществляется против концентрационных градиентов этих ионов и требует затраты энергии.
Слайд 4В состоянии покоя наружная поверхность клеточной мембраны заряжена положительно. При возбуждении
наружная поверхность изменяет заряд на отрицательный. Реполяризация мышечной клетки сопровождается восстановлением положительных зарядов на ее поверхности.
В невозбужденной клетке мембрана более проницаема для ионов калия и хлора. Поэтому ионы калия в силу концентрационного градиента стремятся выйти из клетки, перенося свой положительный заряд во внеклеточную среду. Ионы хлора, наоборот, входят внутрь клетки, увеличивая тем самым отрицательный заряд внутриклеточной жидкости. Это перемещение ионов и приводит к поляризации клеточной мембраны невозбужденной клетки: наружная ее поверхность становится положительной, а внутренняя – отрицательной. Если в этот момент с помощью микро электродов измерить разность потенциалов между наружной и внутренней поверхностью клеточной мембраны, то будет зарегистрирован так называемый трансмембранный потенциал покоя (ТМПП), имеющий отрицательную величину, в норме составляющую около –90 mV.
В невозбужденной клетке мембрана более проницаема для ионов калия и хлора. Поэтому ионы калия в силу концентрационного градиента стремятся выйти из клетки, перенося свой положительный заряд во внеклеточную среду. Ионы хлора, наоборот, входят внутрь клетки, увеличивая тем самым отрицательный заряд внутриклеточной жидкости. Это перемещение ионов и приводит к поляризации клеточной мембраны невозбужденной клетки: наружная ее поверхность становится положительной, а внутренняя – отрицательной. Если в этот момент с помощью микро электродов измерить разность потенциалов между наружной и внутренней поверхностью клеточной мембраны, то будет зарегистрирован так называемый трансмембранный потенциал покоя (ТМПП), имеющий отрицательную величину, в норме составляющую около –90 mV.
Слайд 5При возбуждении клетки резко изменяется проницаемость ее стенки по отношению к
ионам различных типов. Это приводит к изменению ионных потоков через клеточную мембрану и, следовательно, к изменению величины самого ТМПП. Кривая изменения трансмембранного потенциала во время возбуждения получила название трансмембранного потенциала действия (ТМПД).
Клетки проводящей системы сердца и клетки синусового узла обладают способностью к спонтанному медленному увеличению ТМПП. Этот процесс получил название спонтанной диастолической реполяризации и лежит в основе автоматической активности клеток синоатриального (синусового) узла и проводящей системы сердца, т. е. способности к «самопроизвольному» зарождению в них электрического импульса.
Клетки проводящей системы сердца и клетки синусового узла обладают способностью к спонтанному медленному увеличению ТМПП. Этот процесс получил название спонтанной диастолической реполяризации и лежит в основе автоматической активности клеток синоатриального (синусового) узла и проводящей системы сердца, т. е. способности к «самопроизвольному» зарождению в них электрического импульса.
Слайд 6Сердце человека проявляет себя электрически как огромная масса одиночных мышечных волокон,
расположенных в основном параллельно одно другому. Каждое возбужденное волокно представляет собой элементарный диполь, вызывающий появление элементарной электродвижущей силы. Суммарный вектор и обусловливает регистрацию ЭКГ в различных электрокардиографических отведениях. Наличие на поверхности тела человека точек, отличающихся величиной и знаком потенциала, позволяет регистрировать между ними разность потенциалов. Соединение двух точек с разными потенциалами называется электрокардиографическим отведением, а гипотетическая линия между ними – осью отведения.
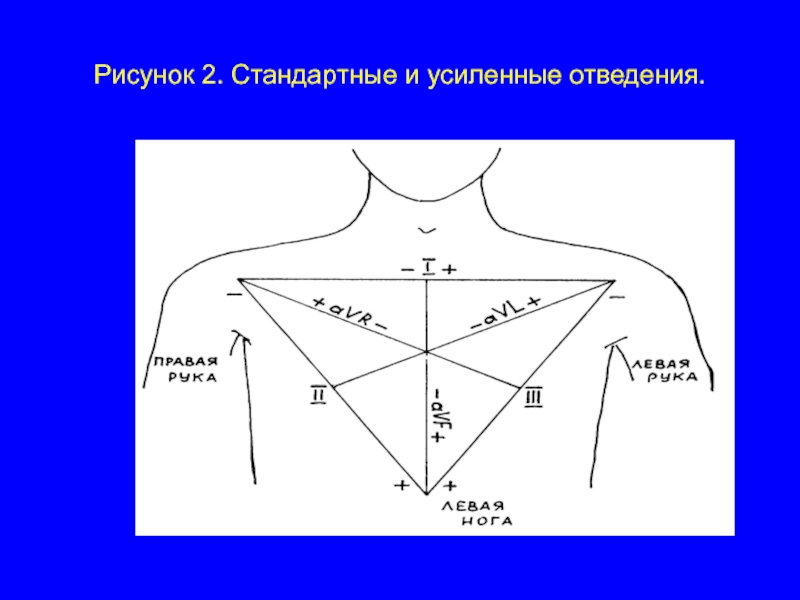
Слайд 8Электрокардиографические отведения.
Широкое распространение получила регистрация ЭКГ в 12 отведениях: в трех
стандартных (или классических), трех однополюсных усиленных от конечностей и шести грудных.
Стандартные отведения. Стандартные двухполюсные отведения, предложенные в 1913 г. Эйнтховеном, фиксируют разность потенциалов между двумя точками электрического поля, удаленными от сердца и расположенными во фронтальной плоскости – на конечностях. Для записи этих отведений к электроду на правой руке присоединяется красный провод, к электроду на левой руке – желтый провод, к левой ноге – электрод с зеленым проводом. Четвертый электрод устанавливается на правую ногу для подключения заземляющего (черного) провода.
ЭКГ в I отведении записывается при расположении электродов на предплечьях рук, во II – на правой руке и левой ноге, в III – на левой руке и левой ноге.
Три стандартных отведения образуют равносторонний треугольник (треугольник Эйнтховена), вершинами которого являются правая рука, левая рука и левая нога с установленными там электродами. В центре равностороннего треугольника Эйнтховена расположен электрический центр сердца, одинаково удаленный от всех трех стандартных отведений.
Стандартные отведения. Стандартные двухполюсные отведения, предложенные в 1913 г. Эйнтховеном, фиксируют разность потенциалов между двумя точками электрического поля, удаленными от сердца и расположенными во фронтальной плоскости – на конечностях. Для записи этих отведений к электроду на правой руке присоединяется красный провод, к электроду на левой руке – желтый провод, к левой ноге – электрод с зеленым проводом. Четвертый электрод устанавливается на правую ногу для подключения заземляющего (черного) провода.
ЭКГ в I отведении записывается при расположении электродов на предплечьях рук, во II – на правой руке и левой ноге, в III – на левой руке и левой ноге.
Три стандартных отведения образуют равносторонний треугольник (треугольник Эйнтховена), вершинами которого являются правая рука, левая рука и левая нога с установленными там электродами. В центре равностороннего треугольника Эйнтховена расположен электрический центр сердца, одинаково удаленный от всех трех стандартных отведений.
Слайд 9Усиленные отведения от конечностей. Однополюсные отведения от конечностей отличаются от двухполюсных
стандартных тем, что разность потенциалов в них регистрируется в основном только одним электродом – активным, который поочередно располагается на правой руке, левой ноге и левой руке. Второй электрод образуется объединением трех электродов от конечностей и является неактивным. Эти отведения получили название однополюсных усиленных отведений от конечностей. Различают следующие отведения:
Отведение от правой руки – aVR: активный электрод располагается на правой руке, электроды левой руки и левой ноги объединяются и присоединяются к аппарату, провод объединенного электрода для правой руки остается не присоединенным.
Отведение от левой руки – aVL регистрируется при расположении активного электрода на левой руке; объединенный электрод включает электроды правой руки и левой ноги; провод объединенного электрода для левой руки остается свободным.
ЭКГ в однополюсном отведении от левой ноги (aVF) регистрируется при расположении активного электрода на левой ноге и объединении электродов от правой и левой рук.
Обозначение усиленных отведений от конечностей происходит от первых букв английских слов: «а» – augmented (усиленный); «V» – voltage (потенциал); «R» – right (правый); «L» – left (левый); «F» – foot (нога).
Отведение от правой руки – aVR: активный электрод располагается на правой руке, электроды левой руки и левой ноги объединяются и присоединяются к аппарату, провод объединенного электрода для правой руки остается не присоединенным.
Отведение от левой руки – aVL регистрируется при расположении активного электрода на левой руке; объединенный электрод включает электроды правой руки и левой ноги; провод объединенного электрода для левой руки остается свободным.
ЭКГ в однополюсном отведении от левой ноги (aVF) регистрируется при расположении активного электрода на левой ноге и объединении электродов от правой и левой рук.
Обозначение усиленных отведений от конечностей происходит от первых букв английских слов: «а» – augmented (усиленный); «V» – voltage (потенциал); «R» – right (правый); «L» – left (левый); «F» – foot (нога).
Слайд 11Грудные отведения. Грудные однополюсные отведения, предложенные Wilson в 1934 г., регистрируют
разность потенциалов между активным положительным электродом, установленным в определенных точках на поверхности грудной клетки, и отрицательным объединенным электродом Вильсона.
Обычно для записи ЭКГ используют 6 грудных отведений. Грудные отведения обозначаются заглавной латинской буквой V (потенциал, напряжение) с добавлением номера позиции активного положительного электрода, обозначенного арабскими цифрами.
Отведение V1 – активный электрод установлен в четвертом межреберье по правому краю грудины.
Отведение V2 – активный электрод расположен в четвертом межреберье по левому краю грудины.
Отведение V3 – середина расстояния между V2 и V4.
Отведение V4 – активный электрод установлен в пятом межреберье по левой срединно-ключичной линии.
Отведение V5 – активный электрод расположен на том же горизонтальном уровне, что и V4 по левой передней подмышечной линии.
Отведение V6 – активный электрод находится по левой средней подмышечной линии на том же горизонтальном уровне, что и электроды отведений V4 и V5.
Грудные отведения обладают большой информативной ценностью, отражая биоэлектрические процессы, происходящие в конкретных участках сердца.
Обычно для записи ЭКГ используют 6 грудных отведений. Грудные отведения обозначаются заглавной латинской буквой V (потенциал, напряжение) с добавлением номера позиции активного положительного электрода, обозначенного арабскими цифрами.
Отведение V1 – активный электрод установлен в четвертом межреберье по правому краю грудины.
Отведение V2 – активный электрод расположен в четвертом межреберье по левому краю грудины.
Отведение V3 – середина расстояния между V2 и V4.
Отведение V4 – активный электрод установлен в пятом межреберье по левой срединно-ключичной линии.
Отведение V5 – активный электрод расположен на том же горизонтальном уровне, что и V4 по левой передней подмышечной линии.
Отведение V6 – активный электрод находится по левой средней подмышечной линии на том же горизонтальном уровне, что и электроды отведений V4 и V5.
Грудные отведения обладают большой информативной ценностью, отражая биоэлектрические процессы, происходящие в конкретных участках сердца.
Слайд 13В норме сердечный цикл начинается возбуждением предсердий, что на ЭКГ отражается
появлением зубца P. Восходящий участок P обусловлен в основном возбуждением правого предсердия, нисходящий – левого предсердия. В норме в отведениях I, II, aVF, V2-V6 зубец P всегда положительный. В отведениях III, aVL, V1 зубец P может быть положительным, двухфазным, а в отведениях III и aVL иногда даже отрицательным. В отведении aVR зубец P всегда отрицательный. Продолжительность зубца P не превышает 0.1 с, а его амплитуда – 1.5-2.5 мм.
Интервал P-Q(R) измеряется от начала зубца P до начала желудочкового комплекса QRS (зубца Q или R). Он отражает продолжительность атриовентрикулярного проведения, т.е. время распространения возбуждения по предсердиям, АВ-узлу, пучку Гиса и его разветвлениям. Длительность интервала P-Q(R) колеблется от 0.12 до 0.20 с и у здорового человека зависит в основном от частоты сердечных сокращений: чем она выше, тем короче интервал P-Q(R).
Интервал P-Q(R) измеряется от начала зубца P до начала желудочкового комплекса QRS (зубца Q или R). Он отражает продолжительность атриовентрикулярного проведения, т.е. время распространения возбуждения по предсердиям, АВ-узлу, пучку Гиса и его разветвлениям. Длительность интервала P-Q(R) колеблется от 0.12 до 0.20 с и у здорового человека зависит в основном от частоты сердечных сокращений: чем она выше, тем короче интервал P-Q(R).
Слайд 14Желудочковый комплекс QRST отражает сложный процесс распространения (комплекс QRS) и угасания
(сегмент RS-T и зубец T) возбуждения по миокарду желудочков.
Зубцом R называют положительный зубец, входящий в состав комплекса QRS. Отрицательный зубец комплекса QRS, непосредственно предшествующий зубцу R, обозначают буквой Q, а отрицательный зубец, следующий сразу за зубцом R, - буквой S
В норме зубец Q может быть зарегистрирован во всех стандартных и усиленных однополюсных отведениях от конечностей и в грудных отведениях V4-V6. Амплитуда нормального зубца Q во всех отведениях, кроме aVR, не превышает ¼ высоты зубца R, а его продолжительность – 0.03 с.
Зубец R в норме может регистрироваться во всех стандартных и усиленных отведениях от конечностей. В грудных отведениях амплитуда зубца R постепенно увеличивается от V1 к V4, а затем несколько уменьшается в V5 и V6. Иногда зубец R в V1 может отсутствовать.
Максимальная продолжительность желудочкового комплекса QRS не превышает 0.10 с (чаще 0.07-0.09).
Зубцом R называют положительный зубец, входящий в состав комплекса QRS. Отрицательный зубец комплекса QRS, непосредственно предшествующий зубцу R, обозначают буквой Q, а отрицательный зубец, следующий сразу за зубцом R, - буквой S
В норме зубец Q может быть зарегистрирован во всех стандартных и усиленных однополюсных отведениях от конечностей и в грудных отведениях V4-V6. Амплитуда нормального зубца Q во всех отведениях, кроме aVR, не превышает ¼ высоты зубца R, а его продолжительность – 0.03 с.
Зубец R в норме может регистрироваться во всех стандартных и усиленных отведениях от конечностей. В грудных отведениях амплитуда зубца R постепенно увеличивается от V1 к V4, а затем несколько уменьшается в V5 и V6. Иногда зубец R в V1 может отсутствовать.
Максимальная продолжительность желудочкового комплекса QRS не превышает 0.10 с (чаще 0.07-0.09).
Слайд 15Сегмент RS-T соответствует периоду полного охвата возбуждением обоих желудочков, когда разность
потенциалов между различными участками сердечной мышцы отсутствует или мала.
Зубец T отражает процесс быстрой конечной реполяризации миокарда желудочков. В норме зубец T всегда положительный в отведениях I, II, aVF, V2-V6. В отведениях III, aVL и V1 зубец T может быть положительным, двухфазным или отрицательным. В отведении aVR зубец T всегда отрицательный.
Интервал Q-T (QRST) измеряется от начала комплекса QRS (зубца Q или R) до конца зубца T. Интервал Q-T (QRST) называют электрической систолой желудочков.
Зубец T отражает процесс быстрой конечной реполяризации миокарда желудочков. В норме зубец T всегда положительный в отведениях I, II, aVF, V2-V6. В отведениях III, aVL и V1 зубец T может быть положительным, двухфазным или отрицательным. В отведении aVR зубец T всегда отрицательный.
Интервал Q-T (QRST) измеряется от начала комплекса QRS (зубца Q или R) до конца зубца T. Интервал Q-T (QRST) называют электрической систолой желудочков.
Слайд 16Нормальная ЭКГ в 12 отведениях
1. Зубец P. Положителен в отведениях I, II, aVF, отрицателен
в aVR, может быть отрицательным или двухфазным в отведениях III, aVL, V1, V2.
2. Интервал PQ. 0,12—0,20 с.
3. Комплекс QRS. Ширина — 0,06—0,10 с. Небольшой зубец Q (ширина < 0,04 с, амплитуда < 2 мм) бывает во всех отведениях кроме aVR, V1 и V2. Переходная зона грудных отведений (отведение, в котором амплитуды положительной и отрицательной части комплекса QRS одинаковы) обычно находится между V2 и V4.
4. Сегмент ST. Обычно на изолинии. В грудных отведениях возможен подъем ST до 3 мм выпуклостью вниз (синдром ранней реполяризации желудочков, см.).
5. Зубец T. Положителен в отведениях I, II, V3—V6. Отрицателен в aVR, V1. Может быть положительным, уплощенным, отрицательным или двухфазным в отведениях III, aVL, aVF, V1 и V2.
6. Интервал QT. Длительность обратно пропорциональна ЧСС; обычно колеблется в пределах 0,30—0,46 с.
2. Интервал PQ. 0,12—0,20 с.
3. Комплекс QRS. Ширина — 0,06—0,10 с. Небольшой зубец Q (ширина < 0,04 с, амплитуда < 2 мм) бывает во всех отведениях кроме aVR, V1 и V2. Переходная зона грудных отведений (отведение, в котором амплитуды положительной и отрицательной части комплекса QRS одинаковы) обычно находится между V2 и V4.
4. Сегмент ST. Обычно на изолинии. В грудных отведениях возможен подъем ST до 3 мм выпуклостью вниз (синдром ранней реполяризации желудочков, см.).
5. Зубец T. Положителен в отведениях I, II, V3—V6. Отрицателен в aVR, V1. Может быть положительным, уплощенным, отрицательным или двухфазным в отведениях III, aVL, aVF, V1 и V2.
6. Интервал QT. Длительность обратно пропорциональна ЧСС; обычно колеблется в пределах 0,30—0,46 с.
Слайд 17Анализ сердечного ритма и проводимости. Включает определение регулярности и числа сердечных
сокращений, нахождение источника возбуждения, а также оценку функции проводимости.
Регулярный, или правильный, ритм сердца диагностируется в том случае, если продолжительность измеренных интервалов R-R одинакова и разброс полученных величин не превышает +-10% от средней продолжительности интервалов R-R. В остальных случаях диагностируется неправильный (нерегулярный) сердечный ритм.
ЧСС при правильном ритме определяют по формуле: ЧСС=60/R-R, где 60 – число секунд в минуте, R-R – длительность интервала, выраженная в секундах.
На практике для определения ЧСС зачастую используются ЭКГ линейки, либо таблицы определения ЧСС.
При неправильном ритме ЭКГ в одном из отведений записывается дольше, чем обычно, например, в течение 3-4 с. Затем подсчитывают число комплексов QRS, зарегистрированных за 3 с (15 см бумажной ленты), и полученный результат умножают на 20.
У здорового человека ЧСС в покое составляет 60-90 в минуту. ЧСС более 90 в минуту – тахикардия, менее 60 – брадикардия.
Синусовый ритм характеризуется наличием во II стандартном отведении положительных зубцов P, предшествующих каждому комплексу QRS, а также постоянной одинаковой формой всех зубцов P в одном и том же отведении.
Для предварительной оценки функции проводимости необходимо измерить длительность зубца P, продолжительность интервала P-Q(R) и общую длительность желудочкового комплекса QRS. Увеличение длительности указанных зубцов и интервалов указывает на замедление проведения в соответствующем отделе проводящей системы сердца.
Регулярный, или правильный, ритм сердца диагностируется в том случае, если продолжительность измеренных интервалов R-R одинакова и разброс полученных величин не превышает +-10% от средней продолжительности интервалов R-R. В остальных случаях диагностируется неправильный (нерегулярный) сердечный ритм.
ЧСС при правильном ритме определяют по формуле: ЧСС=60/R-R, где 60 – число секунд в минуте, R-R – длительность интервала, выраженная в секундах.
На практике для определения ЧСС зачастую используются ЭКГ линейки, либо таблицы определения ЧСС.
При неправильном ритме ЭКГ в одном из отведений записывается дольше, чем обычно, например, в течение 3-4 с. Затем подсчитывают число комплексов QRS, зарегистрированных за 3 с (15 см бумажной ленты), и полученный результат умножают на 20.
У здорового человека ЧСС в покое составляет 60-90 в минуту. ЧСС более 90 в минуту – тахикардия, менее 60 – брадикардия.
Синусовый ритм характеризуется наличием во II стандартном отведении положительных зубцов P, предшествующих каждому комплексу QRS, а также постоянной одинаковой формой всех зубцов P в одном и том же отведении.
Для предварительной оценки функции проводимости необходимо измерить длительность зубца P, продолжительность интервала P-Q(R) и общую длительность желудочкового комплекса QRS. Увеличение длительности указанных зубцов и интервалов указывает на замедление проведения в соответствующем отделе проводящей системы сердца.
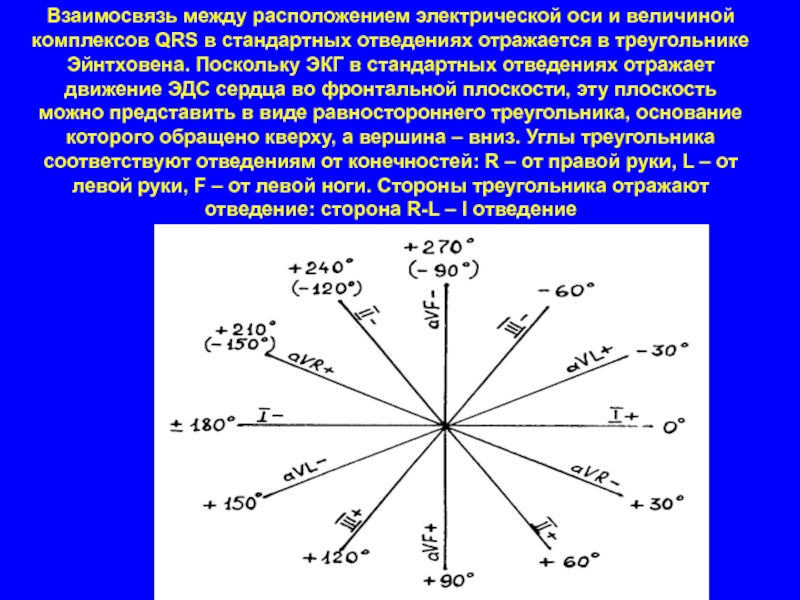
Слайд 18Взаимосвязь между расположением электрической оси и величиной комплексов QRS в стандартных
отведениях отражается в треугольнике Эйнтховена. Поскольку ЭКГ в стандартных отведениях отражает движение ЭДС сердца во фронтальной плоскости, эту плоскость можно представить в виде равностороннего треугольника, основание которого обращено кверху, а вершина – вниз. Углы треугольника соответствуют отведениям от конечностей: R – от правой руки, L – от левой руки, F – от левой ноги. Стороны треугольника отражают отведение: сторона R-L – I отведение
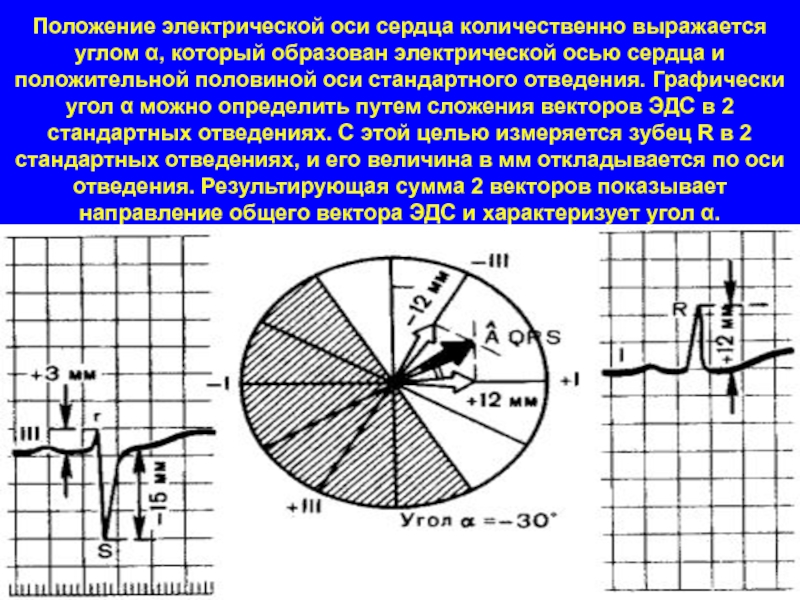
Слайд 19Положение электрической оси сердца количественно выражается углом α, который образован электрической
осью сердца и положительной половиной оси стандартного отведения. Графически угол α можно определить путем сложения векторов ЭДС в 2 стандартных отведениях. С этой целью измеряется зубец R в 2 стандартных отведениях, и его величина в мм откладывается по оси отведения. Результирующая сумма 2 векторов показывает направление общего вектора ЭДС и характеризует угол α.
Слайд 20Максимальное положительное или отрицательное значение алгебраической суммы зубцов комплекса QRS наблюдается
в том электрокардиографическом отведении, ось которого приблизительно совпадает с расположением электрической оси сердца, параллельна ей. Комплекс типа RS, где алгебраическая сумма зубцов равна нулю (R=S или R=Q+S), записывается в том отведении, ось которого перпендикулярна электрической оси сердца.
Различают следующие варианты положения электрической оси сердца: нормальное положение, когда угол α составляет от +30˚ до +69˚;
вертикальное положение – угол α от +70˚ до +90˚;
горизонтальное положение – угол α от 0˚ до +29˚;
отклонение оси вправо – угол α от +91˚ до +180˚;
отклонение оси влево – угол α от 0 до –90˚.
Различают следующие варианты положения электрической оси сердца: нормальное положение, когда угол α составляет от +30˚ до +69˚;
вертикальное положение – угол α от +70˚ до +90˚;
горизонтальное положение – угол α от 0˚ до +29˚;
отклонение оси вправо – угол α от +91˚ до +180˚;
отклонение оси влево – угол α от 0 до –90˚.
Слайд 21Анализ предсердного зубца Р. Амплитуда зубца Р измеряется от изолинии до
вершины зубца, а его длительность – от начала до окончания зубца. В норме амплитуда зубца Р не превышает 2.5 мм, а его длительность 0.1 с. Полярность зубца Р в отведениях I, II и III является важнейшим электрокардиографическим признаком, указывающим на направление движения волны возбуждения по предсердиям и, следовательно, на локализацию источника возбуждения (водителя ритма).
Анализ желудочкового комплекса QRST. Необходимо:
измерить амплитуду и продолжительность зубца Q, сравнить с амплитудой зубца R в этом же отведении;
измерить амплитуду зубца R, сопоставить ее с амплитудой зубца Q или S в этом же отведении и с зубцом R в других отведениях;
измерить амплитуду зубца S, сопоставить ее с амплитудой зубца R в этом же отведении;
найти точку соединения j, измерить ее отклонение от изолинии, измерить величину смещения сегмента RS-T от изолинии вверх или вниз в точке, отстоящей от точки j вправо на 0.08 с, определить форму возможного смещения сегмента RS-T: горизонтальное, косонисходящее, косовосходящее смещение;
оценить полярность, форму и амплитуду зубца Т;
измерить интервал Q-T.
Анализ желудочкового комплекса QRST. Необходимо:
измерить амплитуду и продолжительность зубца Q, сравнить с амплитудой зубца R в этом же отведении;
измерить амплитуду зубца R, сопоставить ее с амплитудой зубца Q или S в этом же отведении и с зубцом R в других отведениях;
измерить амплитуду зубца S, сопоставить ее с амплитудой зубца R в этом же отведении;
найти точку соединения j, измерить ее отклонение от изолинии, измерить величину смещения сегмента RS-T от изолинии вверх или вниз в точке, отстоящей от точки j вправо на 0.08 с, определить форму возможного смещения сегмента RS-T: горизонтальное, косонисходящее, косовосходящее смещение;
оценить полярность, форму и амплитуду зубца Т;
измерить интервал Q-T.
Слайд 22Электрокардиографическое заключение.
источник ритма сердца (синусовый или несинусовый ритм);
регулярность ритма сердца (правильный
или неправильный ритм);
число сердечных сокращений;
положение электрической оси сердца;
наличие патологических электрокардиографических синдромов: нарушений ритма и (или) проводимости сердца, гипертрофии миокарда различных камер сердца, миокардиальных нарушений (дистрофии, ишемии, повреждения, некрозов, рубцов).
число сердечных сокращений;
положение электрической оси сердца;
наличие патологических электрокардиографических синдромов: нарушений ритма и (или) проводимости сердца, гипертрофии миокарда различных камер сердца, миокардиальных нарушений (дистрофии, ишемии, повреждения, некрозов, рубцов).
Слайд 23Под аритмией понимают любой сердечный ритм, отличающийся от нормального синусового частотой,
регулярностью и водителем ритма (источником возбуждения), а также нарушением связи или последовательности между возбуждением предсердий и желудочков.
Нарушения ритма сердца, как правило, обусловлены различными заболеваниями, но также могут иметь и самостоятельное значение. Самостоятельное возникновение нарушения ритма связывают с наличием дополнительных путей проведения, а также с особенностями чувствительности клеток-водителей ритма к адренергическому и холинергическому влиянию (дисбаланс вегетативной регуляции сердечной деятельности). Зачастую, конкретный механизм аритмогенеза или заболевание, приведшее к возникновению аритмии, остаются не ясными. Такие нарушения ритма сердца обозначают как идиопатические.
Нарушения ритма сердца, как правило, обусловлены различными заболеваниями, но также могут иметь и самостоятельное значение. Самостоятельное возникновение нарушения ритма связывают с наличием дополнительных путей проведения, а также с особенностями чувствительности клеток-водителей ритма к адренергическому и холинергическому влиянию (дисбаланс вегетативной регуляции сердечной деятельности). Зачастую, конкретный механизм аритмогенеза или заболевание, приведшее к возникновению аритмии, остаются не ясными. Такие нарушения ритма сердца обозначают как идиопатические.
Слайд 24Все аритмии являются результатом нарушения основных функций сердца: автоматизма, возбудимости и
проводимости. Согласно распространенной классификации М.С.Кушаковского (1998) все аритмии делятся на три большие группы:
аритмии, обусловленные нарушением образования импульса;
аритмии, обусловленные нарушением проводимости;
комбинированные аритмии, где присутствуют одновременно первых два механизма.
аритмии, обусловленные нарушением образования импульса;
аритмии, обусловленные нарушением проводимости;
комбинированные аритмии, где присутствуют одновременно первых два механизма.
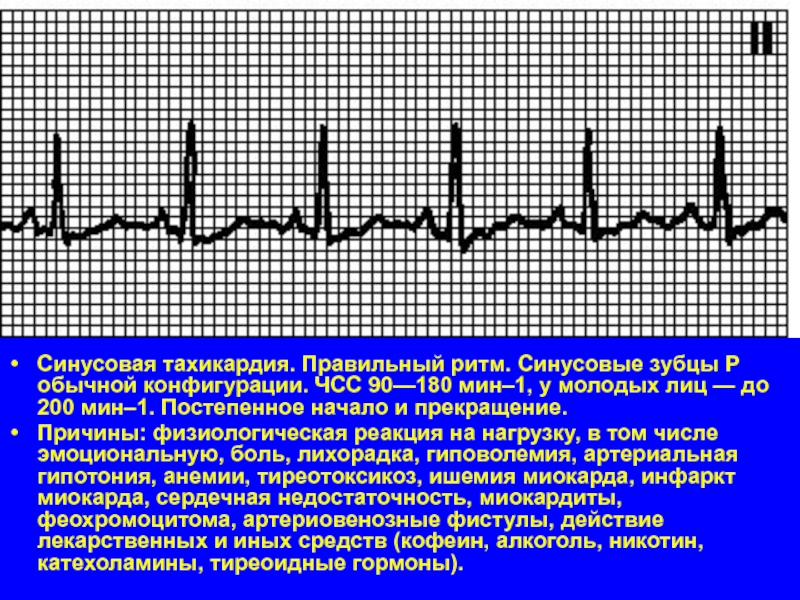
Слайд 25Синусовая тахикардия. Правильный ритм. Синусовые зубцы P обычной конфигурации. ЧСС 90—180 мин–1, у
молодых лиц — до 200 мин–1. Постепенное начало и прекращение.
Причины: физиологическая реакция на нагрузку, в том числе эмоциональную, боль, лихорадка, гиповолемия, артериальная гипотония, анемии, тиреотоксикоз, ишемия миокарда, инфаркт миокарда, сердечная недостаточность, миокардиты, феохромоцитома, артериовенозные фистулы, действие лекарственных и иных средств (кофеин, алкоголь, никотин, катехоламины, тиреоидные гормоны).
Причины: физиологическая реакция на нагрузку, в том числе эмоциональную, боль, лихорадка, гиповолемия, артериальная гипотония, анемии, тиреотоксикоз, ишемия миокарда, инфаркт миокарда, сердечная недостаточность, миокардиты, феохромоцитома, артериовенозные фистулы, действие лекарственных и иных средств (кофеин, алкоголь, никотин, катехоламины, тиреоидные гормоны).
Слайд 26Синусовая брадикардия. Правильный ритм. ЧСС
при нижнем инфаркте миокарда; гипотиреозе; гипотермии; механической желтухе; гиперкалиемии; повышении внутричерепного давления; синдроме слабости синусового узла; прием лекарственных средств (бета-адреноблокаторов, верапамила, сердечных гликозидов); у здоровых лиц, особенно во время сна, у спортсменов.
Слайд 27Экстрасистолия – преждевременное возбуждение и сокращение сердца, под влиянием патологических импульсов,
которые могут возникнуть в любом участке сердца. Она возникает как у практически здоровых (функциональная экстрасистолия), так и при синдроме поражения мышцы сердца (органическая экстрасистолия). Основным электрокардиографическим критерием экстрасистолии является преждевременность комплекса PQRST или QRST, когда экстрасистолический комплекс появляется ранее ожидавшегося синусового.
При оценке экстрасистол используются такие понятия как интервал сцепления - расстояние от предшествующего экстрасистоле нормального комплекса до экстрасистолического, и компенсаторная пауза - расстояние от экстрасистолы до следующего за ней цикла основного ритма. Если сумма интервала сцепления и компенсаторной паузы равна двум интервалам R–R основного ритма, говорят о полной компенсаторной паузе (это характерно для желудочковой экстраситолии), если меньше двух интервалов R–R – о неполной.
Экстрасистолы могут быть единичными, парными и групповыми; монотопными – исходящими из одного эктопического источника и политопными, обусловленными функционированием нескольких эктопических очагов. В последнем случае регистрируются отличающиеся друг от друга по форме (полиморфные) экстрасистолические комплексы с разными интервалами сцепления.
При оценке экстрасистол используются такие понятия как интервал сцепления - расстояние от предшествующего экстрасистоле нормального комплекса до экстрасистолического, и компенсаторная пауза - расстояние от экстрасистолы до следующего за ней цикла основного ритма. Если сумма интервала сцепления и компенсаторной паузы равна двум интервалам R–R основного ритма, говорят о полной компенсаторной паузе (это характерно для желудочковой экстраситолии), если меньше двух интервалов R–R – о неполной.
Экстрасистолы могут быть единичными, парными и групповыми; монотопными – исходящими из одного эктопического источника и политопными, обусловленными функционированием нескольких эктопических очагов. В последнем случае регистрируются отличающиеся друг от друга по форме (полиморфные) экстрасистолические комплексы с разными интервалами сцепления.
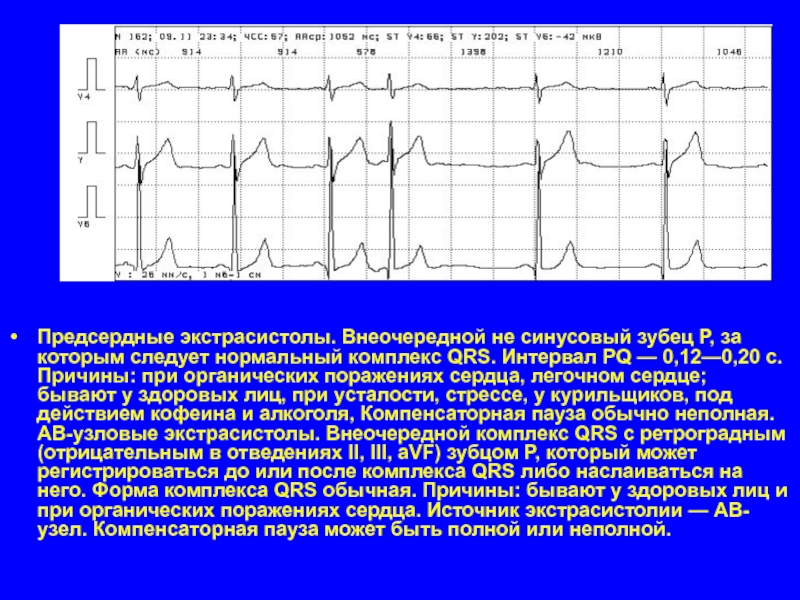
Слайд 28Предсердные экстрасистолы. Внеочередной не синусовый зубец P, за которым следует нормальный комплекс QRS.
Интервал PQ — 0,12—0,20 с. Причины: при органических поражениях сердца, легочном сердце; бывают у здоровых лиц, при усталости, стрессе, у курильщиков, под действием кофеина и алкоголя, Компенсаторная пауза обычно неполная. АВ-узловые экстрасистолы. Внеочередной комплекс QRS с ретроградным (отрицательным в отведениях II, III, aVF) зубцом P, который может регистрироваться до или после комплекса QRS либо наслаиваться на него. Форма комплекса QRS обычная. Причины: бывают у здоровых лиц и при органических поражениях сердца. Источник экстрасистолии — АВ-узел. Компенсаторная пауза может быть полной или неполной.
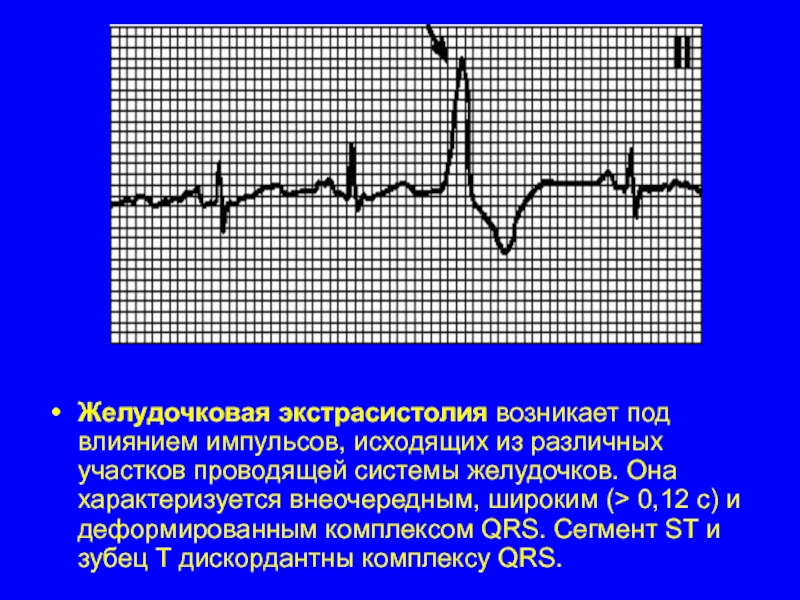
Слайд 29Желудочковая экстрасистолия возникает под влиянием импульсов, исходящих из различных участков проводящей
системы желудочков. Она характеризуется внеочередным, широким (> 0,12 с) и деформированным комплексом QRS. Сегмент ST и зубец T дискордантны комплексу QRS.
Слайд 30Пароксизмальная тахикардия – внезапно начинающийся и внезапно заканчивающийся приступ учащения сердечных
сокращений от 140 до 220 в минуту при сохранении правильного ритма (одинаковых интервалов RR). Различают ее наджелудочковую (предсердную и атриовентрикулярную) и желудочковую формы.
Наджелудочковая тахикардия с узкими комплексами QRS. ЧСС 150—220 мин, обычно 180—200 мин. Зубец P обычно наслаивается на комплекс QRS или следует сразу после него (RP < 0,09 с). Начинается и прекращается внезапно.
Наджелудочковая тахикардия с узкими комплексами QRS. ЧСС 150—220 мин, обычно 180—200 мин. Зубец P обычно наслаивается на комплекс QRS или следует сразу после него (RP < 0,09 с). Начинается и прекращается внезапно.
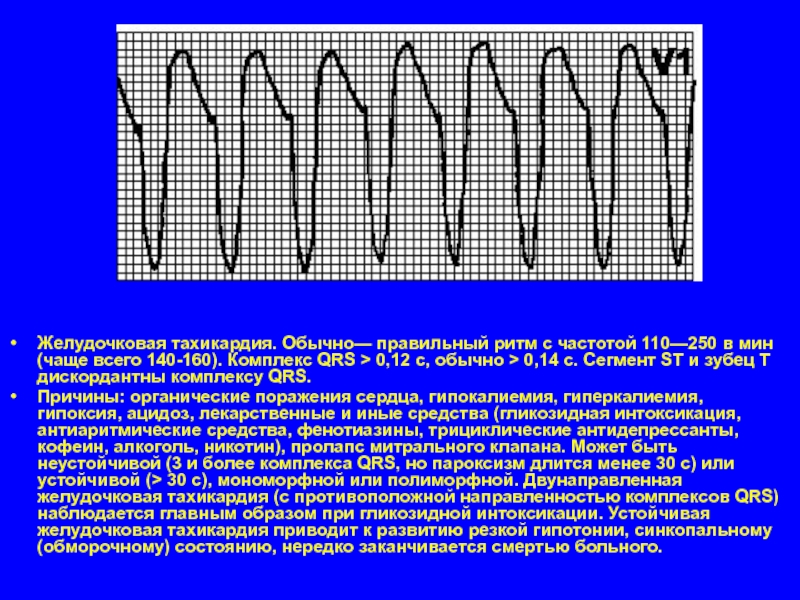
Слайд 31Желудочковая тахикардия. Обычно— правильный ритм с частотой 110—250 в мин (чаще
всего 140-160). Комплекс QRS > 0,12 с, обычно > 0,14 с. Сегмент ST и зубец T дискордантны комплексу QRS.
Причины: органические поражения сердца, гипокалиемия, гиперкалиемия, гипоксия, ацидоз, лекарственные и иные средства (гликозидная интоксикация, антиаритмические средства, фенотиазины, трициклические антидепрессанты, кофеин, алкоголь, никотин), пролапс митрального клапана. Может быть неустойчивой (3 и более комплекса QRS, но пароксизм длится менее 30 с) или устойчивой (> 30 с), мономорфной или полиморфной. Двунаправленная желудочковая тахикардия (с противоположной направленностью комплексов QRS) наблюдается главным образом при гликозидной интоксикации. Устойчивая желудочковая тахикардия приводит к развитию резкой гипотонии, синкопальному (обморочному) состоянию, нередко заканчивается смертью больного.
Причины: органические поражения сердца, гипокалиемия, гиперкалиемия, гипоксия, ацидоз, лекарственные и иные средства (гликозидная интоксикация, антиаритмические средства, фенотиазины, трициклические антидепрессанты, кофеин, алкоголь, никотин), пролапс митрального клапана. Может быть неустойчивой (3 и более комплекса QRS, но пароксизм длится менее 30 с) или устойчивой (> 30 с), мономорфной или полиморфной. Двунаправленная желудочковая тахикардия (с противоположной направленностью комплексов QRS) наблюдается главным образом при гликозидной интоксикации. Устойчивая желудочковая тахикардия приводит к развитию резкой гипотонии, синкопальному (обморочному) состоянию, нередко заканчивается смертью больного.
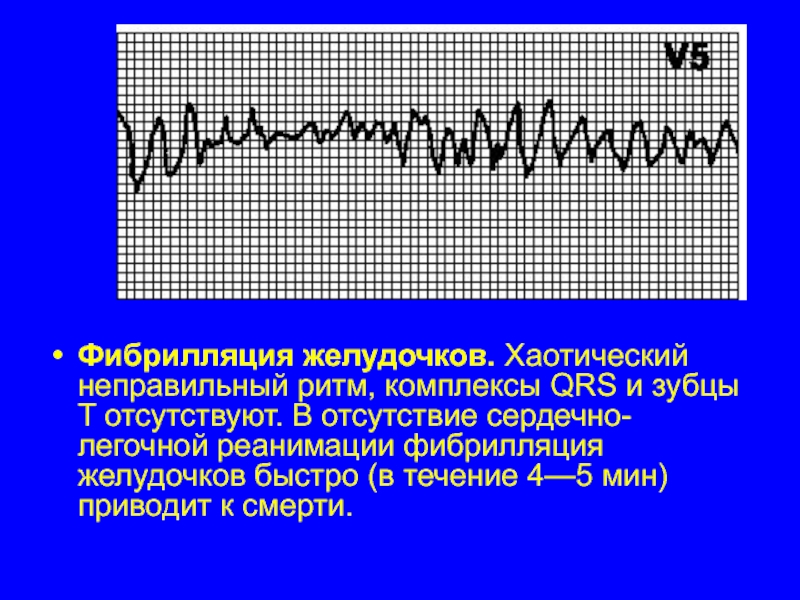
Слайд 32Фибрилляция желудочков. Хаотический неправильный ритм, комплексы QRS и зубцы T отсутствуют.
В отсутствие сердечно-легочной реанимации фибрилляция желудочков быстро (в течение 4—5 мин) приводит к смерти.
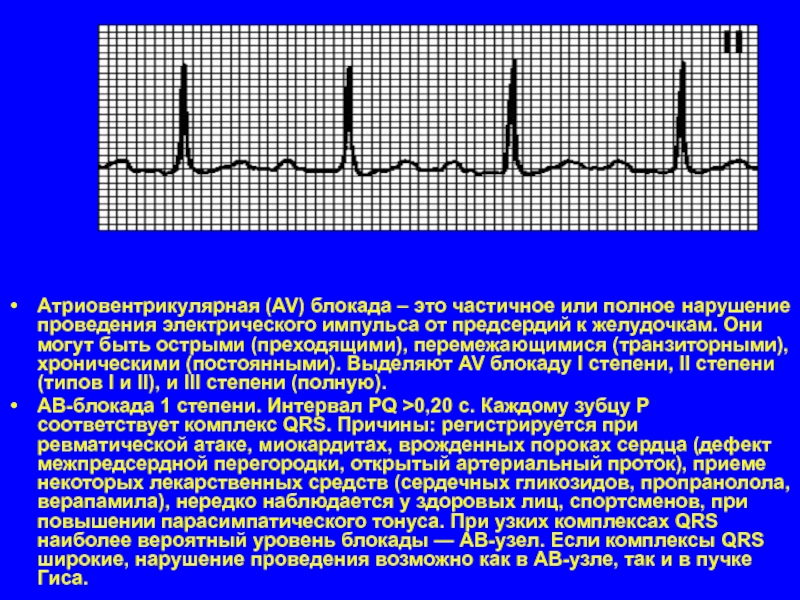
Слайд 33Атриовентрикулярная (AV) блокада – это частичное или полное нарушение проведения электрического
импульса от предсердий к желудочкам. Они могут быть острыми (преходящими), перемежающимися (транзиторными), хроническими (постоянными). Выделяют AV блокаду I степени, II степени (типов I и II), и III степени (полную).
АВ-блокада 1 степени. Интервал PQ >0,20 с. Каждому зубцу P соответствует комплекс QRS. Причины: регистрируется при ревматической атаке, миокардитах, врожденных пороках сердца (дефект межпредсердной перегородки, открытый артериальный проток), приеме некоторых лекарственных средств (сердечных гликозидов, пропранолола, верапамила), нередко наблюдается у здоровых лиц, спортсменов, при повышении парасимпатического тонуса. При узких комплексах QRS наиболее вероятный уровень блокады — АВ-узел. Если комплексы QRS широкие, нарушение проведения возможно как в АВ-узле, так и в пучке Гиса.
АВ-блокада 1 степени. Интервал PQ >0,20 с. Каждому зубцу P соответствует комплекс QRS. Причины: регистрируется при ревматической атаке, миокардитах, врожденных пороках сердца (дефект межпредсердной перегородки, открытый артериальный проток), приеме некоторых лекарственных средств (сердечных гликозидов, пропранолола, верапамила), нередко наблюдается у здоровых лиц, спортсменов, при повышении парасимпатического тонуса. При узких комплексах QRS наиболее вероятный уровень блокады — АВ-узел. Если комплексы QRS широкие, нарушение проведения возможно как в АВ-узле, так и в пучке Гиса.
Слайд 34АВ-блокада 2 степени типа Мобитц I (с периодикой Самойлова-Венкебаха). Нарастающее удлинение
интервала PQ вплоть до выпадения комплекса QRS. Причины: встречается при инфаркте миокарда (особенно нижнем), ревматической атаке, миокардитах, при приеме некоторых лекарственных средств (сердечных гликозидов, бета-адреноблокаторов, антагонистов кальция), наблюдается у здоровых лиц, спортсменов.
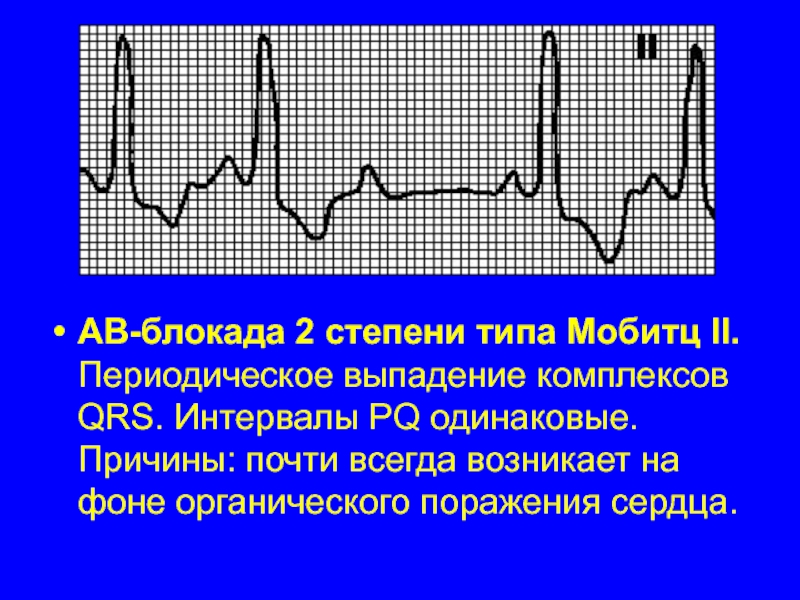
Слайд 35АВ-блокада 2 степени типа Мобитц II. Периодическое выпадение комплексов QRS. Интервалы
PQ одинаковые. Причины: почти всегда возникает на фоне органического поражения сердца.
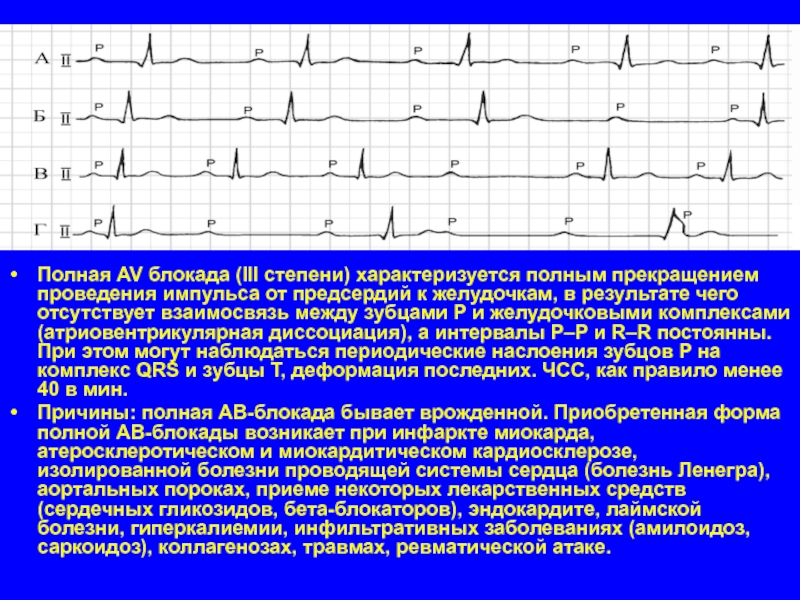
Слайд 36Полная AV блокада (III степени) характеризуется полным прекращением проведения импульса от
предсердий к желудочкам, в результате чего отсутствует взаимосвязь между зубцами Р и желудочковыми комплексами (атриовентрикулярная диссоциация), а интервалы P–P и R–R постоянны. При этом могут наблюдаться периодические наслоения зубцов Р на комплекс QRS и зубцы Т, деформация последних. ЧСС, как правило менее 40 в мин.
Причины: полная АВ-блокада бывает врожденной. Приобретенная форма полной АВ-блокады возникает при инфаркте миокарда, атеросклеротическом и миокардитическом кардиосклерозе, изолированной болезни проводящей системы сердца (болезнь Ленегра), аортальных пороках, приеме некоторых лекарственных средств (сердечных гликозидов, бета-блокаторов), эндокардите, лаймской болезни, гиперкалиемии, инфильтративных заболеваниях (амилоидоз, саркоидоз), коллагенозах, травмах, ревматической атаке.
Причины: полная АВ-блокада бывает врожденной. Приобретенная форма полной АВ-блокады возникает при инфаркте миокарда, атеросклеротическом и миокардитическом кардиосклерозе, изолированной болезни проводящей системы сердца (болезнь Ленегра), аортальных пороках, приеме некоторых лекарственных средств (сердечных гликозидов, бета-блокаторов), эндокардите, лаймской болезни, гиперкалиемии, инфильтративных заболеваниях (амилоидоз, саркоидоз), коллагенозах, травмах, ревматической атаке.
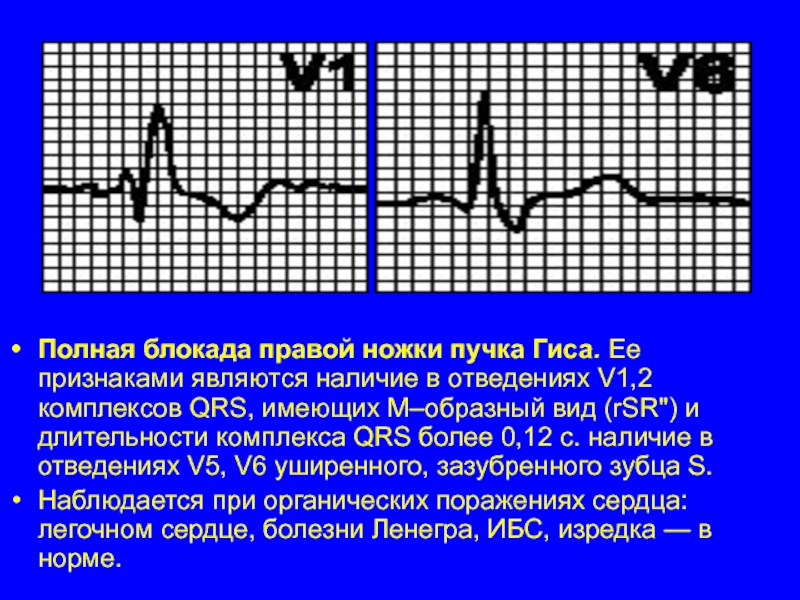
Слайд 37Полная блокада правой ножки пучка Гиса. Ее признаками являются наличие в
отведениях V1,2 комплексов QRS, имеющих М–образный вид (rSR") и длительности комплекса QRS более 0,12 с. наличие в отведениях V5, V6 уширенного, зазубренного зубца S.
Наблюдается при органических поражениях сердца: легочном сердце, болезни Ленегра, ИБС, изредка — в норме.
Наблюдается при органических поражениях сердца: легочном сердце, болезни Ленегра, ИБС, изредка — в норме.
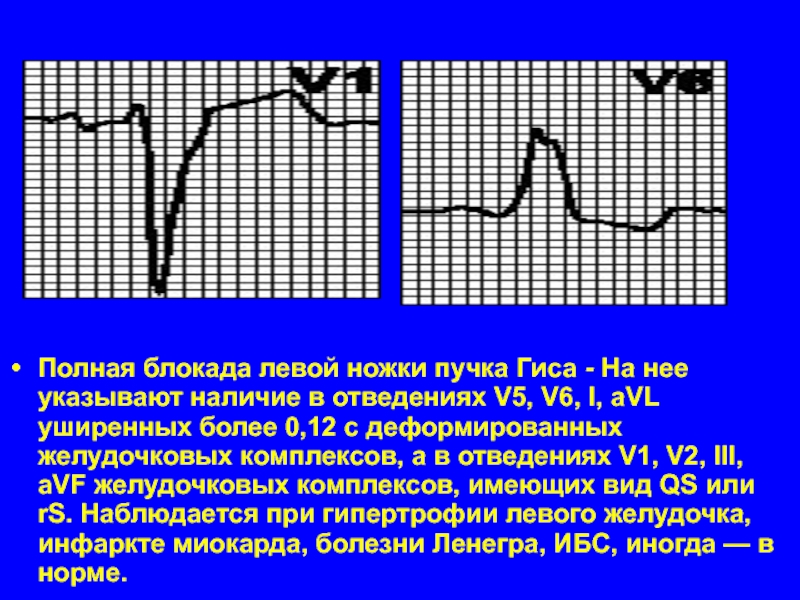
Слайд 38Полная блокада левой ножки пучка Гиса - На нее указывают наличие
в отведениях V5, V6, I, aVL уширенных более 0,12 с деформированных желудочковых комплексов, а в отведениях V1, V2, III, aVF желудочковых комплексов, имеющих вид QS или rS. Наблюдается при гипертрофии левого желудочка, инфаркте миокарда, болезни Ленегра, ИБС, иногда — в норме.
Слайд 39Трепетание предсердий - характеризуется учащением предсердных импульсов до 250–400 в минуту
(волны F, имеющие характерную пилообразную форму) при сохранении правильного предсердного ритма и неизмененных желудочковых комплексов. Соотношение волн F и комплексов QRS может составлять 2:1, 3:1, 4:1 и так далее.
Мерцание или фибрилляция предсердий характеризуется беспорядочным, хаотичным с частотой от 350 до 700 в минуту возбуждением отдельных групп мышечных волокон предсердий (волны f) и нерегулярностью желудочковых комплексов QRS (неодинаковые интервалы R-R) при сохранении их нормальной формы.
Причины: митральные пороки, инфаркт миокарда, тиреотоксикоз, гипоксия, хронические обструктивные заболевания легких, дефект межпредсердной перегородки, синдром WPW, синдром слабости синусового узла, употребление больших доз алкоголя, может также наблюдаться у здоровых лиц.
Мерцательная аритмия разделяется на постоянную форму и пароксизмальную
Мерцание или фибрилляция предсердий характеризуется беспорядочным, хаотичным с частотой от 350 до 700 в минуту возбуждением отдельных групп мышечных волокон предсердий (волны f) и нерегулярностью желудочковых комплексов QRS (неодинаковые интервалы R-R) при сохранении их нормальной формы.
Причины: митральные пороки, инфаркт миокарда, тиреотоксикоз, гипоксия, хронические обструктивные заболевания легких, дефект межпредсердной перегородки, синдром WPW, синдром слабости синусового узла, употребление больших доз алкоголя, может также наблюдаться у здоровых лиц.
Мерцательная аритмия разделяется на постоянную форму и пароксизмальную
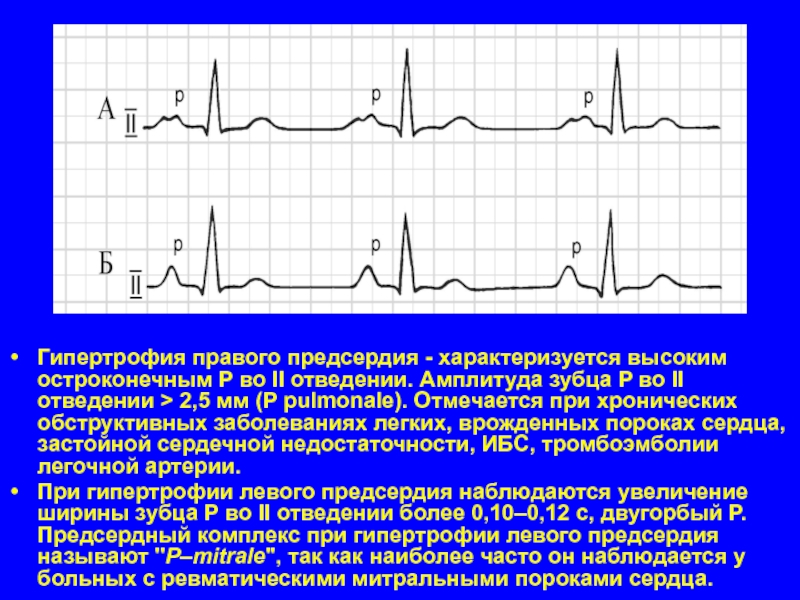
Слайд 40Гипертрофия правого предсердия - характеризуется высоким остроконечным P во II отведении.
Амплитуда зубца P во II отведении > 2,5 мм (P pulmonale). Отмечается при хронических обструктивных заболеваниях легких, врожденных пороках сердца, застойной сердечной недостаточности, ИБС, тромбоэмболии легочной артерии.
При гипертрофии левого предсердия наблюдаются увеличение ширины зубца Р во II отведении более 0,10–0,12 с, двугорбый Р. Предсердный комплекс при гипертрофии левого предсердия называют "P–mitrale", так как наиболее часто он наблюдается у больных с ревматическими митральными пороками сердца.
При гипертрофии левого предсердия наблюдаются увеличение ширины зубца Р во II отведении более 0,10–0,12 с, двугорбый Р. Предсердный комплекс при гипертрофии левого предсердия называют "P–mitrale", так как наиболее часто он наблюдается у больных с ревматическими митральными пороками сердца.
Слайд 41Гипертрофия левого желудочка проявляется горизонтальным положением электрической оси сердца, высокими зубцами
R в отведениях V5 и V6, изменением конечной части желудочкового комплекса в этих отведениях (косонисходящее смещение ST вниз, отрицательный Т), смещением переходной зоны вправо. Имеется разнообразные критерии гипертрофии левого желудочка:
Критерии Корнелла: (R в aVL + S в V3) > 28 мм у мужчин и > 20 мм у женщин (чувствительность 42%, специфичность 96%). Критерии Соколова—Лайона: (S в V1 + R в V5 или V6) > 35 мм (чувствительность 22%, специфичность 100%, критерий действителен для лиц старше 40 лет).
Критерии Корнелла: (R в aVL + S в V3) > 28 мм у мужчин и > 20 мм у женщин (чувствительность 42%, специфичность 96%). Критерии Соколова—Лайона: (S в V1 + R в V5 или V6) > 35 мм (чувствительность 22%, специфичность 100%, критерий действителен для лиц старше 40 лет).
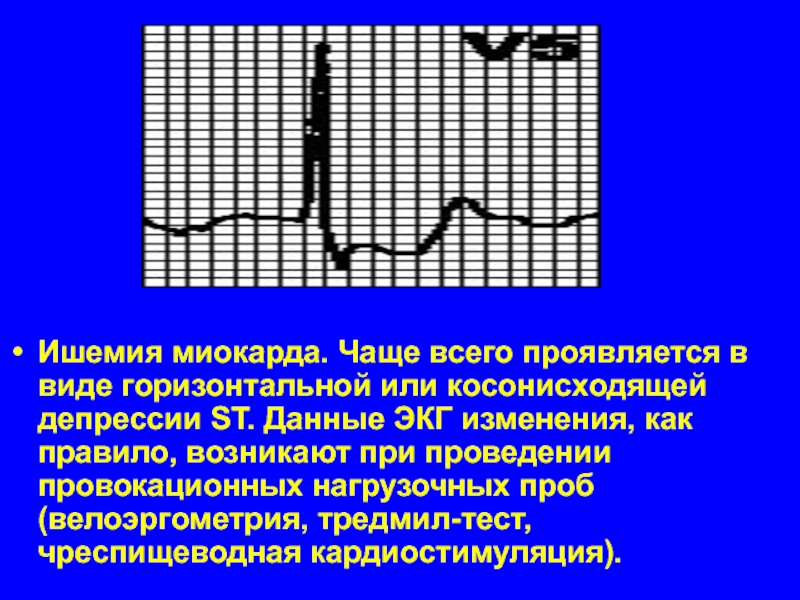
Слайд 42Ишемия миокарда. Чаще всего проявляется в виде горизонтальной или косонисходящей депрессии
ST. Данные ЭКГ изменения, как правило, возникают при проведении провокационных нагрузочных проб (велоэргометрия, тредмил-тест, чреспищеводная кардиостимуляция).
Слайд 43При прогрессировании процесса, ишемия переходит в так называемое повреждение.
Повреждение миокарда характеризуется
тем, что в нескольких отведениях регистрируется подъем сегмента ST выпуклостью вверх (кривая Парди, «кошачья спинка»), с переходом в зубец T. В реципрокных отведениях — депрессия сегмента ST. Часто регистрируется зубец Q.
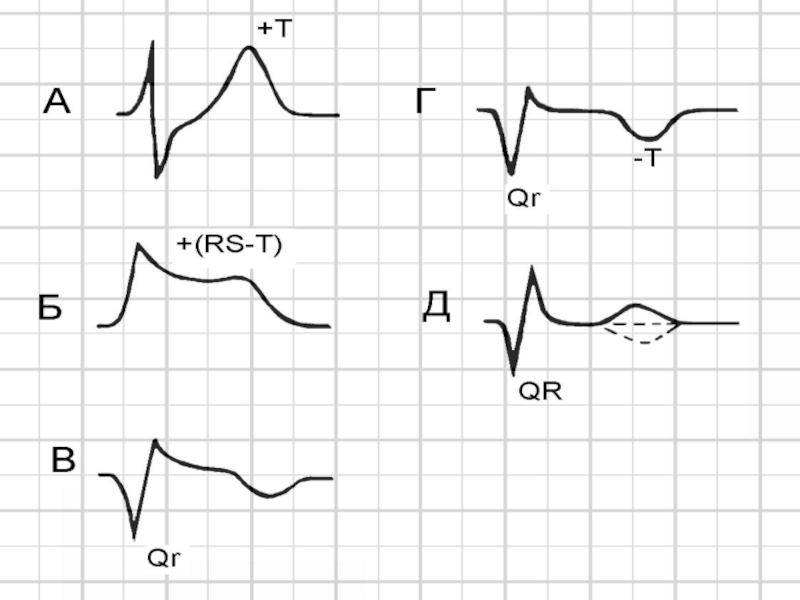
Слайд 44Некроз проявляется уменьшением или исчезновением векторов деполяризации пострадавшей стенки и преобладанием
векторов противоположной. При трансмуральном некрозе исчезают все положительные отклонения комплекса QRS под активным электродом. Формируется комплекс QS. Если некроз захватывает часть стенки, его признаком будет комплекс QR или Qr, где зубец r (R) отражает процесс возбуждения сохранившегося миокарда, а Q отражает зоны некроза.
Основным ЭКГ критерием некроза миокарда является наличие патологического зубца Q – его ширина > 0,04 с (> 0,05 с в III отведении). Амплитуда > 2 мм либо 25% амплитуды зубца R.
Одновременное наличие зоны некроза, повреждения и ишемии, как правило, обусловлены возникновением инфаркта миокарда, течение которого характеризуется стадийностью.
В острой стадии, длящейся 7-10 дней недели, выделяют две фазы. Первая длится от нескольких часов до 2–х суток и проявляется ишемией, переходящей в повреждение. Во вторую фазу зона повреждения частично трансформируется в зону некроза. Появляется патологический зубец Q, комплекс QS. Постепенно сегмент ST снижается к изолинии, параллельно углубляется отрицательный зубец Т.
Критерием перехода острой стадии в подострую является возврат сегмента ST к изолинии с формирование глубокого отрицательным зубца Т. Подострая стадия длится в среднем до 3 недель.
В рубцовой стадии регистрируются патологический зубец Q и уменьшенный по амплитуде зубец R.
Основным ЭКГ критерием некроза миокарда является наличие патологического зубца Q – его ширина > 0,04 с (> 0,05 с в III отведении). Амплитуда > 2 мм либо 25% амплитуды зубца R.
Одновременное наличие зоны некроза, повреждения и ишемии, как правило, обусловлены возникновением инфаркта миокарда, течение которого характеризуется стадийностью.
В острой стадии, длящейся 7-10 дней недели, выделяют две фазы. Первая длится от нескольких часов до 2–х суток и проявляется ишемией, переходящей в повреждение. Во вторую фазу зона повреждения частично трансформируется в зону некроза. Появляется патологический зубец Q, комплекс QS. Постепенно сегмент ST снижается к изолинии, параллельно углубляется отрицательный зубец Т.
Критерием перехода острой стадии в подострую является возврат сегмента ST к изолинии с формирование глубокого отрицательным зубца Т. Подострая стадия длится в среднем до 3 недель.
В рубцовой стадии регистрируются патологический зубец Q и уменьшенный по амплитуде зубец R.