- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Диссеменированые поражения легких. Редкие заболевания легких презентация
Содержание
- 1. Диссеменированые поражения легких. Редкие заболевания легких
- 2. САРКОИДОЗ мультисистемное
- 3. Саркоидоз является системным воспалительным заболеванием неизвестной природы,
- 4. Саркоидоз Причина – неизвестна Патогенез связан с
- 5. САРКОИДОЗ ИСКЛЮЧЁН ИЗ СПИСКА ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ МКБ
- 6. МКБ-10 Класс III. Болезни крови, кроветворных органов
- 7. Гипотеза иммуно-патогенеза саркоидоза Iannuzzi M.C., Rybicki
- 8. САРКОИДНАЯ ГРАНУЛЁМА Субплевральная гранулёма в лёгком.
- 9. САРКОИДНАЯ ГРАНУЛЁМА Гигантская многоядерная клетка Пирогова–Лангханса
- 10. КОГДА ПРЕДПОЛАГАЕМ САРКОИДОЗ???
- 11. Рекомендуемое начальное обследование больного саркоидозом, согласно международному
- 12. По результатам лучевого исследования (рентгенограмма, флюорограмма) -
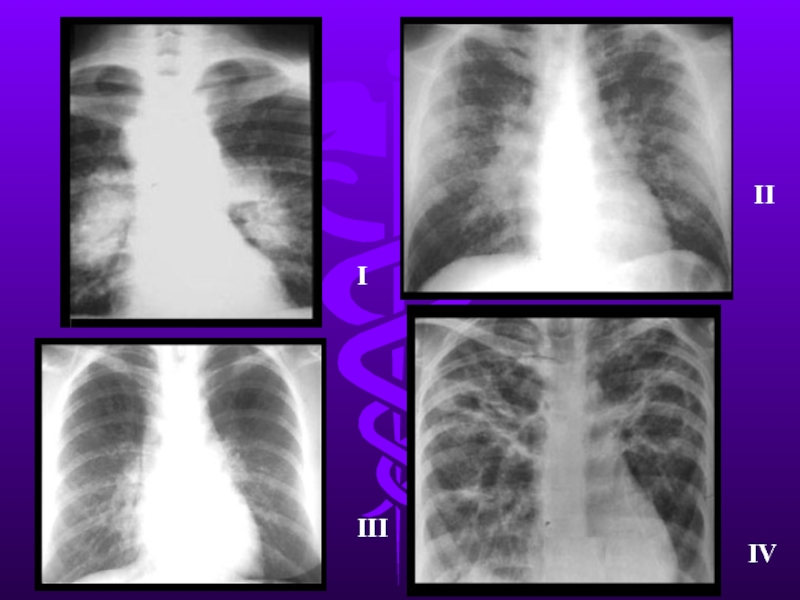
- 13. I II III IV
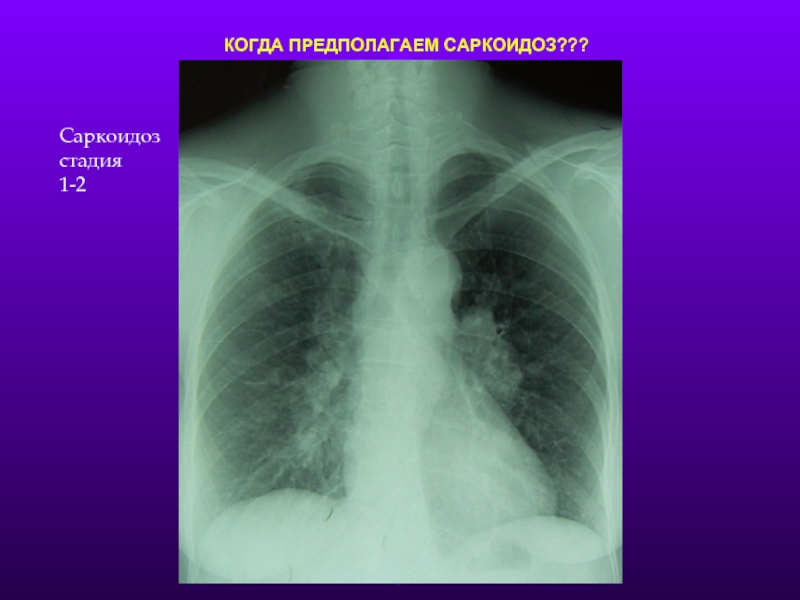
- 14. КОГДА ПРЕДПОЛАГАЕМ САРКОИДОЗ??? Саркоидоз стадия 1-2
- 15. Рентгенография ОГК в 2-х прекциях. Саркоидоз
- 16. РКТ высокого разрешения того же больного. Саркоидоз II стадия. РКТ ТОГО ЖЕ БОЛЬНОГО http://brighamrad.harvard.edu/Cases/bwh/hcache/149/full.html
- 17. Рентгенограмма, рентгеновская компьютерная томограмма и фотография изменённого
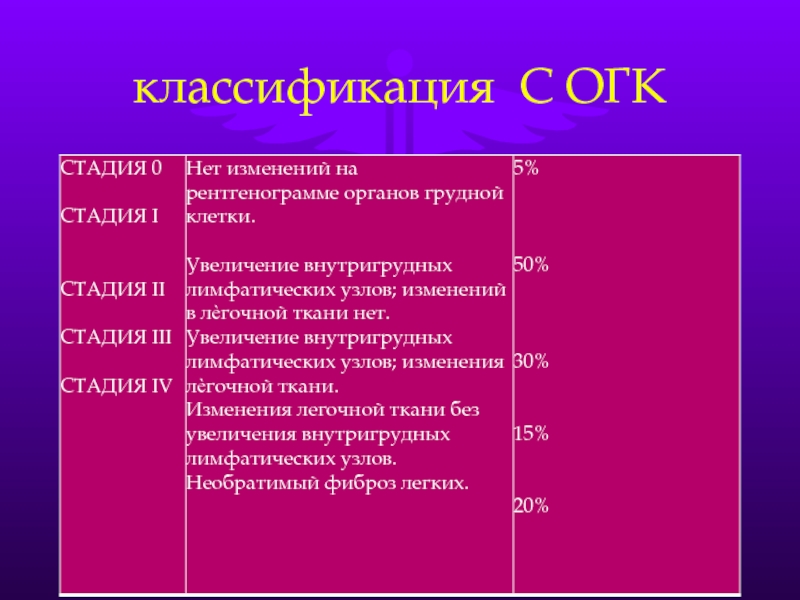
- 18. классификация С ОГК
- 19. Классификация
- 20. Классификация
- 21. Изменения кожи руки описанные Гатчинсоном в 1877 году Из лекции Ульриха Костабеля, ERS, 2005)
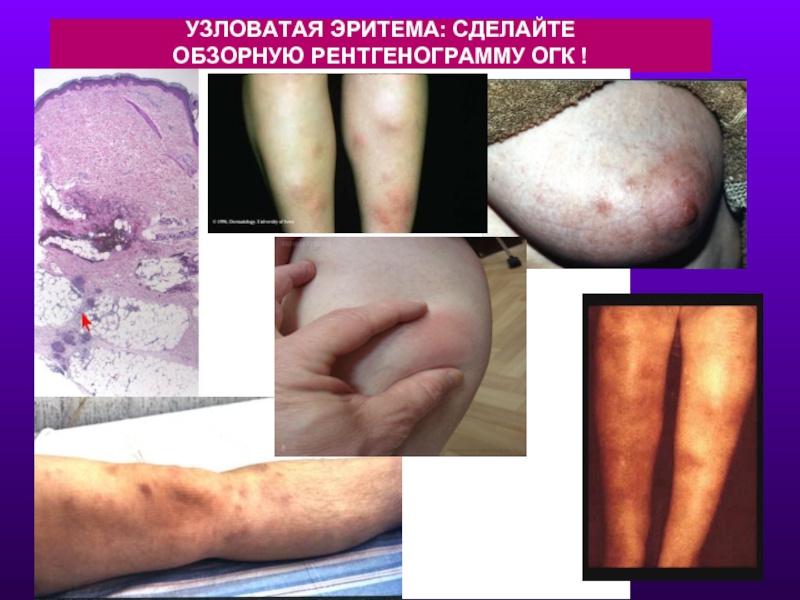
- 22. УЗЛОВАТАЯ ЭРИТЕМА: СДЕЛАЙТЕ ОБЗОРНУЮ РЕНТГЕНОГРАММУ ОГК !
- 23. КОГДА ПРЕДПОЛАГАЕМ САРКОИДОЗ??? СИНДРОМ ЛЁФГРЕНА Узловатая
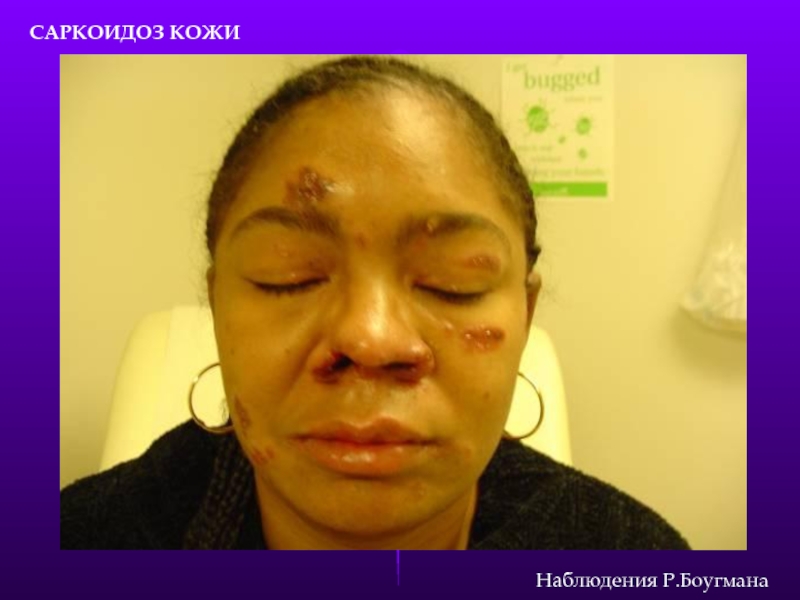
- 24. САРКОИДОЗ КОЖИ Наблюдения Р.Боугмана
- 25. Саркоидоз кожи Наблюдения Р.Боугмана
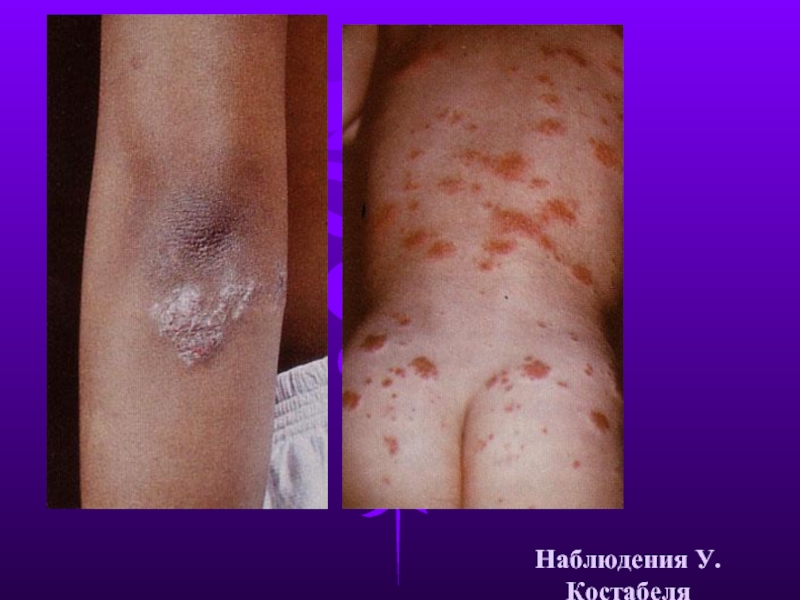
- 26. Наблюдения У.Костабеля
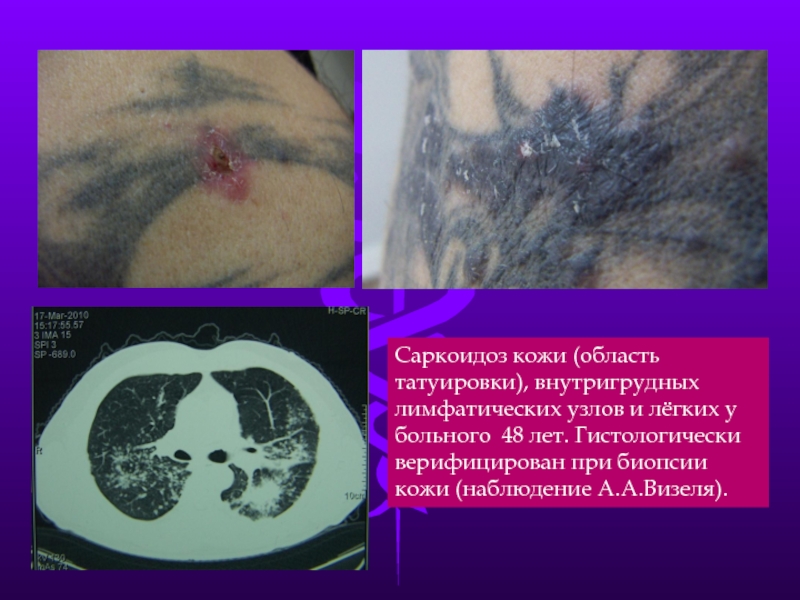
- 27. Саркоидоз кожи (область татуировки), внутригрудных лимфатических узлов
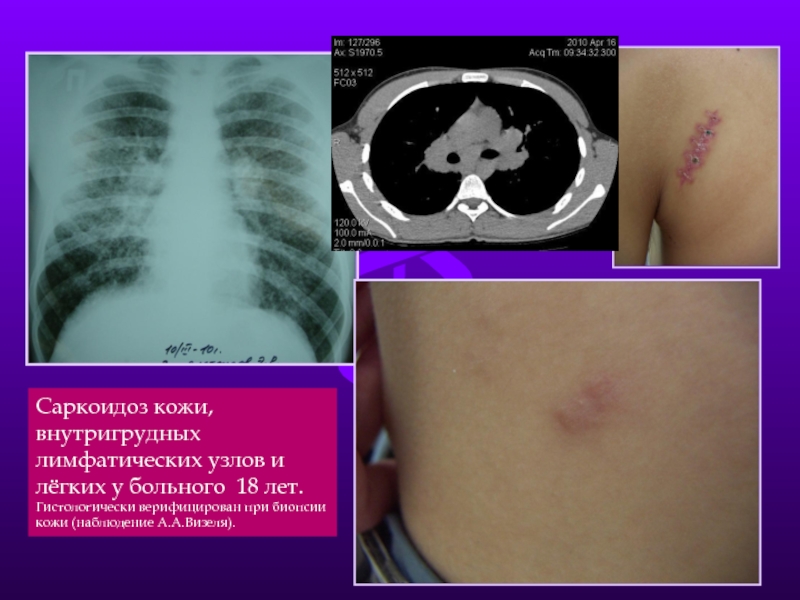
- 28. Саркоидоз кожи, внутригрудных лимфатических узлов и лёгких
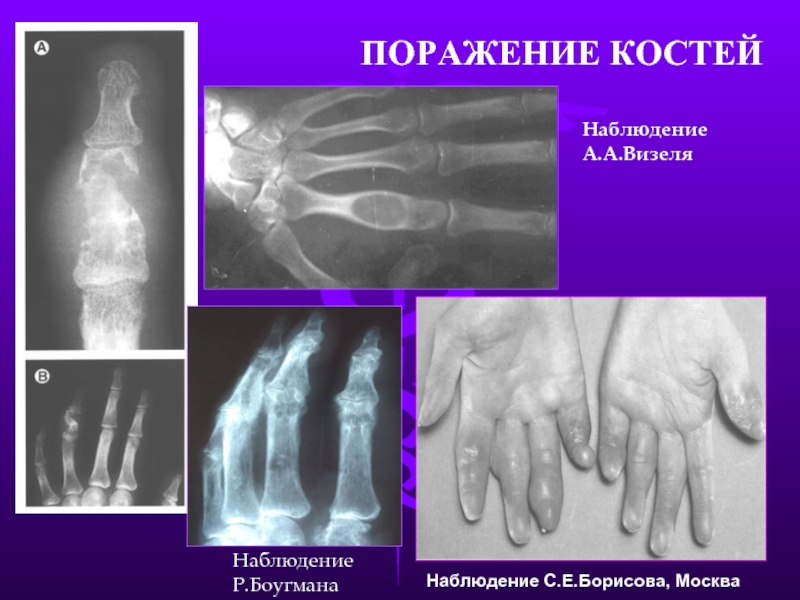
- 29. ПОРАЖЕНИЕ КОСТЕЙ Наблюдение С.Е.Борисова, Москва Наблюдение А.А.Визеля Наблюдение Р.Боугмана
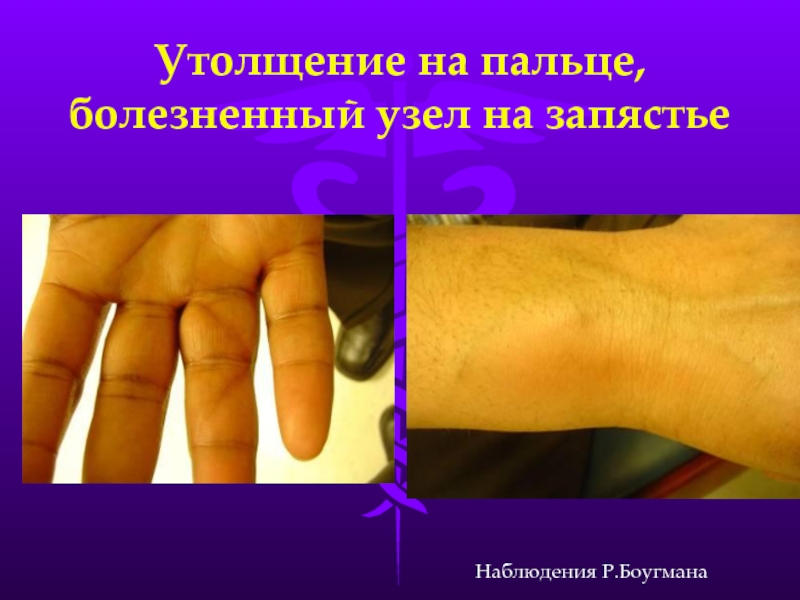
- 30. Утолщение на пальце, болезненный узел на запястье Наблюдения Р.Боугмана
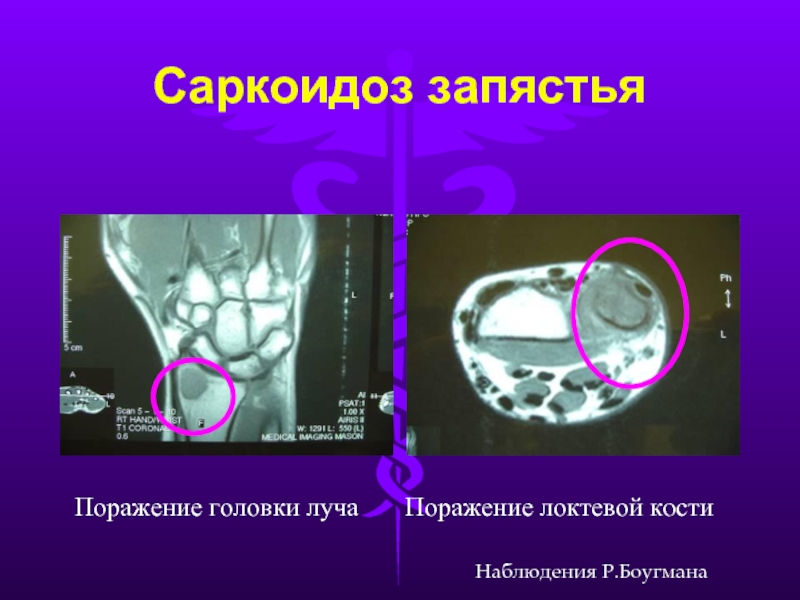
- 31. Саркоидоз запястья Поражение головки луча Поражение локтевой кости Наблюдения Р.Боугмана
- 32. НЕЙРОСАРКОИДОЗ Поражения ЦНС Паралич Белла (одностороннее поражение лицевого нерва)
- 33. САРКОИДОЗ ПОРАЖЕНИЯ ГЛАЗ преретинальные экссудативные очаги
- 34. САРКОИДОЗ ПОРАЖЕНИЯ СЕРДЦА
- 35. Кто ведёт больного саркоидозом? Врач по месту
- 36. 1. Поскольку частота спонтанных ремиссий высока, бессимптомным
- 37. 4. Лечение преднизолоном (или эквивалентной дозой другого
- 39. При стадиях I-III без симптомов или при
- 40. Лечение больного саркоидозом: РКТ контроль Саркоидоз III.
- 41. Беременность при саркоидозе не имеет абсолютных противопоказаний. Противопоказания могут быть связаны с тяжестью ДН (ЖЕЛ
- 42. Идиопатические интерстициальные пневмонии (ИИП) группа заболеваний
- 43. в 1935 году L. Hamman и A.
- 44. В 1964 г. J. Scadding и J.
- 45. в 2001 году принято международное соглашение ATS
- 46. 5) респираторный бронхиолит, ассоциированный
- 47. Идиопатический фиброзирующий альвеолит Чаще болеют мужчины
- 48. Клиника ИФА постепенно нарастающая одышка и непродуктивный
- 49. Признаки хронического легочного сердца (периферические отеки) на
- 50. Рентгенологические признаки ИФА Периферические ретикулярные тени
- 51. КТ признаки ИФА (точность диагностики ИФА по
- 53. Неспецифическая интерстициальная пневмония (НСИП) В возрасте
- 54. Клиника НСИП одышка и кашель менее
- 55. Рентгенологические признаки билатеральные инфильтративные изменения в нижних
- 56. Острая интерстициальная пневмония (ОИП) ОИП (синдром
- 57. Клиника ОИП Развается в любом возрасте
- 58. Клиника ОИП Развитию тяжелой нарастающей одышки
- 59. Рентгенологические признаки диффузные билатеральные затемнения которые имеют
- 60. Показания к биопсии легкого: невозможность установления диагноза
- 61. Принятое ERS и ATS соглашение не может
- 62. Идентификация каждой формы ИИП не самоцель, она
- 63. Муковисцидо́з (кистозный фиброз) — системное наследственное заболевание, обусловленное
- 64. Патологические изменения в лёгких характеризуются признаками хронического
- 65. В поджелудочной железе выявляется диффузный фиброз, утолщение
- 66. клинические формы муковисцидоза: преимущественно лёгочная форма (респираторная,
- 67. 1 стадия — стадия непостоянных функциональных изменений, которая
- 68. Лечение лёгочного синдрома - разжижение мокроты и
- 69. Прогноз неблагоприятный. Летальность 50—60 %, среди детей
Слайд 1Дифференциальная диагностика и лечение диффузных (диссеминированных) поражений легких.
Редкие заболевания легких.
Слайд 2САРКОИДОЗ
мультисистемное гранулёматозное заболевание неизвестной этиологии, характеризующееся
Слайд 3Саркоидоз является системным воспалительным заболеванием неизвестной природы, характеризующимся образованием в различных
Распространѐнность саркоидоза в России имеет вариации от 22 до 47 на 100 тыс. взрослого населения и зависит от наличия диагностических центров и специалистов.
Слайд 4Саркоидоз
Причина – неизвестна
Патогенез связан с попаданием в организм антигена, вызывающего каскад
Слайд 5САРКОИДОЗ ИСКЛЮЧЁН ИЗ СПИСКА ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ
МКБ 9
Инфекционные и паразитарные болезни 001-139Инфекционные
МКБ 10
D50-D89 КЛАСС III. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм
Слайд 6МКБ-10 Класс III. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие
D86 Саркоидоз
D86.0 Саркоидоз лёгких
D86.1 Саркоидоз лимфатических узлов.
D86.2 Саркоидоз легких с саркоидозом лимфатических узлов
D86.3 Саркоидоз кожи
D86.8 Саркоидоз других уточнённых и комбинированных локализаций
Иридоциклит при саркоидозе +(H22.1*)
Множественные параличи черепных нервов при саркоидозе
+(G53.2*)
Саркоидная (ый):
атртропатия +(M14.8*)
миокардит +(I41.8*)
миозит +(M63.3*)
D86.9 Саркоидоз неуточнённый.
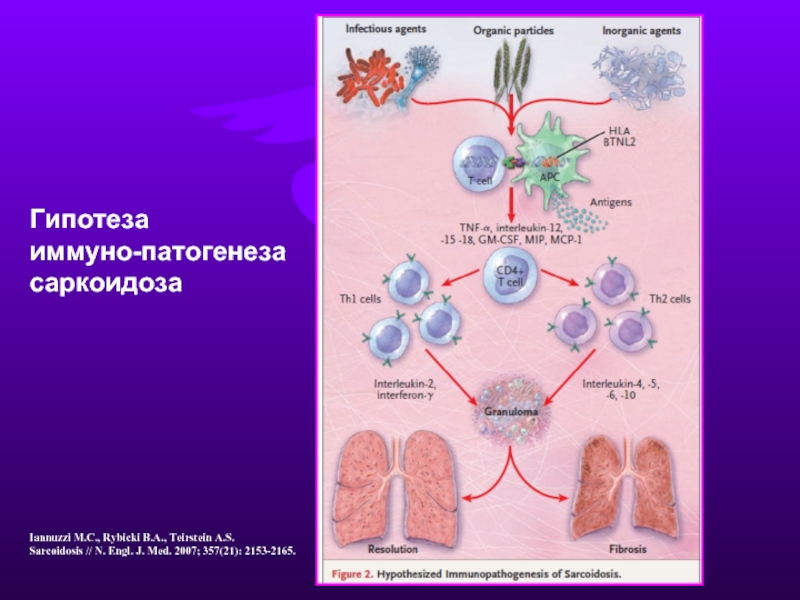
Слайд 7Гипотеза
иммуно-патогенеза
саркоидоза
Iannuzzi M.C., Rybicki B.A., Teirstein A.S.
Sarcoidosis // N. Engl. J.
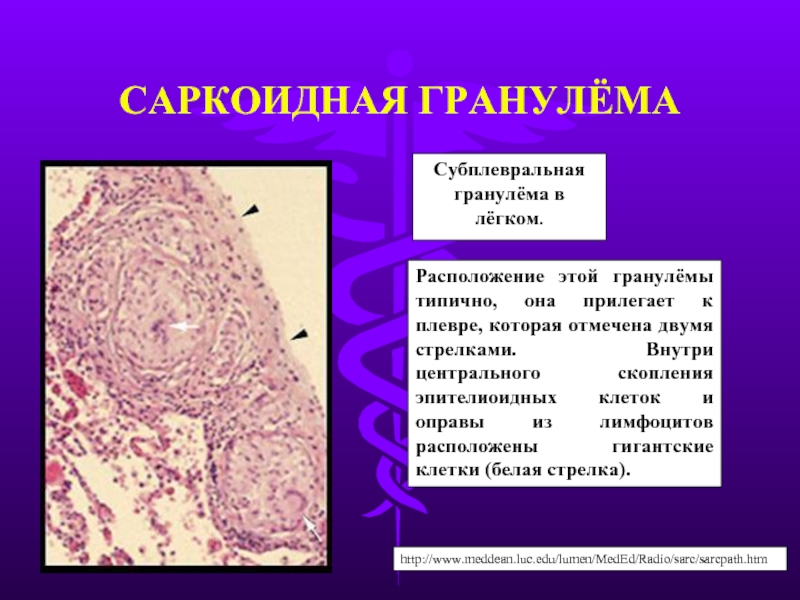
Слайд 8САРКОИДНАЯ ГРАНУЛЁМА
Субплевральная гранулёма в лёгком.
Расположение этой гранулёмы типично, она прилегает к
http://www.meddean.luc.edu/lumen/MedEd/Radio/sarc/sarcpath.htm
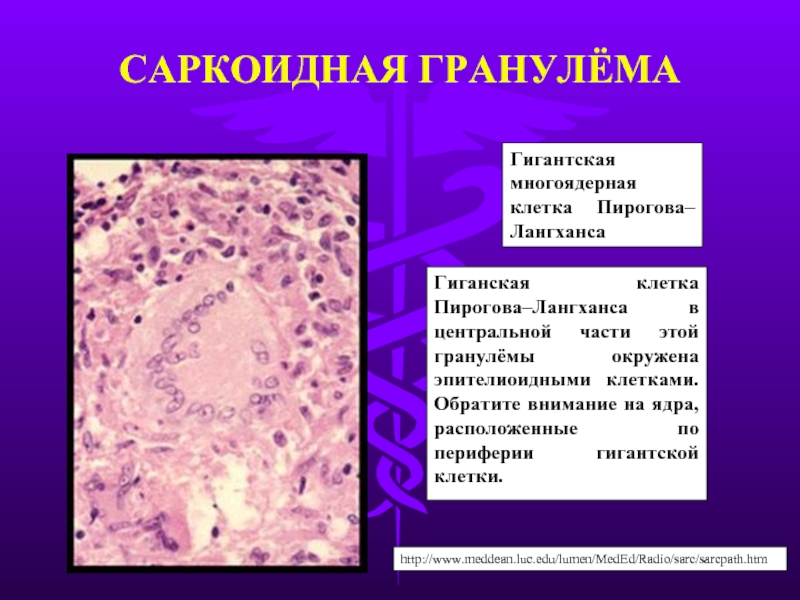
Слайд 9САРКОИДНАЯ ГРАНУЛЁМА
Гигантская
многоядерная клетка Пирогова–Лангханса
Гиганская клетка Пирогова–Лангханса в центральной части этой
http://www.meddean.luc.edu/lumen/MedEd/Radio/sarc/sarcpath.htm
Слайд 11Рекомендуемое начальное обследование больного саркоидозом, согласно международному соглашению
Анамнез (воздействие факторов
Физикальное обследование
Прямая обзорная рентгенограмма ОГК
Исследование ФВД
Клинический анализ крови
кальций, печеночные ферменты (АлАТ, АсАТ, ЩФ), креатинин, азот мочевины Общий анализ мочи
ЭКГ
Обследование офтальмолога
Туберкулиновая проба Манту с 2 ТЕ
Слайд 12По результатам лучевого исследования (рентгенограмма, флюорограмма)
- синдромы внутригрудной лимфаденопатии
2. По жалобам: необъяснимая слабость, усталость, боль в суставах, снижение зрения, сердцебиения, сухой кашель, нарастающая одышка.
3. По другим изменениям: узловатая эритема, опухание суставов, паралич Бела, изменения кожи, лимфоузлов, гиперкальциемия, увеит, рефрактерные нарушеня ритма и проводимости.
КОГДА ПРЕДПОЛАГАЕМ САРКОИДОЗ???
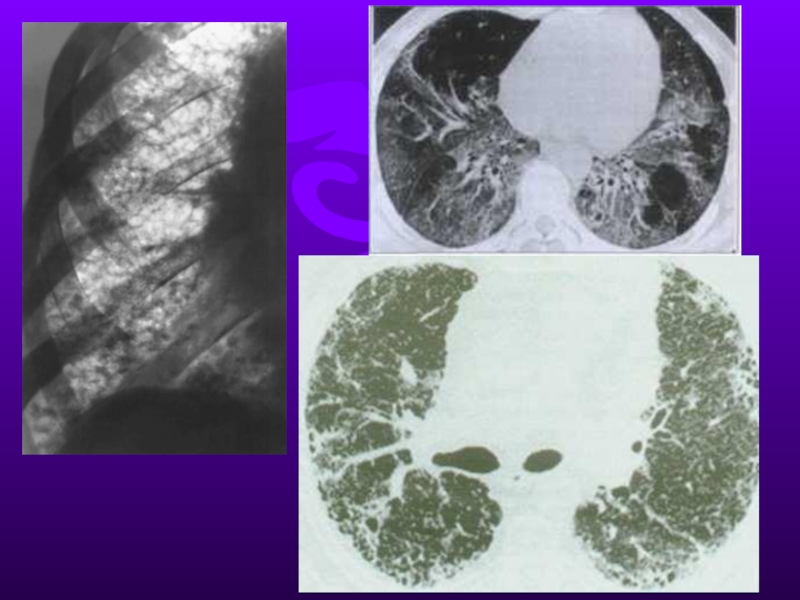
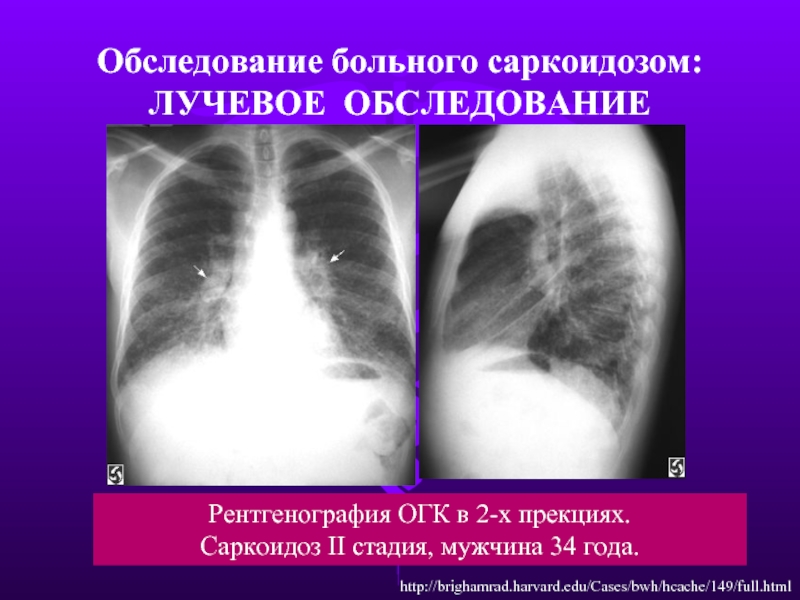
Слайд 15Рентгенография ОГК в 2-х прекциях.
Саркоидоз II стадия, мужчина 34 года.
Обследование
ЛУЧЕВОЕ ОБСЛЕДОВАНИЕ
http://brighamrad.harvard.edu/Cases/bwh/hcache/149/full.html
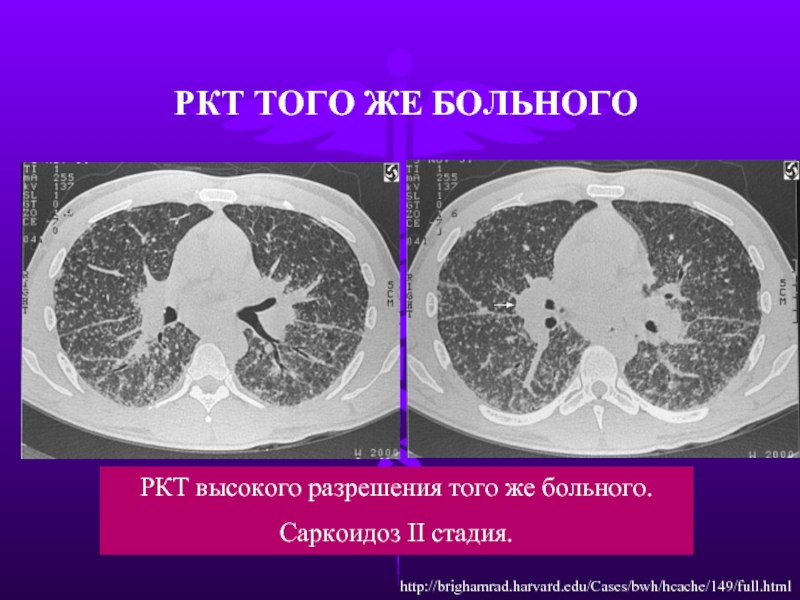
Слайд 16РКТ высокого разрешения того же больного.
Саркоидоз II стадия.
РКТ ТОГО ЖЕ БОЛЬНОГО
http://brighamrad.harvard.edu/Cases/bwh/hcache/149/full.html
Слайд 17Рентгенограмма, рентгеновская компьютерная томограмма и фотография изменённого участка кожи у больного
Гистологически верифицирован (наблюдение А.А.Визеля).
Слайд 21Изменения кожи руки описанные Гатчинсоном в 1877 году
Из лекции Ульриха Костабеля,
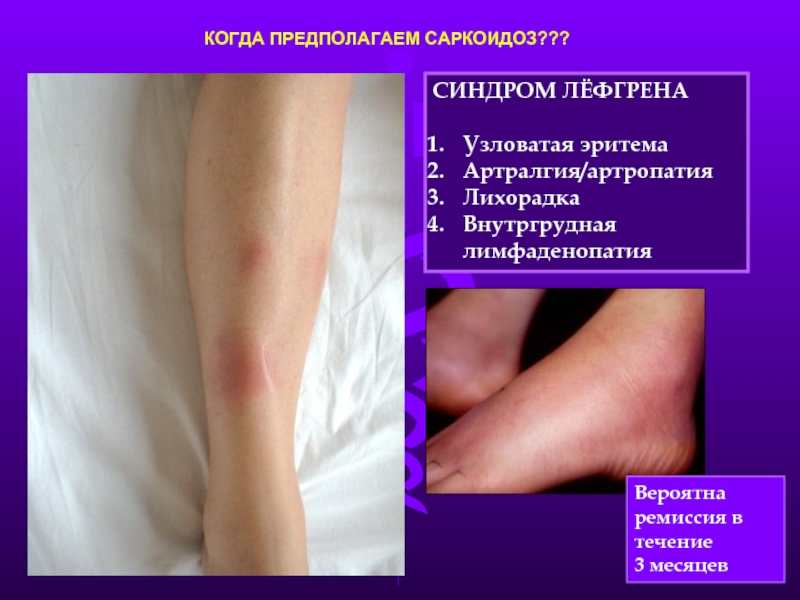
Слайд 23КОГДА ПРЕДПОЛАГАЕМ САРКОИДОЗ???
СИНДРОМ ЛЁФГРЕНА
Узловатая эритема
Артралгия/артропатия
Лихорадка
Внутргрудная лимфаденопатия
Вероятна ремиссия в течение
3 месяцев
Слайд 27Саркоидоз кожи (область татуировки), внутригрудных лимфатических узлов и лёгких у больного
Слайд 28Саркоидоз кожи, внутригрудных лимфатических узлов и лёгких у больного 18 лет.
Слайд 33САРКОИДОЗ
ПОРАЖЕНИЯ ГЛАЗ
преретинальные экссудативные очаги
гранулема сосудистой оболочки
гранулема диска зрительного нерва
экссудация по
окклюзивный ангиит (флебит)
хориорети-нальный очаг (исход гранулемы)
перифлебит
С.Е.Борисов, 2002 НИИ фтизиопульмонологии
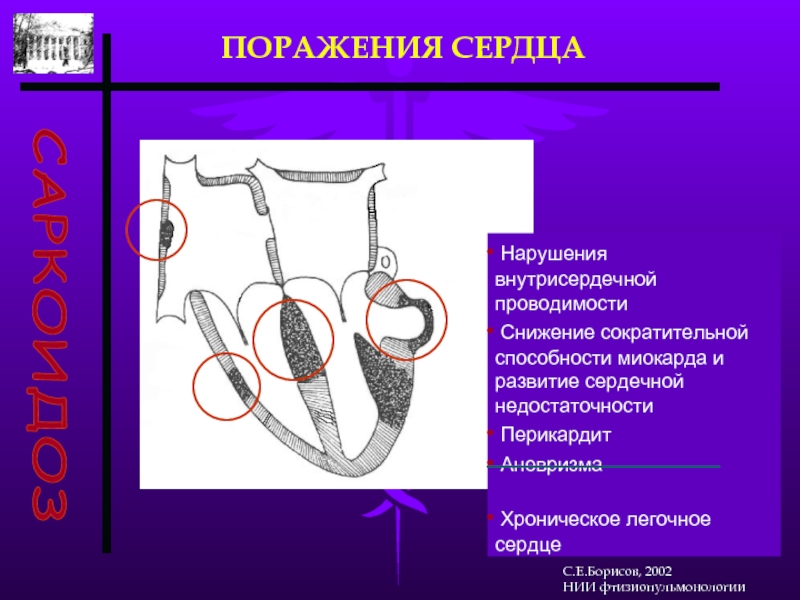
Слайд 34САРКОИДОЗ
ПОРАЖЕНИЯ СЕРДЦА
Нарушения внутрисердечной проводимости
Снижение сократительной способности
Перикардит
Аневризма
Хроническое легочное сердце
С.Е.Борисов, 2002
НИИ фтизиопульмонологии
Слайд 35Кто ведёт больного
саркоидозом?
Врач по месту жительства, куда прикреплён полис.
«Узкие специалисты»: кардиологи,
Методическая помощь и трудные случаи эксперт-консультант
Слайд 361. Поскольку частота спонтанных ремиссий высока, бессимптомным больным с первой стадией
2. Поскольку частота ремиссий высока, лечение не показано бессимптомным больным с саркоидозом II и III стадии при лёгких нарушениях функции лёгких и стабильном состоянии [D].
3. Оральные кортикостероиды являются препаратами первой линии у больных с прогрессирующим течением болезни по данным рентгенологического и функционального исследования дыхания, при выраженных симптомах или внелёгочных проявлениях, требующих лечения [B].
Слайд 374. Лечение преднизолоном (или эквивалентной дозой другого ГКС) назначают в дозе
5. Для уменьшения индуцированного стероидами остеопороза следует применять бифосфонаты [D].
6. Ингаляционные ГКС не имеют значения ни в начальной, ни в поддерживающей терапии [B]. Их можно применять в отдельных подгруппах пациентов с выраженным кашлем [D].
7. Другие иммуносупрессивные и противовоспалительные средства имеют ограниченное значение в лечении саркоидоза, но их следует рассматривать, как альтернативное лечение, когда СКС не контролируют течение заболевания или развиваются тяжёлые побочные реакции непереносимости. Препаратом выбора в настоящее время является метотрексат [C].
8. При терминальных стадиях саркоидоза следует иметь в виду пересадку лёгких [D].
Слайд 39При стадиях I-III без симптомов или при минимальных симптомах, при снижении
должнjuj, при отсутствии значимых внелёгочных поражений
пентоксифиллин по 0.2 г 3 раза в день после еды
витамин Е по 200 мг 2 раза в день
Контроль не реже, чем каждые 3 месяца
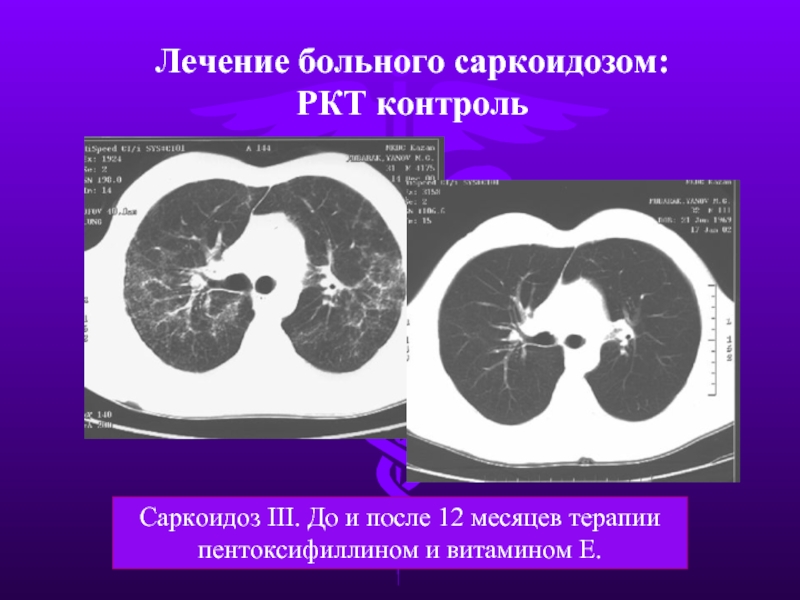
Слайд 40Лечение больного саркоидозом:
РКТ контроль
Саркоидоз III. До и после 12 месяцев терапии
пентоксифиллином и витамином Е.
Слайд 41Беременность при саркоидозе не имеет абсолютных противопоказаний.
Противопоказания могут быть связаны с
Решение принимает женщина после информирования терапевтом.
Патронаж как в женской консультации, так и у терапевта /пульмонолога/ специалиста.
Слайд 42Идиопатические интерстициальные пневмонии (ИИП)
группа заболеваний легких неустановлен-ной этиологии, отличающихся друг
Слайд 43в 1935 году L. Hamman и A. Rich описали 4 больных
На аутопсии был обнаружен выраженный распространенный фиброз легких, и авторы назвали заболевание "острый диффузный интерстициальный фиброз легких"
Слайд 44В 1964 г. J. Scadding и J. Gough [31] предложили термин
Слайд 45в 2001 году принято международное соглашение ATS и ERS. По которому
ИФА
Неспецифическая интерстициальная пневмония;
криптогенная организующая пневмония;
острая интерстициальная пневмония;
пневмония
Слайд 465) респираторный бронхиолит,
ассоциированный с интерстициальным
6) десквамативная интерстициальная
пневмония;
7) лимфоидная интерстициальная
пневмония.
Слайд 47Идиопатический фиброзирующий альвеолит
Чаще болеют мужчины в возрасте старше 50 лет.
Средняя продолжительность жизни
от времени установления диагноза составляет от 2,5 до 3,5 лет.
Слайд 48Клиника ИФА
постепенно нарастающая одышка и непродуктивный кашель (приступообразный и рефрактерный)
аускультативно феномен
"барабанные палочки" у 25–50 % брольных
Слайд 49Признаки хронического легочного сердца (периферические отеки) на поздних стадиях
Постепенное ухудшение состояния
(нередко наступает резкое прогрессирование, связанное с вирусной инфекцией, развитием пневмонии или диффузного альвеолярного повреждения)
Слайд 50Рентгенологические признаки ИФА
Периферические ретикулярные тени преимущественно в базальных отделах, связанные
в среднем 16 % пациентов с гистологически доказанным ИФА могут иметь неизмененную рентгенологическую картину (диагностических ошибок при анализе рентгенограмм до 50 %)
Слайд 51КТ признаки ИФА (точность диагностики ИФА по данным КТ до 90
ретикулярные изменения, обычно двухсторонние, отчасти связанные с тракционными бронхоэктазами.
признаки формирования "сотового легкого
участки "матового стекла"
нарушения архитектоники, отражающие легочный фиброз
неоднородность
изменения преимущественно в периферических и базальных отделах
Слайд 53Неспецифическая интерстициальная пневмония
(НСИП)
В возрасте (40 - 50 лет) одинаково часто у
Не связана с курением.
Начинается постепенно.
Средняя продолжительность существования симптомов до установления диагноза — от 1,5 до 3 лет
Слайд 54Клиника НСИП
одышка и кашель менее выражены чем при ИФА и не
уменьшение массы тела (в среднем до 6 кг).
повышение температуры тела
изменения ногтевых фаланг у 10–35 %
незначительные или умеренно выраженная рестрикция
хорошо поддается лечению ГКС и имеет благоприятный прогноз вплоть до клинического излечения.
Слайд 55Рентгенологические признаки
билатеральные инфильтративные изменения в нижних отделах легких.
на КТ -
признаки "сотового легкого« и участки уплотнения легочной ткани - редко.
в процессе лечения у большинства больных отмечается положительная рентгенологическая динамика.
Слайд 56Острая интерстициальная пневмония (ОИП)
ОИП (синдром ХамменаРича) — редкая быстро прогрессирующая форма
Слайд 57Клиника ОИП
Развается в любом возрасте и с одинаковой частотой у
Развивается вне зависимости от курения.
Лечение ГКС и цитостатиками малоэффективно
Смертность превышает 50 %, большинство больных умирает в течение 1–2 мес после появления симптомов.
Слайд 58Клиника ОИП
Развитию тяжелой нарастающей одышки часто предшествуют симптомы вирусной инфекции
В легких распространенные "целлофановые" хрипы.
Через несколько дней -тяжелая одышка, цианоз.
Рестриктивный тип нарушений вентиляции и расстройства диффузионной способности легких.
Быстропрогрессирующая легочная недостаточность,
Рефрактерность к оксигенотерапии -больным требуется ИВЛ
У выживших пациентов могут быть рецидивы или развитие прогрессирующего ИЗЛ
Слайд 59Рентгенологические признаки
диффузные билатеральные затемнения которые имеют неоднородный пятнистый характер.
плевральный выпот
На КТ
двухсторонние симметричные, преимущественно субплевральные негомогенные области "матового стекла",
участки уплотнения воздушных пространств
расширение бронхиол на фоне нарушения нормальной архитектоники легких.
нарушения структуры бронхососудистых пучков,
тракционные бронхоэктазы.
Слайд 60Показания к биопсии легкого:
невозможность установления диагноза без ее применения;
необходимость выбора терапии;
отсутствие
Слайд 61Принятое ERS и ATS соглашение не может полностью разрешить все противоречия
Слайд 62Идентификация каждой формы ИИП не самоцель, она необходима если точность диагностики
Применение максимальных доз ГКС требуют только— ОИП (пульстерапия до 1000 мг и более на одно введение в комбинации с полной дозой ГКС per os — 1 мг на 1 кг массы тела) и ИФА (полная доза при монотерапии и половинная — в комбинации с цитостатиками).
Все остальные формы ИИП (их не более 15 % от всех ИИП), требуют применения ГКС, в средних дозах — 0,5 мг на 1 кг
Слайд 63Муковисцидо́з (кистозный фиброз) — системное наследственное заболевание, обусловленное мутацией гена трансмембранного регулятора
Слайд 64Патологические изменения в лёгких характеризуются признаками хронического бронхита с развитием бронхоэктазов
Слайд 65В поджелудочной железе выявляется диффузный фиброз, утолщение междольковых соединительнотканных прослоек, кистозные
При мекониевой непроходимости выражена атрофия слизистого слоя, просвет слизистых желез кишечника расширен, заполнен эозинофильными массами секрета, местами имеет место отёк подслизистого слоя, расширение лимфатических щелей. Нередко муковисцидоз сочетается с различными пороками развития желудочно-кишечного тракта.
Слайд 66клинические формы муковисцидоза:
преимущественно лёгочная форма (респираторная, бронхолёгочная);
преимущественно кишечная форма;
смешанная форма с
мекониевая непроходимость кишечника;
атипичные и стертые формы (отечно-анемическая, цирротическая и др.).
Слайд 671 стадия — стадия непостоянных функциональных изменений, которая характеризуется сухим кашлем без
2 стадия — стадия развития хронического бронхита, которая характеризуется наличием кашля с отделением мокроты, умеренной одышкой (усиливается при напряжении), формированием деформацией концевых фаланг пальцев. При аускультации выслушиваются влажные, «трескучие» хрипы на фоне жесткого дыхания. Продолжительность данной стадии может составлять от 2 до 15 лет.
3 стадия — стадия прогрессирования бронхолёгочного процесса с развитием осложнений. Формируются зоны диффузного пневмофиброза и ограниченного пневмосклероза, бронхоэктазы, кисты и выраженная дыхательная недостаточность в сочетании с сердечной недостаточностью по правожелудочковому типу («лёгочное сердце»). Продолжительность стадии от 3 до 5 лет.
4 стадия характеризуется тяжёлой кардио-респираторной недостаточностью, которая в течение нескольких месяцев приводит к смерти больного.
Слайд 68Лечение лёгочного синдрома - разжижение мокроты и удаление её из бронхов.
Муколитическая терапия - ежедневно в течение всей жизни пациента (1—2%-й солевой раствор — хлорид и карбонат натрия), ацетилцистеин , пульмозим (дорназа альфа).
использовании аэрозольных ингаляций, ЛФК, вибрационного массажа, постурального дренажа.
Лечебная бронхоскопия с промыванием бронхов ацетилцистеином и изотоническим раствором хлорида натрия
В периоды обострения заболевания, при наличии острой пневмонии или острой респираторной вирусной инфекции показано применение антибактериальной терапии
При тяжёлом течении пневмонии - кортикостероидные препараты в течение 1,5—2 месяцев. Преднизолон из расчета 1,0—1,5 мг/кг в сутки в течение 10— 15 дней. Затем дозу постепенно снижают.
Слайд 69Прогноз неблагоприятный.
Летальность 50—60 %, среди детей раннего возраста — выше.
Критерием качества
В европейских странах этот показатель достигает 40 лет, в Канаде и США — 48 лет, а в России — 22—29 лет.
























![В 1964 г. J. Scadding и J. Gough [31] предложили термин](/img/tmb/1/2438/4ebbac7f53be74cc2e7118621c6cd2ad-800x.jpg)