- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Антибиотики в нейрореаниматологии презентация
Содержание
- 1. Антибиотики в нейрореаниматологии
- 2. Две задачи антибиотикотерапии Тактическая – вылечить конкретного
- 3. Центральное противоречие АБ терапии – антибиотики широкого
- 4. Парадоксально, но факт… Чем больше выживает больных
- 5. Парадоксально, но факт… Чем ниже уровень здравоохранения,
- 6. Инфекции – смерть современной медицины Нарастающая
- 7. Снижение числа инфекций Оргмеры: чем дольше больной
- 8. Способы решения проблемы Экстенсивный – новые и
- 9. Резистентность, связанная с неадекватной антибиотикотерапией Клинический и
- 10. Как это происходит? Экпоненциальный рост микроорганизмов Частота
- 11. Экстенсивный путь
- 12. Рабочая классификация Бета-лактамы Пенициллины Цефалоспорины Карбапенемы Фторхинолоны Аминогликозиды Отдельные АБ
- 13. Бета-лактамы Пенициллины – амоксициллин, пиперациллин *, тикарциллин
- 14. Аминогликозиды Амг 1 – не используют Амг
- 15. Фторхинолоны Фтх 1 – норфлоксацин Фтх 2
- 16. Отдельные АБ Ванкомицин * * Полимиксин *
- 17. Новые антибиотики Против Грам+ Линезолид (зивокс) * * Эртапенем Кубицин * * Активность против MRSA*
- 18. Новые антибиотики Теория: бета-лактамазы разрушают цефалоспорины
- 19. Новые антибиотики Гликоциклины Похожи на тетрациклины -
- 20. Новые антибиотики Новые цефалоспорины – Зинфоро (цефтаролин)
- 21. Новые антибиотики Разработка новых антибиотиков идет также
- 22. «Старые антибиотики» Полимиксины В и Е *
- 23. Интенсивный путь Для начала разберемся в микробиологии
- 24. Свойства микроорганизмов Учет природной устойчивости Учет приобретенной устойчивости
- 25. Учет природной устойчивости Грам+ флора устойчива к
- 26. Учет приобретенной устойчивости Устойчивость Enterobactericea к любому
- 27. Определение МПК методом серийных разведений (1 этап)
- 28. Оценка полученной величины МПК (2 этап) Полученную
- 29. Оценка полученной величины МПК (2 этап)
- 30. Оценка полученной величины МПК (2 этап)
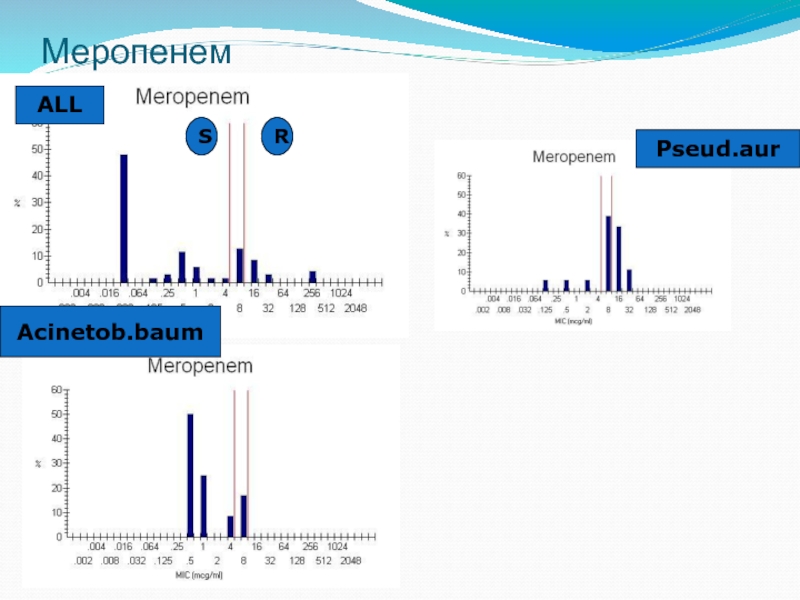
- 31. Меропенем ALL Pseud.aur Acinetob.baum R S
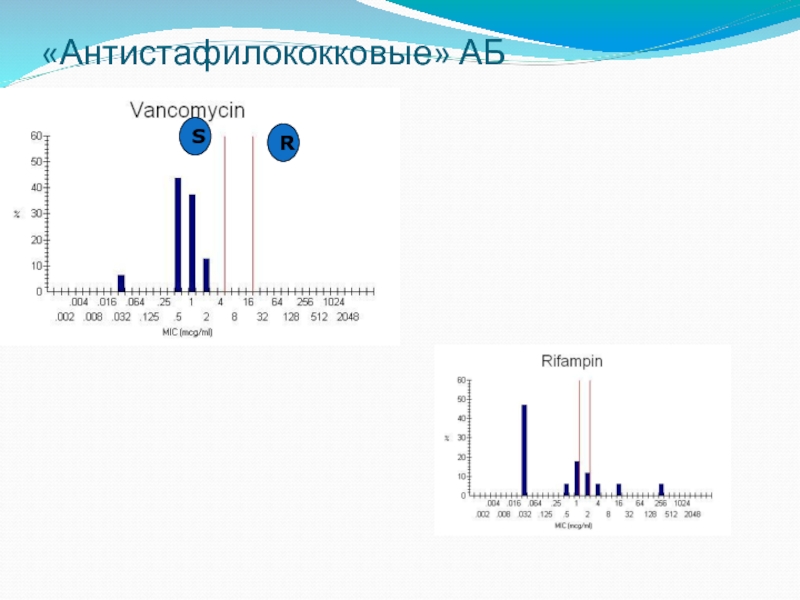
- 32. «Антистафилококковые» АБ R S
- 33. Обычная клиническая практика – дискодиффузионный метод Приблизительная
- 34. Никогда не говори «никогда» …
- 35. 1 предварительный вывод Понятие чувствительности и устойчивости
- 36. 2 предварительный вывод Если повысить МПК in vivo, то эффективность АБ-терапии возрастет
- 37. Суть проблемы интенсификации – повысить концентрацию АБ
- 38. Что делать? Безопасное увеличение концентрации антибиотиков! Учет фармакокинетических свойств Повышение суточных доз
- 39. Немного фармакокинетики Дозо-зависимое воздействие АБ Время-зависимое воздействие
- 40. Учет фармакокинетических свойств «Болото» – ниже горизонтальной
- 41. Биологическая основа дозо-зависимого воздействия – постантибиотический эффект
- 42. Clyde I. Miyagawa. Aminoglycosides in the
- 43. Нет (или почти нет) постантибиотического эффекта –
- 44. Карбапенемы – самые эффективные антибиотики!! ???? Лучший
- 45. Очень важно при использовании карбапенемов… Не потерять
- 46. Меропенем – длительная инфузия Mattoes HM, Kuti
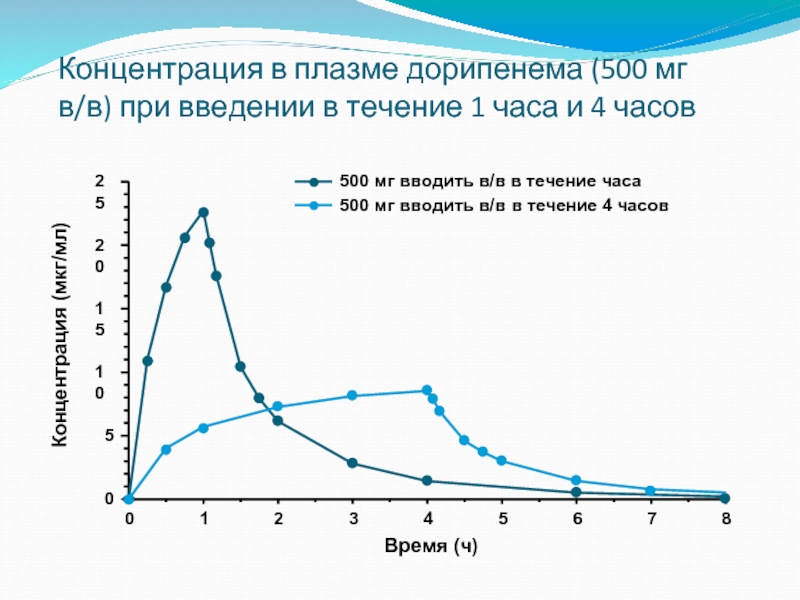
- 47. Концентрация в плазме дорипенема (500 мг в/в)
- 48. Повышение суточных доз !? Контроль и профилактика
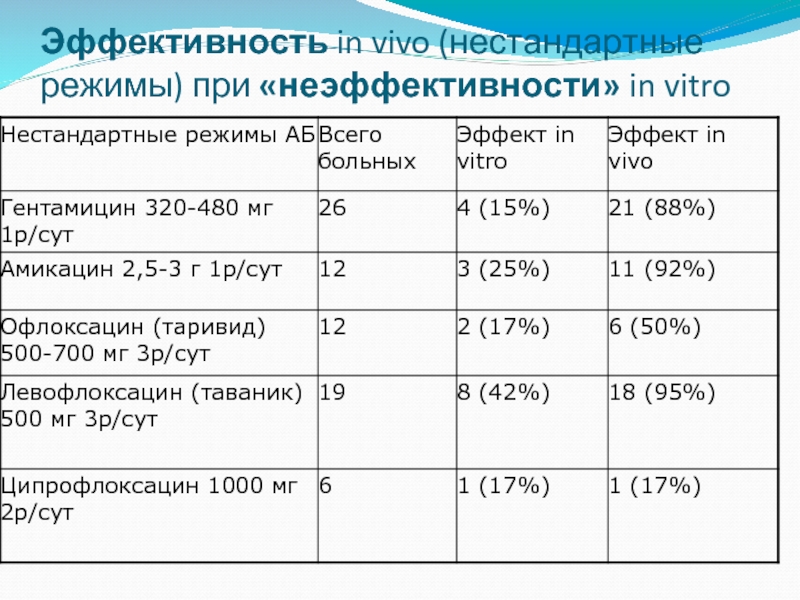
- 49. Эффективность in vivo (нестандартные режимы) при «неэффективности» in vitro
- 50. Повышения эффективности АБ-терапии Резкое расширение к использованию
- 51. 4 тактики антибиотикотерапии Профилактическая (плановые операции
- 52. Меньше антибиотиков? Неинфекционная причина SIRS Ограничить, по-возможности,
- 53. Антигрибковые антибиотики? Нет иммунодефицита – не нужны антигрибковые препараты!!!
- 54. Заключение Или что делать, когда в анализе из баклаборатории нет буковок «Ч» и «S»
- 55. Пути повышения эффективности АБ-терапии Контроль микрофлоры отделения
- 56. Take home message Использование принципов фармакокинетики и
Слайд 2Две задачи антибиотикотерапии
Тактическая – вылечить конкретного больного
Стратегическая – предупредить формирование полирезистентной
«Нейрореанимация – чашка Петри для выращивания резистентной флоры»
Слайд 3Центральное противоречие АБ терапии – антибиотики широкого спектра
Широкий спектр антибактериальной терапии
PRO: Первичная неэффективная АБ терапия увеличивает летальность в 3 раза
CONTRA: Использование комбинаций АБ и АБ широкого спектра ведет к формированию полирезистентной микрофлоры
Слайд 4Парадоксально, но факт…
Чем больше выживает больных в остром периоде ЧМТ или
...тем больше их умирает от септических осложнений из-за нарастающей резистентности микрофлоры данного отделения реанимации
Слайд 5Парадоксально, но факт…
Чем ниже уровень здравоохранения, чем меньше актуальность проблемы
В Европе
Слайд 6Инфекции – смерть современной медицины
Нарастающая полирезистентность микрофлоры – появление мульти- и
MRSA, VRSA, VRE
ESBL – штаммы E.coli, Klebs.pneum, Enterobacter
KPC – Ps.auerog., Acinetobacter
Слайд 7Снижение числа инфекций
Оргмеры: чем дольше больной ожидает операции в стационаре, тем
Кислород: послеоперационный СРАР и оксигенотерапия (70-80%-ный О2) снижает число пневмоний и хирургических инфекций
Рестриктивная тактика гемотрансфузий
Мероприятия асептики
Рациональная антибиотикотерапия
Слайд 8Способы решения проблемы
Экстенсивный – новые и хорошо забытые старые АБ
Интенсивный –
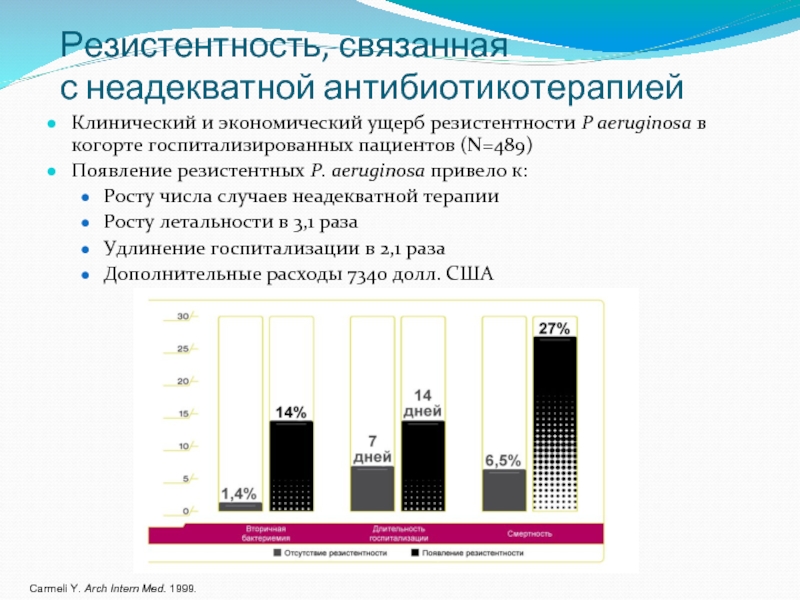
Слайд 9Резистентность, связанная
с неадекватной антибиотикотерапией
Клинический и экономический ущерб резистентности P aeruginosa в
Появление резистентных P. aeruginosa привело к:
Росту числа случаев неадекватной терапии
Росту летальности в 3,1 раза
Удлинение госпитализации в 2,1 раза
Дополнительные расходы 7340 долл. США
Carmeli Y. Arch Intern Med. 1999.
Слайд 10Как это происходит?
Экпоненциальный рост микроорганизмов
Частота спонтанных мутаций постоянна
Вывод 1 – чем
Вывод 2 – чем быстрее снижается величина микробного пула, тем меньше вероятность мутаций
Слайд 12Рабочая классификация
Бета-лактамы
Пенициллины
Цефалоспорины
Карбапенемы
Фторхинолоны
Аминогликозиды
Отдельные АБ
Слайд 13Бета-лактамы
Пенициллины – амоксициллин, пиперациллин *, тикарциллин *
Цефалоспорины
Цеф 1 – цефазолин
Цеф 2
Цеф 3 – цефотаксим *, цефтриаксон *,
цефоперазон * *, цефтазидим * * *
Цеф 4 – цефепим * * *
Карбапенемы – имипинем * *, меропенем * * *, эртапенем, дорипинем * * *
Грам +
Грам -
Активность против Ps.aerugenosae *
Активность против MRSA*
Активность против Enterobactericea*
Слайд 14Аминогликозиды
Амг 1 – не используют
Амг 2 – тобрамицин *, гентамицин *
Амг
Амг 4 - исепацин * * *
Активность против MRSA*
Активность против Ps.aerugenosae *
Активность против Enterobactericea*
Слайд 15Фторхинолоны
Фтх 1 – норфлоксацин
Фтх 2 - офлоксацин * *, пефлоксацин *
Фтх3 – левофлоксацин * * *
Фтх 4- «респираторные» Фтх:
гатифлоксацин, спарфлоксацин и др.
Активность против MRSA*
Активность против Ps.aerugenosae *
Активность против Enterobactericea*
Слайд 16Отдельные АБ
Ванкомицин * *
Полимиксин * * *
Бисептол * + активен против
Рифампицин *
Активность против MRSA*
Активность против Ps.aerugenosae *
Активность против Enterobactericea*
Слайд 17Новые антибиотики
Против Грам+
Линезолид (зивокс) * *
Эртапенем
Кубицин * *
Активность против MRSA*
Слайд 18Новые антибиотики
Теория: бета-лактамазы разрушают цефалоспорины и пенициллины
Цефаперазон+сульбактам * *(ингибитор бета-лактамаз)
+антианаэробная активность
Тикарциллин + клавуланат – Тиментин * *
Пиперациллин + тазобактам – Тазоцин * *
Активность против Enterobactericea*
Активность против Ps.aerugenosae *
Слайд 19Новые антибиотики
Гликоциклины
Похожи на тетрациклины - те же побочные эффекты
Первый представитель гликоциклинов
Хороший спектр антимикробной активности: все анаэробы, MRSA, VRE (включающий оба Enterococcus – faecium et faecalis), E.coli, Klebsiella (включая EBSL – продуценты)
Активен против Sternotrophomonas, микроорганизма, природно устойчивого даже к карбапенемам. Несмотря на активность против Acinetobacter, препарат не действует на Ps. aurogenosa
Плохо проникает в легочную ткань!!!??
Активность против Enterobactericea*
Активность против MRSA*
Слайд 20Новые антибиотики
Новые цефалоспорины – Зинфоро (цефтаролин) * *,
цефтобирол (Сeftobirol) *
По отношению к Грам-минус флоре активность похожа на цефалоспорины III поколения
Новый карбапенем (дорипенем) * * - аккумулирует преимущества имипенема и меропенема.
Sternotrophomonas устойчива к дорипенему!
Активность против Enterobactericea*
Активность против MRSA*
Активность против Ps.aerugenosae *
Слайд 21Новые антибиотики
Разработка новых антибиотиков идет также путем усовершенствования старых препаратов:
рифампицин –
ванкомицин – полусинтетические гликопептиды
виржиамицин - полусинтетические стрептограмины
имипенем - новые карбапенемы и тринемы
Слайд 22«Старые антибиотики»
Полимиксины В и Е * *против неферментирующих Грам – минус
Сочетание полимиксина с рифампицином против карбапенем – устойчивой Kl. Pneumonia
Специальная форма полимиксина В, «прикрепленная» к сорбенту (торамиксин) для абсорбции LPS
Активность против Ps.aerugenosae *
Активность против Enterobactericea*
Слайд 23Интенсивный путь
Для начала разберемся в микробиологии и фармакологии…
….или зачем реаниматологу минимальная
Слайд 25Учет природной устойчивости
Грам+ флора устойчива к Цеф 3
Синегнойная палочка устойчива к
(исключения – тикарциллин, пиперациллин, цефтазидим, цефепим, цефоперазон)
MRSA устойчивы ко всем! бета-лактамам
Слайд 26Учет приобретенной устойчивости
Устойчивость Enterobactericea к любому Цеф3 предполагает неэффективность остальных цефалоспоринов
Устойчивость Ps. aerugenosae к одному из антисинегнойных препаратов не предполагает устойчивости к другим
Неэффективность одних аминогликозидов и фторхинолонов не предполагает неэффективности других препаратов этих групп
Повторное использование некоторых антибиотиков у того же больного возможно! (эффект de ja vu аминогликозидов и карбапенемов)
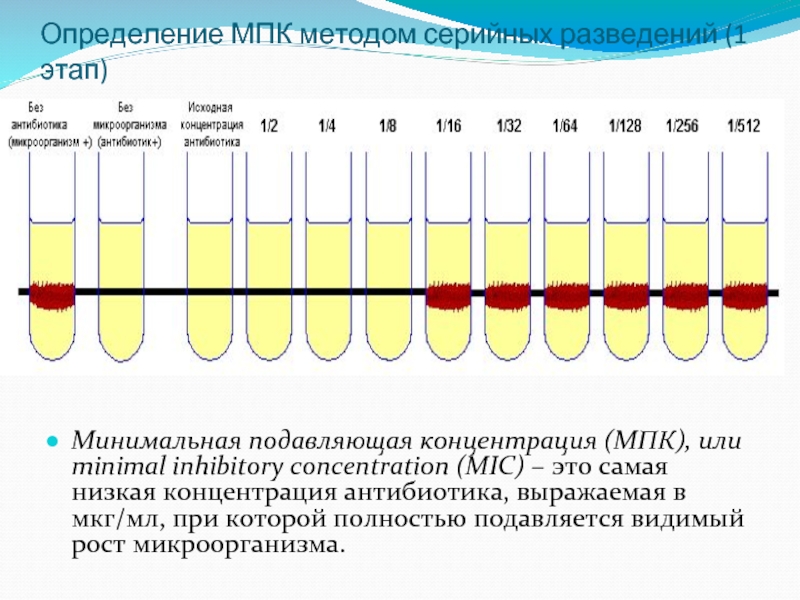
Слайд 27Определение МПК методом серийных разведений (1 этап)
Минимальная подавляющая концентрация (МПК), или
Слайд 28Оценка полученной величины МПК (2 этап)
Полученную МПК сравнивают со стандартом –
В англоязычной литературе предельное значение МПК называется breakpoint («точка перелома»)
Слайд 29Оценка полученной величины МПК (2 этап)
Две стандартные точки перелома – верхний
Величины брейкпойнтов МПК учитывают примерную концентрацию антибиотика в плазме при введении рекомендуемых производителем доз
(обычная величина брейкпойнтов от 2 до 8 мкг/мл)
Слайд 30Оценка полученной величины МПК (2 этап)
Если для подавления роста тестируемого микроорганизма
Если величина МПК находится между нижним и верхним брейкпойнтом, то чувствительность – промежуточная «I» - действует иногда!
Если МПК превышает верхний брейкпойнт, то микроорганизм считается устойчивым к данному антибиотику «R» -не действует никогда!
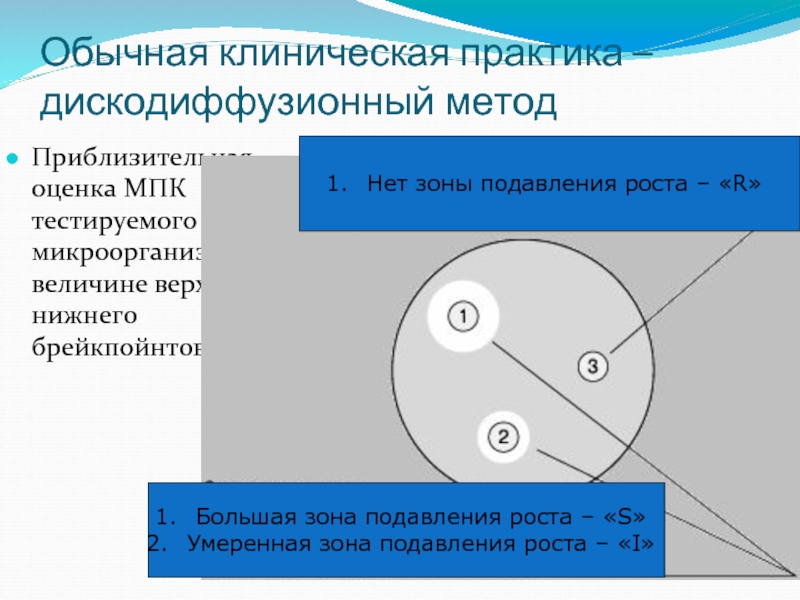
Слайд 33Обычная клиническая практика – дискодиффузионный метод
Приблизительная оценка МПК тестируемого микроорганизма величине
Большая зона подавления роста – «S»
Умеренная зона подавления роста – «I»
Нет зоны подавления роста – «R»
Слайд 351 предварительный вывод
Понятие чувствительности и устойчивости микроорганизма чаще всего условное (как
Разные микроорганизмы могут иметь разные МПК
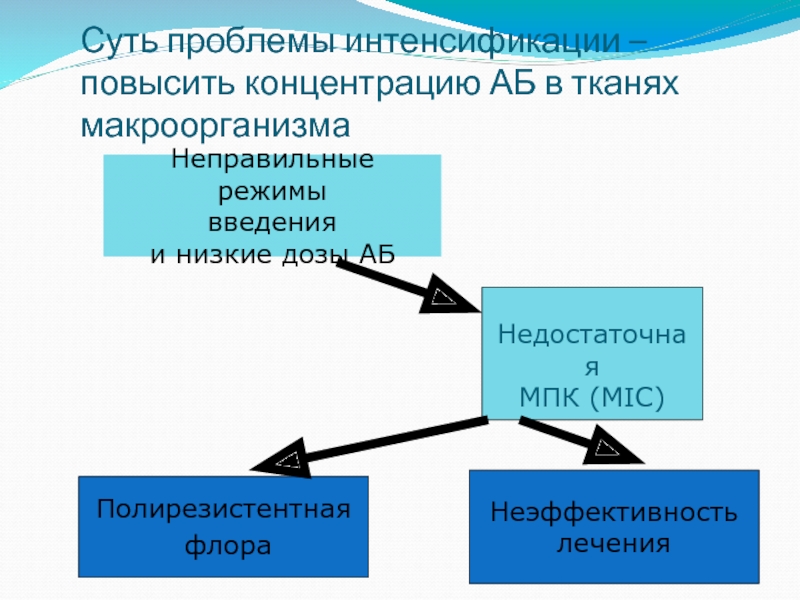
Слайд 37Суть проблемы интенсификации – повысить концентрацию АБ в тканях макроорганизма
Неправильные режимы
введения
и низкие дозы АБ
Неэффективность
лечения
Полирезистентная
флора
Недостаточная
МПК (MIC)
Слайд 38Что делать?
Безопасное увеличение концентрации антибиотиков!
Учет фармакокинетических свойств
Повышение суточных доз
Слайд 39Немного фармакокинетики
Дозо-зависимое воздействие АБ
Время-зависимое воздействие АБ
Или как самого себя вытащить за
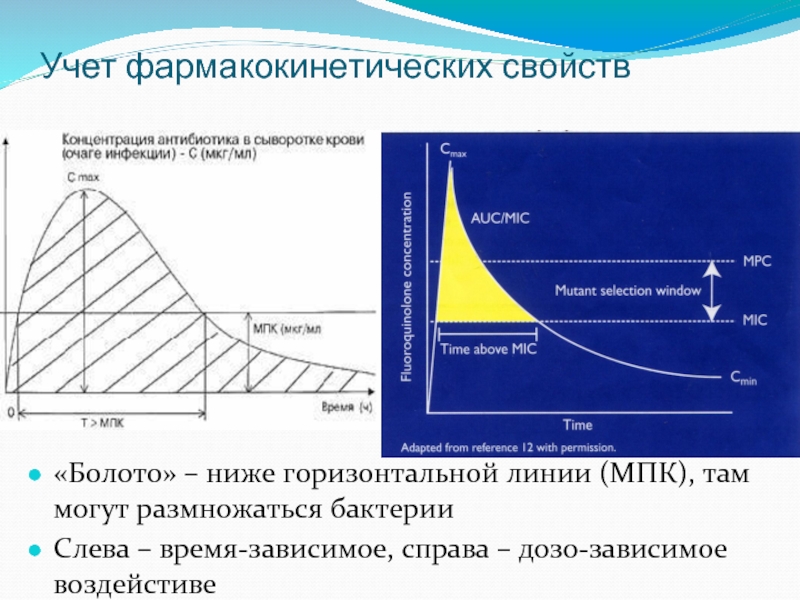
Слайд 40Учет фармакокинетических свойств
«Болото» – ниже горизонтальной линии (МПК), там могут размножаться
Слева – время-зависимое, справа – дозо-зависимое воздейстиве
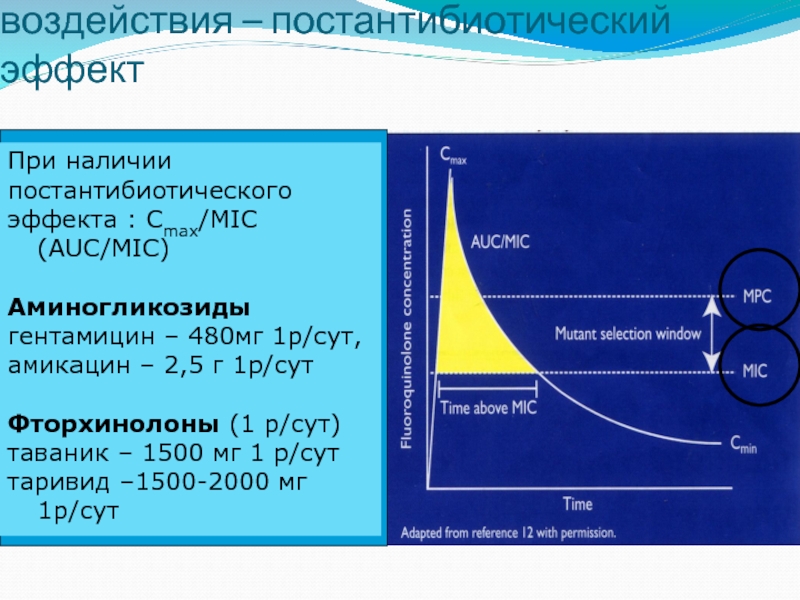
Слайд 41Биологическая основа дозо-зависимого воздействия – постантибиотический эффект
При наличии
постантибиотического
эффекта :
Аминогликозиды
гентамицин – 480мг 1р/сут,
амикацин – 2,5 г 1р/сут
Фторхинолоны (1 р/сут)
таваник – 1500 мг 1 р/сут
таривид –1500-2000 мг 1р/сут
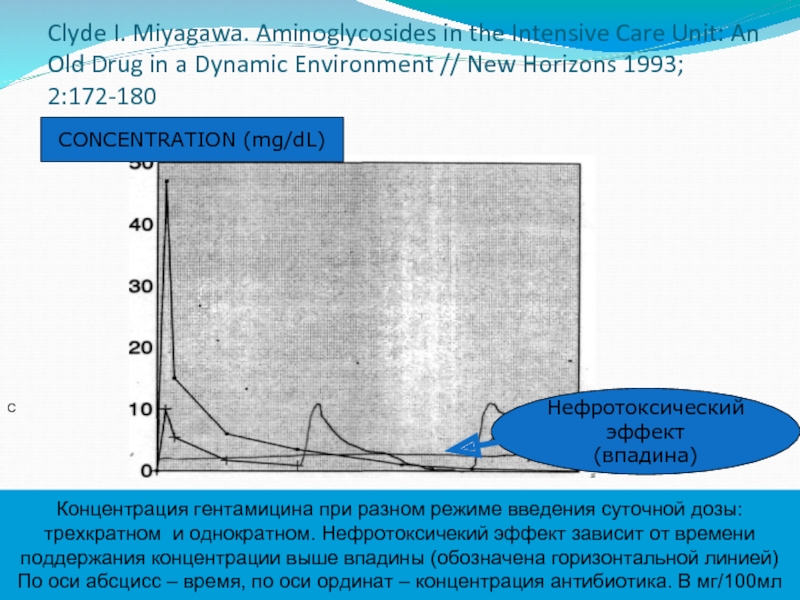
Слайд 42 Clyde I. Miyagawa. Aminoglycosides in the Intensive Care Unit: An Old
C
CONCENTRATION (mg/dL)
Нефротоксический эффект
(впадина)
Концентрация гентамицина при разном режиме введения суточной дозы: трехкратном и однократном. Нефротоксичекий эффект зависит от времени поддержания концентрации выше впадины (обозначена горизонтальной линией)
По оси абсцисс – время, по оси ординат – концентрация антибиотика. В мг/100мл
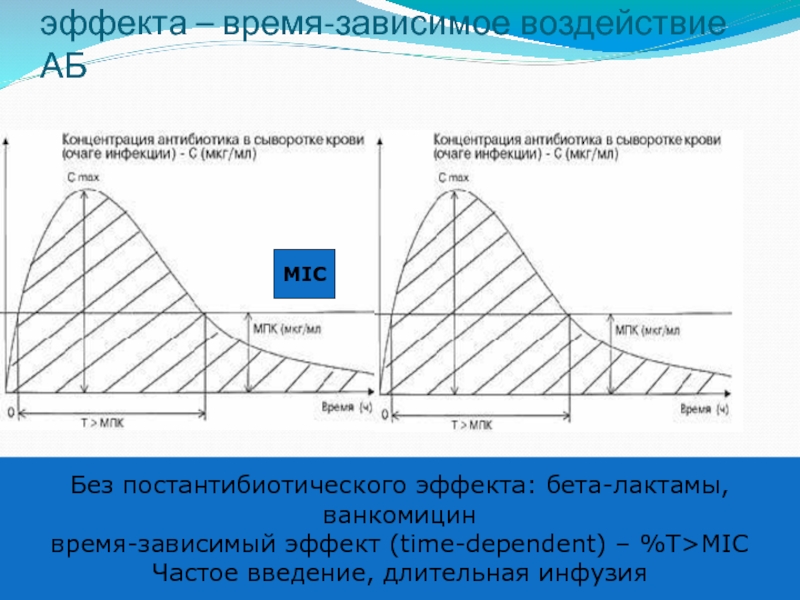
Слайд 43Нет (или почти нет) постантибиотического эффекта – время-зависимое воздействие АБ
Без постантибиотического
ванкомицин
время-зависимый эффект (time-dependent) – %T>MIC
Частое введение, длительная инфузия
MIC
Слайд 44Карбапенемы – самые эффективные антибиотики!! ????
Лучший АБ спектр (в недавнем прошлом)
«Time-
Нагрузочный болюс + длительная инфузия
ОГРАНИЧЕННОЕ ВРЕМЯ ХРАНЕНИЯ ПОСЛЕ РАЗВЕДЕНИЯ!!! (охлаждение шприца?).
%T>MIC >40% - бактериостатический эффект
%T>MIC >70% - бактерицидный эффект
Слайд 45Очень важно при использовании карбапенемов…
Не потерять темпа в соревновании с микроорганизмами
Для этого…
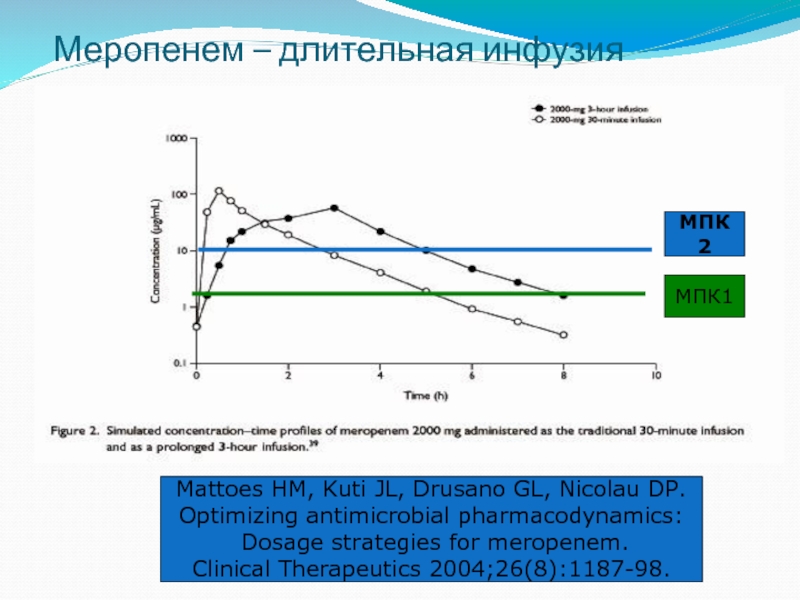
Слайд 46Меропенем – длительная инфузия
Mattoes HM, Kuti JL, Drusano GL, Nicolau DP.
Optimizing antimicrobial pharmacodynamics:
Dosage strategies for meropenem.
Clinical Therapeutics 2004;26(8):1187-98.
МПК1
МПК2
Слайд 48Повышение суточных доз !?
Контроль и профилактика побочных эффектов:
лабораторный мониторинг, инфузионная
Слайд 50Повышения эффективности АБ-терапии
Резкое расширение к использованию комбинаций АБ для снижения вероятности
меронем с полимиксином
полимиксин с рифампицином
карбапенем с аминогликозидом
два карбапенема?
Надо не всегда: напр., зачем метронидазол добавлять к карбапенему или сульперазону?
Слайд 514 тактики антибиотикотерапии
Профилактическая (плановые операции в non-emergency hospital) – не путать
Эскалация (больные без начальных признаков ГСО, тяжесть состояния которых не предполагает улучшения в течение ближайших недель) – все реже и все уже спектр стартовых АБ
Деэскалация (больные с явными признаками ГСО, угрожающими жизни) – все чаще и все меньше возможностей
Рестрикция (больные с быстрым восстановлением сознания, без явных признаков ГСО, а также «выздоравливающие больные»?)
Слайд 52Меньше антибиотиков?
Неинфекционная причина SIRS
Ограничить, по-возможности, использование препаратов широкого спектра
Не затягивать сроки
Не забыть про неклостридиальный колит!
Слайд 55Пути повышения эффективности АБ-терапии
Контроль микрофлоры отделения
Повышение МПК за счет новых доз
Комбинации АБ против проблемных микроорганизмов
Новые и «забытые» АБ
Ограничение использования АБ
Слайд 56Take home message
Использование принципов фармакокинетики и фармакодинамики (длительные инфузии β-лактамов и
Максимально допустимые дозы АБ
Полихимиотерапия проблемных микроорганизмов