- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Клиническая биохимия надпочечников презентация
Содержание
- 1. Клиническая биохимия надпочечников
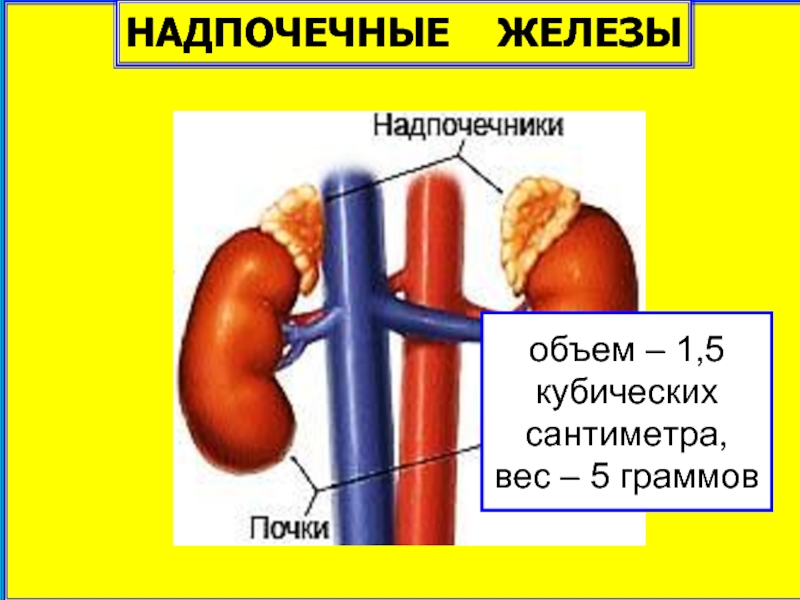
- 2. НАДПОЧЕЧНЫЕ ЖЕЛЕЗЫ объем – 1,5 кубических сантиметра, вес – 5 граммов
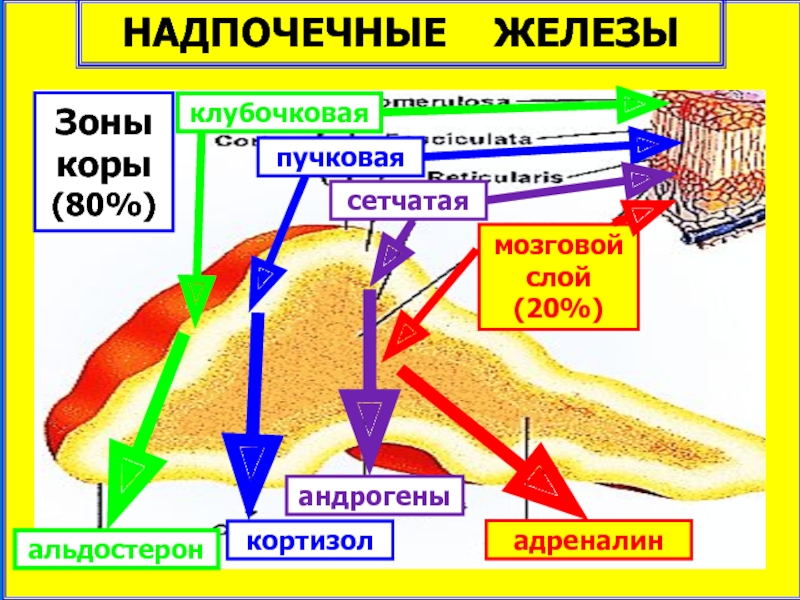
- 3. НАДПОЧЕЧНЫЕ ЖЕЛЕЗЫ адреналин Зоны коры
- 4. Феохромоцитома – секретирующая катехол-амины опухоль
- 5. Врожденная гиперплазия коры надпо-чечников –
- 6. Гиперальдостеронизм: первичный (синдром Конна) –
- 7. Псевдогиперальдостеронизм (синдром Лиддла) – наследственное заболевание
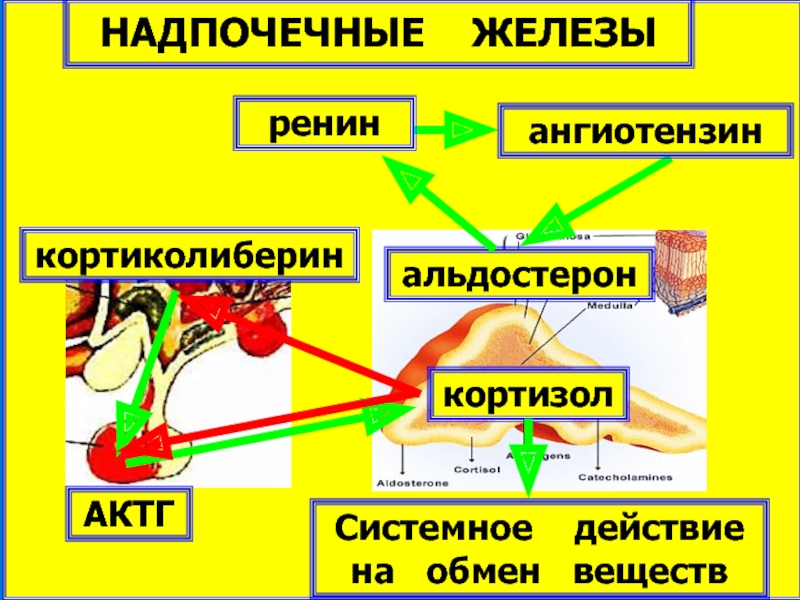
- 8. кортиколиберин АКТГ НАДПОЧЕЧНЫЕ ЖЕЛЕЗЫ кортизол
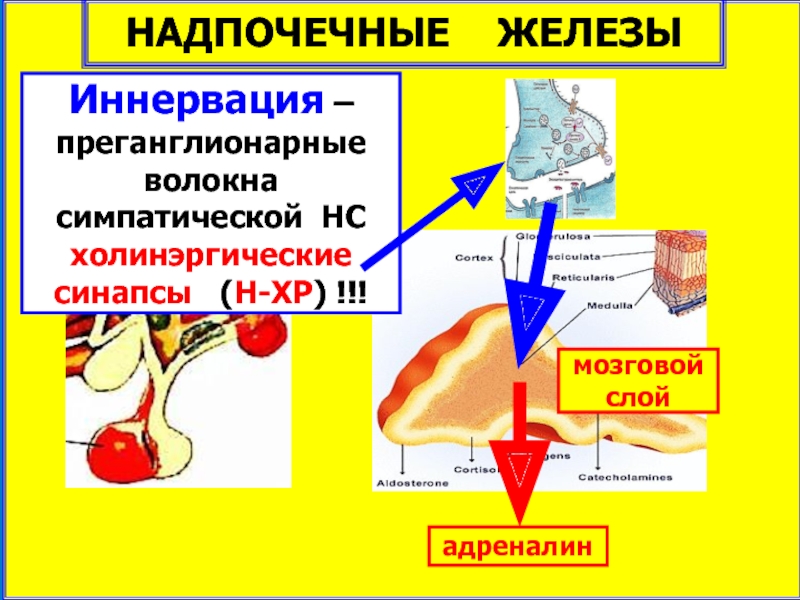
- 9. НАДПОЧЕЧНЫЕ ЖЕЛЕЗЫ Иннервация – преганглионарные
- 10. Проявления: Артериальная гипертензия (в основной
- 11. Диагностика: Основной критерий – повышенный
- 12. Гиперкортицизм Кортизол в избыточных концентрациях оказывает:
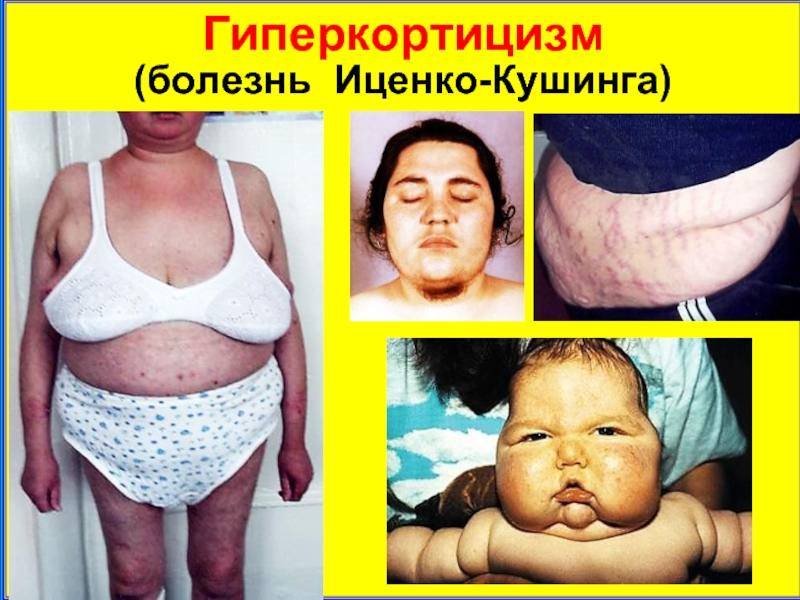
- 13. Гиперкортицизм (болезнь Иценко-Кушинга)
- 14. Диагностика гиперкортицизма: 1. Ночной подавляющий тест с
- 15. Гипокортицизм Для первичного гипокортицизма характерны: сниженный
- 16. Гипокортицизм При первичном гипокортицизме дефицит
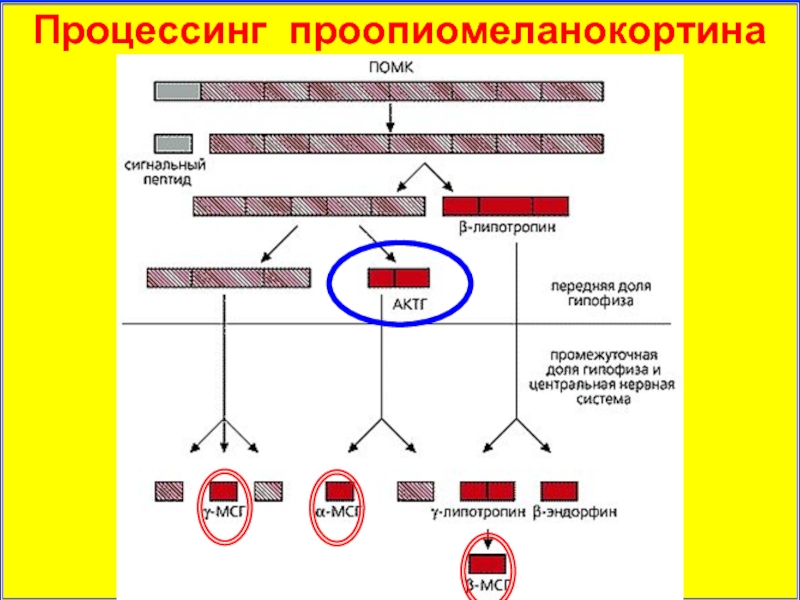
- 17. Процессинг проопиомеланокортина
- 18. Продукты процессинга проопиомеланокортина и СЕМАКС
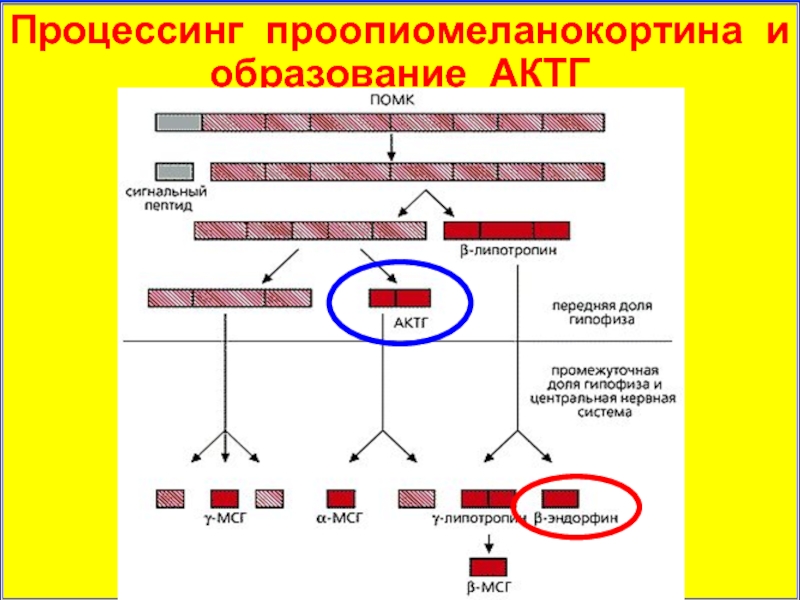
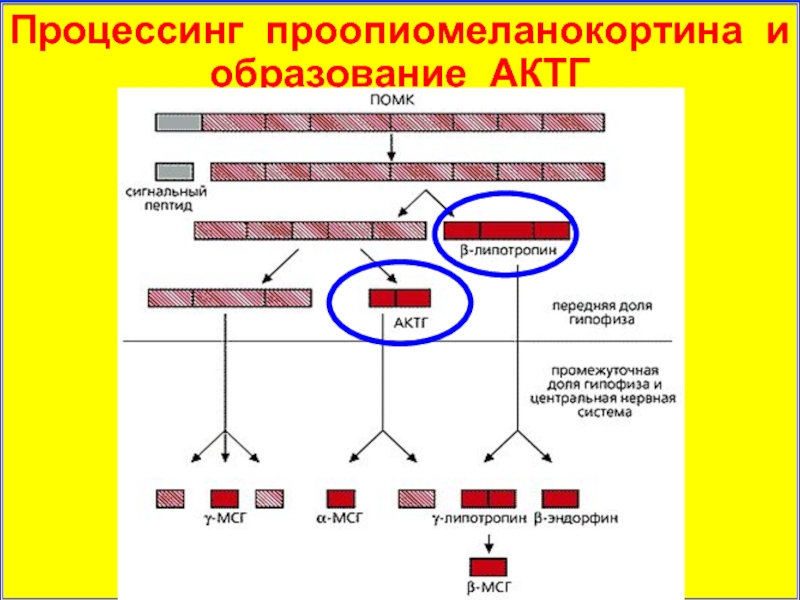
- 19. Процессинг проопиомеланокортина и образование АКТГ
- 21. Процессинг проопиомеланокортина и образование АКТГ
- 22. Проявления гипокортицизма: гиперпигментация кожи и слизистых.
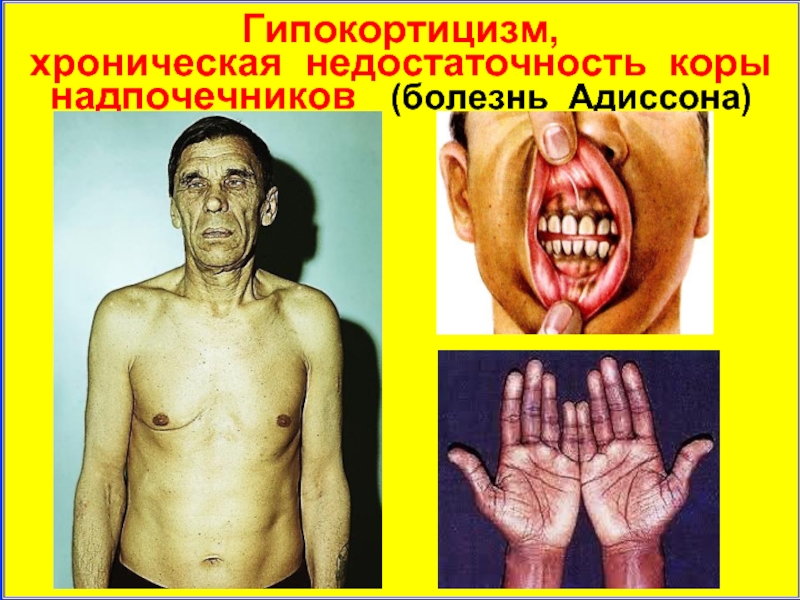
- 23. Гипокортицизм, хроническая недостаточность коры надпочечников (болезнь Адиссона)
- 24. Гиперальдостеронизм: Артериальная гипертензия – основной, а за-частую
- 25. ВРОЖДЁННАЯ ДИСФУНКЦИЯ КОРЫ НАДПОЧЕЧНИКОВ
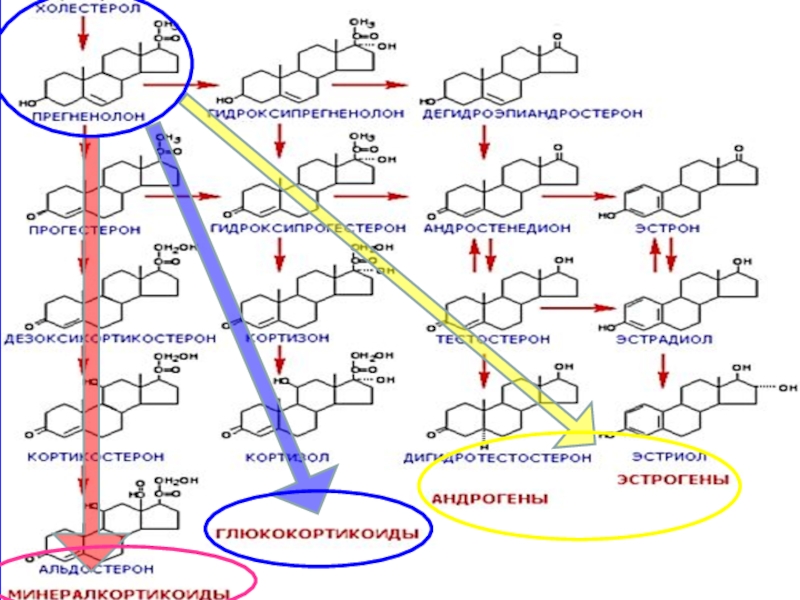
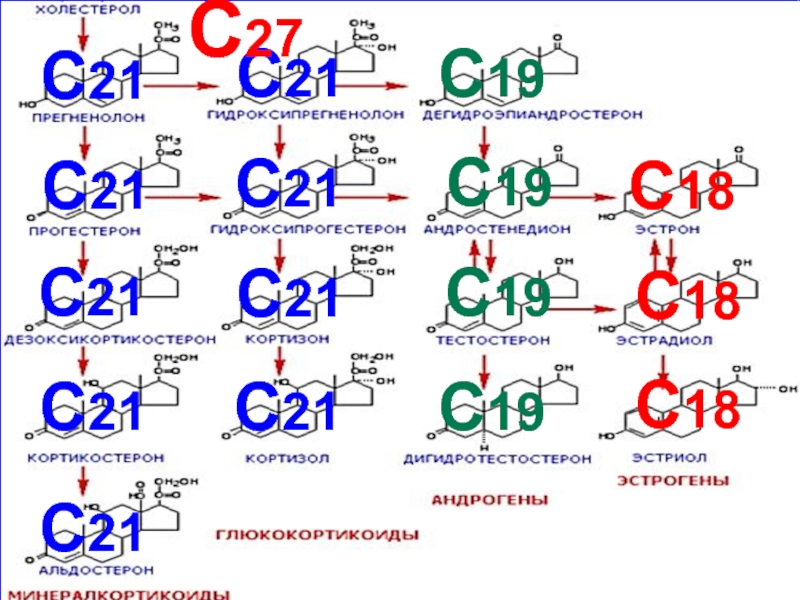
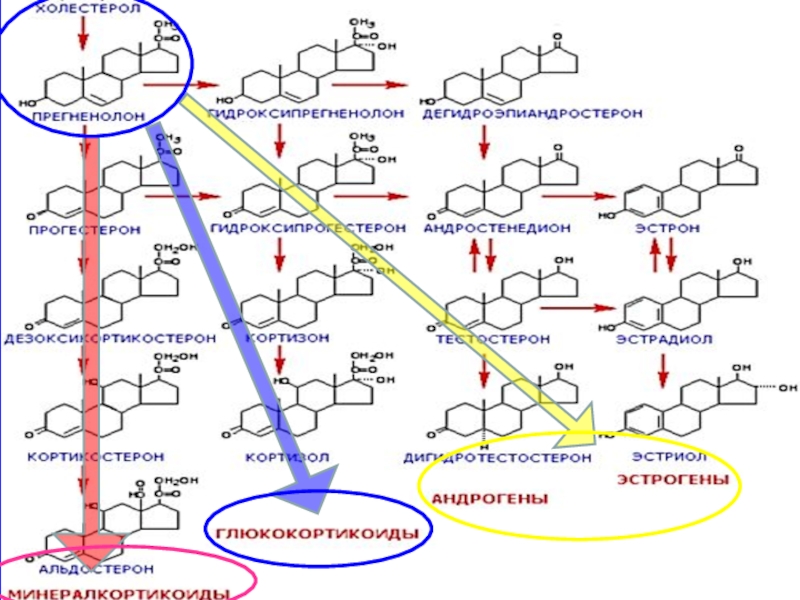
- 26. СХЕМА ПУТЕЙ СИНТЕЗА СТЕРОИДНЫХ ГОРМОНОВ В
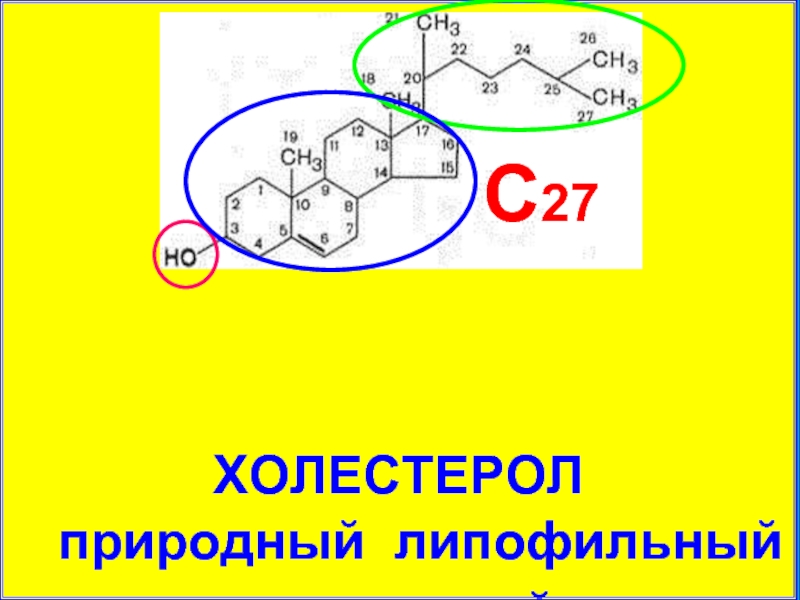
- 27. ХОЛЕСТЕРОЛ
- 28. С21 С21
- 30. ФЕРМЕНТЫ СИНТЕЗА СТЕРОИДОВ С20-22-лиаза (десмолаза) –
- 31. ФЕРМЕНТЫ СИНТЕЗА СТЕРОИДОВ Большинство ферментов,
- 35. СХЕМА ПУТЕЙ СИНТЕЗА СТЕРОИДНЫХ ГОРМОНОВ В
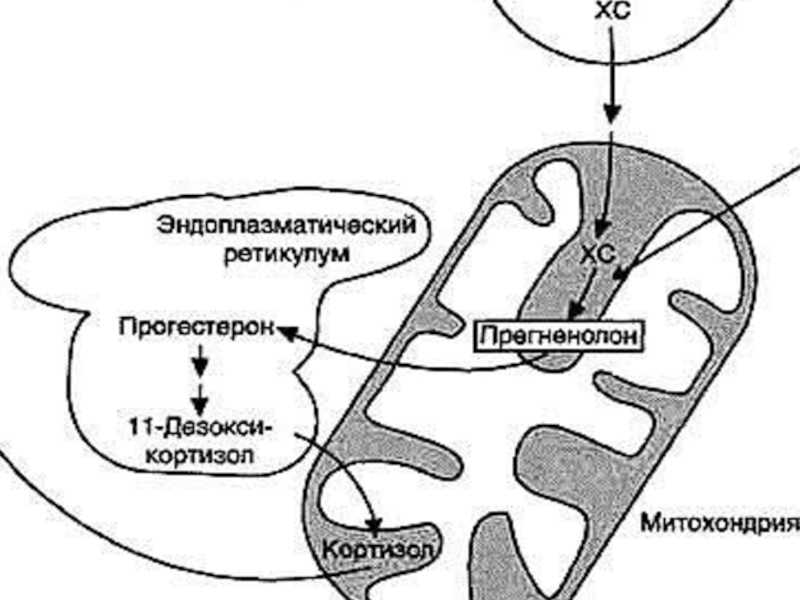
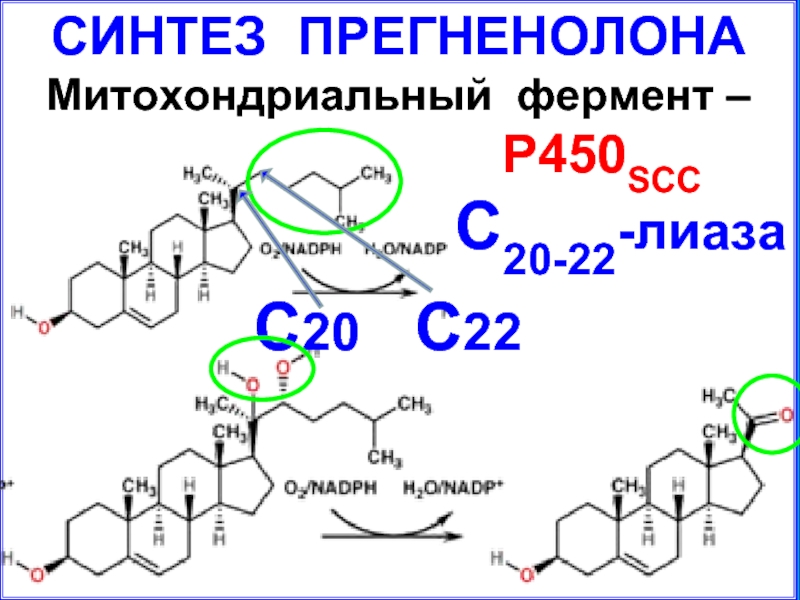
- 36. СИНТЕЗ ПРЕГНЕНОЛОНА Митохондриальный фермент –
- 38. СИНТЕЗ ПРОГЕСТЕРОНА Ферменты гладкой ЭПС
- 40. Дефицит С21-гидроксилазы Наиболее часто встречающийся ферментативный
- 41. Клинические формы 1. Вирильная (простая) 2. Сольтеряющая 3. Стертая (неклассическая)
- 42. Клинические формы 1. Сольтеряющая 2. Вирильная
- 43. Клинические формы 1. Сольтеряющая 2. Вирильная
- 44. Клинические формы врожденной дисфункции коры надпочечников и активность P450C21
- 45. Мутации в гене CYP 21 и формы ВДКН
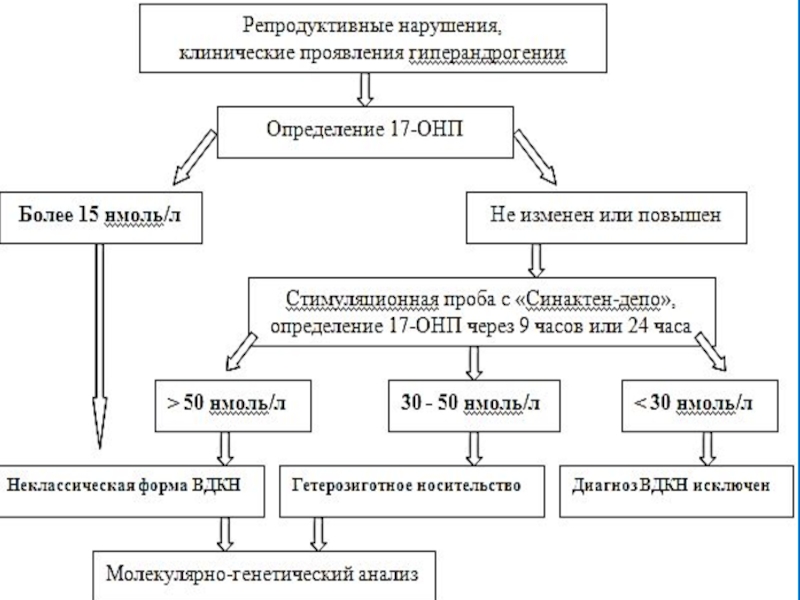
- 46. Алгоритм диагностики стертой формы недостаточности С21-гидроксилазы
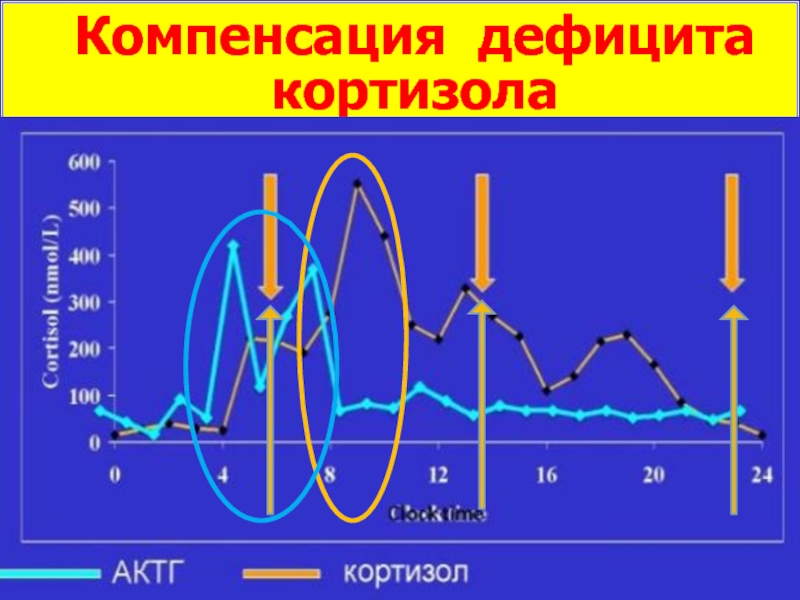
- 47. Компенсация дефицита кортизола
- 48. Дефицит С11-гидроксилазы Митохондриальный фермент – P450C11 Участвует
- 50. Сочетанный дефицит С17-гидроксилазы и С17-20-лиазы
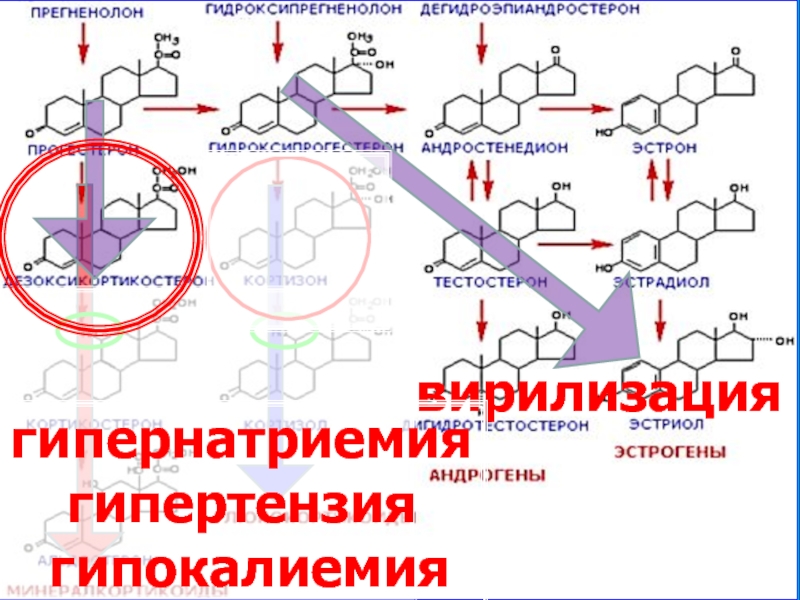
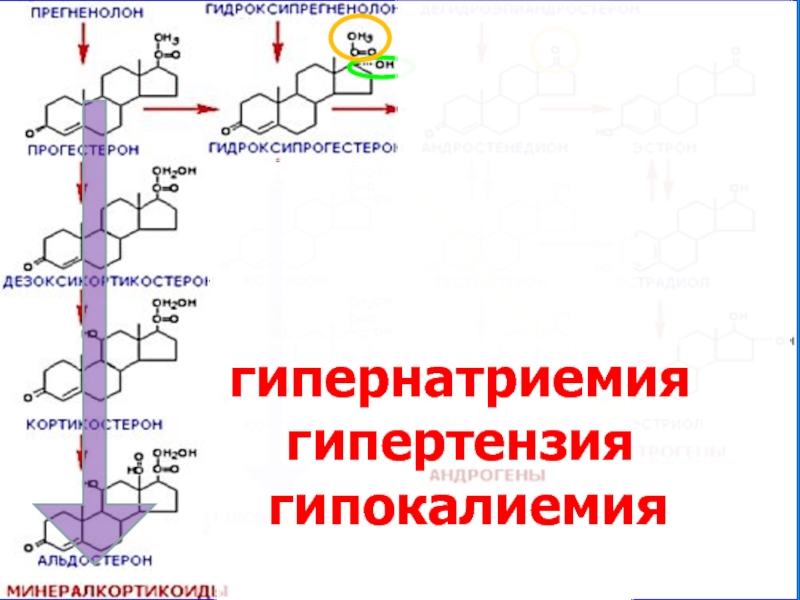
- 51. гипернатриемия гипертензия гипокалиемия
- 52. Дефицит С18-гидроксилазы (кортикостерон-метилоксидазы І и ІІ)
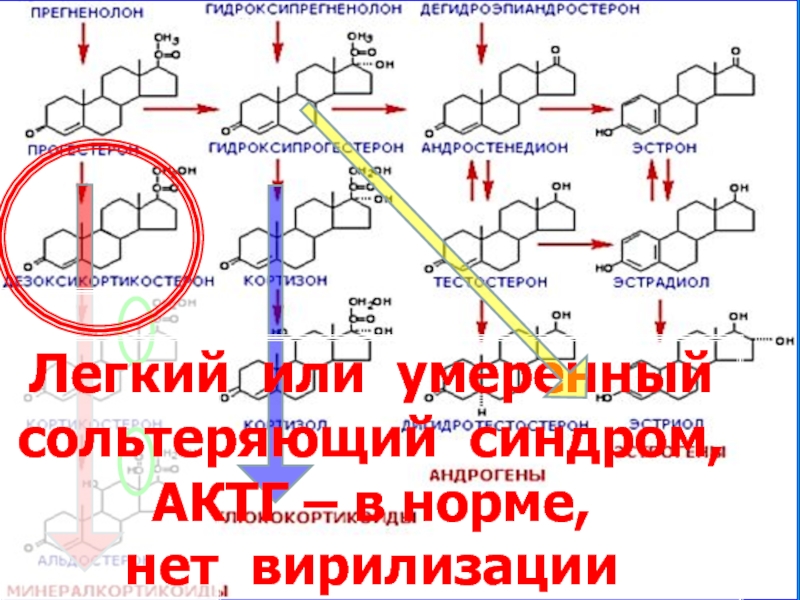
- 53. Легкий
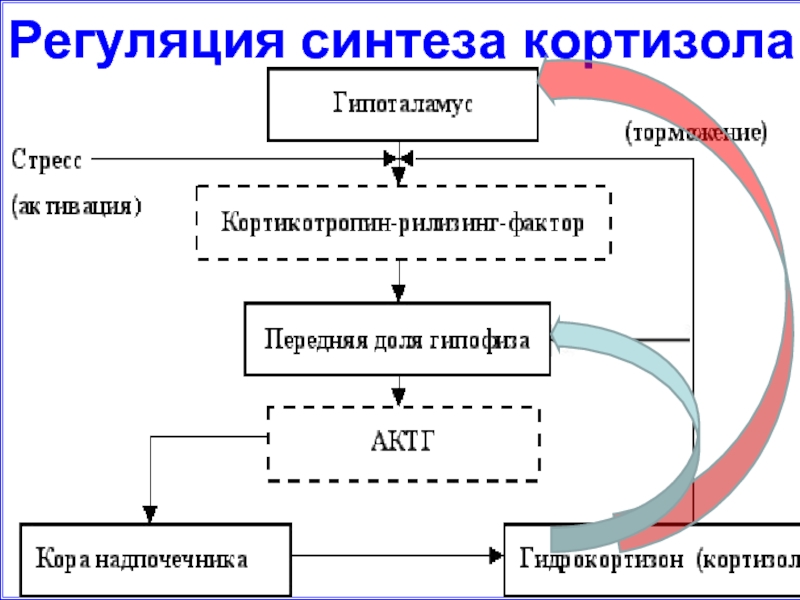
- 54. Регуляция синтеза кортизола
- 56. Лабораторная диагностика неклассических орм дефекта 21-гидроксилазы
Слайд 1
ЗАПОРОЖСКИЙ ГОСУДАРСТВЕННЫЙ
МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
КЛИНИЧЕСКАЯ БИОХИМИЯ НАДПОЧЕЧНИКОВ
ЗАПОРОЖЬЕ
2016
Кафедра клинической лабораторной диагностики
Слайд 3
НАДПОЧЕЧНЫЕ ЖЕЛЕЗЫ
адреналин
Зоны коры (80%)
мозговой слой (20%)
клубочковая
пучковая
сетчатая
альдостерон
кортизол
андрогены
Слайд 4
Феохромоцитома – секретирующая катехол-амины опухоль мозгового вещества надпочеч-ников или
Синдром Уотерхауза-Фридериксена – острая недостаточность коры надпочечников
Болезнь (синдром) Аддисона – первичный или вторичный гипокортицизм.
Синдром Кушинга – гиперкортицизм (с пре-обладанием гиперсекреции кортизола) при до-брокачественных или злокачественных опухо-лях коры надпочечников или клеток APUD-системы
(«APUD» — акроним, образованный от первых букв слов: amine, precursor — предшественник, uptake — поглощение; decarboxylation — декарбоксилирование).
ПАТОЛОГИЯ НАДПОЧЕЧНИКОВ
Слайд 5
Врожденная гиперплазия коры надпо-чечников – группа наследственных заболе-ваний, развивающихся из-за чрезмерного
Врожденная дисфункция коры надпо-чечников – группа аутосомно-рецессивных наследственных заболеваний, обусловлен-ных генетическими дефектами ферментов синтеза кортикостероидов.
ПАТОЛОГИЯ НАДПОЧЕЧНИКОВ
Слайд 6
Гиперальдостеронизм:
первичный (синдром Конна) – наблюда-ется при гормонально
вторичный – при циррозе печени, хрони-ческом нефрите, сердечной недостаточнос-ти; часто сопровождается отёками.
синдром Бартера – вариант вторичного гиперальдостеронизма без артериальной гипертензии и отёков.
ПАТОЛОГИЯ НАДПОЧЕЧНИКОВ
Слайд 7
Псевдогиперальдостеронизм (синдром Лиддла) – наследственное заболевание с высокой артериальной гипертензией, гипо-калиемическим
ПАТОЛОГИЯ НАДПОЧЕЧНИКОВ
Слайд 8
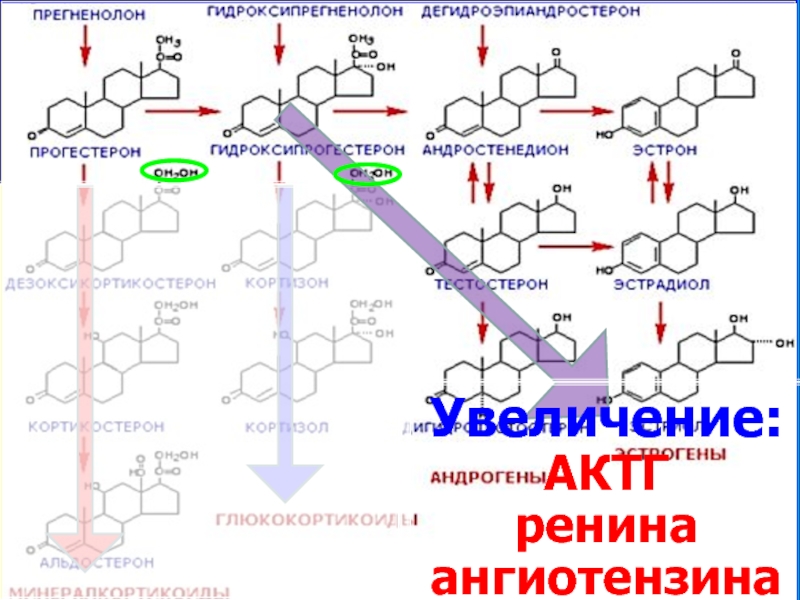
кортиколиберин
АКТГ
НАДПОЧЕЧНЫЕ ЖЕЛЕЗЫ
кортизол
альдостерон
Системное действие на обмен веществ
ренин
ангиотензин
Слайд 9
НАДПОЧЕЧНЫЕ ЖЕЛЕЗЫ
Иннервация – преганглионарные волокна симпатической НС холинэргические синапсы
мозговой слой
адреналин
Слайд 10
Проявления:
Артериальная гипертензия (в основной массе случаев имеющая характер кризов, в типичных случаях длящихся
Сердцебиение
Головная боль
Потливость
Повышенная возбудимость и тремор
Снижение массы тела
Абдоминальный синдром (боли, не имеющие чёткой локализации и не связанные с приёмом пищи, в сочетании с тошнотой и рвотой).
Другие признаки (повышенный обмен веществ, лихорадка, гипергликемия, ортостатическая гипотензия, запоры).
ФЕОХРОМОЦИТОМА
Слайд 11
Диагностика:
Основной критерий – повышенный уровень катехоламинов или продуктов их распада
При стрессе концентрация катехоламинов повышается примерно в 2 раза, при феохромоцитоме – больше.
Тест угнетения клонидином: через 3 часа после приёма внутрь 0,3 мг клонидина содержание норадреналина в крови здоровых лиц понижается до нормального уровня, а у больных феохромоцитомой остаётся повышенным.
Наиболее информативные тесты – определение экскреции продуктов метилирования адреналина и норадреналина, свободных катехоламинов и ванилил-миндальной кислоты в суточной моче (выведение более 50 мкг адреналина, 100 мкг норадреналнна и 6 мг ванилил-миндальной кислоты при повторных исследованиях). Ложноположительные результаты – хлорпромазин, бензо-диазепины или симпатомиметики.
ФЕОХРОМОЦИТОМА
Слайд 12Гиперкортицизм
Кортизол в избыточных концентрациях оказывает:
катаболическое действие на белковые структуры
стойкая стимуляция глюконеогенеза и гликогенолиза в мышцах и печени (гипер-гликемия, стероидный диабет).
перераспределение жира.
электролитные расстройства (гипер-натриемия, гипокалиемия – артериаль-ная гипертензия, аритмии).
иммуносупрессивное действие (склон-ность к инфекциям).
Слайд 14Диагностика гиперкортицизма:
1. Ночной подавляющий тест с дексаметазоном: (в 23.00
2. Определение свободного кортизола в моче. (первая порция мочи после сна не собирается, а собираются все последующие, включая утреннюю порцию второго дня).
При гиперкортицизме – > 250 мкг кортизола/сут.
Тест имеет высокую чувствительность (95%), но низкую специфичность
3. Исследование уровня кортизола крови (применяют в качестве дополнительного теста).
При гиперкортицизме уровень кортизола в сыворотке: более 207 нмоль/л (7,5 мкг/дл) во время бодрствования и более 50 нмоль/л (1,8 мкг/дл) во время сна.
Слайд 15Гипокортицизм
Для первичного гипокортицизма характерны:
сниженный уровень кортизола и альдостерона
высокий уровень
гиперкалиемия, гипонатриемия
гипогликемия
лейкопения, лимфоцитоз.
При вторичном гипокортицизме продукция альдостерона корой надпочечников сохраняется, т.к. она практически не зависит от АКТГ, вследствие чего он протекает более легко.
Слайд 16Гипокортицизм
При первичном гипокортицизме дефицит кортизола по механизму
Слайд 22Проявления гипокортицизма:
гиперпигментация кожи и слизистых. При аутоиммунном генезе гиперпигментация
прогрессирующее обезвоживание, гипонатри-емия (тяга к соленой пище) и гиперкалиемия
аритмии, артериальная гипотензия, обмороч-ные состояния, провоцирующиеся стрессами
похудение – от умеренного до значительного, особенно при исходно избыточной массе тела.
астения, снижение адаптивных возможностей организма, депрессия, раздражительность.
снижение процессов глюконеогенеза и син-теза гликогена, гипогликемия
диспепсические расстройства (плохой аппе-тит, разлитые боли в эпигастрии, чередование поносов и запоров, тошнота, рвота, анорексия).
Слайд 24Гиперальдостеронизм:
Артериальная гипертензия – основной, а за-частую и единственный симптом (у 20%
Другие симптомы – следствие потерь калия с мочой:
– слабость сердечной деятельности, аритмии, экстрасистолии,
– утомляемость, парестезии
– слабость мышц, фасцикулляции, судороги
– никтурия, полиурия.
Основной метод диагностики – определение в крови альдостерона и ренина. Дополнительные – гипокали- и кальциемия, гипернатриемия, щелочная реакция мочи.
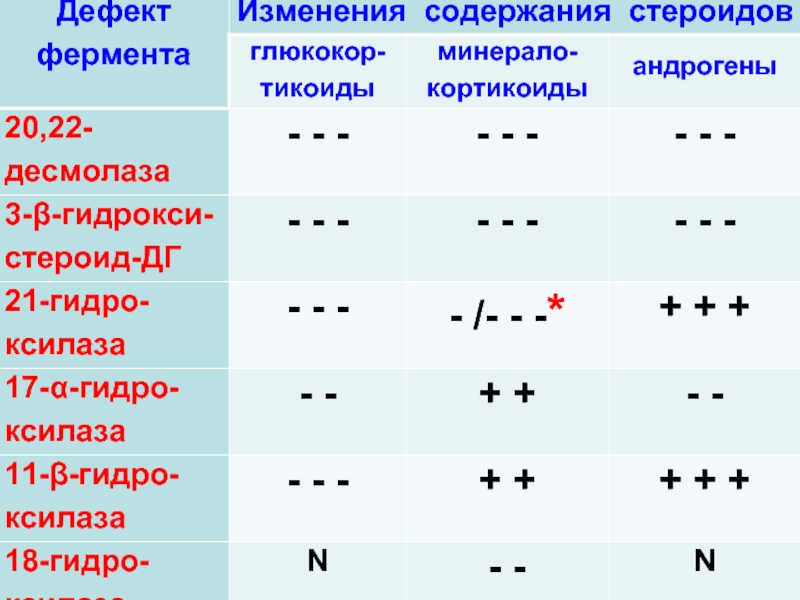
Слайд 30ФЕРМЕНТЫ СИНТЕЗА СТЕРОИДОВ
С20-22-лиаза (десмолаза) – митохондрии
С17-20-лиаза (десмолаза) – митохондрии
3β-гидроксистероид-ДГ –
21-гидроксилаза – гладкая ЭПС
17α-гидроксилаза – гладкая ЭПС
11β-гидроксилаза – митохондрии
18-гидроксилаза (метилоксидаза І и ІІ)
∆5,4-изомераза – гладкая ЭПС
Слайд 31ФЕРМЕНТЫ СИНТЕЗА СТЕРОИДОВ
Большинство ферментов, превращающих холестерол в предшественники и
Слайд 37
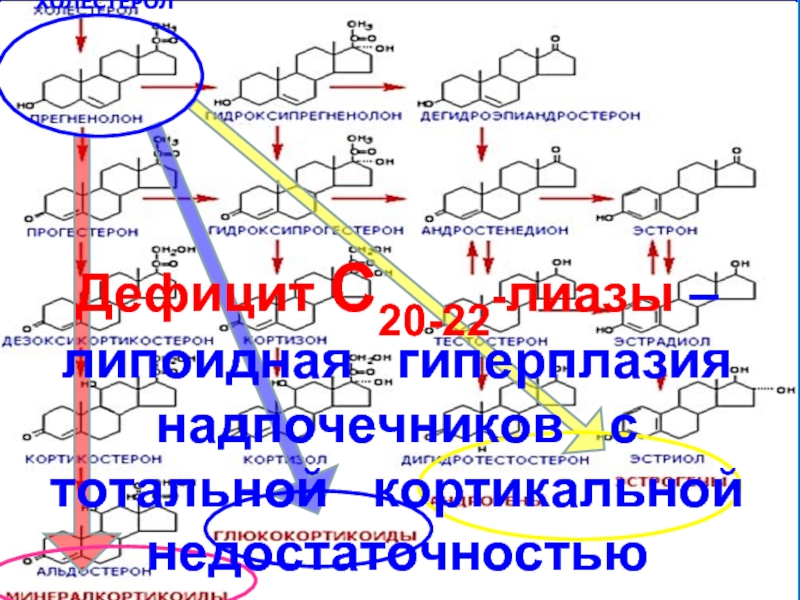
ХОЛЕСТЕРОЛ
Дефицит С20-22-лиазы – липоидная гиперплазия надпочечников с тотальной
Слайд 38
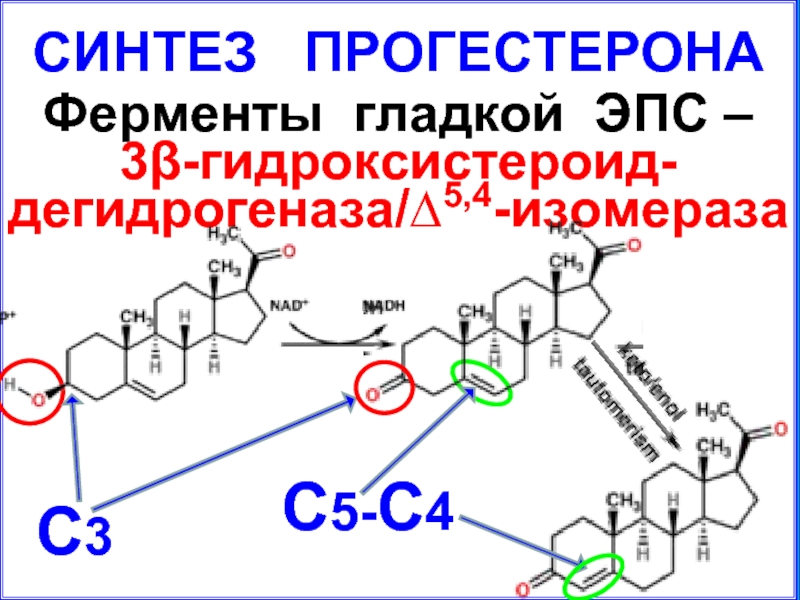
СИНТЕЗ ПРОГЕСТЕРОНА
Ферменты гладкой ЭПС –
3β-гидроксистероид-
дегидрогеназа/∆5,4-изомераза
С3
С5-С4
Слайд 39
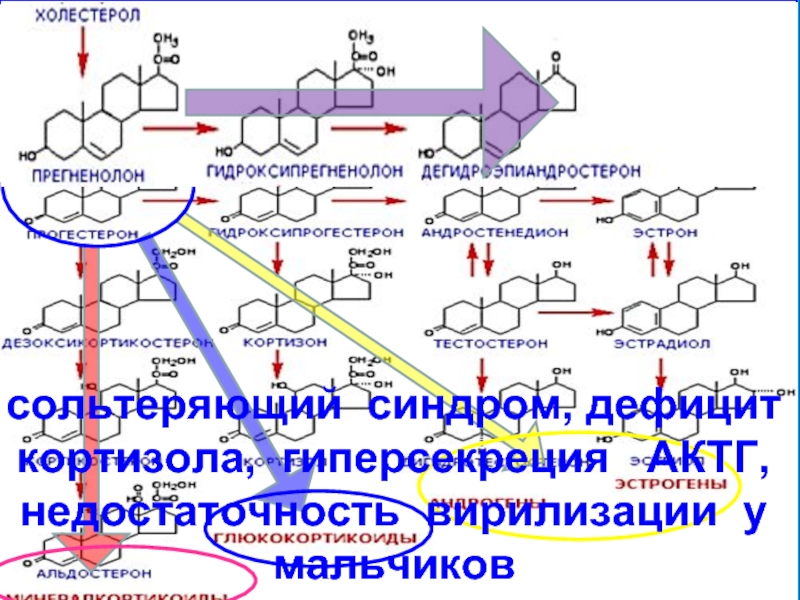
17-ГИДРОКСИПРЕГНЕНОЛОН, ДЕГИДРОЭПИАНДРОСТЕРОН
сольтеряющий синдром, дефицит кортизола, гиперсекреция АКТГ, недостаточность вирилизации
Слайд 40Дефицит С21-гидроксилазы
Наиболее часто встречающийся
ферментативный дефект стероидогенеза (>90%)
Фермент гладкой ЭПС –
Участвует в синтезе минерало- и глюкокортикоидов (стероидов С21)
Слайд 42Клинические формы
1. Сольтеряющая
2. Вирильная (простая)
3. Стертая (неклассическая
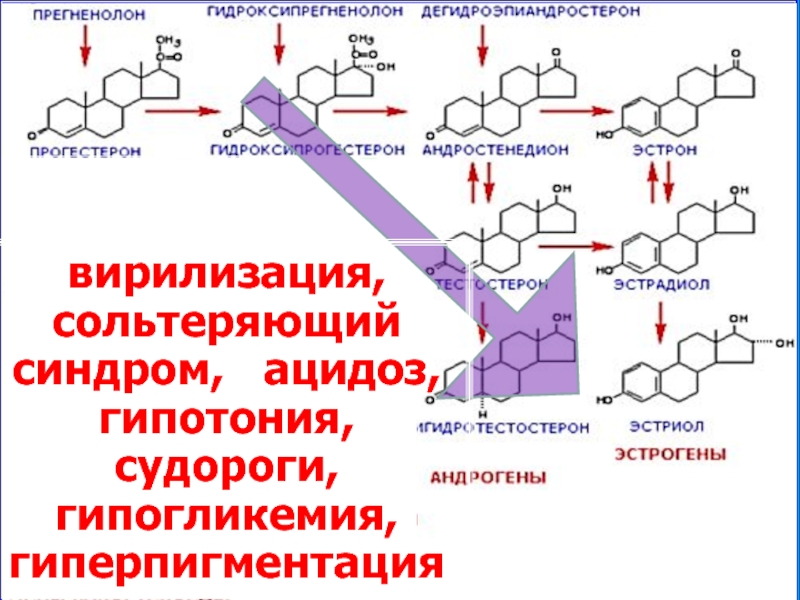
вирилизация,
сольтеряющий синдром, ацидоз,
гипотония, судороги,
Слайд 43Клинические формы
1. Сольтеряющая
2. Вирильная (простая)
3. Стертая (неклассическая
Увеличение: АКТГ
ангиотензина
Слайд 48Дефицит С11-гидроксилазы
Митохондриальный фермент – P450C11
Участвует в синтезе минерало- и глюкокортикоидов (стероидов
Слайд 50Сочетанный дефицит
С17-гидроксилазы
и С17-20-лиазы
Ферменты гладкой ЭПС и
Участвуют в синтезе глюкокортикоидов и андрогенов
Слайд 52Дефицит С18-гидроксилазы
(кортикостерон-метилоксидазы І и ІІ)
Ферменты гладкой ЭПС
Участвуют в синтезе альдостерона