Raisa Hotineanu
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Sindroamele clinice in afectiunile tractului gastrointestinal.Examinarea bolnavilor cu gastrita, ulcer gastric si duodenal.Cancerul gastric. презентация
Содержание
- 1. Sindroamele clinice in afectiunile tractului gastrointestinal.Examinarea bolnavilor cu gastrita, ulcer gastric si duodenal.Cancerul gastric.
- 3. Fiziologia secretiei gastrice La nivelul glandelor fundice
- 4. Celule principale şi parietale
- 5. La nivelul antral se găsesc celule endocrine
- 6. GASTRITELE DEFINIŢIE. Gastritele sunt inflamaţii acute sau
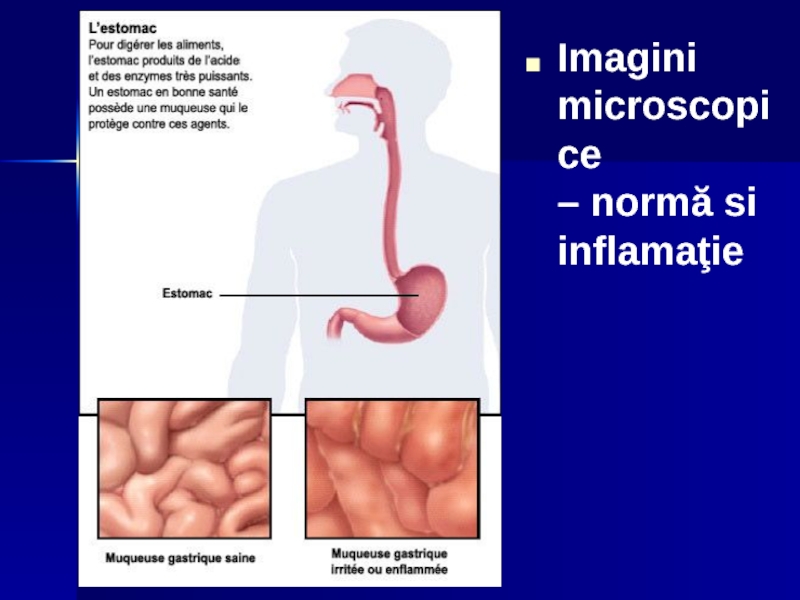
- 8. Imagini microscopice – normă si inflamaţie
- 9. CLASIFICAREA A fost propusă în 1990 la
- 10. Clasificarea propusă în anul 1990 la congresul
- 11. B. Cronice A) tip A - atrofică
- 12. C. Alte tipuri de gastrită a)
- 13. În funcţie de extinderea leziunilor endoscopice şi
- 14. În funcţie de aspectul endoscopic se descriu
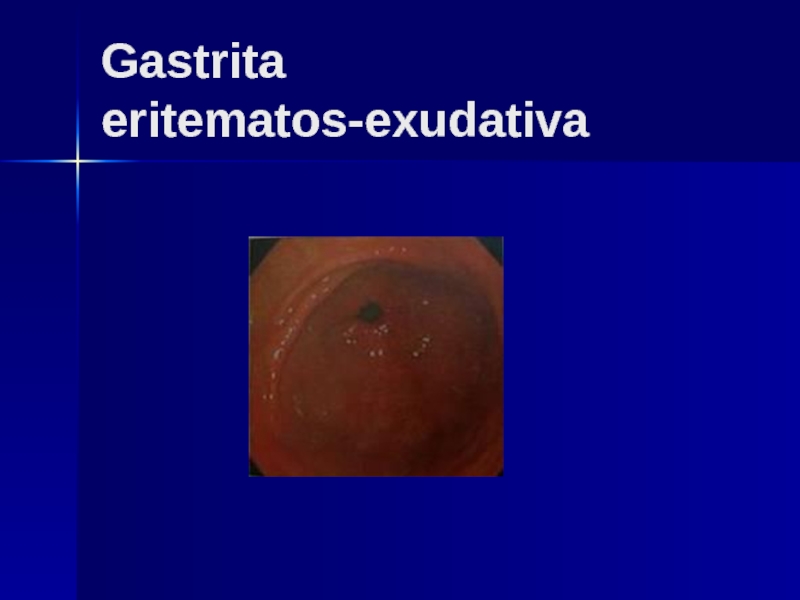
- 15. Gastrita eritematos-exudativa
- 16. 2. Gastrită maculo – erozivă (leziune acută)
- 17. Gastrită maculo – erozivă
- 18. Gastrită maculo – erozivă
- 19. 3. Gastrita papulo - erozivă este o
- 20. Gastrita papulo-eroziva
- 21. 4. Gastrita atrofică se prezintă ca o
- 22. Gastrita atrofica
- 23. 5. Gastrita hipertrofică se caracterizează prin prezenţa
- 24. 6. Gastrita hemoragică în faza de
- 25. Gastrita hemoragică
- 26. Gastrita hemoragică
- 27. Gastrita hemoragică
- 28. Sindroamele clinice şi paraclinice în afecţiunile tractului gastro- intestinal
- 29. Gastrita acută eroziv - hemoragică Gastritele
- 30. Etiologia Eroziunile acute apar într-o varietate de
- 31. 8. Uremia 9. Ischemia mucoasei 10.
- 32. Patogeneză Factorii etiologici enumeraţi interacţionează cu
- 33. Cunoaştem că bicarbonatul şi mucusul formează
- 34. Sub acţiunea factorilor etiologici are loc dezvoltarea
- 35. Morfologia gastritelor acute Gastrita acută medicamentoasă
- 36. Gastrita acută cu Helicobacter pylori se manifestă
- 37. Tabloul clinic Simptomele gastritei acute
- 38. Diagnosticul Examenul endoscopic: se pot aprecia
- 39. Gastrita acută flegmonoasă Se întîlneşte rar şi
- 40. Patogeneză Inflamaţia purulentă se depistează mai frecvent
- 41. Tabloul clinic Bolnavii cu gastrită flegmonoasă au
- 42. Diagnosticul 1. Examenul radiologic : pune în
- 43. 2. La determinarile bacteriologice se poate evidenţia agentul etiologic.
- 44. Evoluţia. Complicaţiile Evoluţia este severă.
- 45. Gastritele cronice Gastrita cronică bacteriană (tip
- 46. Etiologia Cauza bolii este HP.
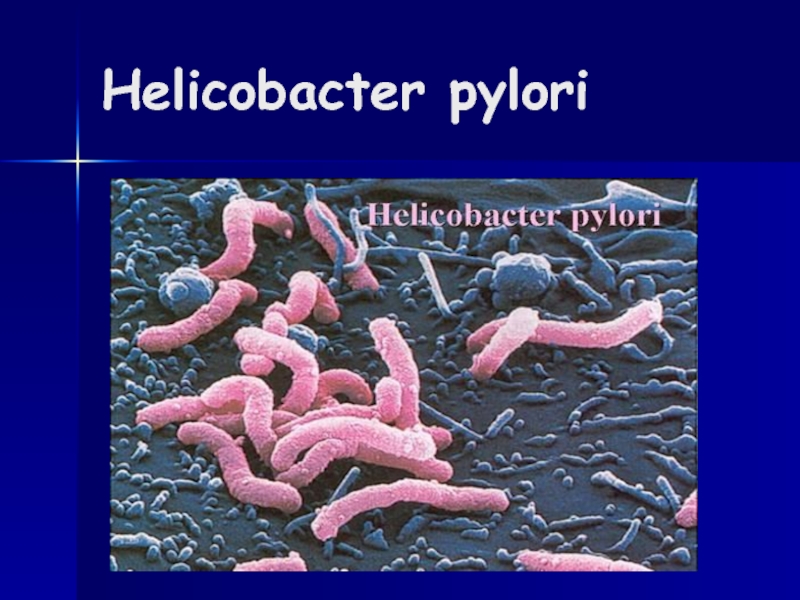
- 48. Helicobacter pylori
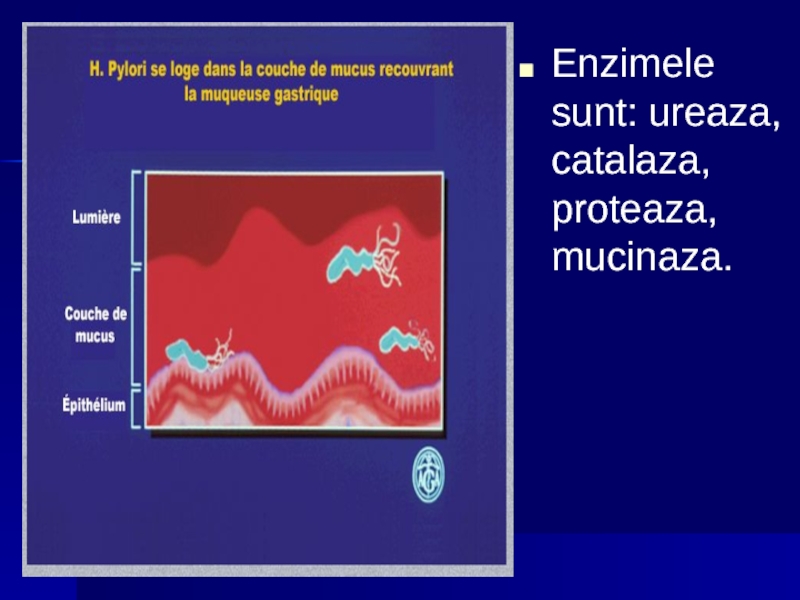
- 49. Enzimele sunt: ureaza, catalaza, proteaza, mucinaza.
- 50. Patogeneza Prezenţa bacteriei în mucoasa gastrică
- 51. Hipo – sau aclorhidria este tranzitorie în
- 52. Gastrina serică creşte datorită pH – ului
- 53. Morfopatologie La nivelul mucoasei gastrice apare congestie
- 54. A. Gasrita cronică activă se defineşte prin:
- 55. B. Gastrita cronică inactivă este caracterizată de: Prezenţa celulelor mononucleare, care domină infiltratul inflamator
- 56. Tabloul clinic Durerea epigastică apare la
- 57. Diagnosticul În ser se determină anticorpi IgG
- 58. Prin biopsie endoscopică se confirmă infecţie la 90 % cazuri.
- 59. Evoluţia Procesul inflamator nu se limitează
- 60. Profilaxia Profilaxia infecţiei cu HP presupune
- 61. Gastritele chimice 1. Gastrita de reflux
- 62. Gastrita de reflux duodeno-gastric
- 63. Patogeneza Refluxul duodenal apare în 2 împrejurări:
- 64. Tripsina realizează proteoliza glicoproteinelor din mucusul gastric
- 65. Tabloul clinic Durerea epigastrică postalimentară refractară
- 66. Morfopatologie Histologic se determină vazodilataţie şi congestie; edem interstiţial; număr redus de celule inflamatorii.
- 67. Diagnostic Examenul endoscopic şi histologic sunt
- 68. Evoluţia. Complicaţii Gastrita cronică superficială postgastrectomie are
- 69. Gastrita alcoolică Etanolul reprezintă un factor
- 70. Morfopatologie Mucoasa este congestionată, friabilă cu eroziuni
- 71. Tabloul clinic Durerea epigastrică, greţuri, vomă după
- 72. Diagnostic La tabloul clinic prezentat de
- 73. Gastrita medicamentoasă Gastrita medicamentoasă este cauza consumului
- 74. Patogeneza Severitatea leziunilor se corelează cu
- 75. Morfopatogeneza Leziunile endoscopice şi histologice
- 76. Diagnostic Datele anamnestice. Complicaţii - Hemoragia digestivă superioară este cea mai frecventă.
- 77. Gastrita cronică atrofică autoinmună (tip A) Definiţie:
- 78. Etiologia Factorii etiologici Exogeni:
- 79. Endogeni: Vîrsta peste 50 ani Condiţii
- 80. Patogeneza Boala este autoimună. Are loc
- 81. Factorul etiologic declanşează procesul inflamator de tipul
- 82. Pe măsură ce dispar celulele perietale, apare
- 83. Morfopatologie Gastrita este localizată la nivelul
- 84. Tabloul clinic Acuze: inapetenţă,
- 85. Diagnostic Examenul endoscopic şi histologic sunt
- 86. Ulcerul gastric şi duodenal Ulcerul este un
- 87. Ulcerul gastric şi duodenal
- 88. Factorii ulcerogeni Acidul clorhidric: se majorează mai
- 89. Factorii de apărare Mucusul, care conţine
- 90. 5. Factorul epidermal de creştere este un
- 91. La pacienţii cu ulcer gastric şi duodenal toţi aceşti factori de apărare se micşorează.
- 92. Patogeneza Factorul genetic: Predomină sexul masculin.
- 93. Mucinazele şi peptidazele interacţionează cu glicoproteinele din
- 94. Fumatul: creşte secreţia HCl, creşte sinteza de
- 95. 5. Stresul 6. Antiinflamatoarele: ele acţionează asupra
- 96. Morfopatologie Ulcerul gastric se localizează cel mai
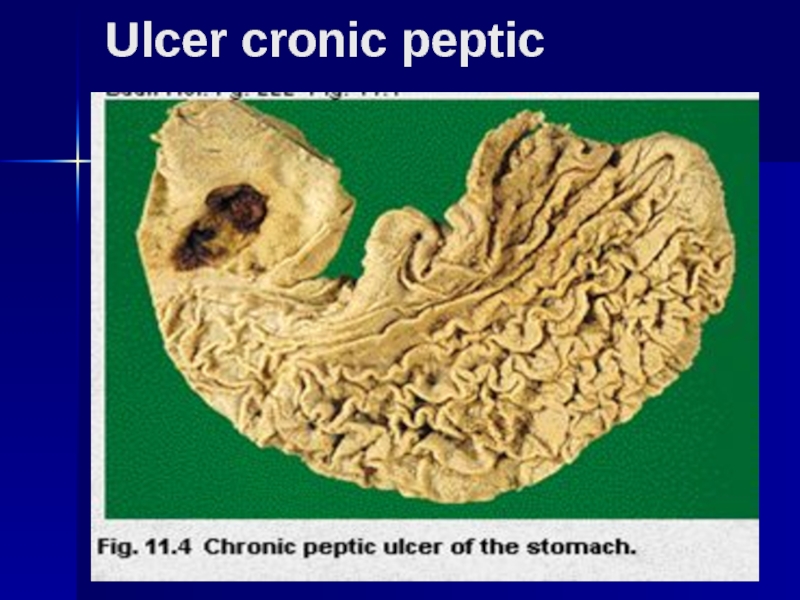
- 97. Ulcer cronic peptic
- 98. Tabloul Clinic Durerea în regiunea epigastrală
- 99. În ulcerul gastric Durerea apare postprandial după
- 100. Caracteristicile durerii Iradierea durerilor - în posterior
- 101. În afară de dureri, pacienţii pot acuza:
- 102. Scăderea din greutate este prezentă mai ales
- 103. Eructaţii – cu aer; Hipersalivaţia Greţuri –
- 104. Examenul fizic Aceşti bolnavi prezintă un tip
- 105. Diagnosticul Endoscopic – se evidenţiază craterul ulceros
- 106. Ulcer în circumferinţă
- 108. Ulcer cronic bulbar
- 109. Nişă gastrică neregulată, ulceraţii acute
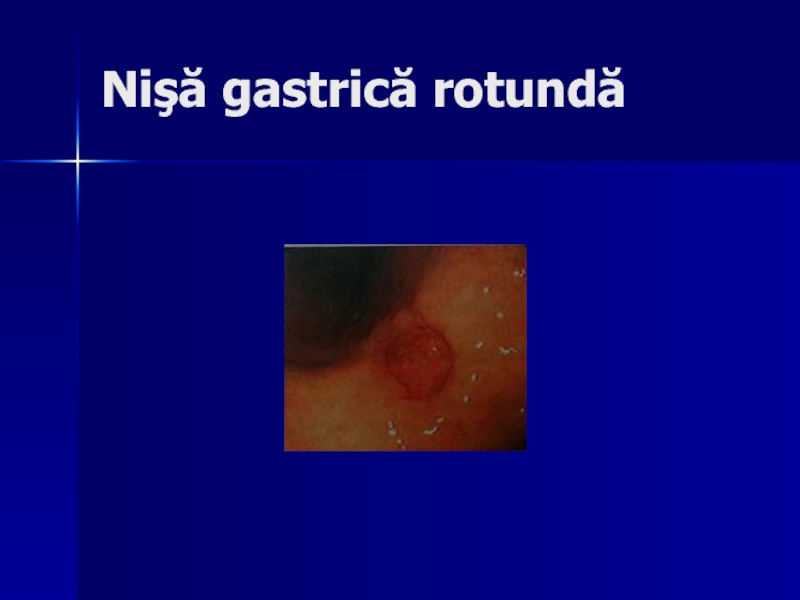
- 110. Nişă gastrică rotundă
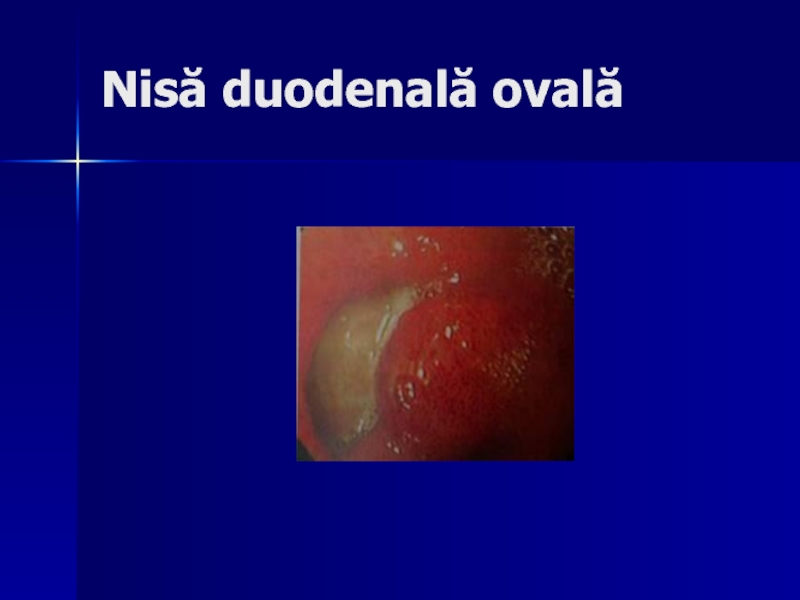
- 111. Nisă duodenală ovală
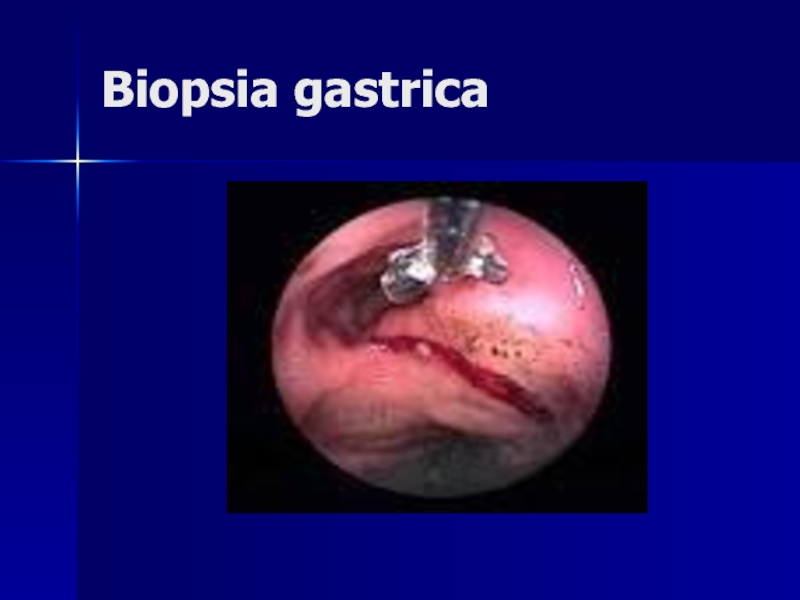
- 112. Biopsia gastrica
- 113. I. Examenul radiologic: Semne directe : prezenţa
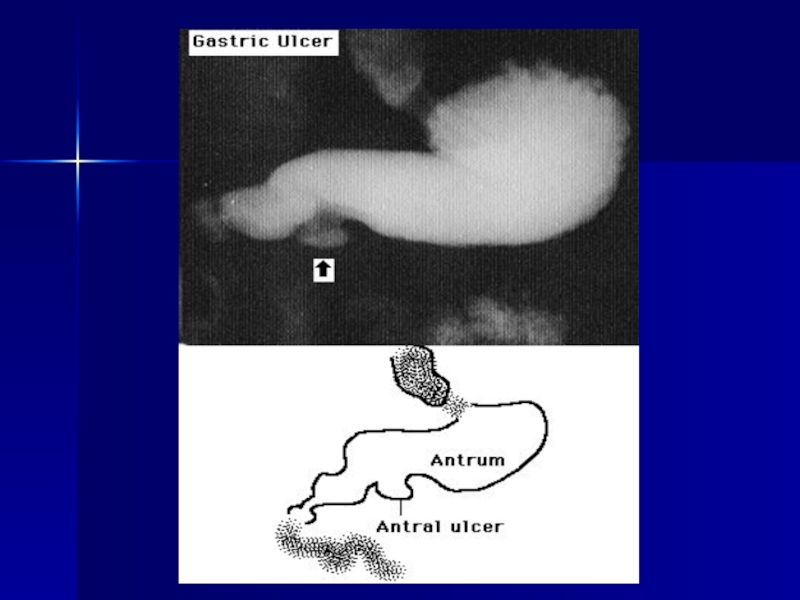
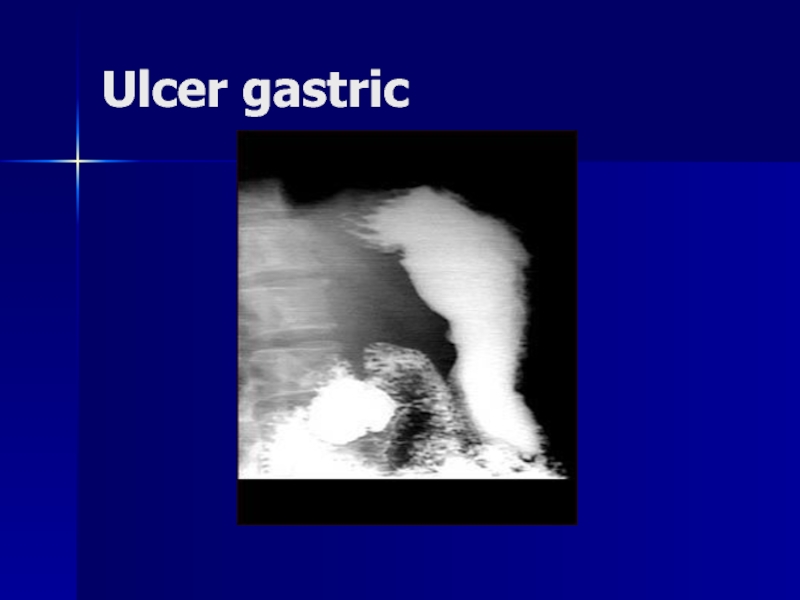
- 117. Ulcer gastric
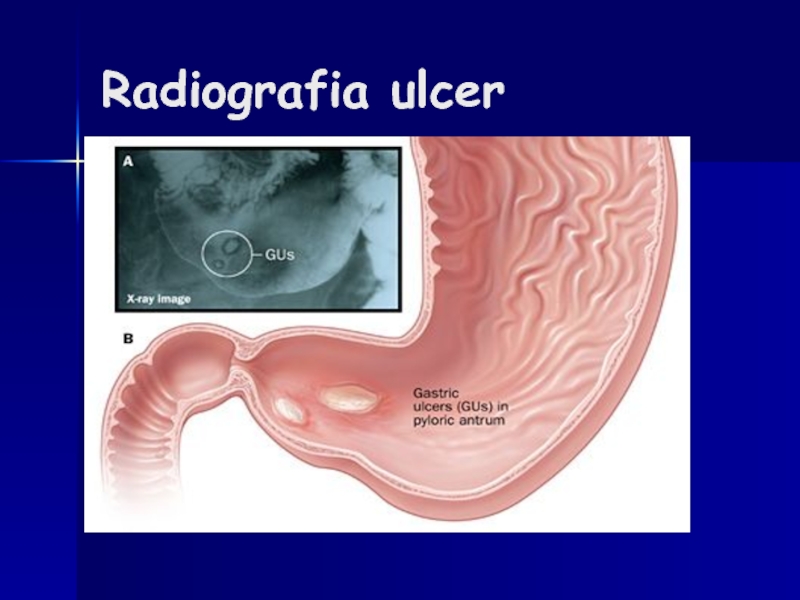
- 118. Radiografia ulcer
- 119. Ulcer gastric
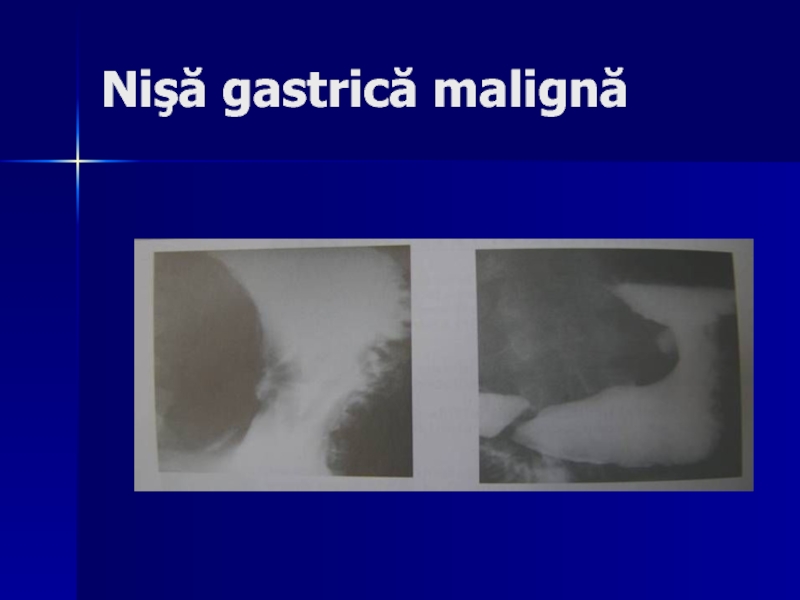
- 120. Nişă gastrică malignă
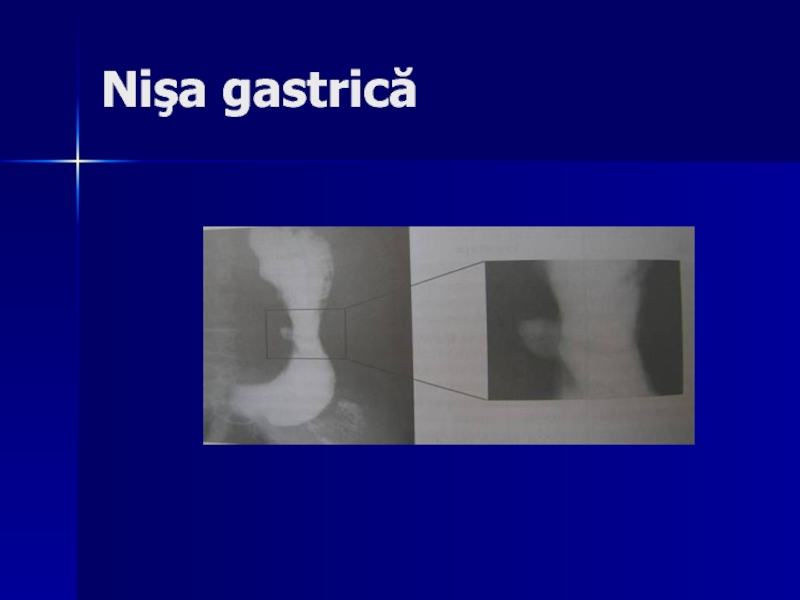
- 121. Nişa gastrică
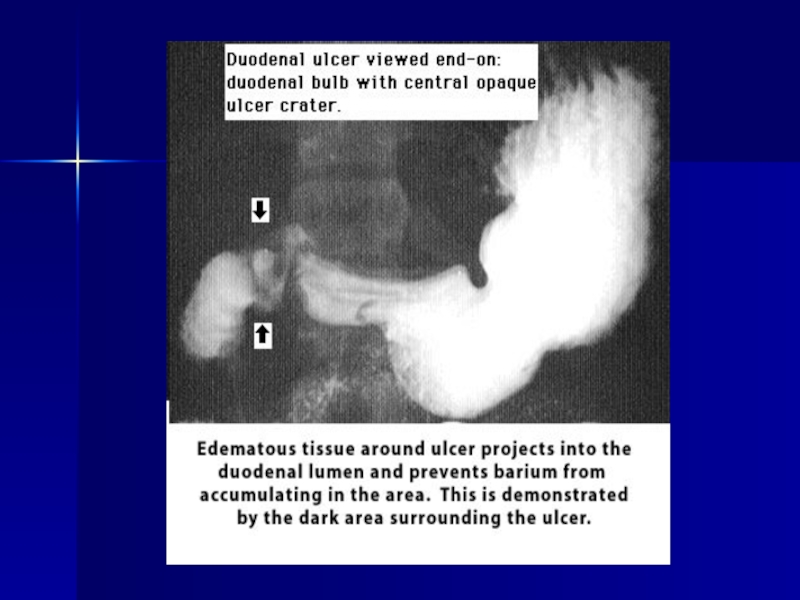
- 122. Ulcer duodenal
- 123. Ulcer duodenal
- 124. II. Examenul secreţiei gastrice: 50% din
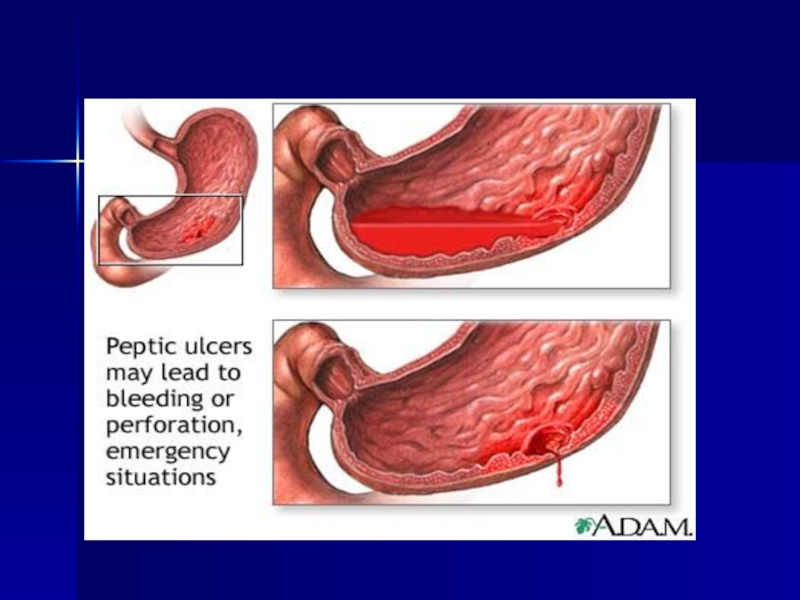
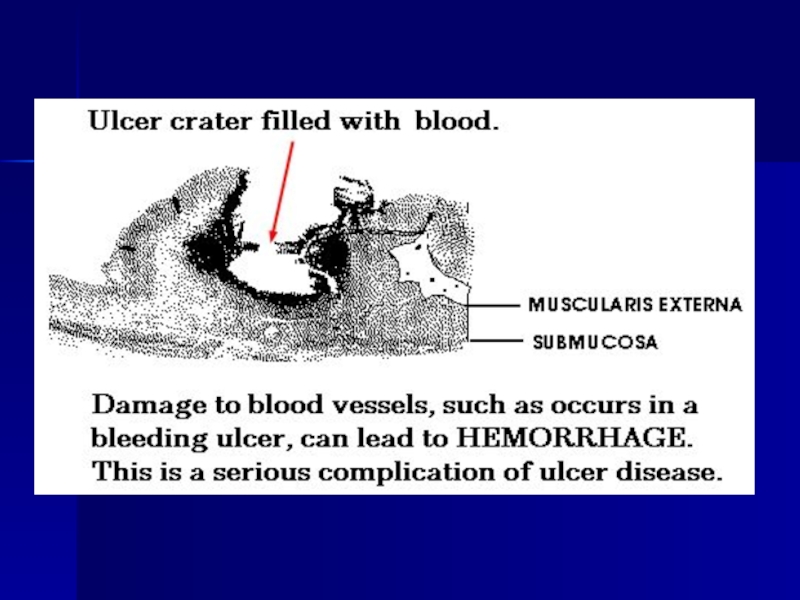
- 125. Complicaţiile 1. Hemoragia – vomă cu
- 126. Perforaţia realizează revărsarea conţinutului gastric în cavitatea
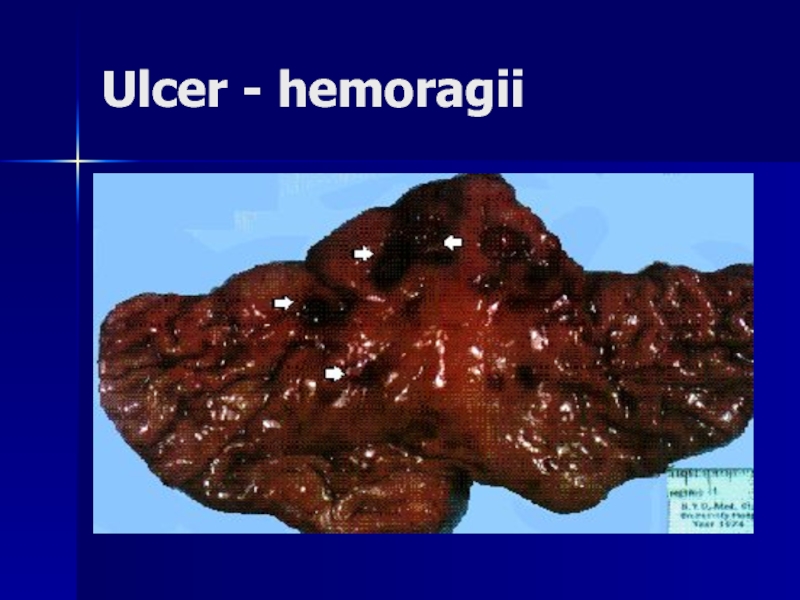
- 129. Ulcer - hemoragii
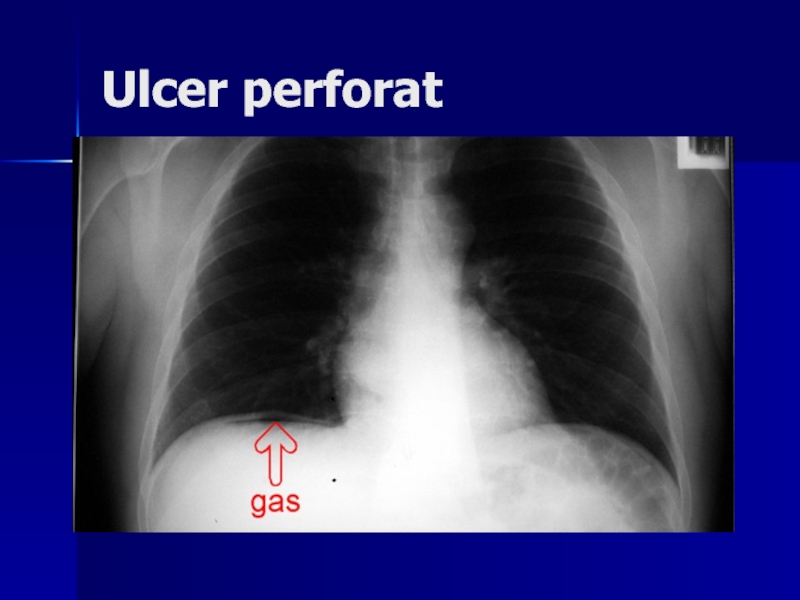
- 130. Examenul radiologic în perforaţie evidenţiază: Prezenţa aerului
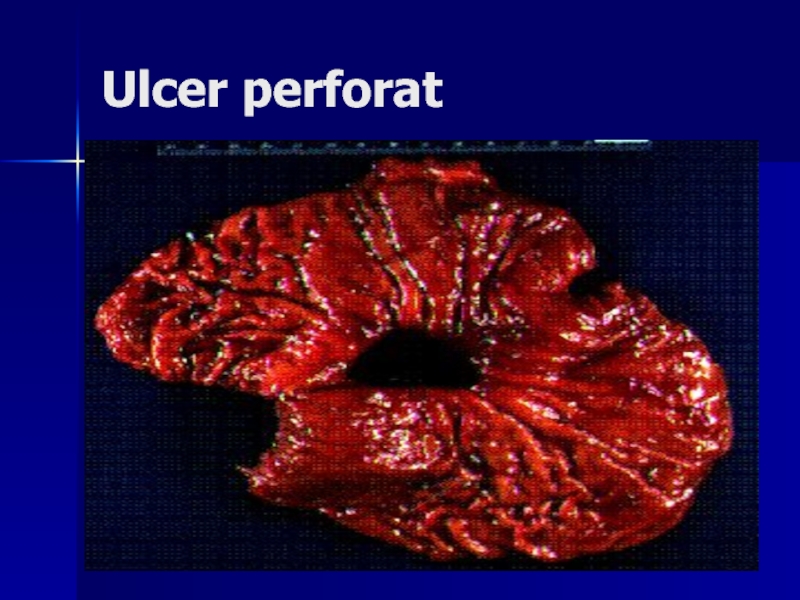
- 131. Ulcer perforat
- 132. Ulcer perforat
- 133. Stenoza pilorică Cauza este strîmtarea cicatricială,
- 134. Cancerul gastric
- 135. Cancerul gastric Macroscopic cancerul gastric se prezintă
- 136. Cancerul gastric se clasifică în profunzimea leziunii în : incipient avansat.
- 137. Etiopatogeneza Cauza cancerului e necunoscută. Se presupun
- 138. TABLOUL CLINIC Cancerul gastric incipient este asimptomatic
- 139. Cancerul gastric avansat – se manifestă cu
- 140. Dacă sunt metastaze în pulmon – apare
- 141. Examenul obiectiv paliditatea tegumentelor, se palpează
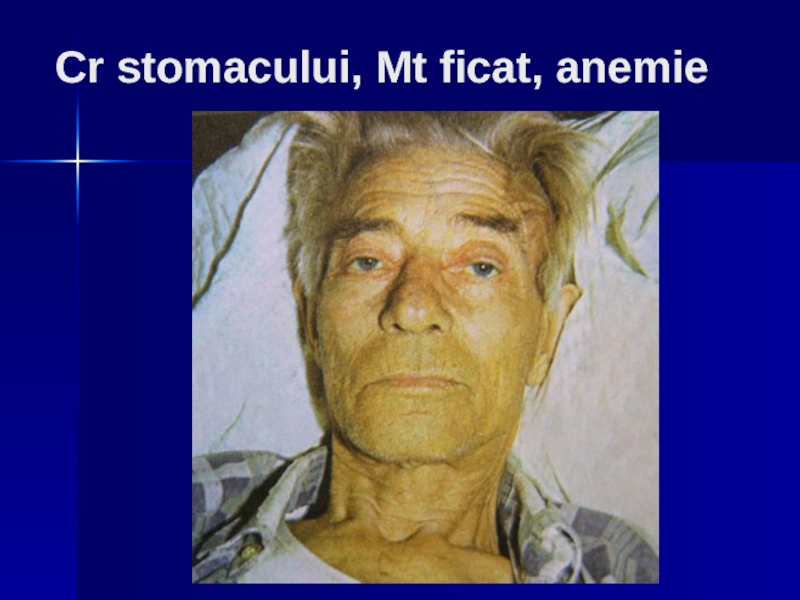
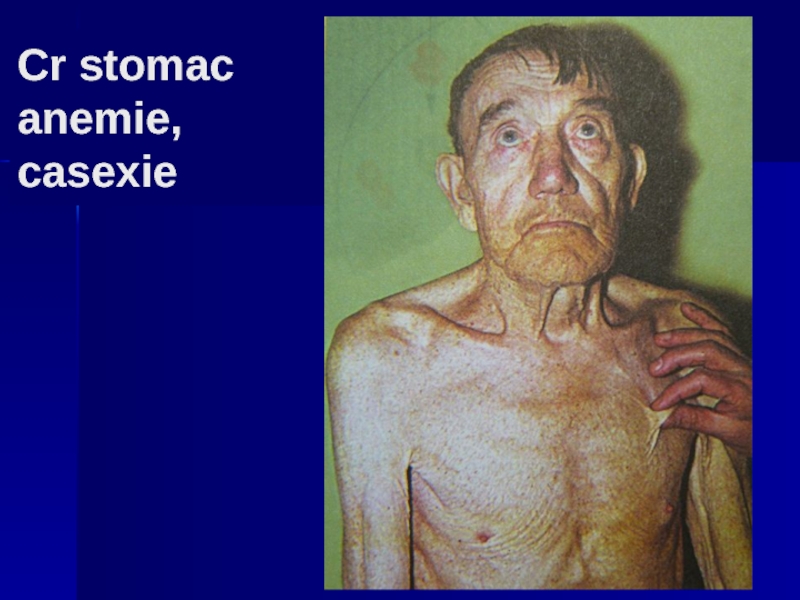
- 142. Cr stomacului, Mt ficat, anemie
- 143. Cr stomac anemie, casexie
- 144. examenul ginecologic poate evidenţia mărirea ovarelor prin
- 145. Explorarea paraclinică Examen radiologic baritat: forma
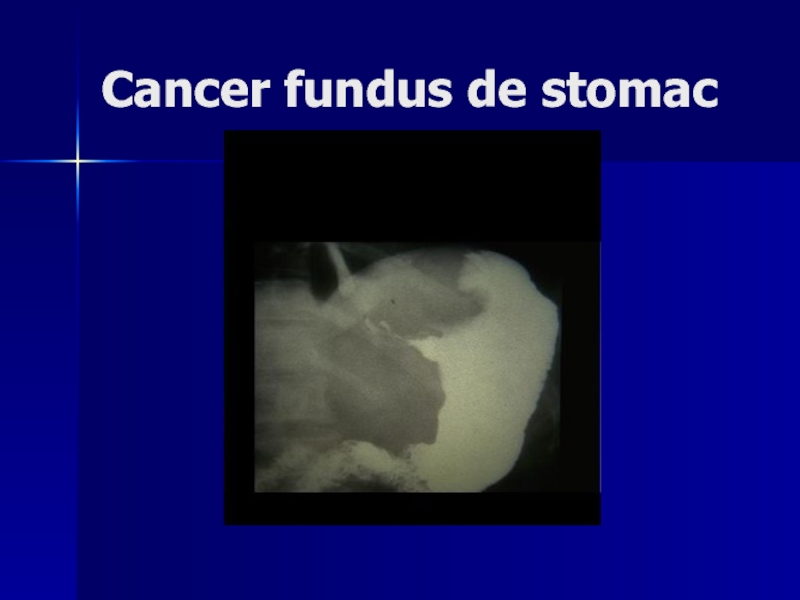
- 146. Cancer fundus de stomac
- 147. Carcinoma stomac
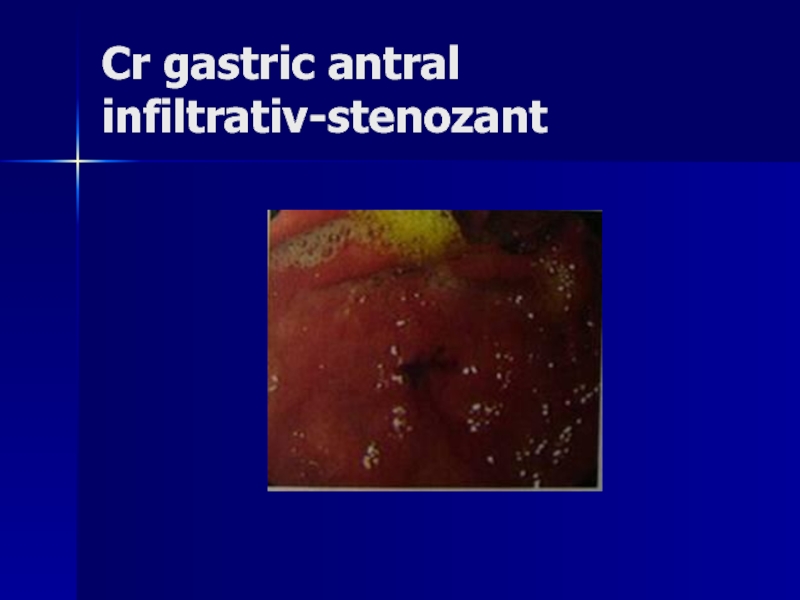
- 148. Cr gastric antral infiltrativ-stenozant
- 149. Tumoare gastrică polipoidă
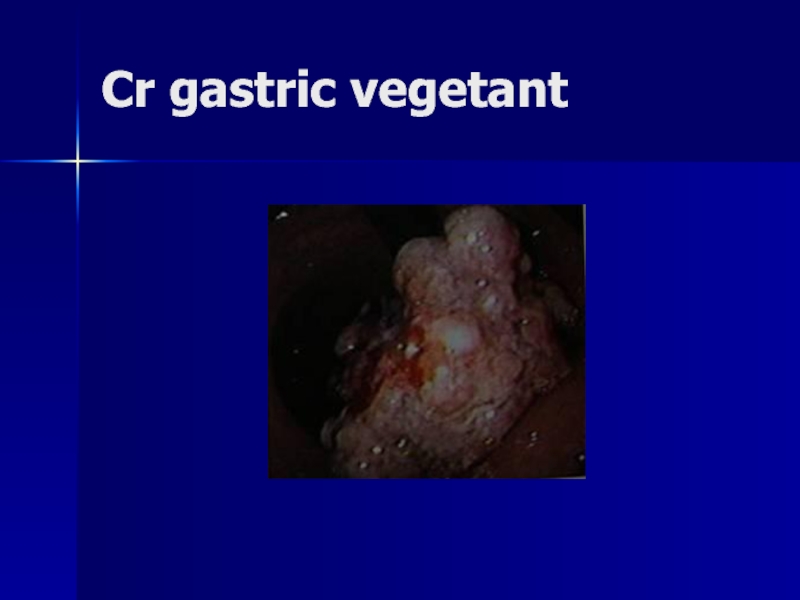
- 150. Cr gastric vegetant
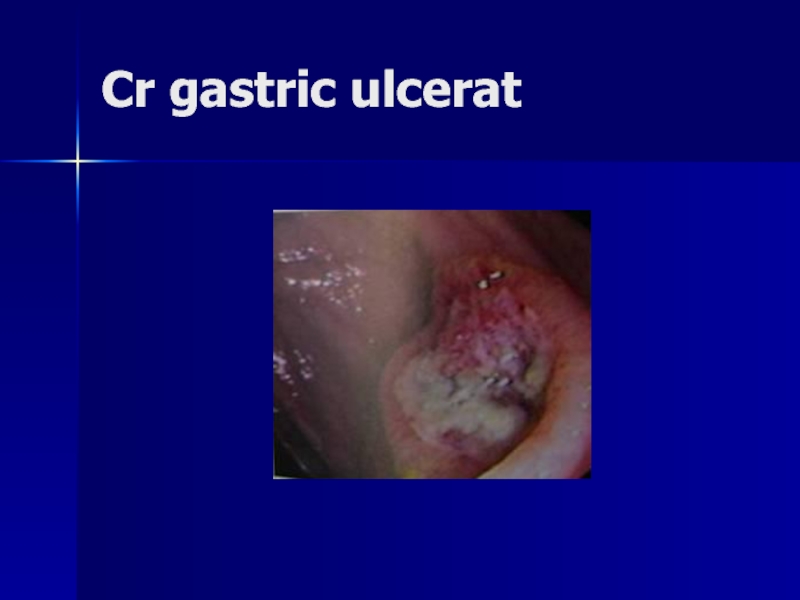
- 151. Cr gastric ulcerat
- 152. Cr gastric (cromoendoscopie cu indigocarmin)
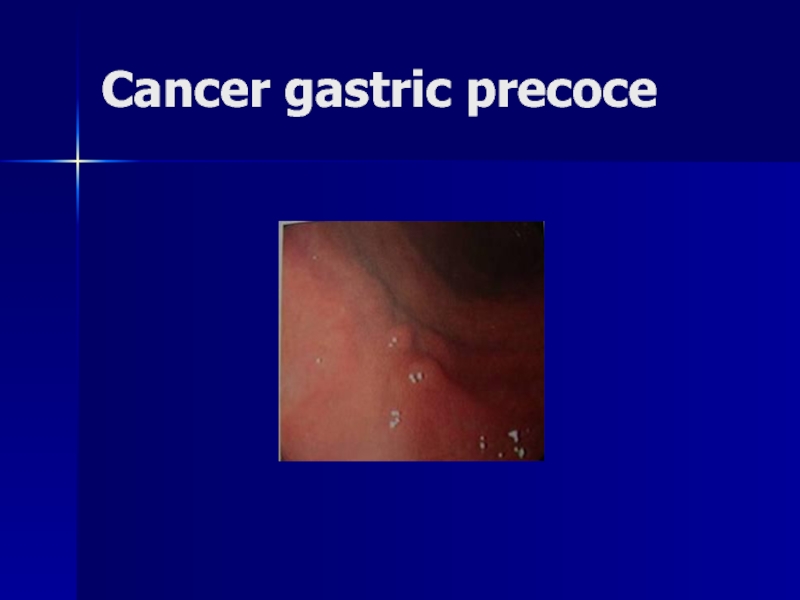
- 153. Cancer gastric precoce
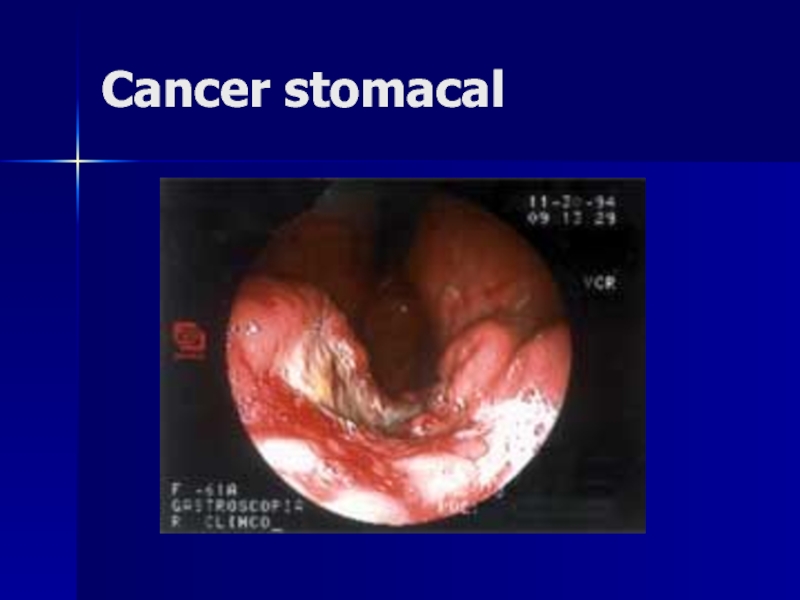
- 154. Cancer stomacal
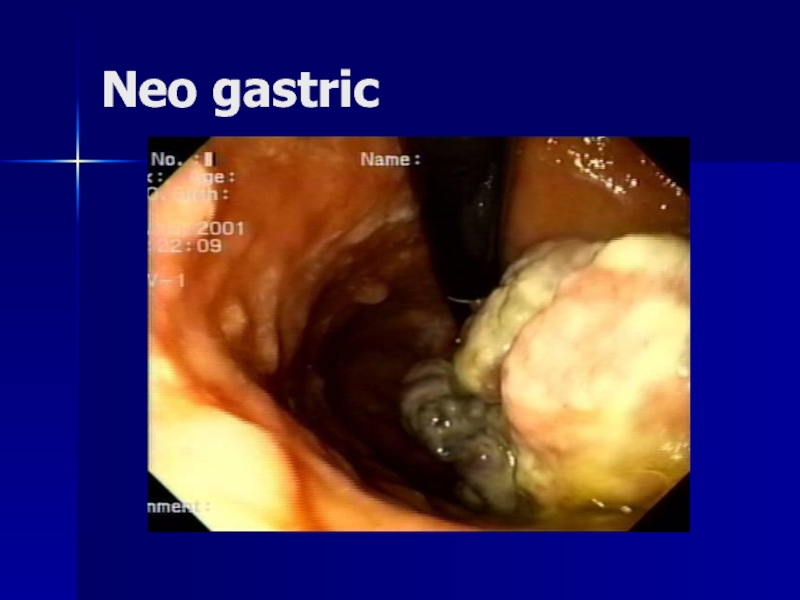
- 155. Neo gastric
- 156. Endoscopia cu biopsie şi examenul citologic este metoda, care permite diagnosticul corect.
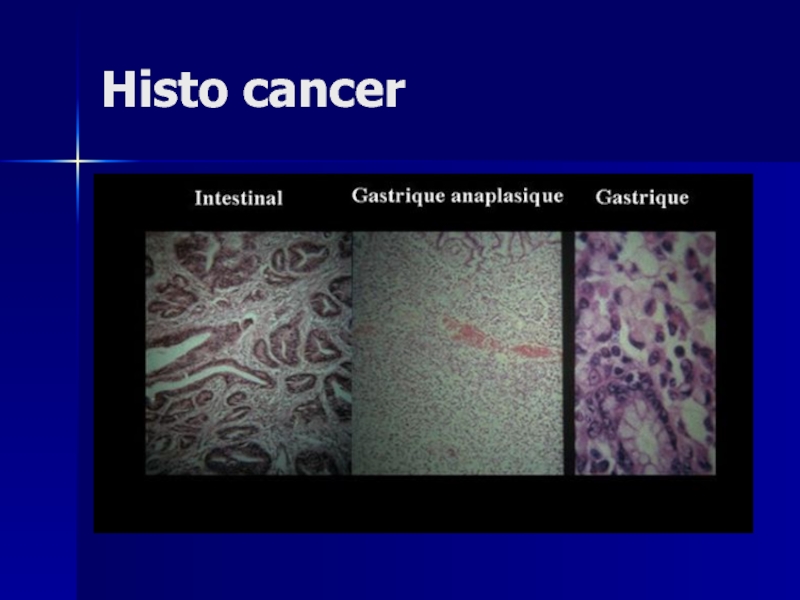
- 157. Histo cancer
Слайд 1Sindroamele clinice în afecţiunile tractului gastrointestinal. Examinarea bolnavilor cu gastrită, ulcer
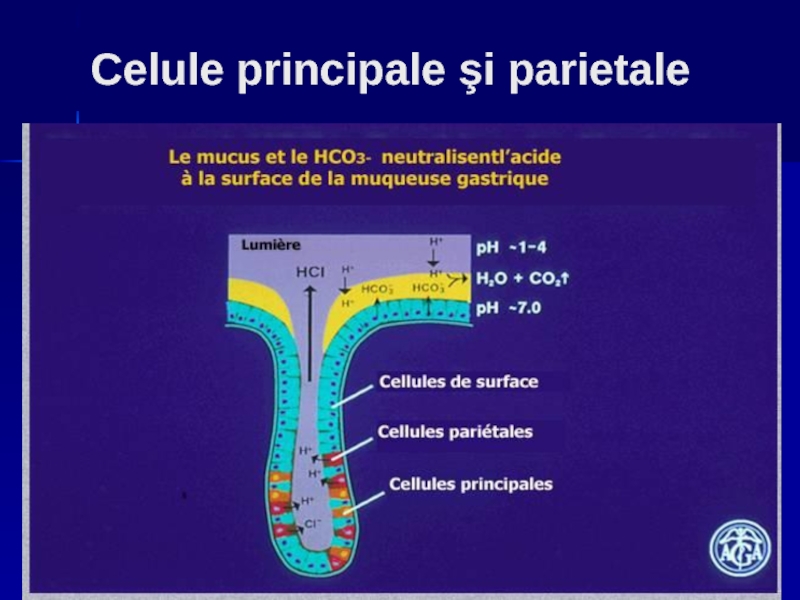
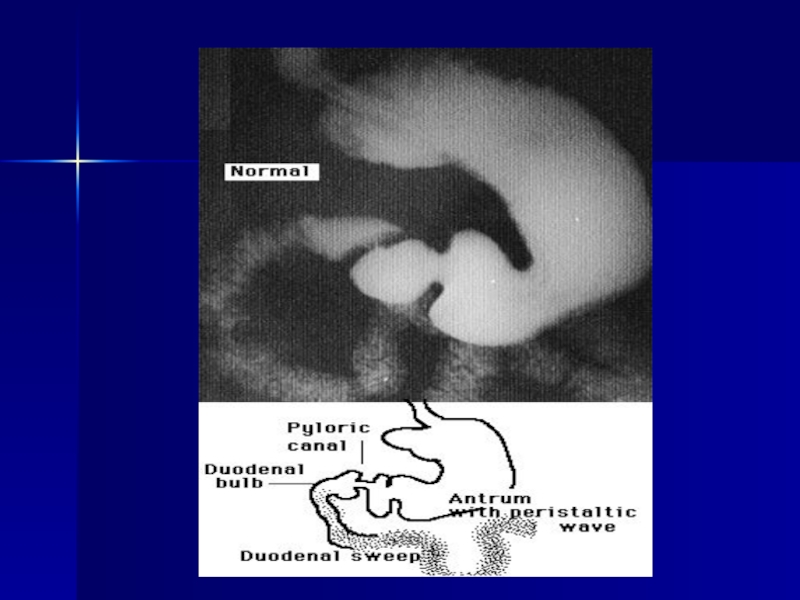
Слайд 3Fiziologia secretiei gastrice
La nivelul glandelor fundice se găsesc două tipuri de
1. Celule parietale oxintice ce secretă acid clorhidric şi factor intrinsec
2. Celule peptice (zimogene) secretă pepsinogenul.
În mediul acid pepsinogenul se transformă în substanţă activă - pepsina.
Слайд 5La nivelul antral se găsesc celule endocrine
Celula C secretă şi
Celula D secretă somatostatină
Celulele EC secretă serotonina
Celulele ECL, celulele P,D şi X au fost identificate , dar rolul lor funcţional nu este încă elucidat.
Celulele epiteliale de suprafaţă produc mucus, bicarbonaţi.
Слайд 6GASTRITELE
DEFINIŢIE.
Gastritele sunt inflamaţii acute sau cronice, difuze sau focale a mucoasei
Слайд 9CLASIFICAREA
A fost propusă în 1990 la Congresul Mondial de Gastroenteroloie de
Din punct de vedere clinic şi evolutiv se împart în :
A. Acute
B. Cronice
C. Alte tipuri de gastrită
Слайд 10Clasificarea propusă în anul 1990 la congresul Mondial de Gastroentologie de
Din punct de vedere clinic şi evolutiv:
A. Acute
a) eroziv – hemoragică
b) flegmonoasă
Слайд 11B. Cronice
A) tip A - atrofică (autoimună)
B) tip B - microbiană
C) tip C - Chimică
- de reflux duodeno - gastral
- medicamentoasă
- alcoolică
Слайд 13În funcţie de extinderea leziunilor endoscopice şi histologice se recunosc următoarele
Gastrita fundică (tipul A) ocupă corpul şi fundul gastric.
Gastrită antrală (tipul B) este localizată la nivelul antrului şi e legată de infecţia cu Helicobacter pylori.
Gastrita multifocală (tipul AB), care se extinde atît proximal, cît şi antral.
Pangastrita ocupă întreaga mucoasă gastrică.
Слайд 14În funcţie de aspectul endoscopic se descriu următoarele forme de gastrită:
Gastrită
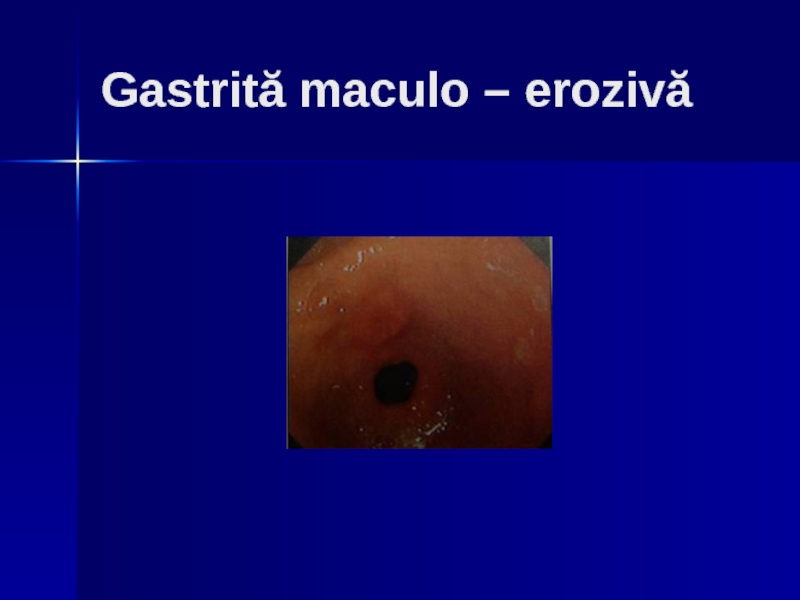
Слайд 162. Gastrită maculo – erozivă (leziune acută)
se caracterizează prin apariţia unor
De multe ori eritemul din jurul ulceraţiilor se dispune ca un halou, mucoasa dintre leziuni fiind normală.
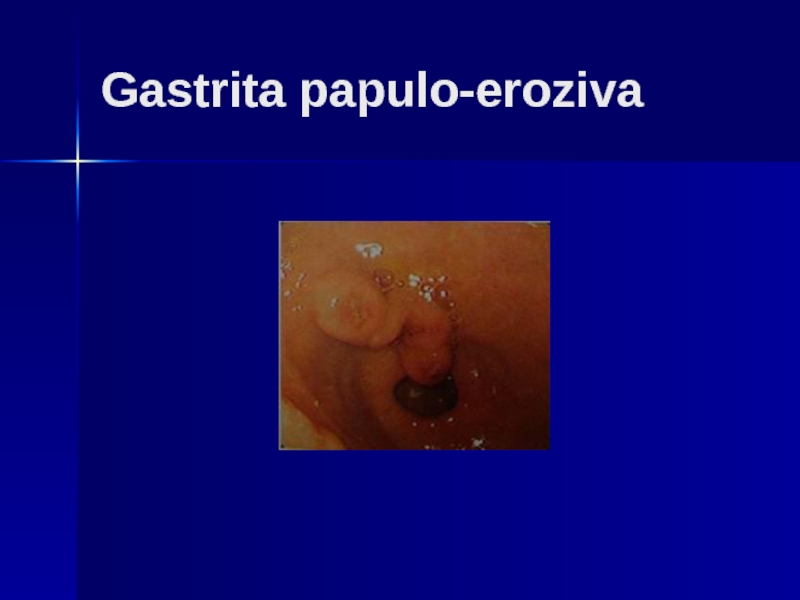
Слайд 193. Gastrita papulo - erozivă
este o leziune cronică reprezentată de zone
Uneori centrul acestor leziuni papuloase este erodat, cu aspect hemoragic.
Слайд 214. Gastrita atrofică
se prezintă ca o mucoasă palidă, fără pliuri, pe
Слайд 235. Gastrita hipertrofică
se caracterizează prin prezenţa unor pliuri înalte, care depăşesc
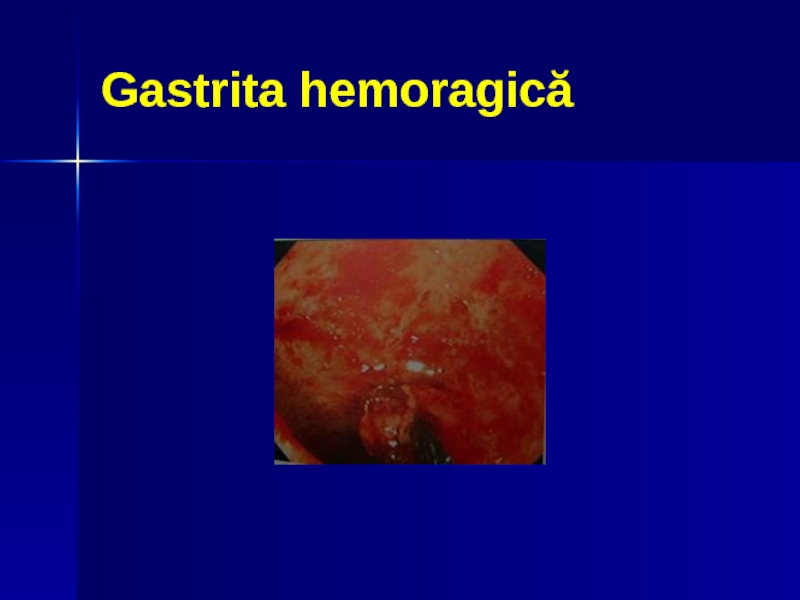
Слайд 246. Gastrita hemoragică
în faza de sîngerare activă, apare sub formă
Слайд 29Gastrita acută eroziv - hemoragică
Gastritele acute erozive se caracterizează prin ulceraţii
Слайд 30Etiologia
Eroziunile acute apar într-o varietate de condiţii etiologice:
Acţiunea medicamentoasă
Helicobacter pylori
Alcool
Traumatisme locale
Substanţe caustice
Refluxul duodeno – gastric
Слайд 318. Uremia
9. Ischemia mucoasei
10. Politraumatismele
11. Intervenţii chirurgicale extinse
12.
13. Arsuri extinse
14. Septicemia
15. Şocul (septic, hipovolemic, anafilactic)
16. Insuficienţa respiratorie acută
17. Insuficienţa renală acută
18. Insuficienţa hepatică.
Слайд 32Patogeneză
Factorii etiologici enumeraţi interacţionează cu diverse structuri ale mucoasei gastrice.
Factorii etiologici inhibă secreţia de către mucoasă a prostaglandinelor, deci se inhibă şi secreţia de bicarbonaţi şi mucus.
Слайд 33 Cunoaştem că bicarbonatul şi mucusul formează aşa – zisa „barieră
În stările de şoc, eroziunile gastrice se datorează preponderent ischemiei mucoase.
Radicalii liberi de oxigen formaţi în condiţii de ischemie, sub acţiunea medicamentelor antiiflamatorii şi alcoolului induc leziuni ale mucoasei gastrice.
Слайд 34Sub acţiunea factorilor etiologici are loc dezvoltarea eroziunilor gastrice cu participarea
Слайд 35Morfologia gastritelor acute
Gastrita acută medicamentoasă se manifestă prin eroziuni multiple
Gastrita alcoolică lizează mai frecvent antrul. Mucoasa este hiperemică, fragilă cu hemoragii şi edem.
Слайд 36Gastrita acută cu Helicobacter pylori se manifestă endoscopic prin congestie, uneori
Слайд 37Tabloul clinic
Simptomele gastritei acute erozive constau în:
durere epigastrică,
greţuri
vomă.
La majoritatea bolnavilor hemoragia este ocultă, evidenţierea căreia se efectuează prin examenul maselor fecale la sînge ocult.
Слайд 38Diagnosticul
Examenul endoscopic: se pot aprecia numărul eroziunilor, extinderea lor (stomac,
Eroziunile gastrice sunt acoperite de cruste hematice sau de fibrină. Mucoasa este congestionată, edemaţiată şi fragilă la atingerea cu gastroscopul.
Complicaţiile - hemoragia
Слайд 39Gastrita acută flegmonoasă
Se întîlneşte rar şi apare mai frecvent la bolnavii
Etiologia
Bacteriile asociate gastritei flegmonoase sunt: streptococul, E.Coli, Proteus vulgaris, Clostridium perfringens.
Слайд 40Patogeneză
Inflamaţia purulentă se depistează mai frecvent în submucoasă.
Morfopatologie
Stomacul este dilatat, peretele gastric îngroşat, infiltrat cu puroi, iar vasele gastrice - trombozate.
Слайд 41Tabloul clinic
Bolnavii cu gastrită flegmonoasă au manifestările clinice ale abdomenului acut.
Durerea este iniţial localizată în epigastru, ulterior - difuză.
De asemenea acuză greţuri, vomă, febră.
Слайд 42Diagnosticul
1. Examenul radiologic :
pune în evidenţă prezenţa aerului în grosimea peretelui
în caz de perforaţie apare imaginea pneumoperitoneului – aer în cavitatea abdominală.
Слайд 44Evoluţia. Complicaţiile
Evoluţia este severă.
Dintre complicaţiile mai frecvente sunt: peritonita,
Слайд 45Gastritele cronice
Gastrita cronică bacteriană (tip B)
Definiţie: inflamaţia mucoasei gastrice (predominant
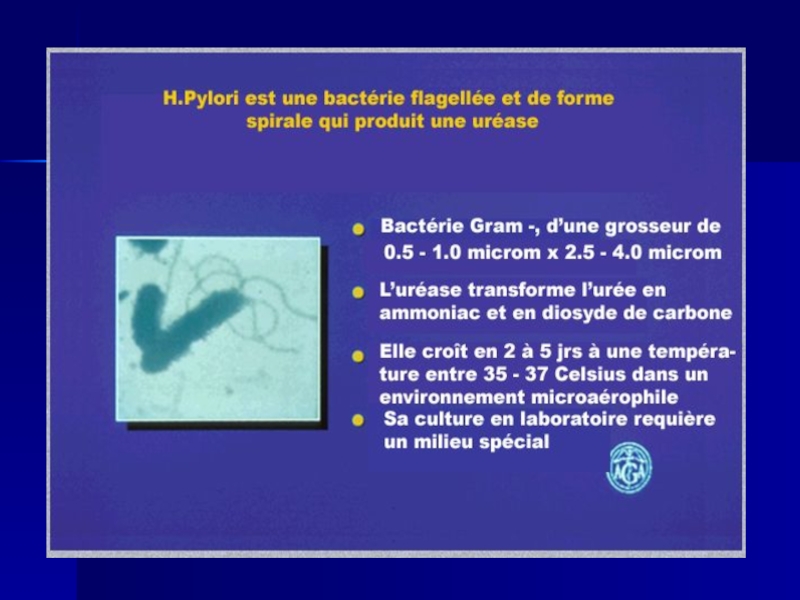
Слайд 46Etiologia
Cauza bolii este HP.
Bacteria este gram negativă spiralată localizată
Lungimea bacteriei este de 2-3 microni, iar diametrul de 0,5 microni.
Are un bogat echipament enzimatic. Enzimele sunt: ureeza, catalaza, proteaza, mucinaza.
Слайд 50Patogeneza
Prezenţa bacteriei în mucoasa gastrică implică participarea celulelor inflamatorii (polimorfonuclearele
Polimorfonuclearele eliberează radicali liberi de oxigen ce reacţionează cu diferite structuri ale celulelor.
Слайд 51Hipo – sau aclorhidria este tranzitorie în infecţia cu HP.
Bacteria generează
Слайд 52Gastrina serică creşte datorită pH – ului alcalin
Pepsinogenul I creşte semnificativ
Glicoproteinele mucusului gastric sunt modificate de proteazele bacteriene şi în acest caz scade capacitatea de apărare a mucusului gastric.
De asemenea bacteria determină ischemia mucoasei gastrice.
Слайд 53Morfopatologie
La nivelul mucoasei gastrice apare congestie predominant în antrum, eroziuni acute
După determinarea bacteriei au apărut 2 termeni histologici:
A. Gastrită cronică activă
B. Gastrită cronică inactivă
Слайд 54A. Gasrita cronică activă se defineşte prin:
Prezenţa în mucoasa gastrică a
Слайд 55B. Gastrita cronică inactivă este caracterizată de:
Prezenţa celulelor mononucleare, care domină
Слайд 56Tabloul clinic
Durerea epigastică apare la 88% din bolnavi.
Greaţa şi
Simptomele sus-numite durează luni sau chiar ani, dispar doar după tratamentul cu antibiotice.
Слайд 57Diagnosticul
În ser se determină anticorpi IgG circulanţi.
Testele respiratori detectează CO2
Слайд 59Evoluţia
Procesul inflamator nu se limitează numai la antru, cu timpul
Gastrita tip B poate să evolueze cu cancer gastric.
Слайд 60Profilaxia
Profilaxia infecţiei cu HP presupune respectarea regulilor elementare de igienă,
În spital prevenirea transmiterii se face prin utilizarea instrumentelor de explorare bine sterilizate.
Слайд 61Gastritele chimice
1. Gastrita de reflux (tip C)
Definiţie: se caracterizează prin
Etiologia
Refluxul duodenal este cauza principală a gastritei şi are triplă origine: biliară, pancreatică şi intestinală şi au acţiune agresivă pe diferite structuri ale mucoasei.
Слайд 63Patogeneza
Refluxul duodenal apare în 2 împrejurări:
dispariţia barierei pylorice (chirurgical)
incompetenţa sfincterului pyloric
Acizi
Слайд 64Tripsina realizează proteoliza glicoproteinelor din mucusul gastric
Epiteliul gastric astfel modificat
În mediul acid are loc transformarea pepsinogenului în pepsină şi liza mucoasei.
Слайд 65Tabloul clinic
Durerea epigastrică postalimentară refractară la mijloacele antiulceroase.
Greţurile şi
Слайд 66Morfopatologie
Histologic se determină vazodilataţie şi congestie; edem interstiţial; număr redus
Слайд 67Diagnostic
Examenul endoscopic şi histologic sunt mijloacele de diagnostic obligatorii pentru
Determinarea refluxului se poate face prin:
analiza biochimică a sucului gastric (acizi biliari, bilirubină ... ş.a)
PH-ul sucului gastric creşte.
Слайд 68Evoluţia. Complicaţii
Gastrita cronică superficială postgastrectomie are potenţial evolutiv spre gastrita cronică
Cancerul gastric este complicaţia cea mai severă.
Слайд 69Gastrita alcoolică
Etanolul reprezintă un factor agresiv asupra mucoasei gastrice.
Patogeneza
Alcoolul
Capilarele sunt trombozate cu eritrocite şi trombi plachetari.
Слайд 70Morfopatologie
Mucoasa este congestionată, friabilă cu eroziuni cronice.
Histologia – este hemoragia
Слайд 71Tabloul clinic
Durerea epigastrică, greţuri, vomă după consumul de alcool .
Hemoragia digestivă
Слайд 72Diagnostic
La tabloul clinic prezentat de bolnavi se adaogă informaţiile anamnestice.
Complicaţia
Слайд 73Gastrita medicamentoasă
Gastrita medicamentoasă este cauza consumului de antiinflamatorii nesteroidiene şi stereoidiene.
Poate
Слайд 74Patogeneza
Severitatea leziunilor se corelează cu doza utilizată.
Leziunile apar preponderent
Слайд 75Morfopatogeneza
Leziunile endoscopice şi histologice sunt similare cu cele din gastrita
Tabloul clinic
Durerea epigastrică,
greţuri,
vomă.
Слайд 76Diagnostic
Datele anamnestice.
Complicaţii - Hemoragia digestivă superioară este cea mai frecventă.
Слайд 77Gastrita cronică atrofică autoinmună (tip A)
Definiţie: atrofia mucoasei cu localizarea sa
Слайд 78Etiologia
Factorii etiologici
Exogeni:
Agresiuni alimentare: condimente iritante
Medicamentoşi
Factorii fizici
Factorii bacterieni: HP, virusuri, paraziţi.
Alcool
Fumatul
Слайд 79Endogeni:
Vîrsta peste 50 ani
Condiţii patologice: generale – diabet zaharat, hipo-
Слайд 80Patogeneza
Boala este autoimună.
Are loc prezenţa anticorpilor anticelulă perietală (celulele parietale
Слайд 81Factorul etiologic declanşează procesul inflamator de tipul gastritei cronice superficiale la
Слайд 82Pe măsură ce dispar celulele perietale, apare hipo- sau aclorhidria
Gastrita
Слайд 83Morfopatologie
Gastrita este localizată la nivelul corpului şi fundusului gastric
Endoscopic mucoasa are
Слайд 84Tabloul clinic
Acuze:
inapetenţă,
greţuri,
balonări postalimentare.
În asociere cu anemia pernicioasă
Слайд 85Diagnostic
Examenul endoscopic şi histologic sunt esenţiale pentru diagnostic. PH –
Anemia deficitară de vit B12 (macrocite), corpusculi Joli şi inele Kebot.
Complicaţia cea mai frecventă este adenocarcinomul gastric.
Слайд 86Ulcerul gastric şi duodenal
Ulcerul este un defect al mucoasei gastrice sau
Слайд 88Factorii ulcerogeni
Acidul clorhidric: se majorează mai ales în ulcerul duodenal. Are
Refluxul duodeno – gastric:
Sărurile biliare
secreţia pancreatică
secreţia intestinală
Слайд 89Factorii de apărare
Mucusul, care conţine glicoproteine
Bicarbonatul
Prostaglandinele E2, F2ą
Celulele epiteliului
Слайд 905. Factorul epidermal de creştere este un hormon care are rol
6. Microcirculaţia sanguină din mucoasa gastrică şi duodenală, care reprezintă aportul nutritiv şi gradul de oxigenare.
Слайд 92Patogeneza
Factorul genetic: Predomină sexul masculin. Grupul sanguin O creşte riscul
Infecţia cu Helicobater pylori:
Ureaza – hidrolizează ureea în amoniac, apără bacteria de mediul acid şi este în acelaşi timp un toxic celular ce modifică proprietăţile fizicochimice ale mucusului gastric.
Слайд 93Mucinazele şi peptidazele interacţionează cu glicoproteinele din mucusul gastric, astfel modificîndu-le.
Fosfolipaza
Astfel are loc alterarea barierei mucoasei gastrice.
Слайд 94Fumatul: creşte secreţia HCl, creşte sinteza de pepsinogen, scade secreţia de
4. Alimentaţia: sunt numeroase teorii şi scheme dietice de tratament ale ulcerului, care nu şi-au dovedit consistenţa.
Слайд 955. Stresul
6. Antiinflamatoarele: ele acţionează asupra diferitelor structuri ale mucoasei gastrice.
Слайд 96Morfopatologie
Ulcerul gastric se localizează cel mai frecvent pe curbura mică, dar
Dimensiunile sunt variabile.
Mai frecvent se întîlnesc ulcere duodenale
Microscopic se constată infiltratul inflamator periulceros
Слайд 98Tabloul Clinic
Durerea în regiunea epigastrală
În ulcerele duodenale durerea apare tardiv
Слайд 99În ulcerul gastric
Durerea apare postprandial după 30min – 1 oră. Caracterul
Localizare:
epigastric
Posterior T11-T12, L1, L2 paravertebral (punctele Boas)
În regiunea supraombilicală, mai lateral de linia mediană la dreapta cu 1 cm (în ulcer duodenal)
Слайд 100Caracteristicile durerii
Iradierea durerilor - în posterior (mai frecvent în ulcer duodenal),
Durata
Cedează după ingestia de alimente sau alcaline.
Periodicitatea – la pacienţii cu ulcere duodenale: primăvara şi toamna (condiţionate de factorii de ordin psihic şi endocrin; factorii alimentari).
Слайд 101În afară de dureri, pacienţii pot acuza:
greţuri şi vome acide după
Слайд 102Scăderea din greutate este prezentă mai ales la pacienţii cu ulcere
Pirozis – se întîlneşte frecvent 60-80% cazuri. Cauza este refluxul conţinutului acid în 1/3 interioară a esofagului.
Слайд 103Eructaţii – cu aer;
Hipersalivaţia
Greţuri – mai frecvent în ulcerul gastric.
Vomă –
Apetitul este păstrat. În ulcerul duodenal, rar cînd este scăzut.
Constipaţia – cauza este hipervagotonia.
Слайд 104Examenul fizic
Aceşti bolnavi prezintă un tip constituţional astenic cu facies supt
Examenul abdomenului – se determină o sensibilitate la palpare în ulcerul gastric cu 2-3 cm deasupra ombilicului şi în ulcerul duodenal - cu 1 cm deasupra ombilicului şi la dreapta.
În aceste regiuni se determină şi o apărare musculară.
Слайд 105Diagnosticul
Endoscopic – se evidenţiază craterul ulceros de diverse forme şi dimensiuni,
Aceste caracteristici pot fi şi în cancer gastric, deaceea e necesar de efectuat şi biopsia din marginea ulcerului pentru diagnosticul diferenţial.
Слайд 113I. Examenul radiologic:
Semne directe :
prezenţa nişei (pe curbura mică în 85%
nişa duodenală.
Semne indirecte:
incizură spastică pe peretele opus
deformarea bulbului duodenal
spasmul piloric
Слайд 124II. Examenul secreţiei gastrice:
50% din cazuri este hiperaciditate în ulcerul duodenal
Normală
Evidenţierea Helicobacter pylori
Слайд 125Complicaţiile
1. Hemoragia – vomă cu „zaţ de cafea”, melenă. Sunt
2. Perforaţia ulceroasă
3. Penetraţia ulceroasă
4. Stenoza pilorică
Слайд 126Perforaţia realizează revărsarea conţinutului gastric în cavitatea peritonială
Penetraţia – revărsarea
Слайд 130Examenul radiologic în perforaţie evidenţiază:
Prezenţa aerului în cavitatea peritoneală.
Examenul radiologic baritat
Слайд 133Stenoza pilorică
Cauza este strîmtarea cicatricială, edem periulceros, spasm piloric. Simptomul principal
Scădere în greutate.
Stenoza pilorică se depistează endoscopic.
Слайд 135Cancerul gastric
Macroscopic cancerul gastric se prezintă sub una din următoarele forme:
ca o formaţiune protruzivă ulcerată proieminind în lumen
formă infiltrativă cu îngustarea lumenului gastric
aspect polipoid
tumoare cu extinderea superficială.
Слайд 137Etiopatogeneza
Cauza cancerului e necunoscută. Se presupun următorii factori de risc:
Ereditari (cu
Factori alimentari (cu nitraţi, consum bogat de sare, carne, peşte afumat)
Precanceroze gastrice: gastrita atrofică, polipi gastrici, stări imunodificitare, infecţii cu HP
Слайд 138TABLOUL CLINIC
Cancerul gastric incipient este asimptomatic sau se manifestă cu fenomene
Examenul clinic obiectiv este normal.
Слайд 139Cancerul gastric avansat – se manifestă cu dureri epigastrice permanente, greţuri,
Dacă sunt metastaze în ficat - apare icterul, ascită.
Слайд 140Dacă sunt metastaze în pulmon – apare dispneea.
Dacă sunt metastaze în
Dacă sunt metastaze la nivelul sist. Nervos central- cefalee, vertij
Dacă sunt metastaze ovariene – dureri în regiunea inferioară a abdomenului
Слайд 141Examenul obiectiv
paliditatea tegumentelor,
se palpează ganglionii supraclaviculari în stinga (semnul lui
hepatomegalie în prezenţa metastazelor hepatice
Слайд 144examenul ginecologic poate evidenţia mărirea ovarelor prin metastază (tumoarea Krukenberg, de
Complicaţiile cancerului gastric
hemoragia digestivă superioară
insuficienţa evacuatorie gastrică în leziunile antro-pilorice stenozante
sindrom esofagian cu disfagie în cancerul cardio-tuberozitar stenozant
fistula gastro-colică (vome fetide)
Слайд 145Explorarea paraclinică
Examen radiologic baritat:
forma proliferativă apare ca defect de umplere;
forma
Forma infiltrativă - ca rigiditate segmentară sau a întregului stomac.