- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Передняя ишемическая нейропатия, Диф. диагностика с невритом ДЗН, застойным диском презентация
Содержание
- 1. Передняя ишемическая нейропатия, Диф. диагностика с невритом ДЗН, застойным диском
- 2. Передняя ишемическая нейропатия Развивается при остром нарушении
- 4. Передняя ишемическая нейропатия в двух третях случаев
- 5. Изменения поля зрения у больных с передней
- 6. На фоне отека диска зрительного нерва в
- 7. В отличие от пораженного сектора диска капилляры
- 8. Обратное развитие отека при неврите зрительного нерва
- 9. Дифференциальная диагностика ишемической нейропатии проводится со следующими
- 10. При длительном существовании застойного диска, контуры диска
- 11. Хараетеристика некоторых препаратов и методов лечения, применяемых
- 12. Условием эффективного и безопасного лечения антикоагулянтами является
- 13. При подкожном введении эноксапарин натрий быстро и
- 14. Милдронат - конкурентный ингибитор y-бутиробетаингидроксилазы, в основе
- 15. Гистохром -- оказывает геморезорбционное, ретинопротекторное действие, обладает
- 16. Может применяться внутривенно капельно по 0,1 г
- 17. Плазмаферез - относится к числу наиболее универсальных
Слайд 2Передняя ишемическая нейропатия
Развивается при остром нарушении кровообращения переднего отрезка зрительного нерва,
что приводит к быстрому и очень резкому снижению остроты зрения и быстрому развитию атрофии зрительного нерва. Заболевание является важной проблемой для невропатологов и офтальмологов, так как приводит к слепоте или резкому снижению зрения у больных старше 50 лет.
Передняя ишемическая нейропатия - полиэтиологическое заболевание. Это глазной симптом различных системных процессов. Основными причинами данной патологии являются гипертоническая болезнь и атеросклероз. Реже к развитию передней ишемической нейропатии приводят сахарный диабет, ревматизм, височный артериит, системная гипотензия, заболевание крови (полицитемия, хронические лейкозы). Редко передняя ишемическая нейропатия наблюдается после кровотечений, наркоза, обширных хирургических вмешательств, экстракции катаракты, а также при тиреотоксическом экзофтальме и Herpes Zoster. Иногда передняя ишемическая нейропатия возникает на фоне друз диска зрительного нерва.
По данным Л.А.Кацнельсона, Т.И.Форофоновой, А.Я.Бунина (1990), наиболее частая причина передней ишемической нейропатии - гипертоническая болезнь (33% случаев) и атеросклероз (18%). Сахарный диабет является причиной развития передней ишемической нейропатии у 6% больных, ревматизм - у 2%, височный артериит, системная гипотензия и заболевание крови - по 1,6%. Авторы отмечают, что ими не было зарегистрировано ни одного случая передней ишемической нейропатии в глаукоматозных глазах с повышенным внутриглазным давлением (Форорфонова Т.Н. и др., 1981), хотя этот механизм описан (Hayreh S.5 1976) как один из ведущих в нарушении кровообращения передней части зрительного нерва.
Передняя ишемическая нейропатия - полиэтиологическое заболевание. Это глазной симптом различных системных процессов. Основными причинами данной патологии являются гипертоническая болезнь и атеросклероз. Реже к развитию передней ишемической нейропатии приводят сахарный диабет, ревматизм, височный артериит, системная гипотензия, заболевание крови (полицитемия, хронические лейкозы). Редко передняя ишемическая нейропатия наблюдается после кровотечений, наркоза, обширных хирургических вмешательств, экстракции катаракты, а также при тиреотоксическом экзофтальме и Herpes Zoster. Иногда передняя ишемическая нейропатия возникает на фоне друз диска зрительного нерва.
По данным Л.А.Кацнельсона, Т.И.Форофоновой, А.Я.Бунина (1990), наиболее частая причина передней ишемической нейропатии - гипертоническая болезнь (33% случаев) и атеросклероз (18%). Сахарный диабет является причиной развития передней ишемической нейропатии у 6% больных, ревматизм - у 2%, височный артериит, системная гипотензия и заболевание крови - по 1,6%. Авторы отмечают, что ими не было зарегистрировано ни одного случая передней ишемической нейропатии в глаукоматозных глазах с повышенным внутриглазным давлением (Форорфонова Т.Н. и др., 1981), хотя этот механизм описан (Hayreh S.5 1976) как один из ведущих в нарушении кровообращения передней части зрительного нерва.
Слайд 4Передняя ишемическая нейропатия в двух третях случаев поражает один глаз, у
трети больных - оба глаза. В последнем случае время возникновения процесса во втором глазу колеблется от нескольких дней, недель, месяцев до десятков лет, по данным литературы наибольший временной интервал между поражением одного и другого глаза составил 24 года, наименьший интервал - 3 дня. В среднем второй глаз поражается через 2-4 года. Высокая частота вовлечения в процесс обоих глаз позволяет считать это заболевание двусторонним. Нередко передняя ишемическая нейропатия на одном глазу сочетается с другими сосудистыми поражениями другого глаза (задней ишемической нейропатией, окклюзией центральной артерии сетчатки и др.)
Ведущая роль в патогенезе передней ишемической нейропатии принадлежит нарушению кровообращения в системе задних коротких цилиарных артерий. Для развития данной патологии необязательна полная окклюзия сосуда. Ишемия в диске зрительного нерва возникает и при частичном сужении просвета артерии, что приводит к возникновению дисбаланса между внутри- сосудистым и внутриглазным давлением.
Понижение перфузионного давления в задних коротких цилиарных артериях и ишемия в прелиминарной, ламинарной и ретроламинарной частях зрительного нерва приводят к развитию клинической картины передней ишемической нейропатии.
Заболевание начинается остро на фоне состояний, ведущих к системной гипотензии: в утренние часы после сна, при подъеме тяжестей, после горячей ванны. В некоторых случаях отмечаются предвестники заболевания - легкие продромальные преходящие затуманивания зрения, сильная головная боль, выраженная потливость (при височном артериите), боли за глазом.
Ведущая роль в патогенезе передней ишемической нейропатии принадлежит нарушению кровообращения в системе задних коротких цилиарных артерий. Для развития данной патологии необязательна полная окклюзия сосуда. Ишемия в диске зрительного нерва возникает и при частичном сужении просвета артерии, что приводит к возникновению дисбаланса между внутри- сосудистым и внутриглазным давлением.
Понижение перфузионного давления в задних коротких цилиарных артериях и ишемия в прелиминарной, ламинарной и ретроламинарной частях зрительного нерва приводят к развитию клинической картины передней ишемической нейропатии.
Заболевание начинается остро на фоне состояний, ведущих к системной гипотензии: в утренние часы после сна, при подъеме тяжестей, после горячей ванны. В некоторых случаях отмечаются предвестники заболевания - легкие продромальные преходящие затуманивания зрения, сильная головная боль, выраженная потливость (при височном артериите), боли за глазом.
Слайд 5Изменения поля зрения у больных с передней ишемической нейропати ей могут
быть различными. Общим для них является четкая граница с сохранным полем зрения, что типично для повреждения отдельных пучков зрительного нерва. Чаще всего бывают секторальные выпадения, локализующиеся в 30% случаев в нижней половине поля зрения. В 18% случаев выпадает носовая или височная половина поля зрения. У 12% больных регистрируется абсолютная скотома в пространстве Бьерумма, у 6% - центральная скотома к периферическое концентрическое сужение поля зрения. Остаточное поле зрения в височной половине сохранялось у 4% больных. В 20% случаев двустороннего поражения изменения поля зрения в обоих глазах симметричны (Кацнельсон JI.A., Форофонова Т.Н., Бунин А.Я., 1990). Характер дефектов поля зрения связан с особенностями кровоснабжения диска зрительного нерва и ретроламинарной части зрительного нерва, где сосуды имеют секторальное распределение. Нарушение кровообращения в них ведет к появлению секторальных дефектов в поле зрения.
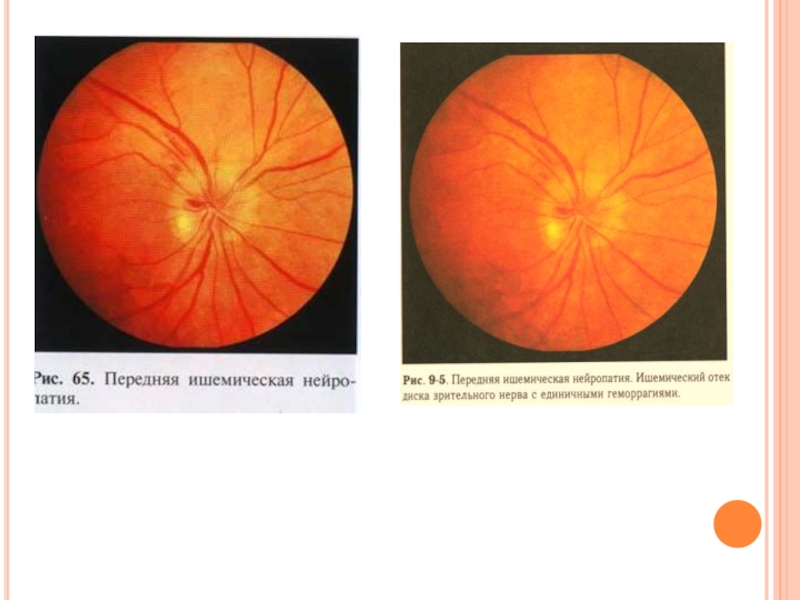
Офтальмоскопическая картина определяется стадией процесса. В остром периоде диск зрительного нерва отечен, границы его размыты, имеется проминенция диска. Отек распространяется на перипапиллярные нервные волокна. На поверхности диска и в перипапиллярной зоне появляются кровоизлияния, которые обычно бывают небольших размеров, имеют полосчатую форму и располагаются в слое нервных волокон. Иногда кровоизлияния в перипапиллярной зоне появляются по ходу вен. При тяжелом течении процесса со значительной ишемией диска зрительного нерва выраженность геморрагии значительно меньше, а на поверхности диска иногда виден мягкий экссудат, представляющий собой слой поверхностных нервных волокон с нарушенным вследствие их ишемии аксоплазматическим током.
Офтальмоскопическая картина определяется стадией процесса. В остром периоде диск зрительного нерва отечен, границы его размыты, имеется проминенция диска. Отек распространяется на перипапиллярные нервные волокна. На поверхности диска и в перипапиллярной зоне появляются кровоизлияния, которые обычно бывают небольших размеров, имеют полосчатую форму и располагаются в слое нервных волокон. Иногда кровоизлияния в перипапиллярной зоне появляются по ходу вен. При тяжелом течении процесса со значительной ишемией диска зрительного нерва выраженность геморрагии значительно меньше, а на поверхности диска иногда виден мягкий экссудат, представляющий собой слой поверхностных нервных волокон с нарушенным вследствие их ишемии аксоплазматическим током.
Слайд 6На фоне отека диска зрительного нерва в макулярной области может сформироваться
«фигура звезды», которая полностью исчезает через 2-3 месяца после регресса отека диска. Появление «фигуры звезды» связано с выраженной транссудацией из сосудов диска зрительного нерва и распространением плазмы и ли- пидов в центральную зону глазного дна. При флюоресцентной ангиографии глазного дна (ФАГД) «фигура звезды» не проявляется.
Постепенно в течение промежутка времени от 3—4 недель до 2-3 месяцев отек диска зрительного нерва начинает уменьшаться, и развивается частичная (секторальная) или полная атрофия диска зрительного нерва. В этой стадии вокруг диска иногда видны участки деструкции пигментного эпителия, что, вероятно, связано с нарушением кровообращения в задних коротких цилиарных артериях. Эти зоны нередко имеют вид концентрических диспигментированных колец вокруг диска зрительного нерва. В стадии атрофии возникает также уплотнение стекловидной мембраны на диске, проявляющееся множественными патологическими рефлексами. Иногда как следствие выраженного отека диска возможна задняя отслойка стекловидной пластинки - зоны, где стекловидное тело тесно связано с сетчаткой.
В диагностике передней ишемической нейропатии имеют значение изменения, выявляемые при ФАГД. На ранних фазах в острой стадии процесса нередко диагностируется перипапиллярная гипофлюоресценция хориоидеи, исчезающая на более поздних стадиях ангиограмм.
Геморрагии на диске зрительного нерва и в перипапиллярной зоне не флюоресцируют, прикрывая подлежащую флюоресценцию. При секторальном поражении диска зрительного нерва на ранних стадиях в зоне ишемии флюоресценция отсутствует.
Постепенно в течение промежутка времени от 3—4 недель до 2-3 месяцев отек диска зрительного нерва начинает уменьшаться, и развивается частичная (секторальная) или полная атрофия диска зрительного нерва. В этой стадии вокруг диска иногда видны участки деструкции пигментного эпителия, что, вероятно, связано с нарушением кровообращения в задних коротких цилиарных артериях. Эти зоны нередко имеют вид концентрических диспигментированных колец вокруг диска зрительного нерва. В стадии атрофии возникает также уплотнение стекловидной мембраны на диске, проявляющееся множественными патологическими рефлексами. Иногда как следствие выраженного отека диска возможна задняя отслойка стекловидной пластинки - зоны, где стекловидное тело тесно связано с сетчаткой.
В диагностике передней ишемической нейропатии имеют значение изменения, выявляемые при ФАГД. На ранних фазах в острой стадии процесса нередко диагностируется перипапиллярная гипофлюоресценция хориоидеи, исчезающая на более поздних стадиях ангиограмм.
Геморрагии на диске зрительного нерва и в перипапиллярной зоне не флюоресцируют, прикрывая подлежащую флюоресценцию. При секторальном поражении диска зрительного нерва на ранних стадиях в зоне ишемии флюоресценция отсутствует.
Слайд 7В отличие от пораженного сектора диска капилляры сохраненной его части расширены,
имеется яркая гиперфлюоресценция здоровой части диска зрительного нерва в артериовенозную фазу ангиограмм. На поздних стадиях ангиограмм (через 15 минут) регистрируется тотальная гиперфлюоресценция диска зрительного нерва. При тотальном поражении диска зрительного нерва на ранних стадиях ангиограмм имеется гиперфлюоресценция всего диска. В меньшей степени выражен геморрагический компонент. На поздних стадиях ФАГД диск зрительного нерва гиперфлюоресцирует, но с небольшой интенсивностью. Зрительные функции при тотальном поражении диска значительно снижены.
Дифференциальная диагностика передней ишемической нейропатии проводится обычно с невритом зрительного нерва. В оценке функционального состояния зрительно-нервного аппарата важную роль играют электрофизиологические исследования, среди которых особое место занимает определение зрительных вызванных потенциалов (ЗВП). ЗВП дополняют данные ЭРГ, а также являются единственным источником информации в случаях, когда ЭРГ зарегистрировать по тем или иным причинам невозможно. ЗВП используют в офтальмологии, нейроофтальмологии, нейрофизиологии для оценки функционального состояния и степени сохранности зрительных путей, для локализации уровня патологического процесса, оценки развития зрительной системы.
При передней ишемической нейропатии характерно острое начало заболевания с резким понижением зрительных функций и серовато-белой или желтоватой окраской отечной ткани диска зрительного нерва. Для неврита зрительного нерва также характерно раннее и значительное понижение зрительных функций, но при этом наблюдается другая офтальмоскопическая картина: при неврите с отеком диска зрительного нерва мутный, гиперемированный, сосуды расширены, в отечной ткани диска имеются бляшки экссудата, отек нередко переходит с диска на сетчатку.
Дифференциальная диагностика передней ишемической нейропатии проводится обычно с невритом зрительного нерва. В оценке функционального состояния зрительно-нервного аппарата важную роль играют электрофизиологические исследования, среди которых особое место занимает определение зрительных вызванных потенциалов (ЗВП). ЗВП дополняют данные ЭРГ, а также являются единственным источником информации в случаях, когда ЭРГ зарегистрировать по тем или иным причинам невозможно. ЗВП используют в офтальмологии, нейроофтальмологии, нейрофизиологии для оценки функционального состояния и степени сохранности зрительных путей, для локализации уровня патологического процесса, оценки развития зрительной системы.
При передней ишемической нейропатии характерно острое начало заболевания с резким понижением зрительных функций и серовато-белой или желтоватой окраской отечной ткани диска зрительного нерва. Для неврита зрительного нерва также характерно раннее и значительное понижение зрительных функций, но при этом наблюдается другая офтальмоскопическая картина: при неврите с отеком диска зрительного нерва мутный, гиперемированный, сосуды расширены, в отечной ткани диска имеются бляшки экссудата, отек нередко переходит с диска на сетчатку.
Слайд 8Обратное развитие отека при неврите зрительного нерва протекает медленно, и конечной
стадией является вторичная атрофия диска зрительного нерва. Передняя ишемическая нейропатия характеризуется быстрым обратным развитием отека диска зрительно- о нерва с переходом в течение 2-3 недель сначала во вторичную, а затем в простую атрофию диска зрительного нерва. При застойном соске нет характерной для передней ишемической нейропатии окраски диска. Острота зрения при застойном соске долго остается нормальной, а в дальнейшем снижается медленно и постепенно. При застойном соске имеются и другие симптомы повышения внутричерепного давления (головная боль, тошнота, рвота, брадикардия). Переход застойного соска во вторичную атрофию наступает после его длительного существования и протекает очень медленно.
Прогноз передней ишемической нейропатии, несмотря на проводимое лечение, неблагоприятен и во многом зависит от глубины поражения сосудистой системы организма. Во всех случаях дефекты поля зрения остаются постоянными, хотя уменьшается и нередко исчезает относительная скотома, окружающая абсолютный дефект в поле зрения. Острота зрения у трети больных повышается на 1 - 2 строчки, у трети не изменяется, а у остальных больных понижается.
Прогноз передней ишемической нейропатии, несмотря на проводимое лечение, неблагоприятен и во многом зависит от глубины поражения сосудистой системы организма. Во всех случаях дефекты поля зрения остаются постоянными, хотя уменьшается и нередко исчезает относительная скотома, окружающая абсолютный дефект в поле зрения. Острота зрения у трети больных повышается на 1 - 2 строчки, у трети не изменяется, а у остальных больных понижается.
Слайд 9Дифференциальная диагностика ишемической нейропатии проводится со следующими заболеваниями:
Неврит зрительного нерва -
снижение зрения внезапное или постепенное (до десятых, реже - до сотых). Различные дефекты в поле зрения: наиболее характерно наличие центральной скотомы и выпадение различных сегментов. Могут быть боли за глазом при движении. Офтальмоскопически: ДЗН не изменен или же гиперемирован, границы стушеваны. Папиллярные артерии и вены расширены, реже выявляются кровоизлияния и экссудат. Как правило диск зрительного нерва не выстоит над уровнем сетчатки (в отличии от застойного диска зрительного нерва). Ультразвуковое p-сканирование позволяет провести дифференциальную диагностику между ретробульбарным невритом и ишемической нейропатией. В норме диаметр ретробульбарного отдела зрительного нерва составляет 3,2 мм, при ретробульбарном неврите - 5,2 мм. На ФАГД выявляется интенсивная гиперфлюоресценция диска зрительного нерва, усиливающаяся в поздних фазах. Исход: атрофия зрительного нерва (ДЗН бледнеет, экссудат и кровоизлияния рассасываются, сосуды становятся узкими).
Застойный диск зрительного нерва - снижение зрения постепенное,
длительное время оно может оставаться нормальным. На начальных стадиях ДЗН гиперемирован, его границы размыты, вены расширены, но не извиты, затем отек охватывает весь диск зрительного нерва, вены расширены и извиты, артерии сужены. При выраженном застойном диске отмечается его гиперемия, размытость границ, вены расширены, извиты, появляются ретинальные кровоизлияния и ишемические очаги.
Застойный диск зрительного нерва - снижение зрения постепенное,
длительное время оно может оставаться нормальным. На начальных стадиях ДЗН гиперемирован, его границы размыты, вены расширены, но не извиты, затем отек охватывает весь диск зрительного нерва, вены расширены и извиты, артерии сужены. При выраженном застойном диске отмечается его гиперемия, размытость границ, вены расширены, извиты, появляются ретинальные кровоизлияния и ишемические очаги.
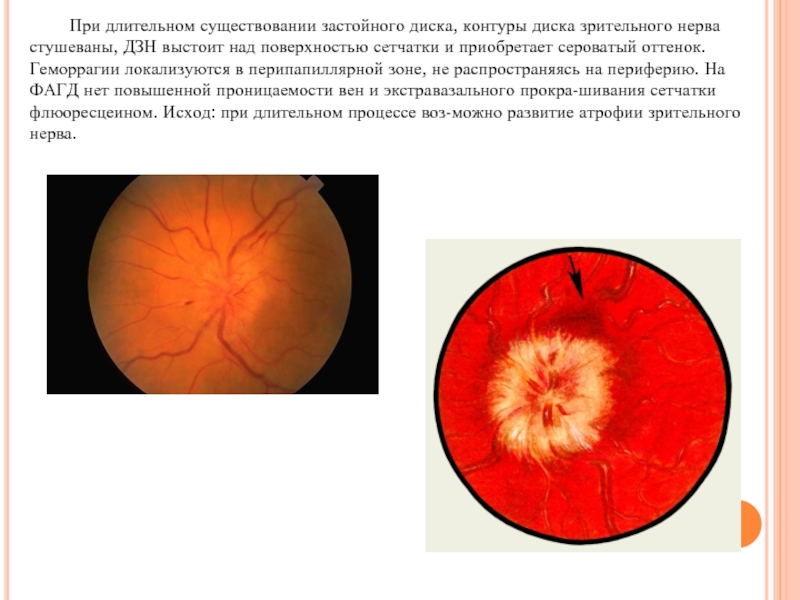
Слайд 10 При длительном существовании застойного диска, контуры диска зрительного нерва стушеваны, ДЗН
выстоит над поверхностью сетчатки и приобретает сероватый оттенок. Геморрагии локализуются в перипапиллярной зоне, не распространяясь на периферию. На ФАГД нет повышенной проницаемости вен и экстравазального прокрашивания сетчатки флюоресцеином. Исход: при длительном процессе возможно развитие атрофии зрительного нерва.
Слайд 11Хараетеристика некоторых препаратов и методов лечения,
применяемых при острых сосудистых нарушениях в
сетчатке и зрительном нерве
В основе развития острых нарушений кровообращения в сетчатке и зрительном нерве зачастую лежит изменение реологических свойств крови и системы гемостаза. Следовательно, одним из основных направлений патогенетической терапии при этих состояниях является терапевтическая реперфузия, которая подразумевает проведение антикоагулянтной терапии.
Гепарин - ангикоагулянт прямого действия, влияющий непосредственно на факторы свертывания крови. Угнетает активность гиалуронидазы, активирует фибринолитические свойства крови. Может применяться внутримышечно, в подкожную клетчатку живота, внутривенно и парабульбарно. При внутримышечном введении действие наступает через 15 - 30 мин и продолжается 6 часов; при введении в подкожную клетчатку живота действие наступает через 40 - 60 мин и продолжается 8-12 часов. Наиболее постоянный гипокоагуляционный эффект наблюдается при внутривенном введении. Гепарин можно применять внутривенно капельно по 10 ООО ед + 100 мл физ. раствора в первые три дня от момента заболевания. В подкожную клетчатку живота назначают по 30 000 ед (5 000 ед - 10 000 ед - 5 000 ед - 10 000 ед) 4 дня, затем 3 дня по 20 000 ед в сутки (5 000 ед - 10 000 ед - 5 000 ед), 3 дня - 15 000 ед (5 000 ед - 10 000 ед) и 3 дня - 5 000 ед. Применение гепарина требует предварительного определения состояния свертывающей системы крови. При снижении времени свертывания в 2 - 2,5 раза ниже нормальных показателей, необходима срочная отмена гепарина. Парабульбарно гепарин применяют по 750 - 1000 ед в сочетании 0,5 мл дексона или 0,3 мл трентала, до 10 инъекций на курс.
В основе развития острых нарушений кровообращения в сетчатке и зрительном нерве зачастую лежит изменение реологических свойств крови и системы гемостаза. Следовательно, одним из основных направлений патогенетической терапии при этих состояниях является терапевтическая реперфузия, которая подразумевает проведение антикоагулянтной терапии.
Гепарин - ангикоагулянт прямого действия, влияющий непосредственно на факторы свертывания крови. Угнетает активность гиалуронидазы, активирует фибринолитические свойства крови. Может применяться внутримышечно, в подкожную клетчатку живота, внутривенно и парабульбарно. При внутримышечном введении действие наступает через 15 - 30 мин и продолжается 6 часов; при введении в подкожную клетчатку живота действие наступает через 40 - 60 мин и продолжается 8-12 часов. Наиболее постоянный гипокоагуляционный эффект наблюдается при внутривенном введении. Гепарин можно применять внутривенно капельно по 10 ООО ед + 100 мл физ. раствора в первые три дня от момента заболевания. В подкожную клетчатку живота назначают по 30 000 ед (5 000 ед - 10 000 ед - 5 000 ед - 10 000 ед) 4 дня, затем 3 дня по 20 000 ед в сутки (5 000 ед - 10 000 ед - 5 000 ед), 3 дня - 15 000 ед (5 000 ед - 10 000 ед) и 3 дня - 5 000 ед. Применение гепарина требует предварительного определения состояния свертывающей системы крови. При снижении времени свертывания в 2 - 2,5 раза ниже нормальных показателей, необходима срочная отмена гепарина. Парабульбарно гепарин применяют по 750 - 1000 ед в сочетании 0,5 мл дексона или 0,3 мл трентала, до 10 инъекций на курс.
Слайд 12Условием эффективного и безопасного лечения антикоагулянтами является минимальный риск геморрагии и
оптимальный уровень гипокоагуляции.
Современной медициной отдается предпочтение низкомолекулярным гепаринам (НМГ), которые имеют несомненные преимущества перед нефракционированным гепарином. Среди НМГ в общей хирургии отдается предпочтение препаратам эноксапарину (Клексан, Авентис) и нордропарину (Фраксипарин). Помимо высокой терапевтической эффективности в лечении тромботических состояний, доказана и экономическая эффективность применения Клексана и Фраксипарина в профилактике тромбозов.
Фраксипарин - оказывает немедленное и длительное аититромботическое действие, антиагрегант, даже в терапевтических дозах не вызывает изменений в свертывающей системе крови. В биологически активной форме находится 98% препарата. Применяется по 0,07 мл парабульбарно в сочетании с 0,3 мл 0,9% раствора хлорида натрия 1 рр.з в день 2-6 дней. Внутримышечно или в подкожную клетчатку живота каждые 12 часов, курс 5-10 дней. Препарат назначают из расчета на килограмм массы тела: при массе больного 45 кг - 0,4 мл, 55 кг - 0,5 мл, 70 кг - 0,6 мл, 80 кг - 0,7 мл, 90 кг - 0,8 мл, 100 кг и более - 0,9 мл в сутки.
Клексан - препарат низкомолекулярного гепарина (молекулярная масса около 4500 дальтон), полученный из стандартного гепарина методом депо-лимеризации в специальных условиях. Препарат характеризуется высокой активностью в отношении фактора Ха свертывания (тромбокиназы) и низкой активностью в отношении фактора Па свертывания (тромбина). При применении в дозах, используемых для профилактики венозных тромбозов, препарат практически не влияет на время кровотечения, время свертывания и активированное частичное тромбопластиновое время (АЧТВ). Не оказывает влияния на агрегацию тромбоцитов.
Современной медициной отдается предпочтение низкомолекулярным гепаринам (НМГ), которые имеют несомненные преимущества перед нефракционированным гепарином. Среди НМГ в общей хирургии отдается предпочтение препаратам эноксапарину (Клексан, Авентис) и нордропарину (Фраксипарин). Помимо высокой терапевтической эффективности в лечении тромботических состояний, доказана и экономическая эффективность применения Клексана и Фраксипарина в профилактике тромбозов.
Фраксипарин - оказывает немедленное и длительное аититромботическое действие, антиагрегант, даже в терапевтических дозах не вызывает изменений в свертывающей системе крови. В биологически активной форме находится 98% препарата. Применяется по 0,07 мл парабульбарно в сочетании с 0,3 мл 0,9% раствора хлорида натрия 1 рр.з в день 2-6 дней. Внутримышечно или в подкожную клетчатку живота каждые 12 часов, курс 5-10 дней. Препарат назначают из расчета на килограмм массы тела: при массе больного 45 кг - 0,4 мл, 55 кг - 0,5 мл, 70 кг - 0,6 мл, 80 кг - 0,7 мл, 90 кг - 0,8 мл, 100 кг и более - 0,9 мл в сутки.
Клексан - препарат низкомолекулярного гепарина (молекулярная масса около 4500 дальтон), полученный из стандартного гепарина методом депо-лимеризации в специальных условиях. Препарат характеризуется высокой активностью в отношении фактора Ха свертывания (тромбокиназы) и низкой активностью в отношении фактора Па свертывания (тромбина). При применении в дозах, используемых для профилактики венозных тромбозов, препарат практически не влияет на время кровотечения, время свертывания и активированное частичное тромбопластиновое время (АЧТВ). Не оказывает влияния на агрегацию тромбоцитов.
Слайд 13При подкожном введении эноксапарин натрий быстро и практически полностью абсорбируется. Пик
анти-Ха активности эноксапарина в плазме крови достигается через 3 - 5 ч, что соответствует концентрации 1,6 мкг/мл после введения препарата в дозе 40 мг. Назначают Клексан по 20 мг (0,2 мл) подкожном введении 1 раз в cутки 5-7 дней.
На основании проведенных нами исследований (Имантаева М.Б. с соавт., 2004) доказано, что местное введение препарата клексан не вызывает патологической реакции со стороны окружающих тканей глаза, препятствует тромбообразованно в сосудах сетчатки, что открывает широкие возможности для местного применения препарата в офтальмологии.
Препарат вводится парабульбарно по 7 мг в сочетании с 0,3 мл 0,9% раствора хлорида натрия 1—3 дня (ежедневно или через день).
Правила введения раствора. Клексан вводят подкожном введении в передне - или заднелатерапьную область брюшной стенки на уровне пояса. Во время инъекции пациент должен лежать. При инъекции иглу вертикально вводят на всю длину в толщу кожи, зажатой в складку. Складку кожи не расправляют до конца проведения инъекции. После инъекции место введения препарата нельзя растирать.
Противопоказания
- состояния и заболевания, при которых имеется высокий риск развития кровотечения, включая недавно перенесенный геморрагический инсульт;
- повышенная чувствительность к эноксапарину, гепарину и его производным, включая другие низкомолекулярные гепарины.
Беременность и лактация. При беременности Клексан применяют строго по показаниям.
На основании проведенных нами исследований (Имантаева М.Б. с соавт., 2004) доказано, что местное введение препарата клексан не вызывает патологической реакции со стороны окружающих тканей глаза, препятствует тромбообразованно в сосудах сетчатки, что открывает широкие возможности для местного применения препарата в офтальмологии.
Препарат вводится парабульбарно по 7 мг в сочетании с 0,3 мл 0,9% раствора хлорида натрия 1—3 дня (ежедневно или через день).
Правила введения раствора. Клексан вводят подкожном введении в передне - или заднелатерапьную область брюшной стенки на уровне пояса. Во время инъекции пациент должен лежать. При инъекции иглу вертикально вводят на всю длину в толщу кожи, зажатой в складку. Складку кожи не расправляют до конца проведения инъекции. После инъекции место введения препарата нельзя растирать.
Противопоказания
- состояния и заболевания, при которых имеется высокий риск развития кровотечения, включая недавно перенесенный геморрагический инсульт;
- повышенная чувствительность к эноксапарину, гепарину и его производным, включая другие низкомолекулярные гепарины.
Беременность и лактация. При беременности Клексан применяют строго по показаниям.
Слайд 14 Милдронат - конкурентный ингибитор y-бутиробетаингидроксилазы, в основе действия которого лежит уменьшение
концентрации карнитина в организме. Наряду с этим ограничивается транспорт в клетки активированных форм жирных кислот и задерживается их накопление там. Оптимизирует потребление кислорода в организме. Тренирует клетки, обучая их выживать и функционировать в неблагоприятных условиях. Улучшает мозговое и периферическое кровообращение. Активизирует деятельность центральной нервной системы.
Эмоксипин -антиоксидант и ретинопротектор, способствует рассасыванию кровоизлияний, уменьшает проницаемость капилляров и понижает свертываемость крови. Применяется по 0,5 мл 1% раствора парабульбарно 10 инъекций на курс, может вводиться внутримышечно по 1 мл, курс - 10 инъекций. Нейропротекторное действие эмоксипина более выражено при внутривенном капельном введении (по 3-5 мг/кг).
Тиклид (тиклопедин) - сильный антиагрегант, является потенциальным антисклеротическим средством, действует на сосудистую стенку, снижая ее агрегационную и прокоагуляционную активность, действует на обе фазы свертывания крови; Применяется по 250 мг (1 таблетка) 2 раза в день в течение одного месяца, в последующем - 1 таблетка один раз в день 1-3 месяца.
Венорутон - Повышает устойчивость сосудистой стенки и уменьшает проницаемость капилляров. Применяется по 5 мл 10% раствора внутримышечно или внутривенно в течение 10 дней, затем по 2 капсулы (по 0,3 г) в день, поддерживающая доза 1 капсула 1 раз в день. Курс лечения 2-4 недели.
Эмоксипин -антиоксидант и ретинопротектор, способствует рассасыванию кровоизлияний, уменьшает проницаемость капилляров и понижает свертываемость крови. Применяется по 0,5 мл 1% раствора парабульбарно 10 инъекций на курс, может вводиться внутримышечно по 1 мл, курс - 10 инъекций. Нейропротекторное действие эмоксипина более выражено при внутривенном капельном введении (по 3-5 мг/кг).
Тиклид (тиклопедин) - сильный антиагрегант, является потенциальным антисклеротическим средством, действует на сосудистую стенку, снижая ее агрегационную и прокоагуляционную активность, действует на обе фазы свертывания крови; Применяется по 250 мг (1 таблетка) 2 раза в день в течение одного месяца, в последующем - 1 таблетка один раз в день 1-3 месяца.
Венорутон - Повышает устойчивость сосудистой стенки и уменьшает проницаемость капилляров. Применяется по 5 мл 10% раствора внутримышечно или внутривенно в течение 10 дней, затем по 2 капсулы (по 0,3 г) в день, поддерживающая доза 1 капсула 1 раз в день. Курс лечения 2-4 недели.
Слайд 15Гистохром -- оказывает геморезорбционное, ретинопротекторное действие, обладает антиоксидантными свойствами. Применяется при
тромбозах вен сетчатки субконъюнктивально или парабульбарно по 0,5 мл 0,02% раствора ежедневно, в среднем 7—10 инъекций на курс.
Вобензим - обладает противоотечным, фибринолитическим, иммуномодулирующим и противовоспалительным действием. Применяется по 7 - 10 драже 3 раза в день в течение 10-14 дней, затем доза снижается до 5 - 7 драже 3 раза в день - 10 - 14 дней, в последующем (1-2 месяца) - по 3 драже 3 раза в день.
Диаплазмин - препарат фибринолитического действия. Применяется по 2000 ед субконъюнктивально 1 раз в день.
Танакан — ретинопротектор, антиоксидант, улучшает системную микроциркуляцию. Применяется по 120 мг в сутки в течение 8 недель.
Клофибрат (липамид) - обладает гипокоагулирующим действием, усиливает фибринолитическую активность крови, снижает агрегацию тромбоцитов. Применяется по 25 - 50 мг 2 - 3 раза в день 3-4 недели.
Фосфаден - обладает антиагрегантным и сосудорасширяющим действием, регулирует окислительно - восстановительные процессы. Применяется по 1 таблетке (0,025 г) 2 раза в день или по 1 мл 2% раствора внутримышечно 2 - 4 недели.
Компламин (теоникол, ксантинола никотинат) - обладает дезагрегирующим и сосудорасширяющим действием. Применяется по 2 мл 1 - 2 раза в день (№10), затем по 1 таблетке (0,15 г) 3 раза в день 2 месяца.
Трентал - обладает дезагрегантными, антиоксидантными и сосудорасширяющими свойствами. Применяется по 2 драже (0,2 г) 3 раза в день 1-2 недели, затем по 1 драже (0,1 г) 3 раза в день 2-3 недели.
Вобензим - обладает противоотечным, фибринолитическим, иммуномодулирующим и противовоспалительным действием. Применяется по 7 - 10 драже 3 раза в день в течение 10-14 дней, затем доза снижается до 5 - 7 драже 3 раза в день - 10 - 14 дней, в последующем (1-2 месяца) - по 3 драже 3 раза в день.
Диаплазмин - препарат фибринолитического действия. Применяется по 2000 ед субконъюнктивально 1 раз в день.
Танакан — ретинопротектор, антиоксидант, улучшает системную микроциркуляцию. Применяется по 120 мг в сутки в течение 8 недель.
Клофибрат (липамид) - обладает гипокоагулирующим действием, усиливает фибринолитическую активность крови, снижает агрегацию тромбоцитов. Применяется по 25 - 50 мг 2 - 3 раза в день 3-4 недели.
Фосфаден - обладает антиагрегантным и сосудорасширяющим действием, регулирует окислительно - восстановительные процессы. Применяется по 1 таблетке (0,025 г) 2 раза в день или по 1 мл 2% раствора внутримышечно 2 - 4 недели.
Компламин (теоникол, ксантинола никотинат) - обладает дезагрегирующим и сосудорасширяющим действием. Применяется по 2 мл 1 - 2 раза в день (№10), затем по 1 таблетке (0,15 г) 3 раза в день 2 месяца.
Трентал - обладает дезагрегантными, антиоксидантными и сосудорасширяющими свойствами. Применяется по 2 драже (0,2 г) 3 раза в день 1-2 недели, затем по 1 драже (0,1 г) 3 раза в день 2-3 недели.
Слайд 16Может применяться внутривенно капельно по 0,1 г в смеси с реополиглюкином
(200 мл) 3-5 инъекций на курс через день.
Курантил - обладает антиоксидантными и дезагрегантными свойствами. Применяется по 1 — 2 драже (0,025 - 0,05 г) 3 раза в день от нескольких недель до нескольких месяцев.
Аспирин — обладает слабой антикоагуляционной активностью, оказывает ингибирующее влияние на спонтанную и индуцированную агрегацию тромбоцитов, на освобождение и активацию тромбоцитарного фактора, ингибирует биосинтез тромбоксана, снижает адгезию тромбоцитов. Назначается после антиоксидантов прямого действия или самостоятельно, применяется по 1/2 - 1 таблетке 1 раз в день в течение 1—3 месяцев.
Выбор каждого из описанных препаратов должен быть индивидуален в зависимости от тяжести изменений глазного дна и финансовых возможностей больного.
Катетеризация ретробульбарного пространства осуществляется за счет катетера, введенного в ретробульбарное пространство. Метод позволяет вводить лекарственный препарат постоянно и без лишней травматизации. Наиболее широко применяется при тромбозах вен сетчатки.
Одним из методов выбора может быть длительное внутрикаротидное введение лекарственных препаратов, применяется при острых сосудистых оптических нейропатиях, сочетающихся, с непроходимостью центральной артерии сетчатки. Круглосуточно через катетер в поверхностную височную артерию вводят 1000 мл 0,9% физиологического раствора, 150 мл 0,5% раствора новокаина, 15 мл 2,4% раствора эуфиллина, 15 000 ед гепарииа, 40 мг преднизолона, 15 мл трентала. Инфузия круглосуточная в течение 5-7 дней.
Курантил - обладает антиоксидантными и дезагрегантными свойствами. Применяется по 1 — 2 драже (0,025 - 0,05 г) 3 раза в день от нескольких недель до нескольких месяцев.
Аспирин — обладает слабой антикоагуляционной активностью, оказывает ингибирующее влияние на спонтанную и индуцированную агрегацию тромбоцитов, на освобождение и активацию тромбоцитарного фактора, ингибирует биосинтез тромбоксана, снижает адгезию тромбоцитов. Назначается после антиоксидантов прямого действия или самостоятельно, применяется по 1/2 - 1 таблетке 1 раз в день в течение 1—3 месяцев.
Выбор каждого из описанных препаратов должен быть индивидуален в зависимости от тяжести изменений глазного дна и финансовых возможностей больного.
Катетеризация ретробульбарного пространства осуществляется за счет катетера, введенного в ретробульбарное пространство. Метод позволяет вводить лекарственный препарат постоянно и без лишней травматизации. Наиболее широко применяется при тромбозах вен сетчатки.
Одним из методов выбора может быть длительное внутрикаротидное введение лекарственных препаратов, применяется при острых сосудистых оптических нейропатиях, сочетающихся, с непроходимостью центральной артерии сетчатки. Круглосуточно через катетер в поверхностную височную артерию вводят 1000 мл 0,9% физиологического раствора, 150 мл 0,5% раствора новокаина, 15 мл 2,4% раствора эуфиллина, 15 000 ед гепарииа, 40 мг преднизолона, 15 мл трентала. Инфузия круглосуточная в течение 5-7 дней.
Слайд 17 Плазмаферез - относится к числу наиболее универсальных методов лечения, сочетая в
себе улучшение реалогических свойств крови, иммуностимулирующее действие и механическое удаление токсинов. Курс лечения составляет 2-3 сеанса с интервалом 1 - 2 дня. Проведение плазмафереза сочетается с парабульбарным введением антикоагулянтов прямого, действия и кортикостероидов.
Гипербарическая оксигенация - дает лучший эффект при кистозном макулярном отеке. Предполагают, что механизм действия заключается в активации аэробного метаболизма, главным образом в ишемизированной сетчатке макулярной зоны.
Статистические данные по стационарно пролеченным больным
за 2014
H 46 - (6)
H 47,3 – (1)
H 48 - 0
за 2015
Н 46 - (8)
Н 47,3 – (4)
Н 48 - 0
Гипербарическая оксигенация - дает лучший эффект при кистозном макулярном отеке. Предполагают, что механизм действия заключается в активации аэробного метаболизма, главным образом в ишемизированной сетчатке макулярной зоны.
Статистические данные по стационарно пролеченным больным
за 2014
H 46 - (6)
H 47,3 – (1)
H 48 - 0
за 2015
Н 46 - (8)
Н 47,3 – (4)
Н 48 - 0