- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Желтухи новорождённых презентация
Содержание
- 1. Желтухи новорождённых
- 2. Желтуха новорожденного Желтуха определяется как появление видимого
- 4. Желтуха новорожденного В большинстве случаев желтуха проявляется
- 5. Источники билирубина в организме человека 75 %
- 6. Причины повышения уровня общего билирубина сыворотки в
- 7. Методика клинического обследования и оценки желтухи
- 8. Желтуха новорожденного Распространенность желтушной расцветки кожи
- 9. Этапность появления желтушной окраски кожи у новорожденных
- 10. Желтуха новорожденного Время появления желтухи и ее
- 11. Критерии „опасной” желтухи новорожденного (ВООЗ, 2003 ISBN
- 12. Физиологическая желтуха новорожденных Пиковое
- 13. Патогенетическая класификация желтух новорожденных I. Связанные
- 14. Желтуха новорожденного ІІІ. Связанные с иммунизацией матери:
- 15. Желтуха новорожденного Желтуха связанная с грудным молоком
- 16. ІІ. Желтухи связанные с усиленным гемолизом
- 17. Желтуха новорожденного Внутриутробные инфекции
- 18. Желтуха новорожденного Кровоизлияния
- 19. Желтуха новорожденного Полицитемия новорожденных
- 20. ІV. Желтухи связанные с механической задержкой желчи
- 21. V. Желтухи связанные с поражением паренхимы
- 22. Желтуха новорожденного Токсический гепатит
- 23. Гемолитическая болезнь новорождённых - греч. haima
- 24. Болезнь характеризуется усиленным распадом эритроцитов (гемолиз) и
- 25. Чаще всего заболевание
- 26. Гемолитическая болезнь новорождённых по системе АВО развивается
- 27. несоответствии крови матери и плода в организме
- 28. Иммунизация по АВО-системе развивается обычно если мать
- 29. Гемолиз эритроцитов приводит к гипербилирубинемии и анемии.
- 30. Клиническая картина При раннем проявлении (на 5—6-м
- 31. Самая легкая форма — гемолитическая анемия новорожденных
- 32. Желтушная форма - наиболее частая (88%). Желтуха
- 33. Фетоплацентарная анасарка (общий врожденный отек) Самая
- 34. Резкий отек связывают с недостаточностью кровообращения из-за
- 35. Билирубиновая энцефалопатия Характерны 4 фазы:
- 36. 2} НА 3 – 4 СУТКИ появление
- 37. 3) со второй недели - период мнимого
- 38. 4} период формирования клинической картины неврологических осложнений
- 39. Диагностика антенатальная диагностика возможного иммунного конфликта.
- 40. Постнатальная диагностика основана на клинических проявлениях заболевания
- 41. Лечение Основные задачи лечения ГБН: • борьба
- 42. Консервативные методы уменьшения гипербилирубинемии: инфузии белковых
- 43. В тяжёлых случаях прибегают к заменному переливанию
- 44. Широко применяется фототерапия (облучение новорожденных лампами "синего
Слайд 2Желтуха новорожденного
Желтуха определяется как появление видимого желтушного окрашивания кожных покровов и
Желтуха является одним из самых часто встречаемых состояний, которые наблюдаются в периоде новорожденности
Неонатальная желтуха (желтуха новорожденных) развивается в 60% у доношенных новорожденных и в 80% у недоношених детей.
Слайд 4Желтуха новорожденного
В большинстве случаев желтуха проявляется в первые 3-е суток жизни
Желтуха становится видимой, когда уровень общего билирубина сыворотки (ОБС) достигает ≥ 80 мкмоль/л или 5–12 мг/дл
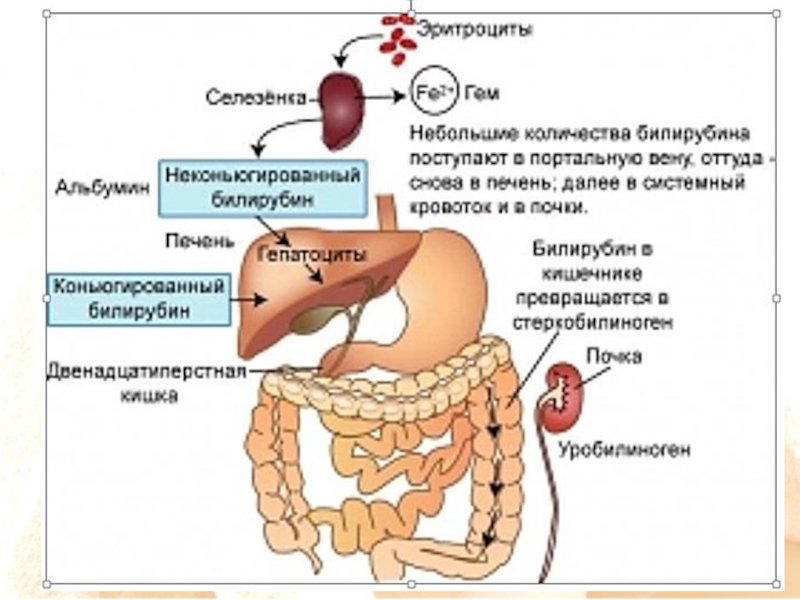
Слайд 5Источники билирубина в организме человека
75 % билирубина образуется из гемоглобина разрушеных
25% билирубина образуется из неэритроцитарных источников гемоглобина:
миоглобина в мышцах;
цитохромов, пиролазы триптофана, пероксидазы, свободного гема в печени при неэффективном эритропоэзе в костном мозге
Слайд 6Причины повышения уровня общего билирубина сыворотки в неонатальном периоде
Разрушение эритроцитов,
Физиологическая незрелость печени, ведущая к замедлению катаболизма билирубина
Пониженное выведение билирубина из печени
Повышенная кишечная абсорбция /энтеро-гепатогенная циркуляция билирубина
Слайд 7Методика клинического обследования и оценки желтухи
Цвет кожи
• Обзор на наличие желтушной расцветки
Слайд 8Желтуха новорожденного
Распространенность желтушной расцветки кожи
• Для оценки этапности появления желтухи и корреляции
Слайд 9Этапность появления желтушной окраски кожи у новорожденных в зависимости от ориентировочного
Слайд 10Желтуха новорожденного
Время появления желтухи и ее тяжесть
Желтуха, которая появилась в первые
Слайд 11Критерии „опасной” желтухи новорожденного (ВООЗ, 2003 ISBN 92 4 154622 0)
При
Слайд 12Физиологическая желтуха новорожденных
Пиковое значение уровня общего билирубина сыворотки составляет ± 205
Уровень общего билирубина сыворотки снижается у доношенного ребенка к 14-му дню жизни, у недоношенного — к 21-му дню жизни
Слайд 13Патогенетическая класификация желтух новорожденных
I. Связанные с нарушением процесса конъюгации билирубина:
5. Недостаточность некоторых ферментов.
ІІ. Связанные с усиленным гемолизом:
1. Врожденная гемолитическая желтуха Миньковского-Шоффара.
2. При значительных кровоизлияниях.
3. Обусловленная инфекционными факторами.
4. Врожденная недостаточность глюкозо-6-фосфатдегидрогеназы.
Слайд 14Желтуха новорожденного
ІІІ. Связанные с иммунизацией матери:
2. Несовместимость по другим факторам.
ІV. Связанные с механической задержкой желчи:
1. Врожденная атрезия желчевыводящих путей.
2. Сдавление желчевыводящих путей
V. Связанные с поражением паренхимы печени:
1. Гепатит новорожденного (фетальный гепатит В).
2.Гепатит при врожденных цитомегалии, токсоплазмозе, сепсисе, сифилисе.
Слайд 15Желтуха новорожденного
Желтуха связанная с грудным молоком (прегнанова или синдром Ариеса). Описана
Выявляется у 3–5 % новорожденных, находящихся на исключительно грудном вскармливании
Является диагнозом исключение у здоровых новорожденных, у которых отсутствуют любые патологические признаки .
Диагностическим тестом желтухи от материнского молока может быть снижение билирубина на 85 мкмоль/л и более при прекращение кормления материнским молоком на 48 -7 часа. При возобновлении кормления грудью – желтуха не возникает. Терапевтический эффект может быть от назначения сернокислой магнезии, адсорбентов, фототерапии.
Слайд 16ІІ. Желтухи связанные с усиленным гемолизом
Наследственные гемолитические анемии
Эритроцитометрические исследования и просмотр мазков крови ребенка и его родителей достаточны для диагностики наиболее часто встречающейся наследственной гемолитической микросфероцитарной анемии Миньковского-Шоффара, и других вариантов мембранопатий – пикноцитоза, эллиптоцитоза, стоматоцитоза.
Слайд 17Желтуха новорожденного
Внутриутробные инфекции
Цитомегалия, герпес, краснуха, токсоплазмоз, листериоз, сифилис и
Диагностируют данные заболевания по характерным анамнестическим, клиническим и лабораторным данным.
Слайд 18Желтуха новорожденного
Кровоизлияния
Кровоизлияния также могут нередкой причиной гипербилируинемии у
Слайд 19Желтуха новорожденного
Полицитемия новорожденных
Клинически характеризуется желтухой у ребенка первых
Слайд 20ІV. Желтухи связанные с механической задержкой желчи
Обусловлены механической задержкой желчи в
Клиническая картина зависит от характера атрезии и проявляется увеличением печени, селезенки, которая увеличивается позднее в связи с развитием холестатического цирроза печени, вздутием живота, накоплением в крови прямого и непрямого билирубина со значительным преобладанием прямого, в связи с чем у детей не наблюдается билирубиновая энцефалопатия, наличием обесцвеченного стула, интенсивной окраской мочи.
Слайд 21V. Желтухи связанные с поражением паренхимы печени
Первичные гепатиты новорожденных
В группу
Клиническая картина: обычно дети (без или с внутри- или внепеченочными атрезиями и гипоплазиями желчных путей) рождаются без желтухи, она проявляется между 2-4-й неделями жизни. Пеленки после мочеиспускания темно-желтые. При типичном течении на 1-2-й неделе появляется обесцвеченный стул. Интенсивность желтухи и цвет стула могут колебаться день ото дня («флюктуирующая» желтуха); постепенно кожа приобретает серовато-зеленоватый оттенок, стул – глинисты цвет.
Слайд 22Желтуха новорожденного
Токсический гепатит
У новорожденных с сепсисом (особенно часто
Слайд 23Гемолитическая болезнь новорождённых -
греч. haima кровь + lytikos способный разрушать
заболевание, обусловленное
Слайд 24Болезнь характеризуется усиленным распадом эритроцитов (гемолиз) и симптомами обусловленными токсическим действием
Слайд 25
Чаще всего заболевание развивается при несовместимости крови матери
Причиной гемолитической болезни может быть и несовместимость по антигенам системы АВО.
Возможна при несоответствии крови матери и плода и по другим антигенам: М, N, S, P или систем Лютеран (Lu), Леви (L), Келл (Кеll), Дюфи (Fy) и др.
Гемолитическая болезнь новорожденных диагностируется у 0,6% новорожденных.
ЭТИОЛОГИЯ
Слайд 26Гемолитическая болезнь новорождённых по системе АВО развивается не реже, а даже
Слайд 27 несоответствии крови матери и плода в организме беременной женщины вырабатываются антитела
Этому способствует недостаточность печени в виде незрелости ферментной системы глюкуронилтрансферазы. Последняя ответственна за конъюгацию непрямого билирубина с глюкуроновой кислотой и превращение его в нетоксичный прямой билирубин (билирубин-глюкуронид).
Патогенез
Слайд 28Иммунизация по АВО-системе развивается обычно если мать имеет I группу крови.
От
2) гемолиз эритроцитов у недоношенных детей практически не возникает, т.к. А- и В-свойства эритроцитов плода созревают позже, чем Rh-фактор;
2) иммунные антитела по АВО-системе, а отличие от антител по резус-системе, начинают связываться с фетальными эритроцитами в более поздние периоды, обычно к предродовому периоду, и представляют опасность только для освободившихся в этот период эритроцитов.
В случае АВО-несовместимости заболевание развивается уже при первой беременности.
Слайд 29Гемолиз эритроцитов приводит к гипербилирубинемии и анемии.
Неконъюгированный билирубин нейротоксичен. При
ПАТОМОРФОЛОГИЯ
Слайд 30Клиническая картина
При раннем проявлении (на 5—6-м месяце беременности) резус-конфликт может быть
Общими симптомами гемолитической болезнь являются нормохромная анемия, увеличение печени и селезенки.
Различают отечную, желтушную и анемическую формы гемолитической болезни.
Слайд 31Самая легкая форма —
гемолитическая анемия новорожденных (10%).
Отмечаются бледность кожи, нет желтушности,
Слайд 32Желтушная форма - наиболее частая (88%).
Желтуха с апельсиновым оттенком появляется при рождении
Слайд 33Фетоплацентарная
анасарка
(общий врожденный отек)
Самая тяжелая форма ГБН. Типичным является отягощенный анамнез
Слайд 34Резкий отек связывают с недостаточностью кровообращения из-за тяжелой анемии( ниже 40
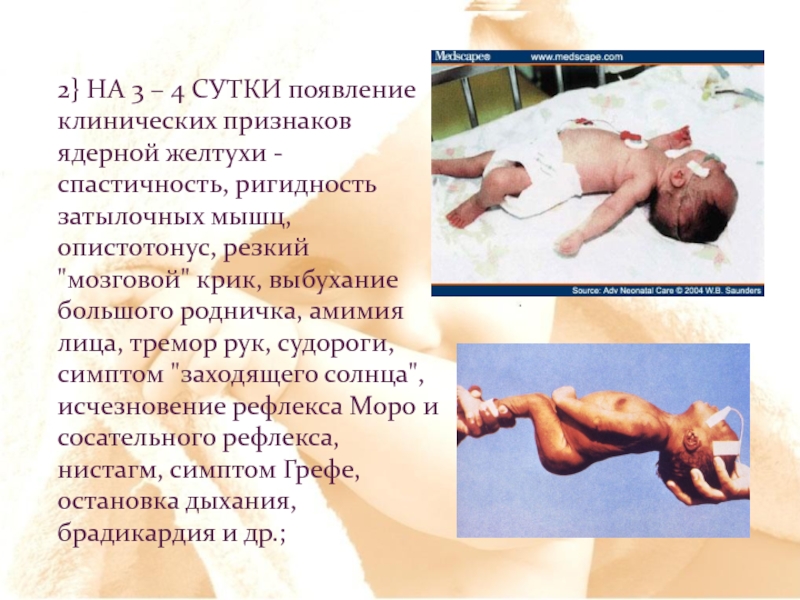
Слайд 35Билирубиновая энцефалопатия
Характерны 4 фазы:
1} доминирование признаков билирубиновой интоксикации - вялость, снижение
Слайд 362} НА 3 – 4 СУТКИ появление клинических признаков ядерной желтухи
Слайд 373) со второй недели - период мнимого благополучия - исчезает спастичность
Слайд 384} период формирования клинической картины неврологических осложнений - начинается в конце
Слайд 39Диагностика
антенатальная диагностика
возможного иммунного конфликта.
Учитывают несовместимость крови родителей, акушерско-гинекологический и соматический
Во время беременности не менее трёх раз определяют титр противорезусных антител в крови Rh-отрицательной женщины.
исследуют околоплодные воды, полученные методом трансабдоминального амниоцентеза с определением билирубина, концентрации белка, глюкозы, железа, меди, Ig и др.
На развитие гемолитической болезни новорождённых при УЗИ указывают утолщение плаценты, многоводие, увеличение размеров живота плода за счёт гепатоспленомегалии.
Слайд 40Постнатальная диагностика
основана на клинических проявлениях заболевания при рождении или вскоре после
Слайд 41Лечение
Основные задачи лечения ГБН:
• борьба с асфиксией;
• коррекция ацидоза;
• ликвидация анемии;
•
Слайд 42Консервативные методы
уменьшения гипербилирубинемии: инфузии белковых препаратов, глюкозы.
Синдром сгущения жёлчи купируют
применяют также индукторы микросомальных ферментов печени (например, фенобарбитал). Введение витаминов Е, В1, В2, В6, С, кокарбоксилазы.
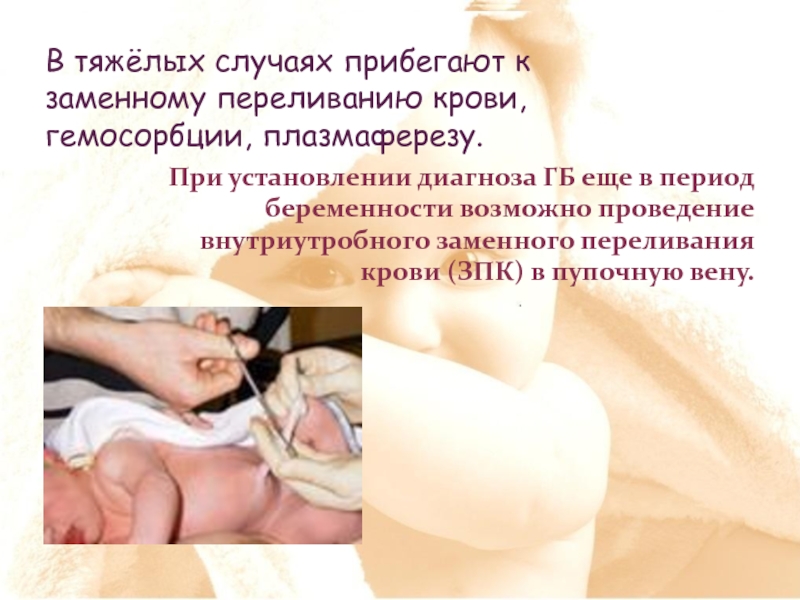
Слайд 43В тяжёлых случаях прибегают к заменному переливанию крови, гемосорбции, плазмаферезу.
При
Слайд 44 Широко применяется фототерапия (облучение новорожденных лампами "синего или голубого" света). Под
В настоящее время фототерапия является наиболее подходящим методом регулирования уровня билирубина у новорожденных.