- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Заболевания органов дыхания презентация
Содержание
- 1. Заболевания органов дыхания
- 2. ОСНОВНЫЕ ЖАЛОБЫ БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ ОРГАНОВ ДЫХАНИЯ
- 3. Одышка. Экспираторная. Инспираторная. Смешанная (основные причины) Легочные:
- 4. ОСНОВНЫЕ ЖАЛОБЫ БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ ОРГАНОВ
- 5. При осмотре грудной клетки оценивают: – симметричность;
- 6. Тип грудной клетки Конституциональные формы • нормостеническая
- 7. Патологические типы дыхания – дыхание Чейн–Стокса –
- 8. ПАЛЬПАЦИЯ ГРУДНОЙ КЛЕТКИ При пальпации грудной клетки
- 9. Голосовое дрожание Определяется на симметричных участках грудной
- 10. Спирометрия Спирометрия – способ изучения жизненной ёмкости
- 11. Спирометрия Кроме ЖЕЛ, проводят измерение и
- 12. ПЕРКУССИЯ ГРУДНОЙ КЛЕТКИ Перкуссия Глубокая (сильная) Вовлекаемая
- 13. Техника перкуссии грудной клетки Топографическая Цель: определение
- 14. Характеристика перкуторного звука над легкими
- 15. Топографические линии ТОПОГРАФИЧЕСКАЯ ПЕРКУССИЯ
- 16. ТОПОГРАФИЧЕСКАЯ ПЕРКУССИЯ
- 18. АУСКУЛЬТАЦИЯ ЛЕГКИХ Основные дыхательные шумы: – везикулярное дыхание; – бронхиальное дыхание; – бронховезикулярное дыхание
- 19. Проекция основных дыхательных шумов на грудную клетку в норме
- 20. БРОНХИАЛЬНОЕ ДЫХАНИЕ Физиологическое – выслушивается в норме
- 21. ВЕЗИКУЛЯРНОЕ ДЫХАНИЕ Физиологическое Ослабление – ожирение; –
- 22. Соотношение вдоха и выдоха при различных типах дыхания
- 23. АУСКУЛЬТАЦИЯ ЛЕГКИХ. ДОПОЛНИТЕЛЬНЫЕ ДЫХАТЕЛЬНЫЕ ШУМЫ (точки аускультации)
- 24. Аускультация. ХРИПЫ Место образования – бронхи.
- 25. Хрипы Сухие: – возникают при скоплении вязкого
- 26. Аускультация 2. Крепитация: – образуется в альвеолах;
- 27. СИНДРОМ БРОНХОЛЕГОЧНОЙ ИНФЕКЦИИ Причины: – инфекции верхних
- 28. СИНДРОМ БРОНХОЛЕГОЧНОЙ ИНФЕКЦИИ Маркеры воспаления: – повышение
- 29. СИНДРОМ УПЛОТНЕНИЯ ЛЕГОЧНОЙ ТКАНИ Анатомический субстрат –
- 30. ПЛЕВРАЛЬНЫЙ СИНДРОМ Понятие плеврального синдрома включает в
- 31. ПЛЕВРАЛЬНЫЙ СИНДРОМ СИНДРОМ СКОПЛЕНИЯ ЖИДКОСТИ В ПЛЕВРАЛЬНОЙ
- 32. ПЛЕВРАЛЬНЫЙ
- 33. Синдром скопления воздуха в плевральной полости (пневмоторакс)
- 34. ПЛЕВРАЛЬНЫЙ СИНДРОМ Гидропневмоторакс – одновременное наличие жидкости
- 35. БРОНХООБСТРУКТИВНЫЙ СИНДРОМ Причины: – Хронический обструктивный бронхит
- 36. СИНДРОМ ГИПЕРВОЗДУШНОСТИ ЛЕГОЧНОЙ ТКАНИ Анатомический субстрат: –
- 37. СИНДРОМ ГИПЕРВОЗДУШНОСТИ ЛЕГОЧНОЙ ТКАНИ Эмфизема легких: –
- 38. СИНДРОМ ПОЛОСТИ В ЛЕГКОМ Причины: – абсцесс
- 39. СИНДРОМ ПОЛОСТИ В ЛЕГКОМ Рентгенологическая картина: характерно
- 40. СИНДРОМ ОБСТРУКТИВНОГО АПНОЭ ВО СНЕ Причины развития
- 41. СИНДРОМ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ Патофизиологический механизм – нарушение
- 42. СИНДРОМ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ Классификация ДН По нарушению
- 43. СИНДРОМ ХРОНИЧЕСКОГО ЛЕГОЧНОГО СЕРДЦА Определение: сердечная недостаточность
- 44. ЛЕГОЧНАЯ ГИПЕРТОНИЯ Причины Легочные – идиопатическая ЛГ
- 45. ЛЕГОЧНАЯ ГИПЕРТОНИЯ Диагностические критерии – повышение систолического
- 46. СПАСИБО ЗА ВНИМАНИЕ
Слайд 1Ермакова Маргарита Александровна
Заболевания органов дыхания. Симптоматика.
Спирометрия
Пальпация
Перкуссия
Аускультация
Основные клинические синдромы
Доктор
Слайд 2ОСНОВНЫЕ ЖАЛОБЫ БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ ОРГАНОВ ДЫХАНИЯ
Кашель (основные причины)
Непродуктивный (сухой):
–
– интерстициальные заболевания легких;
– опухоли;
– аллергические заболевания;
– увеличение бронхопульмональных лимфати-
ческих узлов
Мокрота
Слизистая (белая или серая)
– хронический бронхит вне обострения;
– БА;
– острый вирусный бронхит
Продуктивный (с мокротой):
– хронический бронхит;
– бактериальная пневмония;
– ХОБЛ;
– бронхоэктазы (БЭ);
– абсцесс легких
Мокрота
Гнойная (желтая или зеленая)
– острый бактериальный/обострение хрони-
ческого бронхиты;
– пневмония;
– ХОБЛ, БА;
– БЭ
Слайд 3Одышка. Экспираторная. Инспираторная. Смешанная (основные причины)
Легочные:
– БА;
– ХОБЛ;
– пневмания;
– эмфизема легких;
–
– пневмоторакс;
– ТЭЛА
Кровохарканье
Характеристики:
– «ржавая» мокрота;
– прожилки крови;
– вид «малинового желе»;
– алая, пенистая кровь;
– темные кровянистые сгустки
Внелегочные:
– сердечная недостаточность;
– анемии;
– опухоли;
– ожирение;
– ацидоз
Кровохарканье
Основные причины:
– БЭ;
– карцинома бронха;
– туберкулез;
– ТЭЛА;
– левожелудочковая недостаточность
Слайд 4
ОСНОВНЫЕ ЖАЛОБЫ БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ ОРГАНОВ ДЫХАНИЯ
Дистанционные хрипы (основные причины)
– БА;
Боль
– усиливается при глубоком вдохе и кашле;
– усиливается при наклоне в здоровую сторону
Основные причины
– пневмоторакс;
– пневмании;
– актиномикоз
Дистанционные хрипы
– ХОБЛ;
– левожелудочковая недостаточность
Боль в грудной клетке, связанная с поражением плевры
Основные причины
– сухой плеврит;
– опухолевые поражения плевры;
– спаечный процесс в плевральной полости
Слайд 5При осмотре грудной клетки оценивают:
– симметричность;
– дыхательную экскурсию;
– показатели дыхания;
– тип
Симметричность
– Выбухание – наличие жидкости или газа в плевральной полости
– Втяжение – фиброзирующий процесс, обтурационный ателектаз
– Отставание при дыхании – плеврит, наличие жидкости или газа
Оценка показателей дыхания
– Дыхание через рот или нос
– Тип дыхания: грудной, брюшной смешанный
– Ритм: ритмичное или аритмичное
– Глубина: поверхностное, глубокое
– ЧДД в 1 мин
Слайд 6Тип грудной клетки
Конституциональные формы
• нормостеническая
• гиперстеническая
• астеническая
Патологические формы
• эмфизематозная
• паралитическая
• рахитическая
•
• чрезмерные лордоз, кифоз и сколиоз
Слайд 7Патологические типы дыхания
– дыхание Чейн–Стокса – глубина дыхания постепенно нарастает, но
– дыхание Грокко (диссоциированный тип дыхания) – глубина дыхания постепенно нарастает, но спустя около 10 дыхательных циклов начинает убывать, однако цикл повторяется без перехода в апно;
– дыхание Биота (агонирующий тип дыхания) –
несколько обычных дыхательных движений
прерываются апноэ (до 30 с);
– дыхание Куссмауля – равномерные дыхатель-
ные циклы при нарушенном (шум-
ный глубокий вдох, усиленный выдох). (шум-
ный глубокий вдох, усиленный выдох).
Слайд 8ПАЛЬПАЦИЯ ГРУДНОЙ КЛЕТКИ
При пальпации грудной клетки оценивают:
– симметричность дыхательных движений;
– резистентность;
–
– локальную болезненность
Определение резистентности грудной клетки
Причины резистентности грудной клетки:
– уплотнение легочной ткани;
– гидроторакс;
– эмфизема легких;
– опухоль плевры
Слайд 9Голосовое дрожание
Определяется на симметричных участках грудной клетки
Усиление (уплотнение легочной ткани):
–
– инфаркт легкого;
– компрессионный ателектаз
– пневмоторакс;
Ослабление:
– гидроторакс,
– пневмоторакс
– эмфизема легких;
– обтурационный ателектаз
Локальная болезненность грудной клетки
Пальпируют:
– надключичные области, ключицы, подключичные области;
– грудину, ребра и межреберные промежутки;
– боковые отделы грудной клетки;
– над-, меж- и подлопаточные области;
– остистые отростки и паравертебральные области
Причины появления локальной болезненности
Перелом костей грудной клетки
Поражение межреберных нервов
Воспалительные изменения мышц и связочного аппарата
Слайд 10Спирометрия
Спирометрия – способ изучения жизненной ёмкости лёгких (ЖЕЛ), представляющую собой объём
ЖЕЛ = (0,052 х рост) – 0,028 х возраст) – 3,2.
В норме отклонение фактической ЖЕЛ от должной величины не может превышать ±15%. Более низкий показатель ЖЕЛ у больного указывает на нарушение функции внешнего дыхания.
Слайд 11Спирометрия
Кроме ЖЕЛ, проводят измерение и других дыхательных объёмов. Наиболее распространено
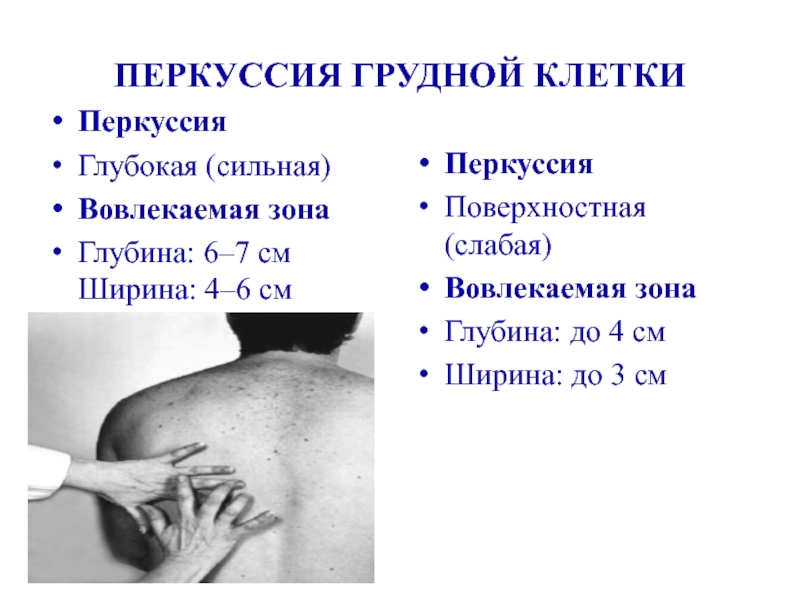
Слайд 12ПЕРКУССИЯ ГРУДНОЙ КЛЕТКИ
Перкуссия
Глубокая (сильная)
Вовлекаемая зона
Глубина: 6–7 см Ширина: 4–6 см
Перкуссия
Поверхностная (слабая)
Вовлекаемая
Глубина: до 4 см
Ширина: до 3 см
Слайд 13Техника перкуссии грудной клетки
Топографическая
Цель: определение границ органов
Правила проведения:
– производится по топографическим
линиям;
–
– палец-плессиметр параллельно грани-
це ожидаемой тупости;
– без перкуторного промежутка;
– перкуссионный удар слабой или сред-
ней силы, короткий
Граница органа определяется по краю пальца-плессиметра, обращенного к громкому звуку
Сравнительная
Цель: выявление патологических изме-
нений
Правила проведения:
– строго на симметричных участках;
– по межреберьям;
– перкуторные удары одинаковой силы
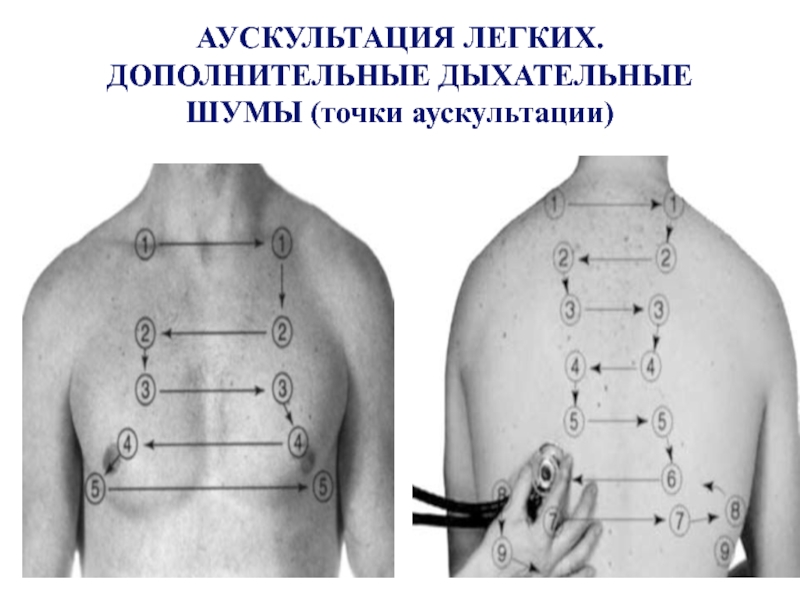
Слайд 18АУСКУЛЬТАЦИЯ ЛЕГКИХ
Основные дыхательные шумы:
– везикулярное дыхание;
– бронхиальное дыхание;
– бронховезикулярное дыхание
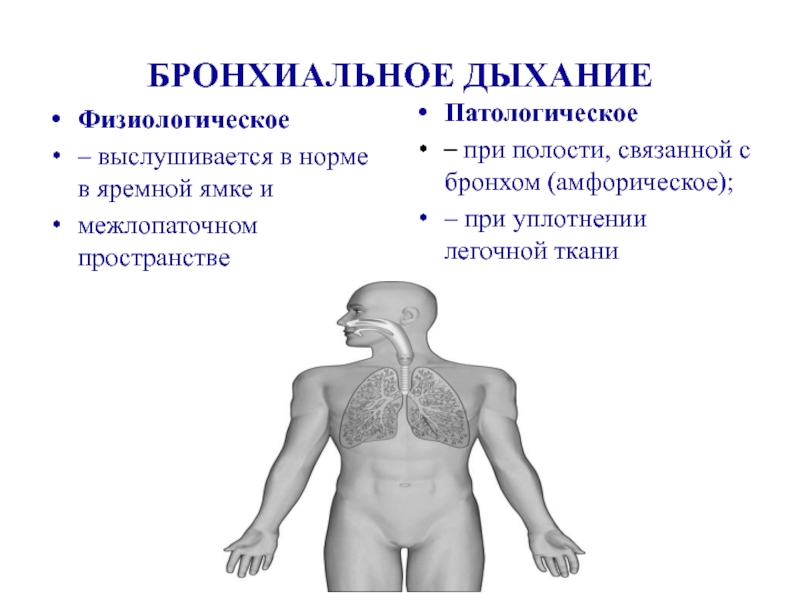
Слайд 20БРОНХИАЛЬНОЕ ДЫХАНИЕ
Физиологическое
– выслушивается в норме в яремной ямке и
межлопаточном пространстве
Патологическое
– при
– при уплотнении легочной ткани
Слайд 21ВЕЗИКУЛЯРНОЕ ДЫХАНИЕ
Физиологическое
Ослабление
– ожирение;
– развитая мускулатура
Усиление
– пуэрильное дыхание;
– тонкая грудная клетка;
– физическая
Патологическое
Ослабление
– эмфизема легких;
– наличие жидкости или газа в плевральной
полости;
– уплотнение легочной ткани
Усиление
в одном (здоровом) легком при наличии
очага уплотнения в другом
Слайд 24Аускультация.
ХРИПЫ
Место образования – бронхи.
Возникают при передвижении в воздухоносных путях жидких
Оценка производится при спокойном и усиленном дыхании.
Выслушиваются на вдохе и на выдохе.
Могут изменять свой характер после откашливания
Место образования – бронхи.
Возникают при передвижении в воздухоносных путях жидких и полужидких масс.
Оценка производится при спокойном и усиленном дыхании.
Выслушиваются на вдохе и на выдохе.
Могут изменять свой характер после откашливания
Слайд 25Хрипы
Сухие:
– возникают при скоплении вязкого секрета
на поверхности слизистой оболочки брон-
хов, ее
бронхов;
– слышатся одинаково хорошо при вдохе и
выдохе
По высоте и тембру делятся на:
– высокие, дискантовые (свистящие);
– низкие, басовые (гудящие или жужжащие)
Влажные:
– возникают в результате скопления жидкого
секрета и прохождения воздуха через него;
– выслушиваются на вдохе и выдохе (на вдохе лучше);
– по калибру бронхов, в которых возникают,
делятся на крупно-, средне- и мелкопузырчатые
По звучности делятся на:
– звучные (уплотнение легочной ткани,
крупные БЭ, толстостенные полости);
– незвучные (бронхит, сердечная недостаточность)
Слайд 26Аускультация
2. Крепитация:
– образуется в альвеолах;
– выслушивается на высоте вдоха;
– не изменяется
3. Шум трения плевры:
– выслушивается во время вдоха
и выдоха;
– не изменяется при откашливании;
– усиливается при надавливании сте-
тоскопом;
– напоминает «хруст снега»
Слайд 27СИНДРОМ БРОНХОЛЕГОЧНОЙ ИНФЕКЦИИ
Причины:
– инфекции верхних дыхательных путей
(отиты, синуситы, тонзиллиты);
– острый бронхит,
ческого бронхита;
– абсцесс;
– пневмония;
– обострение хронического воспаления
бронхоэктазов
Признаки обострения бронхолегочной инфекции:
– повышение температуры тела;
– появление или усиление кашля;
– гнойная, слизисто-гнойная мокрота;
– аускультативно в легких: ослабление везикулярного дыхания/жесткое дыхание, влажные
звучные хрипы (±);
– лабораторные признаки воспаления;
– рентгенологически: инфильтрация легочной ткани или усиление легочного рисунка (±)
Слайд 28СИНДРОМ БРОНХОЛЕГОЧНОЙ ИНФЕКЦИИ
Маркеры воспаления:
– повышение температуры тела;
– увеличение лейкоцитов крови более
– сдвиг лейкоцитарной формулы влево (палочкоядерный нейтрофилез);
– мокрота;
– увеличение С-реактивного белка (С-РБ);
– увеличение фибриногена;
– увеличение СОЭ;
– микроскопия мокроты: гнойный характер, увеличение числа лейкоцитов, макрофагов;
– посев мокроты: выделение возбудителя (±)
Слайд 29СИНДРОМ УПЛОТНЕНИЯ ЛЕГОЧНОЙ ТКАНИ
Анатомический субстрат – значи-
тельное уменьшение или полное
исчезновение воздушности
ной ткани на определенном участ-
ке легкого
Жалобы:
– одышка;
– боль в грудной клетке (вовле-
чение в процесс плевры, ТЭЛА,
опухоли)
Причины:
1. Воспалительная инфильтрация,
очаговая или долевая:
– пневмония;
– инфильтративный туберкулез;
– абсцесс
2. Уплотнение легочной ткани
невоспалительного характера:
– инфаркт легкого (ТЭЛА);
– обтурационный ателектаз (ино-
родное тело, опухоль в просвете
бронха, сдавление бронха);
– компрессионный ателектаз
(участок «поджатого» легкого –
при гидротораксе, пневмо-
тораксе, сдавлении извне);
– опухоль легкого;
– выраженный фиброз;
– интерстициальные заболевания
легких
Слайд 30ПЛЕВРАЛЬНЫЙ СИНДРОМ
Понятие плеврального синдрома включает в себя:
1. Сухой плеврит
2. Гидроторакс –
3. Пневмоторакс – синдром скопления воздуха
4. Гидропневмоторакс – синдром скопления жидкости и воздуха
Сухой плеврит – совокупность симптомов, возникающих при поражении
плевры вследствие раздражения ее нервных окончаний
Причины:
– туберкулез;
– опухоли;
– травмы;
– воспаление плевры;
Диагностические признаки:
– боль на стороне поражения;
– вынужденное положение на больном боку (уменьшается трение листков плевры);
– осмотр – отставание при дыхании пораженной половины грудной клетки;
– пальпация – трение плевры (±);
– аускультация – грубый шум трения плевры
Слайд 31ПЛЕВРАЛЬНЫЙ СИНДРОМ
СИНДРОМ СКОПЛЕНИЯ ЖИДКОСТИ В ПЛЕВРАЛЬНОЙ ПОЛОСТИ
По составу жидкости различают:
Экссудат –
Причины
– воспаление плевры;
– туберкулез;
– опухоли;
– гнойное поражение плевры (эмпиема);
– травмы
По составу жидкости различают:
Транссудат – невоспалительная жидкость
Причины
– сердечная недостаточность;
– гипоальбуминемия;
– нефротический синдром;
– синдром мальабсорбции;
– печеночно-клеточная недостаточность
Слайд 32 ПЛЕВРАЛЬНЫЙ СИНДРОМ СИНДРОМ СКОПЛЕНИЯ ЖИДКОСТИ В ПЛЕВРАЛЬНОЙ ПОЛОСТИ Диагностические признаки Жалобы – одышка Осмотр –
Слайд 33Синдром скопления воздуха в плевральной полости (пневмоторакс)
Причины
– разрыв висцеральной плевры (буллезная
лезная каверна);
– травмы (ранения) грудной клетки;
– ятрогенный (после плевральной пункции) или пункции подключичной вены
Диагностические признаки
Осмотр – сглаженность межреберных промежутков, выбухание пораженной половины,
отставание ее при дыхании
Пальпация – ослабление голосового дрожания
Перкуссия – тимпанический перкуторный звук
Аускультация – резкое ослабление везикулярного дыхания
Слайд 34ПЛЕВРАЛЬНЫЙ СИНДРОМ
Гидропневмоторакс – одновременное наличие жидкости и газа в плевральной полости
Диагностические
Перкуссия – сочетание тупого и тимпанического перкуторного звука (притупление – над
областью жидкости, тимпанический – над областью скопления газа)
Аускультация – резкое ослабление везикулярного дыхания, бронхиальное дыхание – толь-
ко на вдохе вследствие поступления очередной порции воздуха
Гидропневмоторакс – одновременное наличие жидкости и газа в плевральной полости
Диагностические признаки:
Перкуссия – сочетание тупого и тимпанического перкуторного звука (притупление – над
областью жидкости, тимпанический – над областью скопления газа)
Аускультация – резкое ослабление везикулярного дыхания, бронхиальное дыхание – толь-
ко на вдохе вследствие поступления очередной порции воздуха
Слайд 35БРОНХООБСТРУКТИВНЫЙ СИНДРОМ
Причины:
– Хронический обструктивный
бронхит
– Эмфизема легких
– БА
Методы исследования функции
внешнего дыхания:
1. Спирография
тельных объемов)
2. Пикфлоуметрия (измерение
пиковой скорости выдоха)
3. Пневмотахометрия (кривая
поток-объем)
4. Плетизмография
Критерии диагностики:
1. Экспираторная одышка
2. Жесткое дыхание, удлинение
выдоха, рассеянные сухие,
иногда дистанционные, свистящие хрипы
3. Снижение ОФВ1<80% от должного, индекс Тиффно <70%
4. Снижение ПСВ<80%
Основные показатели ФВД:
– Пиковая скорость выдоха
(ПСВ);
– Объем форсированного выдоха
за 1-ю с (ОФВ1);
– Жизненная емкость легких
(ЖЕЛ);
– Форсированная жизненная
емкость легких (ФЖЕЛ);
– Индекс Тиффно (ОФВ1/ФЖЕЛ
Слайд 36СИНДРОМ ГИПЕРВОЗДУШНОСТИ ЛЕГОЧНОЙ ТКАНИ
Анатомический субстрат:
– снижение эластической тяги легких;
– экспираторный коллапс
– расширение воздушных пространств легких с деструкцией альвеол
Изменение показателей ФВД:
– снижение ОФВ1;
– снижение ПСВ;
– индекс Тиффно менее 70%;
– снижение ФЖЕЛ
Слайд 37СИНДРОМ ГИПЕРВОЗДУШНОСТИ ЛЕГОЧНОЙ ТКАНИ
Эмфизема легких:
– первичная;
– вторичная
Причины:
– частый кашель (хронический бронхит);
–
– генетически обусловленный дефицит 1-антитрипсина;
– механическое растяжение альвеол при форсированном выдохе (у стеклодувов, певцов),
музыкантов, играющих на духовых инструментах);
– курение;
– пожилой возраст
Клинические проявления
Жалобы:
– одышка;
– сухой кашель
Клинические проявления
Осмотр: – бочкообразная грудная клетка (переднезадний размер больше или равен поперечному, эпигастральный угол более 90°, горизонтальный ход ребер, расширение межреберных
промежутков, сглаженность или выбухание надключичных пространств);
– уменьшение дыхательной экскурсии грудной клетки;
– цианоз;
– набухание яремных вен
Пальпация: симметричное ослабление голосового дрожания
Перкуссия:
– коробочный перкуторный звук;
– уменьшение экскурсии нижнего края легких;
– смещение нижней границы легких вниз
Аускультация – равномерное ослабление везикулярного дыхания, бронхофонии
± Бронхиальная обструкция
Тоны сердца приглушены, тахикардия
Слайд 38СИНДРОМ ПОЛОСТИ В ЛЕГКОМ
Причины:
– абсцесс легкого;
– абсцедирующая пневмония или инфаркт легкого;
–
– кисты (врожденные и приобретенные);
– распадающаяся опухоль
Диагностические критерии
Полость, не сообщающаяся с бронхом (до вскрытия):
– гектическая лихорадка;
– голосовое дрожание ослаблено;
– притупление перкуторного звука;
– ослабленное везикулярное дыхание
Полость, сообщающаяся с бронхом (после вскрытия)
– отхождение мокроты полным ртом;
– голосовое дрожание усилено;
– тимпанический перкуторный звук;
– бронхиальное или амфорическое дыхание;
– влажные звучные хрипы
Слайд 39СИНДРОМ ПОЛОСТИ В ЛЕГКОМ
Рентгенологическая картина:
характерно наличие ограничен-
ного затемнения округлой формы, как
Диагностические критерии
Условия, при которых возможно выявление синдрома полости:
– полость в легких должна иметь размер не менее 4 см в диаметре;
– полость должна быть расположена вблизи грудной стенки;
– окружающая полость легочная ткань должна быть уплотненной;
– стенки полости должны быть тонкими;
– полость должна сообщаться с бронхом и содержать воздух
Слайд 40СИНДРОМ ОБСТРУКТИВНОГО АПНОЭ ВО СНЕ
Причины развития эпизодов апноэ:
1. Центральные:
– нарушение центральной
2. Обструктивные:
– гипотония мышц мягкого неба;
– гиперплазия небных миндалин;
– аденоиды;
– дефект развития нижней челюсти или языка
Метод диагностики
Полисомнография – одновременное исследование ЭЭГ, дыхательных движе-
ний грудной клетки и живота, ЭКГ, АД
Диагностические критерии:
– храп;
– эпизоды прекращения дыхания более 10 с;
– сонливость в дневное время;
– снижение работоспособности;
– снижение памяти и внимания;
– повышение АД в утренние часы, не контролируемое обычным лечением;
– избыточная масса тела;
– возможно наличие гипотиреоза в анамнезе
Слайд 41СИНДРОМ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ
Патофизиологический механизм – нарушение газового состава крови
Причины ДН:
• вентиляционные
– снижение кислорода во вдыхаемом воздухе;
• нарушение оксигенации;
– альвеолярная гиповентиляция;
– гиповентиляция без первичной легочной патологии
Степени ДН:
I степень – появление одышки при физической нагрузке
II степень – появление одышки при незначительной физической нагрузке
III степень – появление одышки в покое, диффузный цианоз
Клинические проявления:
– одышка, тахипноэ;
– нарушение сознания, вплоть до комы;
– диффузный цианоз;
– участие дополнительной мускулатуры в акте дыхания;
– артериальная гипертония, аритмии
Слайд 42СИНДРОМ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ
Классификация ДН
По нарушению ФВД
1. Обструктивнй тип (снижние ОФВ1):
– хронический
– бронхиальная астма
2. Рестриктивный тип (снижение ЖЕЛ):
– воспаление легочной паренхимы;
– массивный ателектаз легкого;
– пневмосклероз;
– гидроторакс;
– пневмоторакс;
– выраженное ожирение
3. Смешанный тип (снижение ОФВ1 и
ЖЕЛ)
4. Альвеолярно-капиллярный блок
Классификация ДН
По нарушению газового состава крови
1-й тип – гипоксемия (pО2<80 мм рт.ст.)
– пневмония;
– БА;
– отек легких;
– острый респираторный дистресс-синдром;
– ТЭЛА
2-й тип – гиперкапния (pСО2>50 мм рт.ст.) и гипоксемия:
– хронические обструктивные заболевания легких;
– ожирение (синдром Пиквика);
– нервномышечные заболевания грудной клетки (миастения и др.);
– передозировка наркотических препаратов
Слайд 43СИНДРОМ ХРОНИЧЕСКОГО ЛЕГОЧНОГО СЕРДЦА
Определение: сердечная недостаточность вследствие болезни легких
Причины:
– ХОБЛ (самая
– заболевания сосудов легких
(рецидивирующая тромбоэмбо-
лия, васкулиты);
– синдром обструктивного апноэ во
сне;
– пневмокониозы;
– болезнь Хаммена-Рича;
– патология грудной клетки
(кифосколиоз);
– шистосоматоз, филяриоз;
– идиопатическая ЛГ
Диагностические критерии:
1. Симптомы основного заболевания.
2. Симптомы легочной гипертензии.
3. Сердечный толчок, эпигастральная пульсация, смещение границы относительной тупости сердца вправо, цианоз.
4. ЭКГ – признаки перегрузки правых отделов сердца (отклонение электрической оси вправо,
высокий RV1–V3, глубокие SV5,V6, Р-pulmonale), снижение вольтажа комплекса QRS.
5. ЭхоКГ – расширение правого желудочка и повышенное систолическое давление в нем
при нормальной функции левого.
6. Рентгенография – увеличение правого желудочка и легочной артерии.
Слайд 44ЛЕГОЧНАЯ ГИПЕРТОНИЯ
Причины
Легочные
– идиопатическая ЛГ (старое
название – первичная ЛГ)
– вторичная ЛГ (хронические
легочные
Причины
Внелегочные
Митральный стеноз;
Синдром обструктивного апноэ во сне;
Рецидивирующая тромбоэмболия легочной артерии;
Левожелудочковая недостаточность;
Врожденные пороки сердца (ДМПП, ДМЖП);
Цирроз печени с портальной гипертензией;
Венокклюзивная болезнь легких;
Аутоиммунные болезни
Слайд 45ЛЕГОЧНАЯ ГИПЕРТОНИЯ
Диагностические критерии
– повышение систолического давления в легочной артерии более 30
– одышка;
– аускультация – акцент II тона на легочной артерии;
– на рентгенограмме – расширение легочной артерии;
– на ЭКГ – Р-pulmonale (зубец Р>2,5 мм II, III, aVF, V1), признаки перегрузки и гипертро-
фии правого желудочка;
– при ЭхоКГ – расширение полостей правых отделов сердца, недостаточность трикуспидаль-
ного клапана, повышение систолического давления в легочной артерии более 30 мм рт.ст.
– катетеризация правых отделов сердца