- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Заболевание пневмония презентация
Содержание
- 1. Заболевание пневмония
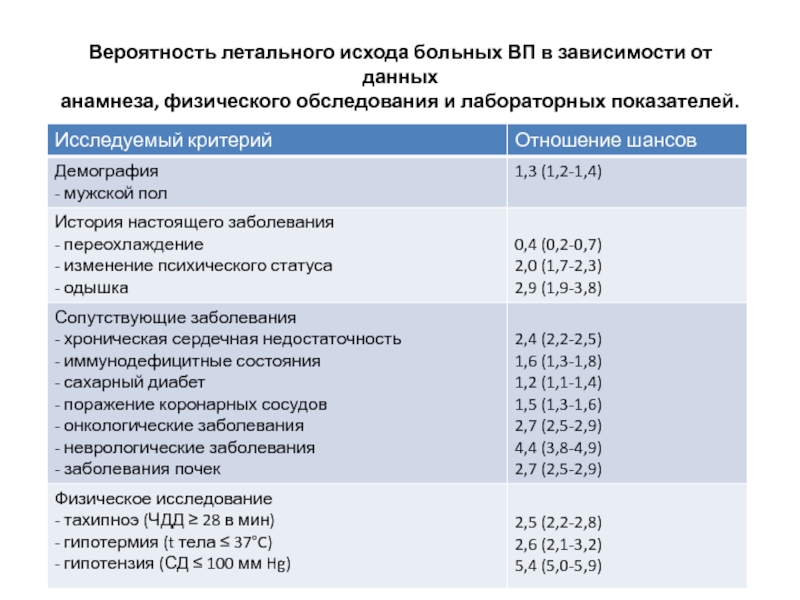
- 2. Вероятность летального исхода больных ВП в
- 3. Вероятность летального исхода больных ВП в зависимости
- 4. Определение Пневмония - острое инфекционное заболевание, преимущественно
- 5. Классификация пневмоний 1. Этиологические варианты пневмоний: бактериальные,
- 6. Классификация пневмоний Внебольничная (приобретенная вне лечебного учреждения)
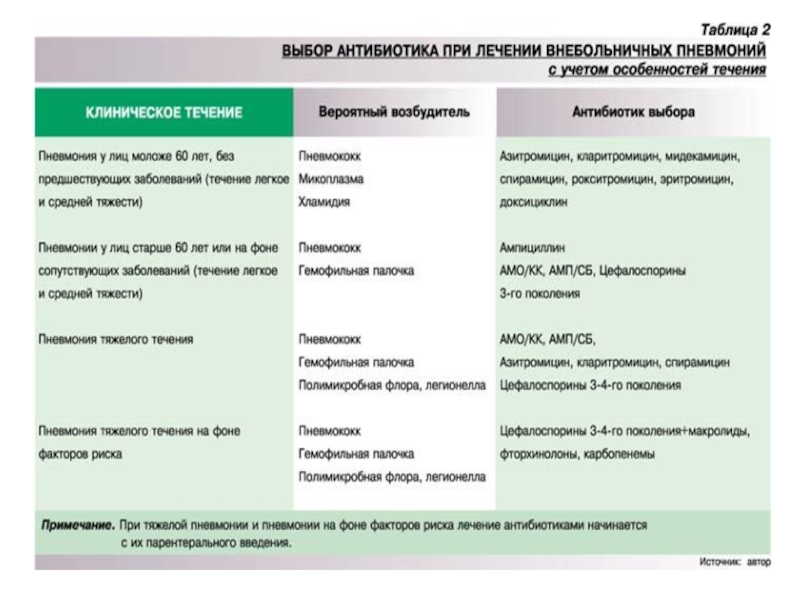
- 7. Внебольничная пневмония У лиц моложе 60
- 8. Острое заболевание, возникшее во внебольничных условиях -
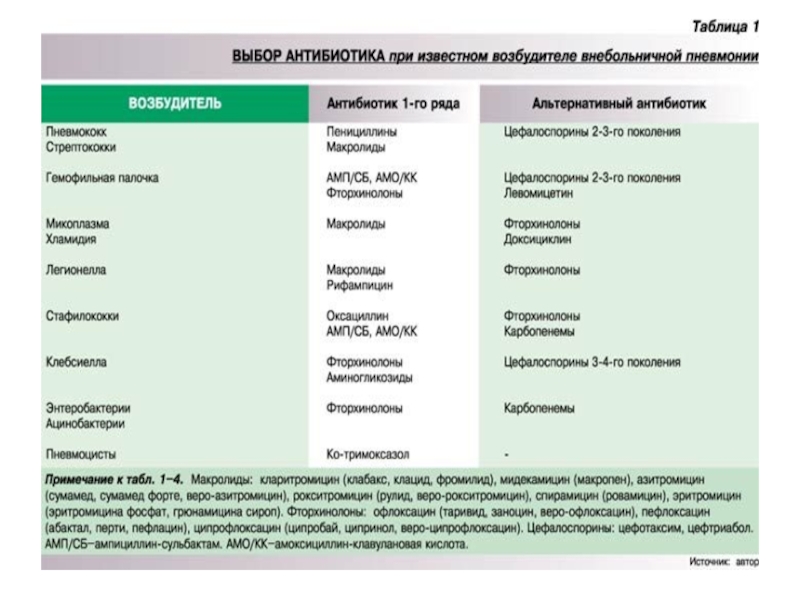
- 9. Внебольничные пневмонии Streptococcus pneumoniae - грамположительные кокки,
- 10. Внебольничные пневмонии Escherichia coli, Klebsiella pneumoniae (крайне
- 11. Внебольничные пневмонии Mycoplasma pneumoniae - микроорганизм, лишенный
- 12. Возбудители пневмоний при иммунодефиците Цитомегаловирусная инфекция Pneumocystis
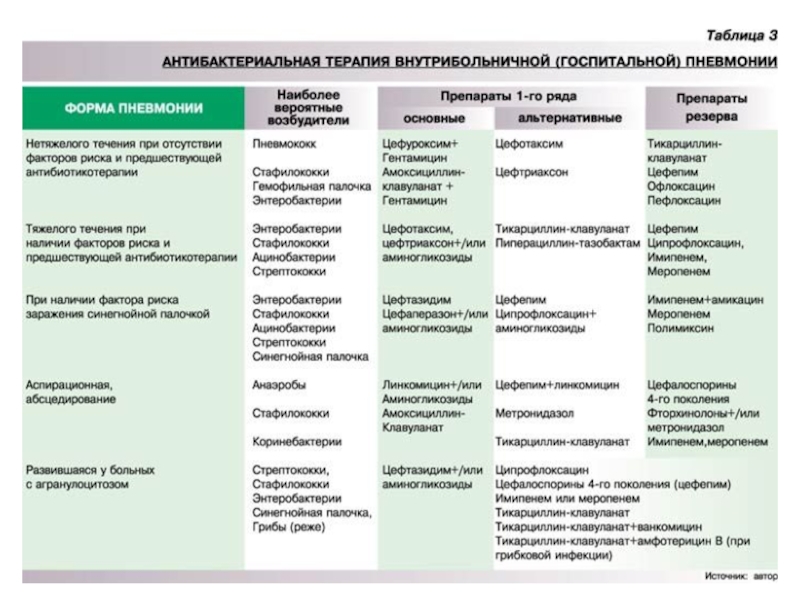
- 13. Возбудители госпитальных пневмоний Ранние ВАП, возникшие у
- 14. Возбудители аспирационных пневмоний Неклостридиальные облигатные анаэробы в
- 15. Сопутствующие заболевания/факторы риска (возбудители ВП)
- 16. Патогенез пневмоний Вирулентность микроорганизмов Нарушение механизмов защиты
- 17. Патогенетические механизмы развития пневмоний Аспирация секреции
- 18. Клиника 5 признаков «золотого стандарта»: Острое начало
- 19. Вероятность диагностики ВП по данным анамнеза и физического обследования [Metlay J.P., Fine M.J., 2003]
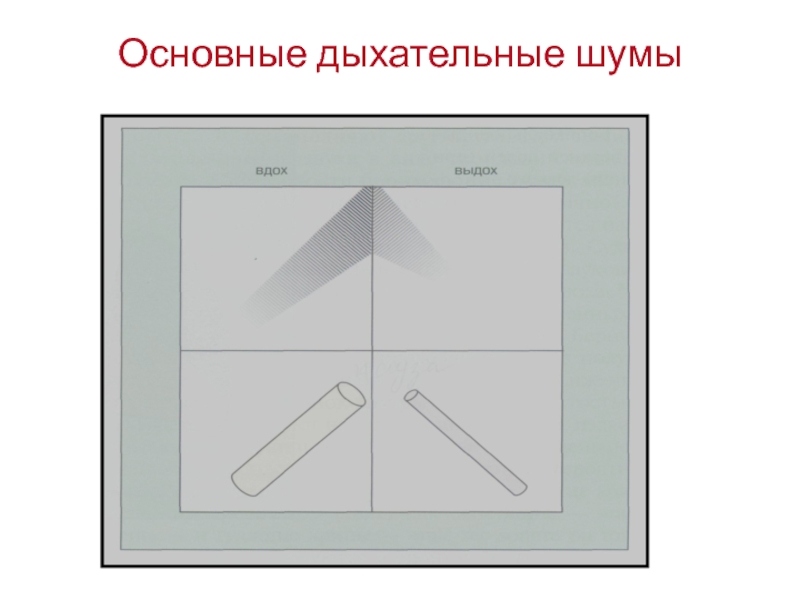
- 21. Основные дыхательные шумы
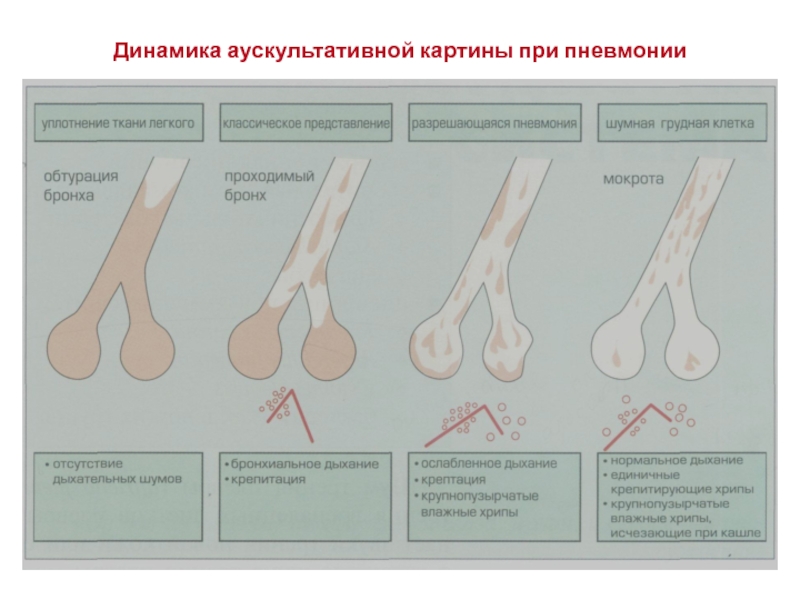
- 22. Динамика аускультативной картины при пневмонии
- 23. Диагностический минимум обследования. Рентгенография грудной клетки в
- 24. Критерии тяжелого течения ВП Клинические Острая дыхательная
- 25. Использование шкалы CRB-65 для выбора места лечения
- 26. Наиболее распространенные ошибки антибактериальной терапии ВП у взрослых Назначение Комментарий
- 27. Антибактериальная терапия пневмоний у пациентов в возрасте
- 28. Пневмонии у пациентов старше 60 лет и/или
- 29. Альтернативные препараты Респираторные фторхинолоны:
- 30. Клинически тяжелые пневмонии независимо от возраста
- 31. Пневмококовая пневмония Лечение: 1) Бензилпенициллин:
- 32. Ранние ВАП, возникшие у больных в ОИТР
- 33. Поздние ВАП, развившиеся у больных в
- 34. Пневмонии, развившиеся на фоне нейтропении
- 35. Рекомендации по эмпирической антимикробной терапии ТВП
- 36. Аспирационные пневмонии Базисная терапия определяется
- 37. Оценка состояния пациента Общий анализ крови: при
- 38. Критерии достаточности антибактериальной терапии Температура <
- 42. Продолжительность антибактериальной терапии При неосложненной внебольничной пневмонии
- 43. Клинические признаки и состояния, не являющиеся показанием для продолжения антибактериальной терапии.
- 44. Симптоматическая терапия Противокашлевые средства: Наркотические
- 45. Осложнения 1. Лёгочные
- 46. Дифференциальная диагностика При длительно сохраняющейся клинической, лабораторной
- 47. С целью специфической профилактики инвазивных пневмококковых инфекций,
Слайд 1ПНЕВMОНИИ
Кафедра факультетской терапии педиатрического факультета РГМУ
Доцент кафедры,
кандидат медицинских наук
Андреева
Слайд 2 Вероятность летального исхода больных ВП в зависимости от данных анамнеза, физического обследования
Слайд 3Вероятность летального исхода больных ВП в зависимости от данных анамнеза, физического обследования
Слайд 4Определение
Пневмония - острое инфекционное заболевание, преимущественно бактериальной этиологии, характеризующееся очаговым поражением
Слайд 5Классификация пневмоний
1. Этиологические варианты пневмоний: бактериальные, микоплазменные, вирусные и прочие (
2. Клинико-эпидемиологические варианты пневмоний(в зависимости от условий возникновения)
2.1 Внегоспитальная пневмония
2.2 Госпитальная пневмония
2.3 Аспирационная пневмония
2.4 Атипичные пневмонии
2.5 Пневмонии на фоне нейтропении
2.6 Пневмонии у лиц с иммунодефицитными состояниями
3. Локализация и протяженность пневмонии
4. Степень тяжести пневмонии
5. Осложнения (легочные и внелегочные)
6. Фаза заболевания (разгар, разрешение,реконвалесценция,затяжное течение.
Слайд 6Классификация пневмоний
Внебольничная (приобретенная вне лечебного учреждения) пневмония (синонимы: домашняя, амбулаторная).
Госпитальная
Аспирационная пневмония.
Пневмония у лиц с тяжелыми дефектами иммунитета (врожденный иммунодефицит, ВИЧ-инфекция, ятрогенная иммуносупрессия).
Слайд 7Внебольничная пневмония
У лиц моложе 60 лет, без сопутствующих заболеваний, нетяжелая.
У лиц старше 60 лет, с сопутствующими заболеваниями, нетяжелая.
Тяжелая пневмония, независимо от возраста.
Слайд 8 Острое заболевание, возникшее во внебольничных условиях - то есть вне стационара
Внебольничная пневмония
Слайд 9Внебольничные пневмонии
Streptococcus pneumoniae - грамположительные кокки, самые частые возбудители пневмонии во
Haemophilus influenzae - грамотрицательные палочки, ответственные за развитие пневмонии у 5-18% взрослых, чаще у курильщиков и больных хроническим обструктивным бронхитом (в этиологии пневмоний главную роль играют бескапсульные, серологически не типируемые штаммы, штаммы H. influenzae серотипа ( вызывают генерализованные инфекции - менингит);
Moraxella (Branhamella) catarrhalis - грамотрицательные коккобациллы, неактуальный возбудитель пневмонии (у 1-2% больных), имеет этиологическое значение, как правило, у больных с сопутствующим хроническим обструктивным бронхитом.
Слайд 10Внебольничные пневмонии
Escherichia coli, Klebsiella pneumoniae (крайне редко другие представители семейства Enterobacteriaceae)
Staphylococcus aureus - неактуальный возбудитель (менее 5% случаев), как правило, у больных с известными факторами риска (пожилой возраст, наркомания, хронический гемодиализ, переносимый грипп).
Legionella - грамотрицательные палочки, являющиеся облигатными патогенами. Legionella spp.(прежде всего Legionella pneumophila) - нечастый возбудитель внебольничной пневмонии (2-10%); однако легионеллезная пневмония занимает второе место (после пневмококковой) по частоте смертельных исходов заболевания.
Слайд 11Внебольничные пневмонии
Mycoplasma pneumoniae - микроорганизм, лишенный внешней мембраны, что обусловливает его
Chlamydia pneumoniae - микроорганизм, являющийся исключительно внутриклеточным паразитом, близким по строению к грамотрицательным бактериям; вызывает пневмонию в 2-8% случаев, как правило, нетяжелого течения. В последнее время накапливаются данные о частом выделении этого микроорганизма в ассоциации с другими “легочными” патогенами
Слайд 12Возбудители пневмоний при иммунодефиците
Цитомегаловирусная инфекция
Pneumocystis carini
Патогенные грибы и микобактерии туберкулеза наряду
Слайд 13Возбудители госпитальных пневмоний
Ранние ВАП, возникшие у больных в ОИТР Пневмонии, развившиеся
S.pneumoniae,
Enterobacteriaceae, H. influenzae, Реже - Pseudomonas spp., S. aureus
Поздние ВАП, развившиеся у больных в ОИТР и пневмонии, возникшие у больных в отделениях общего профиля при наличии факторов риска:
Enterobacteriaceae, Pseudomonas spp., Staphylococcus aureus, Enterococcus spp.
Слайд 14Возбудители аспирационных пневмоний
Неклостридиальные облигатные анаэробы в «чистом виде» или в сочетании
Слайд 16Патогенез пневмоний
Вирулентность микроорганизмов
Нарушение механизмов защиты в бронхах (механизмов «самоочищения») мукоцилиарный клиренс.
Снижение фагоцитарной активности альвеолярных макрофагов.
Нарушение секреции лизоцима.иммуноглобулинов и др.
Слайд 17Патогенетические механизмы развития
пневмоний
Аспирация секреции ротоглотки.
Вдыхание аэрозоля, содержащего микроорганизмы.
Гематогенное распространение микроорганизмов
Непосредственное распространение инфекции из соседних пораженных органов (абсцесс печени).
Слайд 18Клиника
5 признаков «золотого стандарта»:
Острое начало заболевания, сопровождающееся лихорадкой.
Кашель со слизисто-гнойной мокротой
Тупой перкуторный звук и характерные аускультативные данные.
Лейкоцитоз (редко лейкопения) с нейтрофильным сдвигом.
Инфильтрация при рентгеновском исследовании. Этот стандарт может быть дополнен бактериоскопией с окраской по Граму и посевом мокроты.
Слайд 19Вероятность диагностики ВП по данным анамнеза и физического обследования [Metlay J.P., Fine
Слайд 20
Варьирует в зависимости от этиологического фактора и патоморфологических признаков:
«Ржавая» при крупозной пневмонии.
Кровянисто-тягучая при пневмонии, вызванной клебсиелой.
Гнойно-кровянистая при пневмониях стафилококкового или стрептококкового генеза.
Скудная, слизисто-гнойная в сочетании с упорным приступообразным кашлем и чувством «саднения» в горле при микоплазменных пневмониях.
Слайд 23Диагностический минимум обследования.
Рентгенография грудной клетки в двух проекциях;
Общий анализ крови;
Биохимический анализ
Микробиологическая диагностика:
микроскопия мазка, окрашенного по Граму
культуральное исследование мокроты для выделения возбудителя и оценки его чувствительности к антибиотикам
исследование гемокультуры (оптимально проводить забор двух проб венозной крови из разных вен).
Слайд 24Критерии тяжелого течения ВП
Клинические
Острая дыхательная недостаточность:
- ЧДД > 30 в мин
-
Гипотензия
- систолическое АД < 90 мм рт. ст.
- диагностилическое АД < 60 мм рт. ст.
Двух – или многодолевое поражение
Нарушение сознания
Внелегочный очаг инфекции (менингит, перикардит и др.)
Лабораторные
Лейкопения (< 4 x 10 9/л )
Гипоксемия
SaO2 < 90%
PO2 < 60 мм рт. ст.
Гемоглобин < 100 г/л
Гематокрит < 30%
Острая почечная недостаточность (анурия, креатинин крови > 176,7 мкмоль/л, азот мочевины > 7,0 ммоль/л)
При наличии хотя бы одного критерия ВП расценивается как тяжелая
Слайд 25Использование шкалы CRB-65 для выбора места лечения при ВП [Lim W.S. e.a.
Слайд 26Наиболее распространенные ошибки антибактериальной терапии ВП у взрослых
Назначение
Комментарий
Слайд 27Антибактериальная терапия пневмоний у пациентов в возрасте до 60 лет без
Антибиотики для перорального применения:
1. Амоксициклин 500мг 3 раза в сутки внутрь.
2. Амоксициллин/клавуланат (амоксиклав) 625 мг 3 раза в сутки внутрь. Амоксициллин/клавуланат 875/125 мг два раза в сутки
3. Макролидные антибиотики:
Кларитромицин 500 мг 2 раза в сутки внутрь.
Спирамицин 3 млн. МЕ 2 раза в сутки внутрь.
Азитромицин (суммамед) 500 мг внутрь в первые сутки, затем 250 мг 1 раз в сутки 4 суток.
Эритромицин 500 мг 4 раза в сутки.
Альтернативные препараты:
Респираторные фторхинолоны:
Левофлоксацин (таваник) 500 мг 1 раз в день.
Моксифлоксацин (авелокс) 400 мг 1 раз в день.
Гемифлоксацин 320 мг 1 раз в день.
Доксициклин.
Слайд 28Пневмонии у пациентов старше 60 лет и/или
с сопутствующими заболеваниями
Бензилпенициллин в/в, в/м 1-2 млн 6 р/сут
Ампициллин в/в, в/м 1-2г 4 р/сут
Амоксициллин/клавуланат в/в 1.2 г 3-4 р/сут
Цефуроксим в/в, в/м 0,75 – 1 г 3 р/сут
Цефотаксим в/в, в/м 1-2 г 3 р/сут.
Цефтриаксон в/в, в/м 1-2 г 1р/сут.
+ макролиды внутрь
Слайд 29Альтернативные препараты
Респираторные фторхинолоны:
-Левофлоксацин (таваник) в/в 500 мг 1
- Моксифлоксацин (авелокс) в/в 400 мг 1 раз в день.
- Азитромицин в/в капельно 0,5 г 1 раз в сутки.
Слайд 30Клинически тяжелые пневмонии независимо
от возраста больных
Цефалоспорины III поколения для
Альтернативные препараты: фторхинолоны для парентерального введения и их комбинация с цефалоспоринами третьего поколения.
Слайд 31Пневмококовая пневмония
Лечение:
1) Бензилпенициллин: по 1-3 млн. ед внутримышечно или внутривенно
2) Амоксицилин: внутрь по 0,5 -1,0 г. 3 раза в сутки.
3) Макролиды: азитромицин-суммамед 0,5 г. внутривенно капельно1 раз в день или 0,5 внутрь первые сутки, затем по 0,25 внутрь 1 раз в сутки.
4) Линкозамиды:- линкомицин по 0,6 -1.2 г внутривенно капельно 2 раза в сутки или внутрь по 0,5г 3 раза в сутки.
5) Цефалоспорины: 3-4 поколения цефотаксим, цефтриаксон 1-2г внутривенно
6) Гликопептоды: ванкомицин 0,5 внутривенно капелино каждые 6 часов.
Слайд 32Ранние ВАП, возникшие у больных в ОИТР и пневмонии, развившиеся в
Цефалоспорины III поколения для парентерального введения.
При тяжелых инфекциях использовать максимальные дозы цефотаксима или цефтриаксона
Слайд 33Поздние ВАП, развившиеся у больных в ОИТР и пневмонии, возникшие у
Карбапенемы; Антипсевдомонадные цефалоспорины III-IV поколений + аминогликозиды; Антипсевдомонадные пенициллины (в т.ч. защищенные) + аминогликозиды; Азтреонам + аминогликозиды; Фторхинолоны; Гликопептиды
Слайд 34Пневмонии, развившиеся на фоне
нейтропении
Карбапенемы; Антипсевдомонадные цефалоспорины III-IV поколений +
Слайд 35Рекомендации по эмпирической антимикробной терапии ТВП
Пациенты без факторов риска инфицирования P.
цефтриаксон, цефотаксим, амоксициллин/клавуланат, ампицилин/ сульбактам, цефепим, цефтаролин,
эртапенем внутривенно+азитромицин или кларитромицин внутривенно
или
моксифлоксацин, левофлоксацин внутривенно + цефтриаксон, цефотаксим внутривенно
Пациенты с факторами риска инфицирования P.aeruginosa (i):
пиперациллин/тазобактам, цефепим, меропенем, имипенем/циластатин внутривенно + ципрофлоксацин левофлоксацин (ii) внутривенно
или
пиперациллин/тазобактам, цефепим, меропенем, имипенем/циластатин внутривенно + аминогликозид I-III поколения (iii) внутривенно + азитромицин или кларитромицин внутривенно
или
пиперациллин/тазобактам, цефепим, меропенем, имипенем/циластатин внутривенно + аминогликозид I-III поколения (iii) внутривенно + моксифлоксацин или левофлоксацин внутривенно
Пациенты с подтвержденной/предполагаемой аспирацией:
амоксициллин/клавуланат, ампицилин/сульбактам, пиперациллин/ тазобактам, эртапенем, меропенем,
имипенем/ циластатин внутривенно
или
цефтриаксон, цефотаксим внутривенно + клиндамицин или метронидазол внутривенно
При наличии показаний всем пациентам дополнительно к АБТ могут назначаться оселтамивир (iv) внутрь или занамивир ингаляционно
Примечание: (i) длительная терапия сГКС в фармакодинамических дозах, муковисцидоз, вторичные бронхоэктазы, недавний прием системных АМП, (ii) левофлоксацин назначается в дозе 500 мг в сутки, (iii) могут использоваться гентамицин, амикацин, тобрамицин, выбор препарата зависит от региональных /локальных данных чувствительности P.aeruginosa, (iv) у пациентов, нуждающихся в ИВЛ, при наличии бронхообструктивных заболеваний предпочтение следует отдавать оселтамивиру.
Слайд 36Аспирационные пневмонии
Базисная терапия определяется характером пневмонии (внебольничная или госпитальная) с
Слайд 37Оценка состояния пациента
Общий анализ крови: при поступлении, на 2-3 день и
Биохимический анализ крови (АЛТ, АСТ, креатинин, мочевина): при поступлении и через 1 неделю при наличии изменений в первом исследовании или клиническом ухудшении;
Исследование газов артериальной крови (при тяжелом течении): ежедневно до нормализации показателей ;
Рентгенография органов грудной клетки: при поступлении и через 2-3 недели после начала лечения; при ухудшении состояния – в более ранние сроки.
Слайд 38Критерии достаточности
антибактериальной терапии
Температура < 37,5 °C
Отсутствие интоксикации
Отсутствие дыхательной недостаточности (частота
Отсутствие гнойной мокроты
Количество лейкоцитов в крови < 10 x 10 9/л, нейтрофилов < 80%, юных форм < 6%
Отсутствие отрицательных динамики на рентгенограмме.
Слайд 42Продолжительность антибактериальной
терапии
При неосложненной внебольничной пневмонии в течении 2-3 дней после нормализации
Микоплазма, хламидия 14-21 день.
Легионелла, певмоциста-21 день.
Слайд 43Клинические признаки и состояния, не являющиеся показанием для
продолжения антибактериальной терапии.
Слайд 44Симптоматическая терапия
Противокашлевые средства:
Наркотические противокашлевые средства центрального действия:
- кодеина фосфат
- метилморфин (кодеин) о,015 2-3 раза в день
- кодтерпин
- таблетки от кашля (кодеин,натрия гирокарбонат,корень солодки,трава термопсиса).
- этилморфин по 0,01г 2-3 раза в день.
Ненаркотические противокашлевые средства центального действия.
Либексин по 0.1 г 3-4 раза в день
Тусупрекс по 0,01г 3 раза вдень
Бутамират (синекод). Сироп по 30 мл 2-3 раза в день.
Жаропонижающие и болеутоляющие.
Слайд 45Осложнения
1. Лёгочные
нагноительные (абсцесс и гангрена легких)
эмпиема плевры,
отек легких, дистресс – синдром,
бронхообструктивный синдром, пневмоторакс.
2. Внелёгочные
Острая сосудистая недостаточность
Острое легочное сердце
Инфекционно-токсический шок
Инфекционно-аллергический миокардит
Бактериальный эндокардит
Гнойный перикардит и миадестенит
Энцефалит и менингоэнцефалит
Вторичный гнойный менингит
Инфекционно-токсическое поражение печени, почек, суставов, слюнных желе з, гепатит, гломерулонефрит
Интоксикационные психозы, ДВС-синдром.
Слайд 46Дифференциальная диагностика
При длительно сохраняющейся клинической, лабораторной и рентгенологической симптоматике пневмонии необходимо
1.локальная бронхиальная обструкция. 2.рецидивирующая тромбоэмболия легких, 3.застойная сердечная недостаточность, 4.медикаментозная лихорадка, другие.
Слайд 47 С целью специфической профилактики
инвазивных пневмококковых инфекций,
в том числе и пневмококковой
бактериемией применяют 23-валентную неконъюгированную вакцину, содержащую
очищенные капсулярные полисахаридные антигены 23 серотипов S. pneumoniae.
(категория доказательств А).

















![Вероятность диагностики ВП по данным анамнеза и физического обследования [Metlay J.P., Fine M.J., 2003]](/img/tmb/5/421160/3a01f45ef78e20c920a2464e76722a7c-800x.jpg)



![Использование шкалы CRB-65 для выбора места лечения при ВП [Lim W.S. e.a. Thorax 2003; 58: 377-382]](/img/tmb/5/421160/76e27f4751432c41cc1f21cd40256f2e-800x.jpg)