- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Визуальная диагностика поджелудочной железы презентация
Содержание
- 1. Визуальная диагностика поджелудочной железы
- 2. Анатомия На обычных рентгенограммах поджелудочная железа
- 7. На железы при ультразвуковом исследовании –выявляется лишь
- 8. спереди и нижней полой веной, брюшной аортой,
- 9. При КТ изображение поджелудочной железы появляется на
- 10. Поперечный размер тела железы не превышает в
- 11. Демонстративную картину сети протоков поджелудочной железы получают
- 12. Канюлируют большой дуоденальный сосочек и под рентгенотелевизионным контролем вливают водорастворимое контрастное вещество.
- 13. При общем устье панкреатического и желчного протоков
- 14. По панкреатохолангиограммам можно судить о: положении,
- 15. УЗИ поджелудочной железы Эхографию поджелудочной железы
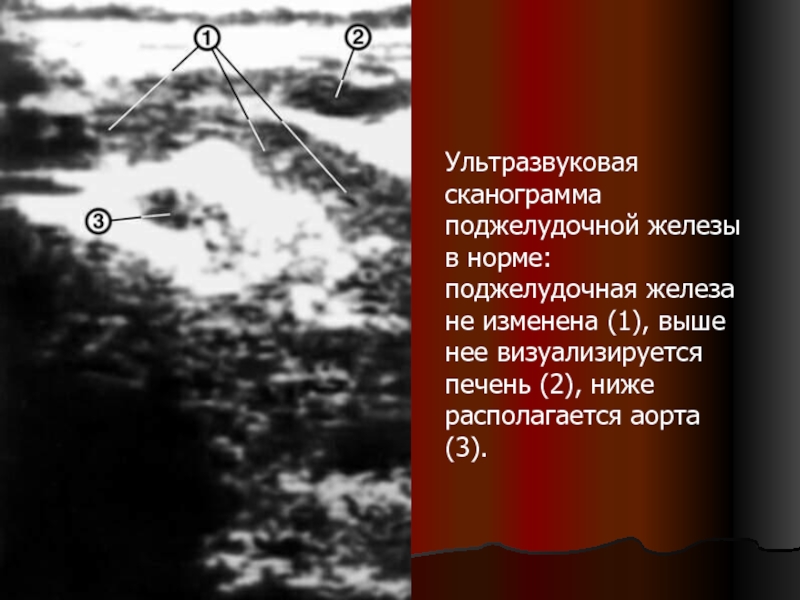
- 24. Ультразвуковая сканограмма поджелудочной железы в норме: поджелудочная
- 27. Показания наличие клинических или лабораторных данных, указывающих
- 28. В некоторых случаях для лучшей визуализации железы
- 29. Острый панкреатит При острых п анк р
- 31. При остром панкреатите резко увеличивается концентрация трипсина
- 32. При остром панкреатите, сопровождающемся воспалением и отеком
- 33. 3. вздутие участков толстой кишки с нечеткими
- 34. 6.темнение верхнего этажа брюшной полости и нечеткость
- 35. Компьютерные томограммы также демонстрируют увеличение железы.
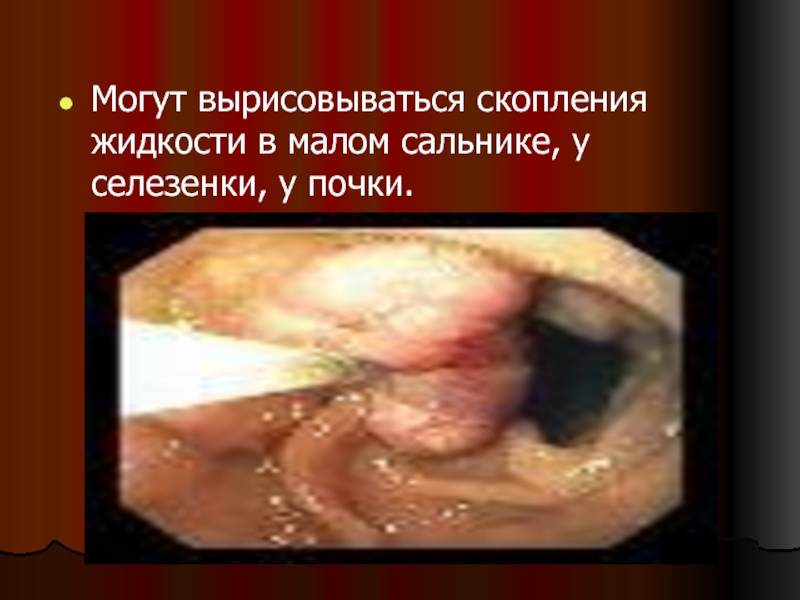
- 37. Могут вырисовываться скопления жидкости в малом сальнике, у селезенки, у почки.
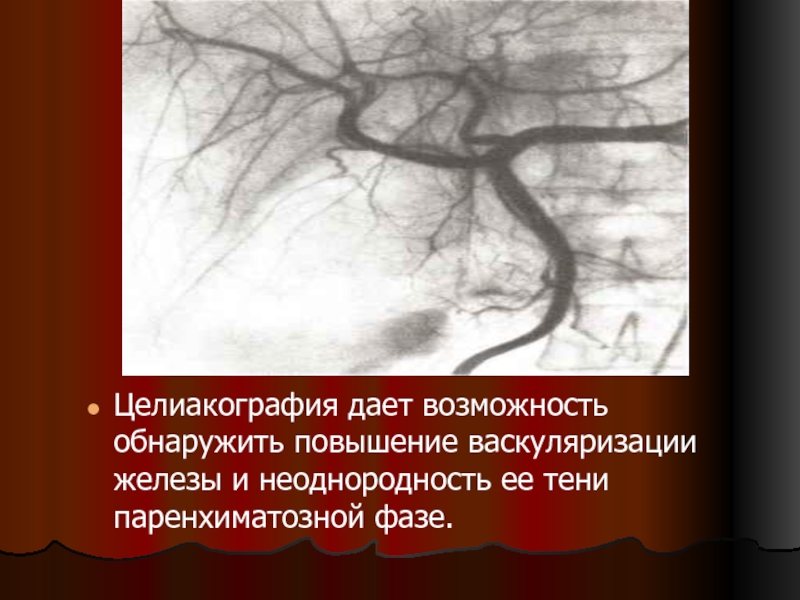
- 38. Целиакография дает возможность обнаружить повышение васкуляризации железы и неоднородность ее тени паренхиматозной фазе.
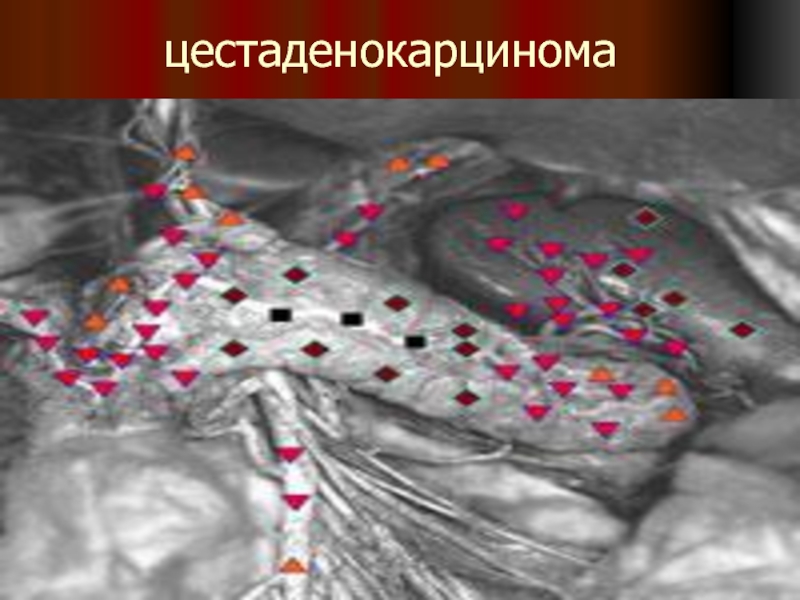
- 45. цестаденокарцинома
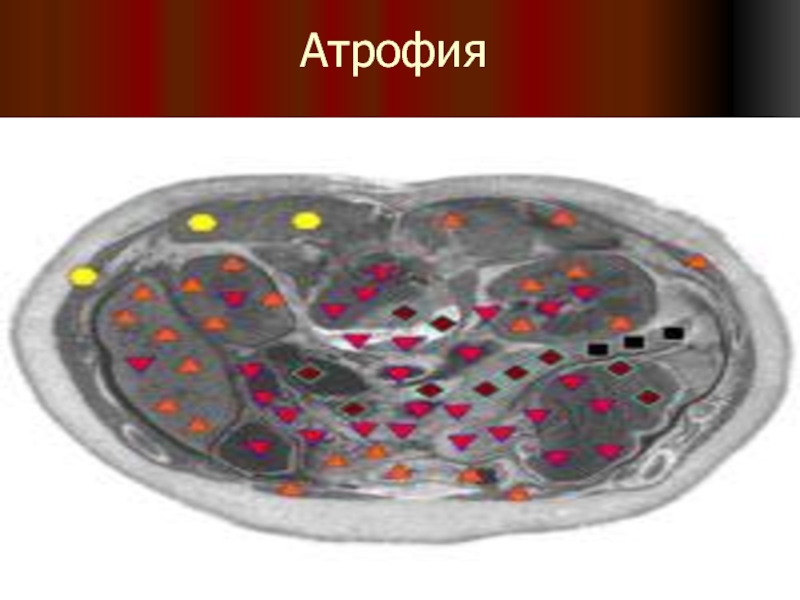
- 46. Атрофия
- 47. Рентгенодиагностика: Обычное рентгенологическое исследование органов брюшной полости,
- 51. Исключение составляют случаи обызвествления органа, что хорошо
- 52. Представляет интерес несколько косвенных рентгенологических признаков, выявляемых
- 53. Диагностическое значение имеют следующие рентгенологические признаки:
- 54. 4. увеличение размеров большого сосочка двенадцатиперстной кишки;
- 56. На сонограмме Железа может быть увеличенной или
- 57. На компьютерных томограммах поджелудочная железа увеличена, а
- 58. Хронический панкреатит основными его ультразвуковыми признаками признаются
- 59. Хронический панкреатит сопровождается появлением неспецифических рентгенологических признаков,
- 60. В норме при проведении этого исследования стенка
- 61. Рак поджелудочной железы
- 64. Согласно Международной гистологической классификации опухолей поджелудочной железы
- 65. Опухоли кроветворной и лимфоидной тканей Метастатические опухоли
- 67. Рентгенологическая диагностика рака поджелудочной железы: Рентгеноскопия (графия)
- 68. обусловленные сдавлением или прорастанием их опухолью поджелудочной
- 70. Релаксационная дуоденография. С помощью этого метода при
- 71. Ирригоскопия (графия). Позволяет выявить сдавление поперечно-ободочной кишки, дефект наполнения, обусловленный прорастающей опухолью.
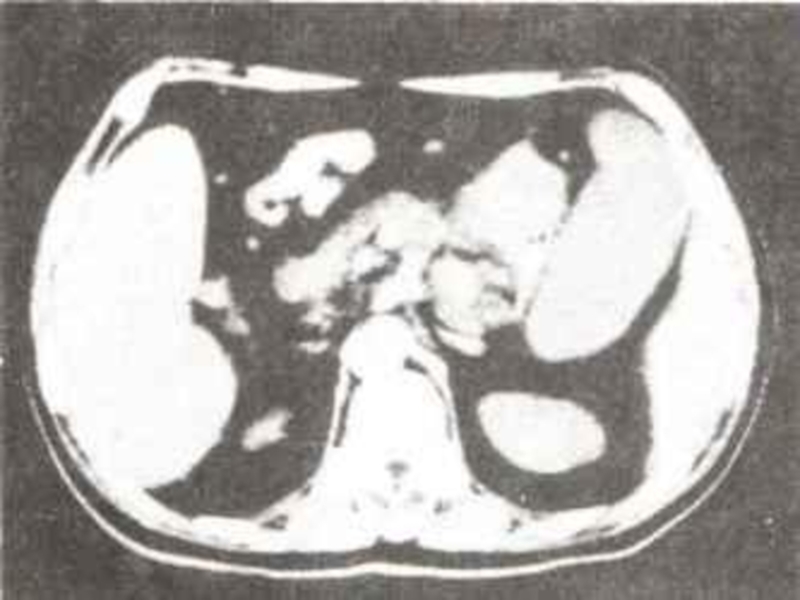
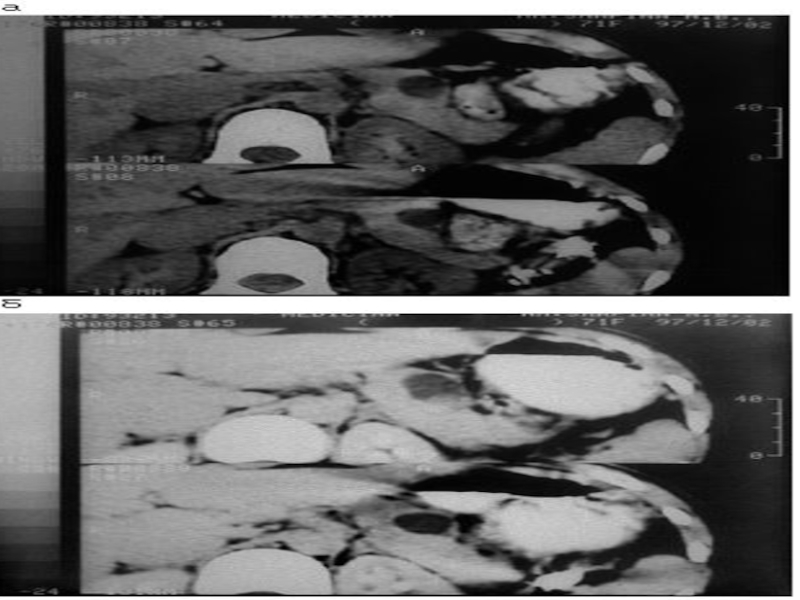
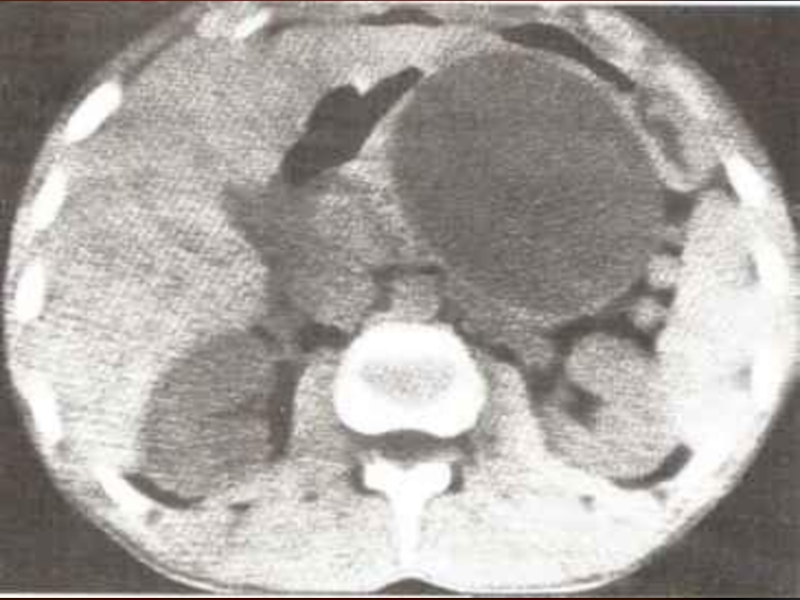
- 72. Компьютерная томография. На основании данного, дополнительного, метода
- 73. Примерно у 90% больных компьютерная томография выявляет
- 75. Ультразвуковое исследование. При раке поджелудочной железы на
- 76. Определяются симптомы билиарной гипертензии – расширение внутрипеченочных и общего желчного протоков, увеличение желчного пузыря.
- 77. Рентгеноэндоскопическая диагностика проводится с использованием метода эндоскопической
- 78. равномерное сужение протока железы или полная его
- 79. Рентгенохирургическая диагностика Чрескожная чреспеченочная холангиография (ЧЧХГ). Антеградное
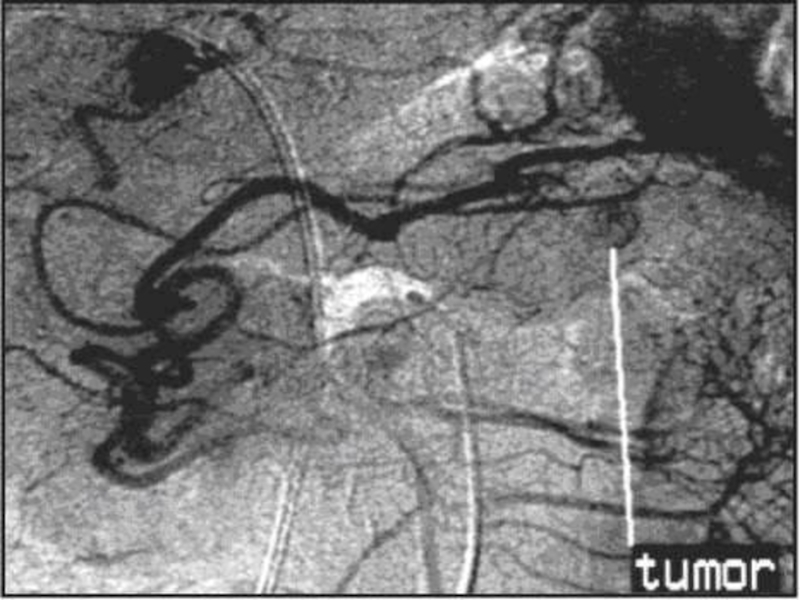
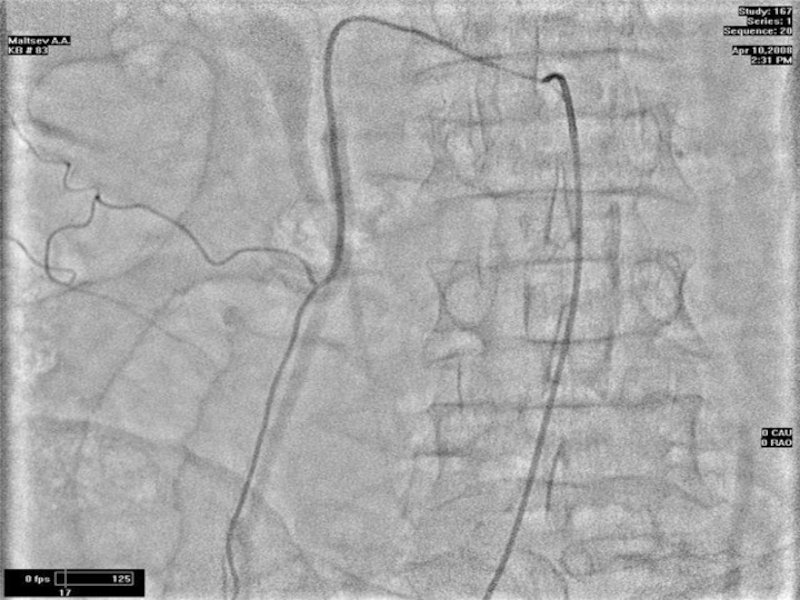
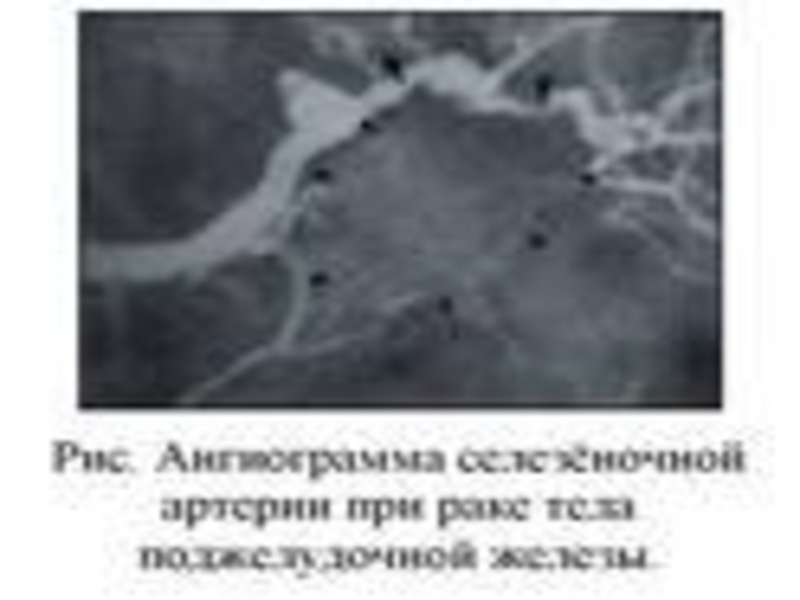
- 80. Ангиография (спленопортография, целиакография, мезентерикография) – позволяет установить
- 81. возникновение «опухолевидных» сосудов, неравномерное контрастирование в паренхиматозной фазе.
- 87. Радионуклидное исследование. Панкреатосцинтиграфия с применением селенметионина (75Sе-метионина)
- 88. С помощью 131I-бенгальского розового диагностируется обтурация общего
- 89. централизация радиоактивности над воротами печени и желчным
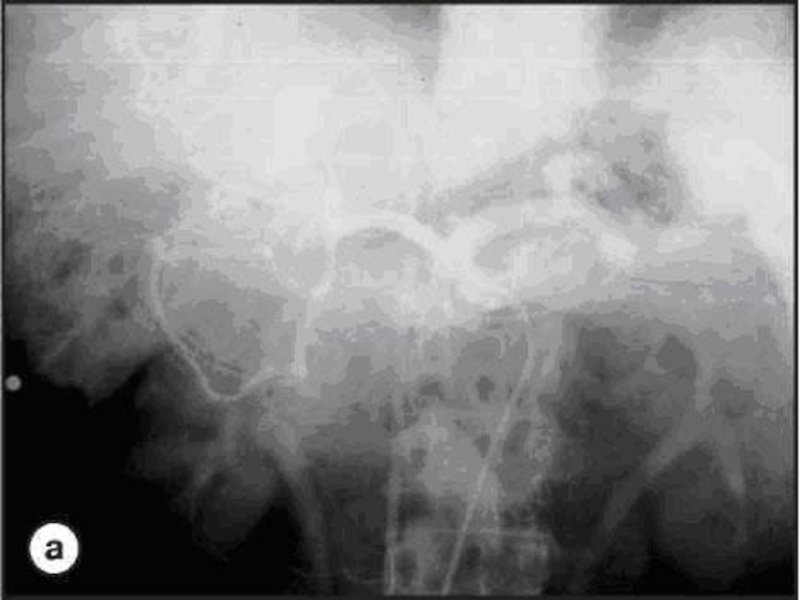
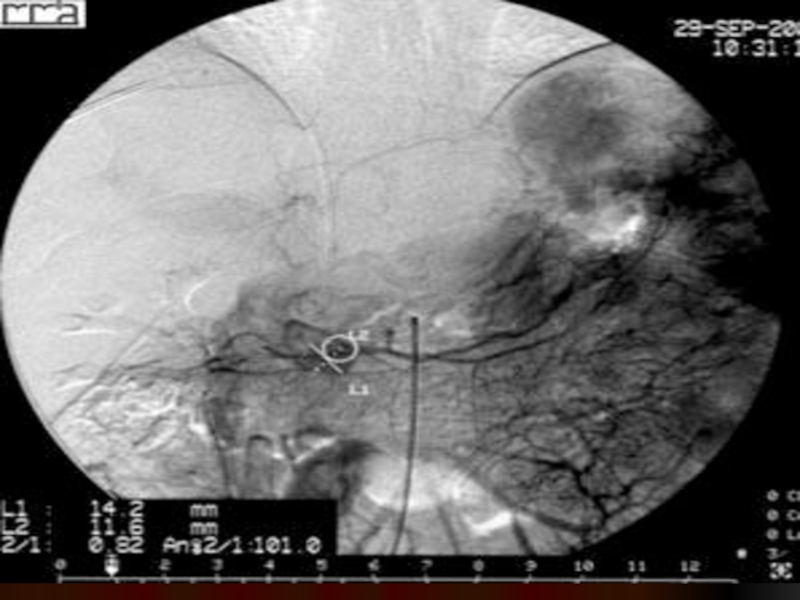
- 90. Эндоскопическая ретроградная панкреатохолангиография
- 91. Основными показаниями к дуоденоскопии и ЭРПХГ являются:
- 92. • опухоль или подозрение на опухоль большого
- 93. Противопоказания к проведению дуоденоскопии и ЭРПХГ Выделяют
- 94. • кисты поджелудочной железы, осложненные перфорацией, кровотечением,
- 95. 2. Относительные противопоказания • тяжелые сопутствующие заболевания
- 96. Методика и техника проведения дуоденоскопии и ЭРПХГ
- 97. Дистальный конец катетера без усилий вводится в
- 98. При контрастировании только панкреатического протока объем контрастного
- 99. При заполнении внепеченочных желчных протоков количество контрастного
- 100. Рентгеноэндоскопическая диагностика рака поджелудочной железы При
- 101. При локализации опухоли в теле поджелудочной железы
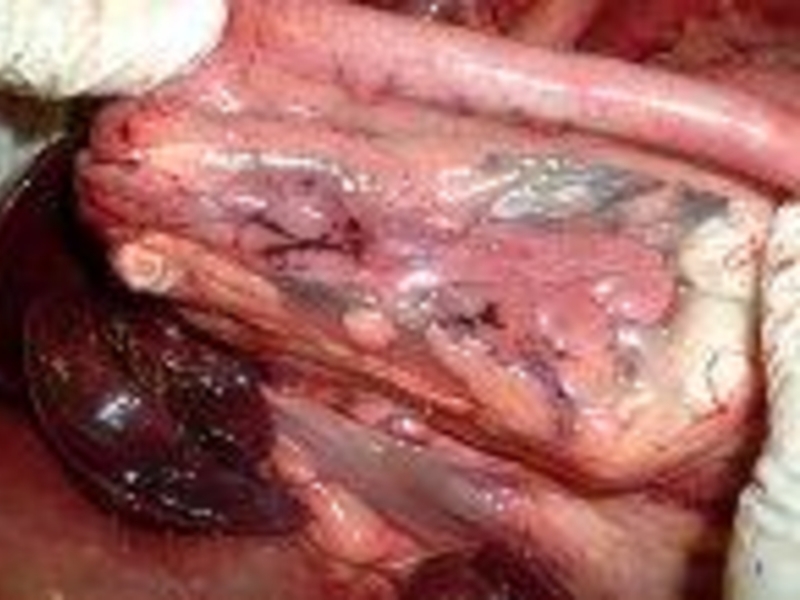
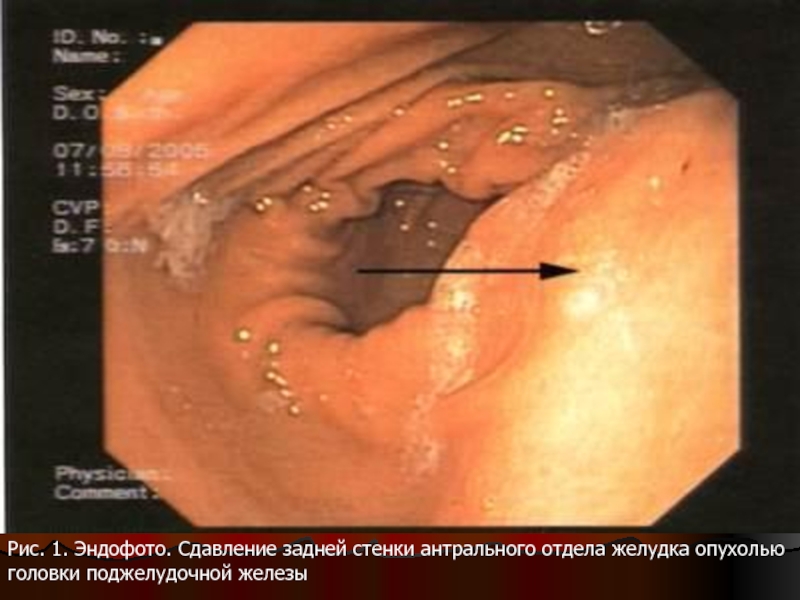
- 103. Рис. 1. Эндофото. Сдавление задней стенки антрального отдела желудка опухолью головки поджелудочной железы
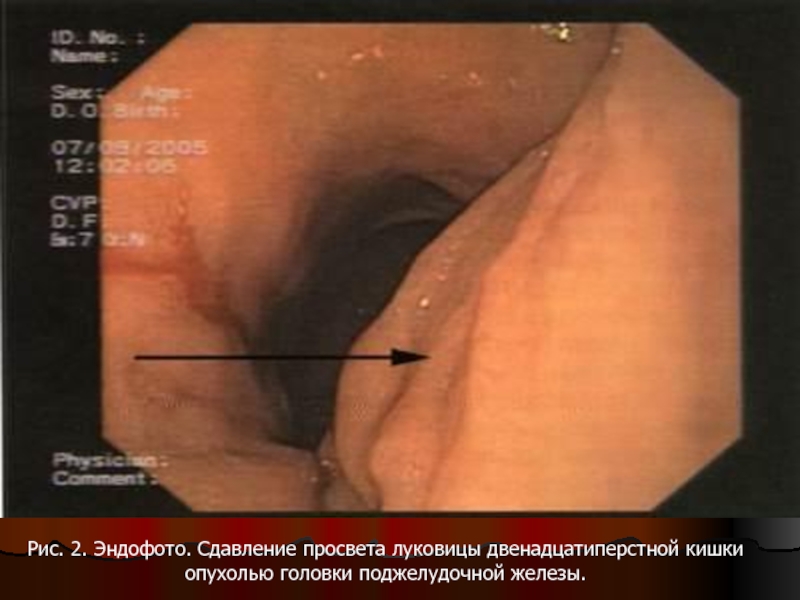
- 104. Рис. 2. Эндофото. Сдавление просвета луковицы двенадцатиперстной кишки опухолью головки поджелудочной железы.
- 105. При прорастании опухолью головки поджелудочной железы стенки
- 106. Решающим этапом диагностики является прицельная биопсия и
- 107. Рис. 3. Эндофото. Прорастание стенки двенадцатиперстной кишки опухолью головки поджелудочной железы.
- 108. При раке тела и хвоста участок прорастания
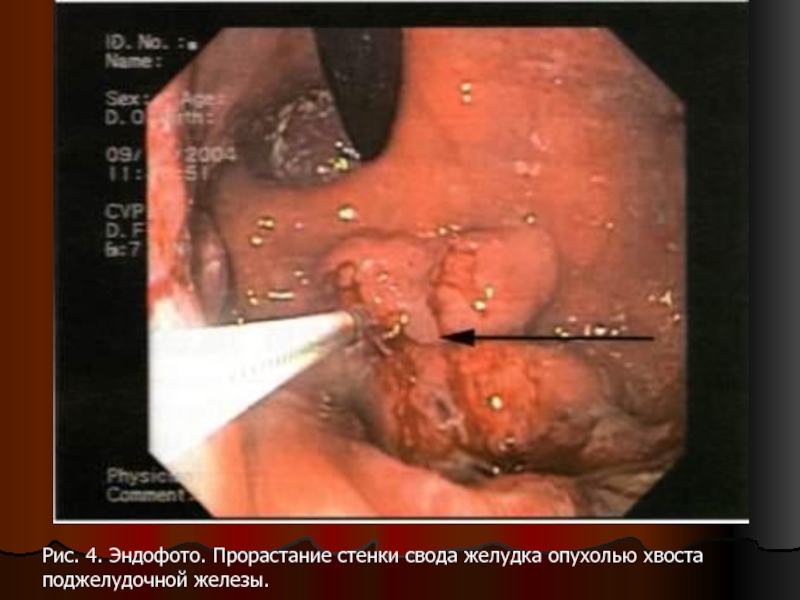
- 109. Рис. 4. Эндофото. Прорастание стенки свода желудка опухолью хвоста поджелудочной железы.
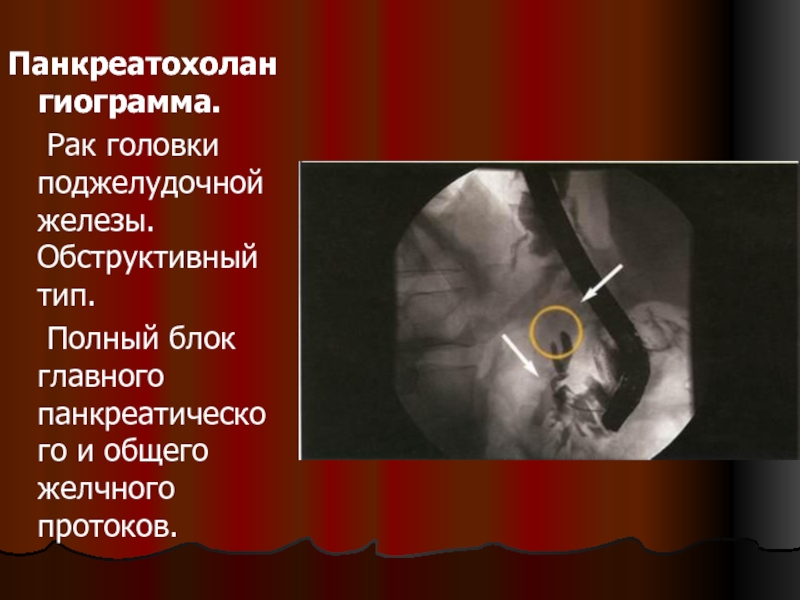
- 110. Панкреатохолангиограмма. Рак головки поджелудочной железы. Обструктивный
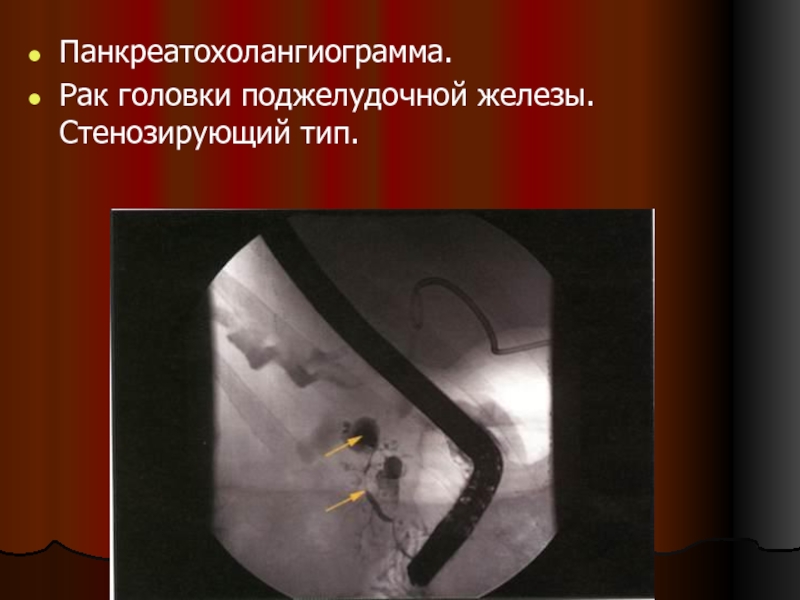
- 111. Панкреатохолангиограмма. Рак головки поджелудочной железы. Стенозирующий тип.
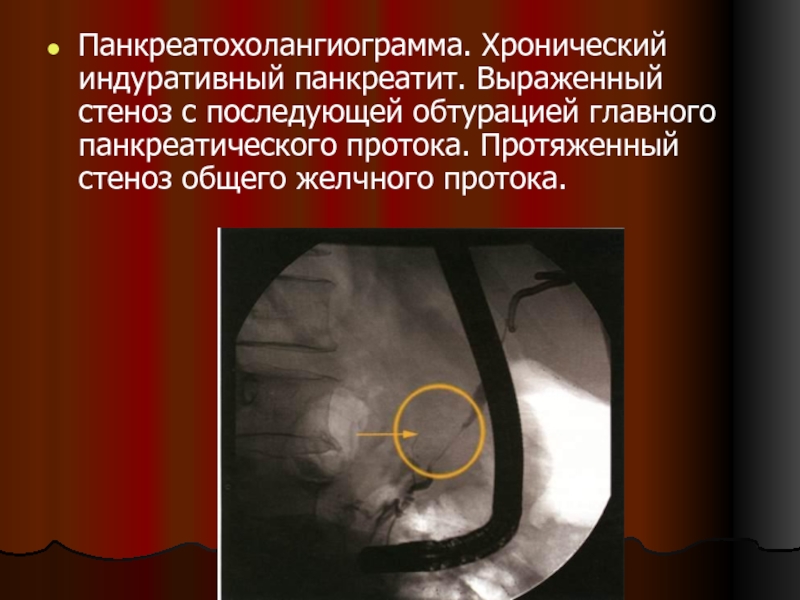
- 112. Панкреатохолангиограмма. Хронический индуративный панкреатит. Выраженный стеноз с
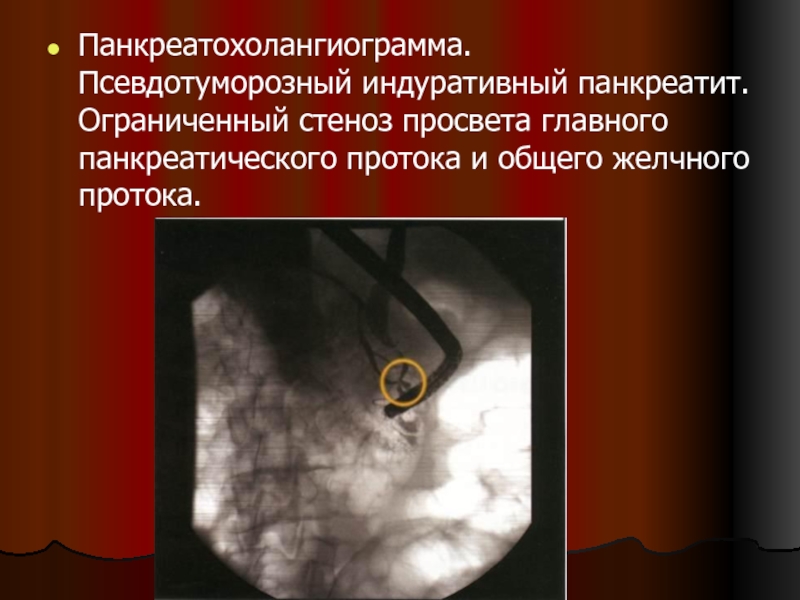
- 113. Панкреатохолангиограмма. Псевдотуморозный индуративный панкреатит. Ограниченный стеноз просвета главного панкреатического протока и общего желчного протока.
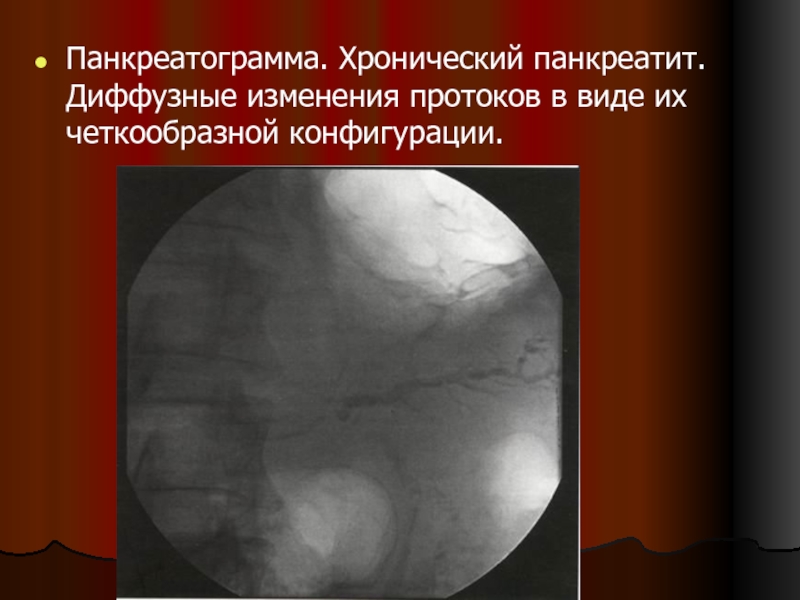
- 114. Панкреатограмма. Хронический панкреатит. Диффузные изменения протоков в виде их четкообразной конфигурации.
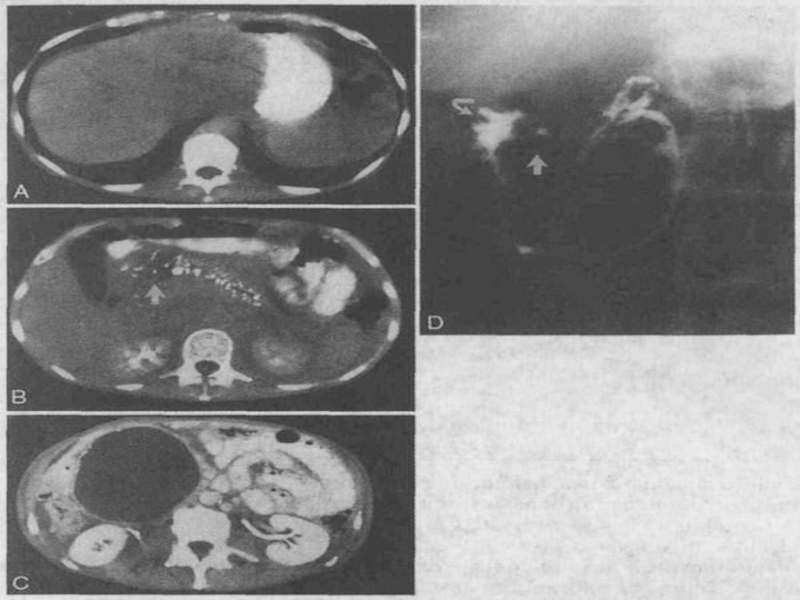
- 115. Кисты поджелудочной железы В распознавании кист поджелудочной
- 117. Но нельзя сбрасывать со счета и традиционные
- 118. При кистах тела и хвоста железы отмечают
- 120. На компьютерных томограммах кисты отчетливо визуализируются за
- 122. Конец
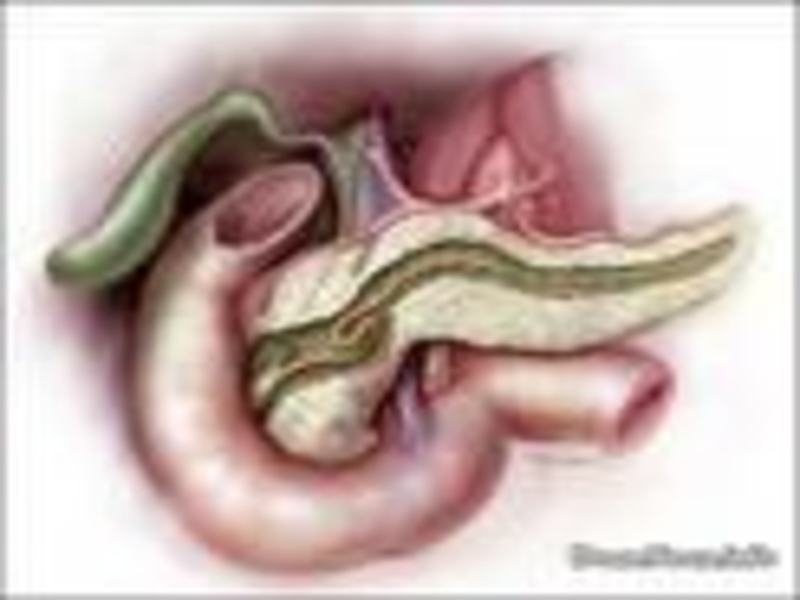
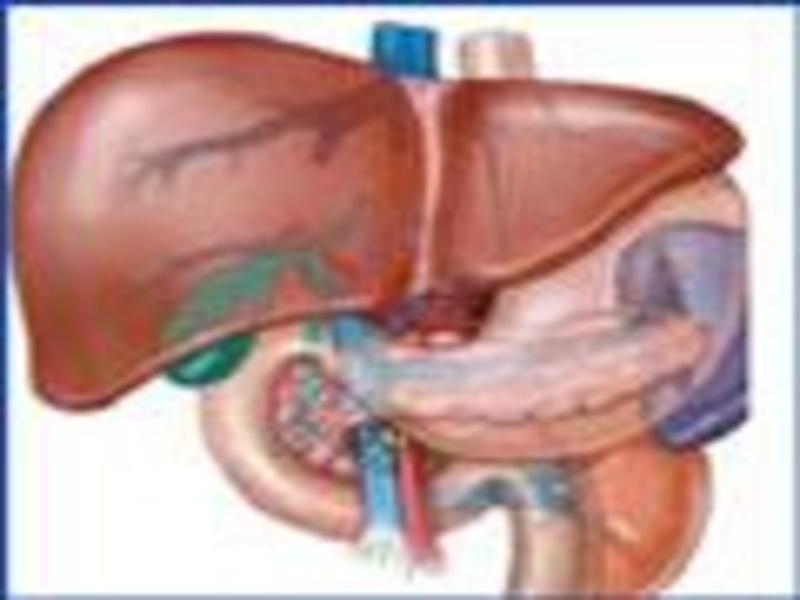
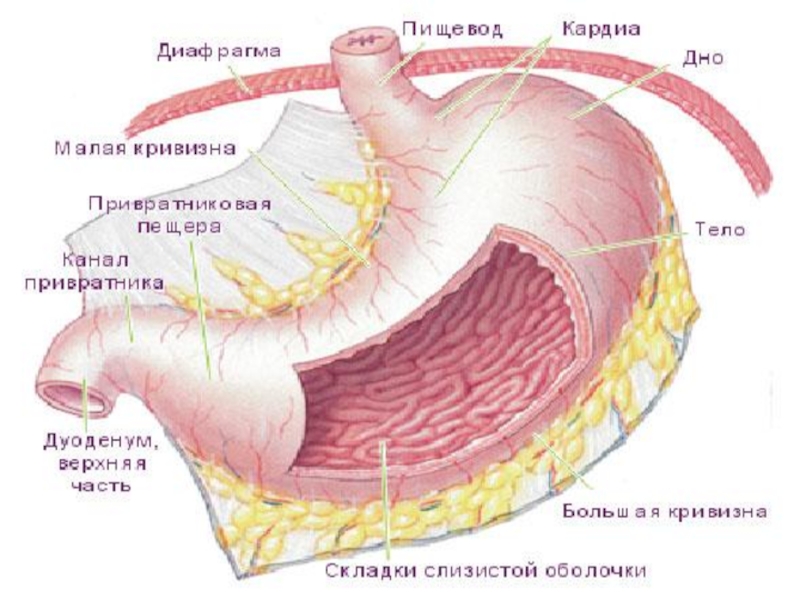
Слайд 2Анатомия
На обычных рентгенограммах поджелудочная железа неразличима.
Исключением служат лишь сравнительно
Слайд 7На железы при ультразвуковом исследовании –выявляется лишь у 1/3 пациентов, причем
Слайд 8спереди и нижней полой веной, брюшной аортой, позвоночником и селезеночной веной
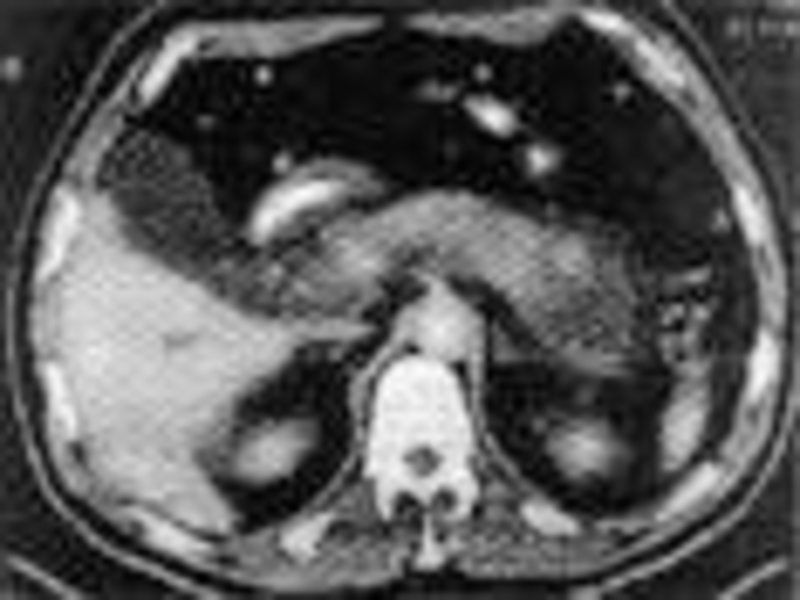
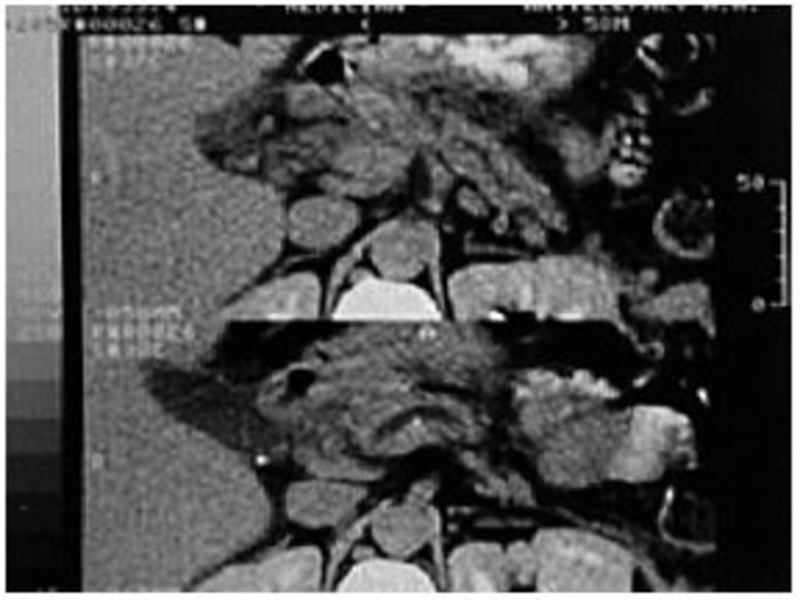
Слайд 9При КТ изображение поджелудочной железы появляется на уровне XI— XII грудных
На этой высоте вырисовывается ниже и позади селезенки хвостовая часть железы. На более каудальных срезах четко выделяются тело и головка железы, расположенные позади желудка и кпереди от селезеночной, воротной и нижней полой вен .
Слайд 10Поперечный размер тела железы не превышает в норме 1/3 поперечника позвонка,
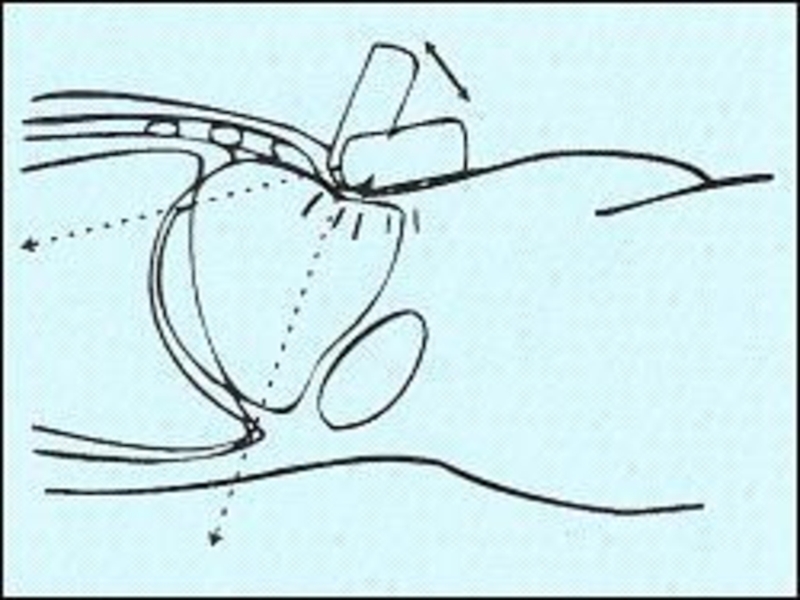
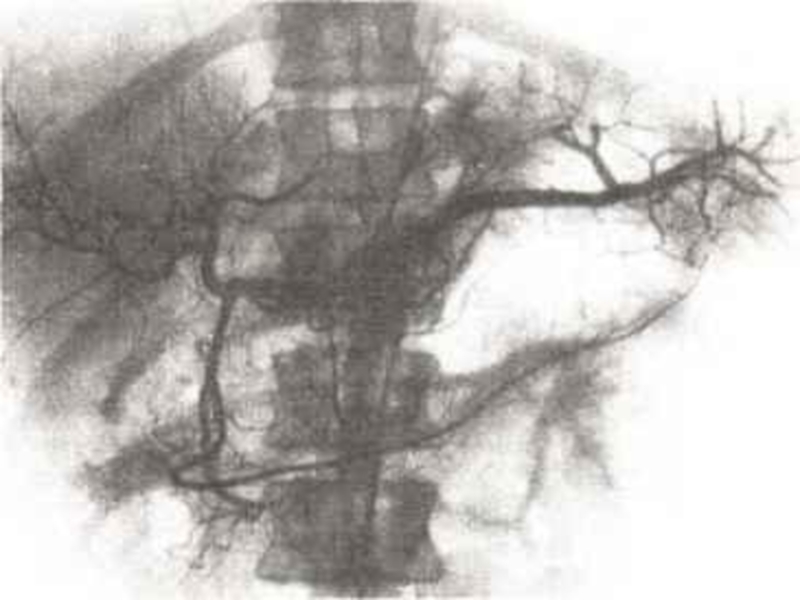
Слайд 11Демонстративную картину сети протоков поджелудочной железы получают после их искусственного контрастирования.
Для этого вводят фиброскоп в двенадцатиперстную кишку.
Под контролем дуоденоскопии через биопсийный канал фиброскопа проводят тонкий тефлоновый зонд с канюлей.
Слайд 12Канюлируют большой дуоденальный сосочек и под рентгенотелевизионным контролем вливают водорастворимое
Слайд 13При общем устье панкреатического и желчного протоков на рентгенограммах получается их
Слайд 14По панкреатохолангиограммам можно судить о:
положении,
форме, калибре и проходимости панкреатического протока
выявлять камни в протоках,
аномалии их развития,
деформации,
стриктуры, связанные с протоками полости и т.д.
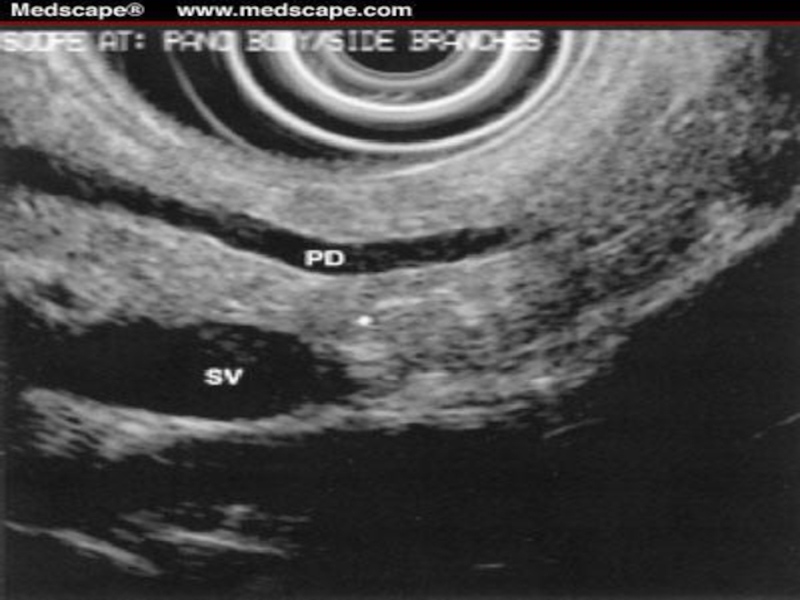
Слайд 15УЗИ поджелудочной железы
Эхографию поджелудочной железы проводят на высоте форсированного вдоха
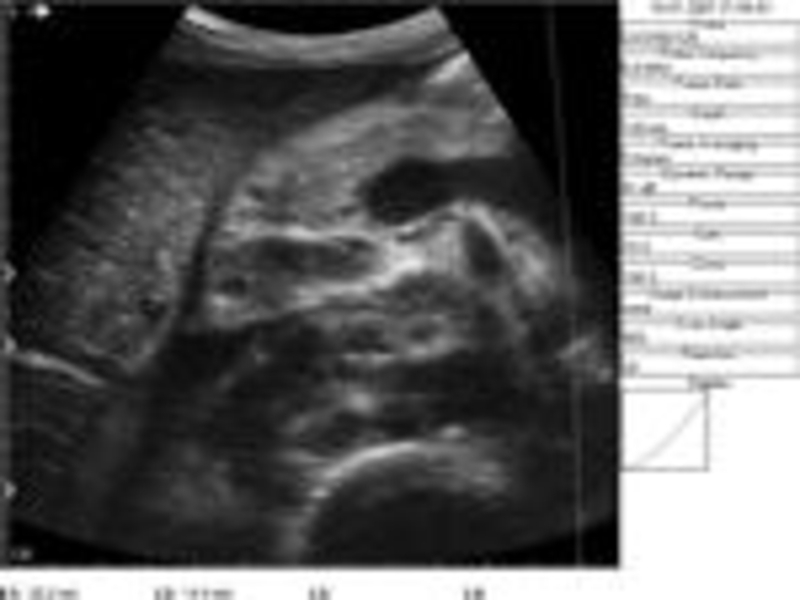
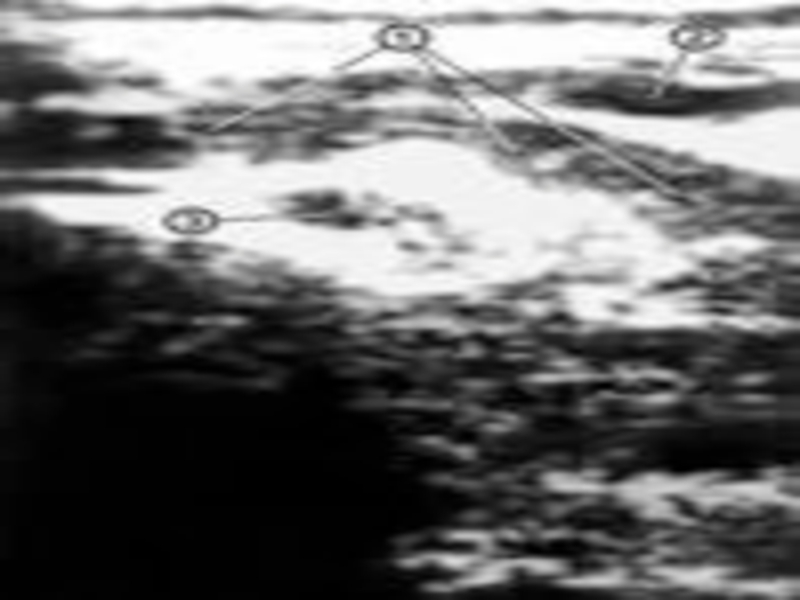
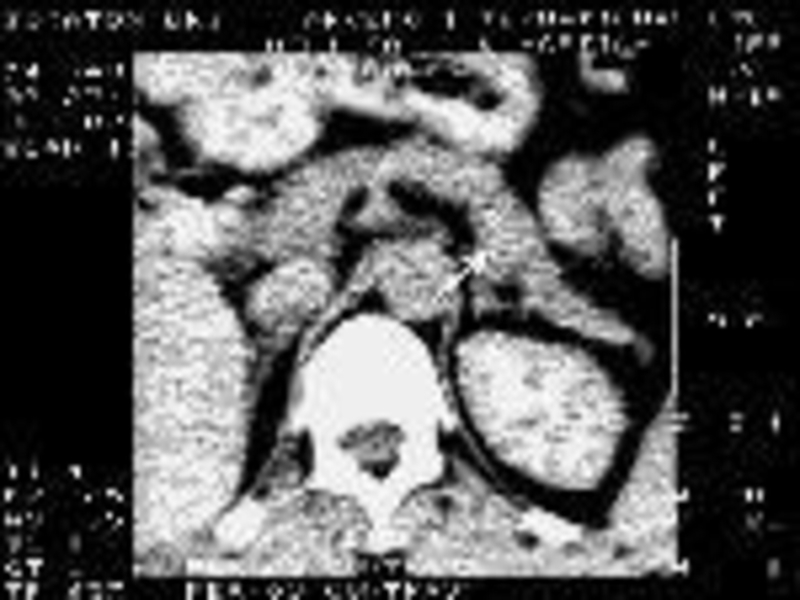
Слайд 24Ультразвуковая сканограмма поджелудочной железы в норме: поджелудочная железа не изменена (1),
Слайд 27Показания
наличие клинических или лабораторных данных, указывающих на поражение железы;
уточнение природы обнаруженного
оценка состояния ретропанкреатических сосудов и клетчатки;
Слайд 28В некоторых случаях для лучшей визуализации железы можно рекомендовать больному выпить
Слайд 29Острый панкреатит
При острых п анк р е а т и т
Слайд 31При остром панкреатите резко увеличивается концентрация трипсина в крови —до 5000—8000
Термограммы показывают повышение температуры в эпигастрии и подреберьях на 0,7—1°, а при некротической форме — на 1,5—2°.
Слайд 32При остром панкреатите, сопровождающемся воспалением и отеком поджелудочной железы, можно обнаружить:
1.
2. разворот двенадцатиперстной кишки и сглаживание ее внутреннего контура,
Слайд 333. вздутие участков толстой кишки с нечеткими уровнями жидкости в них,
4. высокое стояние левого купола диафрагмы и уменьшение его экскурсии, иногда — скопление экссудата в левой плевральной полости (А. А. Шелагуров);
5. регионарный спазм поперечной ободочной кишки в сочетании с выраженным вздутием печени.
Слайд 346.темнение верхнего этажа брюшной полости и нечеткость контуров печени, почек и
ночного и селезеночного угла (симптом «вырезанной петли») или с ограниченным вздутием только восходящей ободочной кишки и печеночного угла с четкой границей видимого газа (симптом «обрезанной кишки»).
Слайд 35Компьютерные томограммы также демонстрируют увеличение железы.
При отечной форме панкреатита плотность
Образование абсцесса ведет к появлению к появлению неправильной формы участка неоднородной структуры и пониженной плотности.
Слайд 38Целиакография дает возможность обнаружить повышение васкуляризации железы и неоднородность ее тени
Слайд 47Рентгенодиагностика:
Обычное рентгенологическое исследование органов брюшной полости, даже с использованием дополнительных методик
Слайд 51Исключение составляют случаи обызвествления органа, что хорошо выявляется даже на обзорных
Слайд 52Представляет интерес несколько косвенных рентгенологических признаков, выявляемых при остром и хроническом
Слайд 53Диагностическое значение имеют следующие рентгенологические признаки:
1. увеличение развернутости петли двенадцатиперстной
2. ограниченное вдавление на внутреннем контуре двенадцатиперстной кишки;
3. заполнение барием ампулы фатерова сосочка, а иногда и общего желчного и вирсунгова протоков;
Слайд 544. увеличение размеров большого сосочка двенадцатиперстной кишки;
5. деформация складок слизистой
Слайд 56На сонограмме
Железа может быть увеличенной или при фиброзной форме панкреатита уменьшенной,
Хорошо диагностируются даже мелкие конкременты, а также псевдо кисты, осложняющие панкреатит.
Слайд 57На компьютерных томограммах поджелудочная железа увеличена, а при фиброзных формах панкреатита
Очертания ее неровные и не всегда четко прослеживаются.
Абсцессы и псевдокисты обусловливают участки пониженной плотности (5—22 Н).
Конечно, очень четко выделяются камни и конкременты.
Слайд 58Хронический панкреатит
основными его ультразвуковыми признаками признаются уплотнение ткани, уменьшение размеров, обнаружение
Слайд 59Хронический панкреатит сопровождается появлением неспецифических рентгенологических признаков, указывающих на сдавление и
Слайд 60В норме при проведении этого исследования стенка кишки, в том числе
При увеличении головки поджелудочной железы происходит выпрямление, появляется неровность контура, дефект от давления на стенку кишки.
Слайд 64Согласно Международной гистологической классификации опухолей поджелудочной железы (ВОЗ, 1983), выделяют следующие
Эпителиальные
Доброкачественные
Аденома (папиллярная аденома)
Цистаденома
Злокачественные
Аденокарцинома
Плоскоклеточный рак
Цистаденокарцинома
Ацинарно-клеточный рак
Опухоли островков поджелудочной железы
Недифференцированный рак
Неэпителиальные опухоли
Различные другие типы опухолей
Неклассифицируемые опухоли
Слайд 65Опухоли кроветворной и лимфоидной тканей
Метастатические опухоли
Аномалии эпителия
Опухолеподобные процессы
Кистозные образования
Врожденная киста
Ретенционная киста
Паразитарная
Псевдокиста
Псевдолипоматозная гипертрофия (липоматоз)
Другие
Слайд 67Рентгенологическая диагностика рака поджелудочной железы:
Рентгеноскопия (графия) желудка и двенадцатиперстной кишки. При
Слайд 68обусловленные сдавлением или прорастанием их опухолью поджелудочной железы, деформации слизистой оболочки
Слайд 70Релаксационная дуоденография. С помощью этого метода при опухоли головки железы выявляются
Слайд 71Ирригоскопия (графия).
Позволяет выявить сдавление поперечно-ободочной кишки, дефект наполнения, обусловленный прорастающей
Слайд 72Компьютерная томография. На основании данного, дополнительного, метода исследования выявляются увеличение размеров
Слайд 73Примерно у 90% больных компьютерная томография выявляет косвенный признак рака поджелудочной
Слайд 75Ультразвуковое исследование.
При раке поджелудочной железы на сонограммах выявляется увеличение размеров железы,
Слайд 76Определяются симптомы билиарной гипертензии – расширение внутрипеченочных и общего желчного протоков,
Слайд 77Рентгеноэндоскопическая диагностика
проводится с использованием метода эндоскопической ретроградной панкреатохолангиографии под рентгенотелевизионным контролем
Слайд 78равномерное сужение протока железы или полная его закупорка, при механической желтухе
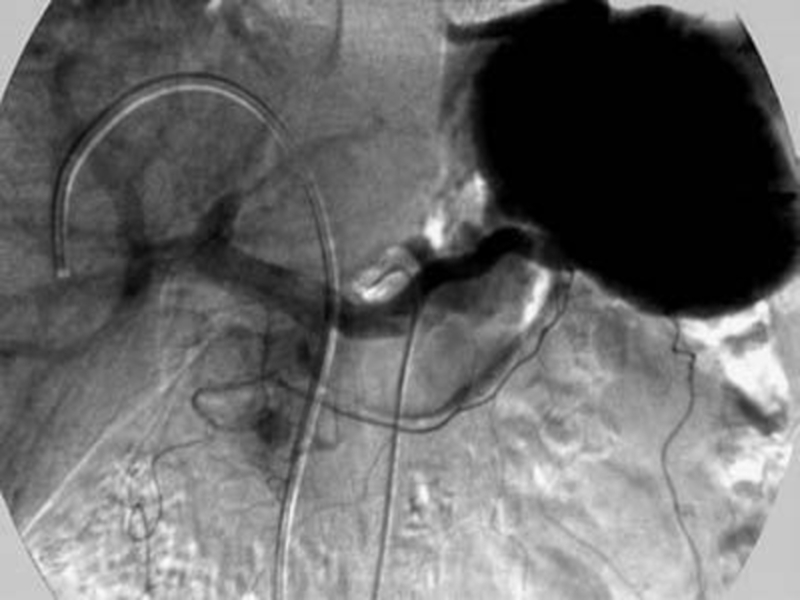
Слайд 79Рентгенохирургическая диагностика
Чрескожная чреспеченочная холангиография (ЧЧХГ). Антеградное введение контрастного вещества в желчные
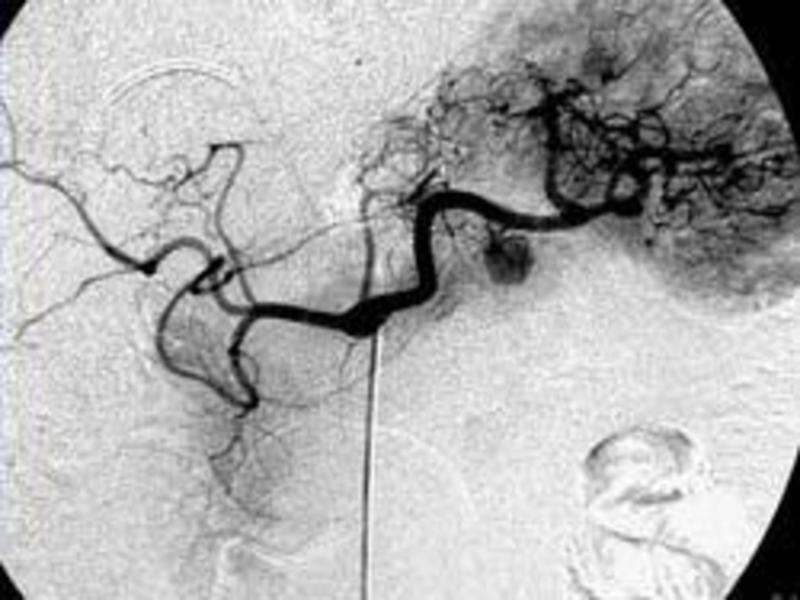
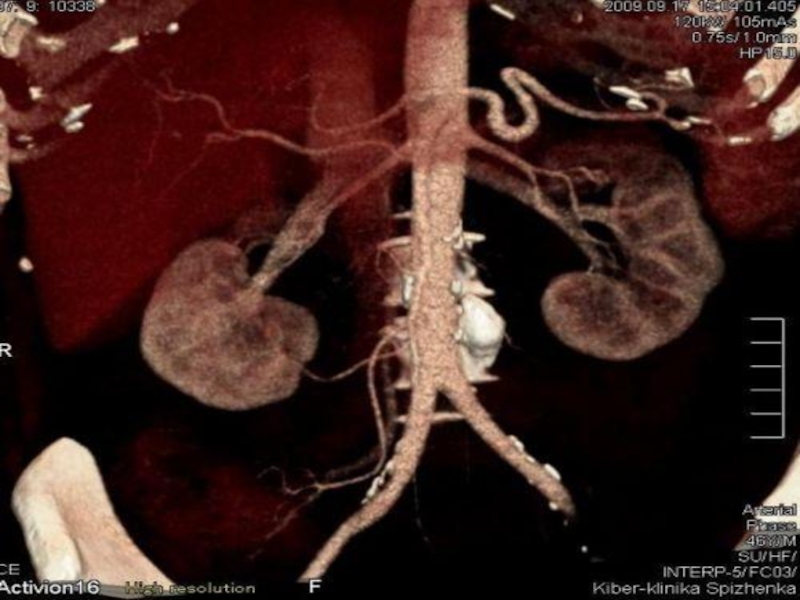
Слайд 80Ангиография (спленопортография, целиакография, мезентерикография) – позволяет установить смещение артерий, их сужение
Слайд 81возникновение «опухолевидных» сосудов, неравномерное контрастирование в паренхиматозной фазе.
Слайд 87Радионуклидное исследование.
Панкреатосцинтиграфия с применением селенметионина (75Sе-метионина) выявляет «холодные очаги», соответствующие локализации
Слайд 88С помощью 131I-бенгальского розового диагностируется обтурация общего желчного протока. Клиренс РФП
Слайд 89централизация радиоактивности над воротами печени и желчным пузырем, замедление или уменьшение
Слайд 91Основными показаниями к дуоденоскопии и ЭРПХГ являются:
• механическая желтуха неясной этиологии;
•
Слайд 92• опухоль или подозрение на опухоль большого дуоденального сосочка (БДС); • подозрение
Слайд 93Противопоказания к проведению дуоденоскопии и ЭРПХГ
Выделяют абсолютные и относительные противопоказания к
Слайд 94• кисты поджелудочной железы, осложненные перфорацией, кровотечением, нагноением • высокая вероятность развития
Слайд 952. Относительные противопоказания • тяжелые сопутствующие заболевания и функциональная непереносимость исследования • хронический
Слайд 96Методика и техника проведения дуоденоскопии и ЭРПХГ
После введения дуоденоскопа в двенадцатиперстную
Слайд 97Дистальный конец катетера без усилий вводится в устье сосочка, после чего
Слайд 98При контрастировании только панкреатического протока объем контрастного вещества не должен превышать
Слайд 99При заполнении внепеченочных желчных протоков количество контрастного вещества в зависимости от
может достигать 10 мл и более.
Слайд 100Рентгеноэндоскопическая диагностика рака поджелудочной железы
При поражении головки поджелудочной железы косвенные
Слайд 101При локализации опухоли в теле поджелудочной железы можно видеть вдавление задней
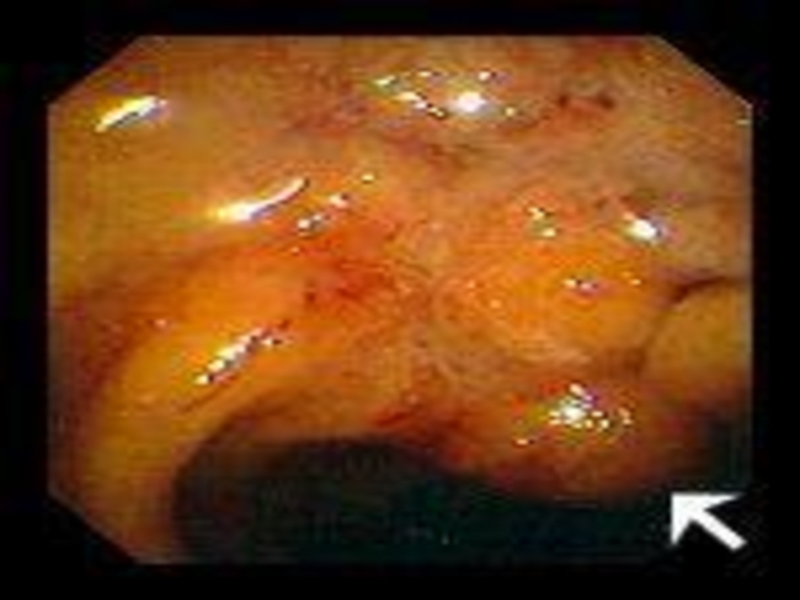
Слайд 103
Рис. 1. Эндофото. Сдавление задней стенки антрального отдела желудка опухолью головки
Слайд 104Рис. 2. Эндофото. Сдавление просвета луковицы двенадцатиперстной кишки опухолью головки поджелудочной
Слайд 105При прорастании опухолью головки поджелудочной железы стенки двенадцатиперстной кишки на фоне
Слайд 106Решающим этапом диагностики является прицельная биопсия и взятие мазков-отпечатков с биоптатов
Слайд 107Рис. 3. Эндофото. Прорастание стенки двенадцатиперстной кишки опухолью головки поджелудочной железы.
Слайд 108 При раке тела и хвоста участок прорастания может выявляться на фоне
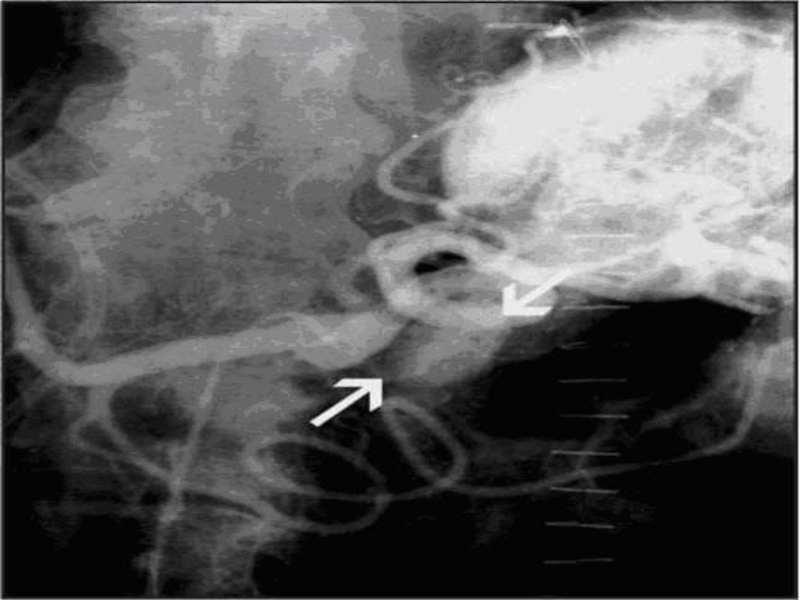
Слайд 110Панкреатохолангиограмма.
Рак головки поджелудочной железы. Обструктивный тип.
Полный блок главного панкреатического
Слайд 112Панкреатохолангиограмма. Хронический индуративный панкреатит. Выраженный стеноз с последующей обтурацией главного панкреатического
Слайд 113Панкреатохолангиограмма. Псевдотуморозный индуративный панкреатит. Ограниченный стеноз просвета главного панкреатического протока и
Слайд 114Панкреатограмма. Хронический панкреатит. Диффузные изменения протоков в виде их четкообразной конфигурации.
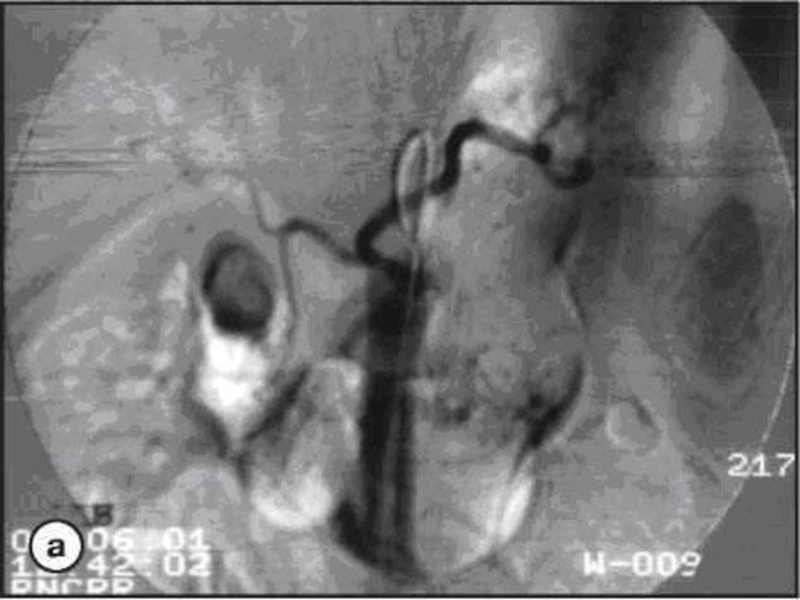
Слайд 115Кисты поджелудочной железы
В распознавании кист поджелудочной железы лучевым методам, бесспорно, принадлежит
Слайд 117Но нельзя сбрасывать со счета и традиционные рентгенологические методы — рентгеноскопию
Слайд 118При кистах тела и хвоста железы отмечают смещения желудка и поперечной
Слайд 120На компьютерных томограммах кисты отчетливо визуализируются за счет низкой плотности их
По томограммам оценивают число кист, их положение, величину, отношение к окружающим структурам, в частности к желудку, чревному стволу, селезеночным артерии и вене.