- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Вирус Эпштейн-Барра презентация
Содержание
- 1. Вирус Эпштейн-Барра
- 2. Чем грозит вирус в настоящее время? Вирус
- 3. Эпштейн-Барр вирусная инфекция острое или хроническое
- 4. История открытия вируса и его особенности Вирус
- 5. Михаэль Эпштейн и Ивонна Барр
- 6. Этиология ДНК-содержащий вирус из Семейства Herpesviridae является
- 8. Эпидемиология Источник инфекции – больной клинически выраженной
- 9. . Пути передачи - Воздушно-капельный (является
- 10. Патогенез Слизистая носо- и ротоглотки, протоки слюнных
- 11. Клинические формы Инфекционный мононуклеоз острое вирусное заболевание,
- 12. Симптомы инфекционного мононуклеоза
- 13. высыпания на коже различного характера (появляются в
- 14. Клиника: Лихорадка до 38-39 ‘С
- 15. Сыпь при мононуклеозе нередкий симптом. Она регистрируется
- 17. Диагностика Диагноз устанавливается по клиническим проявлениям и
- 18. Дифференциальная диагностика С инфекциями, протекающими с лихорадкой,
- 19. Лечение Госпитализация по клиническим показаниям Диета
- 20. Лимфома Беркитта это опасное злокачественное образование, относящиеся
- 21. Лимфома Беркитта может быть диагностирована у людей
- 23. Клиника 4 стадии На 1 стадии
- 24. При агрессивном течении лимфомы Беркитта у больных
- 25. Диагностика Для подтверждения диагноза врачи, как правило,
- 26. Лечение Применяют циклофосфан внутривенно по 30-40
Слайд 2Чем грозит вирус в настоящее время?
Вирус Эпштейна-Барр — один из самых
распространённых вирусов в человеческой популяции. Как и большинство герпесвирусов, вирус Эпштейна-Барр практически не поддаётся полному уничтожению в организме, и потому каждый заразившийся на всю жизнь остаётся переносчиком и потенциальным источником заражения вирусом.
Не удивительно, что почти 90% людей на Земле являются носителями вируса Эпштейн-Барр в латентной или активной форме. Заражение человека вирусом происходит чаще всего в детстве: каждые девять человек из десяти контактирующих с ребёнком потенциально способны его заразить. По статистике, 50% детей в развивающихся странах получают этот вирус ещё от матери в грудном возрасте.
Однако, несмотря на такую распространённость вируса, подробно изучен он был лишь относительно недавно.
Не удивительно, что почти 90% людей на Земле являются носителями вируса Эпштейн-Барр в латентной или активной форме. Заражение человека вирусом происходит чаще всего в детстве: каждые девять человек из десяти контактирующих с ребёнком потенциально способны его заразить. По статистике, 50% детей в развивающихся странах получают этот вирус ещё от матери в грудном возрасте.
Однако, несмотря на такую распространённость вируса, подробно изучен он был лишь относительно недавно.
Слайд 3Эпштейн-Барр вирусная инфекция
острое или хроническое инфекционное заболевание человека, вызываемое вирусом
Эпштейн-Барр из семейства герпетических вирусов (Herpesviridae), обладающим излюбленной особенностью поражения лимфоретикулярной и иммунной систем организма
Слайд 4История открытия вируса и его особенности
Вирус Эпштейна-Барр был открыт и описан
в 1964 году двумя английскими вирусологами — Майклом Эпштейном и Ивонной Барр. Эпштейн тогда был профессором в одном из британских институтов, а Барр работала его ассистенткой.
Эпштейна ещё в 1960 году заинтересовал доклад английского хирурга Дэниса Беркитта, работавшего в экваториальной Африке, о специфическом местном онкологическом заболевании, названном впоследствии лимфомой Беркитта. Эта опухоль появлялась в основном у детей в возрасте до 7 лет в Кении, Уганде, Малави и Нигерии — странах с жарким и относительно влажным климатом.
После того, как Эпштейну удалось получить грант от Национального института рака США для изучения болезни, Беркитт выслал ему образцы опухоли. В образцах при помощи электронного микроскопа был обнаружен вирус, до того науке неизвестный, и по фамилиям своих первооткрывателей получивший название «вирус Эпштейна-Барр».
Эпштейна ещё в 1960 году заинтересовал доклад английского хирурга Дэниса Беркитта, работавшего в экваториальной Африке, о специфическом местном онкологическом заболевании, названном впоследствии лимфомой Беркитта. Эта опухоль появлялась в основном у детей в возрасте до 7 лет в Кении, Уганде, Малави и Нигерии — странах с жарким и относительно влажным климатом.
После того, как Эпштейну удалось получить грант от Национального института рака США для изучения болезни, Беркитт выслал ему образцы опухоли. В образцах при помощи электронного микроскопа был обнаружен вирус, до того науке неизвестный, и по фамилиям своих первооткрывателей получивший название «вирус Эпштейна-Барр».
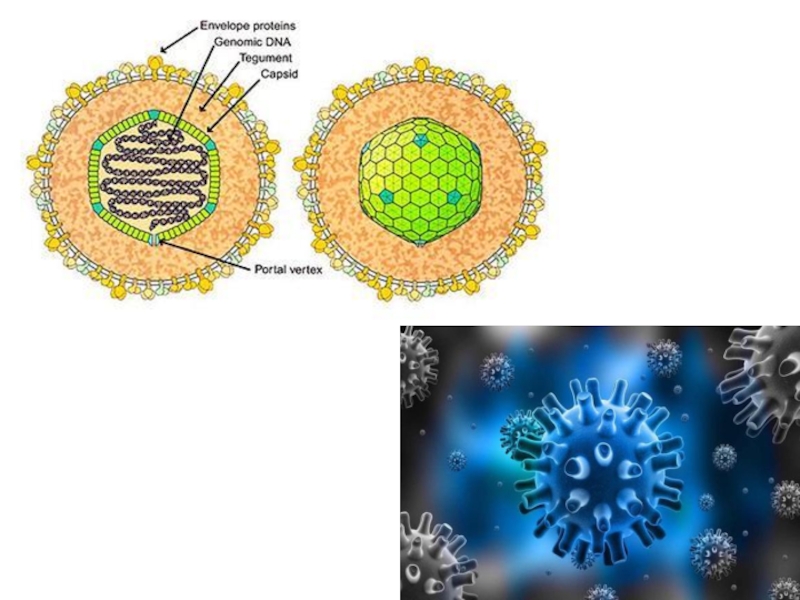
Слайд 6Этиология
ДНК-содержащий вирус из Семейства Herpesviridae является герпесвирусом 4 типа.
Вирус имеет сферическую
форму с диаметром до 180 нм.
Содержит специфические антигены, необходимые для диагностики: - капсидный антиген (VCA); - ранний антиген (ЕА); - ядерный или нуклеарный антиген (NA или EBNA); - мембранный антиген (MA).
Обладает онкогенным эффектом ( пролиферация клеток, в основном В-лимфоцитов)
Содержит специфические антигены, необходимые для диагностики: - капсидный антиген (VCA); - ранний антиген (ЕА); - ядерный или нуклеарный антиген (NA или EBNA); - мембранный антиген (MA).
Обладает онкогенным эффектом ( пролиферация клеток, в основном В-лимфоцитов)
Слайд 8Эпидемиология
Источник инфекции – больной клинически выраженной формой и вирусоноситель.
Распространенность: повсеместная
Восприимчивость :
высокая.
Сезонность: весна-лето
Большинство взрослых людей во всем мире имеют стойкий иммунитет к вирусу Эпштейна-Барр по той причине, что в детстве или юношеском возрасте уже успели перенести связанные с вирусом болезни.
Главной группой риска при заражении вирусом являются дети в возрасте от 1 года,.
Заражению способствует скученность, использование одних предметов обихода
Сезонность: весна-лето
Большинство взрослых людей во всем мире имеют стойкий иммунитет к вирусу Эпштейна-Барр по той причине, что в детстве или юношеском возрасте уже успели перенести связанные с вирусом болезни.
Главной группой риска при заражении вирусом являются дети в возрасте от 1 года,.
Заражению способствует скученность, использование одних предметов обихода
Слайд 9.
Пути передачи
- Воздушно-капельный (является наиболее распространенным).
- Контактный.
- Половой путь
( редко)
- Трансплацентарный
- Инфицирование ребенка во время родов
- Трансфузионный (при переливании компонентов крови).
Главным путём заражения вирусом Эпштейна-Барр являются поцелуи. Наибольшее количество вирусных частиц находится в клетках эпителия около слюнных желез, и со слюной выделяется большое количество – Болезнь поцелуев
- Трансплацентарный
- Инфицирование ребенка во время родов
- Трансфузионный (при переливании компонентов крови).
Главным путём заражения вирусом Эпштейна-Барр являются поцелуи. Наибольшее количество вирусных частиц находится в клетках эпителия около слюнных желез, и со слюной выделяется большое количество – Болезнь поцелуев
Слайд 10Патогенез
Слизистая носо- и ротоглотки, протоки слюнных желез, лимфоидные образования
Первичная репликация вируса гематогенная и лимфогенная диссеминация В-лимфоциты интенсивная пролиферация и трансформация в плазматические клетки активация Т-супрессоров циркуляция в крови Т-л в виде атипичных широкоплазменных мононуклеаров, активация NK (естественные киллеры), антителзависимый цитолиз подавление пролиферации В-л гибель инфицированных лимфоцитов и выход вирусных частиц инактивация вируса АТ Выздоровление.
Но, часть инфицированных В-л сохранятся пожизненная персистенция вируса носительство.
Но, часть инфицированных В-л сохранятся пожизненная персистенция вируса носительство.
Слайд 11 Клинические формы
Инфекционный мононуклеоз
острое вирусное заболевание, которое характеризуется лихорадкой, поражением зева, лимфатических
узлов, печени, селезенки и своеобразными изменениями состава крови
- Инкубационный период 4 -50 суток
- Острое или подострое начало
- Типичное и атипичное течение
- Легкое, среднетяжелое и редко тяжелое течение
- Острые, затяжные и хронические формы течения заболевания
- Инкубационный период 4 -50 суток
- Острое или подострое начало
- Типичное и атипичное течение
- Легкое, среднетяжелое и редко тяжелое течение
- Острые, затяжные и хронические формы течения заболевания
Слайд 12Симптомы инфекционного мононуклеоза
Период « малых» признаков (продромальный период):
общее недомогание,
слабость, вялость;
небольшое повышение температуры тела;
появление отделяемого из носа.
Период развернутой картины инфекции:
начало острое, с высоким повышением температуры тела (39-40 ̊С);
длительность лихорадки 1-3 недели;
воспаление небных и носоглоточных миндалин (тонзиллит), что сопровождается болью при глотании, затруднением носового дыхания;
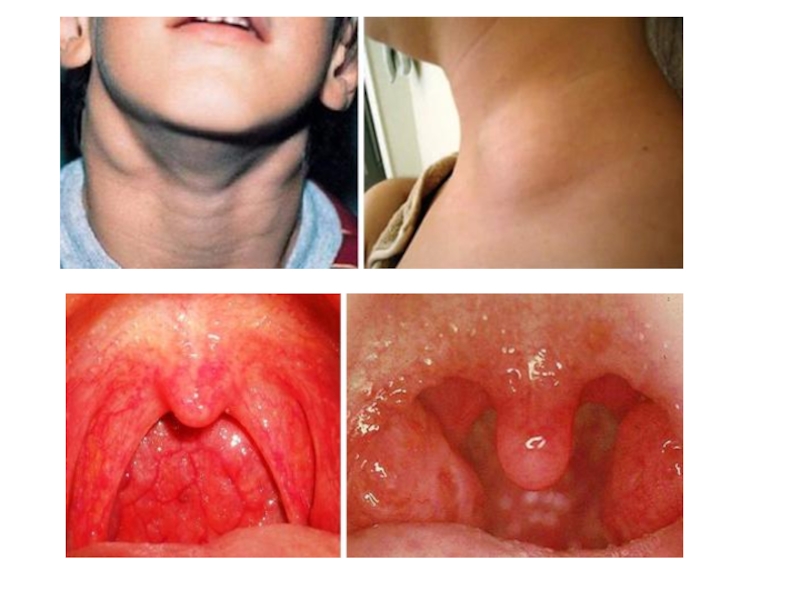
увеличение лимфатических узлов (чаще передних и задних шейных, реже паховых и локтевых), которое сохраняется до 1 месяца;
небольшое повышение температуры тела;
появление отделяемого из носа.
Период развернутой картины инфекции:
начало острое, с высоким повышением температуры тела (39-40 ̊С);
длительность лихорадки 1-3 недели;
воспаление небных и носоглоточных миндалин (тонзиллит), что сопровождается болью при глотании, затруднением носового дыхания;
увеличение лимфатических узлов (чаще передних и задних шейных, реже паховых и локтевых), которое сохраняется до 1 месяца;
Слайд 13высыпания на коже различного характера (появляются в течение 3 дней от
начала заболевания и через несколько дней проходят бесследно);
увеличение печени и селезенки, что может сопровождаться желтушностью кожных покровов или протекать без нее.
Период выздоровления:
нормализация температуры тела;
улучшение общего самочувствия;
исчезновение признаков ангины;
постепенно возвращаются к нормальным размерам лимфатические узлы, селезенка, несколько позже – печень;
нормализуются показатели общего анализа крови;
длительность от 2 недель до 1 месяца.
увеличение печени и селезенки, что может сопровождаться желтушностью кожных покровов или протекать без нее.
Период выздоровления:
нормализация температуры тела;
улучшение общего самочувствия;
исчезновение признаков ангины;
постепенно возвращаются к нормальным размерам лимфатические узлы, селезенка, несколько позже – печень;
нормализуются показатели общего анализа крови;
длительность от 2 недель до 1 месяца.
Слайд 14 Клиника:
Лихорадка до 38-39 ‘С , полиаденопатия,
увеличиваются латеральные и передние шейные , подчелюстные и подмышечные лимфоузлы до 1 -3-5 см.
Лимфоузлы умеренно болезненны, плотновато-эластической консистенции, не спаяны между собой и с окружающими тканями.
фарингит, тонзиллит ( миндалины гиперимированы, отечны), возможна лакунарная ангина ( налет держится 3-7 суток)
Гепатоспленомегалия, слабость , диспепсия, отмечается желтушность кожи и склер.
Картина крови: лейкопения, относительный лимфоцитоз, нейтропения, увеличение СОЭ, атипичные мононуклеары
Лимфоузлы умеренно болезненны, плотновато-эластической консистенции, не спаяны между собой и с окружающими тканями.
фарингит, тонзиллит ( миндалины гиперимированы, отечны), возможна лакунарная ангина ( налет держится 3-7 суток)
Гепатоспленомегалия, слабость , диспепсия, отмечается желтушность кожи и склер.
Картина крови: лейкопения, относительный лимфоцитоз, нейтропения, увеличение СОЭ, атипичные мононуклеары
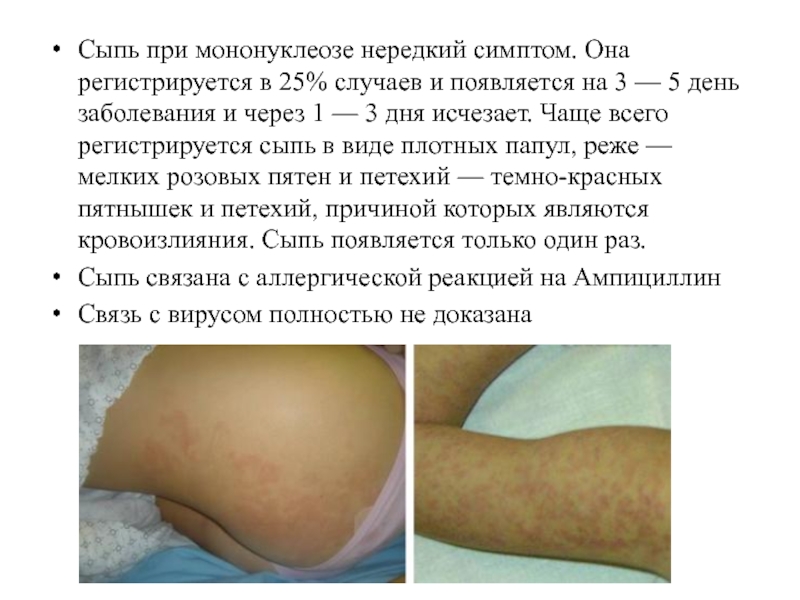
Слайд 15Сыпь при мононуклеозе нередкий симптом. Она регистрируется в 25% случаев и
появляется на 3 — 5 день заболевания и через 1 — 3 дня исчезает. Чаще всего регистрируется сыпь в виде плотных папул, реже — мелких розовых пятен и петехий — темно-красных пятнышек и петехий, причиной которых являются кровоизлияния. Сыпь появляется только один раз.
Сыпь связана с аллергической реакцией на Ампициллин
Связь с вирусом полностью не доказана
Сыпь связана с аллергической реакцией на Ампициллин
Связь с вирусом полностью не доказана
Слайд 17Диагностика
Диагноз устанавливается по клиническим проявлениям и характерной картине крови
ИФА
- Нарастание титра АТ в 4 раза, возрастание уровня IgM с первых дней
АТ к раннему антигенному комплексу
Атипичные мононуклеары должны составлять не менее 10 % и выявляться в двух анализах крови, взятых с интервалов в 5-7 суток
ПЦР
Реакция агглютинации эритроцитов лошади (реакция Гоффа- Бауэра)
АТ к раннему антигенному комплексу
Атипичные мононуклеары должны составлять не менее 10 % и выявляться в двух анализах крови, взятых с интервалов в 5-7 суток
ПЦР
Реакция агглютинации эритроцитов лошади (реакция Гоффа- Бауэра)
Слайд 18Дифференциальная диагностика
С инфекциями, протекающими с лихорадкой, полиаденопатией и гепатолиенальным синдромом (
Аденовирусная инфекция, ВИЧ, тифопаратифозными заболеваниями , лимфогрануломатозом, ангиной, дифтерией, лейкозами, лимфомами), при наличии желтухи – с вирусными гепатитами и иерсиниозом.
Обязательное исследование на ВИЧ-инфекцию
Обязательное исследование на ВИЧ-инфекцию
Слайд 19Лечение
Госпитализация по клиническим показаниям
Диета № 5 только при желтухе
При лихорадке
постельный режим
Дезинтоксикация
Макролиды ( эритромицин, азитромицин), фторхинолоны - 7- 10 дней только при присоединении ангины
Противопоказан Ампициллин
Противовирусные ( Ацикловир) 14 дней
Дезинтоксикация
Макролиды ( эритромицин, азитромицин), фторхинолоны - 7- 10 дней только при присоединении ангины
Противопоказан Ампициллин
Противовирусные ( Ацикловир) 14 дней
Слайд 20Лимфома Беркитта
это опасное злокачественное образование, относящиеся к классу неходжкинских лимфом.
характеризуется
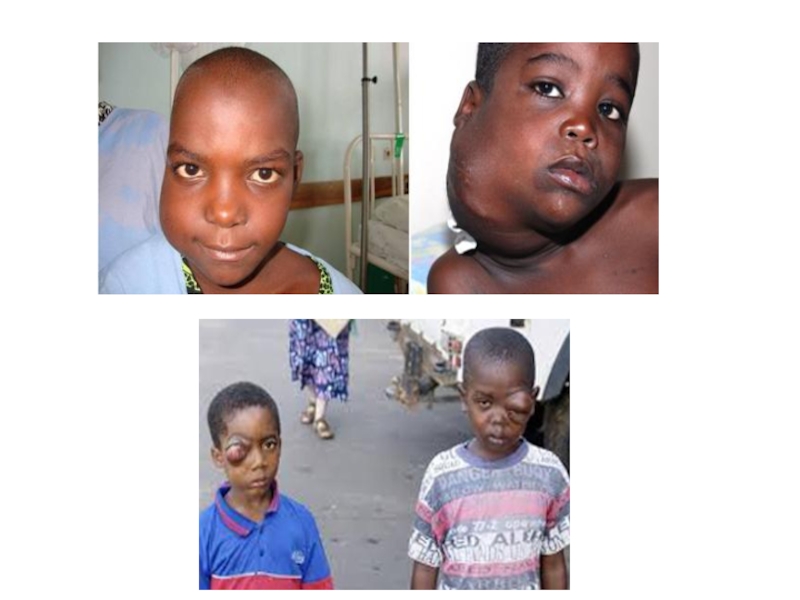
поражением В-лимфоцитов и почти в 100% случаев очень быстро переносится за пределы лимфатической системы, в первую очередь поражая кровь, костный мозг и спинномозговую жидкость. Как правило, этот вид рака развивается на фоне заражения человека вирусом Эпштейна-Барр. Наибольшее количество случаев заболеваемости наблюдается в странах Африки.
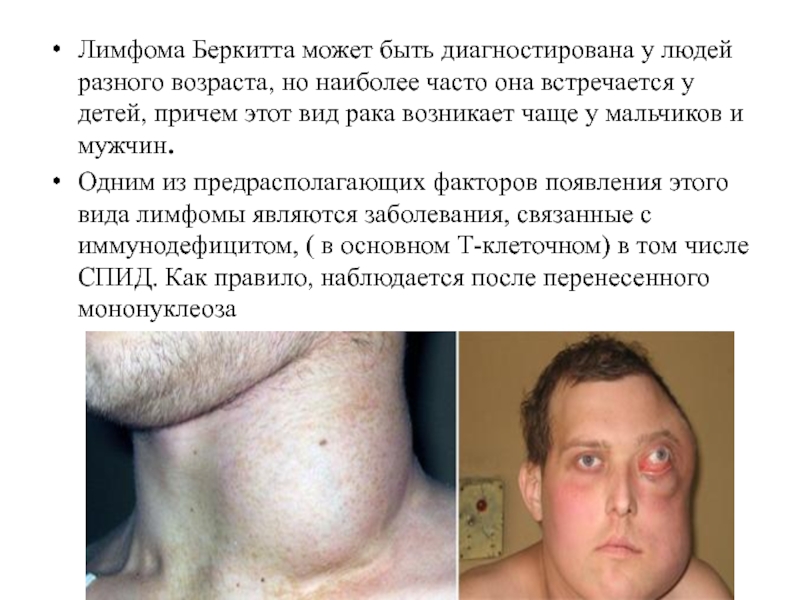
Слайд 21Лимфома Беркитта может быть диагностирована у людей разного возраста, но наиболее
часто она встречается у детей, причем этот вид рака возникает чаще у мальчиков и мужчин.
Одним из предрасполагающих факторов появления этого вида лимфомы являются заболевания, связанные с иммунодефицитом, ( в основном Т-клеточном) в том числе СПИД. Как правило, наблюдается после перенесенного мононуклеоза
Одним из предрасполагающих факторов появления этого вида лимфомы являются заболевания, связанные с иммунодефицитом, ( в основном Т-клеточном) в том числе СПИД. Как правило, наблюдается после перенесенного мононуклеоза
Слайд 23Клиника
4 стадии
На 1 стадии процесса развития злокачественного образования болезнь поражает
только одну область лимфатических узлов. Эта стадия кратковременна, так как этот вид лимфомы быстро прогрессирует.
На 2 стадии болезнь затрагивает сразу 2 и более лимфатических узла, причем с одной стороны диафрагмы.
На 3 стадии процесс затрагивает лимфатические узлы с обеих сторон диафрагмы.
На 4 стадии лимфатический процесс больше не ограничивается лимфатической системой, а переносится на другие внутренние органы и ткани.
По мере развития лимфома затрагивает почти все системы организма
Со временем в носу могут образовываться злокачественные опухоли, напоминающие полипы, которые быстро метастазируют и могут спровоцировать обильные носовые кровотечения. Помимо всего прочего, могут наблюдаться симптомы со стороны ЦНС.
На 2 стадии болезнь затрагивает сразу 2 и более лимфатических узла, причем с одной стороны диафрагмы.
На 3 стадии процесс затрагивает лимфатические узлы с обеих сторон диафрагмы.
На 4 стадии лимфатический процесс больше не ограничивается лимфатической системой, а переносится на другие внутренние органы и ткани.
По мере развития лимфома затрагивает почти все системы организма
Со временем в носу могут образовываться злокачественные опухоли, напоминающие полипы, которые быстро метастазируют и могут спровоцировать обильные носовые кровотечения. Помимо всего прочего, могут наблюдаться симптомы со стороны ЦНС.
Слайд 24При агрессивном течении лимфомы Беркитта у больных нередко наблюдается увеличение внутренних
органов, инфильтрация мягких тканей, разрушение костей. Учитывая, что поражаются сразу многие системы организма, лимфома может протекать с такими симптомами, как:
лихорадка;
боли в животе;
желтуха;
кишечная непроходимость;
боли в костях;
деформация костей;
истощение;
диспепсические симптомы;
нарушение слуха;
потеря вкусовых ощущений;
чувство жжения в разных частях тела;
боли в височной области.
лихорадка;
боли в животе;
желтуха;
кишечная непроходимость;
боли в костях;
деформация костей;
истощение;
диспепсические симптомы;
нарушение слуха;
потеря вкусовых ощущений;
чувство жжения в разных частях тела;
боли в височной области.
Слайд 25Диагностика
Для подтверждения диагноза врачи, как правило, в первую очередь проводят общий
осмотр и сбор анамнеза. После выявления увеличенных лимфоузлов делается биопсия с иммунофлюоресценцией и молекулярная гибридизация. Забор поврежденных тканей позволяет более точно выявить тип рака. Помимо всего прочего, делаются анализы ПЦР, РТ-ПЦР и ИФА.
Для выявления стадии запущенности процесса может также назначаться проведение компьютерной томографии, ПЭТ, биопсии костного мозга
Для выявления стадии запущенности процесса может также назначаться проведение компьютерной томографии, ПЭТ, биопсии костного мозга
Слайд 26Лечение
Применяют циклофосфан внутривенно по 30-40 мг/кг повторными курсами (однократное введение
каждые 10-14 дней, всего 2-3 инъекции на курс). Показано введение эмбихина внутривенно в дозе 0,2-0,3 мг/кг/день в течение 4-5 дней подряд с повторными курсами через 3-4 нед.
Получен кратковременный эффект от винкристина, сарколизина, метотрексата.
В комплексной терапии используют также иммуномодуляторы. применяют большие дозы рекомбинантных интерферонов
- роферон по 15 млн ME внутримышечно ежедневно
В последние годы химиотерапию сочетают с противовирусными препаратами (ганцикловир, фоскарнет),
Проводятся испытания иммуноглобулинов из крови человека, супрессирующих ВЭБ-лимфопролиферацию.
При раннем назначении химиотерапии возможно полное выздоровление. В далеко зашедших стадиях болезни применяют хирургические методы лечения.
Получен кратковременный эффект от винкристина, сарколизина, метотрексата.
В комплексной терапии используют также иммуномодуляторы. применяют большие дозы рекомбинантных интерферонов
- роферон по 15 млн ME внутримышечно ежедневно
В последние годы химиотерапию сочетают с противовирусными препаратами (ганцикловир, фоскарнет),
Проводятся испытания иммуноглобулинов из крови человека, супрессирующих ВЭБ-лимфопролиферацию.
При раннем назначении химиотерапии возможно полное выздоровление. В далеко зашедших стадиях болезни применяют хирургические методы лечения.