- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Terapia intensivă a şocului презентация
Содержание
- 1. Terapia intensivă a şocului
- 2. DEFINITIE şocul este o stare, în care
- 3. Clasificarea şocului 1.Şoc hipovolemic 2.Şoc cardiogen
- 4. Şocul hipovolemic Se caracterizează prin diminuarea
- 5. Şocul hipovolemic
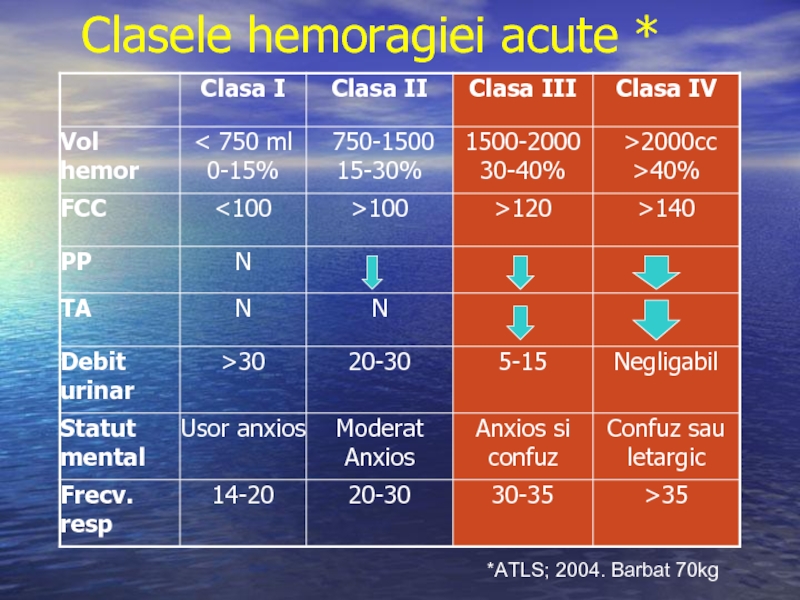
- 6. Clasele hemoragiei acute * *ATLS; 2004. Barbat 70kg
- 7. Terapia intensivă Scopul principal al TI
- 8. Terapia intensivă Realizarea hemostazei asigurarea ventilaţiei
- 9. Terapia intensivă 2. Terapia cu fluide
- 10. Terapia intensivă La momentul actual există
- 11. CRISTALOIZI
- 12. Coloizii Majoritatea studiilor nu arata o reducere
- 13. Practic se recomandă utilizarea bolusurilor de
- 14. Terapia intensivă La pierderi continue de
- 15. Terapia intensivă După refacerea VSC în
- 16. Şocul cardiogen CAUZE: a. insuficienţa de
- 17. b. disfuncţii mecanice: - stenoze valvulare
- 18. TRATAMENTUL ŞOCULUI CARDIOGEN I. Măsuri terapeutice iniţiale
- 19. TRATAMENTUL ŞOCULUI CARDIOGEN d. Dacă pacientul nu
- 20. TRATAMENTUL ŞOCULUI CARDIOGEN f. Tratamentul inotrop pozitiv
- 21. TRATAMENTUL ŞOCULUI CARDIOGEN g. Suportul circulator mecanic
- 22. TRATAMENTUL ŞOCULUI CARDIOGEN II. Tratamentul etiologic al
- 23. TRATAMENTUL ŞOCULUI CARDIOGEN III. Revascularizarea chirurgicală de
- 26. SEMNE • Dispnee de repaos sau efort
- 27. SEMNE Tahipnee (54 %) Tahicardie FCC >
- 28. Radiografia toracică Poate fi N sau
- 29. EKG Modificări în 70% cazuri Cel
- 31. Gazele arteriale Nu sunt specifice
- 32. D-DIMERII Reflectă scindarea fibrinei de către plasmină
- 34. ECOCARDIOGRAFIA Nu este specifică pentru diagnosticul TEAP
- 35. Tomografia compiuterizată spiralată a cutiei toracice cu
- 36. Angiografia pulmonară Reprezintă standardul de aur
- 37. TRATAMENT Stabilizarea hemodinamica Heparina
- 38. Heparine cu masă moleculară mică
- 39. Warfarina Tratamentul poate fi inceput din prima
- 40. Thromboliza Este indicată in hipotensiunea arterială refractară (TAS
- 41. Embolectomia chirurgicală TEAP masivă (fibrinoliza este contraindicată
- 42. ŞOCUL SEPTIC
- 43. Răspunsul inflamator sistemic
- 44. Sepsis prezenţa focarului de infecţie şi 2 şi mai multe semne ale SIRS.
- 45. Sepsis sever Reprezinta sepsisul asociat cu hipoperfuzie tisulara sau disfunctii de organe.
- 46. Şoc septic reprezintă sepsis-ul care evoluează cu
- 47. Sindromul disfunctiei multiple de organ este
- 48. TERAPIA INTENSIVĂ
- 49. Resuscitarea în cursul primelor 6 ore
- 50. Resuscitarea în cursul primelor 6 ore
- 51. Diagnosticul Prelevarea culturilor Minimum 2 culturi din
- 52. Terapia antibacteriană Terapia i.v. antibacteriană va
- 53. Terapia antibacteriană Eficienţa va fi evaluată
- 54. Eradicarea focarului infectios Pacientul va
- 55. Terapia prin infuzie Resuscitarea va fi
- 56. VAZOPRESOARELE Se va menţine o Presiune arterială
- 57. Terapia inotropă La pacienţii cu disfuncţie miocardică
- 58. STEROIZII Hidrocortisonul (< 200 mg/zi)va fi administrat
- 59. Componentele sanguine Concentratul eritrocitar va fi administrat
- 60. Ventilaţia mecanică în leziunea pulmonară/detresa respiratorie acută
- 61. Controlul nivelului glicemiei Se va
- 62. Bicarbonatul de sodiu Nu va fi
- 63. Profilaxia trombozei venoase Se vor utiliza heparinele cu masă moleculară mică, ciorapi elastici.
- 64. Profilaxia ulcerelor de stres Se vor utiliza inhibitorii pompei de protoni sau H2-blocherii.
- 65. PAS > 120 mm Hg, PAM
- 66. CAZ CLINIC Pacienta 65 ani a fost
- 68. CAZ CLINIC Analiza generala a sangelui: Hb
Слайд 2DEFINITIE
şocul este o stare, în care reducerea profundă a perfuziei duce
Слайд 3Clasificarea şocului
1.Şoc hipovolemic
2.Şoc cardiogen
3. Şoc distributiv sau vasogenic
-şoc
- şoc anafilactic
- şoc neurogen
-produse toxice (supradoză de medicamente, narcotice, barbiturice, anestezice, vasodilatatoare)
4. Şoc extracardiac obstructiv
- embolie pulmonară masivă
- pneumotorax
- tamponadă pericardiacă
- hipertensiune pulmonară severă
- pericardită constrictivă severă
Слайд 4Şocul hipovolemic
Se caracterizează prin diminuarea volumului circulant ceea ce se soldează
Слайд 5 Şocul hipovolemic
Cauze:
Hemoragii- Externe: (traume, din tubul digestiv, hemoptisii masive), Interne (ruperea aneurismului de aortă, hemotorax, hemoperitineum, hemoragie retroperitoneală)
Pierderi de apă (gastrointestinale – dieree, vomă, renale – cetoacidoza diabetică, comă hiperosmotică, diabetul insipid, supradozare de diuretice, transcutane - (arsuri extinse, refacere neadecvată a pierderilor insensibile)
- pierderi în spaţiul trei (pancreatită, peritonită, ischemie intestinală)
Слайд 7Terapia intensivă
Scopul principal al TI este refacerea perfuziei eficiente a organelor
-menţinerea PAM mai mare de 60-65 mm Hg la pacientul normotensiv
FCC 60-100 b/min
pH 7,35-7,45
Debit urinar >0,5 ml/kg/ora
- menţinerea unui IC mai mare de 3,0-3,5 l/min/m2
- menţinerea perfuziei adecvate astfel încît concentraţia lactatului în single arterial să fie mai mic de 2,2 meq/l
Statut mental normal
Слайд 8Terapia intensivă
Realizarea hemostazei
asigurarea ventilaţiei alveolare adecvate şi oxigenării-VM
Volum curent 7-10
Слайд 9Terapia intensivă
2. Terapia cu fluide Pentru resuscitare cu fluide este necesar
Utilizarea dispozitivelor speciale pentru pomparea fluidelor permite infuzia a 1 l de cristaloide în 10-15 min şi o unitate de masă eritrocitară în 5 min. Pentru pacienţii cu risc de exsanguinare este necesară montarea unei linii venoase centrale, ceea ce permite de a creste rata de administrare.
Слайд 10Terapia intensivă
La momentul actual există controverse referitor la utilizarea cristaloidelor şi
Слайд 12Coloizii
Majoritatea studiilor nu arata o reducere a mortalităţii
Pot induce coagulopatie, IRA
Reacţii
Cost crescut
Слайд 13
Practic se recomandă utilizarea bolusurilor de 500-1000 ml ser fiziologic sau
Dacă hemodinamică rămîne instabilă, şocul nu a fost jugulat sau continuă pierderile de singe sau fluide.
Слайд 14Terapia intensivă
La pierderi continue de singe cu diminuarea nivelului Hb sub
Слайд 15Terapia intensivă
După refacerea VSC în prezenţa unei instabilităţi hemodinamice va fi
Noradrenalina nu va fi administrată, doar pentru temporizarea măsurilor de refacere volemică.
Слайд 16Şocul cardiogen
CAUZE:
a. insuficienţa de pompă a cordului în:
- infarctul acut de
- contuziile miocardice
miocardite
cardiomiopatii
- depresii provocate de medicamente (betablocante,blocante ale canalelor de calciu)
Слайд 17
b. disfuncţii mecanice:
- stenoze valvulare
- insuficienţe valvulare
- defect de sept
- defecte ale pereţilor ventriculari (anevrisme ventriculare)
C. Dereglari de ritm (tahicardii, bradicardii)
Слайд 18TRATAMENTUL ŞOCULUI CARDIOGEN
I. Măsuri terapeutice iniţiale şi generale
a. Oxigenarea şi
b. Terapia durerii şi anxietăţii cu morfinomimetice
(Morfină, Fentanyl)
c.Tratamentul aritmiilor severe sau blocurilor a.v. (antiaritmice, cardioversie, pacing extern temporar).
Слайд 19TRATAMENTUL ŞOCULUI CARDIOGEN
d. Dacă pacientul nu are EP - administrare de
e. Terapia vasopresoare se adresează hipotensiunii refractare la măsurile terapeutice anterioare
La pac.cu TAS< 70-80mm Hg medicamentul de elecţie este Noradrenalina
La pac.cu TAS=80-90 mm Hg se poate începe cu Dopamină (creşte atât TAS cât şi DC) dar dacă nu se obţin rezultate rapide se trece imediat la Noradrenelină.
Dacă pacienţii prezintă tahicardie - se va administra fenilefrina.
Слайд 20TRATAMENTUL ŞOCULUI CARDIOGEN
f. Tratamentul inotrop pozitiv se va aplica pacienţilor care
În cazul pac.cu TAS > 80 mmHg se preferă dobutamina (care uneori produce însă efecte nedorite : hipotensiune şi tahicardie).
În cazul pac.cu TAS < 80 mmHg se preferă dopamina sau chiar adrenalina
Слайд 21TRATAMENTUL ŞOCULUI CARDIOGEN
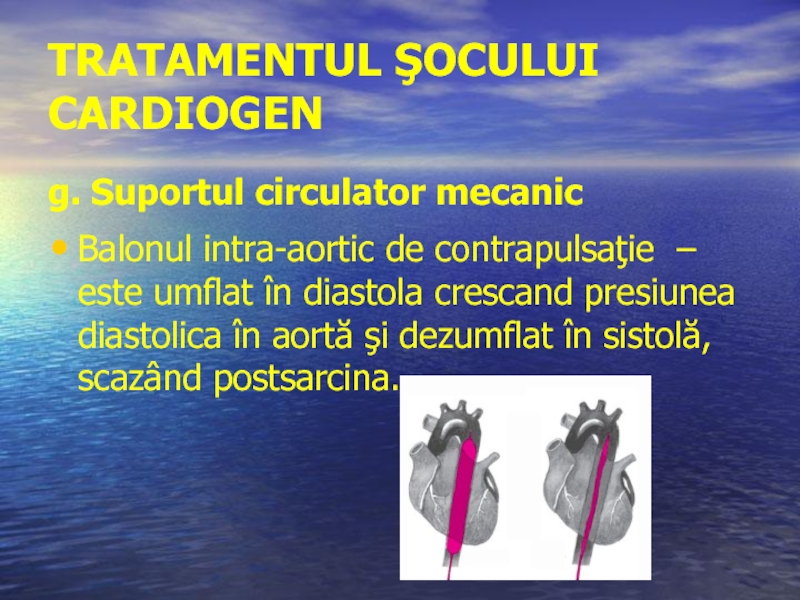
g. Suportul circulator mecanic
Balonul intra-aortic de contrapulsaţie – este
Слайд 22TRATAMENTUL ŞOCULUI CARDIOGEN
II. Tratamentul etiologic al ŞC consecutiv IM (Terapia de
a. reperfuzia percutană de urgenţă
b.Terapia fibrinolitică + suport inotrop şi/sau BCIA (Interventiile primare percutane nu pot fi efectuate in primele 120 min de la primul contact cu medicul)
Слайд 23TRATAMENTUL ŞOCULUI CARDIOGEN
III. Revascularizarea chirurgicală de urgenţă
Există pacienţi la care prima
- stenoză > 50% left main + IM în teritoriul LAD sau al Circumflexei
- stenoză > 75% left main + IM în teritoriul
coronarei drepte
- leziuni tricoronariene severe
- leziuni coronariene dificil de instrumentat
Слайд 26SEMNE
• Dispnee de repaos sau efort (73 %)
• Durere pleuritică (44
• tuse (34 %)
• dureri in muşchii gambei
• edeme ale picioarelor (41 %)
• wheez-ing (21 %)
• Hemoptizie ( 23%)
Слайд 27SEMNE
Tahipnee (54 %)
Tahicardie FCC > 100/min (30 %)
Febră
Insuficienţă cardiacă
Distensie jugulară (14 %)
Слайд 28Radiografia toracică
Poate fi N sau non-specifică
Semne indirecte care pot sugera
oligemie regională (s. Westermark)
proeminenţa arterei pulmonare - (s. Fleischner)
Opacităţi pleurale bazale care reprezintă arii pulmonare atelectaziate sau infarctizate
Dilatarea cordului drept, efuziuni pleurale, elevarea hemidiafragmului
Este utilă în interpretarea scintigrafiei de ventilaţie si perfuzie
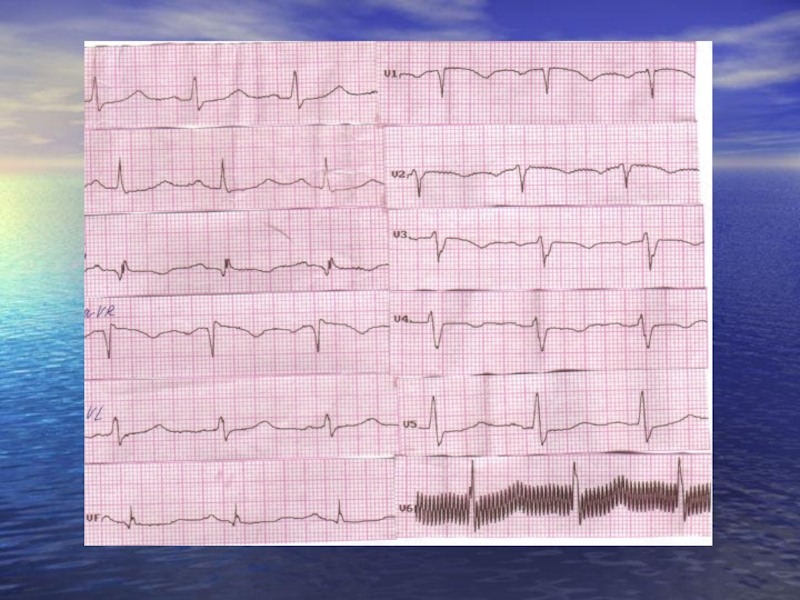
Слайд 29EKG
Modificări în 70% cazuri
Cel mai des se atestă o tahicardie
In mai puţin de 5% pacienţi: P pulmonale, RVH, RBBB, S1Q3T3
Слайд 31Gazele arteriale
Nu sunt specifice
Se detectă o hipoxemie, hipocapnie şi
Hipoxemie marcată asociată cu o Radiografie toracică normală in absenţa maladiilor respiratorii
Слайд 32D-DIMERII
Reflectă scindarea fibrinei de către plasmină şi indică o tromboliză endogenă
Nivele >500 ng/mL este crescut
Sensibilitate: 95-97% Specificitate 45%
Testul este util pentru excluderea TEAP. Pacienţii cu nivele ale D-dimerilor normali au o probabailitate de 95% să nu aibă TEAP
Слайд 34ECOCARDIOGRAFIA
Nu este specifică pentru diagnosticul TEAP
Permite diferenţierea dintre TEAP şi alte
Ecocardiografia transtoracică poate vizualiza trombii intracardiaci, iar ecocardiografia transesofageana – trombii din artera pulmonară
Dilatarea ventricolului drept/regurgitare tricuspidiană
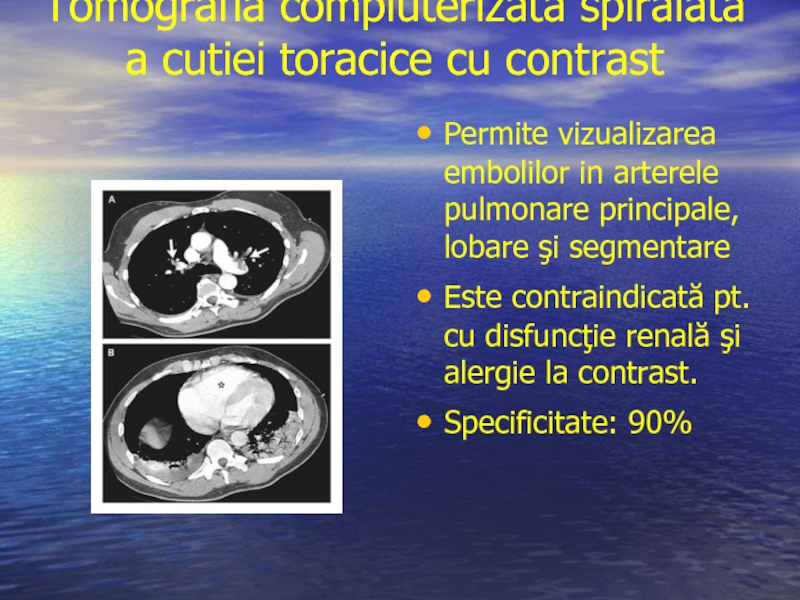
Слайд 35Tomografia compiuterizată spiralată a cutiei toracice cu contrast
Permite vizualizarea embolilor
Este contraindicată pt. cu disfuncţie renală şi alergie la contrast.
Specificitate: 90%
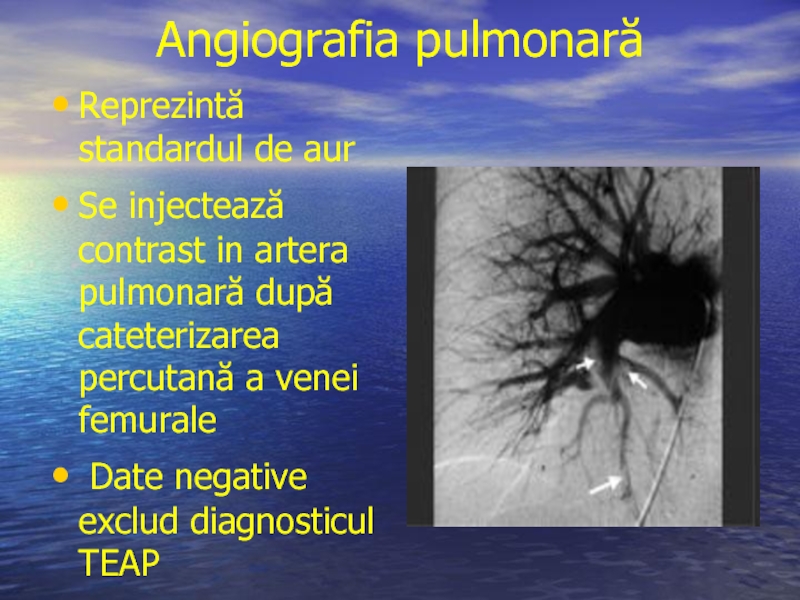
Слайд 36Angiografia pulmonară
Reprezintă standardul de aur
Se injectează contrast in artera
Date negative exclud diagnosticul TEAP
Слайд 37TRATAMENT
Stabilizarea hemodinamica
Heparina nefracţionată
Este un anticoagulant de elecţie pentru pt.
80-U/kg bolus heparină, urmată de 18-U/kg/h infuzie i.v. continuă.
Monitorizarea TTPA, scopul terapiei TTPA 1.5-2.5 ori N
Слайд 39Warfarina
Tratamentul poate fi inceput din prima zi
Se asociază cu heparinele
Scopul terapiei – INR 2-3
Слайд 40Thromboliza
Este indicată in hipotensiunea arterială refractară (TAS
Drogurile trombolitice convertează plasminogenul in plasmină. Plasmina scindează fibrina şi provoacă dizolvarea trombilor
Слайд 41Embolectomia chirurgicală
TEAP masivă (fibrinoliza este contraindicată sau nu a dat rezultate
Trombi persistenţi în inima dreaptă
Insuficienţă cardiovasculară ce necesită resuscitare cardiopulmonară
Слайд 43Răspunsul inflamator sistemic
două sau mai multe din următoarele condiţii:
Hipertermie sau hipotermie (peste 38,30C sau sub 360C)
tahicardie (peste 90/min)
polipnee cu hiperventilaţie (peste 20 resp/min, sau PaCO2 sub 32 mmHg)
leucocitoză peste 12.000/mmc sau sub 4000/mmc, forme tinere (peste 10%) în circulaţia periferică
Слайд 46Şoc septic
reprezintă sepsis-ul care evoluează cu hipotensiune cu anomalii de perfuzie
Слайд 47Sindromul disfunctiei multiple de organ
este o stare cu disfuncţii fiziologice apărute
Слайд 49Resuscitarea în cursul primelor 6 ore
PVC 8–12 mm Hg
PA medie
Debitul urinar ≥0.5 mL /kg/ora
Saturaţia in O2 a sângelui din vena superioară cava ≥70%
Слайд 50Resuscitarea în cursul primelor 6 ore
Dacă saturaţia in O2 a sângelui
-- concentrat eritrocitar la Ht 30%
--dobutamină max 20 μg/kg/min
Слайд 51Diagnosticul
Prelevarea culturilor
Minimum 2 culturi din sânge
1 – percutană
1 – din fiecare
Слайд 52Terapia antibacteriană
Terapia i.v. antibacteriană va fi începută în cursul primei ore
Terapia antibacteriană (un drog sau câteva droguri) cu acţiune asupra agenţilor patogeni bacterieni sau fungici
Se va ţine cont de sensibilitatea microorganismelor din comunitate şi spital
Слайд 53Terapia antibacteriană
Eficienţa va fi evaluată la 48-72 ore
- datele microbiologice şi
- antibiotice cu spectru îngust
- se va preveni rezistenţa, reduce toxicitatea şi costul
Слайд 54Eradicarea focarului infectios
Pacientul va fi evaluat şi va fi înlăturată sursa
Слайд 55Terapia prin infuzie
Resuscitarea va fi efectuată prn administrare de cristaloizi sau
Слайд 56VAZOPRESOARELE
Se va menţine o Presiune arterială medie ≥ 65mmHg.
Drogul de
Слайд 57Terapia inotropă
La pacienţii cu disfuncţie miocardică (presiune înaltă de umplere şi
Слайд 58STEROIZII
Hidrocortisonul (< 200 mg/zi)va fi administrat i.v. dacă persistă hipotensiunea refractară
Terapia cu steroizi va fi sistată odată cu incetarea administrării vasopresoarelor
Слайд 59Componentele sanguine
Concentratul eritrocitar va fi administrat la nivele de HB
Nivele mai mari ale Hb vor fi necesare la pacienţii cu ischemie cardiacă, hipoxemie severă, hemoagie acută, acidoză lactică).
Eritropoetina nu va fi utilizată pentru tratamentul anemiei induse de sepsis
PPC va fi utilizată pentru corectarea indicilor de laboratori modificaţi doar dacă pacientul prezintă hemoragii microvasculare sau sunt preconizate proceduri invazive.
Concentratul trombocitar va fi administrat
-pacienţilor cu trombocite < 10.000/ mcl indiferent dacă prezintă hemoragii
-Pacienţilor cu trombocite < 20.000/ mcl cand există riscul hemoragiei
-Pacienţilor preconizaţi pentru intervenţii chirurgicale sau cu hemoragii se va administra concentrat trombocitar pentru a atinge valori peste 50.000/mcl
Слайд 60Ventilaţia mecanică în leziunea pulmonară/detresa respiratorie acută indusă de sepsis
Volumul curent
Presiunea maximă ≤30cmH2O.
Se va permite creşterea PaCO2 cu scopul diminuării presiunii în căile aeriene şi a volumului curent
Se va utiliza presiunea pozitivă la sfârşitul expirului pentru a evita colabarea plămânului la sfârşitul expirului
Слайд 61Controlul nivelului glicemiei
Se va administra i.v. insulina pentru combaterea hiperglicemiei
Nivelul glucozei va fi menţinut <10 mmol/L
Nivelul glicemiei va fi determinat fiecare 1-2 ore (la pacienţii stabili – fiecare 4 ore)
Слайд 63Profilaxia trombozei venoase
Se vor utiliza heparinele cu masă moleculară mică, ciorapi
Слайд 65
PAS > 120 mm Hg, PAM >70 mm Hg
PVC = (N
Presiune ocluzată în capilarul pulmonar =10-12 mm Hg
IC 3 l/min/m2
VO2 100 ml/min/m2
Lactatul <2,5 mmoli/l
Deficit de baze < 2 mmoli/l
Debit urinar > 0,5 ml/kg/oră (apr.30 ml/oră)
Слайд 66CAZ CLINIC
Pacienta 65 ani a fost internata in TI cu urmatoarele
Radiografia cutiei toracice -infiltrat pulmonar.
Слайд 68CAZ CLINIC
Analiza generala a sangelui:
Hb 122 g/l, eritr 4,2 x 1012/l,
tromb 133 x 109/l, leucocite 22 x 109/l, VSH 32mm/ora.
DIAGNOSTICUL?