- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
СИСТЕМНАЯ СКЛЕРОДЕРМИЯ презентация
Содержание
- 1. СИСТЕМНАЯ СКЛЕРОДЕРМИЯ
- 2. Системная склеродермия – прогрессирующее полисиндромное заболевание с
- 3. Заболевают лица от 10 мес. до 80
- 4. Не ясны, обсуждается вирусная теория. Многие
- 5. Воздействие этих факторов может вызвать или реализовать
- 6. В зависимости от распространённости поражения кожи и
- 7. острое: (недели, месяцы – 10%): быстрое прогрессирование
- 8. подострое: (1 – 2 года – 25%):
- 9. хроническое: (многие годы – 65%):
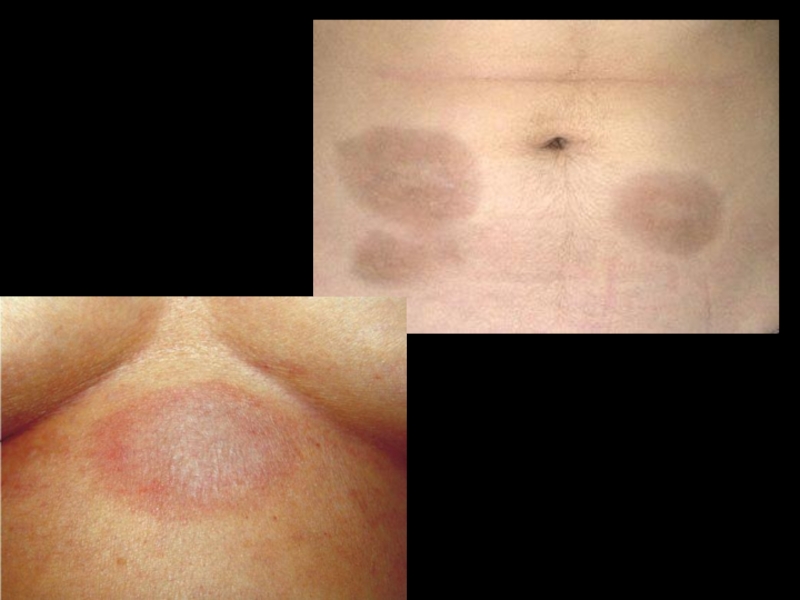
- 10. Поражение кожи – 90%. “Кисет”, “корсет”,
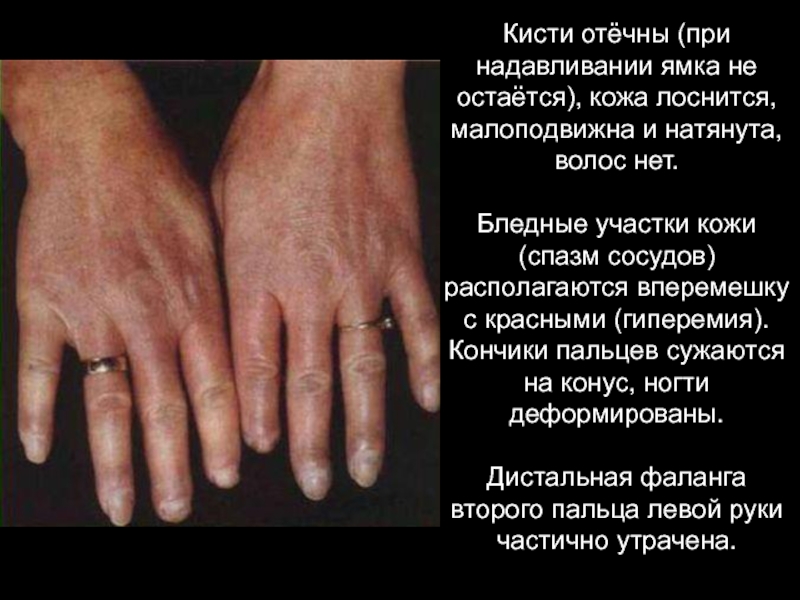
- 23. Кисти отёчны (при надавливании ямка не остаётся),
- 27. Желудочно-кишечный тракт – 70%. Пищевод –
- 30. Лёгкие – 30 – 80%. Прогрессирующий
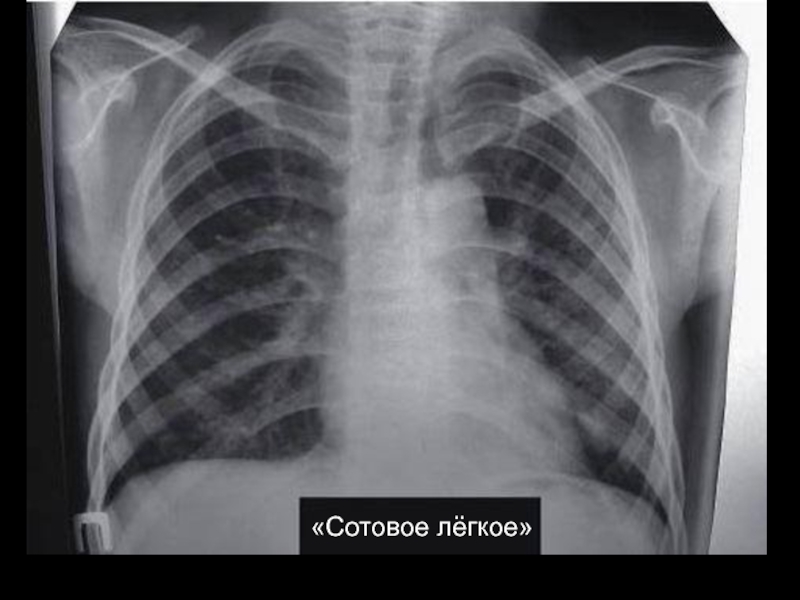
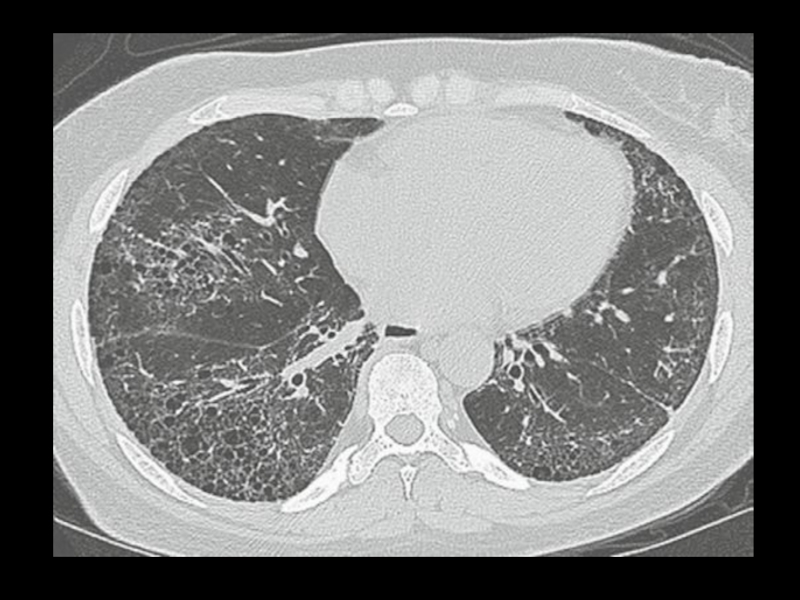
- 31. «Сотовое лёгкое»
- 35. Почки – 40% (на аутопсии 70 –
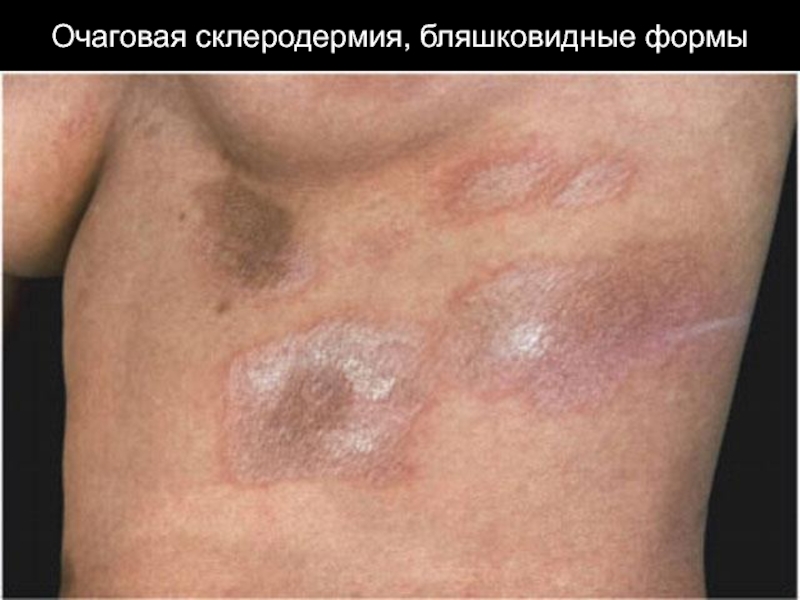
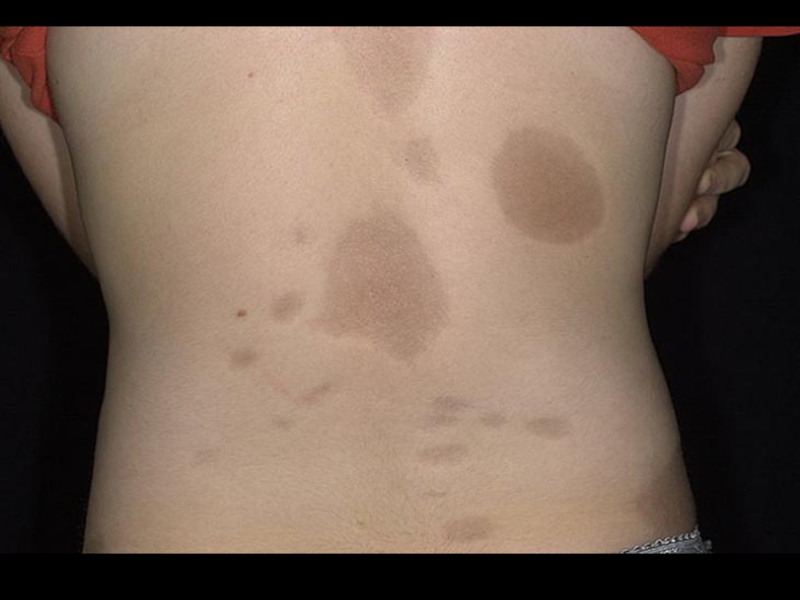
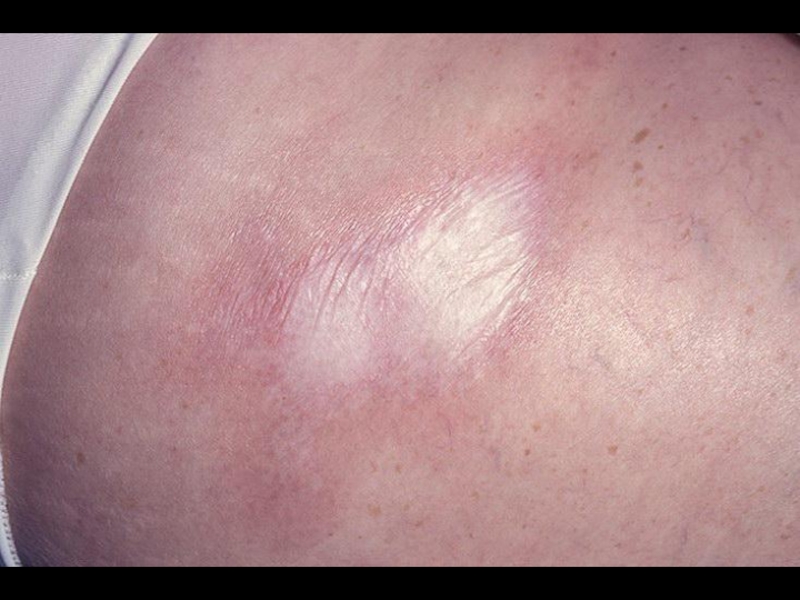
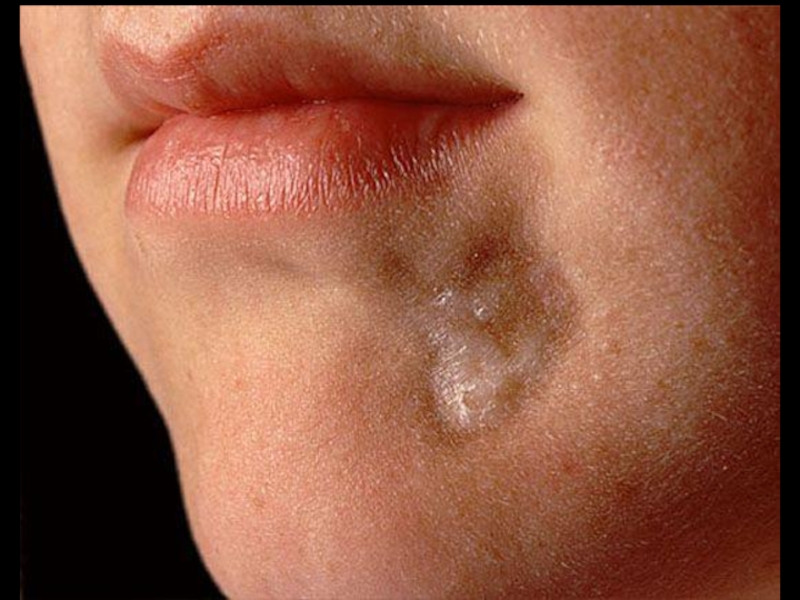
- 36. Очаговая склеродермия, бляшковидные формы
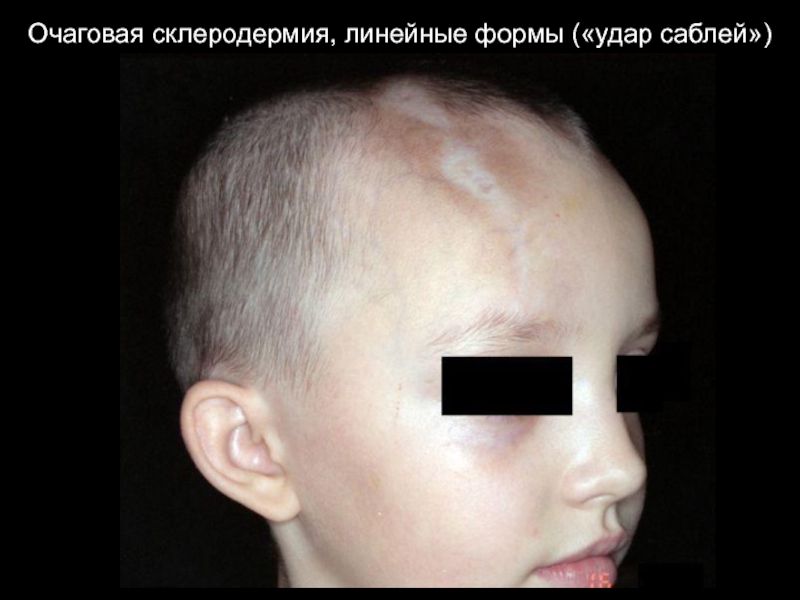
- 41. Очаговая склеродермия, линейные формы («удар саблей»)
- 45. Основные Периферические: синдром Рейно. Склеродермическое поражение кожи.
- 46. Дополнительные Периферические: гиперпигментация кожи. телеангиэктазии. Трофические
- 47. Общие: потеря массы тела более 10 кг.
- 48. Для постановки достоверного диагноза необходимо наличие любых
- 49. Ревматоидный артрит, при преимущественном поражении суставов.
- 50. Лабораторные данные Неспецифичны и отражают степень
- 51. Д-пеницилламин (купренил) до 1 000 мг, поддерживающая
- 52. Аминохинолиновые препараты 1 – 2 табл.;
- 53. Лечение больных с учётом доминирующей патологии
- 56. Признаки системности процесса: Лихорадка неясной этиологии,
- 57. Сходная симптоматика: Онкологические: лимфопролиферативные, Паранеопластические, Метастатические
- 58. Редкие болезни: амилоидоз (первичный и
- 59. нозологическая форма; характер течения болезни – изучение
Слайд 1СИСТЕМНАЯ СКЛЕРОДЕРМИЯ
К.м.н., доцент Карелин А.П.
Медицинский институт
Кафедра пропедевтической и факультетской терапии с
курсом эндокринологии и ЛФК
Слайд 2Системная склеродермия – прогрессирующее полисиндромное заболевание с характерными изменениями кожи, опорно-двигательного
По распространённости среди ДБСТ занимает 2-е место после СКВ – 6–7%.
Определение
Слайд 3Заболевают лица от 10 мес. до 80 лет, но чаще заболевают
Соотношение М : Ж – 1 : 8 – 10.
В группе шахтёров соотношение обратное. Первичная заболеваемость – 2,7 – 19 на 1 млн. населения.
Эпидемиология
Слайд 4Не ясны, обсуждается вирусная теория.
Многие патогенетические аспекты сходны с СКВ, но
“Пусковыми” механизмами могут быть травмы, в т.ч. психические, переохлаждение, роды, аборт, инфекция, воздействие химических веществ, в т.ч. полихлорвинил, силиконовые имплантанты.
Этиология, патогенез
Слайд 5Воздействие этих факторов может вызвать или реализовать дефект коллагенсинтезирующих клеток, проявляющихся
Эта возрастающая автономность фибробластов проявляется генерализованным фиброзом при нарушении межклеточного и внутритканевого взаимодействия компонентов соединительной ткани.
Слайд 6В зависимости от распространённости поражения кожи и основного симптомокомплекса выделяют:
диффузная форма
лимитированная форма (lSSC),
склеродермия без склеродермы (scleroderma sine scleroderma)
перекрёстные формы (overlap-syndromes) ССД+РА, ССД+ДМ и др.,
ювенильная склеродермия
Классификация
Слайд 7острое: (недели, месяцы – 10%): быстрое прогрессирование поражения кожи и внутренних
лёгких – интерстициальная пневмония с исходом в пневмофиброз,
сердце – кардиосклероз,
почек – “истинная склеродермическая почка”.
Летальный исход – через 1 год от ХПН.
Варианты течения ССД
Слайд 8подострое: (1 – 2 года – 25%): более постепенное – кожа
рецидивирующий полиартрит,
миозит и миастенический синдром,
поражение внутренних органов,
вазомоторные трофические расстройства.
Слайд 9хроническое: (многие годы – 65%):
сосудистые нарушения по типу синдрома Рейно,
затем
В зависимости от клинико-лабораторных показателей определяются и степени активности процесса.
Степень активности: I - минимальная, II - умеренная , III - высокая.
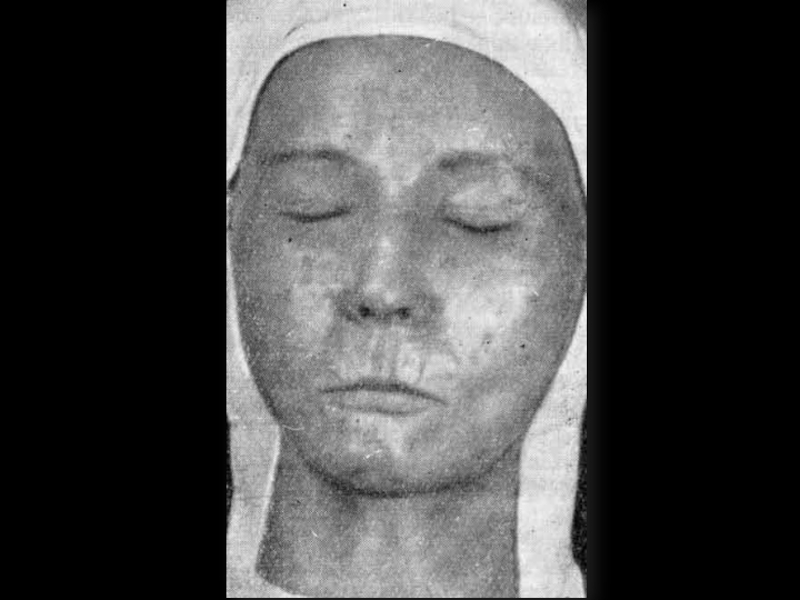
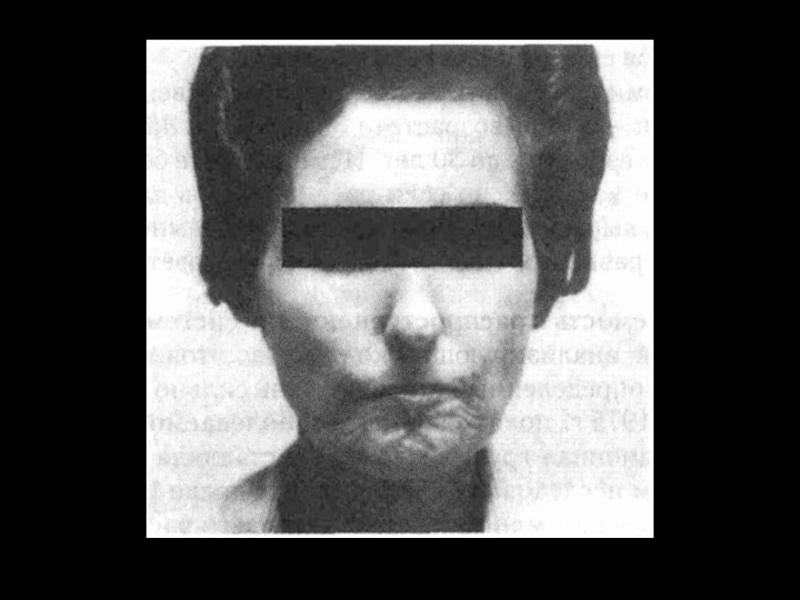
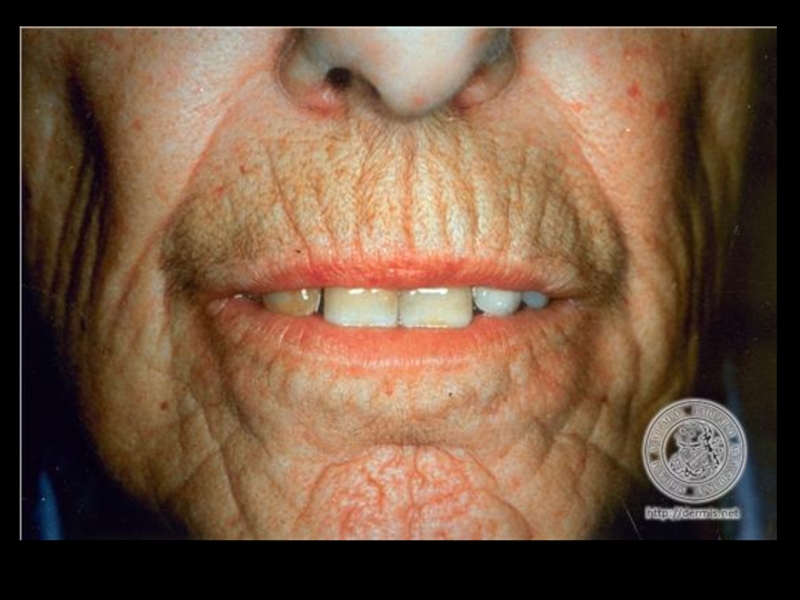
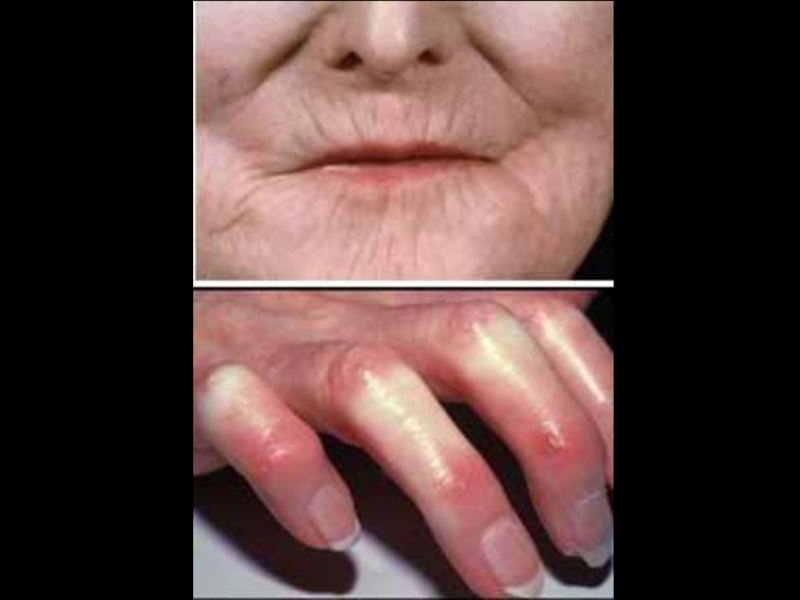
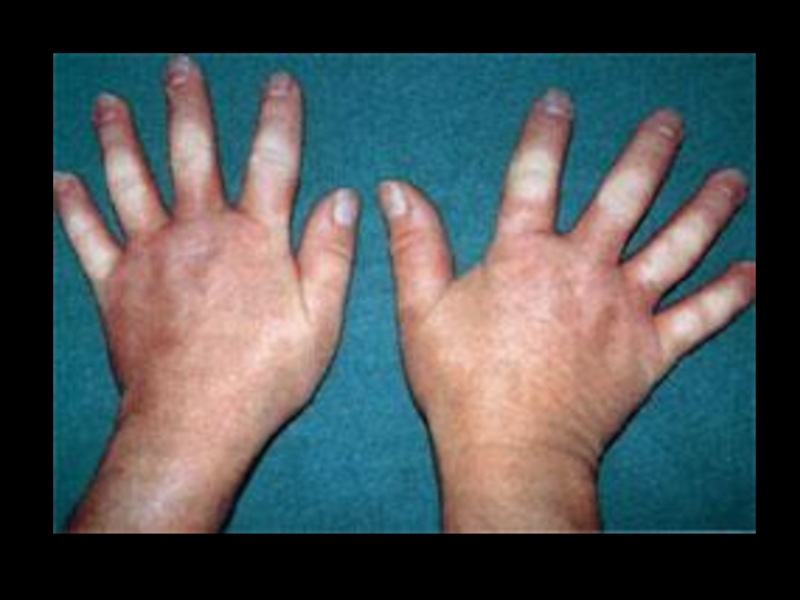
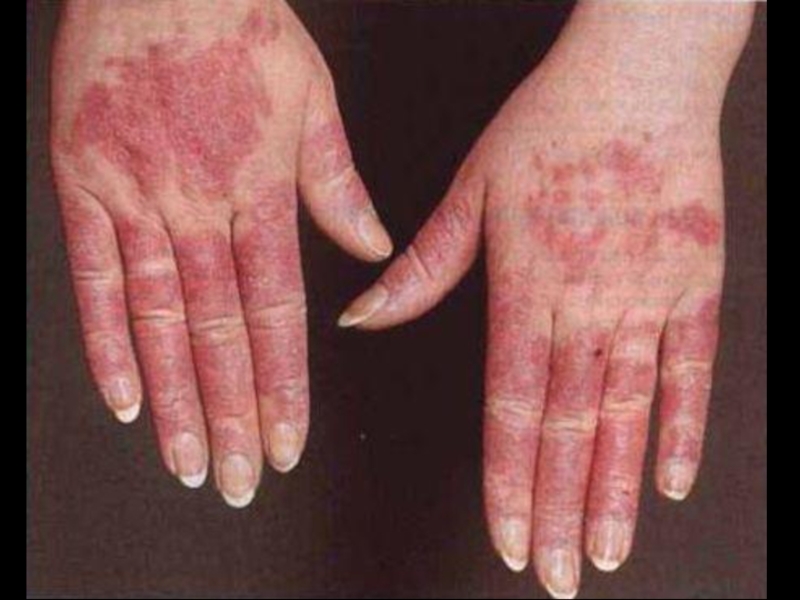
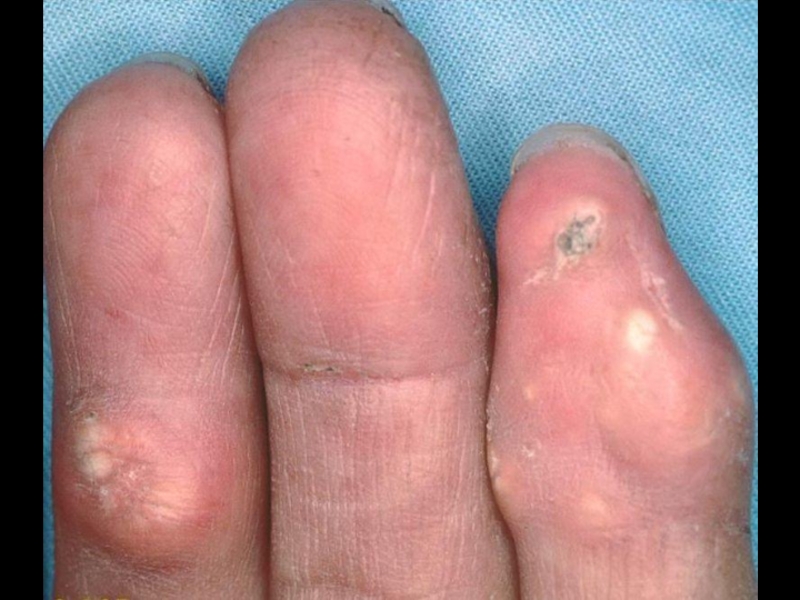
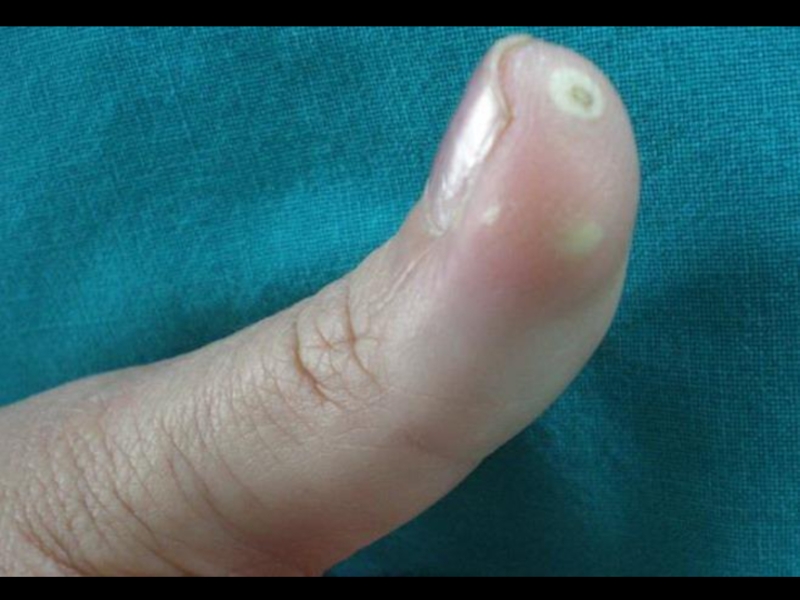
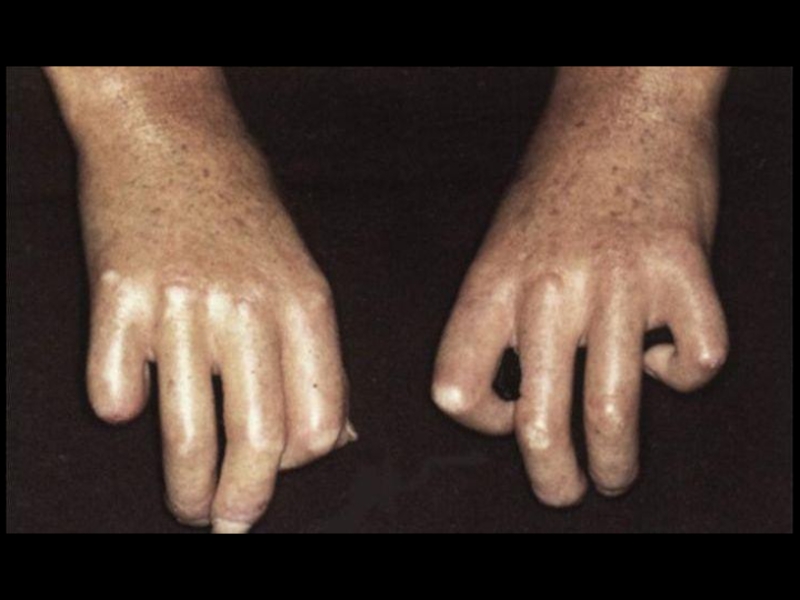
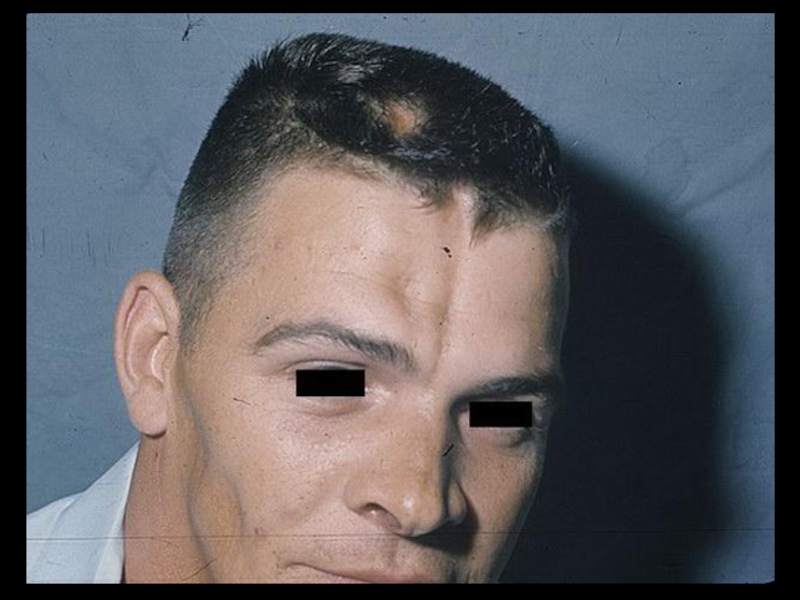
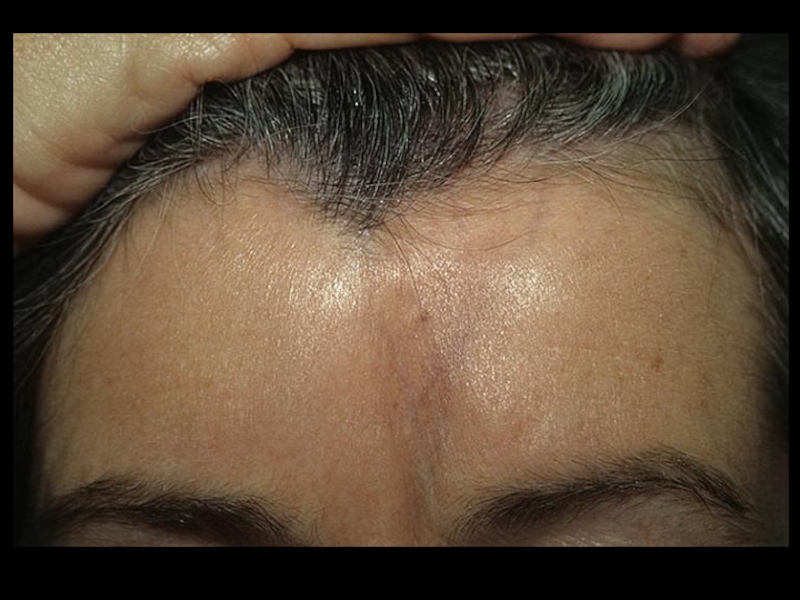
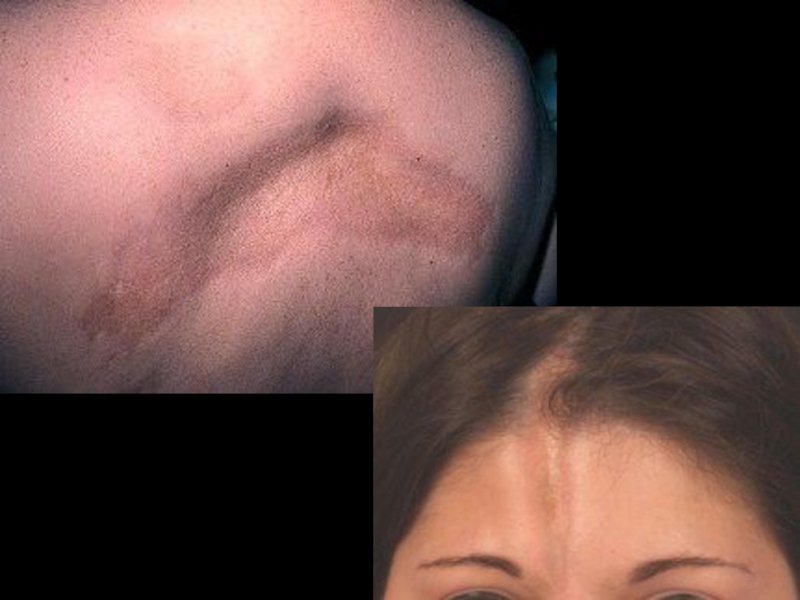
Слайд 10Поражение кожи – 90%.
“Кисет”, “корсет”, “панцирь”, амимичность, атрофия, маскообразность, сухость, гиперпигментация,
Синдром Рейно в 95%, трофические нарушения, симптом “крысиных укусов”, гангрена пальцев.
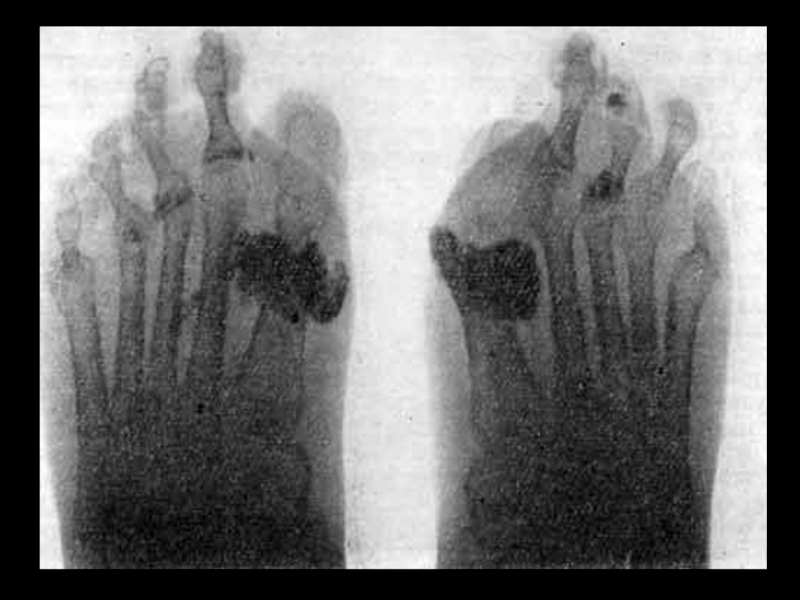
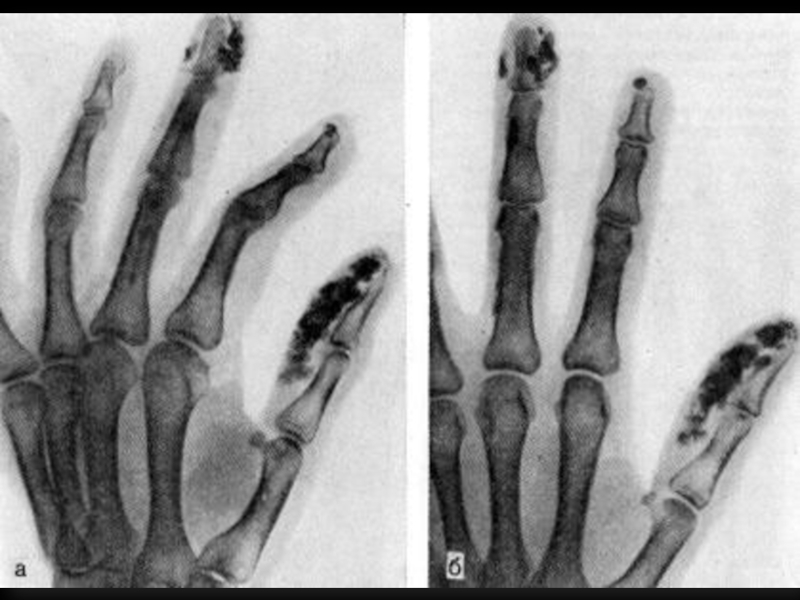
Поражение суставов – 90%.
Артрит, артралгии, периартриты с исходом в контрактуры и деформацию, остеолиз ногтевых фаланг.
Клиника
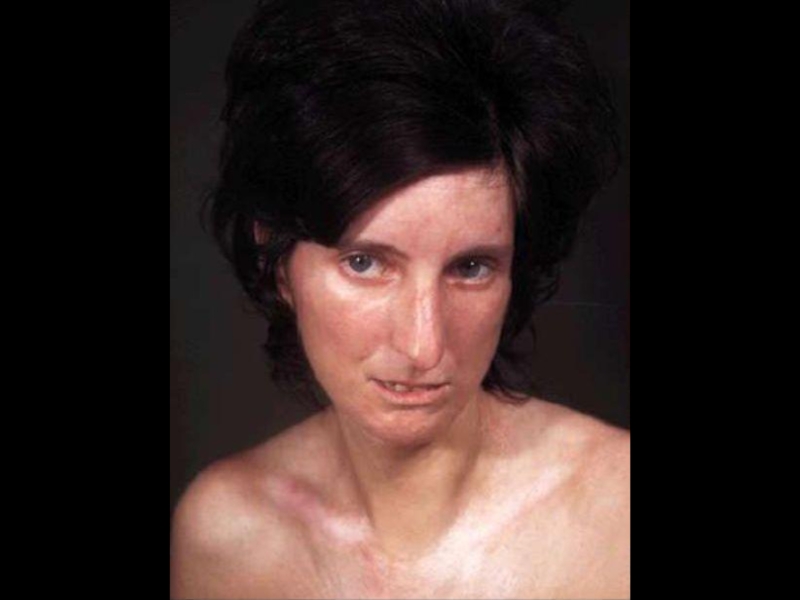
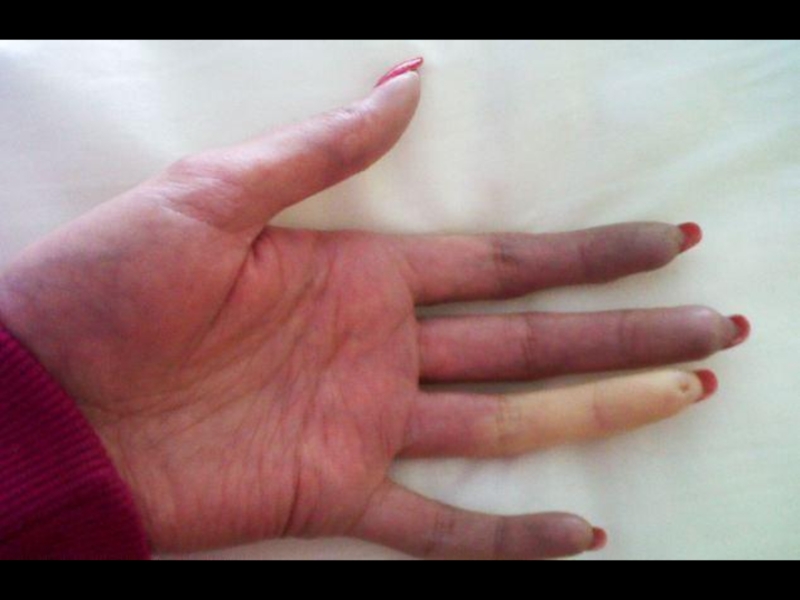
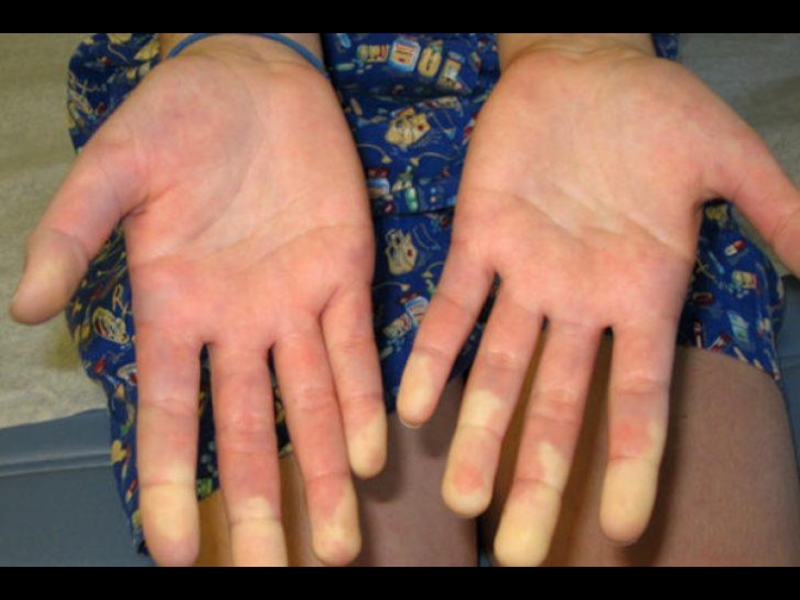
Слайд 23Кисти отёчны (при надавливании ямка не остаётся), кожа лоснится, малоподвижна и
Бледные участки кожи (спазм сосудов) располагаются вперемешку с красными (гиперемия).
Кончики пальцев сужаются на конус, ногти деформированы.
Дистальная фаланга второго пальца левой руки частично утрачена.
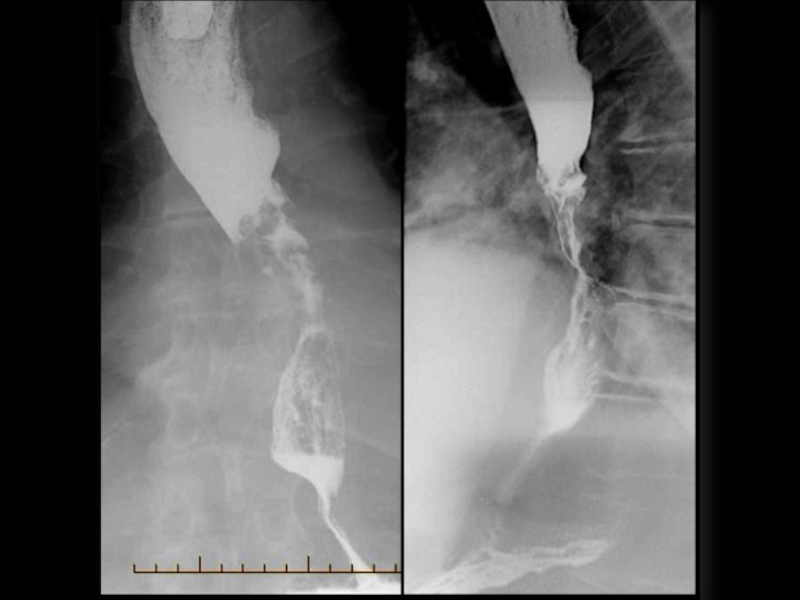
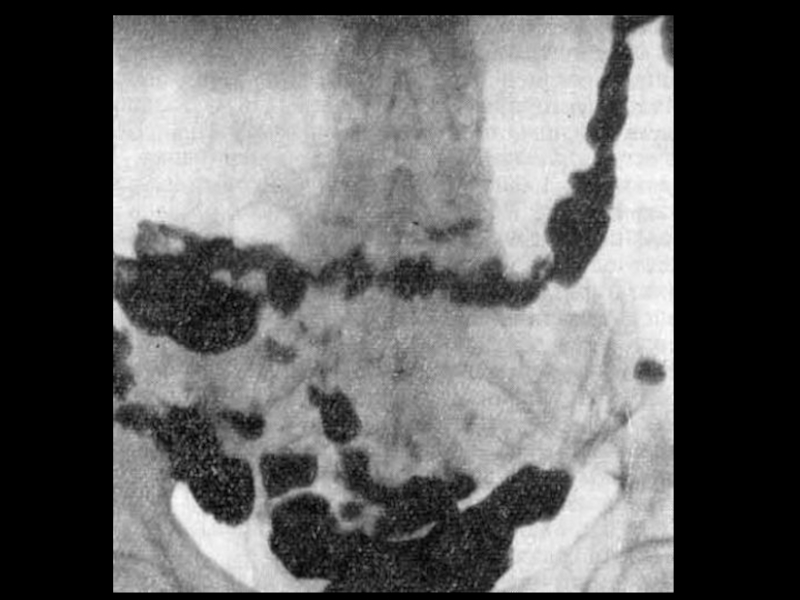
Слайд 27Желудочно-кишечный тракт – 70%.
Пищевод – дисфагия, отрыжка, срыгивание, изжога, зияние розетки
Кишечник – запоры, нарушение всасывания – спруподобный синдром.
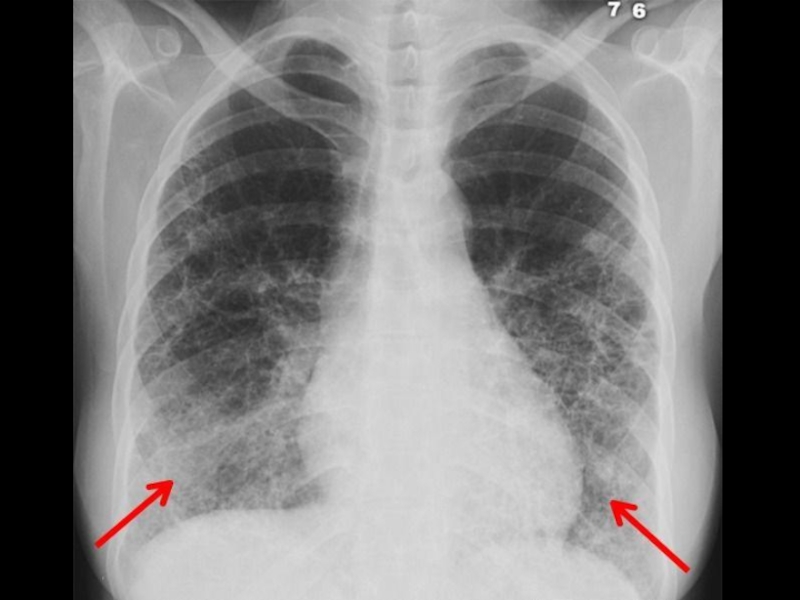
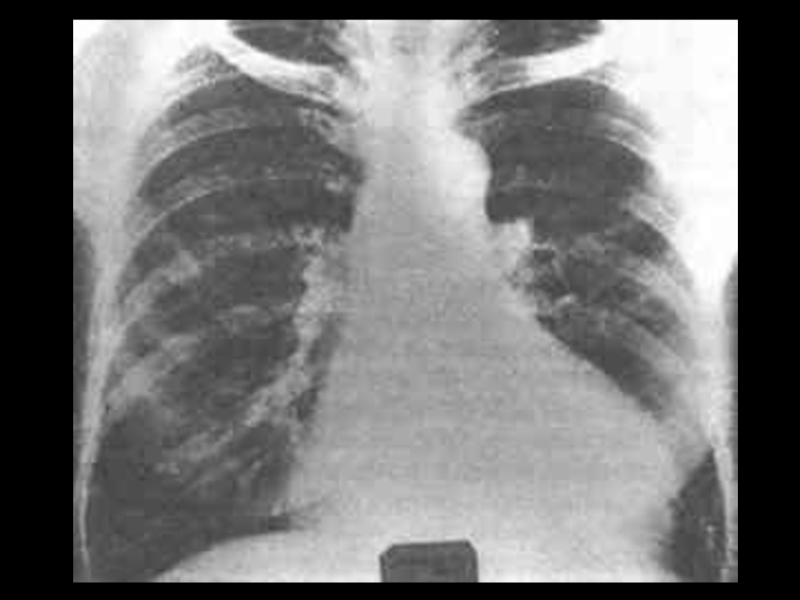
Слайд 30Лёгкие – 30 – 80%.
Прогрессирующий пневмосклероз, преимущественно в базальных отделах.
Сердце –
Фиброз миокарда по типу “инфарктноподобного” вплоть до развития сердечной недостаточности. Поражение эндокарда с формированием пороков сердца.
Слайд 35Почки – 40% (на аутопсии 70 – 100%).
От преходящей протеинурии до
Существуют атипичные формы, когда на первый план выходит поражение внутренних органов – лёгких, сердца без признаков поражения кожи (scleroderma sine scleroderma).
Общие симптомы: лихорадка, похудание, слабость, утомляемость.
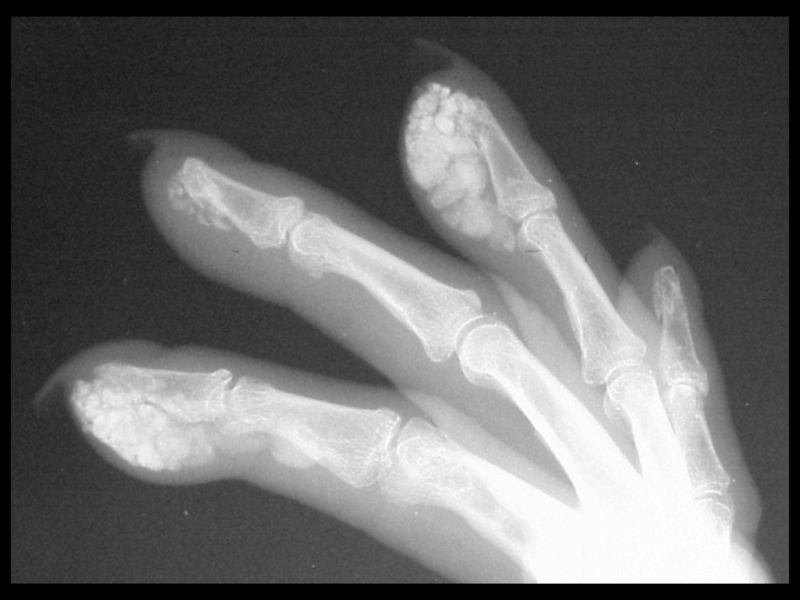
При наличии кальциноза кожи, выделяют CREST–синдром:
C – кальциноз,
R – синдром Рейно,
E – нарушение моторики пищевода,
S – склеродактилия,
T – телеангиэктазия.
Слайд 45Основные
Периферические:
синдром Рейно.
Склеродермическое поражение кожи.
Суставно-мышечный синдром (с контрактурами).
Остеолиз.
Кальциноз
Висцеральные:
базальный пневмосклероз.
Крупноочаговый кардиосклероз.
Склеродермическое поражение пищеварительного
Острая склеродермическая нефропатия.
Лабораторные:
Специфические АНА (анти-СКЛ-70 и антицентромерные антитела)
Критерии ССД (Гусева Н.Г. 1993)
Слайд 46Дополнительные
Периферические:
гиперпигментация кожи.
телеангиэктазии.
Трофические нарушения.
Полиартралгии.
Полимиалгии, полимиозит.
Висцеральные:
лимфаденопатия.
Полисерозит (чаще адгезивный).
Хроническая нефропатия.
Полиневрит, поражение цнс.
Слайд 47Общие:
потеря массы тела более 10 кг.
лихорадка, чаще субфебрильная.
Лабораторные:
увеличение СОЭ более 20
гиперпротеинемия более 85 г/л.
гипергаммаглобулинемия более 23%.
Антитела к ДНК или АНФ.
Ревматоидный фактор
Слайд 48Для постановки достоверного диагноза необходимо наличие любых трёх основных диагностических критериев
Слайд 49Ревматоидный артрит, при преимущественном поражении суставов.
Полимиозит при мышечных изменениях.
Миксома левого предсердия,
Очаговая склеродермия – стрии на коже.
Индуцированная склеродермия.
Фиброзирующие альвеолиты при изолированном поражении лёгких.
Дифференциальная диагностика
Слайд 50Лабораторные данные
Неспецифичны и отражают степень активности процесса: ускоренная СОЭ, гипергаммоглобулинемия, гипохромная
Из специфичных тестов известно определение уровня оксипролина в моче – аминокислоты в большом количестве содержащейся в коллагене.
Слайд 51Д-пеницилламин (купренил) до 1 000 мг, поддерживающая доза – 300 –
Вазопростан (алпростадил) 20 – 40 мг. (1 – 2 ампулы) в 200,0 физраствора в/в капельно через день или каждый день. На курс 10 – 20 инфузий.
Преднизолон – 30 – 40 мг. (в лечении не занимает лидирующего положения);
Лечение
Слайд 52Аминохинолиновые препараты 1 – 2 табл.;
Иммунодепрессанты (азатиоприн, имуран);
Сосудистые средства: антагонисты Са2+
Аппликации с димексидом, дезагреганты, лидаза.
Слайд 56Признаки системности процесса:
Лихорадка неясной этиологии, нечувствительная к антибиотикам;
Ускоренное СОЭ;
Немотивированное похудание, слабость;
Анемия;
Признаки
Программа диагностического
поиска при ДБСТ
Слайд 57Сходная симптоматика:
Онкологические: лимфопролиферативные,
Паранеопластические,
Метастатические процессы,
Опухоли почек, кишечника, печени.
Инфекции:
сепсис, tbs, бруцеллёз, малярия,
Слайд 58Редкие болезни:
амилоидоз (первичный и вторичный),
саркоидоз,
лекарственная болезнь,
заболевания кишечника:
болезнь Крона,
неспецифический
люпоидный гепатит,
эндокринной системы:
токсический зоб,
гипоталамический синдром,
болезнь Аддисона,
порфириновая болезнь.
Характер поражения соединительной ткани: воспалительный, склеротический, дистрофический.
Слайд 59нозологическая форма;
характер течения болезни – изучение анамнеза по первичной реакции на
активность болезни: выраженность клинико-иммунологических проявлений болезни на момент обследования;
перечень органов и систем (мишеней) с указанием характера их поражений и степени функциональной недостаточности;
наличие сопутствующих заболеваний;
осложнения лекарственной терапии.
Формулировка диагноза