- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Сахарный диабет у детей презентация
Содержание
- 1. Сахарный диабет у детей
- 2. План: АФО поджелудочной железы у детей. Актуальность
- 3. На начало 2012 года в нашей стране
- 4. АФО поджелудочной железы у детей внешнесекреторная функция – выделение пищеварительных ферментов (трипсина, липазы, амилазы)
- 5. - внутрисекреторная функция - клетками островков Лангерганса
- 6. АКТУАЛЬНОСТЬ За последние два десятилетия в мире
- 7. Сахарный диабет - это
- 8. Влияние инсулина на углеводный обмен Обеспечивает проницаемость
- 9. Сахарный диабет типа 1 (деструкция β-клеток, обычно
- 10. Другие специфические типы: Генетические дефекты функций β-клеток(MODY-1,MODY-2,MODY-3
- 11. По степени тяжести: Лёгкая (характерно- отсутствие кетоацидоза,
- 12. Классификация по состоянию гликемического контроля: Идеальный; Оптимальный; Субоптимальный; Высокий риск для жизни. Классификация
- 13. Уровень гликемического контроля
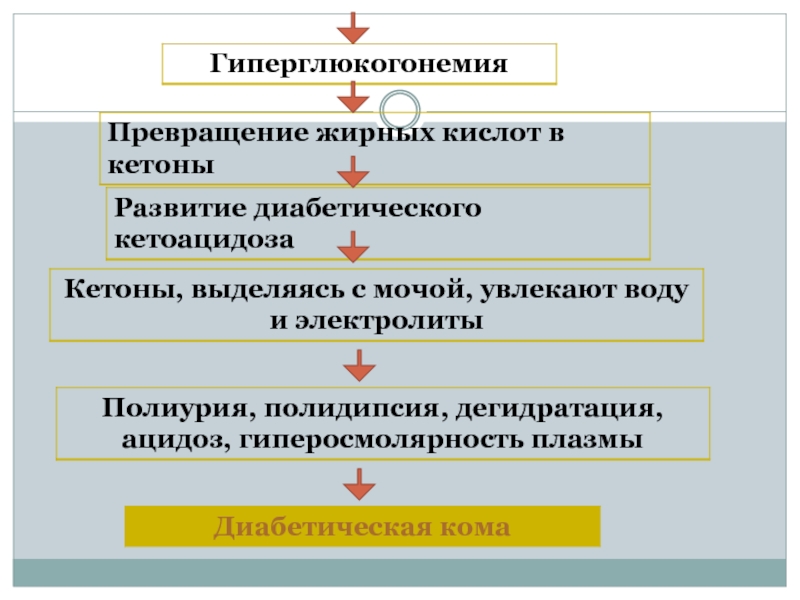
- 14. Классификация осложнений. Острые осложнения: Диабетический кетоацидоз;
- 15. Хронические осложнения: ангиопатии (ретинопатия, нефропатия, ангиопатия ног);
- 16. Типы сахарного диабета 1 тип - инсулинозависимый
- 17. Предрасполагающие факторы Генетическая предрасположенность Фенотипы HLA DR3
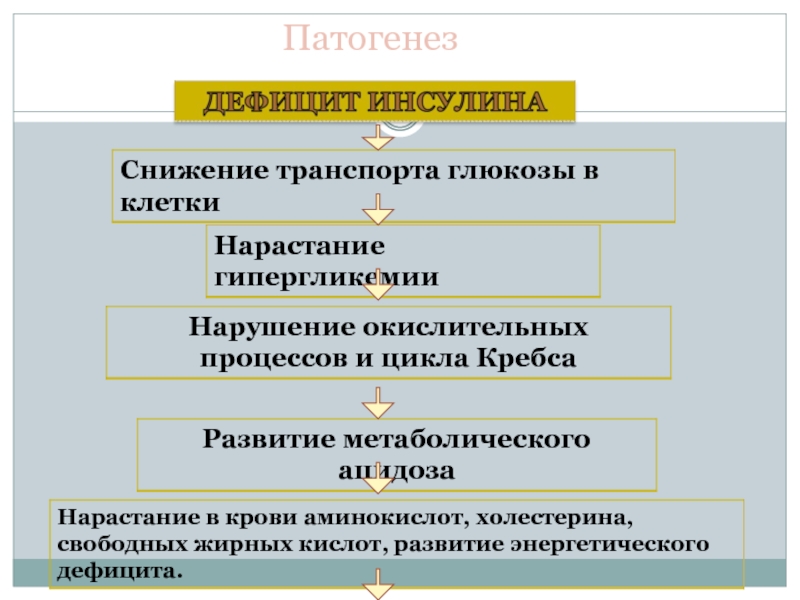
- 18. Этиология и патогенез СД 1-го типа Это
- 21. Патогенез
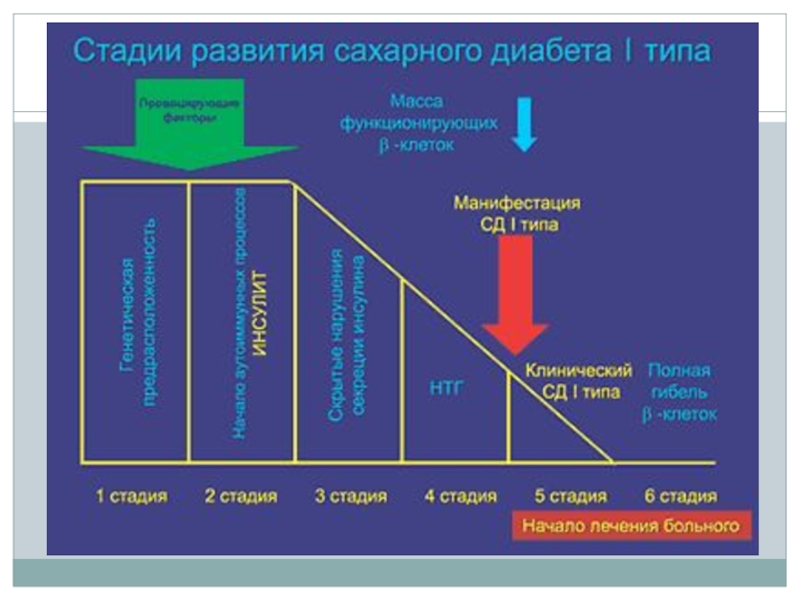
- 23. Патогенез I стадия – генетическая предрасположенность, ассоциированная
- 25. Формы сахарного диабета Потенциальное нарушение толерантности к
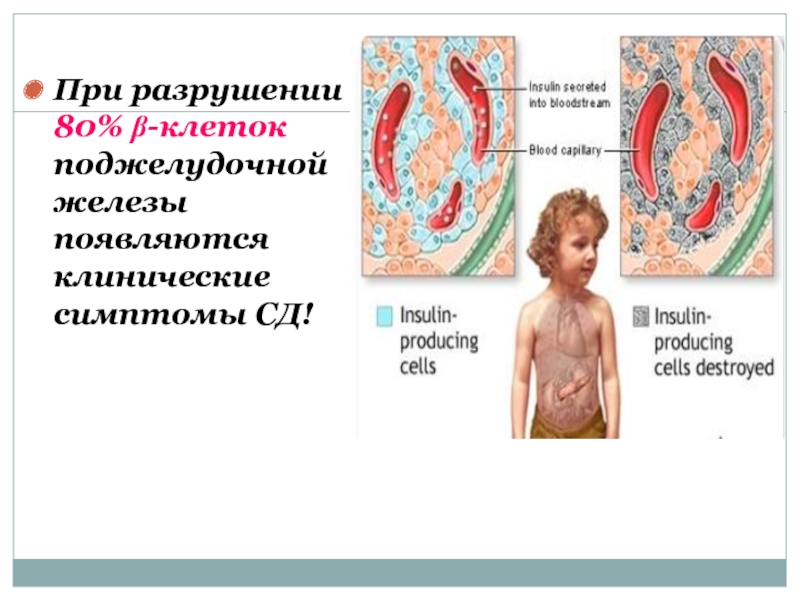
- 26. При разрушении 80% β-клеток поджелудочной железы появляются клинические симптомы СД!
- 27. Клиника Начало постепенное, реже острое,
- 28. Специфические жалобы при сахарном диабете: Полидипсия
- 29. Сахарный диабет у детей раннего возраста Первый
- 30. Диагностика сахарного диабета Исследование мочи на сахар
- 31. Оральный глюкозотолерантный тест (сахарная кривая) Определение уровня
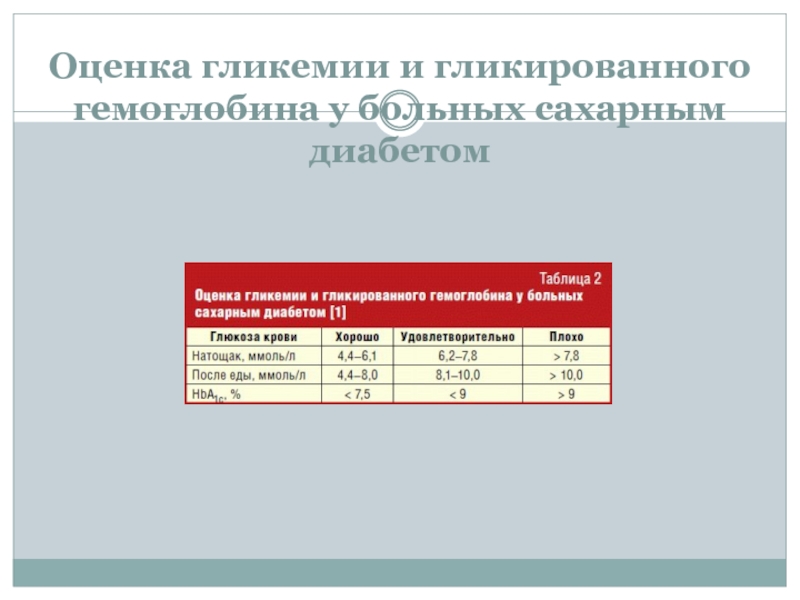
- 32. Оценка гликемии и гликированного гемоглобина у больных сахарным диабетом
- 33. Исследование углеводного обмена
- 34. Лечение сахарного диабета. А. Диетотерапия Стол
- 35. Углеводы – 60% (исключаются легкоусвояемые углеводы:
- 36. 1 ХЕ = 12
- 37. Таблица замены хлебных единиц 1 хлебная единица (ХЕ) содержится в:
- 38. Лечение сахарного диабета Б. Инсулинотерапия «Инсулин — лекарство
- 39. Инсулинотерапия Виды инсулина А.
- 40. Инсулины короткого действия Хумулин Регуляр 100 Актрапид 40 Актрапид 100
- 41. Б. Инсулины средней продолжительности: Протафан 40 Протафан 100 Хумулин 100
- 42. В. Инсулины длительного действия: Лантус Детемир Левемир
- 43. Препараты инсулина
- 44. Средства введения инсулина: Инсулиновые шприцы Шприц-ручка Дозатор инсулина (инсулиновая помпа)
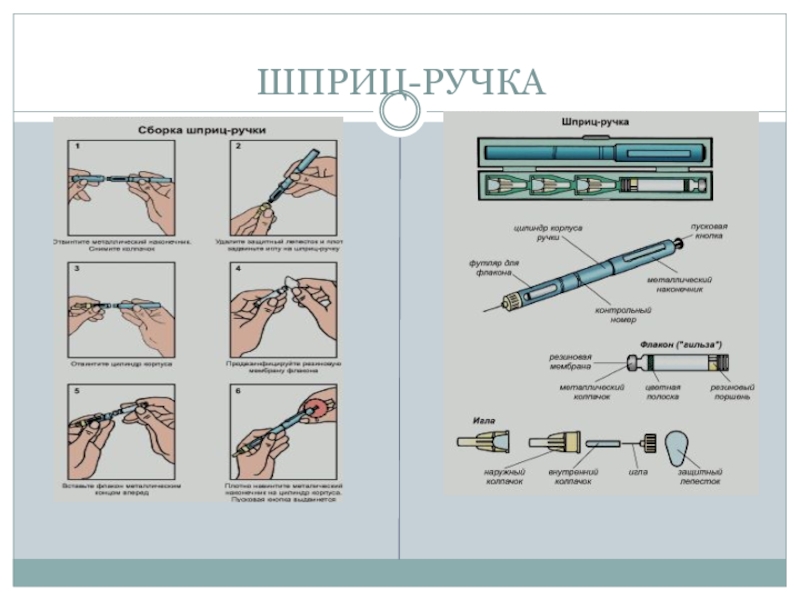
- 45. ШПРИЦ-РУЧКА
- 46. Новые технологии в диагностике и лечении СД
- 47. Режим введения инсулина Подбирается эндокринологом Используется базисно
- 48. Места для введения инсулина
- 49. Введение инсулина иглами различной длины
- 50. Деформация инсулиновых игл после многократного использования
- 51. Осложнения сахарного диабета и инсулинотерапии
- 52. Осложнения сахарного диабета Жировая инфильтрация печени
- 53. Осложнения и побочные эффекты инсулинотерапии: Нарушение
- 54. Осложнения сахарного диабета
- 55. Диспансерное наблюдение Наблюдение участкового педиатра и
- 56. Осмотр окулиста, невролога, стоматолога, ЭКГ, санация очагов
- 57. Критерии эффективности наблюдения нормализация показателей углеводного обмена
- 58. Прогноз В настоящее время излечение больного
Слайд 2План:
АФО поджелудочной железы у детей.
Актуальность темы.
Определение сахарного диабета.
Типы сахарного диабета.
Провоцирующие факторы
Формы сахарного диабета.
Клиника сахарного диабета.
Диагностика сахарного диабета.
Осложнения сахарного диабета.
Лечение.
Осложнения инсулинотерапии.
Диспансерное наблюдение.
Слайд 3На начало 2012 года в нашей стране зарегистрировано 3,549 миллиона больных
316 тыс. чел – 1 тип (18 тысяч детей и 8 тысяч подростков)
3,232 млн. чел. - 2 тип (700 детей и подростков)
Каждые 12 лет увеличивается вдвое число больных диабетом.
К 2024-2025 году прогнозируется увеличение в два раза!
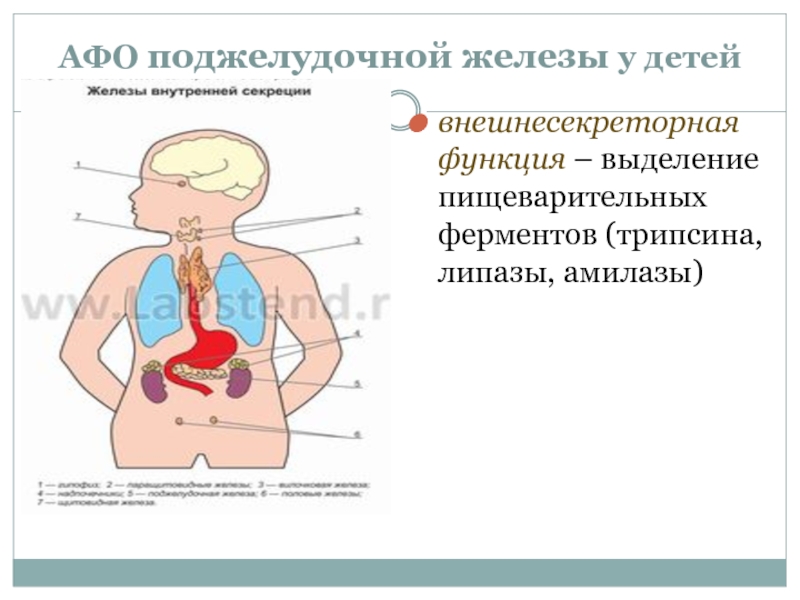
Слайд 4АФО поджелудочной железы у детей
внешнесекреторная функция – выделение пищеварительных ферментов (трипсина,
Слайд 5- внутрисекреторная функция - клетками островков Лангерганса
альфа-клетки – глюкагон
бетта-клетки –
дельта-клетки – соматостатин
У новорожденных выброс инсулина возрастает в первые дни жизни и мало зависит от уровня глюкозы в крови.
Инсулин — гормон, регулирующий все виды обмена веществ. Основные органы-мишени инсулина — печень, мышечная и жировая ткань.
Слайд 6АКТУАЛЬНОСТЬ
За последние два десятилетия в мире заболеваемость СД 1-го типа среди
Заболевание проявляется в любом возрасте (существует врожденный диабет), но наиболее часто дети заболевают в периоды интенсивного роста
(4–6 лет, 8–12 лет, пубертатный период). Дети грудного возраста поражаются в 0,5% случаев СД.
Слайд 7 Сахарный диабет - это заболевание, обусловленное абсолютной или
Шифр по МКБ – 10 Е10-Е14
Слайд 8Влияние инсулина на углеводный обмен
Обеспечивает проницаемость клеточных мембран для глюкозы путем
Стимулирует синтез гликогена из глюкозы в печени.
Подавляет гликогенолиз (расщепления гликогена в глюкозу).
Подавляет глюконеогенез (синтез глюкозы из белков и жиров).
Снижает концентрацию глюкозы в крови
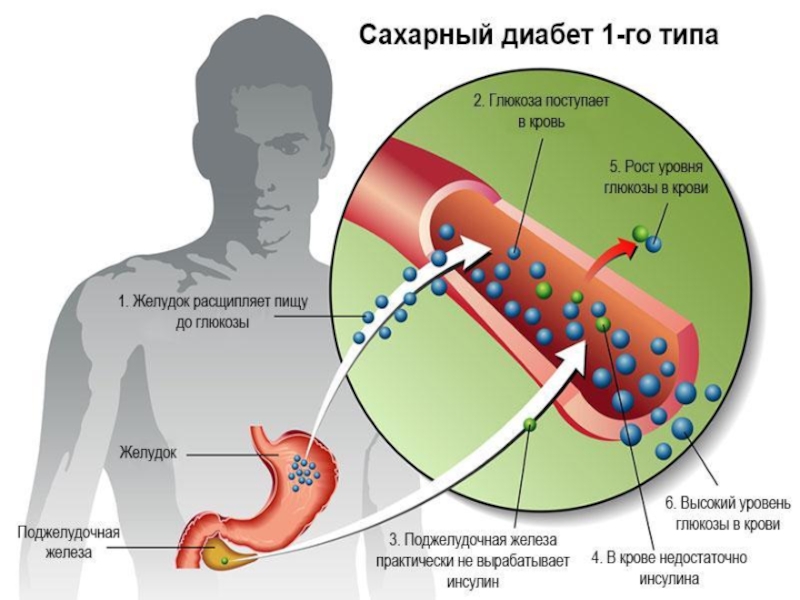
Слайд 9Сахарный диабет типа 1 (деструкция β-клеток, обычно приводит к абсолютной инсулиновой
Аутоиммунный;
Идиопатический.
Сахарный диабет типа 2 (с преимущественной резистентностью к инсулину и относительной инсулинонедостаточностью);
Гестационный сахарный диабет.
Классификация
Слайд 10Другие специфические типы:
Генетические дефекты функций β-клеток(MODY-1,MODY-2,MODY-3 и др);
Генетические дефекты действия инсулина(Лепречаунизм,липоатрофический
Болезни экзокринной части поджелудочной железы(панкреатит, панкреатэктомия, гемохроматоз, кистозный фиброз и др) ;
Эндокринопатии (акромегалия, феохромоцитома, глюкагонома, соматостатинома, синдром Кушинга, альдостерома, тиреотоксикоз и др);
Сахарный диабет, индуцированный лекарствами и химикатами (вакор, пентамидин, диазоксид, глюкокортикоиды, тиазиды, альфа-интерферон и др.);
Инфекции( врождённая краснуха, цитомегаловирус и др.);
Генетические синдромы , иногда сочетающиеся с диабетом: с-м Дауна, с-м Тернера, с-м Клайнфельтера, c-м Прадера-Вилли, Порфирия, Хорея Гентингтона, с-м Вольфрама и др).
Классификация
Слайд 11По степени тяжести:
Лёгкая (характерно- отсутствие кетоацидоза, ком, макро- и микрососудистых осложнений,
Средне-тяжелая (в анамнезе кетоацидоз(ДКА), есть микрососудистые осложнения, а для достижения оптимального гликемического контроля используется инсулин или таблетированные сахароснижающие таблетки или их комбинация);
Тяжелая (лабильное течение с ДКА , наличие микро и макрососудистых осложнений, , больные нуждаются в постоянном введении инсулина).
Классификация
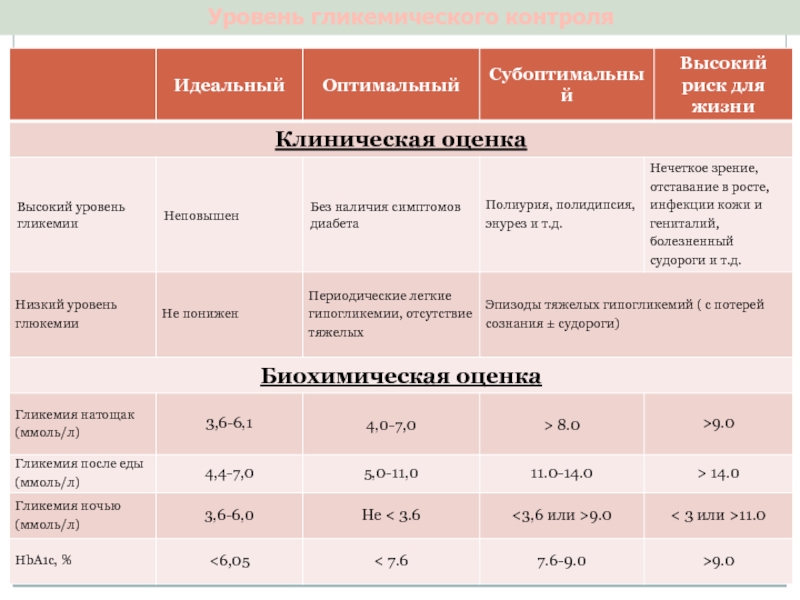
Слайд 12Классификация по состоянию гликемического контроля:
Идеальный;
Оптимальный;
Субоптимальный;
Высокий риск для жизни.
Классификация
Слайд 14Классификация осложнений. Острые осложнения:
Диабетический кетоацидоз; кетоацидоти-ческая кома;
Гиперосмолярная кома;
Гипогликемическая кома;
лактоацидотическая кома.
Классификация
Слайд 15Хронические осложнения:
ангиопатии (ретинопатия, нефропатия, ангиопатия ног);
нейропатии (переферическая, центральная, автономная);
синдром Мориака (отставание
поражение кожи (дермопатия, липоидный некробиоз, липодистрофии, хроническая паранихия);
синдром диабетической кисти (хайропатия, контрактура Дьюпюитрена);
синдром диабетической стопы, сустав Шарко.
Классификация
Слайд 16Типы сахарного диабета
1 тип - инсулинозависимый сахарный диабет (причина инсулиновой недостаточности
2 тип - инсулинонезависимый сахарный диабет (причина нарушения углеводного обмена - снижение связывания инсулина с рецепторами и уменьшение их, чаще у взрослых людей после 40 лет)
1 тип
10%
Слайд 17Предрасполагающие факторы
Генетическая предрасположенность
Фенотипы HLA DR3 и DR4 – высокий риск.
Фенотип HLA
Экзогенные факторы
Вирусы (энтеровирусы, вирус краснухи и др.);
Стресс, травмы;
Ожирение.
Слайд 18Этиология и патогенез СД 1-го типа
Это аутоиммунное заболевание у генетически предрасположенных
Период от начала аутоиммунного процесса до развития СД 1-го типа от нескольких месяцев до
10 лет.
В запуске процессов разрушения островковых клеток могут принимать участие вирусные инфекции, химические вещества и др. факторы.
Слайд 23Патогенез
I стадия – генетическая предрасположенность, ассоциированная с фенотипами HLA DR3 и
II стадия – воздействие факторов, провоцирующих запуск аутоиммунного инсулита;
III стадия – хронический аутоиммунный инсулит;
IV стадия – частичная деструкция ß-клеток инсулярного аппарата;
V стадия – клиническая манифестация заболевания с остаточной секрецией инсулина;
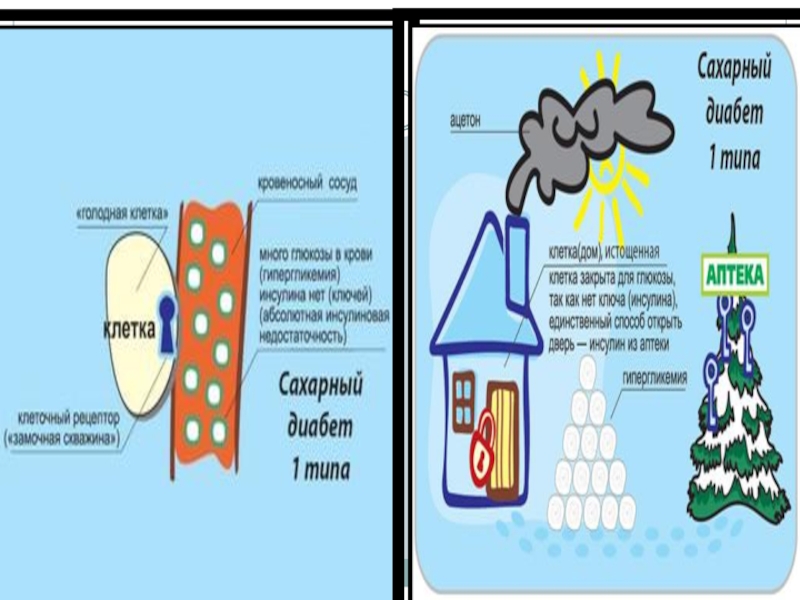
VI стадия – стадия полной деструкции ß-клеток (более 80-90 %), абсолютная инсулиновая недостаточность.
Слайд 25Формы сахарного диабета
Потенциальное нарушение толерантности к глюкозе (преддиабет, потенциальный сахарный диабет).
Нарушение
Манифестный сахарный диабет.
Слайд 27Клиника
Начало постепенное, реже острое, неспецифические жалобы:
недомогание, слабость, повышенная
сухость кожи, слизистых, «ветчинный» язык, заеды у углах рта, , тургор снижен
зуд кожи, наружных половых органов, у девочек – вульвовагиниты, частые стоматиты, фурункулез, прогрессирующий кариес
печень часто увеличена в размере
Слайд 28Специфические жалобы при сахарном диабете:
Полидипсия
Полиурия, поллакиурия
(у
Полифагия (повышенный аппетит обусловлен нарушением утилизации глюкозы клетками (клетки голодают)
Похудание
Слайд 29Сахарный диабет у детей раннего возраста
Первый вариант – развивается внезапно по
Второй вариант – медленное нарастание общетоксических проявлений: беспокойство, недостаточная прибавка массы, вторичная инфекция, стойкие опрелости, симптом «накрахмаленных» пеленок.
Слайд 30Диагностика сахарного диабета
Исследование мочи на сахар (глюкозурия возникает при содержании глюкозы
Определение уровня сахара в суточном количестве мочи
Глюкозурический профиль
Определение ацетона в моче
Определение уровня глюкозы в крови натощак (норма 3,3-5,5 ммоль/л)
Гликемический профиль
Слайд 31Оральный глюкозотолерантный тест (сахарная кривая)
Определение уровня гликированного (гликилированного) гемоглобина (усредненный уровень
Иммунологические маркеры аутоиммунного инсулита (аутоантитела к антигенам β-клеток (ICA, IAA, GAD, IA-L) могут быть повышены).
Слайд 34Лечение сахарного диабета.
А. Диетотерапия
Стол № 9 по Певзнеру (ВБД -
Определяется суточный калораж, учитывая возраст ребенка
Белки – 15-20%
Жиры – 20-25% (50% животные легкоплавкие жиры и 50% растительные жиры)
Слайд 35
Углеводы – 60% (исключаются легкоусвояемые углеводы: сахар, конфеты, виноград, хурма, манная
Каждому ребенку рассчитывается количество килокалорий, приходящееся на 60% углеводов.
Энергетическая ценность 1 грамма углеводов = 4 килокалории.
Используют условное понятие «хлебная единица» - относительная величина для дозировки употребляемых углеводов.
1 ХЕ дает повышение гликемии в среднем на 2,77 ммоль/л.
Слайд 36 1 ХЕ = 12 грамм углеводов
Количество хлебных единиц
I Завтрак – 20%
II Завтрак – 10%
Обед – 30%
Полдник - 10%
I Ужин - 25%
II Ужин – 5%
За один прием пищи не рекомендуется съедать более 7 ХЕ.
Слайд 38Лечение сахарного диабета
Б. Инсулинотерапия
«Инсулин — лекарство для умных, а не для дураков,
будь
Э.П. Джослин (США)
Слайд 39Инсулинотерапия
Виды инсулина
А. Короткие инсулины делятся на 2 группы:
Инсулины ультракороткого
Хумалог 100
НовоРапид 100
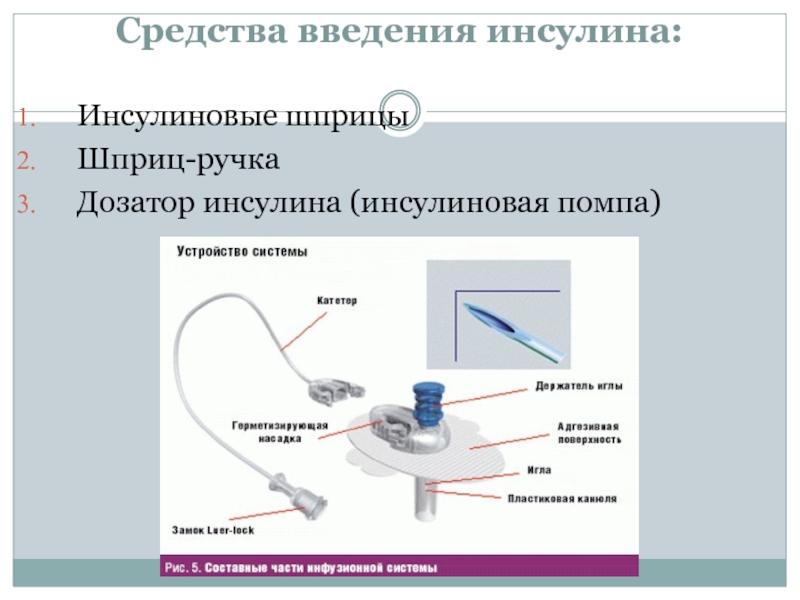
Слайд 44Средства введения инсулина:
Инсулиновые шприцы
Шприц-ручка
Дозатор инсулина (инсулиновая помпа)
Слайд 46Новые технологии в диагностике и лечении СД 1-го типа
Средства мониторинга глюкозы:
Инсулиновая помпа: небольшой компьютер, с помощью которого вводится непрерывно ультракороткий инсулин через небольшой пластмассовый катетер в подкожно-жировую клетчатку.
«Искусственная поджелудочная железа»: устройство, объединяющее систему непрерывного мониторинга глюкозы крови и инсулиновую помпу; полностью воспроизводит функцию β-клеток.
Слайд 47Режим введения инсулина
Подбирается эндокринологом
Используется базисно -болюсный режим – на протяжении дня
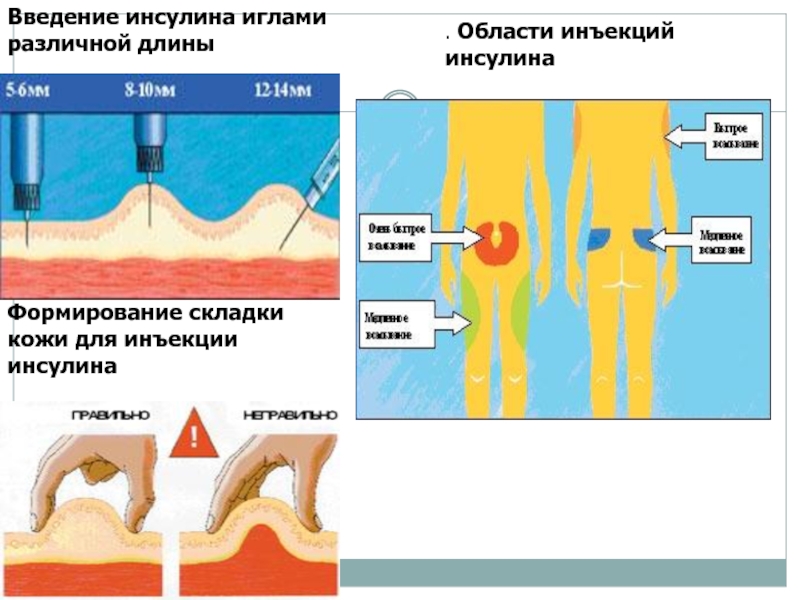
Слайд 49Введение инсулина иглами различной длины
Формирование складки кожи для инъекции инсулина
. Области инъекций инсулина
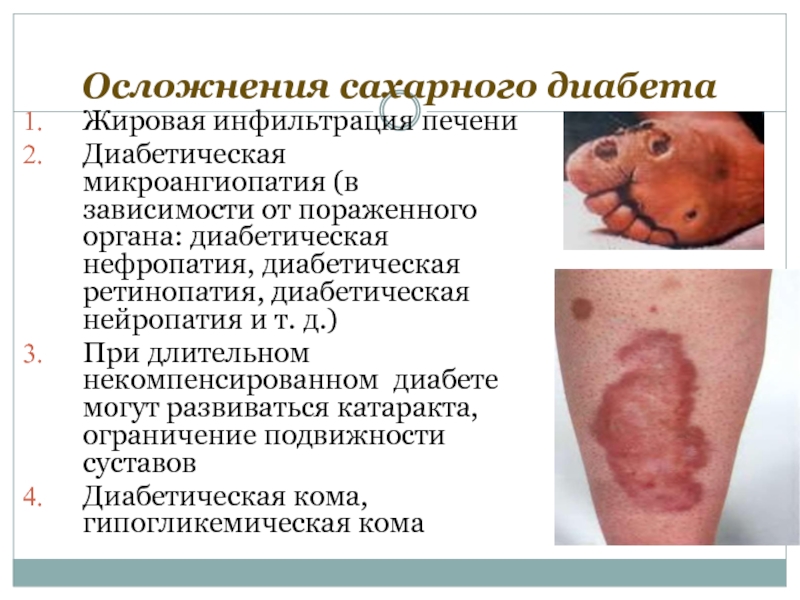
Слайд 52Осложнения сахарного диабета
Жировая инфильтрация печени
Диабетическая микроангиопатия (в зависимости от пораженного органа:
При длительном некомпенсированном диабете могут развиваться катаракта, ограничение подвижности суставов
Диабетическая кома, гипогликемическая кома
Слайд 53Осложнения и побочные эффекты инсулинотерапии:
Нарушение зрения.
Липодистрофия в месте повторных инъекций
Синдром хронической передозировки инсулина (синдром Сомоджи)
Синдром хронической недостаточности инсулина (синдром Мориака)
«Инсулиновые отеки»
Комы
Слайд 55Диспансерное наблюдение
Наблюдение участкового педиатра и эндокринолога (до передачи во взрослую сеть).
Лечение бесплатное
Обучение родителей и ребенка методам компенсации СД в «Школе сахарного диабета», самоконтролю сахара крови, мочи, ацетона в моче
При диабете более 5 лет – тщательный контроль за АД, мочи на белок (МАУ), исследование глазного дна, прозрачных сред глаза
Периодические (каждые 6–12 месяцев) обследования и коррекция доз инсулина.
Слайд 56Осмотр окулиста, невролога, стоматолога, ЭКГ, санация очагов инфекции – 2 раза
Контроль динамики веса и роста.
Информировать воспитателей и учителей о болезни ребенка.
Ограничение физических и психических нагрузок, укороченная учебная неделя, освобождение от экзаменов, физкультуры, но умеренные регулярные физические нагрузки (уменьшают потребность в инсулине) через 1 час после приема пищи.
Санаторно-курортное лечение (г. Ессентуки) подростков (дозы инсулина не более 0,5 ед. на кг. массы)
Слайд 57Критерии эффективности наблюдения
нормализация показателей углеводного обмена
отсутствие острых состояний и сосудистых
нормальные размеры печени
правильное половое и физическое развитие.
Слайд 58Прогноз
В настоящее время излечение больного СД 1-го типа невозможно
При длительной
Значительно ухудшается при наличии сосудистых осложнений.