- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Сахарный диабет презентация
Содержание
- 1. Сахарный диабет
- 2. САХАРНЫЙ ДИАБЕТ Сахарный диабет – хроническое полиэтиологичное
- 3. Типы СД 1. Тип 1 - из-за
- 4. КЛАССИФИКАЦИЯ сахарный диабет I типа
- 5. КЛИНИКА «БОЛЬШИЕ» СИМПТОМЫ САХАРНОГО ДИАБЕТА: ГИПЕРГЛИКЕМИЯ ПОЛИДИПСИЯ ПОЛИФАГИЯ ПОЛИУРИЯ
- 6. КЛИНИКА
- 7. КРИТЕРИИ ДИАГНОСТИКИ (Американская диабетологическая ассоциация, 2004 )
- 8. КРИТЕРИИ ДИАГНОСТИКИ (Американская диабетологическая ассоциация, 2004 )
- 9. ГИПОГЛИКЕМИЧЕСКИЕ ПРЕПАРАТЫ АКАРБОЗА (глюкобай) Производные бигуанидов (метформин
- 10. Классификация препаратов инсулина По происхождению животный
- 11. Классификация препаратов инсулина По длительности действия
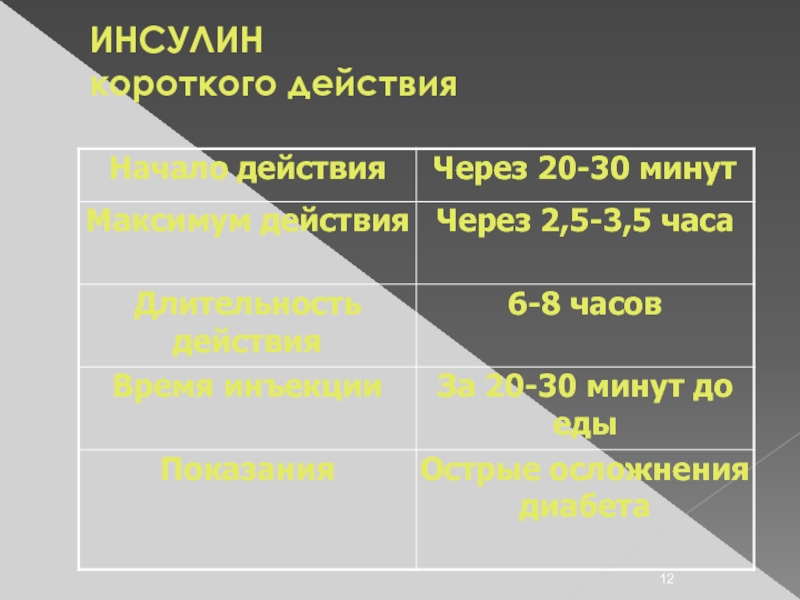
- 12. ИНСУЛИН короткого действия
- 13. ИНСУЛИН короткого действия АКТРАПИД
- 14. ПРИЧИНЫ ОСТРОГО НАРУШЕНИЯ СОЗНАНИЯ, ТРЕБУЮЩИЕ ИТ, У
- 15. ДИАБЕТИЧЕСКИЙ КЕТОАЦИДОЗ Диабетический кетоацидоз – клинико-биохимический синдром,
- 16. ДИАБЕТИЧЕСКИЙ КЕТОАЦИДОЗ ЭТИОЛОГИЯ Манифестация СД I типа
- 17. КЛИНИКА ДКА Симптомы дегидратации Симптомы метаболического ацидоза Синдром недостаточности кровообращения Желудочно-кишечный синдром Гипергликемия Гиперкетонемия, кетонурия
- 18. Стадии ДКА
- 19. Классификация ДКА (принятая в зарубежной практике)
- 20. Диагностические критерии ДКА Концентрация глюкозы в крови
- 21. ПРИНЦИПЫ ИНТЕНСИВНОЙ ТЕРАПИИ ДКА Регидратация, нормализация ОЦК
- 22. ИНФУЗИОННАЯ ТЕРАПИЯ ПРИ ДКА ОБЪЕМ
- 23. ИНФУЗИОННАЯ ТЕРАПИЯ при ДКА Физиологическая потребность в
- 24. ИНФУЗИОННАЯ ТЕРАПИЯ при ДКА
- 25. ИНФУЗИОННАЯ ТЕРАПИЯ при ДКА Патологические потери определяются
- 26. Основные принципы инфузионной терапии Дефицит
- 27. Основные принципы инфузионной терапии Стартовый
- 28. Основные принципы инфузионной терапии При снижении
- 29. Основные принципы инфузионной терапии
- 30. Основные принципы инфузионной терапии Если
- 31. ПРИНЦИПЫ ТЕРАПИИ МЕТАБОЛИЧЕСКОГО АЦИДОЗА Проведение адекватной
- 32. ПРИНЦИПЫ ТЕРАПИИ МЕТАБОЛИЧЕСКОГО АЦИДОЗА Если рН
- 33. ПРИНЦИПЫ ИНСУЛИНОТЕРАПИИ При наличии кетоацидоза инсулинотерапия показана
- 34. ПРИНЦИПЫ ИНСУЛИНОТЕРАПИИ Скорость введения инсулина составляет 0,1
- 35. ПРИНЦИПЫ ИНСУЛИНОТЕРАПИИ При снижении концентрации глюкозы более
- 36. СИМПТОМАТИЧЕСКАЯ ТЕРАПИЯ Антиоксидантная терапия (витамин B12)
- 37. Мониторинг эффективности терапии Контроль уровня гликемии каждый
- 38. ГИПЕРГЛИКЕМИЧЕСКАЯ НЕКЕТОАЦИДОТИЧЕСКАЯ КОМА ОСНОВНЫЕ ПРИЗНАКИ: Резко выраженная
- 39. ГИПЕРГЛИКЕМИЧЕСКАЯ НЕКЕТОАЦИДОТИЧЕСКАЯ КОМА ЭТИОЛОГИЯ: Разрегулированный СД II
- 40. ДИАГНОСТИКА ГИПЕРОСМОЛЯРНОЙ КОМЫ Наличие сахарного диабета
- 41. ПРИНЦИПЫ ТЕРАПИИ ГИПЕРОСМОЛЯРНОЙ КОМЫ Регидратация, нормализация ОЦК
- 42. ПРИНЦИПЫ ИНФУЗИОННОЙ ТЕРАПИИ при ГОК Общий дефицит
- 43. ПРИНЦИПЫ ИНФУЗИОННОЙ ТЕРАПИИ при ГОК Стартовый раствор
- 44. ИНСУЛИНОТЕРАПИЯ при ГОК Применяется только инсулин короткого
- 45. ИНСУЛИНОТЕРАПИЯ при ГОК При снижении концентрации глюкозы
- 46. ИНСУЛИНОТЕРАПИЯ при ГОК Если через 2-3 часа
- 47. Коррекция электролитных нарушений Коррекция концентрации Na+ -
- 48. Коррекция дефицита калия
- 49. ГЕПАРИНОТЕРАПИЯ Цель терапии: улучшение реологических свойств крови,
- 50. ОСЛОЖНЕНИЯ ТЕРАПИИ Отек головного мозга Гипогликемия
- 51. ГИПОГЛИКЕМИЯ Гипогликемия – снижение глюкозы крови менее
- 52. КЛИНИКА ГИПОГЛИКЕМИИ Острое начало Ощущение голода
- 53. ТЕРАПИЯ ГИПОГЛИКЕМИЧЕСКОЙ КОМЫ Solutio Glucosi 40% -
- 54. ТЕРАПИЯ ГИПОГЛИКЕМИЧЕСКОЙ КОМЫ Если на фоне инфузии
- 55. ТЕРАПИЯ ГИПОГЛИКЕМИЧЕСКОЙ КОМЫ При отсутствии сознания на
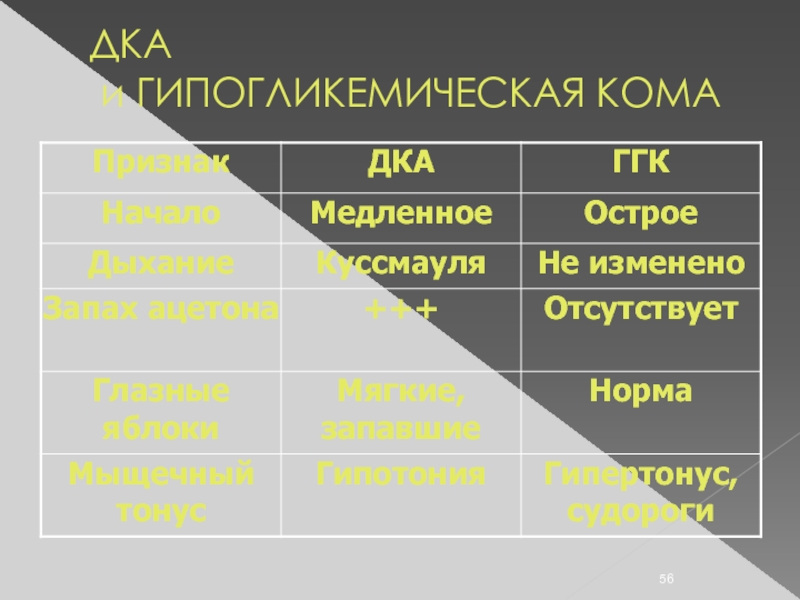
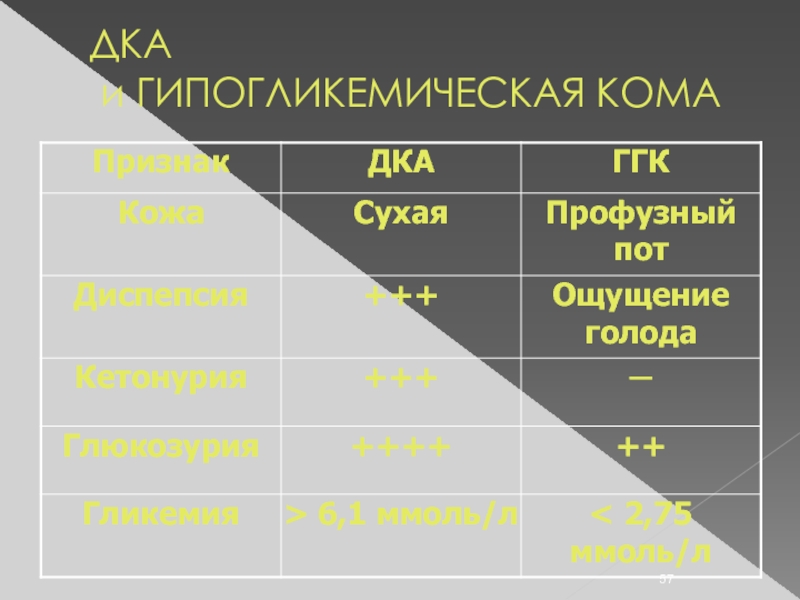
- 56. ДКА и ГИПОГЛИКЕМИЧЕСКАЯ КОМА
- 57. ДКА и ГИПОГЛИКЕМИЧЕСКАЯ КОМА
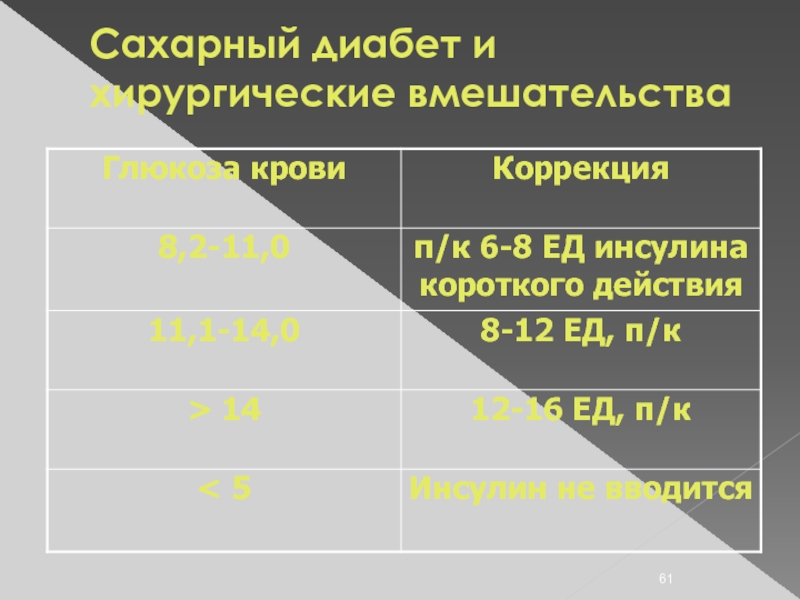
- 58. Сахарный диабет и хирургические вмешательства Плановая
- 59. Сахарный диабет и хирургические вмешательства Плановая
- 60. Сахарный диабет и хирургические вмешательства Плановая
- 61. Сахарный диабет и хирургические вмешательства
- 62. Сахарный диабет и хирургические вмешательства При
- 63. Сахарный диабет и хирургические вмешательства Экстренные
- 64. Операции на фоне ДКА Операция может быть
- 65. Большие хирургические вмешательства (Gavin, 1992) В зависимости
- 66. Большие хирургические вмешательства (Gavin, 1992) Во время
Слайд 2САХАРНЫЙ ДИАБЕТ
Сахарный диабет – хроническое полиэтиологичное заболевание, характеризующееся гипергликемией натощак и
в течение дня, а также глубокими нарушениями углеводного, жирового, белкового и минерального обменов.
Слайд 3Типы СД
1. Тип 1 - из-за аутоиммунного разрушения панкреатических клеток, вырабатывающих
инсулин возникает хроническая инсулиновая недостаточность. Для контроля гликемии, предотвращения (ДКА) и поддержание жизни таким пациентам необходимо введение инсулина.
2. тип II. У пациентов данной группы функция β-клеток поджелудочной железы полностью или частично сохранена, в связи с чем при стрессовых ситуациях количество эндогенного инсулина, который вырабатывается у них недостаточно для предотвращения ДКА. В данном случае для лечения гипергликемии необходимо введение экзогенного инсулина.
3. Диагноз вторичного сахарного диабета ставят тогда, когда гипергликемия развивается на фоне других заболеваний (панкреатита, панкренекроза, воздействия лекарственных и токсических средств и др.).
2. тип II. У пациентов данной группы функция β-клеток поджелудочной железы полностью или частично сохранена, в связи с чем при стрессовых ситуациях количество эндогенного инсулина, который вырабатывается у них недостаточно для предотвращения ДКА. В данном случае для лечения гипергликемии необходимо введение экзогенного инсулина.
3. Диагноз вторичного сахарного диабета ставят тогда, когда гипергликемия развивается на фоне других заболеваний (панкреатита, панкренекроза, воздействия лекарственных и токсических средств и др.).
Слайд 4КЛАССИФИКАЦИЯ
сахарный диабет I типа
сахарный диабет II типа
Другие типы сахарного диабета.
Диабет беременных
Слайд 7КРИТЕРИИ ДИАГНОСТИКИ
(Американская диабетологическая ассоциация, 2004 )
Уровень глюкозы в плазме крови
натощак ≥ 7,0 ммоль/л
Клинические проявления сахарного диабета, уровень глюкозы в плазме крови при случайном исследовании в течение суток ≥ 11,1 ммоль/л
Уровень глюкозы в плазме крови через 2 часа после приема глюкозы (75 г.) ≥ 11,1 ммоль/л
Клинические проявления сахарного диабета, уровень глюкозы в плазме крови при случайном исследовании в течение суток ≥ 11,1 ммоль/л
Уровень глюкозы в плазме крови через 2 часа после приема глюкозы (75 г.) ≥ 11,1 ммоль/л
Слайд 8КРИТЕРИИ ДИАГНОСТИКИ
(Американская диабетологическая ассоциация, 2004 )
Нарушение толерантности к глюкозе
Концентрация глюкозы плазмы
крови натощак = 6,1-7,0 ммоль/л – нарушение гликемии
Концентрация глюкозы плазмы крови после перорального теста с нагрузкой глюкозой (75 г.) = 7,8-11,1 ммоль/л
Концентрация глюкозы плазмы крови после перорального теста с нагрузкой глюкозой (75 г.) = 7,8-11,1 ммоль/л
Слайд 9ГИПОГЛИКЕМИЧЕСКИЕ ПРЕПАРАТЫ
АКАРБОЗА (глюкобай)
Производные бигуанидов (метформин или сиофор)
Препараты сульфонилмочевины (толбутамид, манинил, диабетон)
Синситайзеры
инсулина (розиглитазон, пиоглитазон)
Слайд 10Классификация препаратов инсулина
По происхождению
животный
человеческий (рекомбинантный) – HM
По степени очистки
стандартные
высокоочищенные монокомпонентные - MC
высокоочищенные монокомпонентные - MC
Слайд 11Классификация препаратов инсулина
По длительности действия
ультракороткого действия
короткого действия
промежуточного действия
длительного действия
Слайд 14ПРИЧИНЫ ОСТРОГО НАРУШЕНИЯ СОЗНАНИЯ, ТРЕБУЮЩИЕ ИТ, У БОЛЬНЫХ СД
1. ДИАБЕТИЧЕСКИЙ
КЕТОАЦИДОЗ
2. НЕКЕТОНЕМИЧЕСКАЯ ГИПЕРГЛИКЕМИЧЕСКАЯ ГИПЕРОСМОЛЯРНАЯ КОМА
3. ЛАКТАТ-АЦИДОЗ
4. АЦИДОЗ ЦНС КАК ОСЛОЖНЕНИЕ ЛЕЧЕНИЯ
5. ОТЕК ГОЛОВНОГО МОЗГА КАК ОСЛОЖНЕНИЕ ЛЕЧЕНИЯ
6. ГИПОНАТРИЕМИЯ (НЕАДЕКВАТНАЯ СЕКРЕЦИЯ АДГ)
7. ДВС
8. ГИПОФОСФАТЕМИЯ
9. ГИПОГЛИКЕМИЯ
10. УРЕМИЯ-ГИПЕРТОНИЧЕСКАЯ ЭНЦЕФАЛОПАТИЯ
11. ИНФАРКТ ГОЛОВНОГО МОЗГА
12. АРТЕРИАЛЬНАЯ ГИПОТЕНЗИЯ
2. НЕКЕТОНЕМИЧЕСКАЯ ГИПЕРГЛИКЕМИЧЕСКАЯ ГИПЕРОСМОЛЯРНАЯ КОМА
3. ЛАКТАТ-АЦИДОЗ
4. АЦИДОЗ ЦНС КАК ОСЛОЖНЕНИЕ ЛЕЧЕНИЯ
5. ОТЕК ГОЛОВНОГО МОЗГА КАК ОСЛОЖНЕНИЕ ЛЕЧЕНИЯ
6. ГИПОНАТРИЕМИЯ (НЕАДЕКВАТНАЯ СЕКРЕЦИЯ АДГ)
7. ДВС
8. ГИПОФОСФАТЕМИЯ
9. ГИПОГЛИКЕМИЯ
10. УРЕМИЯ-ГИПЕРТОНИЧЕСКАЯ ЭНЦЕФАЛОПАТИЯ
11. ИНФАРКТ ГОЛОВНОГО МОЗГА
12. АРТЕРИАЛЬНАЯ ГИПОТЕНЗИЯ
Слайд 15ДИАБЕТИЧЕСКИЙ КЕТОАЦИДОЗ
Диабетический кетоацидоз – клинико-биохимический синдром, проявляющийся высокой гипергликемией (> 14
ммоль/л), гиперкетонемией, системным ацидозом, резко выраженными нарушениями водного и электролитного обменов.
Слайд 16ДИАБЕТИЧЕСКИЙ КЕТОАЦИДОЗ
ЭТИОЛОГИЯ
Манифестация СД I типа в виде ДКА
Прекращение инсулинотерапии при наличии
СД I типа
Нарушение режима введения инсулина
Стресс, инфекция, хирургические вмешательства, острые соматические заболевания
Нарушение режима введения инсулина
Стресс, инфекция, хирургические вмешательства, острые соматические заболевания
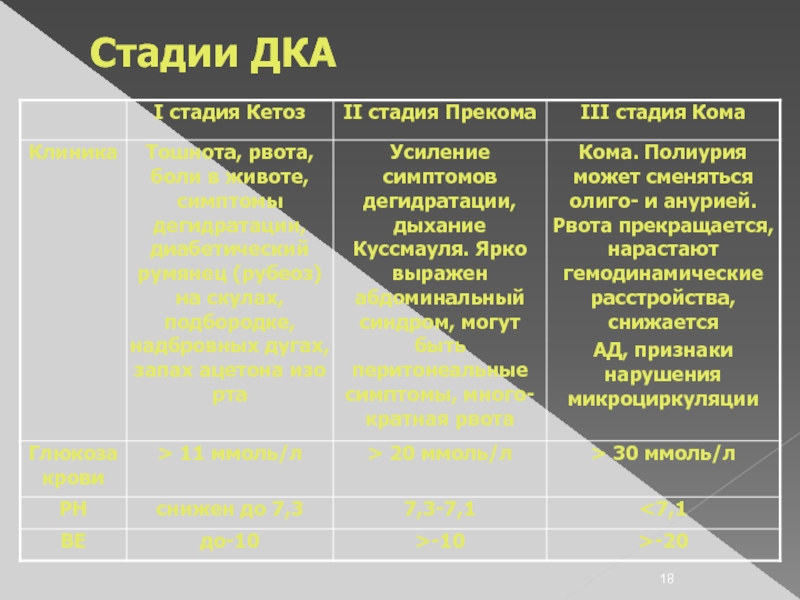
Слайд 17КЛИНИКА ДКА
Симптомы дегидратации
Симптомы метаболического ацидоза
Синдром недостаточности кровообращения
Желудочно-кишечный синдром
Гипергликемия
Гиперкетонемия, кетонурия
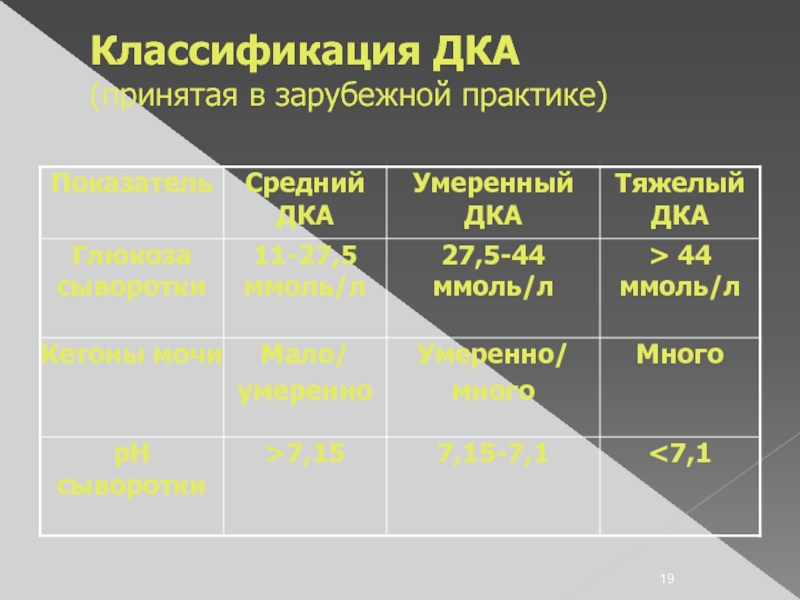
Слайд 20Диагностические критерии ДКА
Концентрация глюкозы в крови 20 ммоль/л и выше.
рН крови
ниже, чем 7.30, при тяжелом диабетическом кетоацидозе pH меньше 7,0.
Концентрация бикарбоната (НСОЗ) менее 15 ммоль/л.
повышение анионного промежутка,
положительные кетоны сыворотки в разведении 1:2 и больше при реакции с нитропруссидом.
Концентрация бикарбоната (НСОЗ) менее 15 ммоль/л.
повышение анионного промежутка,
положительные кетоны сыворотки в разведении 1:2 и больше при реакции с нитропруссидом.
Слайд 21ПРИНЦИПЫ ИНТЕНСИВНОЙ ТЕРАПИИ ДКА
Регидратация, нормализация ОЦК
Коррекция электролитных нарушений
Коррекция метаболического ацидоза
Коррекция гипергликемии
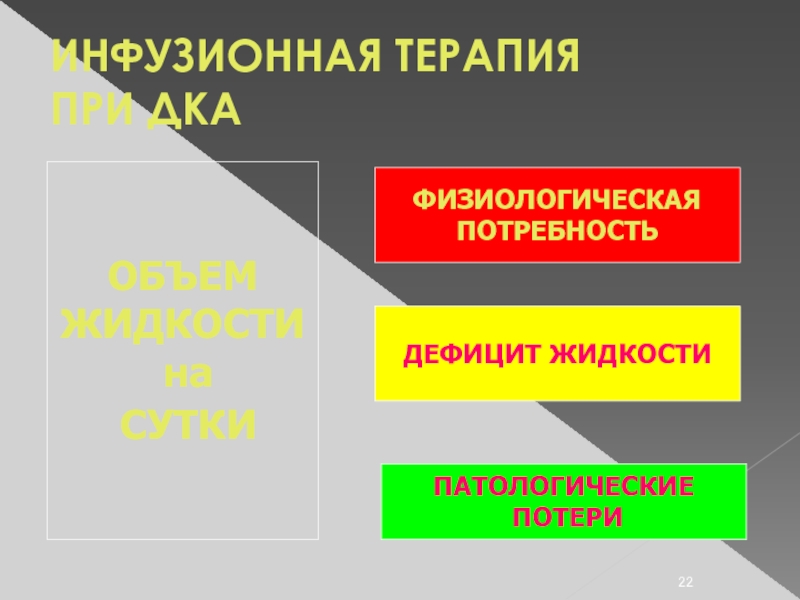
Слайд 22ИНФУЗИОННАЯ ТЕРАПИЯ
ПРИ ДКА
ОБЪЕМ
ЖИДКОСТИ
на
СУТКИ
ФИЗИОЛОГИЧЕСКАЯ
ПОТРЕБНОСТЬ
ДЕФИЦИТ ЖИДКОСТИ
ПАТОЛОГИЧЕСКИЕ
ПОТЕРИ
Слайд 23ИНФУЗИОННАЯ ТЕРАПИЯ при
ДКА
Физиологическая потребность в жидкости = 100 – (3 x
n), где n – число лет
Физиологическая потребность взрослого человека = 2200-2500 мл/сутки
Дефицит жидкости рассчитывается в зависимости от степени дегидратации
Физиологическая потребность взрослого человека = 2200-2500 мл/сутки
Дефицит жидкости рассчитывается в зависимости от степени дегидратации
Слайд 25ИНФУЗИОННАЯ ТЕРАПИЯ при
ДКА
Патологические потери определяются в зависимости от наличия рвоты, осмотического
диуреза, одышки и т.д.
Слайд 26Основные принципы
инфузионной терапии
Дефицит жидкости замещается постепенно в течение 24
часов:
В первые 5 часов вводится 60% дефицита:
20% в первый час и 10%/час в течение от 2 до 5 часов
В течение последующих 19 часов вводятся оставшиеся 40%.
В первые 5 часов вводится 60% дефицита:
20% в первый час и 10%/час в течение от 2 до 5 часов
В течение последующих 19 часов вводятся оставшиеся 40%.
Слайд 27Основные принципы
инфузионной терапии
Стартовый раствор:
Концентрация Na+ < 150 ммоль/л –
Solutio Natrii chloridi 0,9%
Концентрация Na+ > 150 ммоль/л – Solutio Natrii chloridi 0,45%
Концентрация Na+ > 150 ммоль/л – Solutio Natrii chloridi 0,45%
Слайд 28Основные принципы
инфузионной терапии
При снижении концентрации глюкозы крови до 12-15 ммоль/л
(на фоне инсулинотерапии 0,1 ЕД/кг/час) показано назначение 5-10% растворов глюкозы под контролем уровня глюкозы крови каждый час!
Слайд 30Основные принципы
инфузионной терапии
Если концентрация К+ в плазме крови
5 ммоль/л необходимо проведение корригирующей терапии:
20-30 ммоль К+ (20-30 мл 7,5% KCL) на каждый литр жидкости.
20-30 ммоль К+ (20-30 мл 7,5% KCL) на каждый литр жидкости.
Слайд 31ПРИНЦИПЫ ТЕРАПИИ
МЕТАБОЛИЧЕСКОГО АЦИДОЗА
Проведение адекватной инфузионной терапии
Постоянное введение инсулина в дозе
0,1 ЕД/кг/час до ликвидации кетоацидоза
ЕДИНСТВЕННЫМ показанием для назначения Solutio Natrii bicarbonatis является ацидоз при рН < 7,0
ЕДИНСТВЕННЫМ показанием для назначения Solutio Natrii bicarbonatis является ацидоз при рН < 7,0
Слайд 32ПРИНЦИПЫ ТЕРАПИИ
МЕТАБОЛИЧЕСКОГО АЦИДОЗА
Если рН < 7,0, то показано введение
Solutio Natrii
bicarbonatis
Доза Solutio Natrii bicarbonatis (ммоль) =
(BE x 0,3 x масса тела) / 2
NB! 1 ммоль = 1 мл Solutio Natrii bicarbonatis 8,4%
Если рН > 7,2 то введение Solutio Natrii bicarbonatis не показано!
Доза Solutio Natrii bicarbonatis (ммоль) =
(BE x 0,3 x масса тела) / 2
NB! 1 ммоль = 1 мл Solutio Natrii bicarbonatis 8,4%
Если рН > 7,2 то введение Solutio Natrii bicarbonatis не показано!
Слайд 33ПРИНЦИПЫ ИНСУЛИНОТЕРАПИИ
При наличии кетоацидоза инсулинотерапия показана во всех случаях, независимо от
уровня гликемии
Показано применение инсулинов только короткого действия (актрапид HM, хоморап, хумулин R)
Оптимальным способом введения инсулина является постоянная инфузия при помощи перфузоров
Показано применение инсулинов только короткого действия (актрапид HM, хоморап, хумулин R)
Оптимальным способом введения инсулина является постоянная инфузия при помощи перфузоров
Слайд 34ПРИНЦИПЫ ИНСУЛИНОТЕРАПИИ
Скорость введения инсулина составляет 0,1 ЕД/кг/час до ликвидации кетоацидоза независимо
от уровня гликемии
Скорость снижения уровня гликемии не должна превышать 5 ммоль/час!
Скорость снижения уровня гликемии не должна превышать 5 ммоль/час!
Слайд 35ПРИНЦИПЫ ИНСУЛИНОТЕРАПИИ
При снижении концентрации глюкозы более 5 ммоль/час показано уменьшение дозы
инсулина
При снижении уровня гликемии до 4 ммоль/л необходимо уменьшить дозу инсулина в ДВА раза!
Оптимальный уровень гликемии у пациентов с СД I типа составляет 8-10 ммоль/л
При снижении уровня гликемии до 4 ммоль/л необходимо уменьшить дозу инсулина в ДВА раза!
Оптимальный уровень гликемии у пациентов с СД I типа составляет 8-10 ммоль/л
Слайд 36СИМПТОМАТИЧЕСКАЯ ТЕРАПИЯ
Антиоксидантная терапия
(витамин B12)
Промывание желудка
Очистительная клизма
Обильное щелочное питье
Слайд 37Мониторинг эффективности терапии
Контроль уровня гликемии каждый час
Контроль концентрации электролитов каждые 4-6
часов
Контроль уровня кетонурии каждые 6-12 часов
Постоянный мониторинг витальных функций
Оценка неврологического статуса пациента каждые 1-2 часа
Контроль уровня кетонурии каждые 6-12 часов
Постоянный мониторинг витальных функций
Оценка неврологического статуса пациента каждые 1-2 часа
Слайд 38ГИПЕРГЛИКЕМИЧЕСКАЯ
НЕКЕТОАЦИДОТИЧЕСКАЯ КОМА
ОСНОВНЫЕ ПРИЗНАКИ:
Резко выраженная гипергликемия
Гиперосмолярность плазмы крови
Резко выраженная дегидратация
Характерно только для
СД II типа
Слайд 39ГИПЕРГЛИКЕМИЧЕСКАЯ
НЕКЕТОАЦИДОТИЧЕСКАЯ КОМА
ЭТИОЛОГИЯ:
Разрегулированный СД II типа
Недиагносцированный диабет II типа
Предрасполагающие факторы:
Инфекции
Сопутствующая соматическая патология
Прием
тиазидовых диуретиков
Слайд 40ДИАГНОСТИКА
ГИПЕРОСМОЛЯРНОЙ КОМЫ
Наличие сахарного диабета II типа
Высокий уровень гипергликемии
Гиперосмолярность плазмы крови
> 320 мосм/кг
Выраженная дегидратация
Выраженная дегидратация
Слайд 41ПРИНЦИПЫ ТЕРАПИИ
ГИПЕРОСМОЛЯРНОЙ КОМЫ
Регидратация, нормализация ОЦК
Коррекция водно-электролитных нарушений
Коррекция гипергликемии
Терапия сопутствующей соматической патологии
(инфаркт миокарда, панкреатит, сепсис)
Слайд 42ПРИНЦИПЫ ИНФУЗИОННОЙ ТЕРАПИИ при ГОК
Общий дефицит свободной воды (л) =
[(Осмоляльность плазмы
─ 295) / 295] x 0,6 x массу тела
Дефицит жидкости устраняется постепенно – половина объема вводится в первые 12 часов, полностью дефицит жидкости ликвидируется через 24-36 часов
Дефицит жидкости устраняется постепенно – половина объема вводится в первые 12 часов, полностью дефицит жидкости ликвидируется через 24-36 часов
Слайд 43ПРИНЦИПЫ ИНФУЗИОННОЙ ТЕРАПИИ при ГОК
Стартовый раствор для инфузии –
Solutio Natrii
chloridi 0,45-0,9%
При снижении уровня глюкозы в плазме до 14-16 ммоль/л начинают инфузию 5 или 10% растворов глюкозы на фоне постоянной инфузии физиологического раствора
При снижении уровня глюкозы в плазме до 14-16 ммоль/л начинают инфузию 5 или 10% растворов глюкозы на фоне постоянной инфузии физиологического раствора
Слайд 44ИНСУЛИНОТЕРАПИЯ при ГОК
Применяется только инсулин короткого действия (актрапид и др.)
Инсулинотерапию начинают
только после ликвидации выраженных нарушений водного обмена
Стартовая доза инсулина = 10-20 ЕД, в/в, струйно, в дальнейшем инсулин вводят со скоростью 0,1 ЕД/кг/час (5-6 ЕД/час)
Постоянный контроль уровня гликемии
Стартовая доза инсулина = 10-20 ЕД, в/в, струйно, в дальнейшем инсулин вводят со скоростью 0,1 ЕД/кг/час (5-6 ЕД/час)
Постоянный контроль уровня гликемии
Слайд 45ИНСУЛИНОТЕРАПИЯ при ГОК
При снижении концентрации глюкозы крови до 14-16 ммоль/л дозу
инсулина уменьшают до 2 ЕД/час и начинают введение 10% раствора глюкозы в/в капельно на физиологическом растворе 250-300 мл/час
При улучшении состояния пациента (может самостоятельно пить и есть) переходят на подкожное введение инсулина короткого действия перед каждым приемом пищи. Доза инсулина = 6-8 ЕД/введение.
При улучшении состояния пациента (может самостоятельно пить и есть) переходят на подкожное введение инсулина короткого действия перед каждым приемом пищи. Доза инсулина = 6-8 ЕД/введение.
Слайд 46ИНСУЛИНОТЕРАПИЯ при ГОК
Если через 2-3 часа после начала терапии концентрация глюкозы
не снижается и остается на прежнем уровне, дозу инсулина увеличивают в два раза; в/в струйно вводится 20-40 ЕД, а затем продолжают инфузию инсулина со скоростью 10 ЕД/час.
При снижении концентрации глюкозы доза инсулина = 5 ЕД/час, а при концентрации глюкозы = 14-16 ммоль/л доза инсулина должна составлять 2 ЕД/час.
При снижении концентрации глюкозы доза инсулина = 5 ЕД/час, а при концентрации глюкозы = 14-16 ммоль/л доза инсулина должна составлять 2 ЕД/час.
Слайд 47Коррекция электролитных нарушений
Коррекция концентрации Na+ - введение физиологического раствора NaCL
Коррекция концентрации
К+ - введение растворов калия начинают одновременно с инсулинотерапией.
Оптимальный уровень К+ в плазме крови = 4-5 ммоль/л
Все препараты калия вводятся только внутривенно капельно!
Оптимальный уровень К+ в плазме крови = 4-5 ммоль/л
Все препараты калия вводятся только внутривенно капельно!
Слайд 49ГЕПАРИНОТЕРАПИЯ
Цель терапии: улучшение реологических свойств крови, профилактика ДВС-синдрома.
Доза гепарина =
2000 – 5000 ЕД / 2 раза/24 часа
Слайд 51ГИПОГЛИКЕМИЯ
Гипогликемия – снижение глюкозы крови менее 2,75 ммоль/л
Этиология:
Неадекватная инсулинотерапия
Большие физические нагрузки
Кумуляция
ГСП
Нарушение диеты
Нарушение диеты
Слайд 52КЛИНИКА
ГИПОГЛИКЕМИИ
Острое начало
Ощущение голода
Парестезии лица (онемение губ, языка, подбородка)
Диплопия.
ПРОФУЗНЫЙ ПОТ
Повышение
мышечного тонуса
Судороги
Угнетение сознания
Судороги
Угнетение сознания
Слайд 53ТЕРАПИЯ
ГИПОГЛИКЕМИЧЕСКОЙ
КОМЫ
Solutio Glucosi 40% - 60-80 ml, внутривенно, струйно
Если отмечается улучшение состояния
больного и восстановление сознания, то введение глюкозы прекращают
Слайд 54ТЕРАПИЯ
ГИПОГЛИКЕМИЧЕСКОЙ
КОМЫ
Если на фоне инфузии глюкозы состояние больного не улучшается, показано повторное
введение Solutio Glucosi 40% - 40-50 ml
Назначение больших объемов раствора глюкозы при оказании экстренной помощи не показано!
Назначение больших объемов раствора глюкозы при оказании экстренной помощи не показано!
Слайд 55ТЕРАПИЯ
ГИПОГЛИКЕМИЧЕСКОЙ
КОМЫ
При отсутствии сознания на фоне проводимой терапии показано длительное внутривенное капельное
введение 5% раствора глюкозы.
Также в терапию включают 75-100 мг гидрокортизона (или 30-60 мг преднизолона), 100 мг кокарбоксилазы, 4-5 мл 5% раствора аскорбиновой кислоты.
Гликемия должна поддерживаться на уровне 8,32-13,87 ммоль/л. При ее дальнейшем повышении необходимо проведение инсулинотерапии.
Также в терапию включают 75-100 мг гидрокортизона (или 30-60 мг преднизолона), 100 мг кокарбоксилазы, 4-5 мл 5% раствора аскорбиновой кислоты.
Гликемия должна поддерживаться на уровне 8,32-13,87 ммоль/л. При ее дальнейшем повышении необходимо проведение инсулинотерапии.
Слайд 58Сахарный диабет и
хирургические вмешательства
Плановая операция
Операция проводится только при достижении стойкой
нормогликемии. Уровень глюкозы в течение суток должен быть не более 8,2 ммоль/л!
В случае, если пациент СД II типа получал ГПП производят их отмену
В случае, если пациент СД II типа получал ГПП производят их отмену
Слайд 59Сахарный диабет и
хирургические вмешательства
Плановая операция
Накануне операции вечернюю дозу инсулина уменьшают
вдвое, так как больной не ест.
Утром в день операции вводят половинную дозу от обычной и начинают в/в капельное введение 5 или 10% раствора глюкозы на физиологическом растворе по 100-150 мл/час.
Мониторинг уровня гликемии каждые 3-4 часа.
Утром в день операции вводят половинную дозу от обычной и начинают в/в капельное введение 5 или 10% раствора глюкозы на физиологическом растворе по 100-150 мл/час.
Мониторинг уровня гликемии каждые 3-4 часа.
Слайд 60Сахарный диабет и
хирургические вмешательства
Плановая операция
Накануне операции вечернюю дозу инсулина уменьшают
вдвое, так как больной не ест.
Утром в день операции вводят половинную дозу от обычной и начинают в/в капельное введение 5 или 10% раствора глюкозы на физиологическом растворе по 100-150 мл/час.
Мониторинг уровня гликемии каждые 3-4 часа.
Утром в день операции вводят половинную дозу от обычной и начинают в/в капельное введение 5 или 10% раствора глюкозы на физиологическом растворе по 100-150 мл/час.
Мониторинг уровня гликемии каждые 3-4 часа.
Слайд 62Сахарный диабет и
хирургические вмешательства
При улучшении состояния больного (может самостоятельно пить
и есть) коррекцию уровня гликемии проводят с помощью введения препаратов инсулина короткого действия перед каждым приемом пищи в дозе 4-8-12 ЕД, п/к.
Обязателен мониторинг глюкозы крови!
Выздоровление – перевод на обычный режим терапии
Обязателен мониторинг глюкозы крови!
Выздоровление – перевод на обычный режим терапии
Слайд 63Сахарный диабет и
хирургические вмешательства
Экстренные операции:
Коррекция уровня гликемии проводится в пред-
и интраоперационном периоде.
Используются только препараты инсулина короткого действия.
Дозы инсулина и схема коррекции аналогична плановым оперативным вмешательствам.
Используются только препараты инсулина короткого действия.
Дозы инсулина и схема коррекции аналогична плановым оперативным вмешательствам.
Слайд 64Операции на фоне ДКА
Операция может быть выполнена только после устранения ДКА
(4-8 часов)!
После устранения ДКА во время операции подкожно вводится инсулин короткого действия и внутривенно капельно 10% раствор глюкозы на фоне постоянного мониторинга гликемии!
После устранения ДКА во время операции подкожно вводится инсулин короткого действия и внутривенно капельно 10% раствор глюкозы на фоне постоянного мониторинга гликемии!
Слайд 65Большие хирургические вмешательства
(Gavin, 1992)
В зависимости от уровня глюкозы крови внутривенно капельно
вводятся небольшие дозы инсулина короткого действия в 250 мл физиологического раствора.
При уровне гликемии < 4,4 ммоль/л введение инсулина прекращается и начинается инфузия 10% раствора глюкозы на физиологическом растворе в объеме 250-300 мл/час
При уровне гликемии < 4,4 ммоль/л введение инсулина прекращается и начинается инфузия 10% раствора глюкозы на физиологическом растворе в объеме 250-300 мл/час
Слайд 66Большие хирургические вмешательства
(Gavin, 1992)
Во время операции проводится постоянный мониторинг уровня гликемии.
При
повышении глюкозы крови более 4,4 ммоль/л показано введение инсулина по схеме, представленной ниже.





































![ПРИНЦИПЫ ИНФУЗИОННОЙ ТЕРАПИИ при ГОКОбщий дефицит свободной воды (л) =[(Осмоляльность плазмы ─ 295) / 295]](/img/tmb/1/52080/7098863e85b1cbe39b7a90dded4c6067-800x.jpg)