- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Рак яичника (клиника, диагностика, лечение) презентация
Содержание
- 1. Рак яичника (клиника, диагностика, лечение)
- 2. ЗАБОЛЕВАЕМОСТЬ РАКОМ ЯИЧНИКОВ По данным Международного
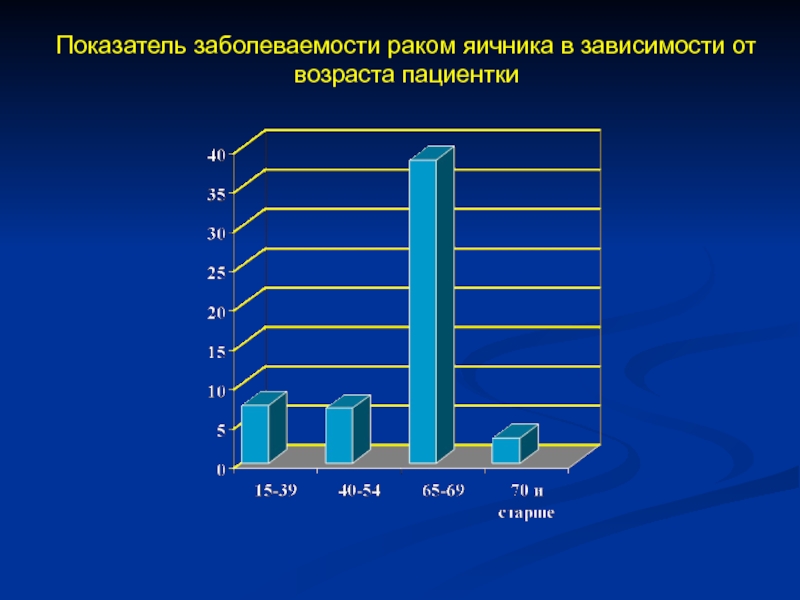
- 3. Показатель заболеваемости раком яичника в зависимости от возраста пациентки
- 4. В РОССИИ ПРИРОСТ ЗАБОЛЕВАЕМОСТИ РАКОМ ЯИЧНИКОВ ЗА
- 5. СТАНДАРТИЗОВАННЫЙ ПОКАЗАТЕЛЬ ЗАБОЛЕВАЕМОСТИ в
- 6. РАК ЯИЧНИКОВ ЗАНИМАЕТ 3 МЕСТО В СТРУКТУРЕ
- 7. Причины увеличения заболеваемости РЯ Общие факторы: влияние
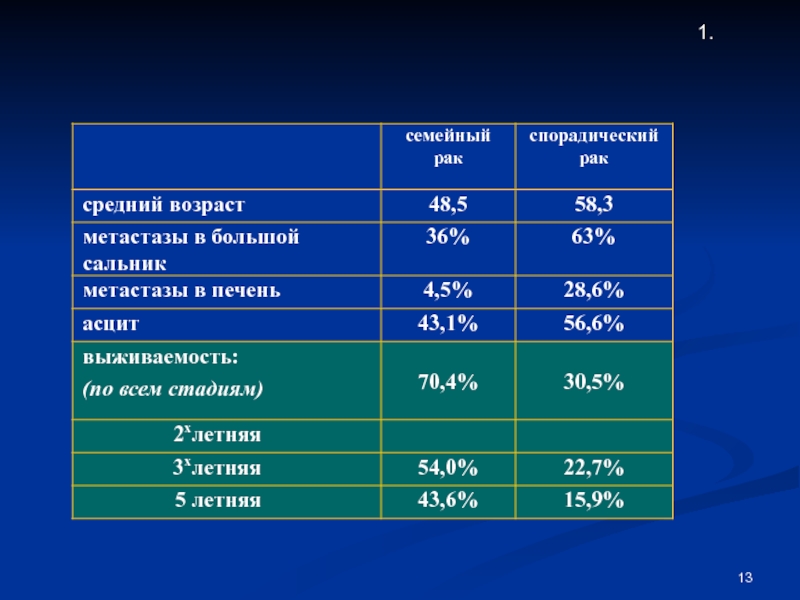
- 8. Этиология Семейный (наследственный) РЯ у как
- 9. семейный рак К настоящему времени
- 10. 5 синдромов характеризуются системной предрасположенностью к
- 11. К наследственным формам также относится
- 12. Наследственный опухолевый фенотип, определяется по следующим признакам
- 13. 1.
- 14. 2.
- 15. Группа повышенного риска В эту группу входят
- 16. ранее оперированные в пре- и постменопаузальном периоде
- 17. Факторы риска : Осложненные беременности (гестозы,
- 18. Все женщины, относящиеся к вышеперечисленным группам, должны
- 19. Онкомаркеры. - онкофетальные и онкоплацентарные антигены (РЭА-раково-эмбриональный
- 20. Классификация эпителиальных опухолей яичников
- 21. Симптоматика “Бессимптомный рак” – у 70%
- 22. - ЦИРРОЗ ПЕЧЕНИ - СЕРДЕЧНАЯ
- 23. Диагностика Анамнез Ректовагинальное исследование УЗ исследование органов
- 24. Оценка эффективности лечения Динамика уровня СА-125
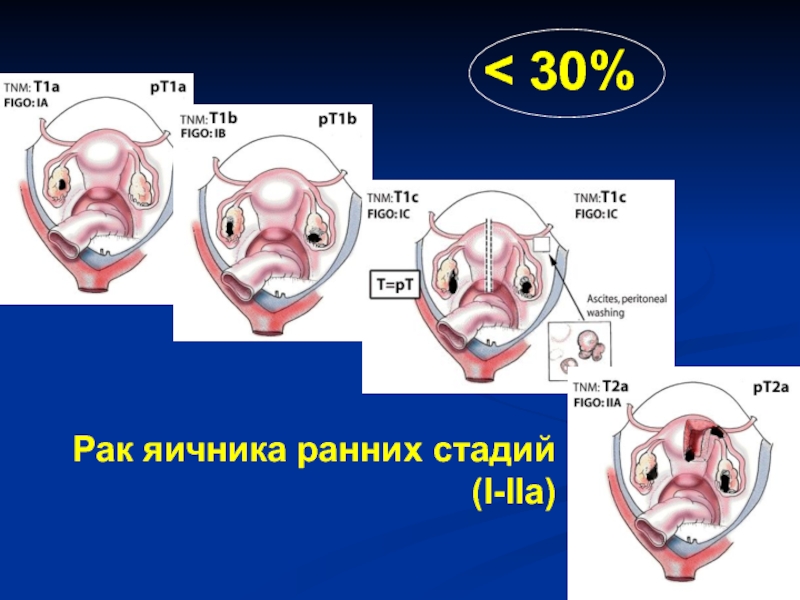
- 25. Рак яичника ранних стадий (I-IIa) < 30%
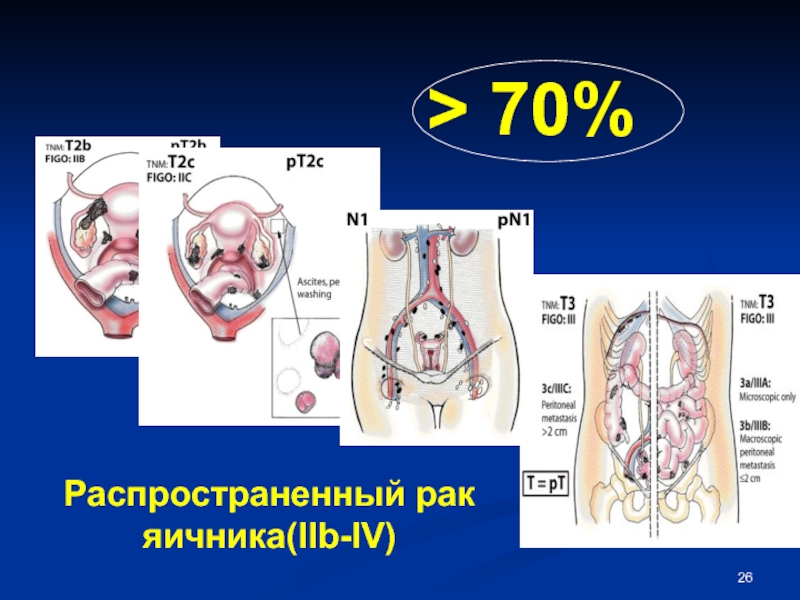
- 26. Распространенный рак яичника(IIb-IV) > 70%
- 27. Метастазы в капсулу печени классифицируются как
- 28. План лечения Объем хирургического вмешательства и послеоперационной
- 29. Стадирование Хирургическое стадирование требует выполнения лапаротомии с
- 30. Наиболее важные независимые прогностические факторы длительного выживания:
- 31. При построении плана лечения учитываются факторы прогноза заболевания.
- 32. Примечание: «+» - благоприятный, «-» - неблагоприятный
- 34. Тактика лечения при раке яичников Ранние
- 35. Органосохраняюшие операции при злокачественных опухолях яичников могут
- 36. Ранние стадии неблагоприятный прогноз
- 37. IA,B (низкий риск рецидивирования): хирургическое лечение обеспечивает
- 38. Распространенный процесс Циторедуктивное хирургическое вмешательство
- 39. Максимальная циторедукция создает благоприятные условия для проведения
- 40. Альтернативная тактика при распространенном процессе неоадъювантная
- 41. Достоинства предоперационной химиотерапии: замедление темпов накопления асцита
- 42. Эффективность первичного лечения 1979 -1985 г.
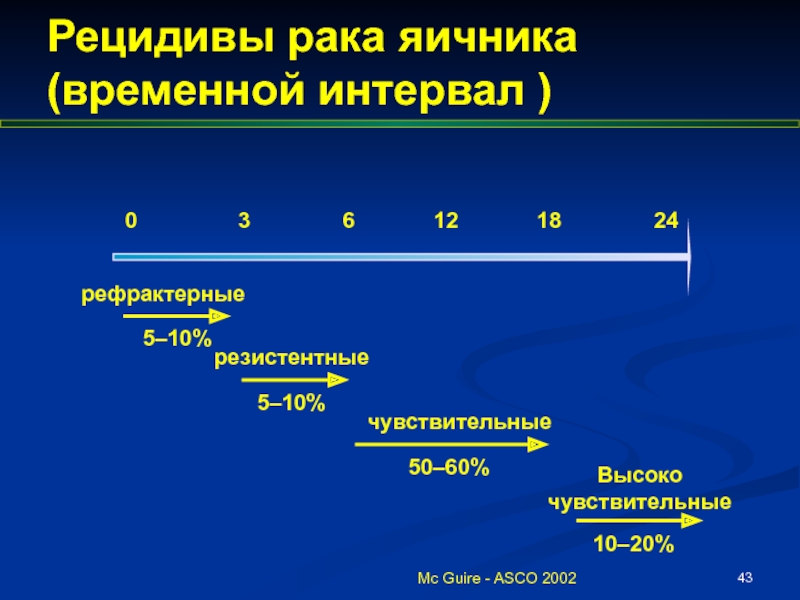
- 43. рефрактерные резистентные чувствительные Высоко чувствительные Mc
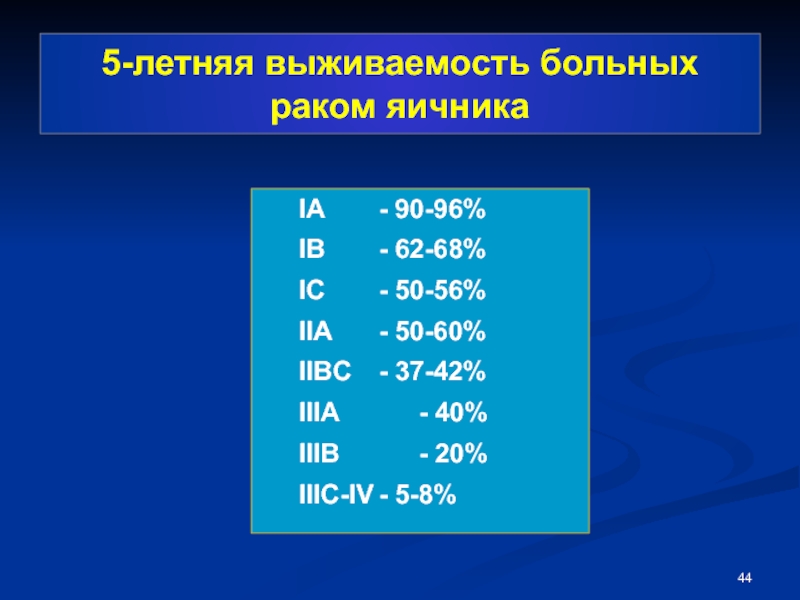
- 44. 5-летняя выживаемость больных раком яичника IA - 90-96%
- 45. Время стабилизации зависит от величины СА-125 после
- 46. Наблюдение Динамическое наблюдение должно включать выяснение анамнестических
- 47. СПАСИБО ЗА ВНИМАНИЕ!
Слайд 1РАК ЯИЧНИКА
(клиника, диагностика, лечение)
Венедиктова М.Г.
Д.м.н., профессор кафедры акушерства-гинекологии лечебного
Слайд 2ЗАБОЛЕВАЕМОСТЬ РАКОМ ЯИЧНИКОВ
По данным Международного агентства по изучению рака ежегодно в
Ежегодно от рака яичника погибает
140 200 женщин
Слайд 4В РОССИИ ПРИРОСТ ЗАБОЛЕВАЕМОСТИ РАКОМ ЯИЧНИКОВ
ЗА ПОСЛЕДНИЕ 10 ЛЕТ
УВЕЛИЧИЛСЯ НА
ЕЖЕГОДНО ПОКАЗАТЕЛЬ ЗАБОЛЕВАЕМОСТИ УВЕЛИЧИВАЕТСЯ
НА 1,5%
В России в 2012 году выявлено 12935 случаев из них погибло 7789
Слайд 5
СТАНДАРТИЗОВАННЫЙ ПОКАЗАТЕЛЬ
ЗАБОЛЕВАЕМОСТИ в 2012г.
РАКОМ ЯИЧНИКОВ СОСТАВИЛ 10,70
НА 100
СМЕРТНОСТИ 5,62
А.Д. Каприн, В.В. Старинский 2014г
Слайд 6РАК ЯИЧНИКОВ
ЗАНИМАЕТ 3 МЕСТО В СТРУКТУРЕ
ЗАБОЛЕВАЕМОСТИ
СРЕДИ ЗЛОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ
ЖЕНСКОЙ ПОЛОВОЙ
СОСТАВЛЯЯ ОКОЛО 30%
СРЕДИ ВСЕХ
ЗЛОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ
У ЖЕНЩИН
ПО ЧАСТОТЕ ЗАНИМАЕТ 7 МЕСТО
СОСТАВЛЯЯ 4 – 6%
Слайд 7Причины увеличения заболеваемости РЯ
Общие факторы:
влияние окружающей среды
питание
социально-экономические условия
генетическая предрасположенность
изменение репродуктивного статуса:
раннее
поздняя менопауза (в 2,4 раза)
снижение числа беременностей
(первичное бесплодие - в 4,1 раза)
(отсутствие родов - в 2,4 раза)
(Бохман Я.В. и др.)
Слайд 8Этиология
Семейный (наследственный) РЯ у как минимум двух членов семьи 1
5-10% всех случаев
Медиана возраста 48 лет
Типичны мутации BRCA1 и редко BRCA2
Сравнительно хороший прогноз
Спорадический РЯ
90% всех случаев
Медиана возраста 63 года
Мутации BRCA1/2 редки
Типичны делеции 17q
Экспрессия K-ras, c-myc, HER-2/neu и др.
Прогноз сомнительный
Роль гормональных факторов
прогноз зависит от рецепторного статуса
длительное применение оральных контрацептивов снижает риск РЯ при наличии мутаций BRCA1 на 60%
Слайд 9
семейный рак
К настоящему времени идентифицированы 8 наследственных синдромов, проявляющихся семейной предрасположенностью
3 из них проявляются семейной предрасположенностью
семейный рак яичников (РЯ)
семейный рак эндометрия (РЭ)
семейный рак молочной железы (РМЖ)
Слайд 10 5 синдромов характеризуются системной предрасположенностью к возникновению РМЖ, РЭ, РЯ и
синдром семейного РМЖ / РЯ
синдром семейного РМЖ / РЯ / РЭ
синдром семейного РМЖ / РЯ / РЭ / рака толстой кишки ( синдром Lynch 2)
синдром семейного РМЖ / РЭ / рака органов желудочно-кишечного тракта / рака легких
синдром семейного РЭ / рака органов желудочно-кишечного тракта
Слайд 11 К наследственным формам также относится рак органов женской репродуктивной системы у
Все указанные варианты наследственного рака органов женской репродуктивной системы являются генетически гетерогенными с точки зрения конкретных генных дефектов, лежащих в основе их происхождения
Слайд 12Наследственный опухолевый фенотип, определяется по следующим признакам
Молодой возраст пациентов ко времени
Первично-множественное поражение разных органов
Двустороннее поражение парных органов
Менделевский тип наследования
Не все эти признаки могут встречаться одновременно
Слайд 15Группа повышенного риска
В эту группу входят женщины:
с нарушением функции яичников (менструальной,
с кровотечениями в постменопаузе, не зависящими от патологического состояния матки;
длительно находящиеся под диспансерным наблюдением по поводу «бессимптомной» миомы матки; с увеличенными яичниками в постменопаузе, хроническим воспалительным процессом придатков матки, безуспешно леченным; с доброкачественными опухолями яичников.
Слайд 16ранее оперированные в пре- и постменопаузальном периоде по поводу доброкачественных опухолей
ранее оперированные по поводу рака молочной железы, желудочно-кишечного тракта и рака щитовидной железы, так как имеют двойной риск развития синхронного или метахронного рака. Кроме того, в яичники может метастазировать опухоль любой локализации;
с отягощенной наследственностью;
Слайд 17Факторы риска :
Осложненные беременности (гестозы, инфекции) могут привести к антенатальным
Работа на предприятиях с профессиональными вредностями.
Слайд 18Все женщины, относящиеся к вышеперечисленным группам, должны 2 раза в год
Слайд 19Онкомаркеры.
- онкофетальные и онкоплацентарные антигены (РЭА-раково-эмбриональный антиген, АФП – альфа-фетопротеин, ХГ-хорионический
Слайд 20
Классификация эпителиальных опухолей яичников
- доброкачественные -
- пограничные - 15%
потенциально низкой степени злокачественности
потенциально высокой степени злокачественности - злокачественные - 23 – 25%
Классификация неэпителиальных опухолей
яичников
- Доброкачественные
- Злокачественные
Слайд 21Симптоматика
“Бессимптомный рак” – у 70% больных РЯ опухоль диагностируется в
Абдоминальный дискомфорт и свободная жидкость
Возможны кровянистые выделения,
Желудочно-кишечные и мочевые симптомы (обструкция)
Слайд 22 - ЦИРРОЗ ПЕЧЕНИ - СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Наиболее частые причины развития асцита
Слайд 23Диагностика
Анамнез
Ректовагинальное исследование
УЗ исследование органов брюшной полости
Исследование желудочно-кишечного тракта (ФГДС, колоноскопия)
Цитологическое исследование
Маммография
Рентгенографическое исследование легких
Лапароскопия – заключительный этап диагностики
Лапаротомия - начальный этап лечения
CA125 , 4НЕ
КТ, МРТ по показаниям
Слайд 24Оценка эффективности лечения
Динамика уровня СА-125 , 4НЕ в процессе терапии
Если до начала лечения проявления болезни были зафиксированы с помощью КТ, это исследование необходимо повторить после завершения 6 курсов химиотерапии, если отсутствуют признаки эффективности лечения (например, не снижающийся уровень СА-125, 4НЕ); в этом случае выполнение КТ показано раньше.
Слайд 27Метастазы в капсулу печени классифицируются как
IIIc/ Т3
** Метастазы в
Степень дифференцировки опухолевых клеток (G)
GХ – не может быть установлена
GВ – пограничная (низкая степень злокачественности)
G1 – высокая степень дифференцировки
G2 – умеренная степень дифференцировки
G3 - низкая степень дифференцировки
G4 - недифференцированные опухоли
процесса.
Слайд 28План лечения
Объем хирургического вмешательства и послеоперационной химиотерапии
определяется стадией заболевания и другими
Слайд 29Стадирование
Хирургическое стадирование требует выполнения лапаротомии с тщательным осмотром брюшной полости в
Хирургическое вмешательство, по возможности, должно производиться онкогинекологом, имеющим достаточный опыт лечения рака яичников.
Слайд 30Наиболее важные независимые прогностические факторы длительного выживания:
Молодой возраст;
Ранняя стадия;
Низкая степень злокачественности;
Небольшой
Быстрое развитие эффекта химиотерапии;
Менее важные факторы
Начальный объем опухолевых масс;
Поражение парааортальных лимфоузлов.
Слайд 34Тактика лечения при раке яичников
Ранние стадии – благоприятный прогноз
Ia –
пангистерэктомия, удаление большого сальника без дальнейшего лечения
У молодых женщин только при IA G1 возможно удаление придатков с пораженной стороны, резекция контрлатерального яичника, удаление большого сальника
Слайд 35Органосохраняюшие операции при злокачественных опухолях яичников могут быть выполнены у в
Слайд 36
Ранние стадии
неблагоприятный прогноз
Ia – Ib grade 2, 3, Iс grade 1, 2, 3 :
пангистерэктомия,
удаление большого сальника
и
проведение 6 курсов
адъювантной
платиновой химиотерапии
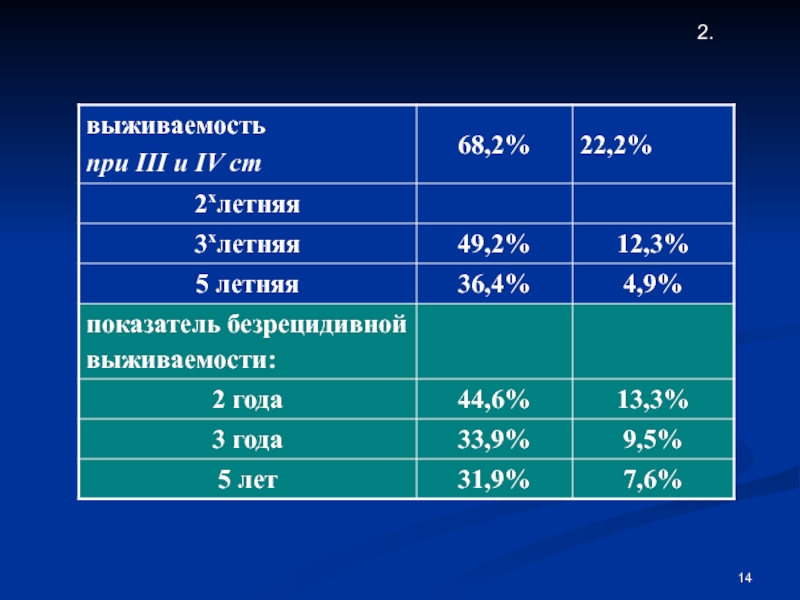
Слайд 37IA,B (низкий риск рецидивирования): хирургическое лечение обеспечивает 90%
IA,B (высокий риск рецидивирования): у 30-40% больных развиваются рецидивы, 25-30% больных рискуют погибнуть от прогрессирования в течение 5 лет после хирургического лечения;
у 80% больных распространенным раком яичников развиваются рецидивы после первичного лечения.
Слайд 38 Распространенный процесс
Циторедуктивное хирургическое вмешательство
Оптимальная циторедукция (без остаточной опухоли )
Субоптимальная циторедукция
Слайд 39Максимальная циторедукция создает благоприятные условия для проведения последующей химиотерапии
Уменьшается масса опухоли:
оставшиеся
иссекаются большие опухоли с плохо кровоснабжаемыми участками
требуется меньшее число курсов химиотерапии для достижения клинического эффекта
меньше риск приобретения опухолевыми клетками лекарственной устойчивости
уменьшается иммуносупрессия
улучшение общего состояния больной
Слайд 40Альтернативная тактика при распространенном процессе
неоадъювантная химиотерапия с последующим хирургическим вмешательством
Если
Слайд 41Достоинства предоперационной химиотерапии:
замедление темпов накопления асцита и плеврита,
увеличение резектабельности опухоли за
повышение абластичности хирургического вмешательства вследствие элиминации субклинических очагов,
определение индивидуальной чувствительности опухоли к применяемым цитостатикам,
прогнозирование клинического течения болезни.
Слайд 42Эффективность первичного лечения
1979 -1985 г.
1980-2000 г.
1996 -2000 г.
СМF,Hexa-CAFt
ОЭ-54,4%; ПР-25,4 %
Медиана
Таксаносодержащие
схемы
ОЭ-78,6 % ; ПР-46,1%
Медиана продолжит.жизни-31,8 мес
СР,САР,СС
ОЭ-64,5%; ПР-35,3%
Медиана продолжит.жизни-23,4 мес
Комплексное лечение
эффект – 69,80%; ПР - 46,5%
Слайд 43
рефрактерные
резистентные
чувствительные
Высоко чувствительные
Mc Guire - ASCO 2002
0
3
6
12
18
24
Рецидивы рака яичника
(временной интервал )
5–10%
5–10%
50–60%
10–20%
Слайд 445-летняя выживаемость больных раком яичника
IA - 90-96%
IB - 62-68%
IC - 50-56%
IIA - 50-60%
IIBC - 37-42%
IIIA - 40%
IIIB -
IIIC-IV - 5-8%
Слайд 45 Время стабилизации зависит от величины СА-125 после окончания лечения.
при уровне маркера
при уровне маркера 25-30 Еg/мл – 2,5 мес.
Слайд 46Наблюдение
Динамическое наблюдение должно включать выяснение анамнестических данных, общий осмотр и обследование
Са-125 способен с высокой точностью предсказать рецидив болезни и должен определяться на каждом визите. КТ следует выполнять при наличии клинических и лабораторных (СА-125) признаков прогрессирования болезни.