- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Рак печінки і підшлункової залози презентация
Содержание
- 1. Рак печінки і підшлункової залози
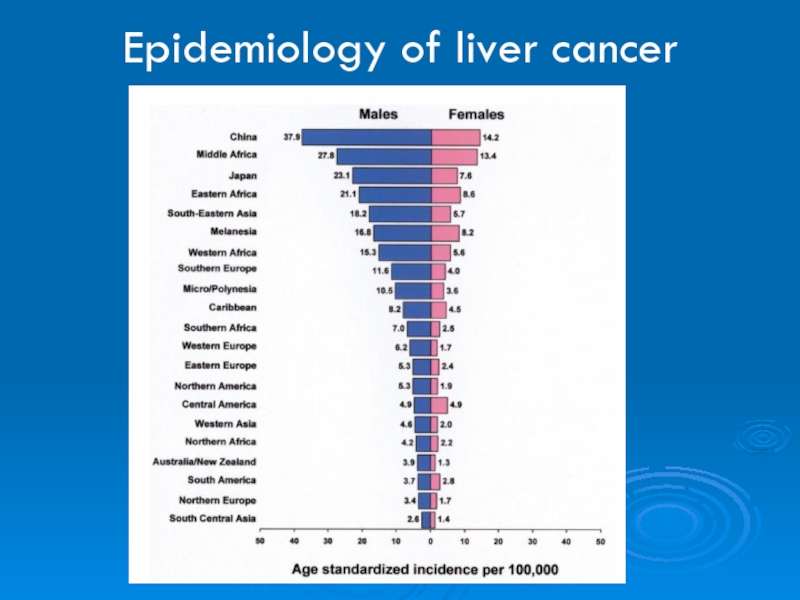
- 2. Epidemiology of liver cancer
- 3. ЧИННИКИ РИЗИКУ ГЕПАТОЦЕЛЮЛЯРНОЇ КАРЦИНОМИ Хронічний гепатит
- 4. ЧИННИКИ РИЗИКУ ХОЛАНГІОКАРЦИНОМИ Хронічний опісторхоз Роль ініціатора
- 5. РАК ПЕЧІНКИ
- 6. ПАТОЛОГОАНАТОМІЧНА ХАРАКТЕРИСТИКА Локалізація. Пухлина найчастіше розташовується у
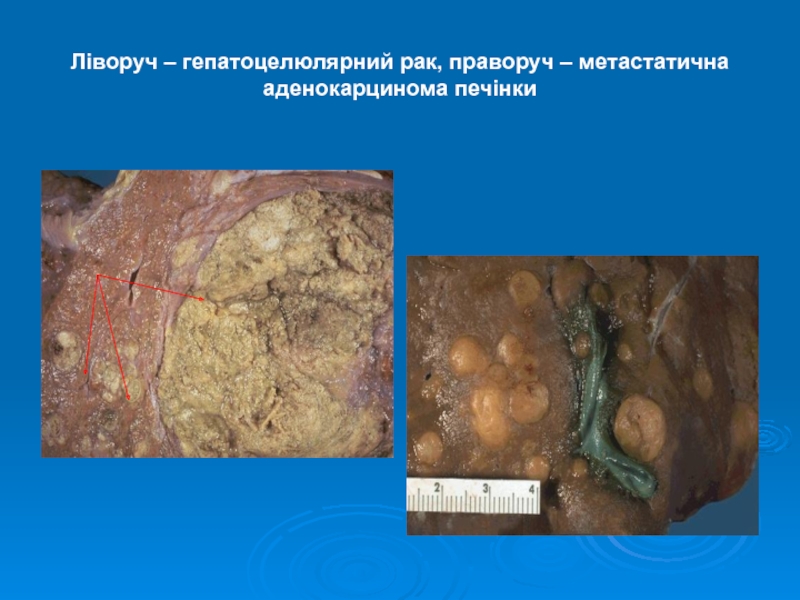
- 7. Ліворуч – гепатоцелюлярний рак, праворуч – метастатична аденокарцинома печінки
- 8. КЛІНІЧНА КАРТИНА Гепатомегалія Біль Схуднення Зниження апетиту Загальна слабкість Підвищення температури Асцит Жовтяниця
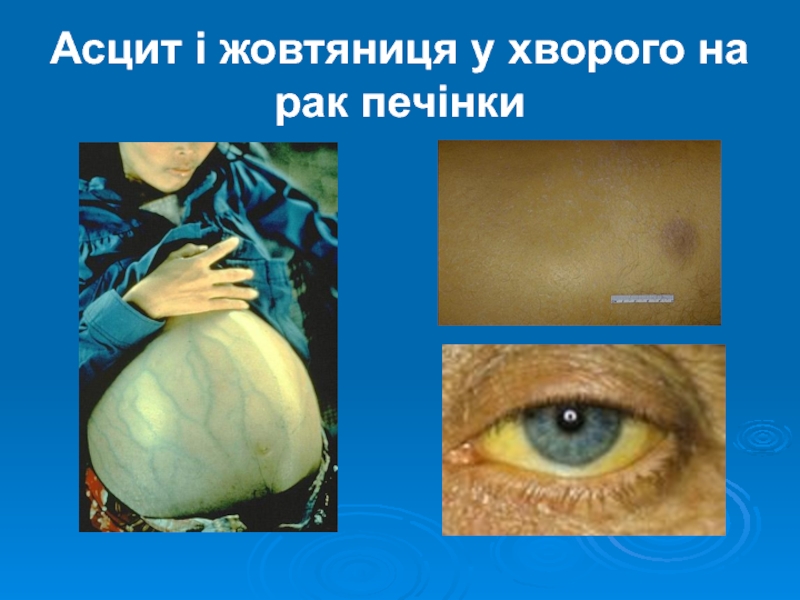
- 9. Асцит і жовтяниця у хворого на рак печінки
- 10. Діагностика раку печінки Клінічний мінімум обстеження при
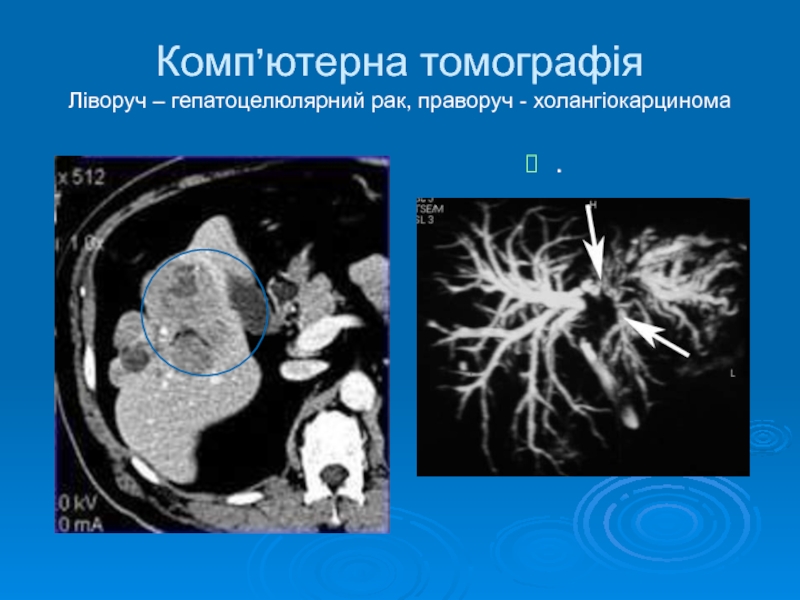
- 11. Комп’ютерна томографія Ліворуч – гепатоцелюлярний рак, праворуч - холангіокарцинома .
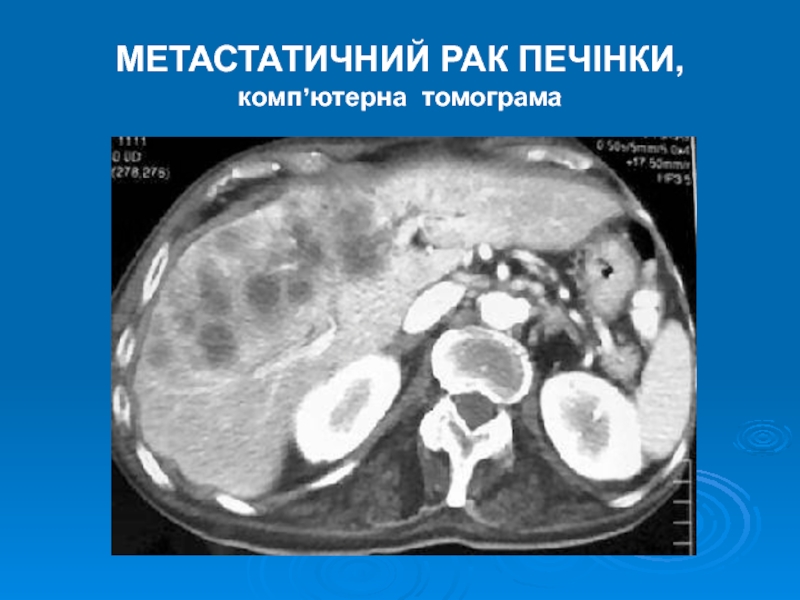
- 12. МЕТАСТАТИЧНИЙ РАК ПЕЧІНКИ, комп’ютерна томограма
- 13. Ліворуч – лапароскопія, метастази у печінці, праворуч
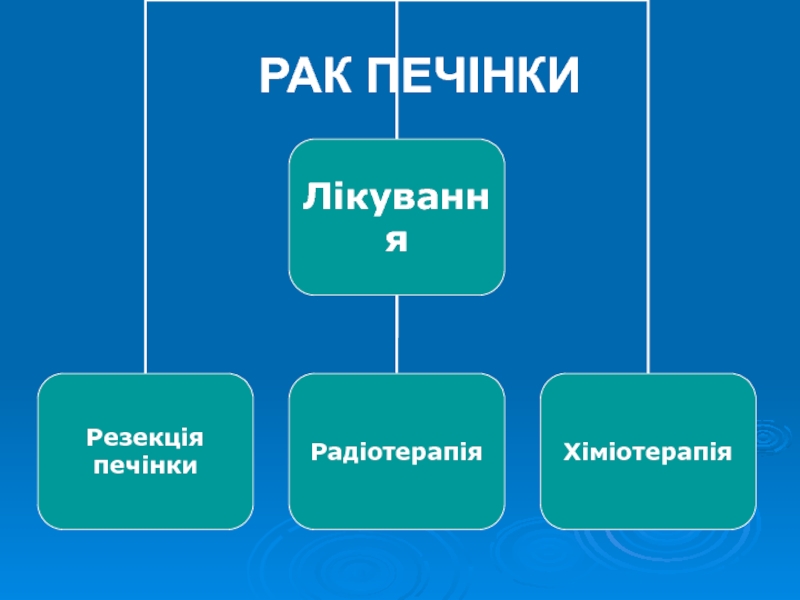
- 14. РАК ПЕЧІНКИ
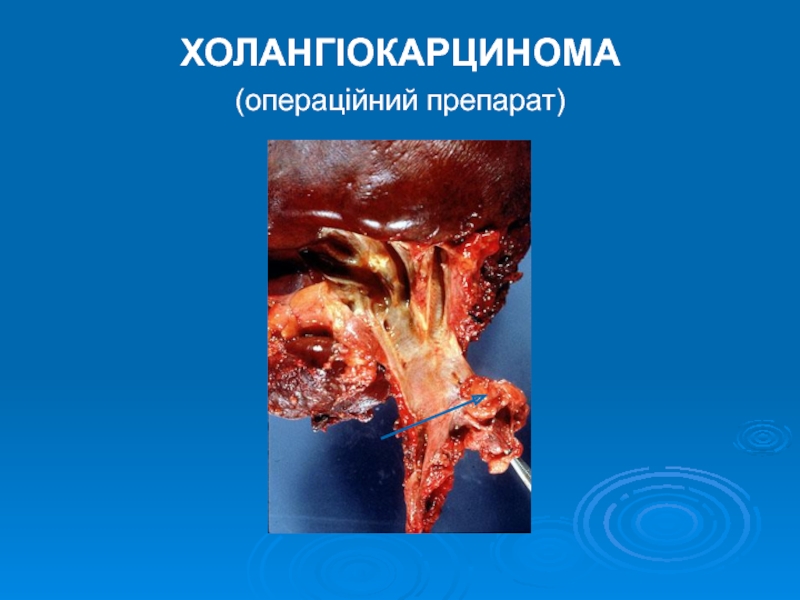
- 16. ХОЛАНГІОКАРЦИНОМА (операційний препарат)
- 17. Радіочастотна абляція Ліворуч апарат для радіочастотної
- 18. ХІМІОТЕРАПІЯ З метою
- 19. Хіміоемболізація печінкової артерії Рак
- 20. ПРОМЕНЕВЕ ЛІКУВАННЯ
- 21. ПРОФІЛАКТИКА РАКУ ПЕЧІНКИ Первинна профілактика раку печінки
- 22. ЕПІДЕМІОЛОГІЯ раку підшлункової залози Захворюваність. На
- 23. ЧИННИКИ РИЗИКУ Виникненню рака підшлункової залози сприяють:
- 24. ПАТОЛОГОАНАТОМІЧНА ХАРАКТЕРИСТИКА Локалізація. Найчастіше рак уражає голівку
- 25. ГРУПУВАННЯ ЗА СТАДІЯМИ Стадія 0 TisN0M0
- 26. Клінічні прояви аденокарциноми підшлункової залози Анорексія
- 27. ДОДАТКОВІ МЕТОДИ ОБСТЕЖЕННЯ: Гваяколовий тест Збільшення
- 28. Рентгенологічна діагностика раку підшлункової залози:
- 29. Рентгенограма шлунка і дванадцятипалої кишки при раку
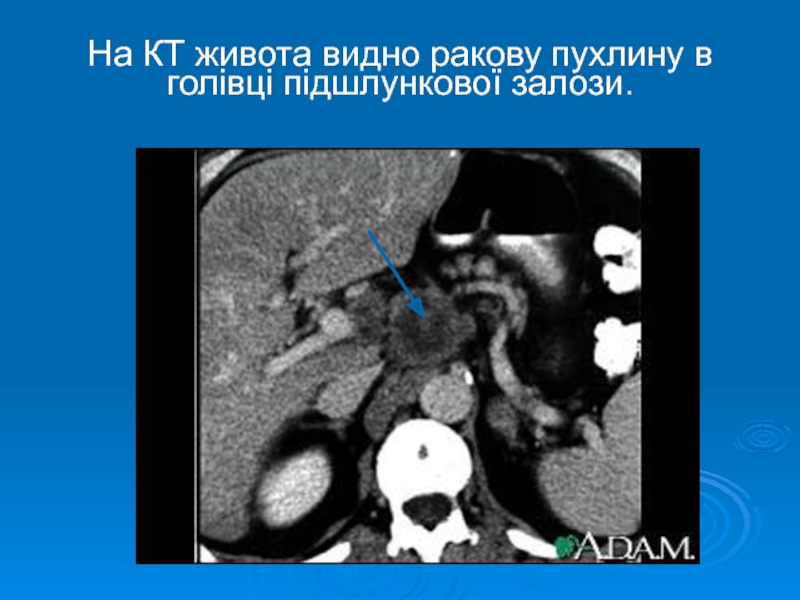
- 30. На КТ живота видно ракову пухлину в голівці підшлункової залози.
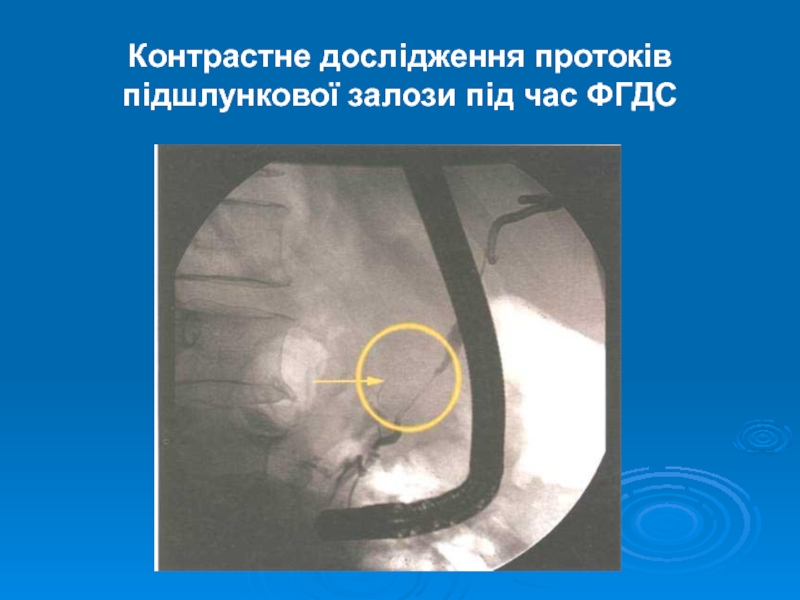
- 31. Контрастне дослідження протоків підшлункової залози під час ФГДС
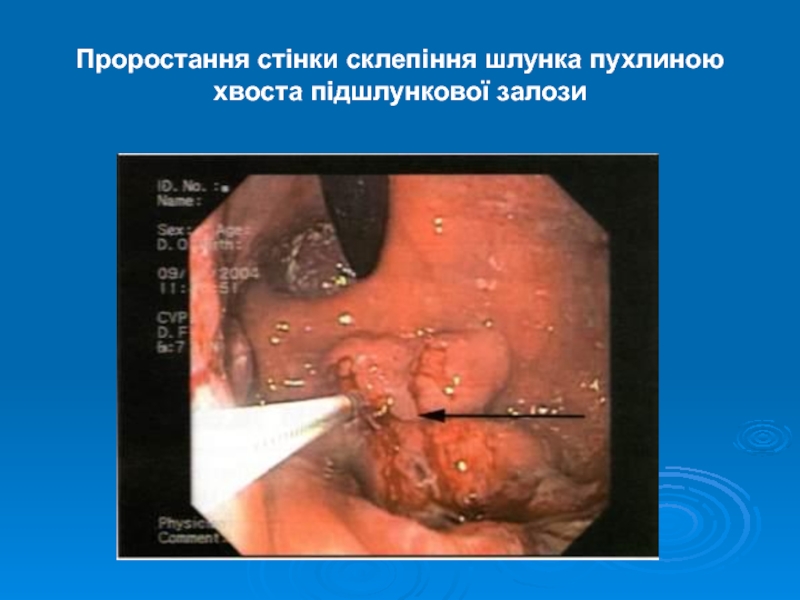
- 32. Проростання стінки склепіння шлунка пухлиною хвоста підшлункової залози
- 33. Ендоскопічна УЗКТ Ліворуч голівка ендоскопу з ультразвуковим датчиком, праворуч – пухлина підшлункової залози.
- 34. Хірургічне лікування РПЗ Операбельність при раку підшлункової
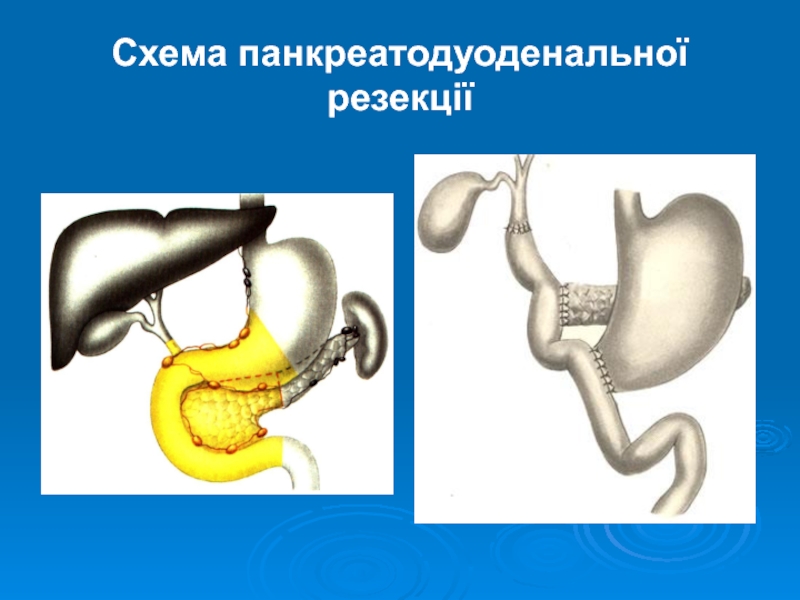
- 35. Схема панкреатодуоденальної резекції
- 36. Хіміотерапія РПЗ Хіміотерапія застосовується самостійно у
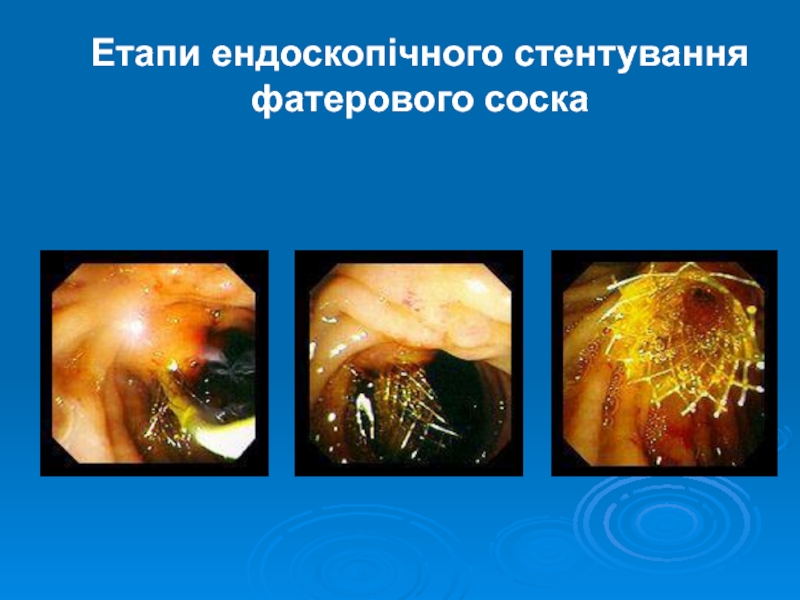
- 37. Етапи ендоскопічного стентування фатерового соска
Слайд 3ЧИННИКИ РИЗИКУ ГЕПАТОЦЕЛЮЛЯРНОЇ КАРЦИНОМИ
Хронічний гепатит B, C і D (ризик
виникнення раку печінки при хронічному носійстві вірусу В у 150-200 разів вище, ніж у здорових людей).
Афлотоксини (токсичні продукти життєдіяльності пліснявих грибків Aspergillus flavus).
Алкоголізм
Цироз печінки (у хворих на цироз рак печінки зустрічається у 5-25% випадків, ще частіше – 50-80% знаходять циротичні зміни у печінці при гепатоцелюлярному раку) глистні інвазії (опісторхоз)
Афлотоксини (токсичні продукти життєдіяльності пліснявих грибків Aspergillus flavus).
Алкоголізм
Цироз печінки (у хворих на цироз рак печінки зустрічається у 5-25% випадків, ще частіше – 50-80% знаходять циротичні зміни у печінці при гепатоцелюлярному раку) глистні інвазії (опісторхоз)
Слайд 4ЧИННИКИ РИЗИКУ ХОЛАНГІОКАРЦИНОМИ
Хронічний опісторхоз
Роль ініціатора злоякісного росту належить вторинним жовчним кислотам.
При опісторхозі перетворення вторинних жовчних кислот у вторинні здійснюється у внутрипечінкових жовчних протоках.
Гельмінти створюють оптимальні умови для реалізації канцерогенної дії вторинних жовчних кислот
Гельмінти створюють оптимальні умови для реалізації канцерогенної дії вторинних жовчних кислот
Opisthorchis felinus
Слайд 6ПАТОЛОГОАНАТОМІЧНА ХАРАКТЕРИСТИКА
Локалізація. Пухлина найчастіше розташовується у правій половині або уражає обидві
її частки. Лівобічна локалізація зустрічається у 10% хворих.
Форми росту. За зовнішнім виглядом розрізняють три форми раку печінки:
вузлову,
масивну,
дифузну.
Масивна підрозділяється на масивну у вигляді поодинокого вузла, порожнисту, і масивну з сателітами. Різновидом є цирроз-рак печінки
Форми росту. За зовнішнім виглядом розрізняють три форми раку печінки:
вузлову,
масивну,
дифузну.
Масивна підрозділяється на масивну у вигляді поодинокого вузла, порожнисту, і масивну з сателітами. Різновидом є цирроз-рак печінки
Слайд 8КЛІНІЧНА КАРТИНА
Гепатомегалія
Біль
Схуднення
Зниження апетиту
Загальна слабкість
Підвищення температури
Асцит
Жовтяниця
Слайд 10Діагностика раку печінки
Клінічний мінімум обстеження при підозрі на рак печінки включає:
опитування,
об’єктивне обстеження,
загальний і біохімічний аналізи крові,
імунохімічну реакцію на альфа-фетопротеїн,
рентгенологічне обстеження та УЗД.
об’єктивне обстеження,
загальний і біохімічний аналізи крові,
імунохімічну реакцію на альфа-фетопротеїн,
рентгенологічне обстеження та УЗД.
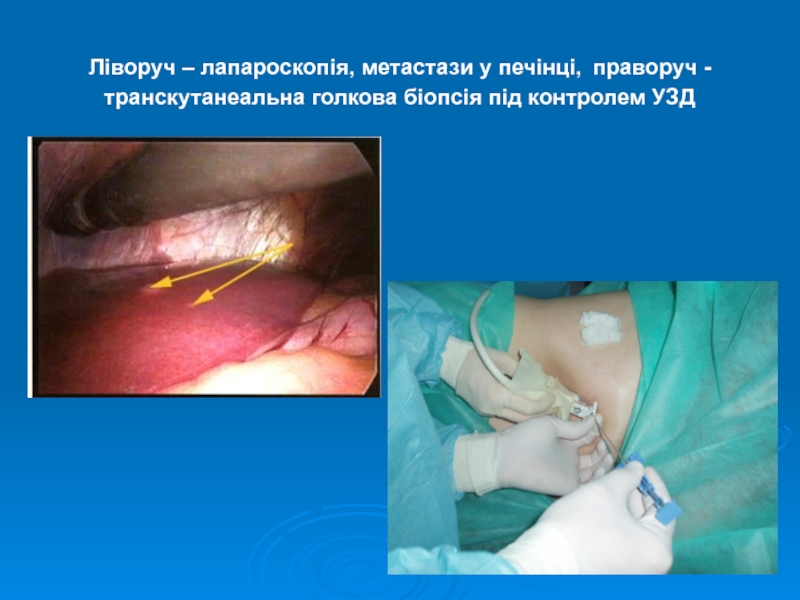
Слайд 13Ліворуч – лапароскопія, метастази у печінці, праворуч - транскутанеальна голкова біопсія
під контролем УЗД
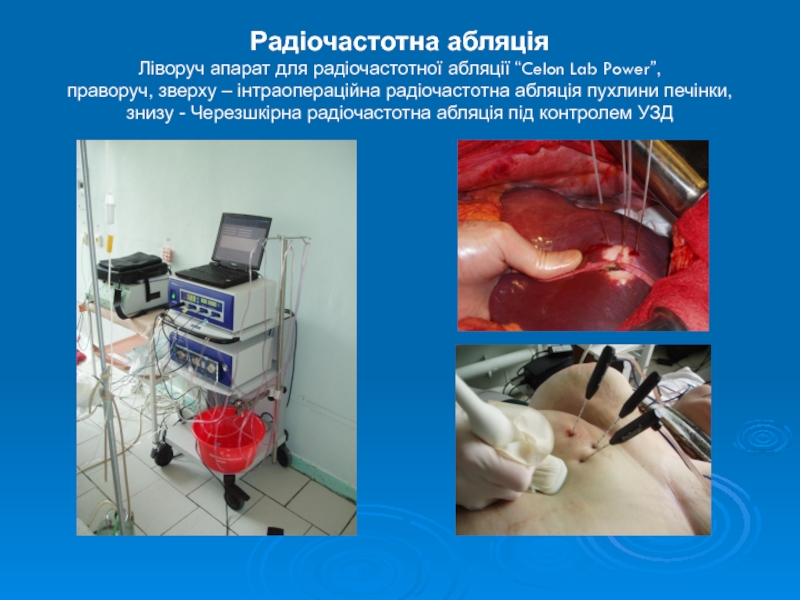
Слайд 17Радіочастотна абляція Ліворуч апарат для радіочастотної абляції “Celon Lab Power”, праворуч,
зверху – інтраопераційна радіочастотна абляція пухлини печінки, знизу - Черезшкірна радіочастотна абляція під контролем УЗД
Слайд 18 ХІМІОТЕРАПІЯ
З метою хіміотерапії використовують адриаміцин, 5-фторурацил, мітоміцин
С, цисплатин, вепезид
При в/в введенні спостерігається ремісія у 15% хворих.
При внутриартеріальних інфузіях число ремісій досягає 50-55%, але вони нетривалі і не призводять до суттєвого продовження життя хворих.
При в/в введенні спостерігається ремісія у 15% хворих.
При внутриартеріальних інфузіях число ремісій досягає 50-55%, але вони нетривалі і не призводять до суттєвого продовження життя хворих.
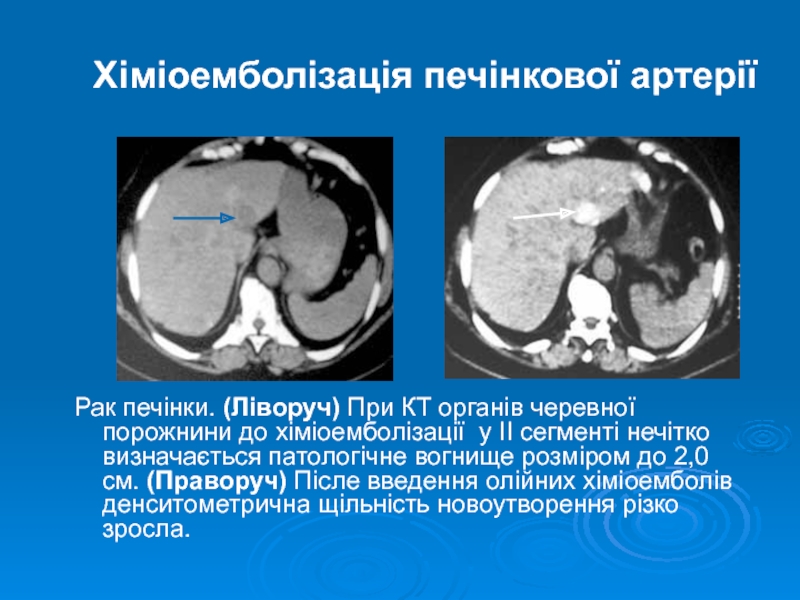
Слайд 19Хіміоемболізація печінкової артерії
Рак печінки. (Ліворуч) При КТ органів черевної порожнини до
хіміоемболізації у II сегменті нечітко визначається патологічне вогнище розміром до 2,0 см. (Праворуч) Післе введення олійних хіміоемболів денситометрична щільність новоутворення різко зросла.
Слайд 21ПРОФІЛАКТИКА РАКУ ПЕЧІНКИ
Первинна профілактика раку печінки полягає в:
імунізації населення ендемічних районів
проти вірусу гепатиту В,
боротьбі з афлатоксинами і алкоголізмом,
попередженні і лікуванні опісторхозу і супутньої йому бактеріальної інфекції
боротьбі з афлатоксинами і алкоголізмом,
попередженні і лікуванні опісторхозу і супутньої йому бактеріальної інфекції
Слайд 22ЕПІДЕМІОЛОГІЯ
раку підшлункової залози
Захворюваність. На противагу раку печінки, рак ПЗ частіше
зустрічається у розвинених країнах і складає 3% від загального числа злоякісних пухлин.
Найбільш високий рівень захворюваності спостерігається у деяких штатах США, Канаді, Японії, Ізраїлі.
В Україні рівень захворюваності дорівнює 9,8 на 100 тис населення.
Найбільш високий рівень захворюваності спостерігається у деяких штатах США, Канаді, Японії, Ізраїлі.
В Україні рівень захворюваності дорівнює 9,8 на 100 тис населення.
Слайд 23ЧИННИКИ РИЗИКУ
Виникненню рака підшлункової залози сприяють:
Паління
Діабет
Відсутність жовчного міхура і його захворювання
Підвищене
споживання жирної їжі
Вплив хімічних канцерогенів
Нітрозаміни
Азасерін
Генетичні порушення (мутації онкогена K-ras (контролює ріст клітин), супресорних генів p-53 та p-16 (гальмують проходження клітин через клітинний цикл)).
Вплив хімічних канцерогенів
Нітрозаміни
Азасерін
Генетичні порушення (мутації онкогена K-ras (контролює ріст клітин), супресорних генів p-53 та p-16 (гальмують проходження клітин через клітинний цикл)).
Слайд 24ПАТОЛОГОАНАТОМІЧНА ХАРАКТЕРИСТИКА
Локалізація. Найчастіше рак уражає голівку (60-70%). Пухлини тіла зустрічаються у
20-30% хворих, хвоста – у 5-10%, тотальне ураження органу спостерігається у 2-5% хворих.
Форми росту. За характером росту розрізняють вузлові (екзофітні) і дифузні форми.
Гістологічна будова. Рак найчастіше розвивається з епітелію протоків, рідше з ацинозних клітин та клітин панкреатичних острівців. РПЗ зазвичай має будову аденокарциноми, рідко зустрічається плоскоклітинний, анапластичний та інші варіанти.
Форми росту. За характером росту розрізняють вузлові (екзофітні) і дифузні форми.
Гістологічна будова. Рак найчастіше розвивається з епітелію протоків, рідше з ацинозних клітин та клітин панкреатичних острівців. РПЗ зазвичай має будову аденокарциноми, рідко зустрічається плоскоклітинний, анапластичний та інші варіанти.
Слайд 25ГРУПУВАННЯ ЗА СТАДІЯМИ
Стадія 0 TisN0M0
Стадія Ia T1N0M0
Стадія Ib T2N0M0
Стадія IIa T3N0M0
Стадія
IIb T1-3N1M0
Стадія III T4 будь-яке N M0
Стадія IV будь-яке T будь-яке N M1
Стадія III T4 будь-яке N M0
Стадія IV будь-яке T будь-яке N M1
Слайд 26Клінічні прояви аденокарциноми підшлункової залози
Анорексія
Нудота
Блювота
Втрата ваги
Механічна жовтяниця
Шкіряне
свербіння
Біль у епігастрії
Біль у попереку
Гепатомегалія
Пухлина, що пальпується
Депресія
Холангіт
С-м Курвуаз’є
Симптоми, що зустрічаються нечасто:
Мігруючий тромбофлебіт
Гострий панкреатит
Цукровий діабет
Синдром Кушинга
Гіперкальцемія
Слайд 27ДОДАТКОВІ МЕТОДИ ОБСТЕЖЕННЯ:
Гваяколовий тест
Збільшення рівня лужної фосфатази
Визначення рівня CA
19-9
УЗД
КТ
Ендоскопічна ретроградна холангіопанкреатографія
Черезшкірна аспіраційна біопсія
Цитологічне доследження
Слайд 28
Рентгенологічна діагностика
раку підшлункової залози:
Рентгеноскопія (графия) шлунка і дванадцятипалої кишки.
Релаксаційна
дуоденографія.
Іригоскопія (-графія).
Комп'ютерна томографія.
Іригоскопія (-графія).
Комп'ютерна томографія.
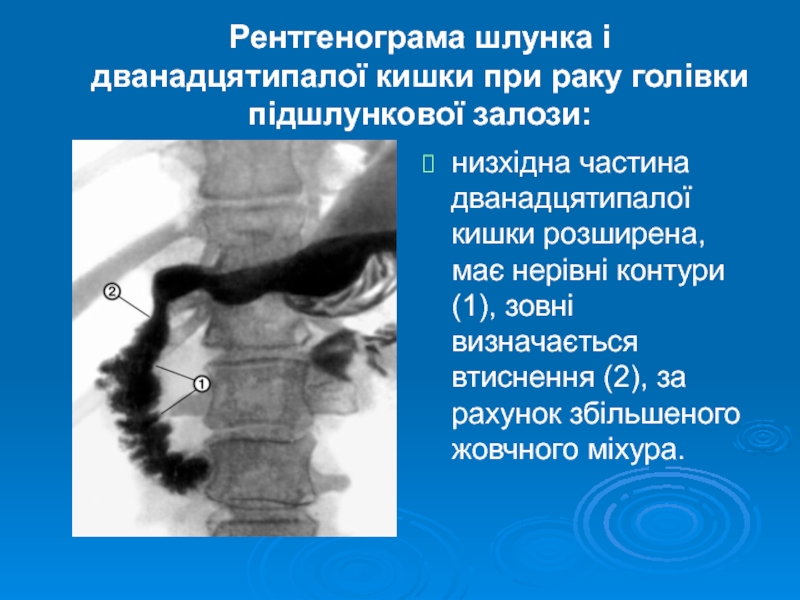
Слайд 29Рентгенограма шлунка і дванадцятипалої кишки при раку голівки підшлункової залози:
низхідна частина
дванадцятипалої кишки розширена, має нерівні контури (1), зовні визначається втиснення (2), за рахунок збільшеного жовчного міхура.
Слайд 33Ендоскопічна УЗКТ Ліворуч голівка ендоскопу з ультразвуковим датчиком, праворуч – пухлина
підшлункової залози.
Слайд 34Хірургічне лікування РПЗ
Операбельність при раку підшлункової залози складає від 10 до
25%. Післяопераційна летальність, що досягає 25-40%, залежить від стадії пухлини. Основними причинами післяопераційної летальності є зміни у куксі залози, неспроможність панкреатоєюнального анастомозу, печінкова недостатність.
Середня тривалість життя хворих із встановленим діагнозом раку підшлункової залози складає :
без операції – біля 6 міс.;
після радикальної операції – 1,5-2 роки (в залежності від стадії пухлини);
після паліативної операції – 6-12 міс.
Середня тривалість життя хворих із встановленим діагнозом раку підшлункової залози складає :
без операції – біля 6 міс.;
після радикальної операції – 1,5-2 роки (в залежності від стадії пухлини);
після паліативної операції – 6-12 міс.
Слайд 36Хіміотерапія РПЗ
Хіміотерапія застосовується самостійно у випадках неможливості проведення іншого лікування при
розповсюдженому процесі або у поєднанні з іншими методами лікування. Ефективність монохіміотерапії складає 15-30%, поліхіміотерапії - 40%, при цьому вдається досягнути тільки часткової регресії пухлини.