- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Пролежни (профилактика, лечение) презентация
Содержание
- 1. Пролежни (профилактика, лечение)
- 2. По данным ряда отечественных авторов пролежни появляются
- 3. «Помимо экономических (прямых медицинских и немедицинских) затрат,
- 4. увеличивается продолжительность госпитализации пациента, появляется потребность
- 5. Адекватная профилактика пролежней позволяет предупредить их развитие
- 6. Круг вопросов, связанных с пролежнями: как
- 7. Пролежни (decubitus) — патологические изменения тканей дистрофического
- 8. Факторы, приводящие к нарушению кровообращения давление в
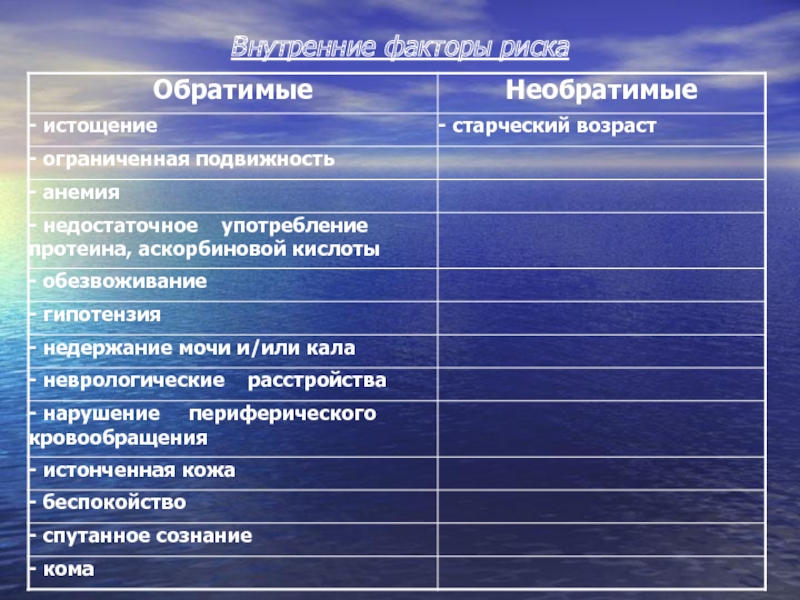
- 9. Внутренние факторы риска
- 10. Внешние факторы риска
- 11. Для понимания механизма развития пролежней необходимо знать,
- 12. Кожа пациента, лежащего на стеклянной поверхности в
- 13. В зависимости от преобладания той или иной
- 14. Наружные экзогенные пролежни возникают при сдавливании
- 15. Внутренние экзогенные пролежни возникают в стенках раны,
- 16. Эндогенные нейротрофические пролежни возникают у больных с
- 17. Места образования пролежней при положении больного лежа на спине
- 18. Места образования пролежней при положении больного на животе
- 19. Места образования пролежней при положении больного лежа на боку
- 20. Клиническая картина различна при разных стадиях развития
- 21. 2 стадия: стойкая гиперемия кожи; отслойка эпидермиса;
- 22. 3 стадия: разрушение (некроз) кожных покровов вплоть
- 23. 4 стадия: поражение (некроз) всех мягких тканей;
- 24. Осложнения пролежней Пролежни могут осложняться флегмоной, абсцессом,
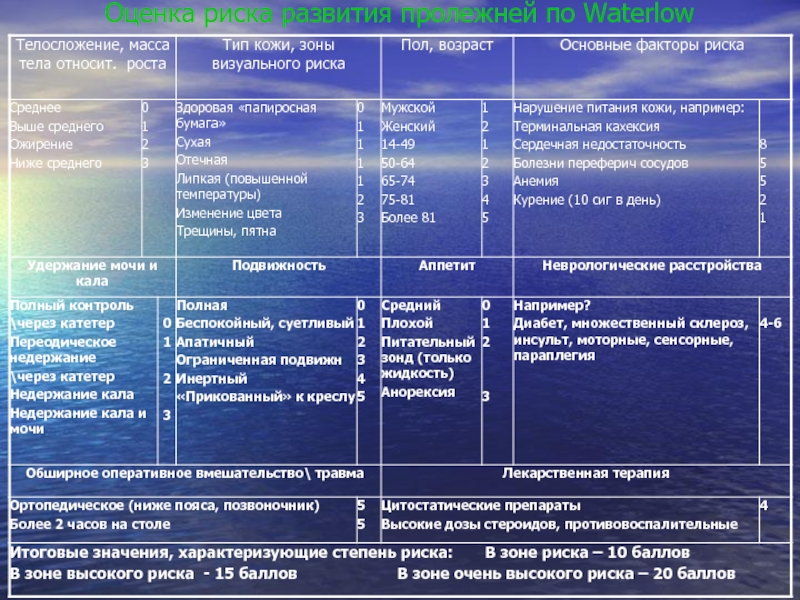
- 25. Оценка риска развития пролежней по Waterlow
- 26. Приказ Минздрава РФ от 17 апреля 2002
- 27. Общие подходы к профилактике пролежней своевременная диагностика
- 28. Профилактические мероприятия уменьшение давления на костные
- 29. Лечение пролежней При первой и второй стадиях
- 30. Лечение пролежней При пролежнях первой стадии могут
- 31. Лечение пролежней При пролежнях второй стадии показаны:
- 32. Противопролежневая система (противопролежневый матрас) ячеистого типа BAS
- 33. Противопролежневая система (противопролежневый матрас) баллонного типа BAS
- 34. СТРУКТУРА ИНАДИНА ИНАДИН - атравматичная повязка, пропитанная 10% повидон-йодом
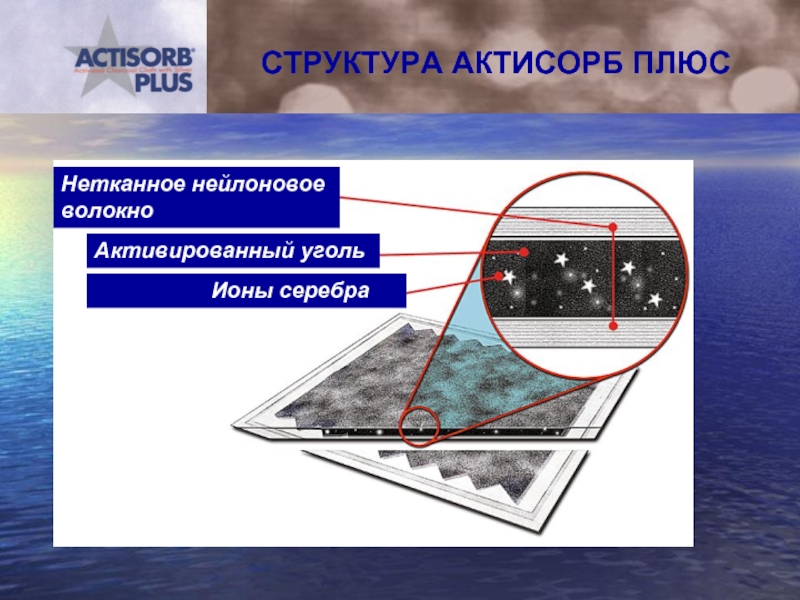
- 35. СТРУКТУРА АКТИСОРБ ПЛЮС
- 36. СТРУКТУРА ТИЕЛЛЕ Уникальный впитывающий гидрополимер Слой абсорбента Не травмирующий кожу клеящийся слой Полиуретановая прокладка
- 37. *Trademark ©JJM Ltd 1999 Förbättrat behandlingsresultat
- 38. Спасибо за внимание!
Слайд 2По данным ряда отечественных авторов пролежни появляются у 53-90% пациентов с
повреждениями спинного мозга.
По данным английских авторов, в медико-профилактических учреждениях по уходу пролежни образуются у 15 - 20% пациентов. По результатам исследования, проведенного в США, около 17% всех госпитализированных пациентов находятся в группе риска по развитию пролежней или уже имеют их.
По данным английских авторов, в медико-профилактических учреждениях по уходу пролежни образуются у 15 - 20% пациентов. По результатам исследования, проведенного в США, около 17% всех госпитализированных пациентов находятся в группе риска по развитию пролежней или уже имеют их.
Слайд 3«Помимо экономических (прямых медицинских и немедицинских) затрат, связанных с лечением пролежней,
нужно учитывать и нематериальные затраты: тяжелые физические и моральные страдания, испытываемые пациентом.»
Приказ № 123 от 17.04.2002 года
Слайд 4увеличивается продолжительность госпитализации пациента,
появляется потребность в адекватных перевязочных (гидрокаллоидные, гидрогели
и др.)
и лекарственных (ферменты, противовоспалительные, средства улучшающие регенерацию) средствах,
инструментарии, оборудовании.
и лекарственных (ферменты, противовоспалительные, средства улучшающие регенерацию) средствах,
инструментарии, оборудовании.
Слайд 5Адекватная профилактика пролежней позволяет предупредить их развитие у пациентов группы риска
более, чем в 80% случаев.
Что позволит не только снизить финансовые расходы на лечение пролежней, но и повысить уровень качества жизни пациента.
Что позволит не только снизить финансовые расходы на лечение пролежней, но и повысить уровень качества жизни пациента.
Слайд 6 Круг вопросов, связанных с пролежнями:
как часто образуются пролежни?
у каких
больных они чаще возникают?
чем вызвано их появление?
насколько высока вероятность их возникновения при том или другом виде патологии?
можно ли предотвратить возникновение пролежней?
имеются ли какие-либо технические приспособления для их профилактики?
чем вызвано их появление?
насколько высока вероятность их возникновения при том или другом виде патологии?
можно ли предотвратить возникновение пролежней?
имеются ли какие-либо технические приспособления для их профилактики?
Слайд 7Пролежни (decubitus) — патологические изменения тканей дистрофического или язвенно-некротического характера, возникающие
у лежащих ослабленных больных вследствие систематического сдавливания мягких тканей поверхностью постели.
Основной причиной образования пролежней является:
блокирование кровообращения
Основной причиной образования пролежней является:
блокирование кровообращения
Слайд 8Факторы, приводящие к нарушению кровообращения
давление в области костных выступов,
срезывающая (сдвигающая, смещающая
) сила
трение( компонент смещающей силы )
трение( компонент смещающей силы )
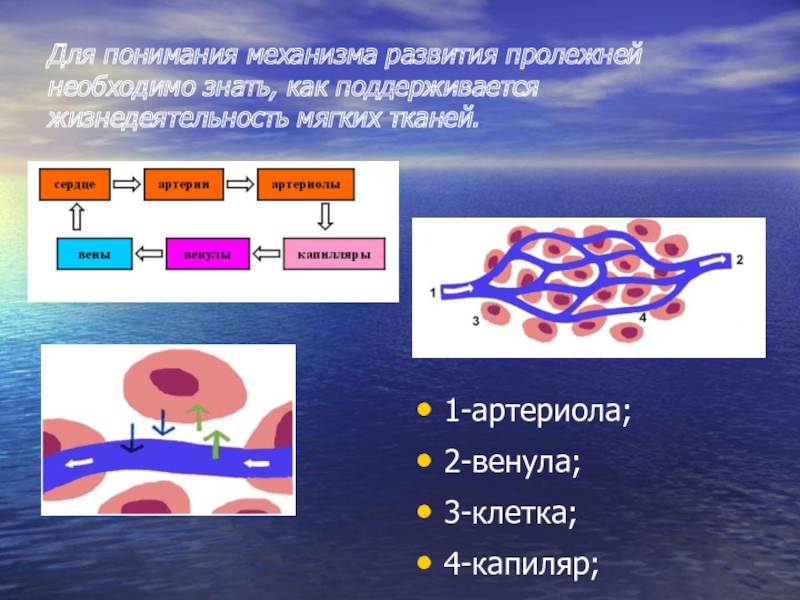
Слайд 11Для понимания механизма развития пролежней необходимо знать, как поддерживается жизнедеятельность мягких
тканей.
1-артериола;
2-венула;
3-клетка;
4-капиляр;
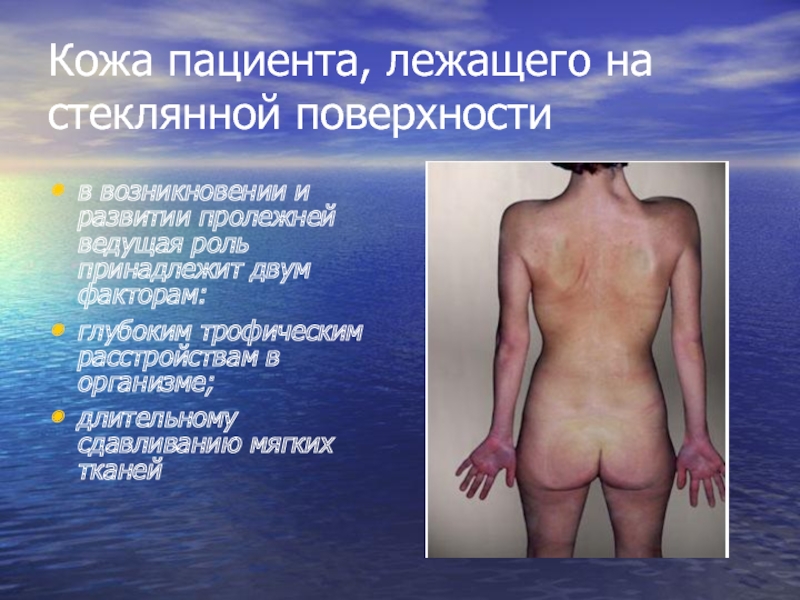
Слайд 12Кожа пациента, лежащего на стеклянной поверхности
в возникновении и развитии пролежней ведущая
роль принадлежит двум факторам:
глубоким трофическим расстройствам в организме;
длительному сдавливанию мягких тканей
глубоким трофическим расстройствам в организме;
длительному сдавливанию мягких тканей
Слайд 13В зависимости от преобладания той или иной причины пролежни подразделяют на
экзогенные и эндогенные
В возникновении экзогенных пролежней основную роль играет длительное и интенсивное сдавливание мягких тканей. Ослабление организма лишь создает условия, при которых пролежни развиваются быстрее и распространяются шире и глубже, чем у здоровых лиц. Экзогенные пролежни бывают наружными и внутренними
В возникновении экзогенных пролежней основную роль играет длительное и интенсивное сдавливание мягких тканей. Ослабление организма лишь создает условия, при которых пролежни развиваются быстрее и распространяются шире и глубже, чем у здоровых лиц. Экзогенные пролежни бывают наружными и внутренними
Слайд 14Наружные экзогенные пролежни
возникают при сдавливании мягких тканей и в подавляющем
большинстве случаев встречаются у оперированных больных, находящихся длительно в вынужденном положении, а также у лиц с травмами, когда неправильно наложена гипсовая повязка или шина, неточно подогнаны протез, корсет, лечебный ортопедический аппарат.
Слайд 15Внутренние экзогенные пролежни
возникают в стенках раны, в слизистой оболочке органа, стенке
сосуда в результате длительного пребывания в глубине раны или соответствующем органе жестких дренажных трубок, плотного тампона, трахеотомической трубки, зубного протеза, катетера.
Слайд 16Эндогенные нейротрофические пролежни возникают у больных с органическими нарушениями нервной системы
(перерыв и контузия спинного мозга, кровоизлияние в мозг, размягчение и опухоли головного мозга, повреждение крупных нервных стволов, например седалищного нерва, и др.).
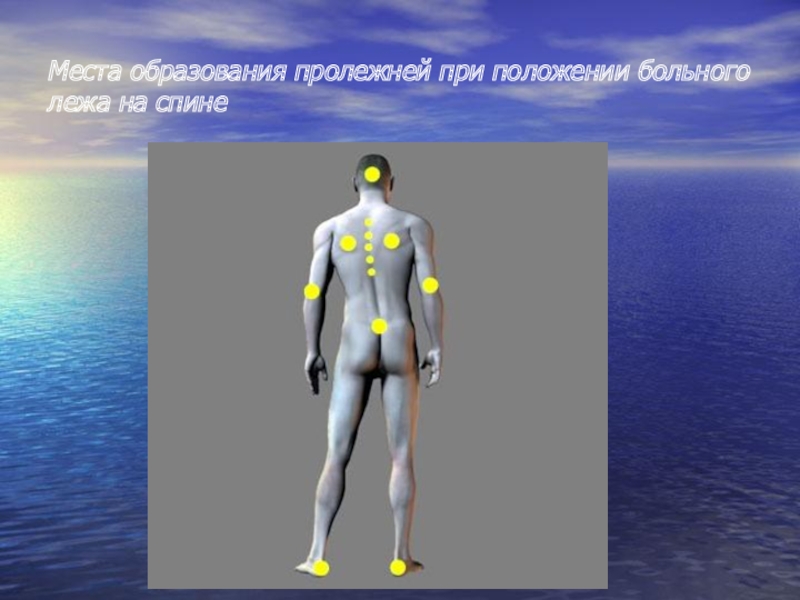
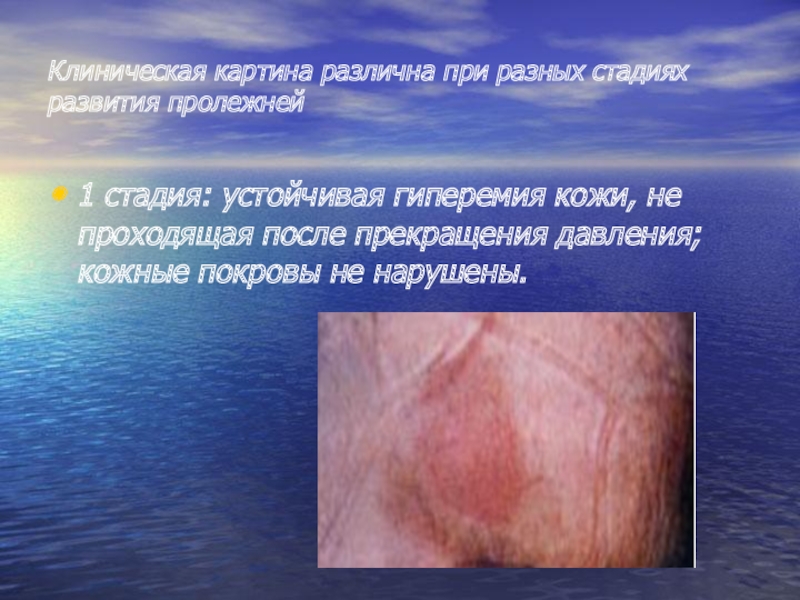
Слайд 20Клиническая картина различна при разных стадиях развития пролежней
1 стадия: устойчивая гиперемия
кожи, не проходящая после прекращения давления; кожные покровы не нарушены.
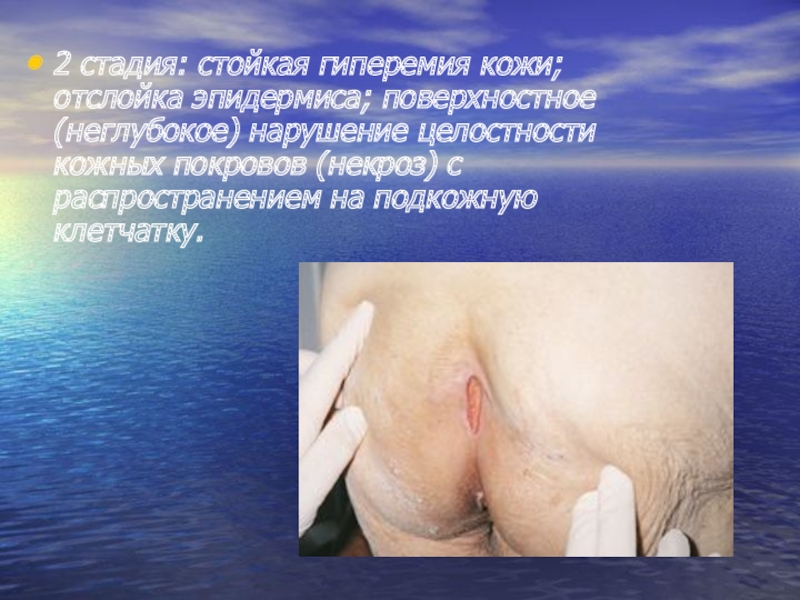
Слайд 212 стадия: стойкая гиперемия кожи; отслойка эпидермиса; поверхностное (неглубокое) нарушение целостности
кожных покровов (некроз) с распространением на подкожную клетчатку.
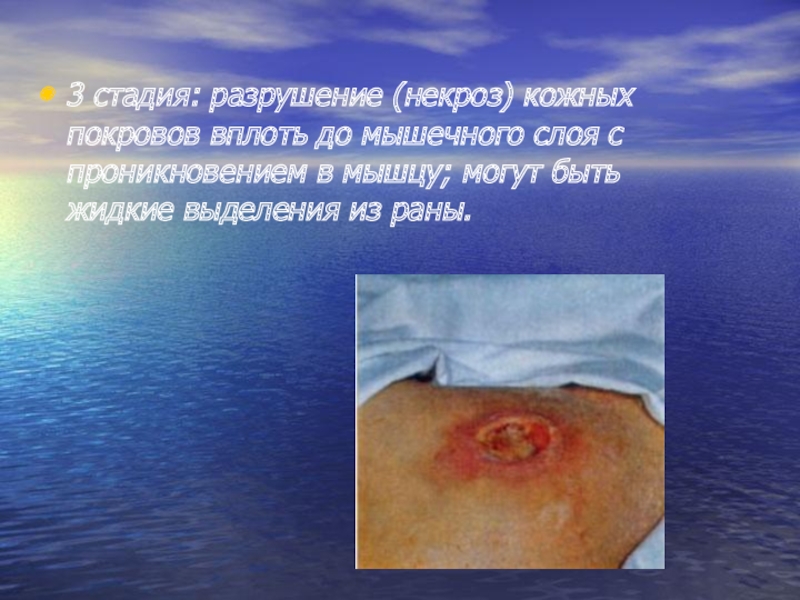
Слайд 223 стадия: разрушение (некроз) кожных покровов вплоть до мышечного слоя с
проникновением в мышцу; могут быть жидкие выделения из раны.
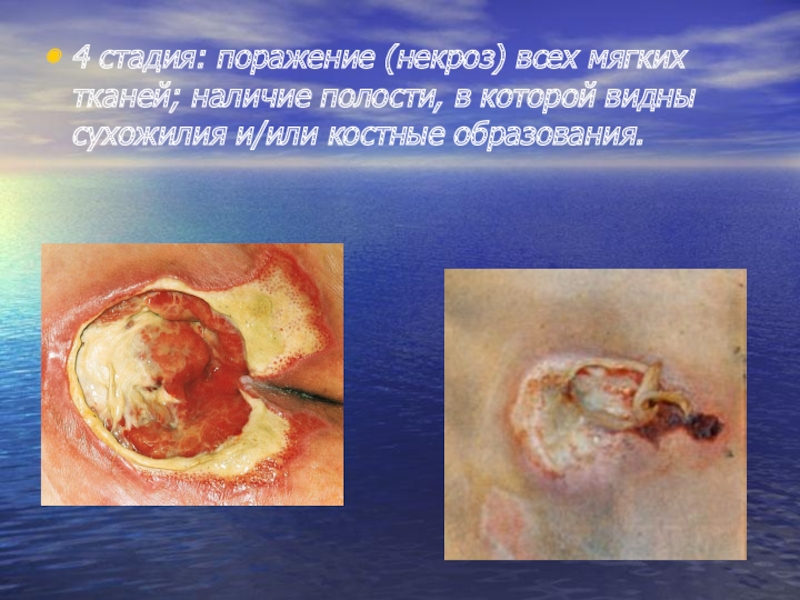
Слайд 234 стадия: поражение (некроз) всех мягких тканей; наличие полости, в которой
видны сухожилия и/или костные образования.
Слайд 24Осложнения пролежней
Пролежни могут осложняться флегмоной, абсцессом, гнойными затеками, рожистым воспалением, гнойными
тендовагинитами и артритами, газовой флегмоной, анаэробной инфекцией, кортикальным остеомиелитом и др. Осложнение, наиболее типичное для резко ослабленных больных, — сепсис.
Слайд 26Приказ Минздрава РФ от 17 апреля 2002 г. № 123 "Об
утверждении отраслевого стандарта "Протокол ведения больных. Пролежни"
Приложение к приказу
Минздрава России
от 17 апреля 2002 г. № 123
Отраслевой стандарт ОСТ 91500.11.0001-2002
"Система стандартизации в здравоохранении Российской Федерации Протокол ведения больных. Пролежни (L.89)"
Приложение к приказу
Минздрава России
от 17 апреля 2002 г. № 123
Отраслевой стандарт ОСТ 91500.11.0001-2002
"Система стандартизации в здравоохранении Российской Федерации Протокол ведения больных. Пролежни (L.89)"
Слайд 27Общие подходы к профилактике пролежней
своевременная диагностика риска развития пролежней,
своевременное начало выполнения
всего комплекса профилактических мероприятий,
адекватная техника выполнения простых медицинских услуг, в т.ч. по уходу.
адекватная техника выполнения простых медицинских услуг, в т.ч. по уходу.
Слайд 28Профилактические мероприятия
уменьшение давления на костные ткани;
предупреждение трения и сдвига тканей
во время перемещения пациента или при его неправильном размещении ("сползание" с подушек, положение "сидя" в кровати или на кресле);
наблюдение за кожей над костными выступами;
поддержание чистоты кожи и ее умеренной влажности (не слишком сухой и не слишком влажной);
обеспечение пациента адекватным питанием и питьем;
обучение пациента приемам самопомощи для перемещения;
обучение близких.
наблюдение за кожей над костными выступами;
поддержание чистоты кожи и ее умеренной влажности (не слишком сухой и не слишком влажной);
обеспечение пациента адекватным питанием и питьем;
обучение пациента приемам самопомощи для перемещения;
обучение близких.
Слайд 29Лечение пролежней
При первой и второй стадиях процесса обычно ограничиваются консервативным лечением,
при третьей и четвертой стадиях предпочтительней оперативное вмешательство.
Следует иметь в виду, что от 70 до 90% пролежней поверхностные и могут зажить вторичным натяжением.
Следует иметь в виду, что от 70 до 90% пролежней поверхностные и могут зажить вторичным натяжением.
Слайд 30Лечение пролежней
При пролежнях первой стадии могут быть использованы:
«солкосерил» (мазь) для улучшения
реэпителизации кожи
биооклюзионные повязки с «солкосерилом», поддерживающие необходимую влажность кожи, уменьшающие трение и связанную с этим боль, способствующие эпителизации
одновременно назначается «солколсерил» парентерально ( в\м или в\в)
биооклюзионные повязки с «солкосерилом», поддерживающие необходимую влажность кожи, уменьшающие трение и связанную с этим боль, способствующие эпителизации
одновременно назначается «солколсерил» парентерально ( в\м или в\в)
Слайд 31Лечение пролежней
При пролежнях второй стадии показаны:
биооклюзионные повязки с «солкосерилом» (желе), а
затем мази
системная терапия «солкосерилом»
Когда имеется гнойное отделяемое, показаны повязки с физиологическим раствором, водным раствором хлоргексидина или любого другого «неагрессивного» антисептика, с мазями на водорастворимой основе ("Левосин", "Левомеколь", "Диоксиколь"), сухие повязки.
системная терапия «солкосерилом»
Когда имеется гнойное отделяемое, показаны повязки с физиологическим раствором, водным раствором хлоргексидина или любого другого «неагрессивного» антисептика, с мазями на водорастворимой основе ("Левосин", "Левомеколь", "Диоксиколь"), сухие повязки.
Слайд 32Противопролежневая система (противопролежневый матрас) ячеистого типа BAS 3000 H (матрас с
автоматическим воздушным компрессором)
Артикул: BAS 3000 Н
Артикул: BAS 3000 Н
Слайд 33Противопролежневая система (противопролежневый матрас) баллонного типа BAS 4000 H (матрас с
автоматическим воздушным компрессором)
Артикул: BAS 4000 Н
Артикул: BAS 4000 Н
Слайд 36СТРУКТУРА ТИЕЛЛЕ
Уникальный впитывающий гидрополимер
Слой абсорбента
Не травмирующий кожу клеящийся слой
Полиуретановая прокладка
Слайд 37
*Trademark ©JJM Ltd 1999
Förbättrat
behandlingsresultat
Uppbyggnad
Стерильная лиофилированная комбинация
PROMOGRAN*
Коллаген 55%
СТРУКТУРА ПРОМОГРАНА
ORC окисленная
регенерированная
целлюлоза
45%