- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Принципы этапы лечения туберкулеза. Противотуберкулезные препараты основного и резервного ряда презентация
Содержание
- 1. Принципы этапы лечения туберкулеза. Противотуберкулезные препараты основного и резервного ряда
- 2. Своевременное начало лечения Длительное лечение
- 3. Лечение больных туберкулезом проводится непрерывно в два
- 4. Первый этап характеризуется проведением интенсивной насыщенной химиотерапии;
- 5. - достижение конверсии мазка; - купирование
- 6. Химиотерапия – основной метод лечения туберкулеза: Патогенетическое
- 7. - исчезновение клинических и лабораторных признаков туберкулезного
- 8. это этиотропная (специфическая) терапия с применением оптимальной
- 9. Классификация противотуберкулезных препаратов
- 10. Препараты резервного (второго) ряда
- 11. Нет доказательной медицины Препараты третьего ряда- препараты с неуточненной противотуберкулезной активностью
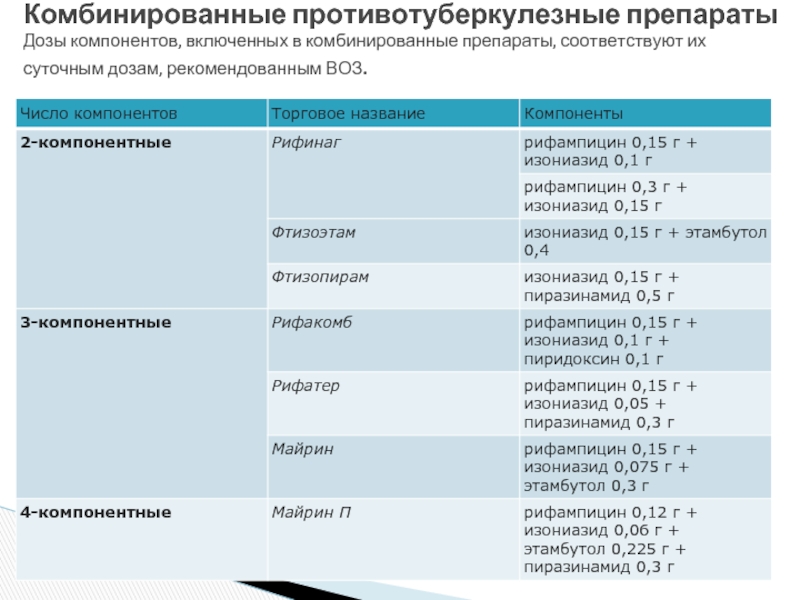
- 12. Комбинированные противотуберкулезные препараты Дозы компонентов, включенных в комбинированные препараты, соответствуют их суточным дозам, рекомендованным ВОЗ.
- 13. Фармакологическое действие Противотуберкулезное средство I ряда. Оказывает
- 14. Дозировка Дозу устанавливают индивидуально, в зависимости от
- 15. Фармакологическое действие Полусинтетический антибиотик широкого спектра действия
- 16. Дозировка При приеме внутрь взрослым и детям
- 17. Фармакологическое действие Антибиотик группы аминогликозидов широкого спектра
- 18. Дозировка Устанавливают индивидуально. Вводят в/м, интратрахеально, в
- 19. Фармакологическое действие Химиотерапевтическое средство, обладающее бактериостатическим действием
- 20. Дозировка Взрослые - начальный период лечения: 15 мг/кг
- 21. синтетический пиразин, аналог никотинамида. Является бактерицидным препаратом
- 22. Суточная доза пиразинамида для взрослых 1,5-2,0 г,
- 23. Фармакологическое действие Является конкурентным антагонистом D-аланина. Ингибирует
- 24. Внутрь Взрослые: 0,25 г каждые 12 ч в течение
- 25. Фармакологическое действия В основе туберкулостатического действия ПАСК
- 26. Внутрь Взрослые: 10-12 г/сут в 3-4 приема Дети: 200-300 мг/кг/сут
- 27. Фармакологическое действия Оказывает бактериостатическое действие, связанное со
- 28. Внутрь Взрослые: 2,5 мг/кг/сут в один прием Дети: 4 мг/кг/сут в один прием Дозировка
- 29. Фармакодинамика Противотуберкулезное средство II ряда. Механизм действия
- 30. Способ применения и дозы Внутрь, средняя суточная
- 31. Фармакологическое действие Противотуберкулезное средство II ряда. Действует
- 32. Дозировка Принимают внутрь после еды. Взрослым назначают по
- 33. Фармакологическое действие Полусинтетический антибиотик широкого спектра действия
- 34. Дозировка Препарат вводят в/м, в/в (струйно, в
- 35. Фармакологическое действия Капреомицин оказывает бактериостатическое действие. Активен
- 36. В/м Взрослые и дети: 15-30 мг/кг/сут (но не более 1 г/сут) в одно введение Дозировка
- 37. Фармакологическое действие Полусинтетический антибиотик широкого спектра действия.
- 38. Дозировка Внутрь, 1 раз/сут, независимо от приема
- 39. глюкокортикостероидные гормоны препараты иммуномоделирующего действия (туберкулин, вакцина
- 40. К коллапсотерапевтическим методам лечения относят пневмоторакс и
- 41. Лечение туберкулеза с применением хирургических методов лечения
- 42. I (первая) категория - новые случаи
- 43. 1) интенсивная фаза проводится в сроки от
- 44. 7) при получении отрицательного результата двукратного исследования
- 45. 1)интенсивная фаза проводится в сроки от трех
- 46. 6) если в конце четвертого месяца мазок
- 47. 1) интенсивная фаза лечения проводится в течение
- 48. Стандартные схемы лечения Примечание: цифра перед буквами
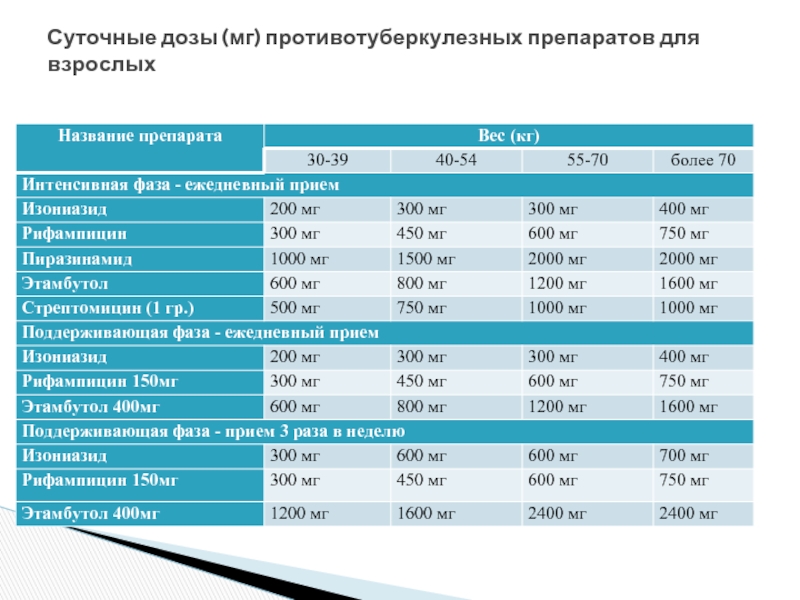
- 49. Суточные дозы (мг) противотуберкулезных препаратов для взрослых
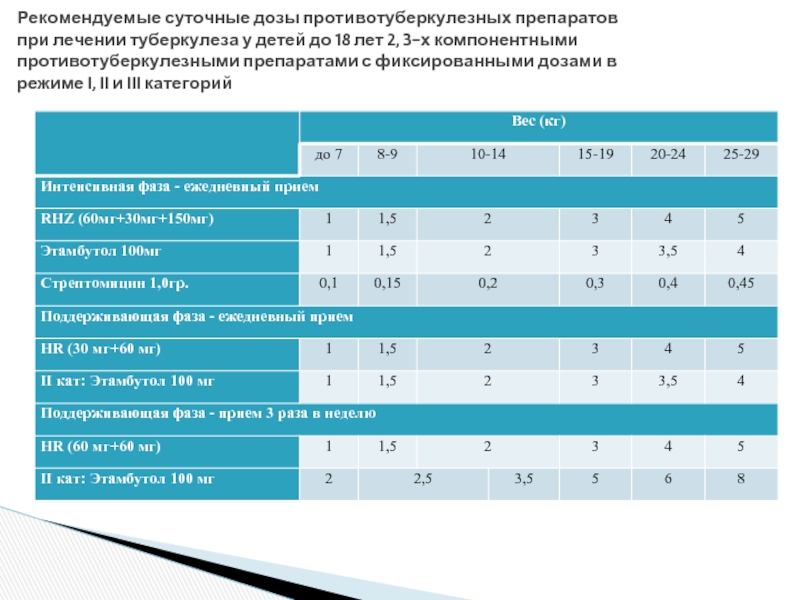
- 50. Суточные дозы противотуберкулезных препаратов при лечении туберкулеза
- 51. Рекомендуемые суточные дозы противотуберкулезных препаратов при лечении
Слайд 1АО «МЕДИЦИНСКИЙ УНИВЕРСИТЕТ АСТАНА»
Кафедра фтизиатрии
Презентация на тему:
Принципы этапы лечения туберкулеза. Противотуберкулезные
Подготовила: Ташмухамедова С.
661 группа пед.
Слайд 2Своевременное начало лечения
Длительное лечение
Комплексное лечение
Контролируемое лечение
Рациональные организационные
Основные принципы лечения больного туберкулезом заключаются в следующем:
Слайд 3Лечение больных туберкулезом проводится непрерывно в два этапа:
1) первый этап —
2) второй этап - поддерживающая фаза проводится преимущественно в амбулаторных или санаторных условиях. Возможность проведения поддерживающей фазы лечения в стационаре решается ВКК (как правило, это больные из социально-неблагополучных, малообеспеченных слоев населения).
Слайд 4 Первый этап характеризуется проведением интенсивной насыщенной химиотерапии; цель его – подавить
Назначение второго этапа долечивания – воздействовать на оставшуюся бактериальную популяцию, в большинстве своем находящуюся внутриклеточно в виде персистирующих форм МБТ, предупредить размножение оставшихся МБТ. Согласно современным представлениям, на первом этапе химиотерапии, когда происходит быстрое размножение МБТ, впервые выявленным бациллярным больным назначают 4 противотуберкулезных препарата (изониазид, рифампицин, пиразинамид, стрептомицин или этамбутол). Такая интенсивная химиотерапия проводится в течение 2 мес, а при сохранении бактериовыделения, подтвержденном данными микроскопии мазка, – 3 мес.
У впервые выявленных больных на втором этапе химиотерапии, когда основная масса микобактериальной популяции уже подавлена, используют 2 препарата (изониазид и рифампицин) в течение 4 мес ежедневно или через день. Впервые выявленным больным, лечившимся нерегулярно или прервавшим лечение, а также больным с рецидивом туберкулеза, в интенсивной фазе рекомендуется назначение 5 препаратов (изониазид, рифампицин, пиразинамид, стрептомицин и этамбутол) в течение 2 мес, затем в течение еще 1 мес применяют 4 препарата (отменяется стрептомицин). Второй этап химиотерапии у этой категории больных рекомендуется проводить 3 противотуберкулезными препаратами в течение последующих 5 мес ежедневно или через день.
Слайд 5
- достижение конверсии мазка;
- купирование клинических признаков туберкулеза;
- рассасывание инфильтрации в
- закрытие полостей распада.
Цели лечения:
Слайд 6Химиотерапия – основной метод лечения туберкулеза:
Патогенетическое лечение (иммунотерапия, антиоксидантная, витаминотерапия, белковые
Коллапсотерапия
Хирургическое лечение
Гигиено-диетический режим
Санаторно-климатическое лечение (реабилитация)
Комплексное лечение туберкулеза
Слайд 7- исчезновение клинических и лабораторных признаков туберкулезного воспаления:
- стойкое прекращение бактериовыделения,
- регрессия рентгенологических проявлений туберкулеза (очаговых, инфильтративных, деструктивных);
- восстановление функциональных возможностей и трудоспособности.
Критерии эффективности лечения больных туберкулезом:
Слайд 8это этиотропная (специфическая) терапия с применением оптимальной комбинации противотуберкулезных препаратов, которая
Химиотерапия (противотуберкулезная терапия):
Слайд 11Нет доказательной медицины
Препараты третьего ряда- препараты с неуточненной противотуберкулезной активностью
Слайд 12Комбинированные противотуберкулезные препараты Дозы компонентов, включенных в комбинированные препараты, соответствуют их суточным
Слайд 13Фармакологическое действие
Противотуберкулезное средство I ряда. Оказывает бактерицидное действие. Изониазид активен в отношении вне-
Фармакокинетика
После приема внутрь быстро абсорбируется из ЖКТ. При приеме с пищей всасывание и биодоступность снижаются. Широко распределяется во всех тканях и жидкостях организма. Связывание с белками плазмы очень низкое (0-10%). Метаболизируется в печени. Выводится с мочой, небольшое количество - с калом.
Показания
Лечение всех форм активного туберкулеза, в т.ч. туберкулезного менингита (в составе комбинированной терапии). Профилактика туберкулеза у лиц, находящихся в близком контакте с больными туберкулезом; у лиц с положительной кожной реакцией (более 5 мм) на туберкулин и рентгенологическими данными, указывающими на непрогрессирующий туберкулез; у детей младше 4 лет с положительной реакцией на туберкулин (более 10 мм) и повышенным риском диссеминации.
Противопоказания
Эпилепсия, судорожные припадки и полиомиелит в анамнезе, нарушение функции печени и/или почек, атеросклероз.
Изониазид
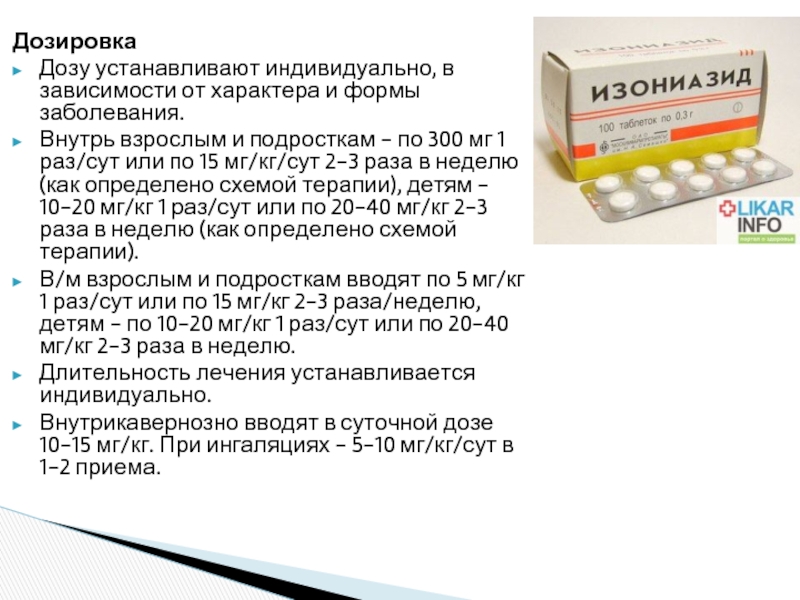
Слайд 14Дозировка
Дозу устанавливают индивидуально, в зависимости от характера и формы заболевания.
Внутрь взрослым
В/м взрослым и подросткам вводят по 5 мг/кг 1 раз/сут или по 15 мг/кг 2-3 раза/неделю, детям - по 10-20 мг/кг 1 раз/сут или по 20-40 мг/кг 2-3 раза в неделю.
Длительность лечения устанавливается индивидуально.
Внутрикавернозно вводят в суточной дозе 10-15 мг/кг. При ингаляциях - 5-10 мг/кг/сут в 1-2 приема.
Слайд 15Фармакологическое действие
Полусинтетический антибиотик широкого спектра действия группы рифамицина. Оказывает бактерицидное действие.
Высокоактивен в отношении Mycobacterium tuberculosis, является противотуберкулезным препаратом I ряда.
Фармакокинетика
После приема внутрь хорошо всасывается из ЖКТ. Распределяется в большинстве тканей и жидкостях организма. Проникает через плацентарный барьер. Связывание с белками плазмы высокое (89%). Метаболизируется в печени. T1/2 составляет 3-5 ч. Выводится с желчью, калом и мочой.
Показания
Туберкулез (в т.ч. туберкулезный менингит) в составе комбинированной терапии. МАС-инфекция. Инфекционно-воспалительные заболевания, вызванные чувствительными к рифампицину возбудителями (в т.ч. остеомиелит, пневмония, пиелонефрит, лепра; менингококковое носительство).
Противопоказания
Желтуха, недавно перенесенный (менее 1 года) инфекционный гепатит, выраженные нарушения функции почек, повышенная чувствительность к рифампицину или другим рифамицинам.
Рифампицин
Слайд 16Дозировка
При приеме внутрь взрослым и детям - 10 мг/кг 1 раз/сут
В/в взрослым - по 600 мг 1 раз/сут или по 10 мг/кг 2-3 раза в неделю, детям - 10-20 мг/кг 1 раз/сут или 2-3 раза в неделю.
Возможно введение в патологический очаг (путем ингаляций, внутриполостного введения, а также введения в очаг кожного поражения) по 125-250 мг.
Максимальные дозы: при приеме внутрь для взрослых суточная доза - 1.2 г, для детей 600 мг, при в/в введении для взрослых и детей - 600 мг.
Слайд 17Фармакологическое действие
Антибиотик группы аминогликозидов широкого спектра действия. Оказывает бактерицидное действие за
Активен в отношении Mycobacterium tuberculosis,
Фармакокинетика
После в/м введения стрептомицин быстро и полностью всасывается из места инъекции. Распределяется во всех тканях организма. Связывание с белками плазмы низкое (0-10%). Не метаболизируется. T1/2 - 2-4 ч. Выводится в неизмененном виде с мочой.
Показания
Первичный туберкулез легких и других органов. Венерическая гранулема. Туляремия. Чума. Бруцеллез.
Противопоказания
Облитерирующий эндартериит, миастения, заболевания, связанные с воспалением VIII пары ЧМН, тяжелые формы сердечно-сосудистой и почечной недостаточности, нарушения мозгового кровообращения, повышенная чувствительность к стрептомицину, беременность, лактация (грудное вскармливание).
Стрептомицин
Слайд 18Дозировка
Устанавливают индивидуально. Вводят в/м, интратрахеально, в виде аэрозолей, внутрикавернозно. Длительность лечения
При в/м введении суточная доза для взрослых составляет 0.5-1 г/сут, для детей - 15-20 мг/кг массы тела/сут.
Внутрикавернозно стрептомицин вводят путем инсуффляции в виде сухого вещества или инстилляции 10% раствора 1 раз/сут (только в условиях стационара).
Интратрахеально или в виде аэрозолей взрослым назначают по 0.5-1 г 2-3 раза в неделю.
Максимальные дозы: при в/м введении суточная доза для взрослых - 2 г или 4 г (в зависимости от этиологии заболевания), для детей - 1 г, для взрослых старше 40 лет или пациентов с массой тела менее 50 кг - 750 мг; при внутрикавернозном введении - 1 г (суммарно) независимо от числа каверн.
Слайд 19Фармакологическое действие
Химиотерапевтическое средство, обладающее бактериостатическим действием на типичные и атипичные микобактерии
Фармакокинетика
Этамбутол хорошо абсорбируется после приема внутрь, проникая во все участки организма. Менее10% от концентрации в плазме содержится в цереброспинальной жидкости, когда менингеальные оболочки воспалены. Этамбутол частично метаболизируется в печени, и 50% от дозы в неизмененном виде выделяется с мочой. Время полужизни препарата может быть увеличено у больных с нарушениями функций печени и почек.
Показания
легочный туберкулез; внелегочный туберкулез.
Противопоказания
воспаление зрительного нерва; катаракта; диабетическая ретинопатия; воспалительные заболевания глаз; тяжелая почечная недостаточность, подагра: беременность; лактация, детский возраст до 13 лет; повышенная чувствительность к препарату.
Этамбутол
Слайд 20Дозировка
Взрослые - начальный период лечения: 15 мг/кг массы тела/сут - разовая доза;
Дозу можно увеличить до 30 мг/кг массы тела/сут (но не более 2.0 г) в начальный период лечения, при рецидиве болезни, при устойчивости палочек Коха к другим противотуберкулезным средствам.
Детям с 13 лет назначают из расчета 15-25 мг/кг массы тела (но не более 1.0 г).
Полный курс лечения длится 9 мес.
етям с 13 лет назначают из расчета 15-25 мг/кг массы тела (но не более 1.0 г).
Полный курс лечения длится 9 мес.
Слайд 21синтетический пиразин, аналог никотинамида. Является бактерицидным препаратом первого ряда и одним
Фармакологическое действие
Точный механизм действия пиразинамида неизвестен. Препарат транспортируется или проникает в наружную мембрану МБТ. Пиразинамид особенно активен против внеклеточных и внутриклеточных популяций МБТ, а также в отношении МБТ, находящихся внутри макрофагов.
Фармакокинетика
хорошо абсорбируется после приема внутрь и легко проникает во все жидкости и ткани организма. Поскольку концентрации пиразинамида в цереброспинальной жидкости и в плазме равны, назначение пиразинамида особенно эффективно при лечении туберкулезного менингита. Препарат метаболизируется в печени в активный метаболит — пиразиноевую кислоту, которая в основном выводится почками.
Показания
Препарат особенно эффективен у больных с впервые выявленным деструктивным туберкулезом (туберкулезом легких, протекающим с нарушением структуры легочной ткани
Противопоказания
Нарушение функции печени и подагра
Пиразинамид
Слайд 22Суточная доза пиразинамида для взрослых 1,5-2,0 г, при хорошей переносимости до
Дозировка
Слайд 23Фармакологическое действие
Является конкурентным антагонистом D-аланина. Ингибирует ферменты, ответственные за синтез этой
Фармакокинетика
Практически полностью всасывается при приеме внутрь, создавая достаточно высокие дозозависимые концентрации в крови. При повторных приемах возможна кумуляция. Хорошо проникает в ткани и жидкости организма. Терапевтические уровни отмечаются в мокроте, слизистой оболочке бронхиального дерева, легочной ткани, плевральной и брюшной полостях, лимфатических узлах. Проходит через ГЭБ, плаценту и проникает в грудное молоко. Частично метаболизируется в печени. Выводится из организма почками путем клубочковой фильтрации, преимущественно в активной форме. Период полувыведения - около 10 ч, при почечной недостаточности увеличивается. Удаляется при гемодиализе.
Показания
Туберкулез (легочный и внелегочный) - на всех стадиях и при всех формах заболевания. Хронические формы туберкулеза, вызываемые микобактериями, устойчивыми к другим ПТП. Атипичные микобактериозы, вызываемые комплексом M.avium-intracellulare, M.xenopi и др. Перекрестной устойчивости к циклосерину и др. ПТП у множественнорезистентных микобактерий не наблюдается. При использовании циклосерина в составе комбинированной терапии для лечения устойчивых форм туберкулеза резистентность к нему развивается очень медленно.
Противопоказания
Беременность. Кормление грудью. Почечная недостаточность. Индивидуальная непереносимость препарата.
Психозы. Эпилепсия.
Циклосерин
Слайд 24Внутрь Взрослые: 0,25 г каждые 12 ч в течение 2 нед, далее 10-20 мг/кг/сут в 2 приема Дети:
Дозировка
Слайд 25Фармакологическое действия
В основе туберкулостатического действия ПАСК лежит антагонизм с ПАБК, являющейся
ПАСК активна только в отношении M.tuberculosis. Не действует на другие микобактерии.
Фармакокинетика
Хорошо всасывается при приеме внутрь, но раздражает слизистую оболочку ЖКТ. Метаболизируется в печени и частично в желудке. Экскретируется с мочой. Период полувыведения - 30 мин.
Показания
ПАСК используют в случае непереносимости других ПТП или множественной устойчивости микобактерий.
Противопоказания
Тяжелые заболевания почек и печени. Амилоидоз. Язвенная болезнь желудка и двенадцатиперстной кишки. Неконтролируемая сердечная недостаточность. Индивидуальная непереносимость препарата. Беременность. Кормление грудью.
Парааминосалициловая кислота (ПАСК)
Слайд 26Внутрь Взрослые: 10-12 г/сут в 3-4 приема Дети: 200-300 мг/кг/сут (дно не более 12 г/сут) в 2-3 приема Рекомендуется
Дозировка
Слайд 27Фармакологическое действия
Оказывает бактериостатическое действие, связанное со способностью образовывать комплексные соли с
Активен в отношении микобактерий туберкулеза и лепры. В некоторых регионах мира штаммы микобактерий обладают природной устойчивостью. Возможна перекрестная устойчивость с этионамидом и протионамидом.
Фармакокинетика
Хорошо всасывается в ЖКТ. Примерно 1/3 выводится с мочой в неизмененном виде, а остальная часть метаболизируется. Период полувыведения - 13 ч.
Показания
Применяется в качестве резервного ПТП в странах с низким уровнем финансирования здравоохранения, поскольку является самым дешевым среди всех туберкулостатиков.
Противопоказания
Тяжелые заболевания ЖКТ. Тяжелые заболевания печени или почек. Патология кроветворения. Сахарный диабет. Беременность. Кормление грудью.
Тиоацетазон
Слайд 29Фармакодинамика
Противотуберкулезное средство II ряда. Механизм действия точно неизвестен. По-видимому, этионамид подавляет
Фармакокинетика
Хорошо всасываются при приеме внутрь и распределяются во все ткани и жидкости организма, включая СМЖ. Препараты называют «проникающими» за их способность поступать в полости и инкапсулированные образования. Метаболизируются в печени, выводятся из организма почками. Период полувыведения - 2-3 ч.
Показания к применению
Туберкулез легких (в случае непереносимости или неэффективности других противотуберкулезных препаратов). Лепра. МАС-инфекция.
Противопоказания к применению
Сахарный диабет, тяжелые нарушения функции печени, детский возраст до 14 лет, беременность, повышенная чувствительность к этионамиду.
Этионамид
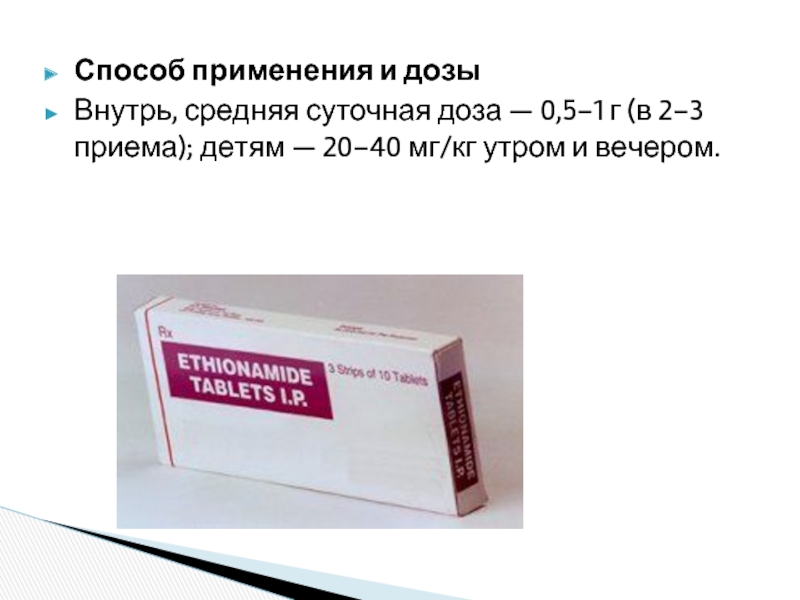
Слайд 30Способ применения и дозы
Внутрь, средняя суточная доза — 0,5–1 г (в
Слайд 31Фармакологическое действие
Противотуберкулезное средство II ряда. Действует бактериостатически, блокирует синтез миколевых кислот,
Фармакокинетика
Протионамид быстро всасывается в ЖКТ, создавая Cmax в плазме крови через 2-3 ч после приема внутрь. Проникает в здоровые и патологически измененные ткани (туберкулезные очаги и каверны в легких, серозный и гнойный плевральный выпот, спинномозговую жидкость при менингите). В организме частично превращается в сульфоксид, обладающий туберкулостатической активностью. Частично выводится в неизмененном виде (до 15-20% принятой дозы) с мочой и фекалиями.
Показания
Протионамид применяется для лечения всех форм туберкулеза, в т.ч. при резистентности возбудителя к другим противотуберкулезным препаратам (I ряда) или их непереносимости.
Противопоказания
язвенная болезнь желудка и двенадцатиперстной кишки, острый гастрит; эрозивно-язвенный колит; острый гепатит; цирроз печени; хронический алкоголизм; беременность; период лактации; индивидуальная повышенная чувствительность к компонентам препарата.
С осторожностью - сахарный диабет, тяжелая печеночная недостаточность.
Протионамид
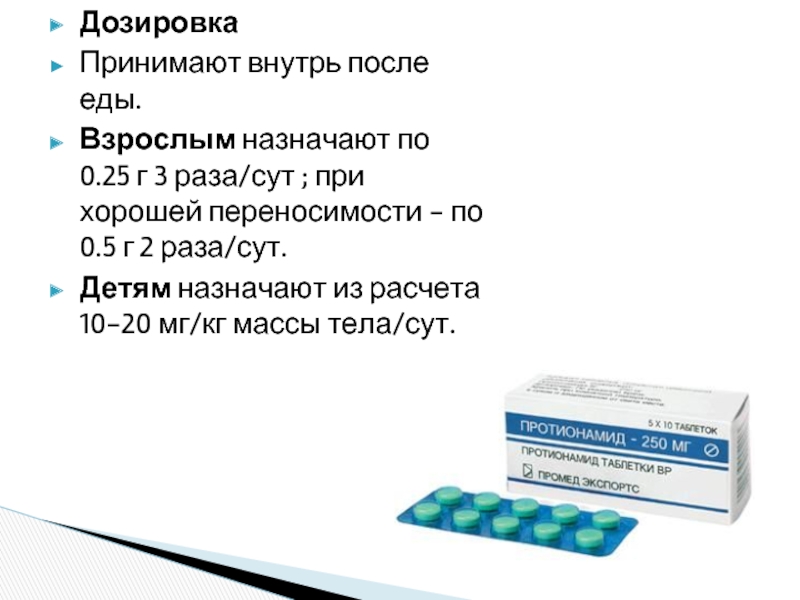
Слайд 32Дозировка
Принимают внутрь после еды.
Взрослым назначают по 0.25 г 3 раза/сут ; при
Детям назначают из расчета 10-20 мг/кг массы тела/сут.
Слайд 33Фармакологическое действие
Полусинтетический антибиотик широкого спектра действия из группы аминогликозидов, действует бактерицидно.
Показания
Инфекционно-воспалительные заболевания, вызванные грамотрицательными микроорганизмами (устойчивыми к гентамицину, сизомицину и канамицину) или ассоциациями грамположительных и грамотрицательных микроорганизмов:
инфекции дыхательных путей (бронхит, пневмония, эмпиема плевры, абсцесс легких); сепсис; септический эндокардит; инфекции ЦНС (включая менингит); инфекции брюшной полости (в т.ч. перитонит); инфекции мочеполовых путей (пиелонефрит, цистит, уретрит); гнойные инфекции кожи и мягких тканей (в т.ч. инфицированные ожоги, инфицированные язвы и пролежни различного генеза); инфекции желчных путей; инфекции костей и суставов (в т.ч. остеомиелит); раневая инфекция; послеоперационные инфекции.
Противопоказания
неврит слухового нерва; тяжелая хроническая почечная недостаточность с азотемией и уремией; беременность; повышенная чувствительность к компонентам препарата; повышенная чувствительность к другим аминогликозидам в анамнезе.
С осторожностью следует применять препарат при миастении, паркинсонизме, ботулизме (аминогликозиды могут вызвать нарушение нервно-мышечной передачи, что приводит к дальнейшему ослаблению скелетной мускулатуры), дегидратации, почечной недостаточности, в периоде новорожденности, у недоношенных детей, у пациентов пожилого возраста, в период лактации.
Амикацин
Слайд 34Дозировка
Препарат вводят в/м, в/в (струйно, в течение 2 мин или капельно) взрослым
Для недоношенных новорожденных детей начальная разовая доза составляет 10 мг/кг, затем по 7.5 мг/кг каждые 18-24 ч; для новорожденных и детей в возрасте до 6 лет начальная доза - 10 мг/кг, затем по 7.5 мг/кг каждые 12 ч в течение 7-10 дней.
Слайд 35Фармакологическое действия
Капреомицин оказывает бактериостатическое действие.
Активен только в отношении M.tuberculosis. Микобактерии, устойчивые к
Фармакокинетика
Плохо всасывается в ЖКТ. При в/м введении пиковые концентрации в сыворотке крови достигаются через 1-2 ч. Не проходит через ГЭБ. Проникает через плаценту. Не метаболизируется, выводится почками в активном состоянии. Период полувыведения - 4-6 ч.
Показания
Применяется как резервный ПТП при развитии устойчивости к препаратам I ряда или их плохой переносимости.
Противопоказания
Индивидуальная непереносимость препарата. Беременность.
Кормление грудью. Детский возраст.
Капреомицин
Слайд 37Фармакологическое действие
Полусинтетический антибиотик широкого спектра действия. Эффективен в отношении внутриклеточно и
Фармакокинетика
Абсорбция из ЖКТ - быстрая (жирная пища уменьшает скорость, но не степень абсорбции). Биодоступность - 20%. Время достижения Cmax- 2-4 ч. Связь с белками плазмы - 85%. Содержание в плазме поддерживается выше минимальной подавляющей концентрации для М.tuberculosis до 30 ч с момента приема. При однократном приеме 300, 450 и 600 мг фармакокинетика носит линейный характер, при этом величина Cmaxопределяется в диапазоне 0.4-0.7 мкг/мл. Хорошо проникает внутрь клеток различных органов и тканей. Отношение внутриклеточной концентрации к внеклеточной - 9 для нейтрофилов и 15 для моноцитов. Проникает через гематоэнцефалический барьер (концентрация в спинномозговой жидкости составляет около 50% концентрации в плазме). Наибольшая концентрация - в легких (через 24 ч после приема в 5-10 раз превышала плазменную). Vd - 9 л/кг. Метаболизируется в печени с образованием неактивных метаболитов. Выводится почками в виде метаболитов (53%) и с желчью (30%). T1/2 - 35-40 ч.
Показания
туберкулез легких хронический полирезистентный, вызванный рифампицин-резистентными штаммами М.tuberculosis(в составе комбинированной терапии); инфекции (как локализованные, так и диссеминированные формы), вызванные М.tuberculosis, М.avium intracellulare complex, M.xenopi и другими атипичными бактериями (в т.ч. у пациентов с иммунодефицитом с количеством СD4-лимфоцитов 200/мкл и ниже) - лечение (в составе комплексной терапии) и профилактика (монотерапия).
Противопоказания
беременность; период лактации; повышенная чувствительность (в т.ч. к рифампицину).
С осторожностью: тяжелая почечная/печеночная недостаточность.
Рифабутин
Слайд 38Дозировка
Внутрь, 1 раз/сут, независимо от приема пищи.
Профилактика инфекции у пациентов с
В комбинации с другими препаратами: при нетуберкулезной микобактериальной инфекции - 450-600 мг/сут, до 6 мес с момента получения отрицательного посева.
При хроническом полирезистентном туберкулезе легких - 300-450 мг/сут, до 6 мес с момента получения отрицательного посева.
При вновь диагностированном легочном туберкулезе -150-300 мг/сут, в течение 6 мес.
При клиренсе креатинина ниже 30 мл/мин дозу снижают на 50%.
При умеренных нарушениях функции печени и/или почек не требуется коррекция дозы.
Слайд 39глюкокортикостероидные гормоны
препараты иммуномоделирующего действия (туберкулин, вакцина БЦЖ, левамизол, Т-активин, тималин, индометацин,
антиоксиданты (тиосульфат натрия, альфа-токоферол)
антикининовые и прокининовые препараты (тразилол, гордокс, продектин)
препараты анаболического действия (инсулин, метадростенолон, нерабол, ретаболил)
витамины (прежде всего группы «В» – В6, В1,, «РР», «А», «С»)
Патогенетическая терапия
Слайд 40К коллапсотерапевтическим методам лечения относят пневмоторакс и пневмоперитонеум. Висцеральная плевра, покрывая
Искусственный пневмоторакс. Введение газа в плевральную полость между двумя листками плевры (пневмоторакс) вызывает спадение легкого.
Пневмоперитонеум — это введение газа в брюшную полость, при котором достигается уменьшение размеров легких и их эластического натяжения. Легкие поджимаются со стороны диафрагмы, под куполами которой скапливается газ, введенный в брюшную полость.
Коллапсотерапия
Слайд 41Лечение туберкулеза с применением хирургических методов лечения широко распространено в современной
Выделяют следующие основные виды оперативных вмешательств:
резекция – удаление части органа;
лобэктомия – удаление доли легкого;
пневмонэктомия – удаление легкого;
кавернэктомия – удаление патологического разрушенного участка – каверны.
плеврэктомия – восстановительный тип оперативного вмешательства. В результате операции легочная ткань освобождается от «панциря» утолщенной плевры.
При отборе больных на хирургическое лечение учитывается протяженность зоны поражения, фаза туберкулезного процесса и функциональное состояние органов и систем.
Хирургические методы лечения туберкулеза
Слайд 42 I (первая) категория - новые случаи легочного туберкулеза с бактериовыделением
II (вторая) категория - повторные случаи туберкулеза (рецидив, неудача лечения, лечения после перерыва и другие).
III (третья) категория - новые случаи туберкулеза с ограниченным поражением легочной ткани (в пределах одного сегмента) и внелегочной локализации с неосложненным течением без бактериовыделения.
IV (четвертая) категория - случаи туберкулеза с лабораторно подтвержденной множественной (далее - ТБ МЛУ) и широкой лекарственной устойчивостью (далее - ТБ ШЛУ), с полирезистентностью (далее - ПРТ) с исходом «неудача лечения» в режимах I, II, III и IV категорий.
Регистрация больных туберкулезом осуществляется по 4 категориям:
Слайд 431) интенсивная фаза проводится в сроки от двух до четырех месяцев,
2) лечение проводится четырьмя ПТП: изониазидом (Н), рифампицином (R), пиразинамидом (Z), этамбутолом (Е) или стрептомицином (S) в соответствующих весу дозировках. Стрептомицин используется не более 2 месяцев;
3) по окончании двух месяцев перевод на поддерживающую фазу лечения возможен в случае отрицательного результата двукратного исследования мазка мокроты на МБТ;
4) если к концу второго месяца мазок остается положительным - повторно проводится ТЛЧ и интенсивная фаза продлевается еще на один месяц;
5) при получении отрицательного результата двукратного исследования мазка мокроты в конце третьего месяца больной переводится в поддерживающую фазу лечения;
6) если в конце третьего месяца мазок остается положительным - интенсивная фаза подливается еще на один месяц;
Лечение больных I категории:
Слайд 447) при получении отрицательного результата двукратного исследования мазка мокроты в конце
8) если в конце четвертого месяца лечения мазок мокроты остается положительным или у больного возобновилось бактериовыделение в поддерживающей фазе, то больному выставляется исход «Неудача лечения». При сохраненной чувствительности МБТ к ПТП первого ряда больной перерегистрируется для лечения в режиме II категории. При наличии подтвержденной полирезистентности - переводится в категорию IV для лечения ПТП второго ряда.
9) если у больного подтвержденный МЛУ ТБ, то, независимо от эффективности режима I категории, он переводится в категорию IV и исход его лечения определяется как «Переведен в категорию IV».
10) поддерживающая фаза проводится в течение четырех месяцев в интермиттирующем (3 раза в неделю) или ежедневном режиме двумя препаратами - изониазидом (Н) и рифампицином (R);
11) больным с ко-инфекцией ТБ/ВИЧ поддерживающая фаза должна проводиться в течение пяти месяцев в ежедневном режиме.
12) при тяжелых случаях заболевания поддерживающая фаза может быть продлена до семи месяцев в ежедневном или интермиттирующем режиме.
Слайд 451)интенсивная фаза проводится в сроки от трех до пяти месяцев, в
2) лечение проводится пятью ПТП в течение двух месяцев: изониазидом (Н), рифампицином (R), пиразинамидом (Z), этамбутолом (Е) и стрептомицином (S) в соответствующих весу дозировках. Затем лечение продолжается четырьмя ПТП изониазидом (Н), рифампицином (R), пиразинамидом (Z), этамбутолом (Е), без стрептомицина;
3) по окончании трех месяцев перевод больного на поддерживающую фазу лечения возможен в случае отрицательного результата двукратного исследования мазка мокроты на МБТ;
4) если к концу третьего месяца мазок остается положительным, то повторно проводится ТЛЧ и интенсивная фаза продлевается еще на один месяц;
5) при получении отрицательного результата двукратного исследования мазка мокроты в конце четвертого месяца больной переводится на поддерживающую фазу лечения;
Лечение больных II категории:
Слайд 466) если в конце четвертого месяца мазок остается положительным, то интенсивная
7) при получении отрицательного результата двукратного исследования мазка мокроты в конце пятого месяца больной переводится на поддерживающую фазу лечения;
8) если в конце пятого месяца мазок остается положительным, то больному определяется исход «Неудача лечения» и он перерегистрируется в Категорию IV.
9) если результаты ТЛЧ подтверждают наличие МЛУ ТБ до окончания интенсивной фазы, то независимо от эффективности получаемого режима лечения по II категории, больной перерегистрируется в категорию IV и исход его лечения определяется как «Переведен в категорию IV».
10) поддерживающая фаза проводится в течение пяти месяцев в интермитирующем (3 раза в неделю) или ежедневном режиме тремя ПТП -изониазидом (Н), рифампицином (R) и этамбутолом (Е).
11) больным с ко-инфекцией ТБ/ВИЧ поддерживающая фаза проводится в течение пяти месяцев в ежедневном режиме.
Слайд 471) интенсивная фаза лечения проводится в течение двух месяцев четырьмя ПТП:
2) по окончании двух месяцев перевод в поддерживающую фазу лечения возможен в случае отрицательного результата двукратного исследования мазка мокроты на МБТ;
3) если у больного выявляется бактериовыделение в конце интенсивной фазы или в поддерживающей фазе, то определяется исход «Неудача лечения» - больной перерегистрируется для лечения по II категории.
4) если у больного подтвержден МЛУ ТБ, то, независимо от эффективности режима III категории, он переводится в категорию IV и исход его лечения определяется как «Переведен в категорию IV»;
5) поддерживающая фаза у больных III категории проводится в течение четырех месяцев двумя ПТП изониазидом и рифампицином в интермиттирующем режиме;
6) больным с ко-инфекцией ТБ/ВИЧ поддерживающая фаза проводится в течение пяти месяцев в ежедневном режиме.
Лечение больных III категории:
Слайд 48Стандартные схемы лечения
Примечание: цифра перед буквами указывает на продолжительность фазы в
* Данная схема лечения назначается при наличии монорезистентности к изониазиду или рифампицину.