- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Парентеральные вирусные гепатиты презентация
Содержание
- 1. Парентеральные вирусные гепатиты
- 2. Парентеральные вирусные гепатиты – группа острых
- 3. Определение Вирусный гепатит В – антропонозная
- 4. Историческая справка В 1964 году американский ученый
- 5. HBsAg HBcAg (HBeAg)
- 6. Вирулентность Особенностью вируса является его высокая инфекциозность.
- 7. Эпидемиология Источник инфекции -Больные с
- 8. Эпидемиология Вирус
- 9. Потенциальные источники HBV, HCV, HDV-инфекции Лица, употребляющие
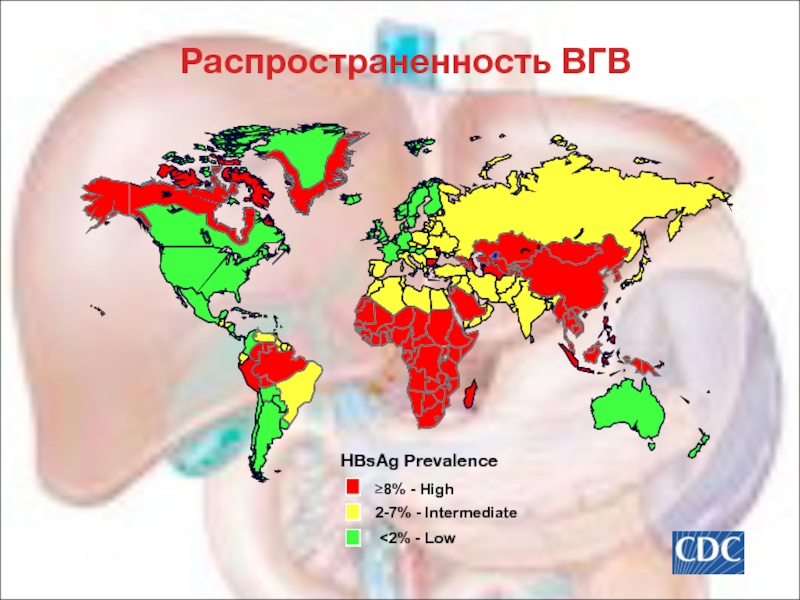
- 10. Распространенность ВГВ HBsAg Prevalence ≥8% - High
- 11. Патогенез Из места внедрения ВГВ
- 12. Патогенез 1 Следствием этого является развитие некробиотических
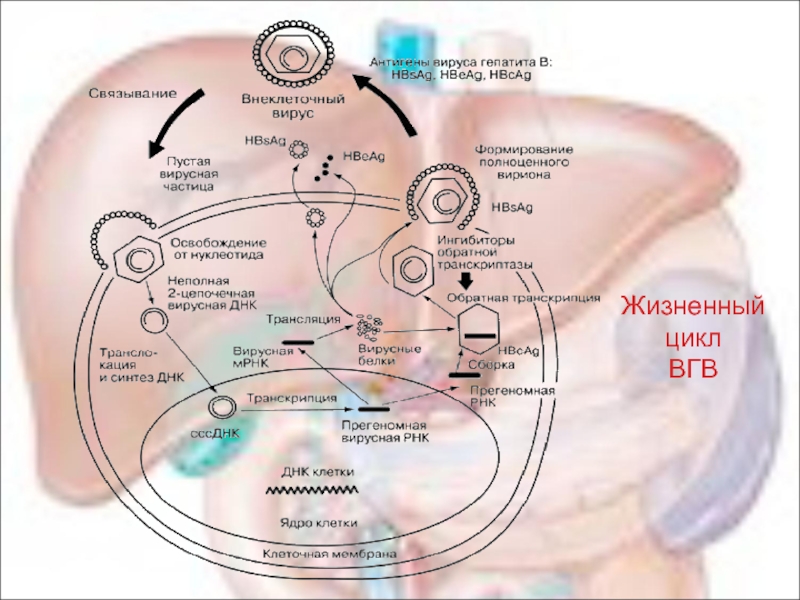
- 13. Жизненный цикл ВГВ
- 14. Классификация Различают следующие варианты клинического течения
- 15. Классификация ХВГВ Классификация хроническкого вирусного
- 16. ВГВ Выздоровление после острого гепатита В
- 17. Outcome of Chronic HBV Infection Chronic HBV
- 18. Клинически выраженной (манифестной) формой является острая циклическая
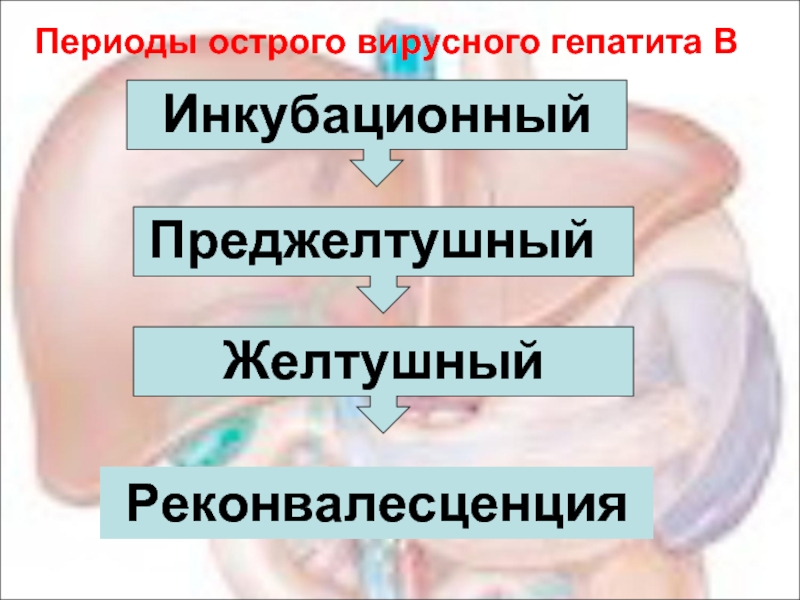
- 19. Периоды острого вирусного гепатита В Инкубационный Преджелтушный Желтушный Реконвалесценция
- 20. Продолжительность инкубационного периода - от 6 нед.
- 21. острая циклическая желтушная форма Продолжительность желтушного периода
- 23. Icter
- 24. Отмечается гепато- и сплено-мегалия. Проявления геморагического
- 25. Фульминантная печеночная недостаточность Острое угрожающее жизни
- 26. Фульминантный гепатит Особо тяжелая форма гепатита, обусловленная
- 27. Печеночная недостаточность: Сверхострая – до 7 дней
- 28. Фульминантная печеночная недостаточность Сопровождается обычно
- 29. Признаки фульминантного течения вирусного гепатита Острая
- 30. Признаки фульминантного течения вирусного гепатита Снижение
- 31. Фульминантная печеночная недостаточность Основной клинический синдром
- 32. ОПЭ I Сознание сохранено Возможна подавленность или
- 33. ОПЭ II Спутанность сознания Отсутствие адекватного восприятия
- 34. ОПЭ III Сопор, неглубокая кома Сознание отсутствует,
- 35. Лабораторные данные при остром вирусном гепатите
- 36. Специфическая диагностика ВГВ
- 37. Острый гепатит В 0
- 38. Хронический гепатит В
- 39. Серологическая диагностика
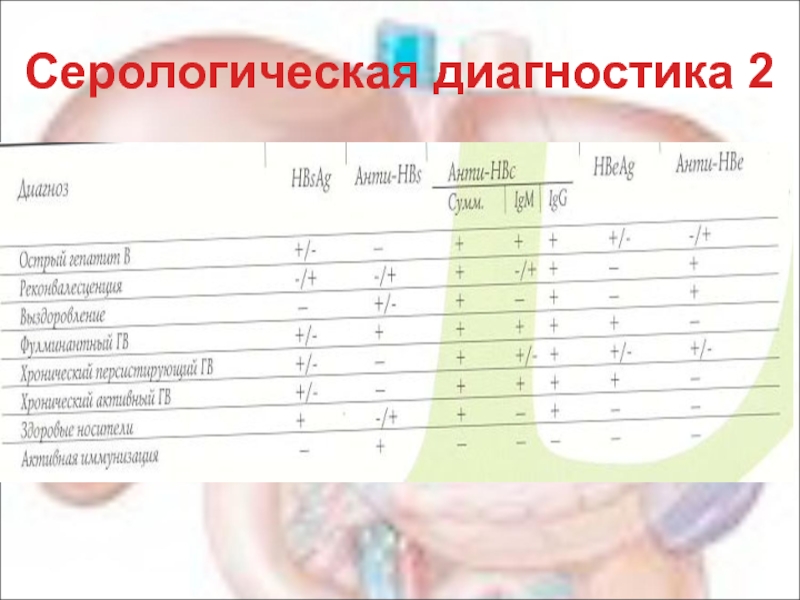
- 40. Серологическая диагностика 2
- 41. Лечение. Больные гепатитом В госпитализируются в инфекционный стационар!
- 42. Принципы терапии: Режим и диета Симптоматическая терапи Этиотропная терапия Терапия возможных осложнений
- 43. Основой лечения ГВ, как и других
- 44. Этиотропная терапия Острые формы ВГВ (90%) в
- 45. Схемы лечения ХВГВ 1. Рекомбинантный α-2 интерфирон
- 46. Профилактика ВГВ Неспецифическая – соблюдение правил асептики
- 47. Вирусный гепатит D Hepatitis B’s little brother
- 48. Определение Вирусный гепатит D – острая
- 49. Этиология. Вирус ГD (дельта-вирус, HDV) представляет
- 50. Hepatitis
- 51. Geographic Distribution of HDV Infection
- 52. Эпидемиология. Источниками инфекции являются больные острыми
- 53. Клиника. Гепатит D встречается только у
- 54. HDV-инфекция острый гепатит В с дельта-агентом
- 55. Динамика маркеров при коинфекции
- 56. HDV-инфекция острая дельта (супер)-инфекция вирусоносителя гепатита В
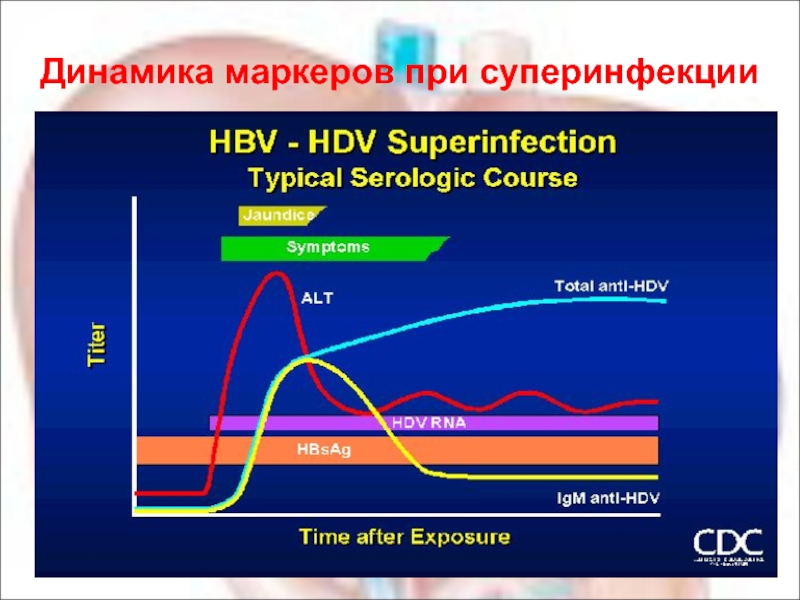
- 57. Динамика маркеров при суперинфекции
- 58. Исходы HDV-инфекции Ко-инфекция (острый гепатит В
- 59. Лечение. Используется комплекс лечебных мероприятий, применяемый
- 60. Профилактика Не отличается от профилактики ГВ. Существующая
- 61. Вирусный гепатит С «ласковый убийца»
- 62. Определение Вирусный гепатит С (ВГС) – антропонозная
- 63. История вопроса До 1989 года обнаруживалось большое
- 64. История вопроса 1 Прогрессирование в хронический гепатит
- 65. Этиология Вирус гепатита С (ВГС) - мелкий
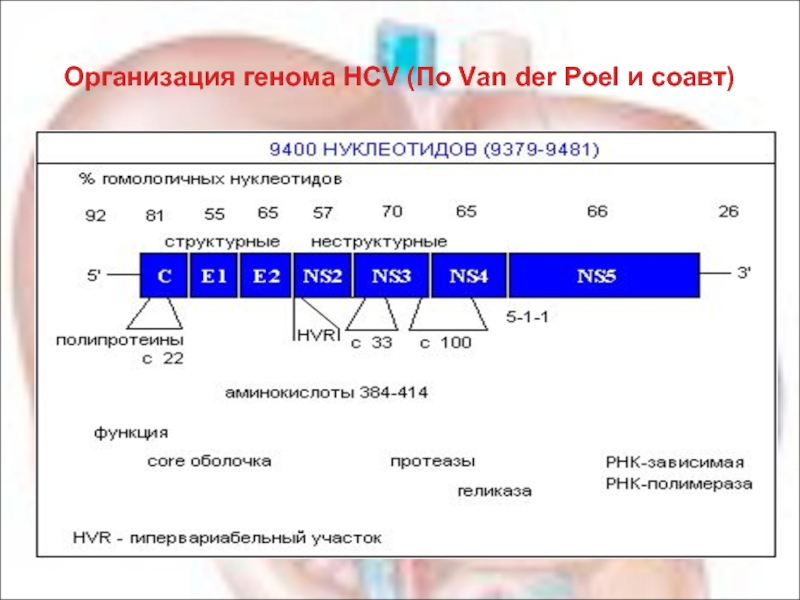
- 66. Организация генома HCV (По Van der Poel и соавт)
- 67. HCV Infection: Worldwide Prevalence
- 68. 1a, 1b 2a, 2b, 3a
- 69. Эпидемиология. Источники инфекции, механизм и пути
- 70. Пути распространения ВГС Употребление инъекционных наркотиков
- 71. Патогенез. После проникновения в организм человека
- 72. Патогенез 2 Устойчивость ВГС к специфическим факторам
- 73. Клиника. Инкубационный период составляет от 2
- 74. Острая стадия ВГС Чаще всего протекает
- 75. Хроническая стадия Продолжительность латентной фазы составляет 10-20
- 76. Cirrhosis
- 77. Диагностика Данные эпиданамнеза Клиническая картина (малоинформативна) Лабораторные показатели Инструментальные методы
- 78. Liver Biopsy
- 80. Serologic Pattern of Acute HCV Infection with
- 81. Лечение. Базисная и патогенетическая терапия соответствует
- 82. Противовирусная и иммуноориентированная терапия Цели противовирусной терапии:
- 83. Противовирусная терапия 1. ИФН
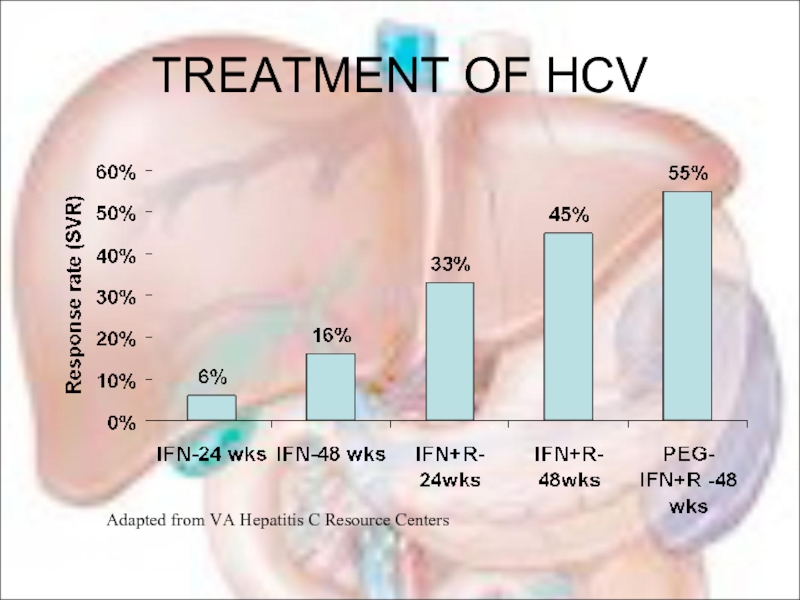
- 84. TREATMENT OF HCV Adapted from VA Hepatitis C Resource Centers
- 85. Thank you
Слайд 2Парентеральные вирусные гепатиты –
группа острых инфекционных заболеваний человека,
протекающих циклически,
Слайд 3Определение
Вирусный гепатит В – антропонозная вирусная инфекция, характеризующаяся имунологически опосредованным поражением
Слайд 4Историческая справка
В 1964 году американский ученый Blumberg открыл антиген, названный им
Слайд 6Вирулентность
Особенностью вируса является его высокая инфекциозность. Для заражения вирусом достаточно от
Слайд 7Эпидемиология
Источник инфекции
-Больные с манифестными формами
-Больные с субклиническими формами
-Больные с хроническим
-«здоровые» вирусоносители.
Механизм передачи
-Контактный (пути: половой, артифициальный)
-Вертикальный (при нарушение проницаемости плацентарного барьера).
Восприимчивый контингент – все, кроме вакцинированных и переболевших.
Слайд 8Эпидемиология
Вирус ГВ выдерживает температурные колебания в
При - 20° С вирус сохраняется десятилетиями, а при нагревании до 60° С сохраняется до 10 часов,
обработка в сухожаровой камере (160°) инактивирует вирус в течении часа,
автоклавирование (120°) – в течении 45 минут.
Следовательно использование одноразового инструментария спасет от многих проблем!
Слайд 9Потенциальные источники HBV, HCV, HDV-инфекции
Лица, употребляющие внутривенно наркотические вещества,
Доноры и реципиенты
Медицинские работники (хирургические и лабораторные специальности),
Пациенты и персонал отделений гемодиализа, реанимации, гематологических, онкологических, туберкулезных стационаров,
Гомосексуалисты,
Лица, часто меняющие половых партнеров при незащищенном сексе,
Дети, рожденные от инфицированных матерей,
Больные и персонал психиатрических клиник/интернатов
Лица из гиперэндемичных регионов (беженцы, переселенцы…).
Слайд 11Патогенез
Из места внедрения ВГВ гематогенно достигает печени, где в гепатоцитах происходит
ВГВ не обладает цитотоксичностью – цитолиз гепатоцитов и развитие воспалительной реакции происходят благодаря развитию аутоимунных механизмов.
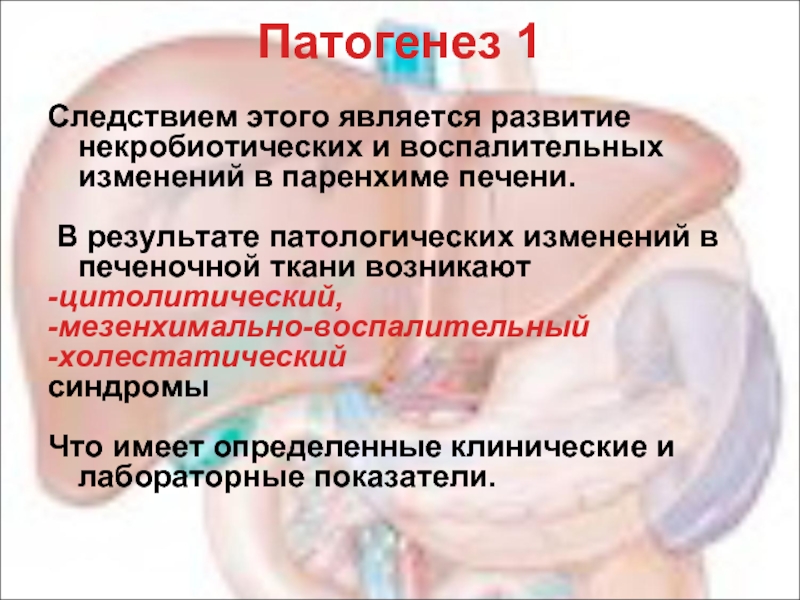
Слайд 12Патогенез 1
Следствием этого является развитие некробиотических и воспалительных изменений в паренхиме
В результате патологических изменений в печеночной ткани возникают
-цитолитический,
-мезенхимально-воспалительный
-холестатический
синдромы
Что имеет определенные клинические и лабораторные показатели.
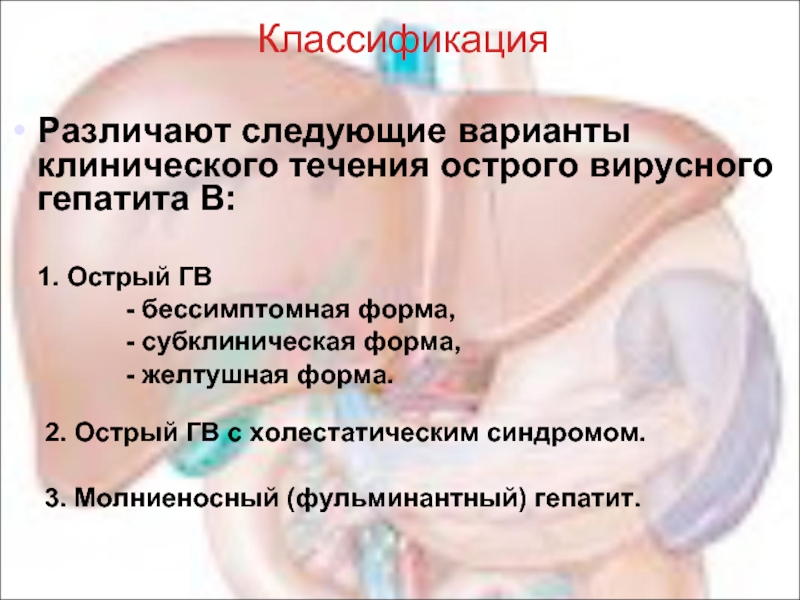
Слайд 14Классификация
Различают следующие варианты клинического течения острого вирусного гепатита В:
1.
- бессимптомная форма,
- субклиническая форма,
- желтушная форма.
2. Острый ГВ с холестатическим синдромом.
3. Молниеносный (фульминантный) гепатит.
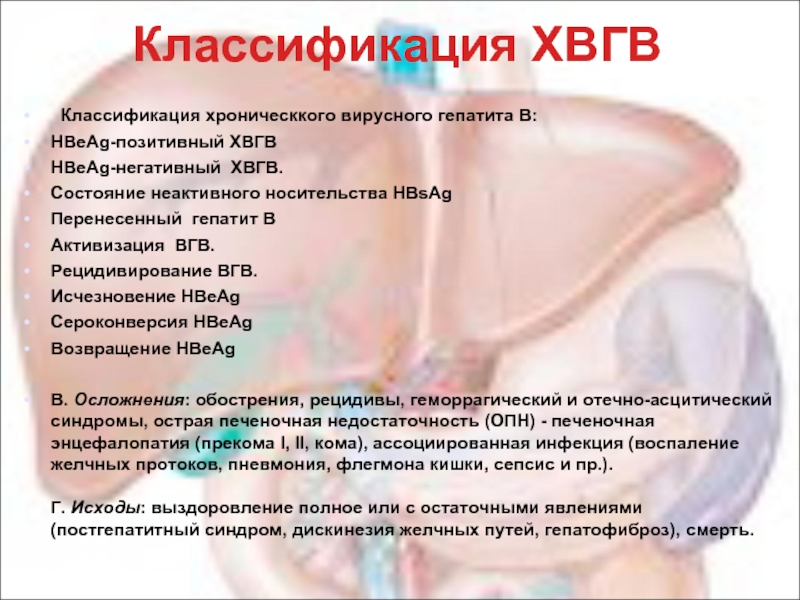
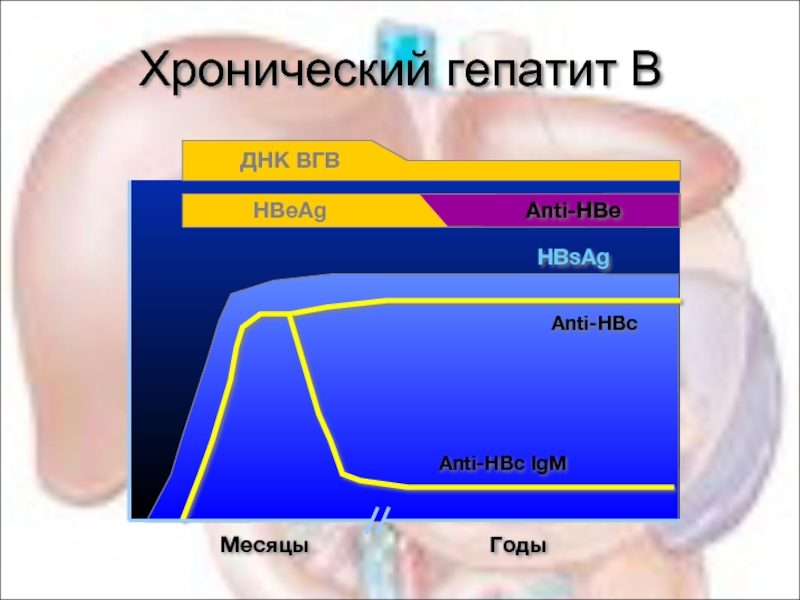
Слайд 15Классификация ХВГВ
Классификация хроническкого вирусного гепатита В:
HBeAg-позитивный ХВГВ
HBeAg-негативный ХВГВ.
Состояние неактивного носительства
Перенесенный гепатит B
Активизация ВГВ.
Рецидивирование ВГВ.
Исчезновение HBeAg
Сероконверсия HBeAg
Возвращение HBeAg
В. Осложнения: обострения, рецидивы, геморрагический и отечно-асцитический синдромы, острая печеночная недостаточность (ОПН) - печеночная энцефалопатия (прекома I, II, кома), ассоциированная инфекция (воспаление желчных протоков, пневмония, флегмона кишки, сепсис и пр.). Г. Исходы: выздоровление полное или с остаточными явлениями (постгепатитный синдром, дискинезия желчных путей, гепатофиброз), смерть.
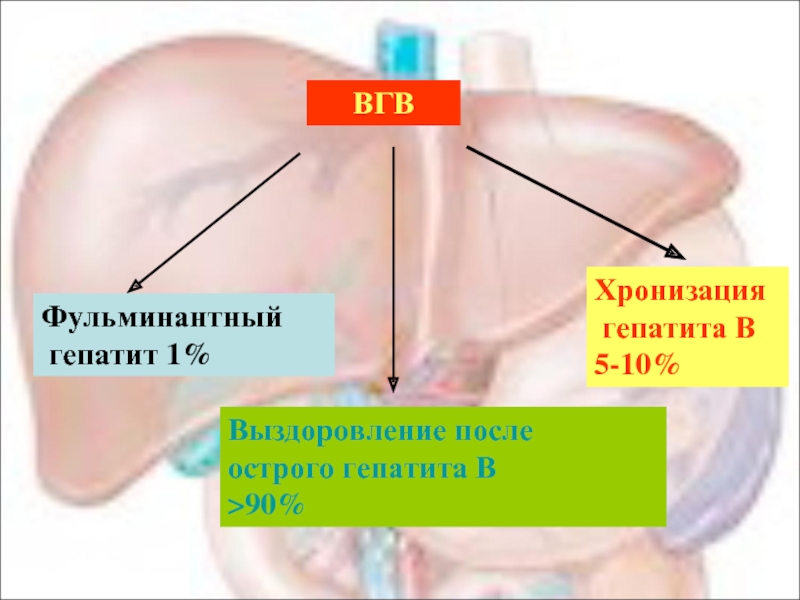
Слайд 16ВГВ
Выздоровление после
острого гепатита В
>90%
Фульминантный
гепатит 1%
Хронизация
гепатита В
5-10%
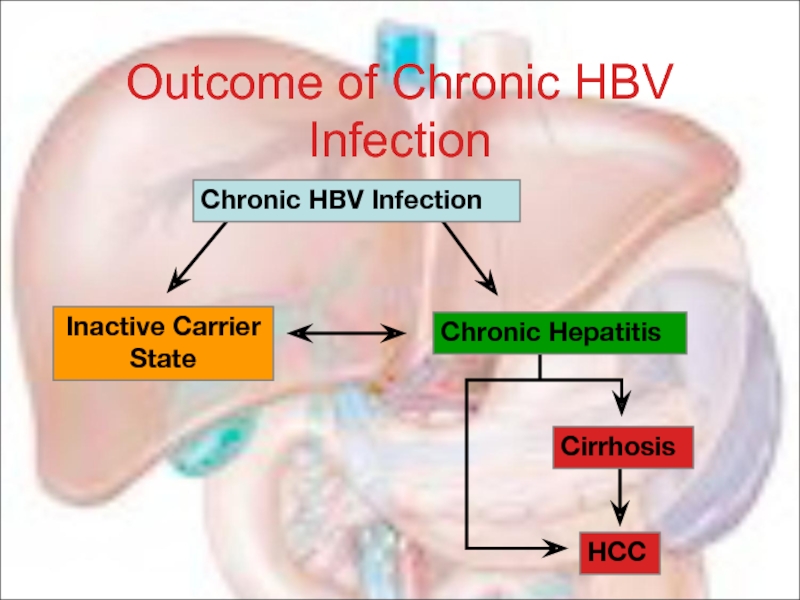
Слайд 17Outcome of Chronic HBV Infection
Chronic HBV Infection
Inactive Carrier State
Cirrhosis
HCC
Chronic Hepatitis
Слайд 18Клинически выраженной (манифестной) формой является острая циклическая желтушная форма с цитолитическим
Слайд 20Продолжительность инкубационного периода - от 6 нед. до 6 мес. Преджелтушный
-астено-вегетативный,
-диспепсический,
-артралгический синдромы и их сочетания.
В конце преджелтушного периода увеличиваются печень и селезенка, появляются признаки желтухи - зуд, темная моча и ахоличный кал.
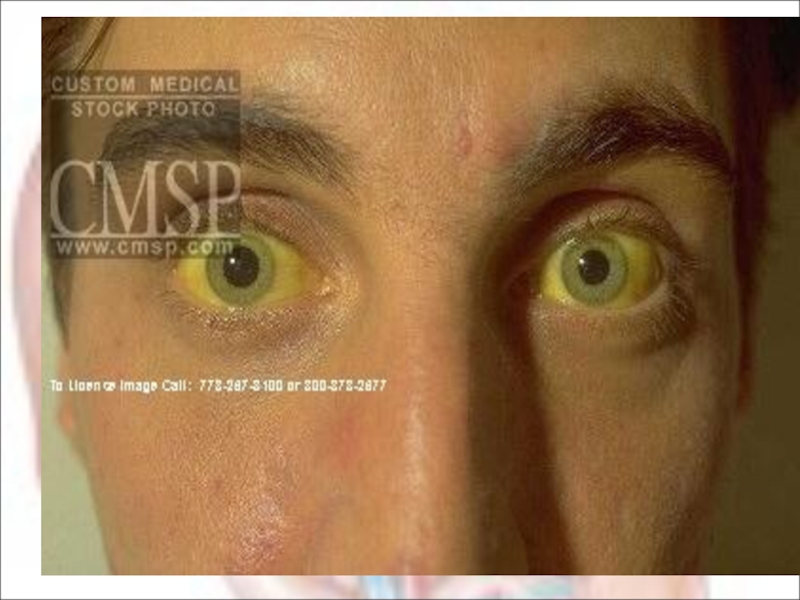
Слайд 21острая циклическая желтушная форма
Продолжительность желтушного периода - 2-6 нед. с колебаниями
Первоначально желтушное окрашивание приобретают склеры и слизистые оболочки ротовой полости.
Интенсивность желтухи обычно соответствует тяжести течения болезни.
Появляются ахоличный стул и моча цвета «темного пива».
Слайд 24Отмечается гепато- и сплено-мегалия.
Проявления геморагического синдрома.
Остаются выраженными и нередко нарастают
острая циклическая желтушная форма 1
Слайд 25Фульминантная печеночная недостаточность
Острое угрожающее жизни состояние, обусловленное развитием тяжелого нарушения
у здорового ранее человека, развившееся в пределах 2 недель от начала желтухи.
Слайд 26Фульминантный гепатит
Особо тяжелая форма гепатита, обусловленная развитием массивного некроза печени,
сопровождающаяся
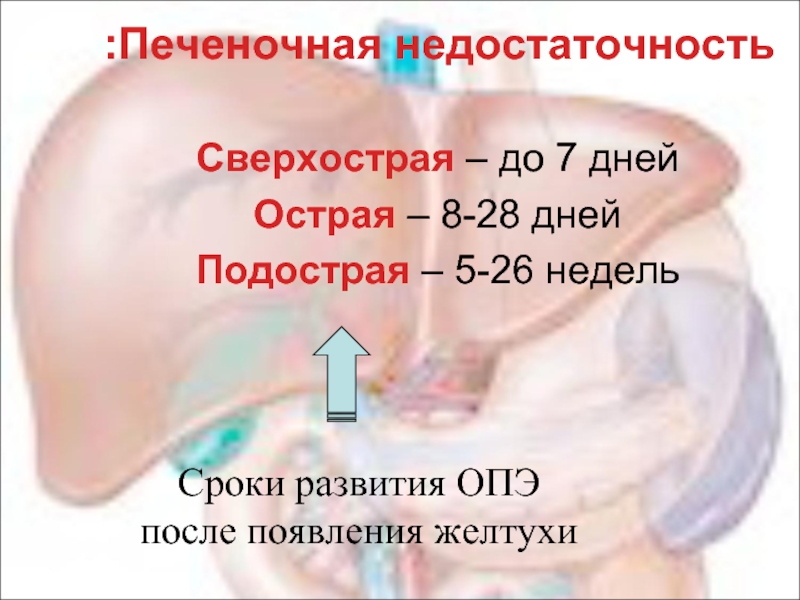
Слайд 27Печеночная недостаточность:
Сверхострая – до 7 дней
Острая – 8-28 дней
Подострая – 5-26
Сроки развития ОПЭ
после появления желтухи
Слайд 28Фульминантная печеночная недостаточность
Сопровождается обычно
энцефалопатией,
коагулопатией и др. метаболическими расстройствами.
Возможно развитие
сердечно-сосудистой,
почечной недостаточности,
отека головного мозга,
присоединением вторичной бактериальной и грибковой инфекции.
Слайд 29Признаки фульминантного течения вирусного гепатита
Острая печеночная энцефалопатия
Выраженная желтуха
Геморрагический синдром
Уменьшение размеров
«Асептическая лихорадка»
Тахикардия
Склонность к задержке жидкости
Боли в области печени
«Печеночный запах»
«Хлопающий тремор»
Клинические
Слайд 30Признаки фульминантного течения вирусного гепатита
Снижение протромбинового индекса
Уровень АсАТ превышает уровень
Повышение уровня билирубина
Гипоальбуминемия
Снижение уровня глюкозы
Снижение уровня холестерина
Низкая сулемовая проба
Лейкоцитоз, тромбоцитопения
Лабораторные
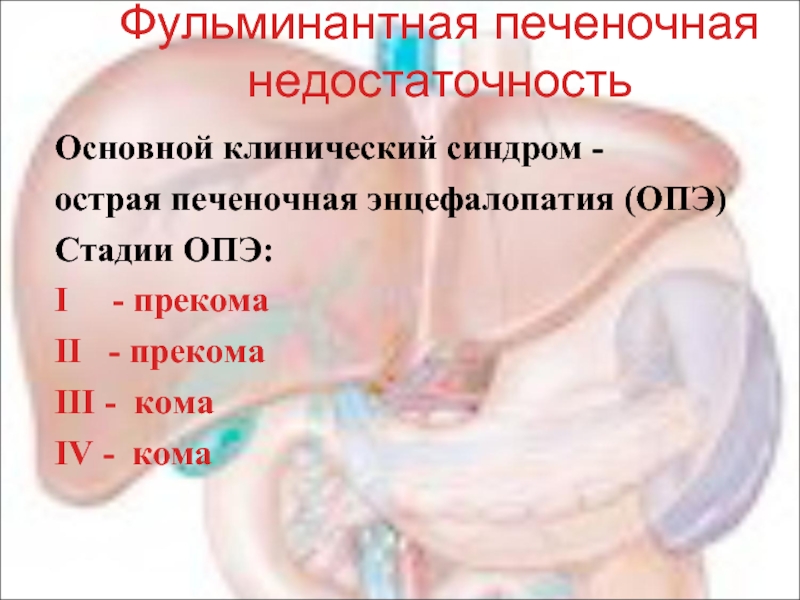
Слайд 31Фульминантная печеночная недостаточность
Основной клинический синдром -
острая печеночная энцефалопатия (ОПЭ)
Стадии ОПЭ:
I - прекома
II - прекома
III - кома
IV - кома
Слайд 32ОПЭ I
Сознание сохранено
Возможна подавленность или эйфоричность.
Нарушения ритма сна, устрашающие сновидения.
Головная боль,
Снижение концентрации внимания.
Ошибки и быстрое истощение при выполнении простейших умственных заданий.
Стереотипность ответов.
Нарушение координации мелких движений (напр., изменение почерка).
Икота, зевота.
Слайд 33ОПЭ II
Спутанность сознания
Отсутствие адекватного восприятия места, времени, собственной личности
Сонливость, заторможенность, адинамия
Простые
Возможны судороги различных мышечных групп
Периодически психомоторное возбуждение, бред, галлюцинации
Агрессивность
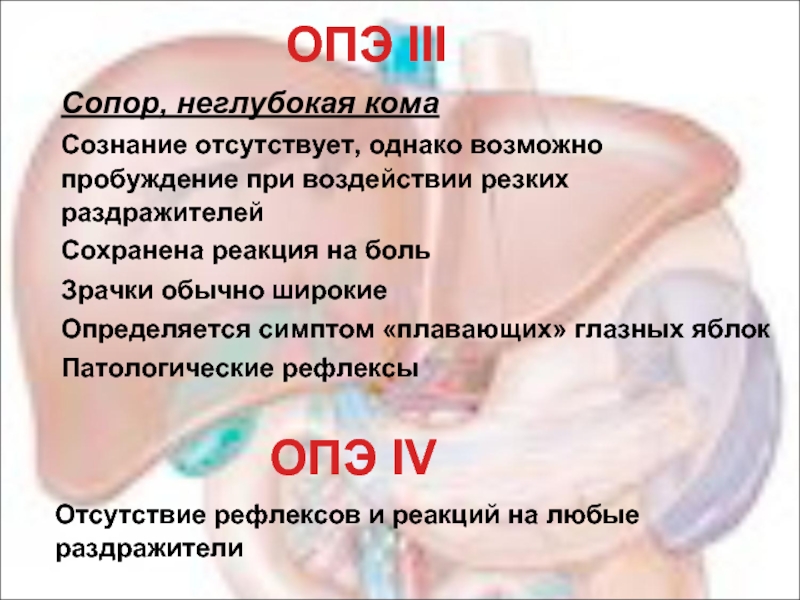
Слайд 34ОПЭ III
Сопор, неглубокая кома
Сознание отсутствует, однако возможно пробуждение при воздействии резких
Сохранена реакция на боль
Зрачки обычно широкие
Определяется симптом «плавающих» глазных яблок
Патологические рефлексы
ОПЭ IV
Отсутствие рефлексов и реакций на любые раздражители
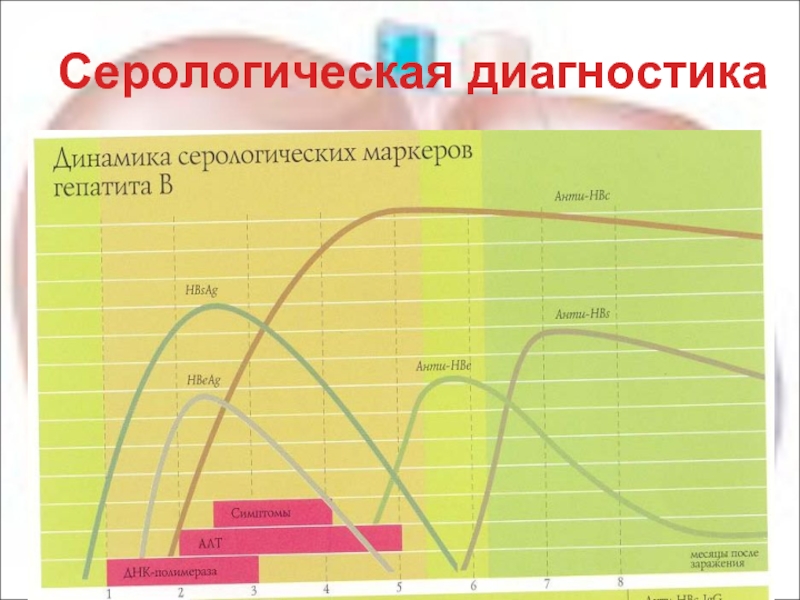
Слайд 35Лабораторные данные
при остром вирусном гепатите
Общий анализ крови:
характерных признаков нет
Биохимический анализ
аминотрансферазы (АсАТ, АлАТ) –
повышение в 10 и более раз
билирубин
ЩФ ( обычно повышение в 1,5-3 раза) при холестазе.
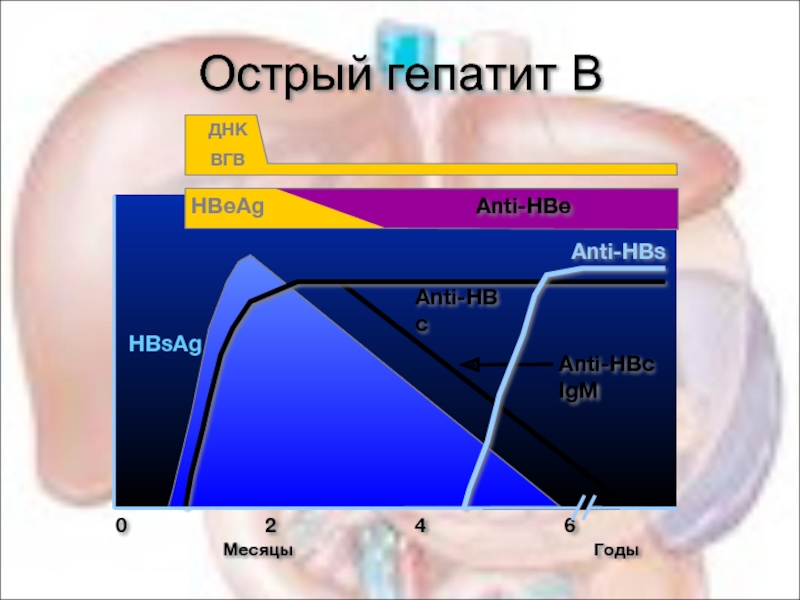
Слайд 37Острый гепатит В
0
HBsAg
Anti-HBs
Anti-HBc
Anti-HBc IgM
Месяцы Годы
HBeAg
Anti-HBe
ДНК
ВГВ
Anti-HBe
Слайд 42Принципы терапии:
Режим и диета
Симптоматическая терапи
Этиотропная терапия
Терапия возможных осложнений
Слайд 43 Основой лечения ГВ, как и других гепатитов, является щадящий двигательный
При среднетяжелом течении нередко дополнительно проводят инфузионную терапию с применением кристаллоидных и каллоидных растворов растворов, коррекцию водно-электролитного баланса, спазмолитики, антибактериальную терапию с преимущественным действием на ЖКТ (неомицин, каномицин)
Необходимость применения глюкокортикоидов многими авторами считается нецелесобразной.
Целесообразны эфферентные методы экстракорпоральной детоксикации (плазмаферез, гемосорбция и др.).
При развитии ОПН необходим перевод больного в ОРИТ с массивной заместительной и детоксикационной терапией.
Слайд 44Этиотропная терапия
Острые формы ВГВ (90%) в этиотропной терапии не нуждаются.
Хронизация ВГВ
Слайд 45Схемы лечения ХВГВ
1. Рекомбинантный α-2 интерфирон по 3 МЕ 1раз/3 суток
2. Зефикс (Ламивудин) – противовирусный препарат, 100мг per os в течении нескольких месяцев.
3. Комбинация интерферона с ламивудином. (1+2)
Слайд 46Профилактика ВГВ
Неспецифическая – соблюдение правил асептики и антисептики
Специфическая – вакцинация очищенной
Энджерикс-В (GSC)
Комбиотех (Россия)
HBVax-II (USA) и т.д.
Иммунологическая память (иммунитет против вируса) сохраняется от 5 до 10 лет.
Слайд 48Определение
Вирусный гепатит D – острая или хроническая вирусная инфекция из
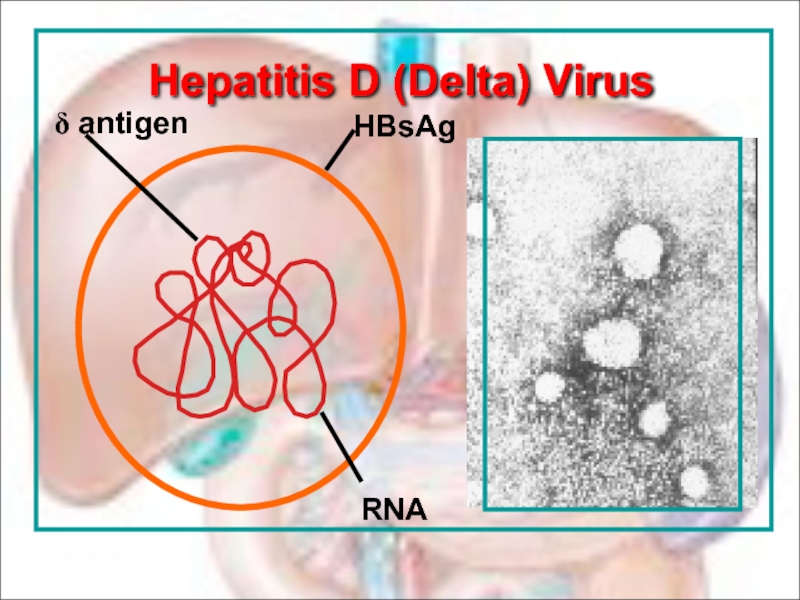
Слайд 49Этиология.
Вирус ГD (дельта-вирус, HDV) представляет собой сферические частицы размером 30-37
Этот неклассифицированный вирус (вироид) нуждается при репликации в хелперной функции ВГВ, результатом чего является использование HBsAg для синтеза оболочки ВГD.
Генотипирование позволило установить наличие 3 генотипов и нескольких субтипов ВГD. Вирусы 1 генотипа встречаются наиболее часто. Предполагают, что 1a субтип вызывает более легкие, а 1b - более тяжелые случаи заболевания.
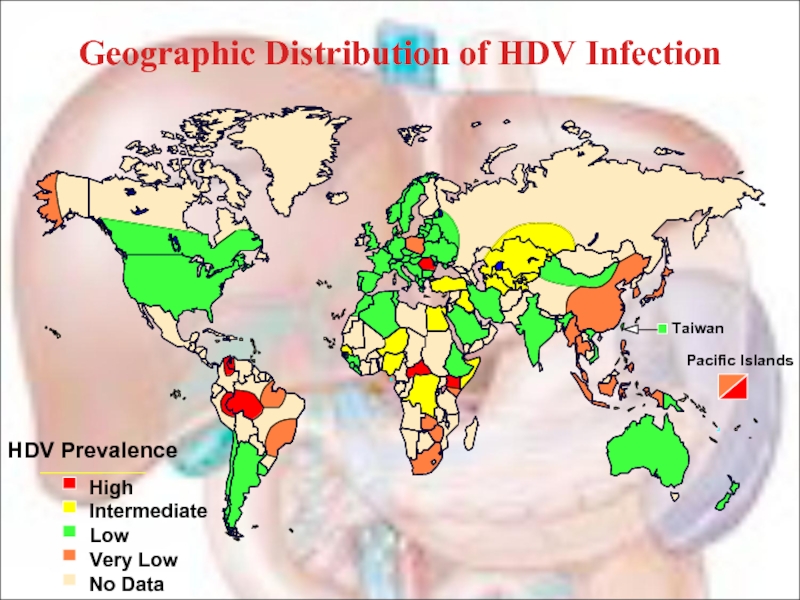
Слайд 52Эпидемиология.
Источниками инфекции являются больные острыми и хроническими формами инфекции, протекающими
Механизм и пути передачи, по-видимому, такие же как при ГВ.
Наибольшее число инфицированных обнаружено среди потребителей инъекционных наркотиков (52%) и больных гемофилией. Есть сведения о высоком риске заражения при сексуальных контактах.
Слайд 53Клиника.
Гепатит D встречается только у лиц, инфицированных ВГВ, и протекает
коинфекции
или
суперинфекции.
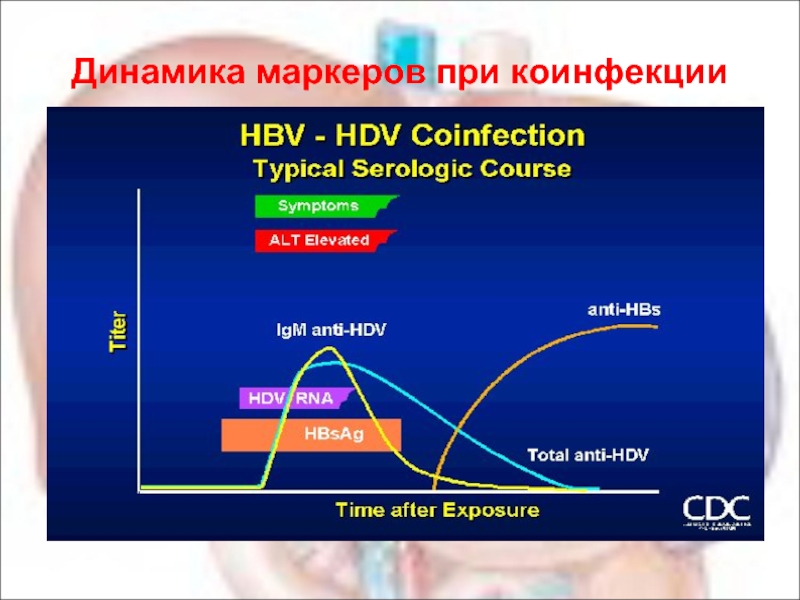
Слайд 54HDV-инфекция
острый гепатит В с дельта-агентом
(ко-инфекция)
Преджелтушный период:
Короткий, ранние проявления интоксикации,
Желтушный период:
Субфебрилитет, усиление болей в правом подреберье,
уртикарные высыпания, спленомегалия, на 15-32 день желтухи часто клинико-ферментативное обострение с преимущественным повышением АсАТ, высоким уровнем тимоловой пробы.
Слайд 56HDV-инфекция
острая дельта (супер)-инфекция вирусоносителя гепатита В
Преджелтушный период:
Короткий, начало острое, лихорадка,
Желтушный период:
Выраженный синдром интоксикации, лихорадка, боли в правом подреберье, гепатоспленомегалия, отечно-асцитический синдром, нарушение белково-синтетической функции печени.
Волнообразный характер течения с повторными клинико-ферментативными обострениями и желтухой.
Ранние признаки хронизации.
Слайд 58Исходы HDV-инфекции
Ко-инфекция
(острый гепатит В с дельта-агентом):
Летальность выше, чем при ОГВ
Частота хронизации процесса не изменяется
Супер-инфекция
(острая дельта(супер)-инфекция вирусоносителя гепатита В):
Летальность выше, чем при HBV-моноинфекции (≈20%)
У подавляющего большинства развивается хронический дельта-гепатит, часто с быстрым исходом в цирроз печени
Слайд 59Лечение.
Используется комплекс лечебных мероприятий, применяемый при ГВ.
Предпочтение отдается высоким
Слайд 60Профилактика
Не отличается от профилактики ГВ. Существующая вакцинация против ГВ защищает и
Разрабатывается и вакцина против ГD, защищающая лиц, инфицированных ВГВ.
Слайд 62Определение
Вирусный гепатит С (ВГС) – антропонозная вирусная инфекция из условной группы
Слайд 63История вопроса
До 1989 года обнаруживалось большое число посттрансфузионных гепатитов с отрицательными
Вирус гепатита С, открытый в 1989 году является этиологическим фактором большей части случаев гепатита ни А, ни В с парентеральным механизмом передачи.
Антитела к вирусу гепатита С (anti-HCV) обнаружены более чем у 90% больных посттрансфузионным гепатитом ни А, ни В, а также у большинства больных спорадическим гепатитом ни А, ни В (без явных факторов риска заражения).
Процент случаев гепатита ни А, ни В с отсутствием anti-HCV крайне низок, и в его развитии предполагается этиологическая роль других (в настоящее время, как минимум, еще двух) вирусов.
Слайд 64История вопроса 1
Прогрессирование в хронический гепатит может наблюдаться более чем у
У этих больных при длительном течении инфекции высока вероятность развития цирроза печени, печеночной недостаточности и гепатоцеллюлярной карциномы (ГЦК).
Учитывая, что в мире насчитывается примерно 500 миллионов инфицированных HCV и что хронический гепатит С (ХГС) часто долгое время протекает бессимптомно, предполагается существование значительной части популяции, имеющей скрытое и потенциально опасное заболевание.
Слайд 65Этиология
Вирус гепатита С (ВГС) - мелкий РНК- содержащий вирус,
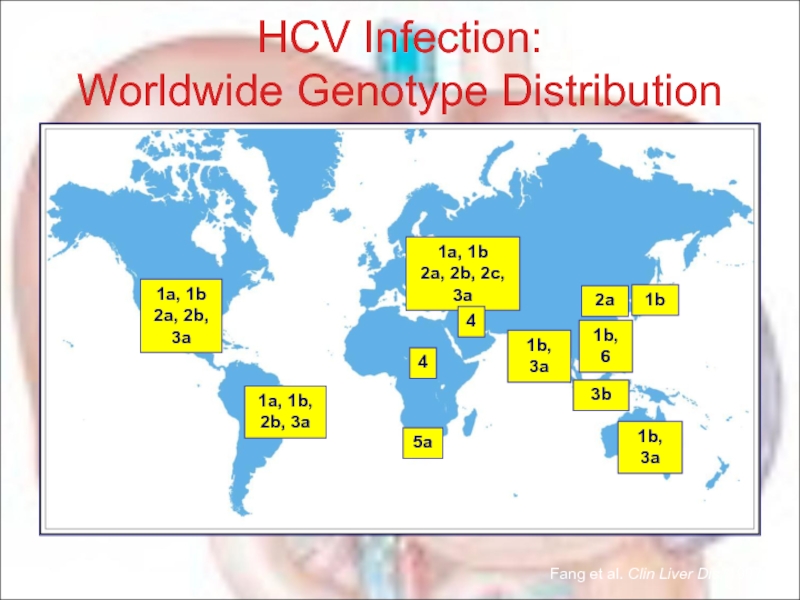
Согласно существующим классификациям выделяют 6 генотипов ВГС и более 100 его субтипов. Установлены существенные географические различия в их распространенности.
В России чаще всего обнаруживаются генотипы: 1 (a и b), 2a и 3a. С генотипом 1b большинство исследователей связывают случаи заболеваний с высоким уровнем виремии и низким ответом на интерферонотерапию.
Слайд 681a, 1b 2a, 2b, 3a
1a, 1b
4
5a
1b
1b, 6
1b, 3a
1b, 3a
3b
4
Fang et al. Clin Liver Dis. 1997.
HCV Infection:
Worldwide Genotype Distribution
1a, 1b, 2b, 3a
2a
Слайд 69Эпидемиология.
Источники инфекции, механизм и пути передачи во многом соответствуют ГВ.
Источники ГС - больные хроническими и острыми формами инфекции.
Наибольшее эпидемиологическое значение имеет парентеральный путь передачи.
Чаще всего заражение ВГС происходит при переливании крови и ее препаратов. Считают, что возбудитель ГС является одним из основных этиологических факторов посттрансфузионного гепатита.
Нередко инфекция встречается у больных гемофилией. Тестирование доноров, консервированной крови и ее дериватов на ГС является обязательным.
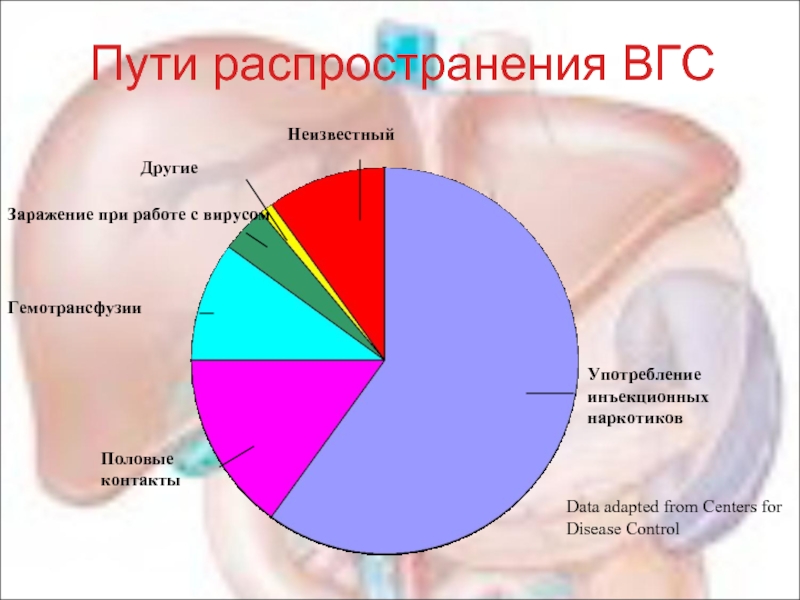
Слайд 70Пути распространения ВГС
Употребление инъекционных наркотиков
Половые контакты
Гемотрансфузии
Заражение при работе с вирусом
Другие
Неизвестный
Data adapted
Disease Control
Слайд 71Патогенез.
После проникновения в организм человека ВГС, обладая гепатотропностью, реплицируется преимущественно
Кроме того, вирус, по современным представлениям, может реплицироваться, как и при ГВ, в клетках СМФ, в частности, в мононуклеарных клетках периферической крови. ВГС обладает слабой иммуногенностью, что определяет замедленный, неинтенсивный Т-клеточный и гуморальный ответ иммунной системы на инфекцию.
Слайд 72Патогенез 2
Устойчивость ВГС к специфическим факторам иммунитета обусловлена его высокой способностью
Таким образом, слабость иммунного реагирования и мутационная изменчивость вируса во многом обусловливают высокий хрониогенный потенциал данного заболевания.
Слайд 73Клиника.
Инкубационный период составляет от 2 до 26 недель (в среднем
1. Острую
2. Хроническую стадии болезни. (последняя включает две фазы: латентную и реактивации).
Слайд 74Острая стадия ВГС
Чаще всего протекает в бессимптомной и субклинической форме.
Манифестное течение острой стадии ГС наблюдается лишь в 10-20% случаев.
Для продромального периода характерны диспепсический синдром (снижение аппетита, тошнота), нередко слабость, недомогание.
В периоде разгара желтуха часто отсутствует, а если и развивается, то она умеренно выражена; интоксикация незначительна.
Острая стадия ГС может закончиться выздоровлением со стабильным исчезновением HCV-RNA. Однако у большинства больных (в 75-80%) развивается хроническая стадия ГС, при которой латентная фаза чаще всего предшествует фазе реактивации.
Слайд 75Хроническая стадия
Продолжительность латентной фазы составляет 10-20 лет. В этот период какие-либо
Фаза реактивации обусловлена повышением репликативной активности ВГС.
У больных определяются гепатоспленомегалия, желтуха, волнообразное 2-5-кратное повышение активности аминотрансфераз и в ряде случаев внепеченочные проявления. Течение фазы реактивации характеризуется повторными, умеренно выраженными изменениями клинико-биохимических показателей.
В крови определяются IgM и IgG анти-HCV, анти-HCV NS3, NS4, NS5 и РНК ВГС.
Так же как и ВГВ, вирус гепатита С имеет значение в формировании цирроза печени и возникновении гепатоцеллюлярной карциномы.
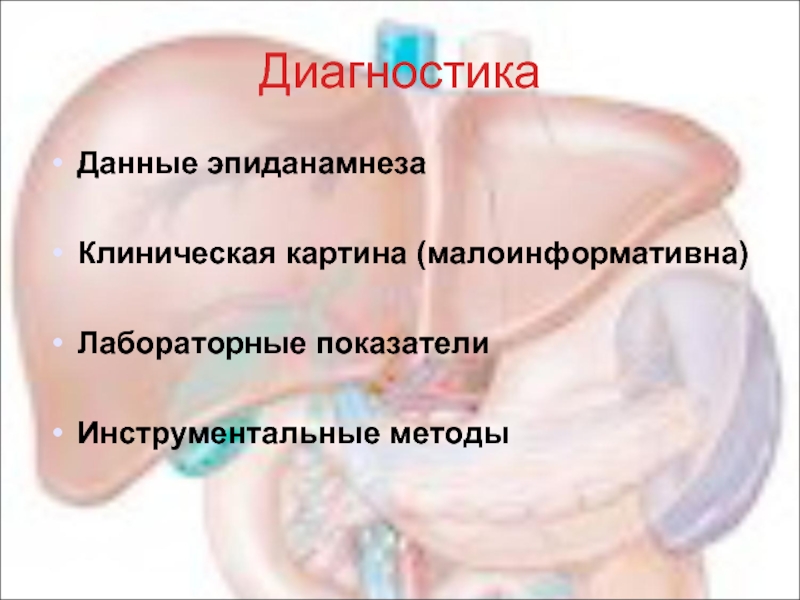
Слайд 77Диагностика
Данные эпиданамнеза
Клиническая картина (малоинформативна)
Лабораторные показатели
Инструментальные методы
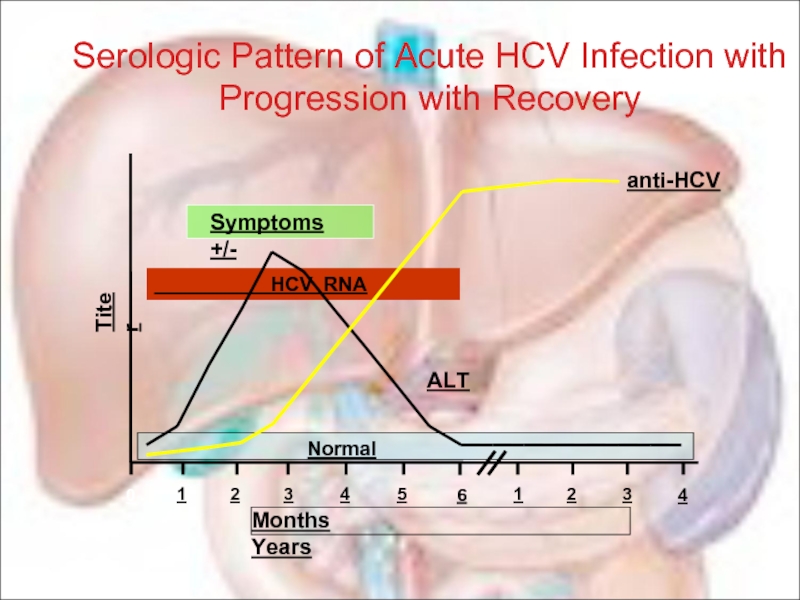
Слайд 79
Serologic Pattern of Acute HCV Infection with Progression with Recovery
Months Years
Titer
ALT
anti-HCV
Normal
Symptoms +/-
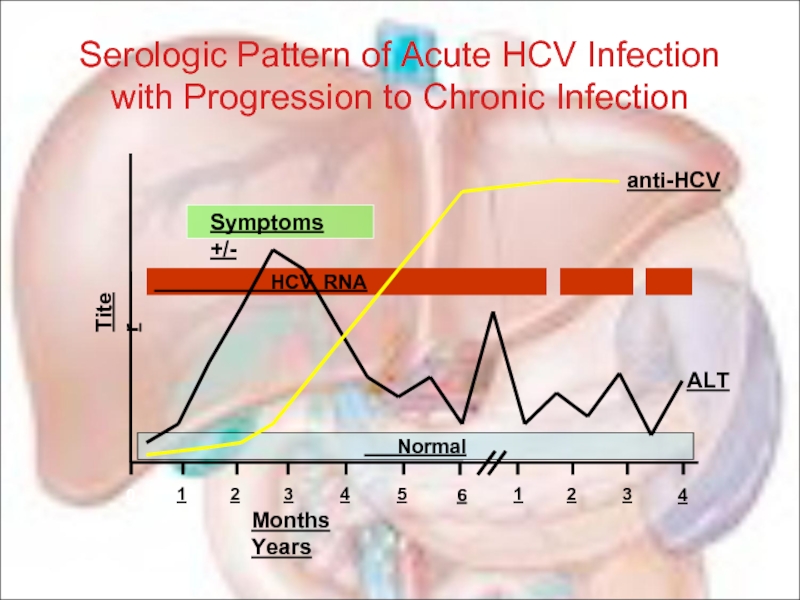
Слайд 80Serologic Pattern of Acute HCV Infection with Progression to Chronic Infection
Symptoms +/-
Слайд 81Лечение.
Базисная и патогенетическая терапия соответствует лечению других вирусных гепатитов.
При
Слайд 82Противовирусная и иммуноориентированная терапия
Цели противовирусной терапии:
1. остановить прогрессирование гепатита;
2.
Задачи противовирусной терапии:
1. исчезновение HCV РНК из сыворотки крови и ткани печени;
2. нормализация уровня аминотрансфераз;
3. уменьшение/разрешение воспалительных изменений в печени;
4. уменьшение фиброза;
5. снижение/исчезновение инфекциозности;
6. исчезновение клинической симптоматики.
Слайд 83Противовирусная терапия
1. ИФН альфа-2b назначается в дозе 3
2. Рибавирин (рибамидин) в дозе 0,8-1,2 г в сутки.
3. Более эффективно сочетание итерферона с рибавирином.
4. Пегинтрон (Пегасис) 140-180 мкг 1р/6дней (пегелированный интерферон, обеспечивающий постоянную концентрацию препарата в организме в течении 6 дней) + Рибавирин в той же дозе. (ЗОЛОТОЙ СТАНДАРТ)