- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Острый инфаркт миокарда презентация
Содержание
- 1. Острый инфаркт миокарда
- 2. КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ ИБС 1. Внезапная коронарная смерть
- 3. Инфаркт миокарда – это одна из клинических
- 4. ПРИЧИНЫ РАЗВИТИЯ ИМ В основе -
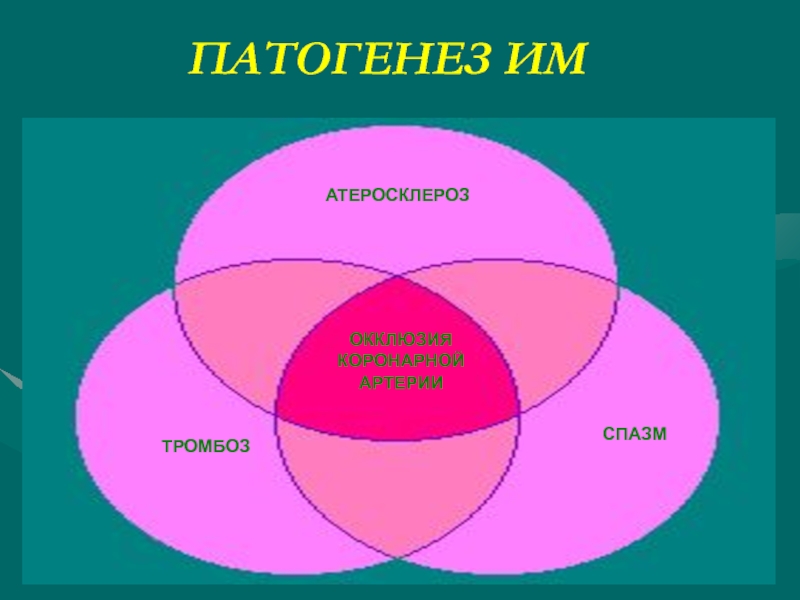
- 5. ПАТОГЕНЕЗ ИМ АТЕРОСКЛЕРОЗ ОККЛЮЗИЯ КОРОНАРНОЙ АРТЕРИИ ТРОМБОЗ СПАЗМ
- 6. Тромб возникает чаще всего на
- 7. Развитие острого инфаркта миокарда Край тромба Внутрисосудистый
- 8. МОРФОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ B А: Инфаркт миокарда
- 9. МОРФОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ В СЕРДЕЧНОЙ МЫШЦЕ ПРИ ИМ
- 10. МОРФОЛОГИЧЕСКИЕ ИЗМЕНЕИЯ В СЕРДЕЧНОЙ МЫШЦЕ ПРИ ИМ
- 11. КЛАССИФИКАЦИЯ ИМ Крупноочаговый или проникающий ИМ
- 12. Если зона некроза расширяется в первые четыре
- 13. АНГИНОЗНЫЙ СТАТУС ПРИ ИМ В
- 14. КЛИНИЧЕСКИЕ ФОРМЫ ИНФАРКТА МИОКАРДА Ангинозная (70-80%) Астматическая Абдоминальная Аритмическая Коллаптоидная Церебральная Бессимптомная
- 15. ЛАБОРАТОРНАЯ ДИАГНОСТИКА ИМ В ОСТРОМ ПЕРИОДЕ
- 16. КЛИНИЧЕСКИЙ АНАЛИЗ КРОВИ В
- 17. ТКАНЕВЫЕ ФЕРМЕНТЫ Аспартатаминотрансфераза (АсАТ) начинает возрастать через
- 18. ТРОПОНИНЫ Выявление в крови миокардиальных белков тропонина
- 19. ЭКГ ПРИЗНАКИ ИМ В
- 20. ЭКГ ПРИЗНАКИ ИМ
- 21. В дальнейшем, в течение
- 22. ЛОКАЛИЗАЦИЯ ИНФАРКТА МИОКАРДА Перегородочная обл.
- 23. ИНФАРКТ НИЖНЕЙ СТЕНКИ ЛЕВОГО ЖЕЛУДОЧКА (первые часы)
- 24. ИНФАРКТ НИЖНЕЙ СТЕНКИ ЛЕВОГО ЖЕЛУДОЧКА (пятые сутки)
- 25. УЗИ СЕРДЦА Выявление локальных нарушений
- 26. НЕПРОНИКАЮЩИЙ ИМ Клинические проявления и показатели лабораторных
- 27. Диагностические критерии ОИМ Типичное повышение и
- 28. ОСЛОЖНЕНИЯ ОСТРОГО ПЕРИОДА ИМ Нарушения ритма и
- 29. ОСЛОЖНЕНИЯ ПОДОСТРОГО ПЕРИОДА ИМ Хроническая сердечная недостаточность
- 30. ПРИНЦИПЫ ЛЕЧЕНИЯ ИМ Купирование болевого приступа (нейролептаналгезия)
- 31. НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ИНФАРКТЕ МИОКАРДА
- 32. ЭТАПЫ РАЗВИТИЯ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ ИМ
- 33. ПРИНЦИПЫ НЕОТЛОЖНОЙ ПОМОЩИ ПРИ ИМ Купирование
- 34. НЕЙРОЛЕПТАНАЛГЕЗИЯ Фентанил 0.005%—2,0; дроперидол 0,25%-2,0 мл внутривенно
- 35. ГЕПАРИНОТЕРАПИЯ Внутривенно струйно 10—15 тыс. ЕД
- 36. РЕВАСКУЛЯРИЗАЦИЯ МИОКАРДА Быстрое восстановление кровотока по коронарной
- 37. Определение ОКС, принятое экспертами ВНОК (2001
- 38. Реваскуляризация миокарда показана при
- 39. МЕТОДЫ РЕВАСКУЛЯРИЗАЦИИ МИОКАРДА Тромболитическая терапия Баллонная коронарная ангиопластика
- 40. ТРОМБОЛИТИЧЕСКАЯ ТЕРАПИЯ Системный тромболизис у
- 41. ТРОМБОЛИТИКИ Стрептокиназа Антистреплаза Алтеплаза (ТАП) Урокиназа
- 42. Если после проведения
- 43. В этом случае показана КВГ
- 44. КА, выполняемую сразу после
- 45. Целью поздней КА является устранение
- 46. НЕДОСТАТКИ ТРОМБОЛИТИЧЕСКОЙ ТЕРАПИИ(1) Только у трети больных
- 47. НЕДОСТАТКИ ТРОМБОЛИТИЧЕСКОЙ ТЕРАПИИ(1)(2) Невозможно прогнозировать эффектив-ность т.к.
- 48. В связи с этим
- 49. КОРОНАРОГРАФИЯ Инвазивный метод исследования коронарных
- 50. Левая коронарная артерия в левой косой проекции
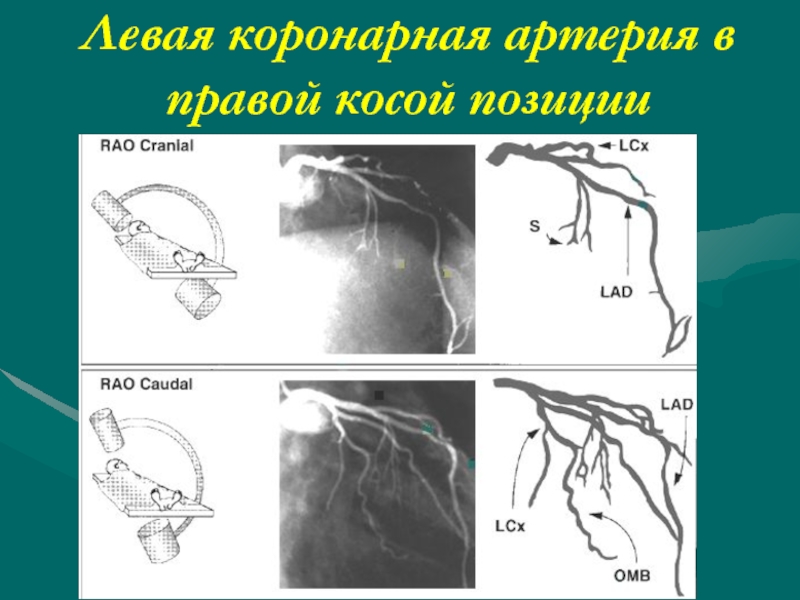
- 51. Левая коронарная артерия в правой косой позиции
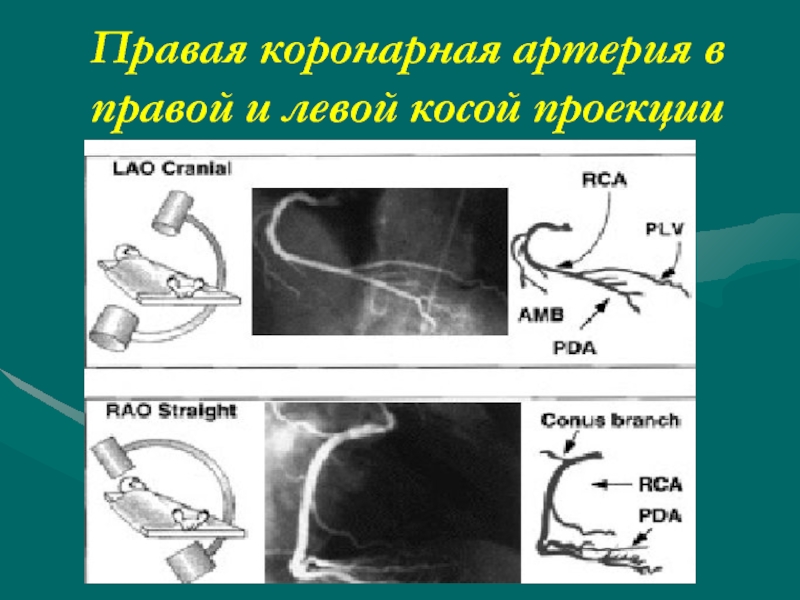
- 52. Правая коронарная артерия в правой и левой косой проекции
- 55. СТЕНОЗ ПРОКСИМАЛЬНОЙ 1\3 LAD
- 56. Баллонная коронарная ангиопластика Цель - восстановление
- 57. Основным методом КА является
- 58. Стентирование коронарных артерий Стент
- 59. катетер стент на баллоне стент Баллонная ангиопластика и стентирование
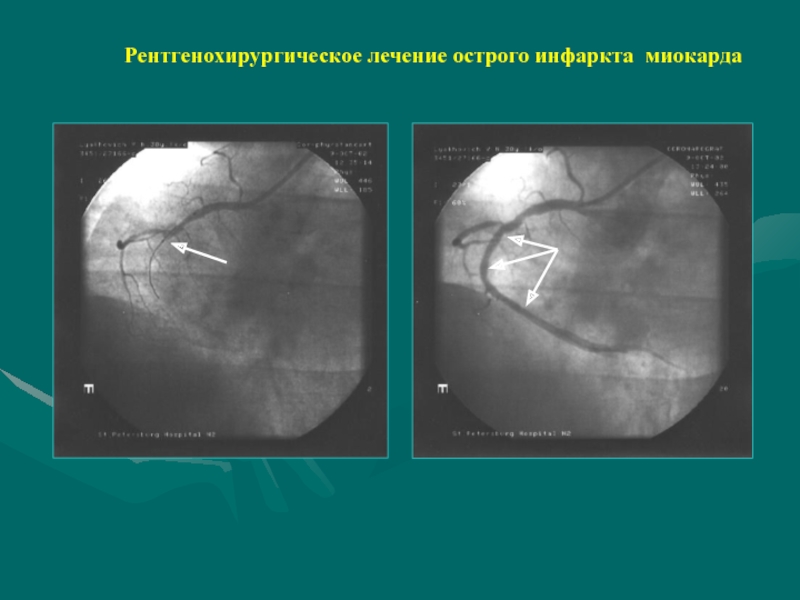
- 60. Рентгенохирургическое лечение острого инфаркта миокарда
- 61. КОНТРОЛЬ УСВОЕНИЯ МАТЕРИАЛА ВОЗЬМИТЕ ЛИСТ БУМАГИ И
- 62. ВОПРОС № 1 УКАЖИТЕ НОМЕР ВОПРОСА И
- 63. ВОПРОС № 2 УКАЖИТЕ НОМЕР ВОПРОСА И
- 64. ВОПРОС № 3 УКАЖИТЕ НОМЕР ВОПРОСА
- 65. ВОПРОС № 4 УКАЖИТЕ НОМЕР ВОПРОСА И
- 68. ОСЛОЖНЕНИЯ ИНФАРКТ МИОКАРДА
- 69. ОСЛОЖНЕНИЯ ОСТРОГО ПЕРИОДА ИМ Нарушения ритма и
- 70. ОСЛОЖНЕНИЯ ПОДОСТРОГО ПЕРИОДА ИМ Хроническая сердечная недостаточность
- 71. Острая сердечная недостаточность при ИМ
- 72. Патогенетические факторы отека легких при ИМ Уменьшение
- 73. Клинические проявления сердечной астмы (интерстициальный отек)
- 74. Физикальные данные Тахикардия, обычно значительная (при нарушении
- 75. Приступ сердечной астмы может протекать
- 76. Отек легких (альвеолярный) Одышка
- 77. Классификация острой левожелудочковой недостаточности (Killip) Класс
- 78. Неотложная терапия отека легких Нейролептаналгезия (1
- 79. Неотложная терапия отека легких (нормальное или высокое
- 80. Неотложная терапия отека легких (низкое АД)
- 81. Кардиогенный шок патогенетическая классификация Рефлекторный (болевой) коллапс Аритмический коллапс Истинный кардиогенный шок
- 82. ПАТОГЕНЕТИЧЕСКИЕ МЕХАНИЗМЫ КАРДИОГЕННОГО ШОКА
- 83. Рефлекторный коллапс Развивается на фоне
- 84. Аритмический коллапс Ведущую патогенетическую роль
- 85. Истинный кардиогенный шок Ведущую патогенетическую
- 86. Клинические признаки кардиогенного шока Бледная, иногда
- 87. Рефлекторный коллапс Адекватная нейролептаналгезия. Можно ввести
- 88. Аритмкий коллапсичес Экстренное купирование нарушений ритма Адекватная
- 89. Истинный кардиогенный шок Нейролептаналгезия Оксигенотерапия
- 90. Инфузионная терапия (основные принципы) Проводится под контролем
- 91. Медикаментозная терапия Если систолическое АД не превышает
- 92. При отсутствии эффекта - внутриаортальная баллонная контрпульсация.
- 93. Аневризма ЛЖ Аневризматическое «выпячивание»
- 94. Аневризма Л Ж (клинические признаки) Нарастание симптомов
- 95. Аневризма Л Ж (дополнительные методы исследования) ЭКГ
- 96. Разрыв свободной стенки ЛЖ Развивается у 1
- 97. Дефект межжелудочковой перегородки Развивается в остром периоде
- 98. Признаки ДМЖП Появление громкого систолического шума над
- 99. Папиллярный синдром (митральная регургитация) Появляется при поражении
- 100. Перикардит (pericarditis epistenocardica) Обычно
- 101. Постинфарктный синдром
- 102. ВОПРОС № 3 УКАЖИТЕ НОМЕР ВОПРОСА И
Слайд 2КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ ИБС
1. Внезапная коронарная смерть
2. Стенокардия
2.1. Стенокардия напряжения
2.1.2.Стабильная стенокардия напряжения (с указанием функционального класса от I до IV)
2.1.3.Прогрессирующая стенокардия напряжения
2.2.Спонтанная (особая) стенокардия
3. Инфаркт миокарда
3.1. Крупноочаговый (трансмуральный)
3.2. Мелкоочаговый
4. Постинфарктный кардиосклероз
5. Нарушения сердечного ритма (с указанием формы)
6. Сердечная недостаточность
Слайд 3Инфаркт миокарда – это одна из клинических форм ишемической болезни сердца,
Слайд 4ПРИЧИНЫ РАЗВИТИЯ ИМ
В основе - атеросклеротическое пораже-ние коронарных артерий крупного
Большое значение имеет тромбоз атеро-склеротически измененной коронарной артерии с развитием ее тромботической окклюзии
Спазм коронарных артерий может пред-шествовать тромбозу
Слайд 6 Тромб возникает чаще всего на месте разрыва так называемой
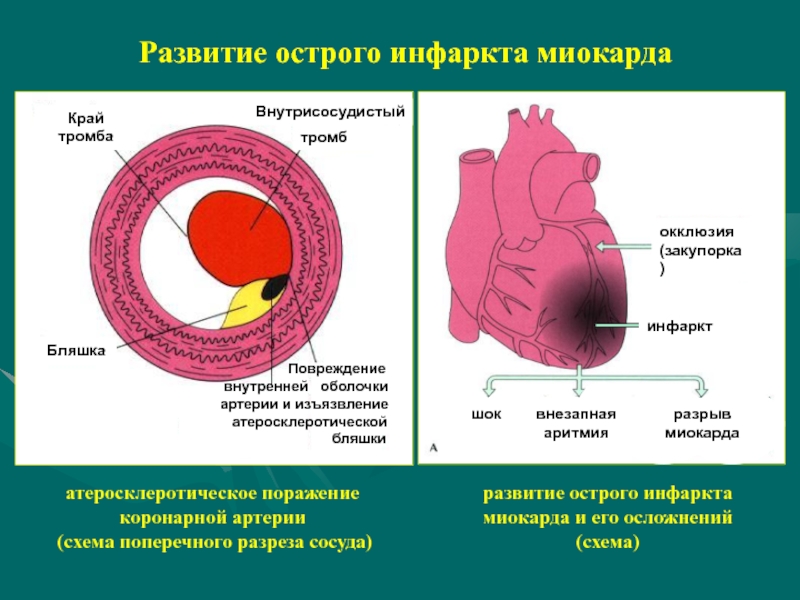
Слайд 7Развитие острого инфаркта миокарда
Край тромба
Внутрисосудистый
тромб
Бляшка
внутренней оболочки
артерии и изъязвление
атеросклеротической
бляшки
окклюзия
(закупорка)
инфаркт
внезапная аритмия
шок
разрыв миокарда
атеросклеротическое поражение коронарной артерии
(схема поперечного разреза сосуда)
развитие острого инфаркта миокарда и его осложнений (схема)
Слайд 8МОРФОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ
B
А: Инфаркт миокарда в бассейне нисходящей ветви левой коронарной
B:Тромб в просвете корона-рной артерии (микропрепа-рат)
Слайд 9МОРФОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ В СЕРДЕЧНОЙ МЫШЦЕ ПРИ ИМ
Асептический ишемический
Ишемический (острейший) период – первые несколько часов до формирова-ния некроза миокарда (обратима)
Острый период – первые 3–5 (до 10) дней заболевания; характеризуется
наличием полиморфноядерных лейкоцитов в зоне поражения
Слайд 10МОРФОЛОГИЧЕСКИЕ ИЗМЕНЕИЯ В СЕРДЕЧНОЙ МЫШЦЕ ПРИ ИМ
Подострый период (заживающий, рубцующийся ИМ
Зарубцевавшийся ИМ (заживший ИМ, рубцовый период) Наступает через 5 – 6 недель от начала заболевания; на месте некроза - рубцовая ткань без клеточной инфильтрации
Слайд 11КЛАССИФИКАЦИЯ ИМ
Крупноочаговый или проникающий ИМ (с патологическим зубцом Q на
Мелкоочаговый или непроникающий ИМ (без изменения желудочкового ком-плекса; изменения на ЭКГ ограничивают-ся только динамикой конечной части электрокардиографического комплекса – сегмента ST , зубца T).
Слайд 12Если зона некроза расширяется в первые четыре недели заболевания, говорят о
В более поздние сроки – о рециди-вирующем ИМ
Если ИМ развивается у больного с постинфарктным кардиосклерозом, его называют повторным
Слайд 13АНГИНОЗНЫЙ СТАТУС ПРИ ИМ
В ОТЛИЧИЕ ОТ СТЕНОКАРДИИ
Приступ более интенсивен, часто
Чаще встречается атипичная иррадиация болей вправо, в живот, в шею, в нижнюю челюсть
Длительность приступа составляет от 30 мин. до нескольких часов
Нет связи с физической нагрузкой
Нитраты не купируют боль
Слайд 14КЛИНИЧЕСКИЕ ФОРМЫ ИНФАРКТА МИОКАРДА
Ангинозная (70-80%)
Астматическая
Абдоминальная
Аритмическая
Коллаптоидная
Церебральная
Бессимптомная
Слайд 15ЛАБОРАТОРНАЯ ДИАГНОСТИКА ИМ
В ОСТРОМ ПЕРИОДЕ
Воспалительный синдром - умеренный нейтрофильный лейкоцитоз со
Повреждение миокарда – повышение уровня ферментов в 3 и более раз в течение первых двух суток: АсАТ, КФК, КФК-МВ, ЛДГ1, а также тропонина-Т.
Слайд 16КЛИНИЧЕСКИЙ АНАЛИЗ КРОВИ
В конце первых – начале вторых
Слайд 17ТКАНЕВЫЕ ФЕРМЕНТЫ
Аспартатаминотрансфераза (АсАТ) начинает возрастать через 6-12 часов, достигает максиму-ма на
Креатинфосфокиназа (КФК) и ее МВ-изофермент (МВ-КФК – высокоспецифичен) увеличивается через 4 часа, достигает максиму-ма к 16-18 часам и приходит к норме через двое суток.
Лактатдегидрогеназа (ЛДГ) и ее изофермент ЛДГ1 начинает повышаться через сутки, дости-гает максимальных значений на третьи-четвер-тые сутки и нормализуется к 10-14 дню
Слайд 18ТРОПОНИНЫ
Выявление в крови миокардиальных белков тропонина Т и I считается наиболее
Слайд 19ЭКГ ПРИЗНАКИ ИМ
В отведениях, отражающих пораженную область миокарда:
Снижение вольтажа зубца R
Подъем (элевация) сегмента ST выше изоэлектрической линии
Инверсия зубца T
Слайд 20ЭКГ ПРИЗНАКИ ИМ
В отведениях, отражающих облас-ти миокарда,
дискордантное снижение (депрессия) сегмента ST
Слайд 21 В дальнейшем, в течение подострого периода, сегмент ST
Слайд 22ЛОКАЛИЗАЦИЯ ИНФАРКТА МИОКАРДА
Перегородочная обл. - патологический Q
в V1 -V2
Передняя
Боковая стенка - патологический Q в AVL,
V5 -V6
Нижняя стенка - патологический Q в II, III, AVF
Инфаркт миокарда задней локализации можно определить только по наличию реципрокных изменений – высокий R в V1 -V2
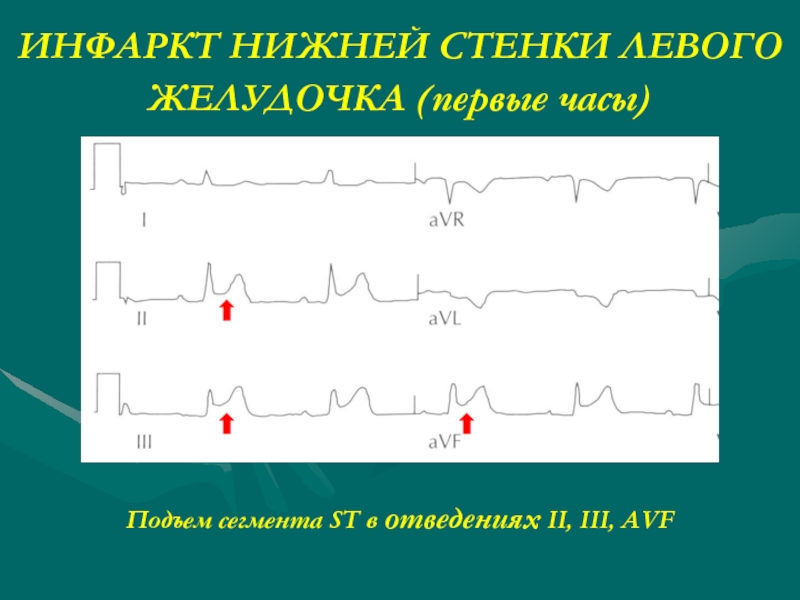
Слайд 23ИНФАРКТ НИЖНЕЙ СТЕНКИ ЛЕВОГО ЖЕЛУДОЧКА (первые часы)
Подъем сегмента ST в
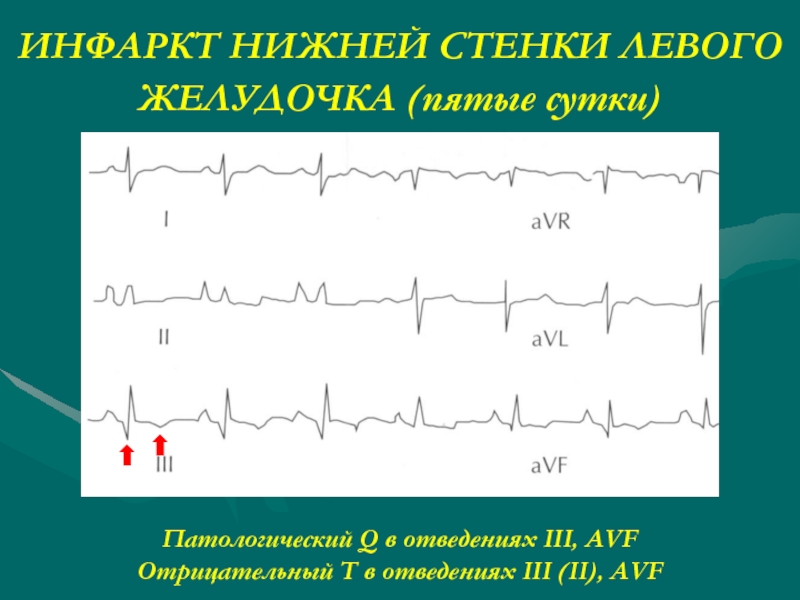
Слайд 24ИНФАРКТ НИЖНЕЙ СТЕНКИ ЛЕВОГО ЖЕЛУДОЧКА (пятые сутки)
Патологический Q в отведениях
Отрицательный T в отведениях III (II), AVF
Слайд 25УЗИ СЕРДЦА
Выявление локальных нарушений сократимости ЛЖ (а нередко
Слайд 26НЕПРОНИКАЮЩИЙ ИМ
Клинические проявления и показатели лабораторных методов исследования менее выражены и
На ЭКГ не формируется патологический зубец Q, а появляется только смещение сегмента ST относительно изоэлектрической линии (картина “повреждения” миокарда).
Слайд 27Диагностические критерии ОИМ
Типичное повышение и постепенное снижение
(сердечных тропонинов или МВ КФК) в сочетании хотя бы с одним из следующих признаков:
а) клиническая картина ОКС;
б) появление патологических зубцов Q на ЭКГ;
в) изменения ЭКГ, указывающие на поовреждение
миокарда: подъем или депрессия сегмента
ST, блокада ЛНПГ;
г) появление признаков потери жизнеспособного
миокарда или нарушений локальной сократимости
при использовании методик, позволяющих
визуализировать сердце (ЭХОКГ, сцинтиграфия)
Признаки ОИМ, выявленные при патанатомическом
исследовании.
Слайд 28ОСЛОЖНЕНИЯ ОСТРОГО ПЕРИОДА ИМ
Нарушения ритма и проводимости
Острая сердечная недостаточность (сердечная
Кардиогенный шок
Аневризма сердца
Разрыв миокарда с тампонадой сердца
Перикардит
Тромбоэмболические осложнения
Острые эрозии и язвы желудочно-кишечного тракта.
Слайд 29ОСЛОЖНЕНИЯ ПОДОСТРОГО ПЕРИОДА ИМ
Хроническая сердечная недостаточность
Нарушения ритма и проводимости
Хроническая аневризма сердца
Тромбоэмболические
Постинфарктный синдром (синдром Дресслера).
Слайд 30ПРИНЦИПЫ ЛЕЧЕНИЯ ИМ
Купирование болевого приступа (нейролептаналгезия)
Попытка экстренной реваскуляризации миокарда (тромболизис или
Антикоагулянтная и дезагрегантная терапия
Антиангинальная терапия (нитраты, β-блокато-ры)
Терапия ингибиторами АПФ
Симптоматическая терапия (лечение осложне-ний)
Слайд 32ЭТАПЫ РАЗВИТИЯ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ ИМ
60-70 гг. - создание палат
80-е гг. - внедрение тромболитической терапии
90-е гг. - развитие интервенционных методов
Слайд 33ПРИНЦИПЫ НЕОТЛОЖНОЙ ПОМОЩИ ПРИ ИМ
Купирование болевого синдрома (нейролептаналгезия)
Гепаринотерапия
Экстренная реваскуляризация
Слайд 34НЕЙРОЛЕПТАНАЛГЕЗИЯ
Фентанил 0.005%—2,0; дроперидол 0,25%-2,0 мл внутривенно струйно
Действие начинается сразу после
Повторное введение тех же препа-ратов возможно через 20 мин в меньших дозах
Слайд 35ГЕПАРИНОТЕРАПИЯ
Внутривенно струйно 10—15 тыс. ЕД
Далее внутривенно капельно со скоростью 1000
Введение под контролем активного частичного тромбопластинового времени (АЧТВ), которое следует поддерживать на уровне, в 1,5-2 раза превышающем исходный
Слайд 36РЕВАСКУЛЯРИЗАЦИЯ МИОКАРДА
Быстрое восстановление кровотока по коронарной артерии. Направлена на сохранение функциональной
Эффективна в первые 4-6 ч от начала ИМ, но не позднее первых 12 ч
Показана при элевации сегмента ST на ЭКГ или появлении блокады левой ножки п. Гиса
Слайд 37
Определение ОКС, принятое экспертами ВНОК (2001 г.):
“ОКС – термин,
Включает в себя понятия ОИМ, ИМпST, ИМ без подъема сегмента ST ЭКГ, ИМ, диагностированный по изменениям ферментов, по другим биомаркерам, по поздним ЭКГ признакам, и нестабильную стенокардию”.
(Рабочий диагноз)
Слайд 38 Реваскуляризация миокарда показана при наличии клиники ОКС и
Слайд 40ТРОМБОЛИТИЧЕСКАЯ ТЕРАПИЯ
Системный тромболизис у боль-ных ИМ возможен при отсут-ствии
Слайд 42 Если после проведения тромболизиса прогрессирует сердечная недостаточ-ность
Подобная ситуация возникает у 15-30% больных. Они составляют группу повы-шенного риска ранней летальности.
Слайд 43 В этом случае показана КВГ для принятия решения о
АКШ проводится только при наличии прямых противопоказания для КА.
Слайд 44 КА, выполняемую сразу после системного тромболизиса называют немедленной,
Проведение немедленной КА сопряжено с высоким риском осложнений. Поэтому предпочтительно ее выполнение после 4-7 дневной антикоагулянтной и антиагре-гантной терапии. Однако при неэффек-тивном тромболизисе следует прибегать к немедленной (спасительной) КА
Слайд 45 Целью поздней КА является устранение остаточного стеноза, профилактика реокклюзии,
Слайд 46НЕДОСТАТКИ ТРОМБОЛИТИЧЕСКОЙ ТЕРАПИИ(1)
Только у трети больных с ИМ нет проти-вопоказаний к
Проходимость артерии, обтурированной бляшкой и тромбом, восстанавливается в 80% случаев и только у 55% больных кро-воток в дистальных отделах артерии не остается редуцированным
После проведения тромболизиса крово-ток в дистальных отделах коронарной артерии восстанавливается в среднем через 45 мин.
Слайд 47НЕДОСТАТКИ ТРОМБОЛИТИЧЕСКОЙ ТЕРАПИИ(1)(2)
Невозможно прогнозировать эффектив-ность т.к. отсутствует информация о ха-рактере поражения
У 15-30% больных в течение нескольких часов после тромболизиса вновь возни-кает ишемия, а у 0,5-1,5% развивается геморрагический инсульт.
Слайд 48 В связи с этим многие считают рациональным проведение
Слайд 49 КОРОНАРОГРАФИЯ
Инвазивный метод исследования коронарных артерий и функции левого желудочка.
Дает доступную анализу рентгено-контрастную картину циркуляции крови в коронарных артериях и в левом желудочке.
Слайд 56Баллонная коронарная ангиопластика
Цель - восстановление кровотока в инфаркт-связанной коронарной артерии, что
Использование современных медикамен-тозных средств профилактики тромбоза позволяет предотвратить повторную ок-клюзию артерии у 95% больных во время их пребывания в стационаре и в 87-91% случаев в течение шести месяцев после КА.
Слайд 57 Основным методом КА является баллонная ангиопластика. Баллонный катетер
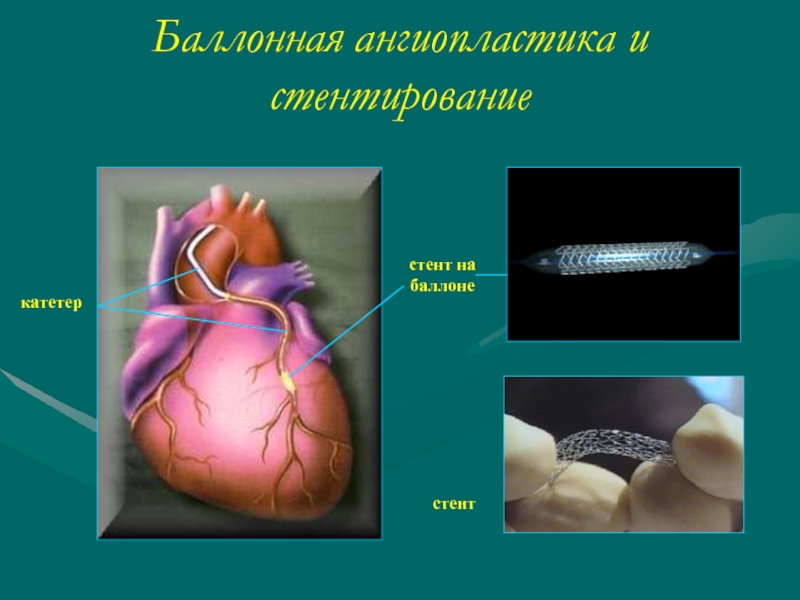
Слайд 58Стентирование коронарных артерий
Стент представляет собой сетчатый трубчатый каркас
Одетым на баллон в сжатом состоянии, его устанавливают в участок артерии, дилятированный до этого баллоном. Баллон раздувают под давлением, стент расправляется и занимает объем восстановленного просвета сосуда.
Слайд 61КОНТРОЛЬ УСВОЕНИЯ МАТЕРИАЛА
ВОЗЬМИТЕ ЛИСТ БУМАГИ И НАПИШИТЕ НА НЕМ ВАШУ ФАМИЛИЮ,
УКАЖИТЕ НОМЕР ВОПРОСА И НОМЕР ОДНОГО ПРАВИЛЬНОГО ОТВЕТА
Слайд 62ВОПРОС № 1
УКАЖИТЕ НОМЕР ВОПРОСА И НОМЕР ОДНОГО ПРАВИЛЬНОГО ОТВЕТА
В какую
Острейшую
Острую
Подострую
Рубцовую
Слайд 63ВОПРОС № 2
УКАЖИТЕ НОМЕР ВОПРОСА И НОМЕР ОДНОГО ПРАВИЛЬНОГО ОТВЕТА
При инфаркте
Имеют жгучий, сжимающий характер
Локализуются за грудиной
Возникают при физической нагрузке
Не снимаются нитроглицерином
Слайд 64ВОПРОС № 3
УКАЖИТЕ НОМЕР ВОПРОСА И НОМЕР ОДНОГО ПРАВИЛЬНОГО ОТВЕТА
Наиболее
Подъем сегмента ST при электрокардиографии
Подъем уровня КФК-МВ в крови
Холодный очаг при сцинтиграфии миокарда
Зона гипокинезии при эхокардиографии
Слайд 65ВОПРОС № 4
УКАЖИТЕ НОМЕР ВОПРОСА И НОМЕР ОДНОГО ПРАВИЛЬНОГО ОТВЕТА
Больному с
Анальгина
Наркотических аналгетиков
Стрептокиназы
Тканевого активатора плазминогена
Слайд 69ОСЛОЖНЕНИЯ ОСТРОГО ПЕРИОДА ИМ
Нарушения ритма и проводимости
Острая сердечная недостаточность (сердечная
Кардиогенный шок
Аневризма сердца
Разрыв миокарда с тампонадой сердца
Перикардит
Тромбоэмболические осложнения
Острые эрозии и язвы желудочно-кишечного тракта.
Слайд 70ОСЛОЖНЕНИЯ ПОДОСТРОГО ПЕРИОДА ИМ
Хроническая сердечная недостаточность
Нарушения ритма и проводимости
Хроническая аневризма сердца
Тромбоэмболические
Постинфарктный синдром (синдром Дресслера).
Слайд 71Острая сердечная недостаточность
при ИМ
(сердечная астма, отек легких)
Слайд 72Патогенетические факторы отека легких при ИМ
Уменьшение сократительной способности левого желудочка
Повышение гидростатического
Повышение проницаемости альвеолярно-капиллярной мембраны
Альвеолярная гипоксия
Нарушение водно-электролитного баланса
Нарушение кислотно-основного равновесия
Слайд 73Клинические проявления сердечной астмы
(интерстициальный отек)
Удушье
Возбуждение, страх смерти
Кожа влажная,
Вынужденное положение: сидит, опустив ноги
Инспираторная одышка до 30 – 40 дыханий в минуту
Слайд 74Физикальные данные
Тахикардия, обычно значительная (при нарушении AV проводимости - брадикардия)
Глухие
Акцент II тона над легочной артерией
Дыхание ослабленное или жесткое
Влажные хрипы в задне-нижних отделах легких
Слайд 75 Приступ сердечной астмы может протекать с выраженным нарушением бронхиальной
Слайд 76Отек легких
(альвеолярный)
Одышка 40 – 60 дыханий в минуту
Дыхание клокочущее, с выделением пенистой розовой мокроты
Кожные покровы бледные, цианоз губ и акроцианоз
Над всей поверхностью легких выслуши-ваются разнокалиберные влажные хрипы.
Слайд 77Классификация острой левожелудочковой недостаточности (Killip)
Класс 1 - отсутствие хрипов или
Класс 2 - хрипы в легких распространяются на 50% легочных полей или выслушивается III тон сердца
Класс 3 - хрипы распространяются больше чем на 50% легочных полей
Класс 4 - шок
Слайд 78Неотложная терапия отека легких
Нейролептаналгезия (1 мл 1% раствора морфина ;
Ингаляция кислорода через носовой катетер. При интенсивном пенообразовании – кисло-род, увлажненный парами пеногасителей
Мочегонные: Sol. Lasicis 1% - 4-8 мл внутривенно струйно
Слайд 79Неотложная терапия отека легких
(нормальное или высокое АД)
Инфузия нитроглицерина, начиная с дозы
Если АГ значительна - введение гипотензив-ных препаратов: нитропруссид натрия (0,5 мкг/кг/мин в\в ); пентамин (1 мл 5% р-ра в 10 мл физ. р-ра в\в)
Слайд 80Неотложная терапия отека легких
(низкое АД)
Дофамин в\в кап. с начальной скоростью
При АД ниже 80 мм , добавляют введение норадреналина (0,5 мкг/мин и выше). АД не следует поднимать выше 90-95 мм .
Если застойные явления остаются выражен-ными, присоединяют в\в инфузию нитрогли-церина
Слайд 81Кардиогенный шок
патогенетическая классификация
Рефлекторный (болевой) коллапс
Аритмический коллапс
Истинный кардиогенный шок
Слайд 83Рефлекторный коллапс
Развивается на фоне ангинозного статуса. Ведущую патогенетическую роль
Слайд 84Аритмический коллапс
Ведущую патогенетическую роль играет падение гемодинамики, обусловленное возникновением
Слайд 85Истинный кардиогенный шок
Ведущую патогенетическую роль играет падение сократительной способности
Слайд 86Клинические признаки кардиогенного шока
Бледная, иногда с мраморным рисунком, холодная влажная
Заторможенность, адинамия
Низкое артериальное давление (систолическое – ниже 90 мм рт. ст.)
Олигурия (диурез менее 20 – 30 мл/час).
Слайд 87Рефлекторный коллапс
Адекватная нейролептаналгезия.
Можно ввести 1 мл мезатона в\в или п\к
Оксигенотерапия
В\в струйное введение 10-15 тыс. ЕД гепарина с последующей инфузией 1000 ЕД в час под контролем АЧТВ
Слайд 88Аритмкий коллапсичес
Экстренное купирование нарушений ритма
Адекватная нейролептаналгезия
Оксигенотерапия
В\в струйное введение 10-15
Слайд 89Истинный кардиогенный шок
Нейролептаналгезия
Оксигенотерапия
В\в струйное введение 10-15 тыс. ЕД
Инфузионная терапия (с большой осторожностью, часто не показана и может легко вызвать отек легких
Слайд 90Инфузионная терапия
(основные принципы)
Проводится под контролем центрального венозного давления (ЦВД) и давления
Показана при исходном ЦВД ниже 5 см вод.ст. или ДЗЛА ниже 15 мм рт.ст.
Противопоказана при исходном ЦВД более 20 см вод.ст. или ДЗЛА выше 18 мм рт. ст. (или при выраженном застое в легких)
В остальных случаях проводится с осторожностью под контролем этих показателей.
Слайд 91Медикаментозная терапия
Если систолическое АД не превышает 60 мм вводят дофамин 10
При повышении давления до 70-90 мм. - дофамин 2-4 мкг/кг/мин, норадреналин отменяют, добавляют добутамин 5-20 мкг/кг/мин.
Систолическое АД не должно повышаться более 90-100 мм.
Слайд 92При отсутствии эффекта - внутриаортальная баллонная контрпульсация. В нисходящий отдел аорты
Истинный кардиогенный шок - прямое показание к проведению экстренной коронарографии и баллонной коронарной ангиопластики.
Слайд 93Аневризма ЛЖ
Аневризматическое «выпячивание» участка миокарда ЛЖ в систолу
Слайд 94Аневризма Л Ж
(клинические признаки)
Нарастание симптомов левожелудочковой недостаточности: тахикардия, цианоз, одышка, застойные
При развитии аневризмы передней стенки левого желудочка - патологическая пульсацию в области III-IV межреберий слева от грудины
Слайд 95Аневризма Л Ж
(дополнительные методы исследования)
ЭКГ - отсутствие или резкое замедление обратной
Рентгенологически и эхокардиографически - «парадоксальная пульсация» миокарда в зоне развития аневризмы сердца (дискинезия)
Слайд 96Разрыв свободной стенки ЛЖ
Развивается у 1 - 3% госпитализированных
Проявляется сердечно-сосудистым
Фатальный исход наступает в течение нес-кольких минут, реанимация не эффективна
Слайд 97Дефект межжелудочковой перегородки
Развивается в остром периоде у 1 - 2% всех
Смертность составляет 54% в первую неделю и 92% в первый год.
Слайд 98Признаки ДМЖП
Появление громкого систолического шума над сердцем. Однако шум может быть
Нарастание сердечной недостаточности
Эхокардиография
Повышение концентрации кислорода в правом желудочке
Слайд 99Папиллярный синдром
(митральная регургитация)
Появляется при поражении папиллярных мышц МК
Регургитация чаще мягкая
Значительная острая регургитация встреча-ется в 4% случаев, является катастрофичес-
ким осложнением, требует хирургического лечения. Смертность - до 24%.
Слайд 100Перикардит
(pericarditis epistenocardica)
Обычно сопутствует трансмуральному ИМ
Основной признак - шум
Может возникать боль в грудной клетке, связанная с дыханием, ослабевающая в положении сидя.
Слайд 101Постинфарктный синдром (Дресслера)
Связывают с аутоиммунными
Проявляется возникновением асептического воспаления серозных оболочек (плеврит, перикардит, артрит) или легочной ткани (пневмония)
Изредка приобретает хроническое возвратное течение и длится месяцы и годы
Слайд 102ВОПРОС № 3
УКАЖИТЕ НОМЕР ВОПРОСА И НОМЕР ОДНОГО ПРАВИЛЬНОГО ОТВЕТА
Причиной формирования
Бронхообструкция
Острый застой крови в большом круге кровообращения
Острый застой крови в малом круге кровообращения
Тромбоэмболия легочной артерии