- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Острый деструктивный панкреатит. Клинический случай презентация
Содержание
- 1. Острый деструктивный панкреатит. Клинический случай
- 2. Острый панкреатит — асептическое воспаление демаркационного типа,
- 3. Этиология. Выделяют следующие этиологические формы острого
- 4. Патогенез. Ведущая роль в патогенезе токсемии
- 5. Вторичные факторы агрессии. Ферменты поджелудочной железы
- 8. Клинико-морфологическая классификация. I. Острый легкий панкреатит.
- 9. МЕСТНЫЕ ОСЛОЖНЕНИЯ В доинфекционную фазу: 1. Парапанкреатический
- 10. Структура нозологических форм и летальности при
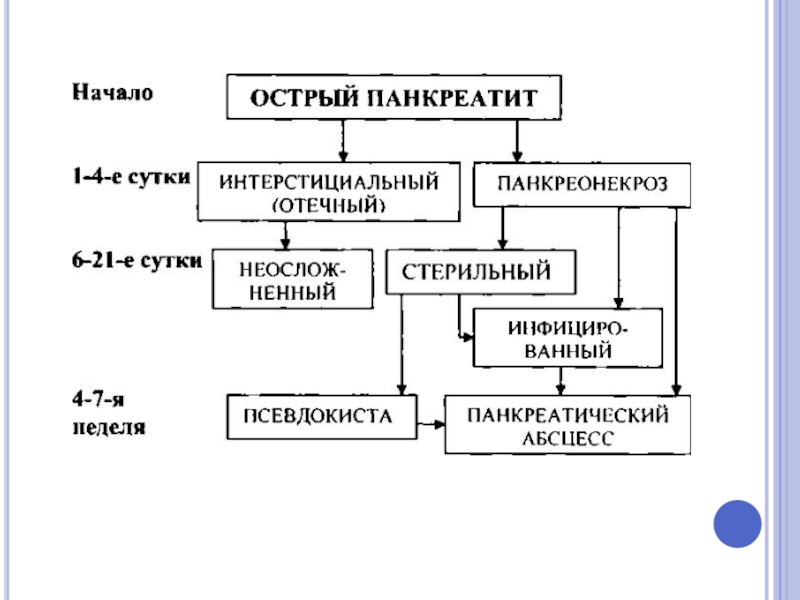
- 12. Фазы острого панкреатита. Отечный (интерстициальный)
- 13. I фаза – ранняя, в свою очередь
- 14. II фаза – поздняя, фаза секвестрации (начинается,
- 15. Классификация острого панкреатита Российского общества хирургов –
- 16. Острый панкреатит лёгкой степени. Панкреонекроз при данной форме
- 17. Оказание помощи на догоспитальном этапе. Все
- 18. Основные задачи экспресс диагностики и оказания неотложной
- 19. Жалобы и анамнез. выраженная боль в
- 20. Для установления диагноза острого панкреатита (после
- 21. Для оценки тяжести ОП и прогноза развития
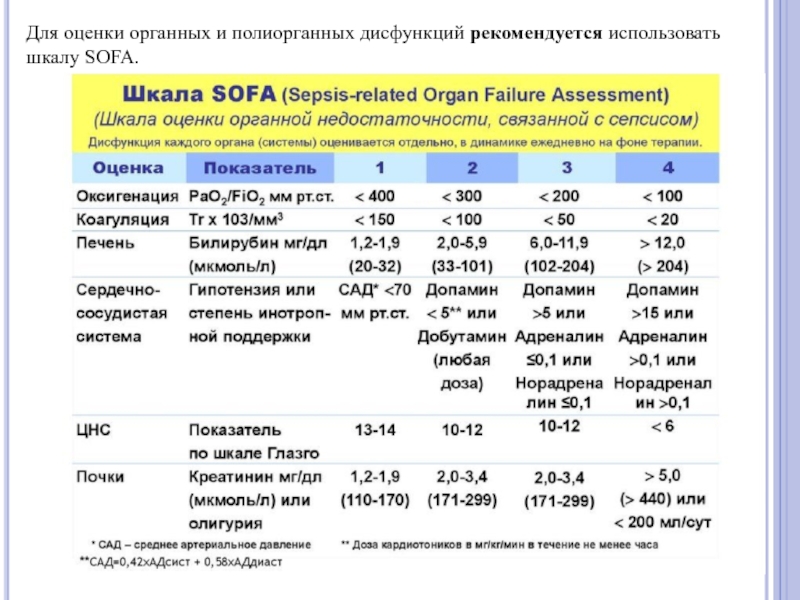
- 22. Для оценки органных и полиорганных дисфункций рекомендуется использовать шкалу SOFA.
- 27. Лабораторные методы исследования. ОАК, ОАМ, биохимический анализ
- 28. Инструментальные методы исследования. Обзорная рентгенография органов брюшной
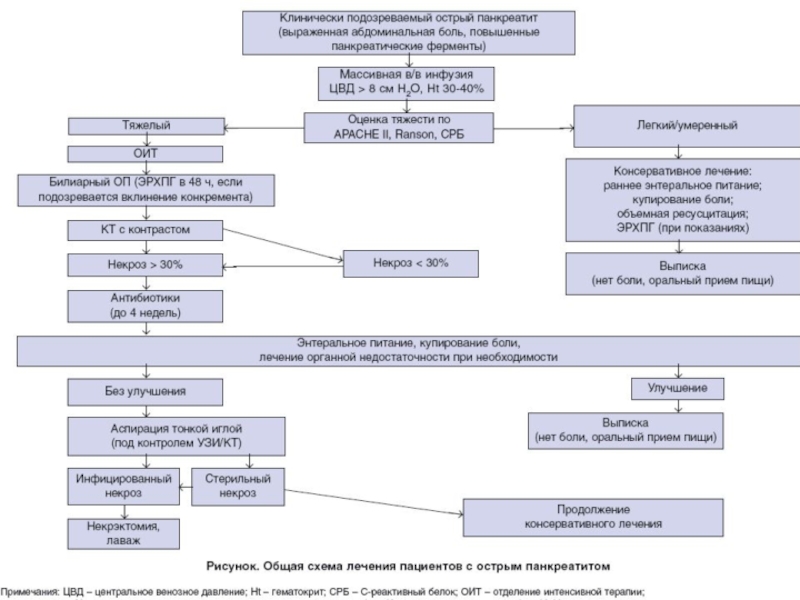
- 29. Этапы лечебно-диагностического алгоритма: Определение распространенности деструктивного
- 30. Принципы лечебной тактики при панкреонекрозе: подавление
- 31. Многокомпонентная интенсивная терапия Голод, дренирование желудка, катетеризация
- 32. Антиферментная терапия (оптимальный срок – первые 5
- 33. Виды хирургических вмешательств Минимальноинвазивные: - лапароскопические -
- 34. Виды хирургических вмешательств Малоинвазивные вмешательства
- 35. АБСОЛЮТНЫЕ ПОКАЗАНИЯ К ОПЕРАЦИИ ПРИ ПАНКРЕОНЕКРОЗЕ Инфицированный
- 36. Показания к лапаротомному вмешательству: Распространенные
- 37. Показания к видеолапароскопическим операциям: уточнение факта панкреонекроза
- 38. Показания к проведению транскутанных лечебно-диагностических вмешательств:
- 39. Хирургическая тактика Многоцелевая интенсивная терапия
- 40. Хирургическая тактика при стерильных формах панкреонекроза (Филимонов М.И. и соавт. 2004)
- 41. Хирургическая тактика при инфицированных формах панкреонекроза (Филимонов М.И. и соавт. 2004)
- 43. Клинический случай. Пациент Ш.А.И. 71 год
- 44. Анамнез заболевания. Считает себя заболевшим
- 45. Анамнез жизни. Рос и развивался нормально, социально
- 46. Первичный осмотр врача-хирурга в отделении экстренной хирургической
- 47. Назначено: ОАК, БХ, коагулограмма, ОАМ, УЗИ ЖВС,
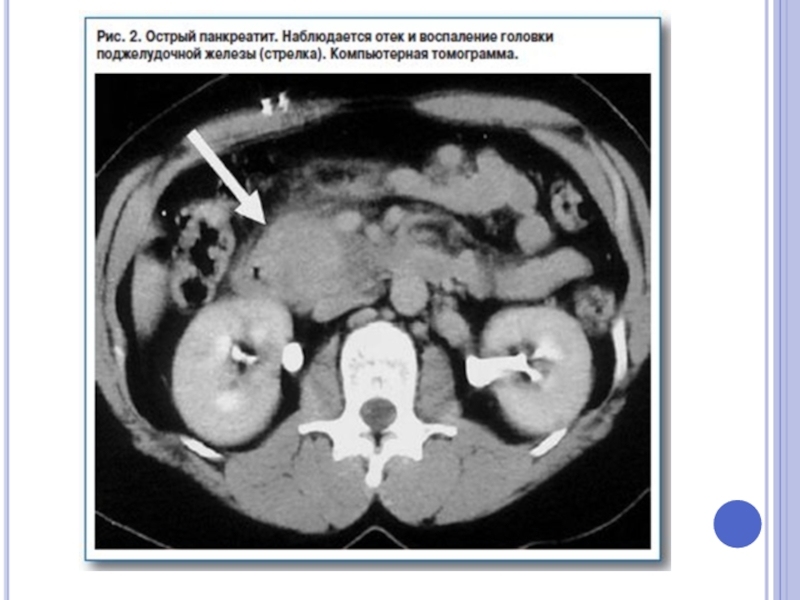
- 49. Острый панкреатит, деструктивная форма. Увеличение размеров ПЖ,
- 50. УЗ-картина инфицированного панкреонекроза. Забрюшинная флегмона слева -
- 51. УЗ-картина панкреонекроза. Острое жидкостное образование сальниковой сумки
- 53. 16.10.2017 Рентгенография брюшной полости: Свободного газа в
- 54. Состояние пациента в динамике (16:00-19:00):
- 55. Осмотр лечащего врача-хирурга (17.10.2017 г. 8:30).
- 56. Калий 5.00 ммоль/л (3.5-5.1) Натрий 137.00 ммоль/л
- 57. КТ брюшной полости и забрюшинного пространства. Заключение:
- 59. КТ - перенесенный острый панкреатит, с формированием
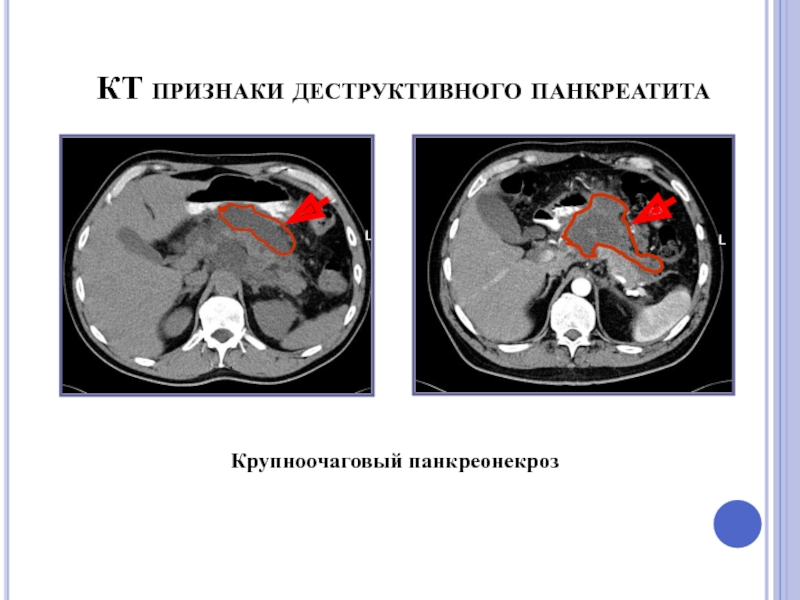
- 60. КТ признаки деструктивного панкреатита Крупноочаговый панкреонекроз
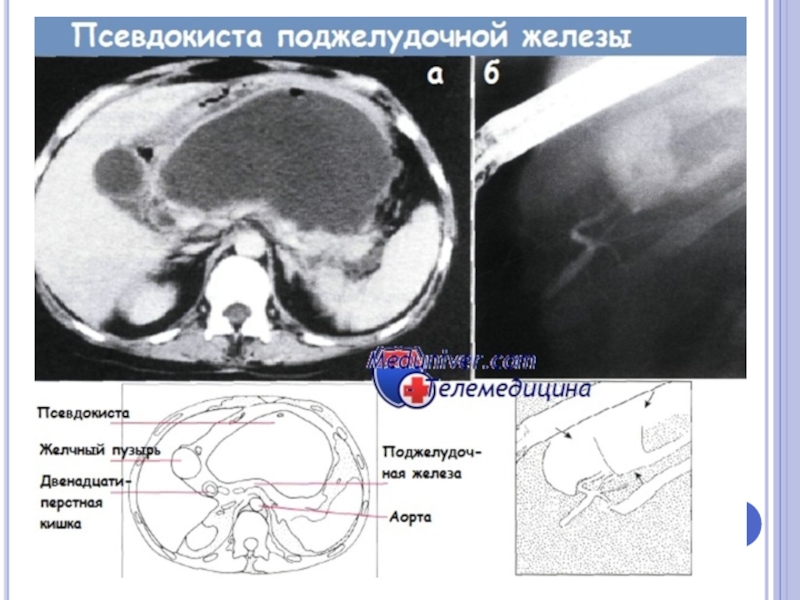
- 61. Постнекротическая киста поджелудочной железы. На КТ кпереди
- 62. КТ брюшной полости и забрюшинного пространства:
- 63. Осмотр дежурного врача-реаниматолога (17.10.2017 г. 6:00).
- 64. Название: ЭРХПГ, ЭПСТ, ревизия холедоха. Дата
- 65. Осмотр врача-реаниматолога (18.10.2017 г.). Состояние пациента
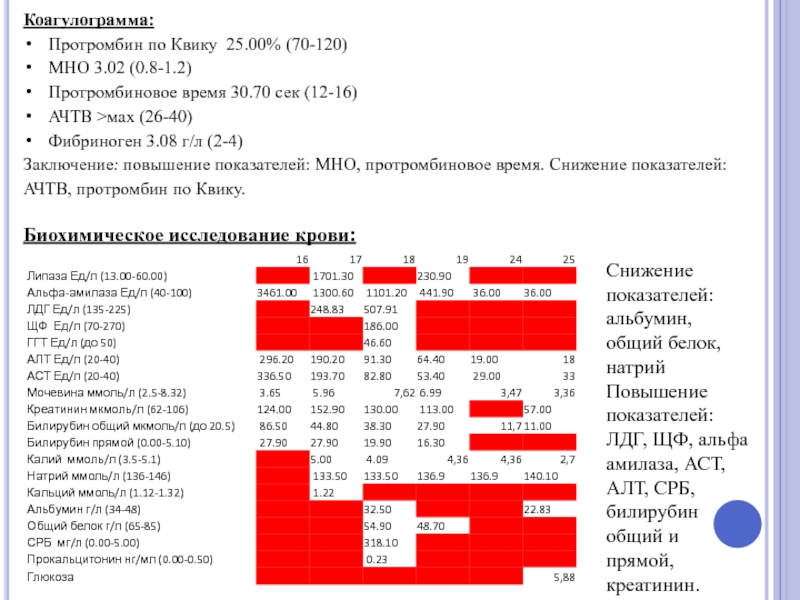
- 66. Коагулограмма: Протромбин по Квику 25.00% (70-120) МНО
- 67. Осмотр врача-реаниматолога (19.10.2017 г.). Состояние пациента
- 68. Биохимическое исследование крови: Снижение показателей: общий белок,
- 69. Осмотр лечащего врача-хирурга (20.10.2017 г. 8:30-16:00). Жалобы:
- 70. Биохимическое исследование крови: Снижение показателей: общий белок,
- 71. 25.10.17 Рентген грудной клетки: Легочные поля без
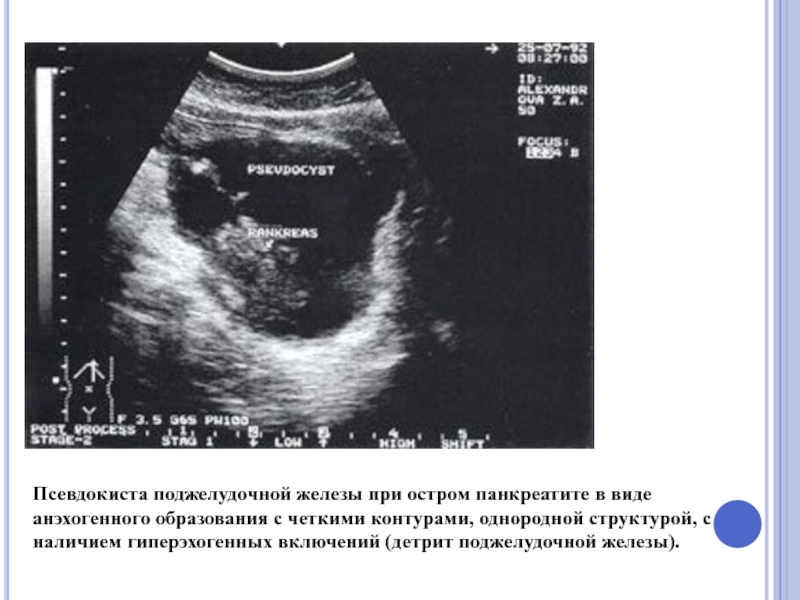
- 72. Псевдокиста поджелудочной железы при остром панкреатите в
- 73. Левосторонний панкреатогенный паранефрит, визуализирующийся в виде жидкостного образования, окружающего почку со всех сторон. Поперечный срез.
- 74. Название: Чрезкожная пункция. Частичная эвакуация содержимого.
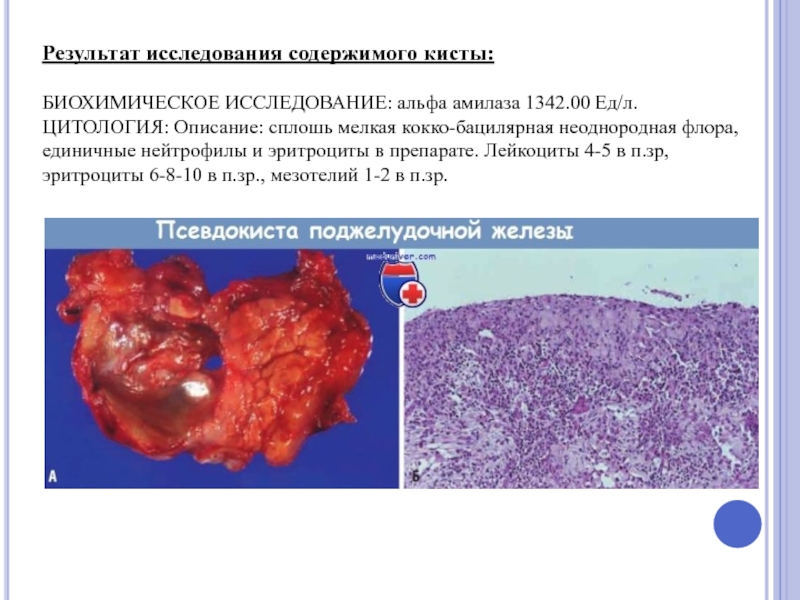
- 75. Результат исследования содержимого кисты: БИОХИМИЧЕСКОЕ
- 76. КТ брюшной полости и забрюшинного пространства:
- 78. Название: Чрезкожное дренирование скопления. Дата проведения:
- 79. Осмотр лечащего врача-хирурга (1-3.11.17). Жалобы: активно не
Слайд 1Острый деструктивный панкреатит. Клинический случай.
Выполнила студентка 6 курса 9 группы Лечебного
Виноградова Раиса Сергеевна.
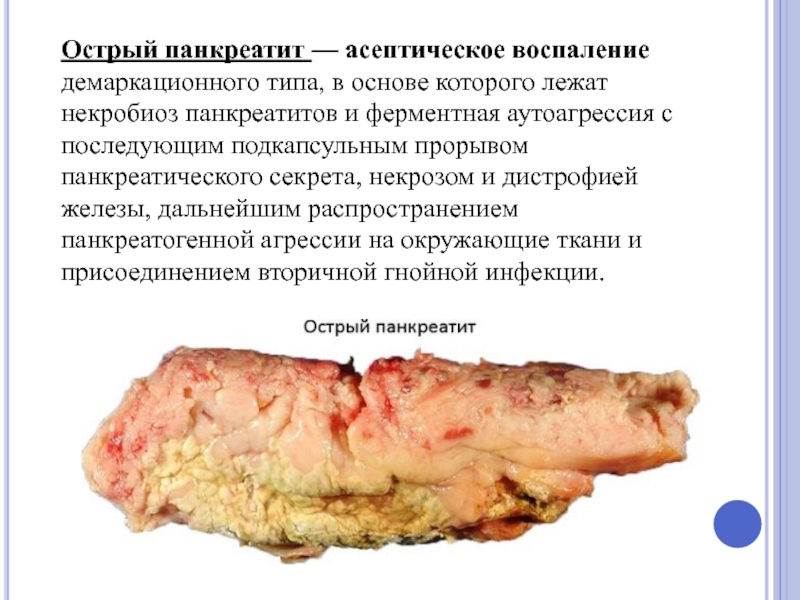
Слайд 2Острый панкреатит — асептическое воспаление
демаркационного типа, в основе которого лежат
некробиоз панкреатитов
последующим подкапсульным прорывом
панкреатического секрета, некрозом и дистрофией
железы, дальнейшим распространением
панкреатогенной агрессии на окружающие ткани и
присоединением вторичной гнойной инфекции.
Слайд 3Этиология.
Выделяют следующие этиологические формы острого панкреатита:
Острый алкогольно-алиментарный панкреатит – 55% .
2. Острый билиарный панкреатит (возникает из-за желчного рефлюкса в панкреатические протоки при билиарной гипертензии, которая возникает, как правило, вследствие холелитиаза, иногда – от других причин: дивертикул, папиллит, описторхоз и т.д.) – 35%.
3. Острый травматический панкреатит (вследствие травмы поджелудочной железы, в том числе операционной или после ЭРХПГ) 2 – 4 %.
4. Другие этиологические формы причины: аутоиммунные процессы, сосудистая недостаточность, васкулиты, лекарственные препараты (гипотиазид, стероидные и нестероидные гормоны, меркаптопурин), инфекционные заболевания (вирусный паротит, гепатит, цитомегаловирус), аллергические факторы (лаки, краски, запахи строительных материалов, анафилактический шок), дисгормональные процессы при беременности и менопаузе, заболевания близлежащих органов (гастродуоденит, пенетрирующая язва, опухоли гепатопанкреатодуоденальной области) – 6 – 8%.
Слайд 4Патогенез.
Ведущая роль в патогенезе токсемии при остром панкреатите принадлежит ферментам поджелудочной
Первичные факторы агрессии:
а) ферменты поджелудочной железы: трипсин, химотрипсин, – вызывают протеолиз белков тканей;
б) фосфолипаза А2 разрушает мембраны клеток;
в) липаза гидролизует внутриклеточные триглицериды до жирных кислот и, соединяясь с кальцием, приводит к липолитическому некрозу в поджелудочной железе, забрюшинной клетчатке и брыжейке тонкой и толстой кишки;
г) эластаза разрушает стенку сосудов и межтканевые соединительнотканные структуры, что приводит к некрозу.
Слайд 5Вторичные факторы агрессии.
Ферменты поджелудочной железы активируют калликреин – кининовую системы
Третичные факторы.
Макрофаги, мононуклеарные клетки, нейтрофилы на фоне нарушений микроциркуляции, СВР, гипоксии продуцируют цитокины ( интерлейкин 1,6 и 8, фактор некроза опухоли, фактор активации тромбоцитов, простагландинов, тромбоксана, лейкотриенов, оксида азота, угнетению иммунного статуса.
Факторы агрессии четвертого порядка.
Цитокины, ферменты, метаболиты различной природы, образующиеся в поджелудочной железе, жировой клетчатке, стенке кишечника, брюшной полости увеличивают проницаемость стенки кишки, происходит транслокация кишечной флоры, способствуют поступлению токсинов в портальный и системный кровоток и лимфатическое русло с поражением органов мишеней: печени, легких, почек, сердца, мозга, кишечника, слизистых желудка и кишечника.
Слайд 8Клинико-морфологическая классификация.
I. Острый легкий панкреатит. 1. Отечная форма. 2. Отечная форма
II. Острый тяжелый панкреатит. 1. Панкреонекроз неинфицированный (жировой, протеолитический, геморрагический, смешанный): - мелкоочаговый - среднеочаговый - крупноочаговый - тотальный 2. Панкреонекроз инфицированный - мелкоочаговый - среднеочаговый - крупноочаговый - тотальный
III. Острый тяжелый панкреатит, осложненный: 1. Парапанкреатическим инфильтратом 2. Некротическим пара панкреатитом (местным, распространенным) - неинфицированным - инфицированным 3. Острой панкреатической кистой - неинфицированной - инфицированной 4. Перитонитом (местным, разлитым, диффузным) - ферментативным - гнойным
5. Гнойными абсцессами различной локализации 6. Сепсисом 7. Дигестивными и панкреатическими свищами 8. Кровотечением (желудочно-кишечным, внутрибрюшным) 9. Функциональной недостаточностью органов и систем: - сердечно-сосудистой - дыхательной - почечной - печеночной - полиорганной
Слайд 9МЕСТНЫЕ ОСЛОЖНЕНИЯ
В доинфекционную фазу:
1. Парапанкреатический инфильтрат (оментобурсит, объемные жидкостные образования забрюшинной
2. Некротическая (асептическая) флегмона забрюшинной клетчатки (парапанкреальной, паракольной, паранефральной, тазовой и т.д.)
3. Перитонит: ферментативный (абактериальный).
4. Псевдокиста (стерильная).
5. Аррозивные кровотечения (внутрибрюшные и в желудочно-кишечный тракт).
В фазу инфицирования:
1. Септическая флегмона забрюшинной клетчатки: парапанкреальной, паракольной, паранефральной, тазовой.
2. Панкреатогенный абсцесс (забрюшинных клетчаточных пространств или брюшной полости)
3. Перитонит фибринозно-гнойный (местный, распространенный).
4. Псевдокиста инфицированная.
5. Внутренние и наружные панкреатические, желудочные и кишечные свищи.
6. Аррозивные кровотечения (внутрибрюшные и в желудочно-кишечный тракт)
СИСТЕМНЫЕ ОСЛОЖНЕНИЯ
1. Панкреатогенный шок при стерильном панкреонекрозе и его внутрибрюшных осложнениях.
2. Септический (инфекционно-токсический) шок при инфицированном панкреонекрозе и его внутрибрюшных осложнениях.
3. Полиорганная недостаточность как при стерильном, так и инфицированном панкреонекрозе и их осложнениях.
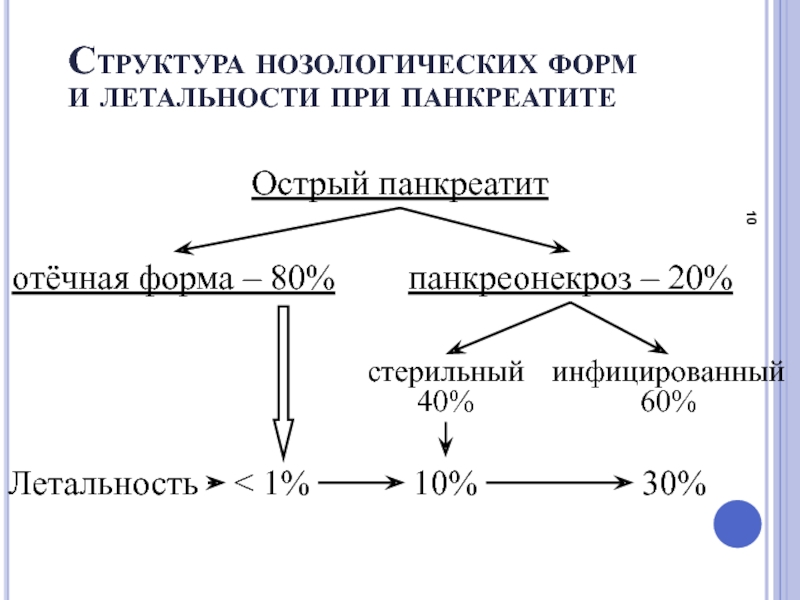
Слайд 10Структура нозологических форм
и летальности при панкреатите
Острый панкреатит
отёчная форма – 80%
панкреонекроз
Летальность
< 1%
10%
30%
стерильный
40%
инфицированный
60%
Слайд 12Фазы острого панкреатита.
Отечный (интерстициальный) панкреатит по частоте занимает 80-85% в
Некротический панкреатит (панкреонекроз) встречается у 15-20% больных, клинически всегда проявляется средней или тяжёлой степенью заболевания, имеет фазовое течение заболевания с двумя пиками летальности – ранней и поздней.
После ранней фазы, которая обычно продолжается в течение первых двух недель,
следует вторая или поздняя фаза, которая может затягиваться на период от недель до месяцев.
Целесообразно рассматривать эти две фазы раздельно, так как каждой фазе соответствует определённая клиническая форма, и, следовательно, определённый лечебно-диагностический алгоритм.
Слайд 13I фаза – ранняя, в свою очередь подразделяется на два периода:
IА
NB! Максимальный срок формирования некроза в поджелудочной железе обычно составляет трое суток, после этого срока он в дальнейшем не прогрессирует.
В брюшной полости происходит накопление ферментативного выпота (ферментативные перитонит и парапанкреатит), который является одним из источников эндотоксикоза.
- IВ фаза, как правило, вторая неделя заболевания. Характеризуется реакцией организма на сформировавшиеся очаги некроза (как в поджелудочной железе, так и в парапанкреальной клетчатке). Клинически превалируют явления резорбтивной лихорадки, формируется перипанкреатический инфильтрат.
Слайд 14II фаза – поздняя, фаза секвестрации (начинается, как правило, с 3-ей
асептическая секвестрация – стерильный панкреонекроз характеризуется образованием изолированного скопления жидкости в области ПЖ и постнекротических псевдокист поджелудочной железы;
септическая секвестрация возникает при инфицировании некроза паренхимы ПЖ и парапанкреальной клетчатки с дальнейшим развитием гнойных осложнений.
отграниченный (абсцесс)
неотграниченный (гнойно-некротический парапанкреатит).
При прогрессировании гнойных осложнений инфицированный панкреонекроз может иметь собственные осложнения (гнойно-некротические затёки, абсцессы забрюшинного пространства и брюшной полости, гнойный перитонит, аррозионные и желудочно-кишечные кровотечения, дигестивные свищи, сепсис и т.д.) с развитием эндотоксикоза инфекционного генеза, органной (полиорганной) недостаточности.
Слайд 15Классификация острого панкреатита
Российского общества хирургов – 2014г.
Разработана с учётом классификации Атланта–92
Слайд 16Острый панкреатит лёгкой степени. Панкреонекроз при данной форме острого панкреатита не образуется
Острый панкреатит средней степени. Характеризуется наличием либо одного из местных проявлений заболевания: перипанкреатический инфильтрат, псевдокиста, отграниченный инфицированный панкреонекроз (абсцесс), – или/и развитием общих проявлений в виде транзиторной органной недостаточности (не более 48 часов).
Острый панкреатит тяжёлой степени. Характеризуется наличием либо неотграниченного инфицированного панкреонекроза (гнойно-некротического парапанкреатита), или/и развитием персистирующей органной недостаточности (более 48 часов).
Диагноз острого панкреатита лёгкой, средней или тяжёлой степени устанавливается по факту законченного случая заболевания.
Слайд 17Оказание помощи на догоспитальном этапе.
Все пациенты, больные/ c подозрением на
NB! Направление таких больных в иные стационары может быть оправдано лишь констатацией врачом СМП нетранспортабельности пациента.
Тогда информацию о пациенте следует передать в ближайший хирургический стационар/специализированный центр по оказанию неотложной хирургической помощи, с целью определить объем необходимой интенсивной терапии для стабилизации состояния больного.
При отсутствии эффекта пациента следует лечить на месте или оперировать силами выездной хирургической бригады.
О случаях отказа от госпитализации и самовольного ухода из приемного отделения следует информировать поликлинику по месту жительства пациента с назначением активного вызова хирурга на дом.
Слайд 18Основные задачи экспресс диагностики и оказания неотложной помощи в хирургическом стационаре:
Осмотр дежурного хирурга или заведующего хирургическим отделением.
Лабораторная диагностика: количество лейкоцитов, эритроцитов, гемоглобина и определение гематокрита в периферической крови (общий анализ крови), биохимический анализ крови (билирубин, амилаза, мочевина, креатинин), АСТ и АЛТ, желательно прокальцитонин, КЩС, и электролиты крови, анализ мочи (диастаза, физико- химические свойства, микроскопия осадка).
Специальные исследования: всем больным — исследование ЧСС (пульса) АД, температуры тела.
По показаниям: пальцевое исследование прямой кишки, вагинальное исследование (осмотр гинекологом) женщин.
Слайд 19Жалобы и анамнез.
выраженная боль в эпигастрии с иррадиацией в спину или
многократная рвота
напряжение мышц в верхней половине живота
NB! Чаще предшествует обильный прием пищи или алкоголя, наличие желчнокаменной болезни.
Типичный болевой синдром возникает при остром панкреатите всегда. Он интенсивный, стойкий, не купируется спазмолитиками и анальгетиками.
Начало острого панкреатита должно определяться по времени появления абдоминального болевого синдрома, а не по времени поступления больного в стационар.
Клинические проявления острого панкреатита зависят от морфологической формы, фазы заболевания, тяжести синдрома системного воспалительного ответа и развития органной (полиорганной) недостаточности. Каждой фазе заболевания соответствует определённая клинико-морфологическая форма ОП, поэтому целесообразно рассматривать диагностику ОП в соответствующих фазах заболевания
Слайд 20
Для установления диагноза острого панкреатита (после исключения другой хирургической патологии) рекомендуется
а) типичная клиническая картина (интенсивные некупируемые спазмолитиками боли опоясывающего характера, неукротимая рвота, вздутие живота; употребление алкоголя, острой пищи или наличие ЖКБ в анамнезе и др.);
б) характерные признаки по данным УЗИ: увеличение размеров, снижение эхогенности, нечёткость контуров поджелудочной железы; наличие свободной жидкости в брюшной полости;
в) гиперферментемия (гиперамилаземия или гиперлипаземия), превышающая верхнюю границу нормы в три раза и более.
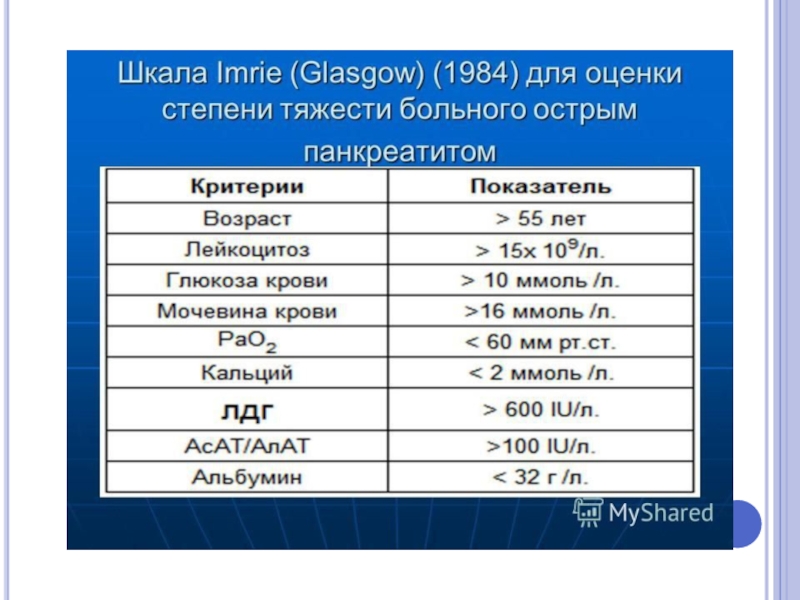
Слайд 21Для оценки тяжести ОП и прогноза развития заболевания рекомендуется применение шкалы
перитонеальный синдром;
олигурия (менее 250 мл за последние 12 часов);
кожные симптомы (гиперемия лица, «мраморность», цианоз);
систолическое артериальное давление менее 100 мм.рт.ст;
энцефалопатия;
уровень гемоглобина более 160 г/л;
количество лейкоцитов более 14 х109/л;
уровень глюкозы крови более 10 ммоль/л;
уровень мочевины более 12 ммоль/л;
метаболические нарушения по данным ЭКГ;
вишнёвый или коричнево-чёрный цвет ферментативного экссудата, полученного при лапароскопии (лапароцентезе);
выявление при лапароскопии распространённого ферментативного парапанкреатита, выходящего за границы сальниковой сумки и распространяющийся по фланкам;
наличие распространённых стеатонекрозов, выявленных при лапароскопии;
отсутствие эффекта от базисной терапии.
Если у конкретного пациента имеется минимум 5 признаков из числа перечисленных, то с 95% вероятностью у него имеется тяжёлая форма ОП.
Если имеется 2-4 признака – ОП средней степени.
Если нет ни одного признака или имеется максимум один из них – лёгкая форма ОП.
Слайд 27Лабораторные методы исследования.
ОАК, ОАМ, биохимический анализ крови (амилаза, билирубин, мочевина и
Коагулограмма
С - реактивный белок (в количественных единицах)
Газовый состав крови
Иммунограмма (включая определение ИЛ 1, 2, 6, 8, 10, ТНФ -а )
Прокальцитонин
Слайд 28Инструментальные методы исследования.
Обзорная рентгенография органов брюшной полости
Рентгенография органов грудной полости
УЗИ органов
РКТ, МРТ органов брюшной полости
ЭФГДС
Тонкоигольная аспирационная биопсия с бактериологическим исследованием аспирата
Лапароскопия, плевральная пункция - по показаниям
ЭРПХ + ЭПСТ (только при билиарных панкреатитах)
Слайд 29Этапы лечебно-диагностического алгоритма:
Определение распространенности деструктивного процесса в железе
Наличие или отсутствие перитонита
Степень
Степень синдрома полиорганной недостаточности
Наличие инфицирования
Слайд 30Принципы лечебной тактики при панкреонекрозе:
подавление функции поджелудочной железы (препараты соматостатина)
ингибирование биологически
антибактериальная терапия (карбепенемы: меронем, цефалоспорины III – IV поколения, фторхинолоны, метронидазол)
адекватное обезболивание (пролонгированная перидуральная анестезия)
нутритивная поддержка
противоязвенная терапия
антикоагулянтная терапия (низкомолекулярные антикоагулянты)
лечебно-диагностическая видеолапароскопия
лечебно-диагностические пункционные вмешательства под УЗИ, РКТ контролем
хирургическое лечение инфицированного панкреонекроза
Слайд 31Многокомпонентная интенсивная терапия
Голод, дренирование желудка, катетеризация центральной вены и мочевого пузыря
Инфузионно-трансфузионная
Обезболивание:
- эпидуральная блокада на уровне Th7-9 (метод выбора: постоянная
инфузия 0,2% раствора ропивакаина со скоростью 6-12 мл/час)
- нестероидные противовоспалительные средства (кетопрофен 100мг
3 раза в сутки)
Антисекреторная терапия (оптимальный срок –первые трое суток заболевания):
- препараты выбора – сандостатин (октреотид) 100 мкг 3 раза сутки подкожно и омепразол по 40 мг 2 раза в сутки в/в
- препараты резерва 5 – фторурацил (5%-5 мл в/в) и квамател по 40 мг 2 раза в сутки в/в
Слайд 32Антиферментная терапия (оптимальный срок – первые 5 суток заболевания):
-
- гордокс не менее 500 000 ед/сут
Профилактика гнойных осложнений:
- пефлоксацин по 400 мг 2 раза в сутки в/в + метронидазол по 500 мг
3 раза в сутки в/в
- при признаках вторичного инфицирования: цефоперазон/сульбактам,
цефепим, имипенем, меропенем
Детоксикация:
- экстракорпоральные методы детоксикации
- эвакуация перитонеального, а особенно ретроперитонеального экссудата и проточно-промывное дренирование брюшной полости и забрюшинной клетчатки двухпросветными дренажами
Многокомпонентная интенсивная терапия
Слайд 33Виды хирургических вмешательств
Минимальноинвазивные:
- лапароскопические
- операции под УЗИ, РКТ наведением
Открытые
- лапаротомия
- люмботомия
-
- двухподреберная лапаротомия
Слайд 34Виды хирургических вмешательств
Малоинвазивные вмешательства
Видеолапароскопия - 49 (24,7%)
Операции под лучевым наведением - 69 (20,1%)
Сочетание малоинвазивных вмешательств - 23 (6,9%).
Традиционные вмешательства - 27 (7,8%)
Летальность - 9 (34,4%)
Комбинированные вмешательства - 199 (57,9%)
Летальность - 25 (12,4%)
Слайд 35АБСОЛЮТНЫЕ ПОКАЗАНИЯ К ОПЕРАЦИИ ПРИ ПАНКРЕОНЕКРОЗЕ
Инфицированный панкреонекроз
Панкреатогенный абсцесс
Билиарный острый деструктивный панкреатит
Травматический панкреатит при наличии полного или частичного разрыва поджелудочной железы с повреждением панкреатического протока
Слайд 36Показания к лапаротомному
вмешательству:
Распространенные инфицированные формы панкреонекроза (в том числе,
Неэффективность комплексной консервативной терапии стерильного панкреонекроза (стойкая или прогрессирующая полиорганная недостаточность)
Стойкое повышение внутрибрюшного давления свыше 25 мм рт. ст.
Слайд 37Показания к видеолапароскопическим операциям:
уточнение факта панкреонекроза
оценка распространенности и характера панкреатогенного перитонита
выявление
ферментативный перитонит
выполнение лапароскопической холецистостомы
перитонит, наличие свободной жидкости в брюшной полости по данным УЗИ, КТ;
необходимость дифференциальной диагностики с другими заболеваниями органов брюшной полости.
оценка распространенности и характера перитонита
Слайд 38Показания к проведению транскутанных лечебно-диагностических вмешательств:
Признаки синдрома системной воспалительной
Наличие ограниченного скопления жидкости (объемом до 50 мл)
Наличие “эхо-окна” для безопасной пункции
Слайд 39Хирургическая тактика
Многоцелевая интенсивная терапия
(под контролем модуля
сдерживание инфекции в некротических очагах до завершения секвестрации, предоперационная подготовка
Хирургическое лечение:
I ЭТАП –
Лечебно-диагностическая лапароскопия, транскутанное дренирование под УЗ-, рентгеноскопическим контролем в первые 2-е недели заболевания
II ЭТАП –
Лапаротомное вмешательство на 2-3 неделях заболевания
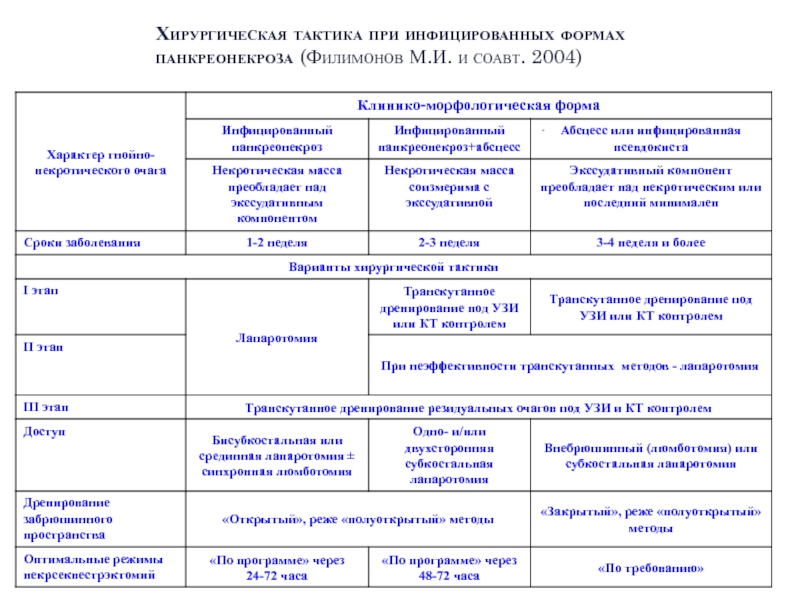
Слайд 41Хирургическая тактика при инфицированных формах панкреонекроза (Филимонов М.И. и соавт. 2004)
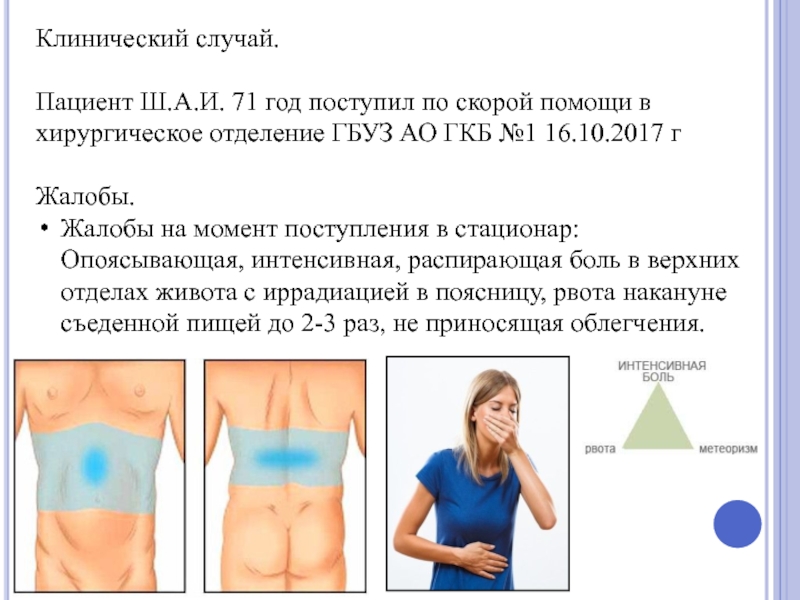
Слайд 43Клинический случай.
Пациент Ш.А.И. 71 год поступил по скорой помощи в хирургическое
Жалобы.
Жалобы на момент поступления в стационар: Опоясывающая, интенсивная, распирающая боль в верхних отделах живота с иррадиацией в поясницу, рвота накануне съеденной пищей до 2-3 раз, не приносящая облегчения.
Слайд 44Анамнез заболевания.
Считает себя заболевшим с вечера (примерно 17.00) 15.10.2017 г.,
В связи с усилением болевого синдрома, появлением многократной рвоты, общей слабости в 00.20 ночи 16.10.2017 г. вызвал врача скорой помощи, после чего был доставлен в ГБУЗ АО ГКБ №1.
Слайд 45Анамнез жизни.
Рос и развивался нормально, социально - бытовые условия удовлетворительные.
Сопутствующие
Перенесённые инфекционные заболевания : туберкулёз, венерические заболевания, вирусные гепатиты В и С отрицает.
Операции и гемотрансфузии : отрицает.
Аллергических реакций на лекарственные препараты не отмечает.
Длительный алкогольный анамнез (вино/водка; стаж более 50 лет; употребляет запойно).
Погрешности в диете (ежедневное употребление жирной пищи: со слов каждый день бутерброд со свининой и т.д.).
Слайд 46Первичный осмотр врача-хирурга в отделении экстренной хирургической помощи (16.10.2017 г. 13:10).
Жалобы:
Ведущий синдром: болевой, преимущественно в верхних отделах живота.
Состояние пациента удовлетворительное. Сознание ясное. Положение свободное. Кожный покров, видимые слизистые чистые, умеренно бледные, влажные.
Тоны сердца ритмичные. Шумы не выслушиваются. Пульс 72 / мин., удовлетворительных качеств, АД 135/80 мм.рт.ст.
Дыхание везикулярное, хрипов нет. ЧД 17 / мин. Дыхательного дискомфорта не испытывает.
Мочеиспускание самостоятельное, безболезненное.
Язык влажный, обложен белам налётом. Живот мягкий (вздутия нет) , симметричный, выражено болезненный в эпигастральной области. Перитонеальные симптомы отрицательные. Шум плеска не выслушивается. Перистальтика обычная. Печёночная тупость сохранена. Притупления в отлогих местах нет. Ректально тонус сфинктера сохранён, патологических образований не определяется. На перчатке следы кала коричневого цвета.
Предварительный диагноз : острый панкреатит
Слайд 47Назначено: ОАК, БХ, коагулограмма, ОАМ, УЗИ ЖВС, печени, поджелудочной железы, рентгенография
Альфа-амилаза 3461.00 Ед/л (40-100)
АЛТ 296.20 Ед/л (20-40)
АСТ 336.50 Ед/л (20-40)
Мочевина 3.65 ммоль/л (2.5-8.32)
Креатинин 124.00 мкмоль/л (62-106)
Билирубин общий 86.50 мкмоль/л (до 20.5)
Билирубин прямой 73.00 (0.00-5.10)
Заключение по УЗИ ЖВС, печени, желчного пузыря:
Печень: правая доля 12.5 (10-12,5 см), левая доля 6.8 (6-8 см), край печени закруглённый, поверхность ровная, ткань печени видна фрагментами из-за метеоризма, уплотнена, зернистая, воротная вена 0.9 (до 1.5 см), ОПП 0.4 (0.3-16 мм).
Желчный пузырь: размеры 7.0*4.2 (6-10*3-5 см), стенки 0.3, уплотнены (до 0.4 см), в просвете 2 фиксированных пристеночных образования повышенной эхогенности без эхо-тени до 0,5 см.
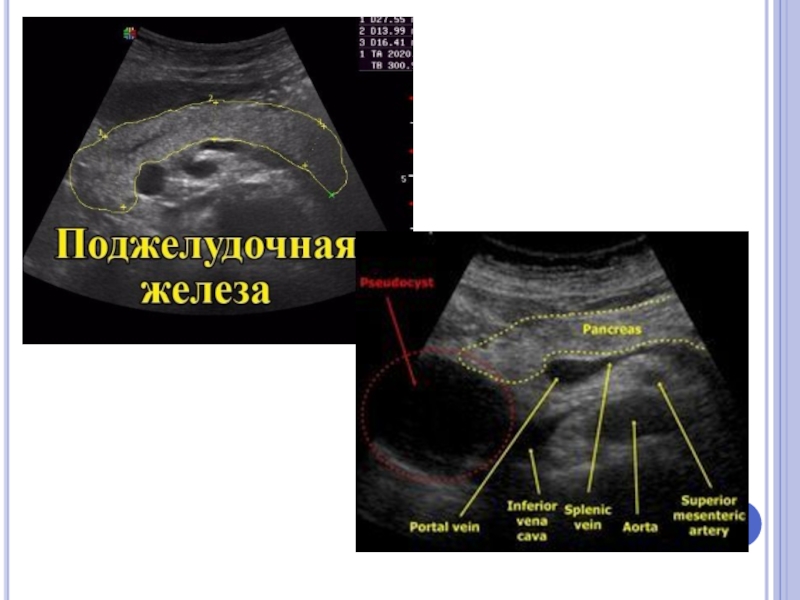
Поджелудочная железа: тело железы:видна в теле толщиной 2.3 см, контур неровный, нечёткий. Жидкости по контуру нет. Эхоструктура уплотнена, неоднородна. Вирсунгов проток не расширен.
Заключение: Повышение показателей: Креатинин, билирубин общий и прямой, АСТ, АЛТ, Альфа амилаза.
Биохимическое исследование крови:
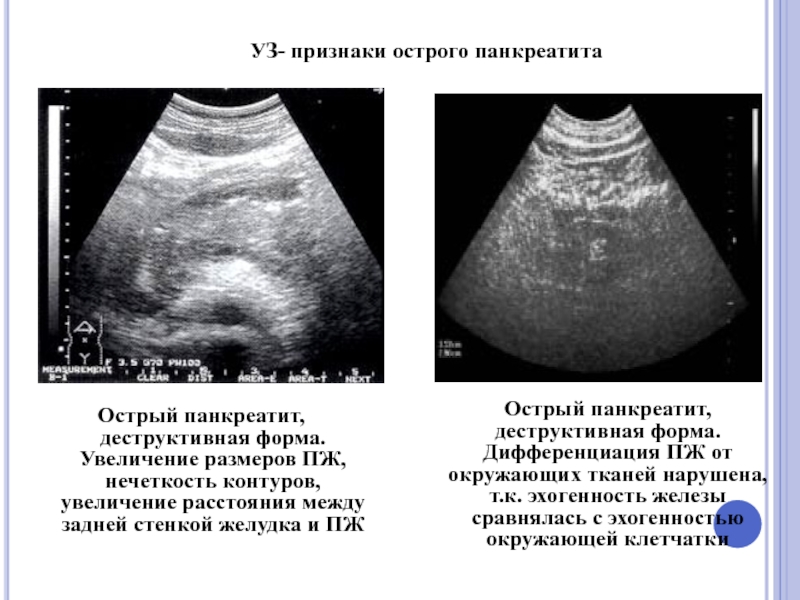
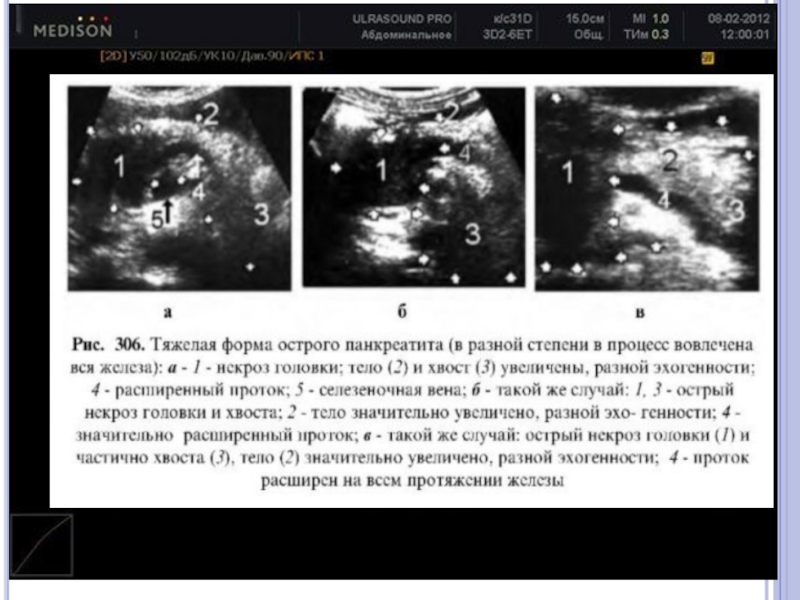
Слайд 49Острый панкреатит, деструктивная форма. Увеличение размеров ПЖ, нечеткость контуров, увеличение расстояния
Острый панкреатит, деструктивная форма. Дифференциация ПЖ от окружающих тканей нарушена, т.к. эхогенность железы сравнялась с эхогенностью окружающей клетчатки
УЗ- признаки острого панкреатита
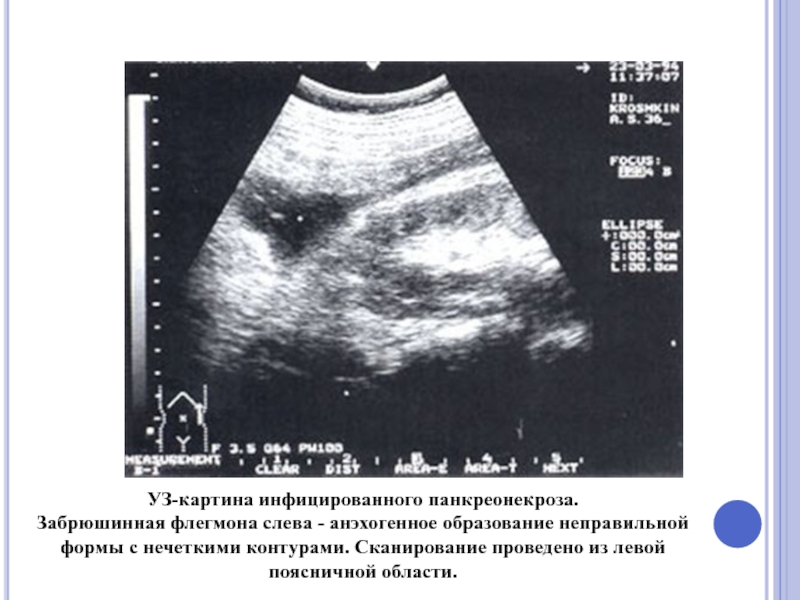
Слайд 50УЗ-картина инфицированного панкреонекроза. Забрюшинная флегмона слева - анэхогенное образование неправильной формы с
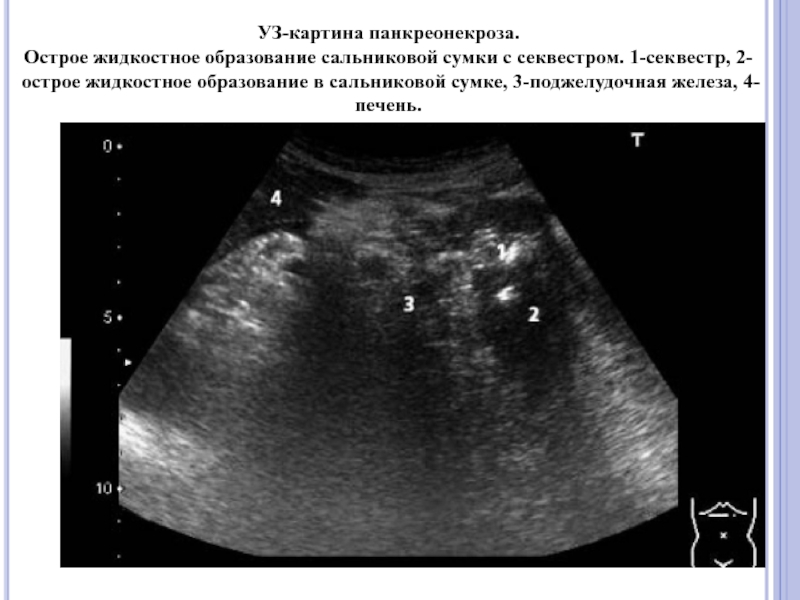
Слайд 51УЗ-картина панкреонекроза. Острое жидкостное образование сальниковой сумки с секвестром. 1-секвестр, 2-острое жидкостное
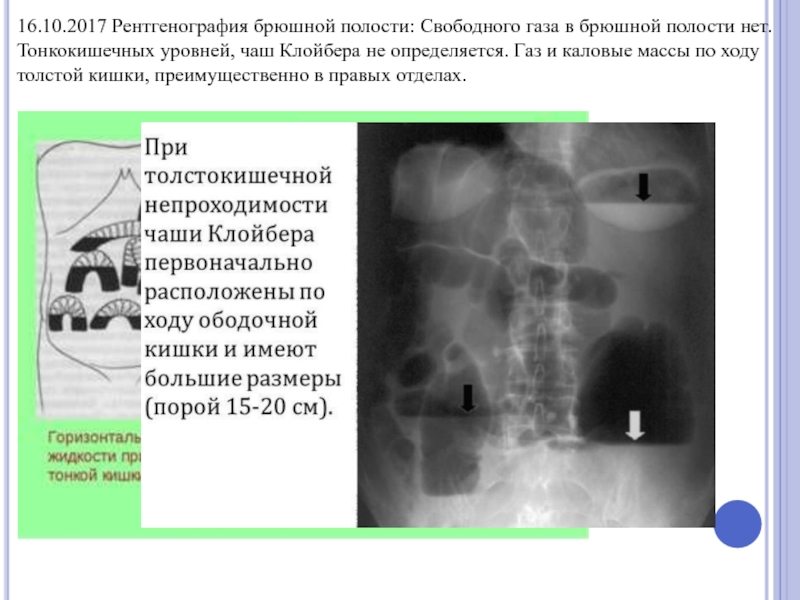
Слайд 5316.10.2017 Рентгенография брюшной полости: Свободного газа в брюшной полости нет. Тонкокишечных
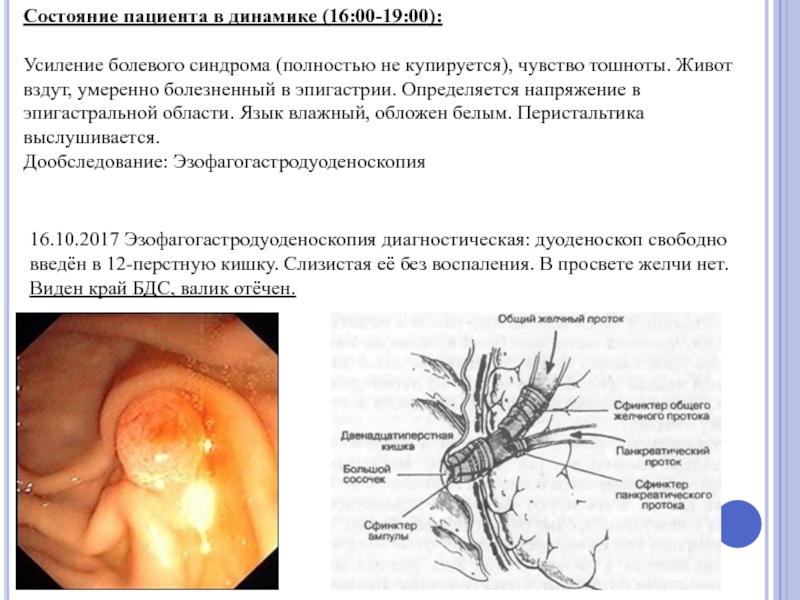
Слайд 54Состояние пациента в динамике (16:00-19:00):
Усиление болевого синдрома (полностью не купируется),
Дообследование: Эзофагогастродуоденоскопия
16.10.2017 Эзофагогастродуоденоскопия диагностическая: дуоденоскоп свободно введён в 12-перстную кишку. Слизистая её без воспаления. В просвете желчи нет. Виден край БДС, валик отёчен.
Слайд 55Осмотр лечащего врача-хирурга (17.10.2017 г. 8:30).
Жалобы: интенсивная боль в верхних отделах
Ведущий синдром: болевой, преимущественно в верхних отделах живота.
Состояние пациента тяжёлое. Сознание ясное. Положение свободное. Кожный покров, видимые слизистые чистые, умеренно бледные, влажные.
Тоны сердца ритмичные. Шумы не выслушиваются. Пульс 80 / мин., удовлетворительных качеств, АД 110/80 мм.рт.ст.
Дыхание везикулярное, хрипов нет. ЧД 17 / мин. Дыхательного дискомфорта не испытывает.
Мочеиспускание самостоятельное, безболезненное.
Язык влажный, обложен белам налётом. Живот мягкий, ненапряжён , симметричный, выражено болезненный в эпигастральной области. Перитонеальные симптомы отрицательные.
Предварительный диагноз : острый билиарный панкреатит
План обследования: контроль УЗИ ЖВС, КТ брюшной полости и забрюшинного пространства, повтор БХ, консультация реаниматолога.
План лечения: инфузионная терапия, антикоагулянты, аналгезия, гипосекреторные препараты.
Планируется малоинвазивное вмешательство: ЭРХПГ, ЭПСТ
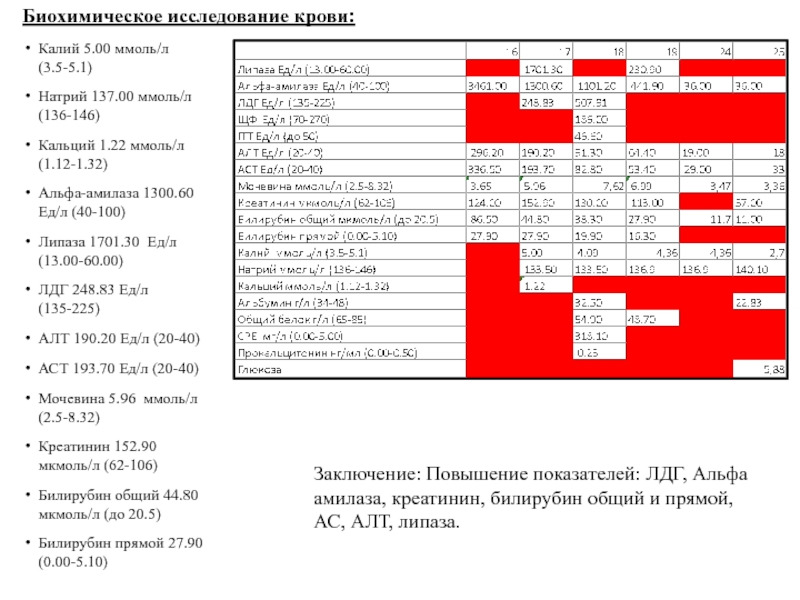
Слайд 56Калий 5.00 ммоль/л (3.5-5.1)
Натрий 137.00 ммоль/л (136-146)
Кальций 1.22 ммоль/л (1.12-1.32)
Альфа-амилаза 1300.60
Липаза 1701.30 Ед/л (13.00-60.00)
ЛДГ 248.83 Ед/л (135-225)
АЛТ 190.20 Ед/л (20-40)
АСТ 193.70 Ед/л (20-40)
Мочевина 5.96 ммоль/л (2.5-8.32)
Креатинин 152.90 мкмоль/л (62-106)
Билирубин общий 44.80 мкмоль/л (до 20.5)
Билирубин прямой 27.90 (0.00-5.10)
Заключение: Повышение показателей: ЛДГ, Альфа амилаза, креатинин, билирубин общий и прямой, АС, АЛТ, липаза.
Биохимическое исследование крови:
Слайд 57КТ брюшной полости и забрюшинного пространства. Заключение:
СКТ картина может соответствовать
После консультации реаниматолога переведён в ОАРИТ
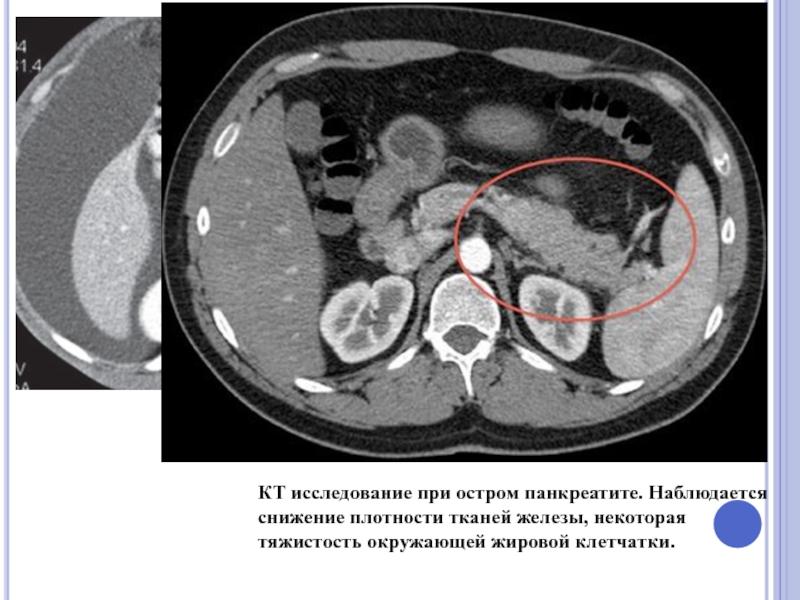
Слайд 59КТ - перенесенный острый панкреатит, с формированием множественных псевдокист ПЖ (при
КТ исследование при остром панкреатите. Наблюдается снижение плотности тканей железы, некоторая тяжистость окружающей жировой клетчатки.
Слайд 61Постнекротическая киста поджелудочной железы. На КТ кпереди от поджелудочной железы видно
КТ признаки деструктивного
панкреатита
Слайд 62КТ брюшной полости и забрюшинного пространства:
Печень расположена обычно, не увеличена, пониженной
Желчный пузырь растянут. Рентгенконтрастных конкрементов не выявлено. Положение, форма и размеры селезенки не изменены. Структура гомогенная, обычной плотности.
Поджелудочная железа умеренно отёчна. Поперечными размерами до: хвост 2.8 см, тело 7 см, головка 4.7 см, в проекции тело-головки железы нечёткие слабо-гиподенсивные участки. Панкреатическая часть ОЖП примерно до 1,2 см в поперечнике.
Парапанкреатическая, клетчатка по переферии паранефрия с обеих сторон инфильтрирована, пропитана жидкостью. Которая по латеральным карманам распространяется в полость таза. Паранефрий неоднороден за счёт тяжистых, более плотных участков (инфильтрация?) больше слева, где по задней поверхности нижнего полюса правой почки определяется скопление жидкости до 4.5*3.5 см в поперечнике. Отёчна клетчатка брюшной полости. Малого сальника. Жидкость в значительном количестве вокруг печени и селезёнки. А так же по переферии желчного пузыря.
В проекции тел надпочечников овойдные образования до 1.5*1.0 см в поперечнике справа и до 1.3*1.2 см в поперечнике с левой стороны. Плотностью до 3-9ед.Н.
Слайд 63Осмотр дежурного врача-реаниматолога (17.10.2017 г. 6:00).
Состояние пациента среднетяжёлое. Сознание ясное. Кожный
Тоны сердца глухие. Шумы не выслушиваются. Пульс 107 / мин., удовлетворительных качеств, АД 90/60 мм.рт.ст.
Дыхание жесткое, хрипов нет. ЧД 20 / мин. Мочеиспускание самостоятельное, безболезненное.
Уменьшение болевого синдрома. Живот подвздут, умеренно болезненный в эпигастральной области. Перистальтика выслушивается. Стул (+). Диурез (-).
Планируется: увеличение инфузии (вв 1500 мл); катетеризация мочевого пузыря (силами сотрудников, без эффекта), катетеризация подключичной вены.
Слайд 64Название: ЭРХПГ, ЭПСТ, ревизия холедоха.
Дата проведения: 17.10.2017 г.
Длительность: 25 минут
Показания: Диагноз:
Ожидаемые результаты: диагностический поиск конкрементов, их извлечение с последующим купированием болевого синдрома.
Протокол операции:
Дуоденоскоп свободно введён в 12-перстную кишку.
Слизистая её отёчная. Очагово гиперемирована. Желчи в просвете кишки нет. БДС не выбухает. Без воспаления. Валик длинной до 12 мм, выбухает, не напряжён.
Канюлирован и контрастирован ОЖП-
ОЖП шириной до 7 мм, внутрипечёночные протоки расширены до 1-2 мм.
Кнюляционным способом в смешанном режиме БДС и валик рассечены до 10 мм.
При ревизии корзинкой Дормиа и баллоном для литоэкстракции камней не получено.
При контрольном контрастировании баллоном для литоэкстракции просвет гомогенный.
Слайд 65Осмотр врача-реаниматолога (18.10.2017 г.).
Состояние пациента тяжёлое,стабильное, обусловлено панкреонекрозом. Сознание ясное. Кожный
Тоны сердца ритмичные, ясные. Шумы не выслушиваются. Пульс 80-90 / мин., удовлетворительных качеств, АД 110/70 мм.рт.ст.
Дыхание спонтанное, активное. При аускультации дыхание везикулярное, сухие хрипы в базальных отделах. ЧД 20 / мин. SpO2-94%
Диурез по катетеру сохранён до 1400 мл (инфузия 2000, выпито 950 мл). Моча красно-желтая.
Язык обложен белым налётом. Живот подвздут, болезненный в эпигастральной, околопупочной области и левом подреберье. При пальпации напряжение мышц. Симптомы раздражения брюшины (+ Щёткина-Блюмберга). Перистальтика вялая. Проведена отчистительная клизма.
Планируется: Коагулограмма, БХ
Слайд 66Коагулограмма:
Протромбин по Квику 25.00% (70-120)
МНО 3.02 (0.8-1.2)
Протромбиновое время 30.70 сек (12-16)
АЧТВ
Фибриноген 3.08 г/л (2-4)
Заключение: повышение показателей: МНО, протромбиновое время. Снижение показателей: АЧТВ, протромбин по Квику.
Биохимическое исследование крови:
Снижение показателей: альбумин, общий белок, натрий
Повышение показателей: ЛДГ, ЩФ, альфа амилаза, АСТ, АЛТ, СРБ, билирубин общий и прямой, креатинин.
Слайд 67Осмотр врача-реаниматолога (19.10.2017 г.).
Состояние пациента тяжёлое, стабильное, обусловлено панкреонекрозом. Сознание ясное.
Тоны сердца ритмичные, ясные. Шумы не выслушиваются. Пульс 123 / мин., удовлетворительных качеств, АД 130/80 мм.рт.ст.
Дыхание спонтанное, активное. При аускультации дыхание везикулярное, сухие хрипы в базальных отделах. ЧД 20 / мин. SpO2-95%
Диурез по катетеру сохранён. Моча красно-желтая.
Язык обложен белым налётом. Живот подвздут, болезненный в эпигастральной, околопупочной области и левом подреберье. Однократная рвота около 150 мл. При пальпации напряжение мышц. Перистальтика не выслушивается.
Планируется: Коагулограмма, БХ
Переведён в 3 хирургическое отделение для продолжения дальнейшего лечения.
Рекомендации: расширение энтерального питания, антисекреторная терапия, аналгезия, антибиотикотерапия по показаниям.
Слайд 68Биохимическое исследование крови:
Снижение показателей: общий белок, калий, альфа-амилаза, АЛТ, креатинин
Повышение показателей:
Коагулограмма
Протромбин по Квику 107.00% (70-120)
МНО 0.96 (0.8-1.2)
Протромбиновое время 13.0 сек (12-16)
АЧТВ 41.9 сек (26-40)
Фибриноген 5.06 г/л (2-4)
Заключение: Повышение показателей: АЧТВ, фибриноген.
Слайд 69Осмотр лечащего врача-хирурга (20.10.2017 г. 8:30-16:00).
Жалобы: боли в верхних отделах живота
Состояние пациента средней тяжести . Сознание ясное. Положение свободное. Кожный покров, видимые слизистые чистые, умеренно бледные, влажные.
Тоны сердца ритмичные. Шумы не выслушиваются. Пульс 87 / мин., удовлетворительных качеств, АД 140/70 мм.рт.ст.
Дыхание везикулярное, сухие хрипы в базальных отделах. ЧД 17 / мин. Дыхательного дискомфорта не испытывает.
Язык влажный, чистый. Живот мягкий, не вздут, ненапряжён , симметричный, болезненный в эпигастральной области. Перитонеальные симптомы отрицательные.
План обследования: БХ, коагулограмма, УЗИ ЖВС, Рентген грудной клетки
План лечения: инфузионная терапия, антикоагулянты, аналгезия, гипосекреторные препараты.
Слайд 70Биохимическое исследование крови:
Снижение показателей: общий белок, калий, альфа-амилаза, АЛТ, креатинин
Повышение показателей:
Коагулограмма
Протромбин по Квику 93.00% (70-120)
МНО 1.05 (0.8-1.2)
Протромбиновое время 13.6 сек (12-16)
АЧТВ 46.20 сек (26-40)
Заключение: Повышение показателей: АЧТВ, фибриноген.
Слайд 7125.10.17 Рентген грудной клетки:
Легочные поля без свежих очаговых и инфильтративных изменений.
25.10.17 УЗИ ЖВС (динамика):
Во всех отделах живота большое количество однородной жидкости.
Печень: правая доля 13.0 (10-12,5 см), левая доля 8.3 (6-8 см), край печени острый, поверхность ровная, эхоструктура изоэхогенная и однородная, воротная вена 1.1 (до 1.5 см), ОПП 0.3 (0.3-16 мм).
Желчный пузырь: размеры 7.1*3.0 (6-10*3-5 см), стенки 0.3 (до 0.4 см), просвет гомогенный.
Поджелудочная железа: головка не видна, тело 3.6 (15-17 мм), хвост 3.9 (до 20 мм), эхоструктура ткани разряжена, неоднородна. Между хвостом и желудком определяется жидкостное скопление неправильной формы 14,9*7,0*8,8 см. Содержимое анэхогенное с нитевидными включениями (фибрин).
Планируется: дренирование жидкостного скопления в проекции хвоста ПЖ, КТ (динамика процесса) брюшной полости и забрюшинного пространства.
Слайд 72Псевдокиста поджелудочной железы при остром панкреатите в виде анэхогенного образования с
Слайд 73Левосторонний панкреатогенный паранефрит, визуализирующийся в виде жидкостного образования, окружающего почку со
Слайд 74Название: Чрезкожная пункция. Частичная эвакуация содержимого.
Дата проведения: 26.10.2017 г.
Длительность: 20 минут.
Показания
Ожидаемые результаты: диагностическое исследование содержимого кисты.
Обезболивание: местная анестезия ( Sol.Novocaini 0,5 %-40 ml.)
Протокол операции: под местной анестезией раствором 0,5 %-40 мл. новокаина под УЗ-контролем выполнена пункция гипоэхогенного образования в проекции тела-хвоста, один проход иглой Ившина из точки в эпигастрии, получен прозрачный светло-бурый пунктат, эвакуированно около 150 мл. полость значительно уменьшилась, игла удалена.
Слайд 75Результат исследования содержимого кисты:
БИОХИМИЧЕСКОЕ ИССЛЕДОВАНИЕ: альфа амилаза 1342.00 Ед/л.
ЦИТОЛОГИЯ: Описание:
Слайд 76КТ брюшной полости и забрюшинного пространства:
В плевральных полостях сохраняется жидкость: справа
Размеры ПЖЖ, окутанной жидкостью с инфильтрацией парапанкреатической клетчатки составляют: хвост 2.2 см, тело 3,3 см, головка неоднородна и неотчётлива 2.8 см.
Инфильтрация клетчатки малого сальника. Жидкость в латеральных отделах брюшной полости, окутывает печень. Скопление жидкости под медиальными отделами левого купола диафрагмы. Скопление жидкости примерными размерами 11.0*4.8*5.4 см оказывает давление на кардиальный отдел и верхнюю треть тела желудка. Жидкость заметна по фасциям Героты (больше слева) и в полости малого таза.
Заключение: деструктивный панкреатит. Оментобурсит с отёком клетчатки и выраженным жидкостным компонентом. Двусторонний плеврит. Малый гидроперикард.
Слайд 78Название: Чрезкожное дренирование скопления.
Дата проведения: 31.10.2017 г.
Длительность: 20 минут.
Показания для МИХ/эндоскопич.
Ожидаемые результаты: налаживание оттока содержимого кисты. снижение давления полостного образования на окружающие его структуры.
Обезболивание: местная анестезия (Sol.Novocaini 0,5 %-40 ml.)
Протокол операции: под местной анестезией раствором 0,5 %-40 мл. новокаина под УЗ-контролем выполнена пункция гипоэхогенного образования в проекции тела-хвоста. Один проход иглой Ившина из точки в эпигастрии, получен прозрачный светло-бурый пунктат, по Сельдингеру с УДПО дренирование скопления, получен отток экссудата с геморрагическим компонентом. Дренаж подшит. Повязка.
Слайд 79Осмотр лечащего врача-хирурга (1-3.11.17).
Жалобы: активно не предъявляет.
Состояние пациента удовлетворительное. Сознание ясное.
Тоны сердца ритмичные, ясные. Шумы не выслушиваются. Пульс 76 / мин., удовлетворительных качеств, АД 130/80 мм.рт.ст.
Дыхание жесткое, ослаблено в базальных отделах. ЧД 17 / мин.
Язык влажный, чистый. Живот мягкий, подвздут, симметричный, болезненный в эпигастральной области. Перитонеальные симптомы отрицательные. Стул после клизмы.
По дренажу: бурое отделяемое 400 мл. (1.11) /серозное отделяемое желтого цвета 200 мл (3/11).
План обследования: БХ, коагулограмма, УЗИ ЖВС, Рентген грудной клетки
План лечения: инфузионная терапия, антикоагулянты, аналгезия, гипосекреторные препараты.