- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Острая сердечная недостаточность презентация
Содержание
- 1. Острая сердечная недостаточность
- 2. Острая сердечная недостаточность (ОСН) − это клинический
- 3. Причины ОСН многообразны чаще всего она является
- 4. ВАРИАНТЫ ОСН возникшая впервые (de novo) острая
- 5. Оценить истинную распространенность ОСН очень трудно -
- 6. Единой классификации ОСН, учитывающей все разнообразие ее
- 7. Говоря об острой или хронической СН,
- 8. Патогенез острой сердечной недостаточности ↑ постнагрузки
- 9. КАРДИОГЕННЫЙ ШОК – ЭТО наиболее тяжелый вариант
- 10. ПРИЧИНЫ КАРДИОГЕННОГО ШОКА тяжелые нарушения сердечного ритма
- 11. Диагностическая тактика при кардиогенном шоке Кардиология в
- 12. КАРДИОГЕННЫЙ ШОК ВЧЕРА И СЕГОДНЯ Есть
- 13. Частоту развития кардиогенного шока точно определить сложно,
- 14. Jeger R.V. et al. Ten-Year Trends in
- 15. Роль и значение современного мониторинга в диагностике
- 16. Рекомендации для применения катетера Свана-Ганса у больных
- 17. Диагностика кардиогенного шока снижение систолического АД <
- 18. ГЛАВНЫЙ ПРИНЦИП ЛЕЧЕНИЯ КАРДИОГЕННОГО ШОКА − ЭТО ☝ УПРАВЛЕНИЕ ПРОИЗВОДИТЕЛЬНОСТЬЮ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ!
- 19. Бунятян А.А., Трекова Н.А., Еременко А.А. Руководство
- 22. МЕТОДЫ ИНТЕНСИВНОЙ ТЕРАПИИ КАРДИОГЕННОГО ШОКА Аналгезия (использовать
- 23. КЛАССИФИКАЦИЯ КАРДИОТОНИКОВ I Класс — препараты, увеличивающие содержание
- 24. Чем определяется эффект адреномиметиков? Концентрацией препарата в плазме Чувствительностью рецептора Сродством к определенному виду рецепторов
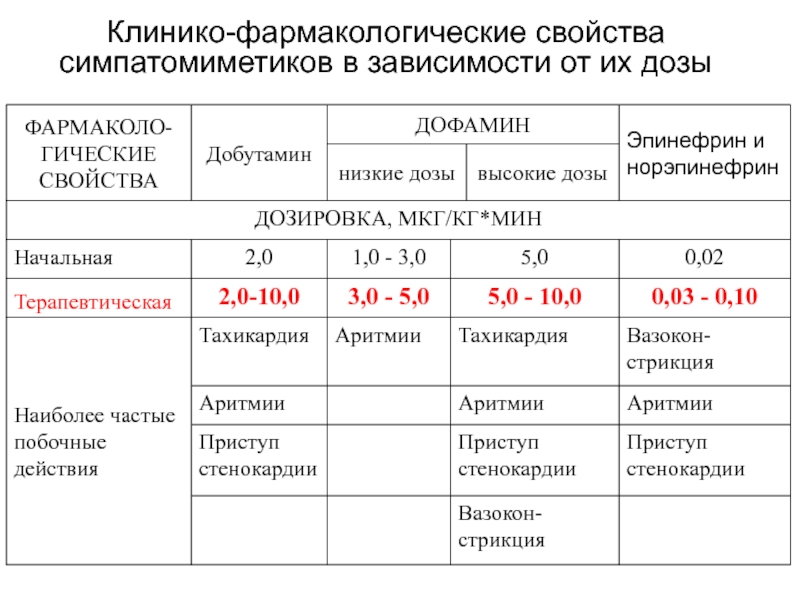
- 26. Клинико-фармакологические свойства симпатомиметиков в зависимости от их дозы
- 27. Общие показания к использованию вазопрессоров Септический шок
- 28. ЗАКЛЮЧЕНИЕ Хотя уровень смертности существенно не отличаются
- 29. Побочные эффекты адреномиметиков Нарушения ритма Гипертензия (инсульт)
- 30. Противопоказания для применения адреномиметиков Тампонада сердца Констриктивный
- 31. НЕ КАТЕХОЛАМИНОВЫЕ ИНОТРОПНЫЕ ПРЕПАРАТЫ
- 32. СИМДАКС ® («Orion Pharma», Финляндия) Международное
- 33. СИМДАКС ® (левосимендан) Лекарственная форма, дозировка и
- 34. ПРЕИМУЩЕСТВА ЛЕВОСИМЕНДАНА двойное действие: контрактильность ↑
- 35. Противопоказания для левосимендана Механические обструкции, препятствующие заполнению
- 36. Ингибиторы фосфодиэстеразы III Эти некатехоламиновые препараты (амринон,
- 37. Показания для ингибиторов фосфодиэстеразы III Тяжелая хроническая
- 38. Гемодинамические эффекты ингибиторов фосфодиэстеразы III Ни один из препаратов не имеет регистрации в России!
- 39. При неэффективности терапии симпатомиметиками могут быть использованы
- 40. Формула для расчета скорости инфузии инотропных препаратов
- 41. Периферические вазодилататоры Введение в клиническую практику вазоактивных
- 42. Периферические вазодилататоры подразделяют на три группы:
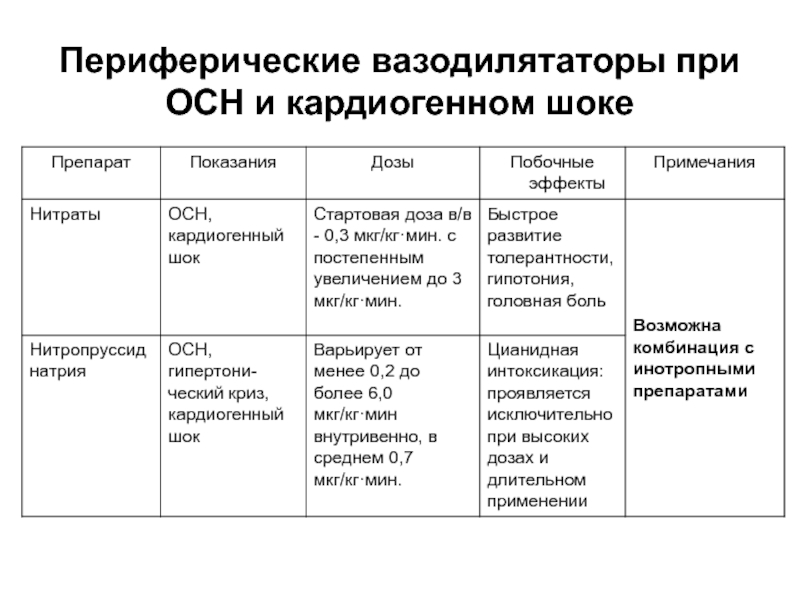
- 43. Периферические вазодилятаторы при ОСН и кардиогенном шоке
- 44. дозах
- 45. До выведения больного из состояния кардиогенного шока
- 46. Инфузионная терапия при кардиогенном шоке должна быть
- 47. Правило 5-2 см водного столба ЦВД правильно
- 48. Правило 5-2 см водного столба Если ЦВД
- 49. Коррекцию кардиогенного шока можно считать достигнутой при
- 50. В случае невозможности адекватной коррекции кардиогенного шока
- 51. ЛЕЧЕНИЕ КАРДИОГЕННОГО ШОКА МЕТОДОМ ВНУТРИАОРТАЛЬНОЙ БАЛЛОННОЙ КОНТРПУЛЬСАЦИИ
- 52. Физиологические основы метода ВАБК Основой метода является
- 53. Раздувание внутриаортального баллона синхронизируют с началом диастолы,
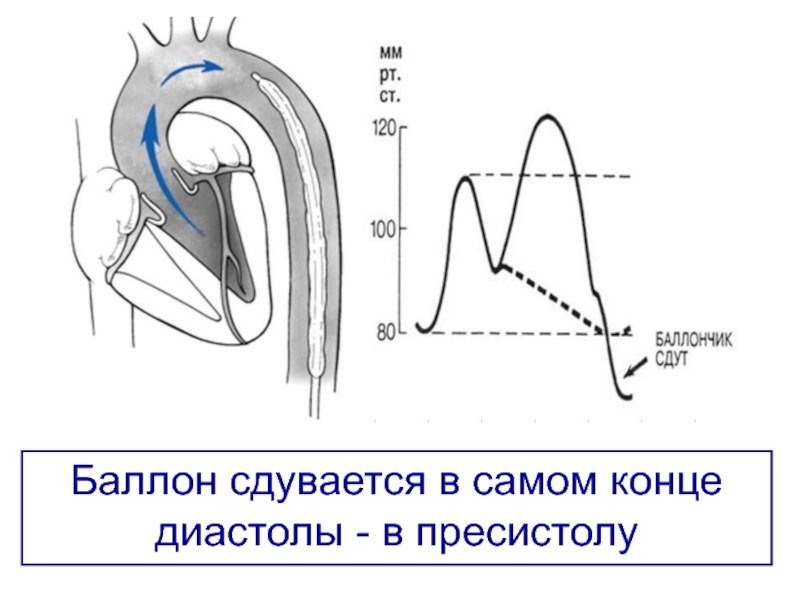
- 54. Баллон сдувается в самом конце диастолы - в пресистолу
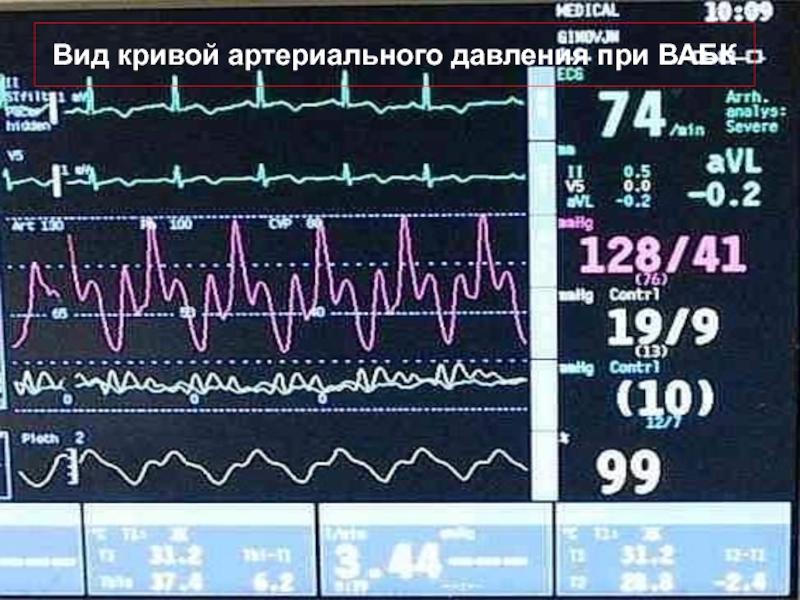
- 55. Вид кривой артериального давления при ВАБК
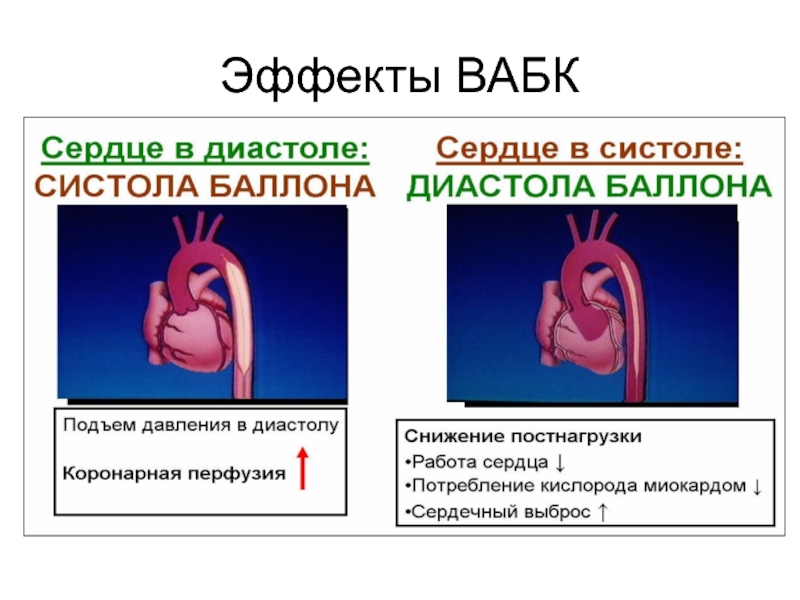
- 56. Эффекты ВАБК
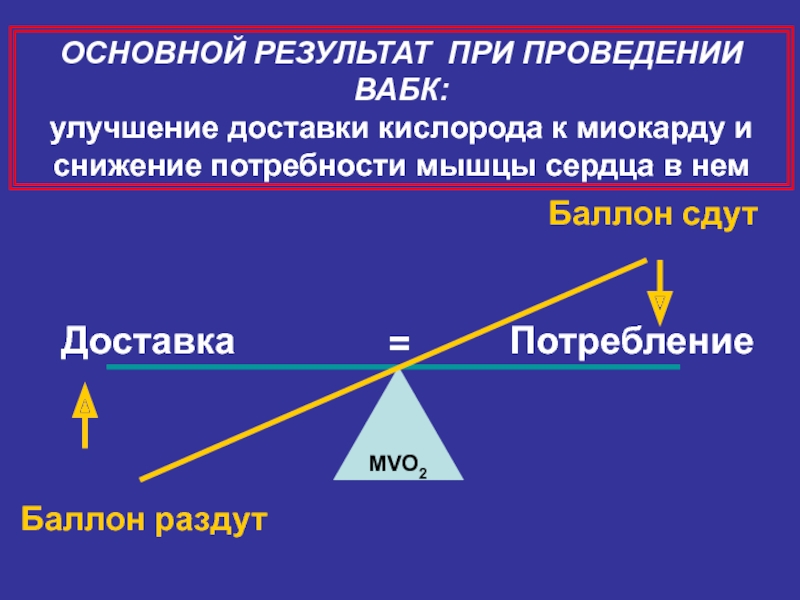
- 57. MVO2 Доставка Потребление Баллон раздут Баллон
- 58. Современное оборудование для ВАБК Dadascope CS300 Arrow AutoCAT 2 WAVE
- 59. Оптиковолоконный внутриаортальный баллонный катетер фирмы «DatascopE» (США) «Sensation», 7 Fr
- 60. Алгоритм принятия решения о начале
- 61. Алгоритм принятия решения о прекращении
- 62. ВАБК на спонтанном дыхании
- 63. Рекомендации для внутриарортальной баллонной контрпульсации при ОИМ,
- 64. ?КЛАСС I состояния, для которых является очевидным
- 65. ?КЛАСС III состояния, для которых имеется очевидность
- 66. ДРУГИЕ СПОСОБЫ МЕХАНИЧЕСКОЙ ПОДДЕРЖКИ КРОВООБРАЩЕНИЯ
- 67. Аксиальный насос Impella 2.5 и 5.0 Abiomed
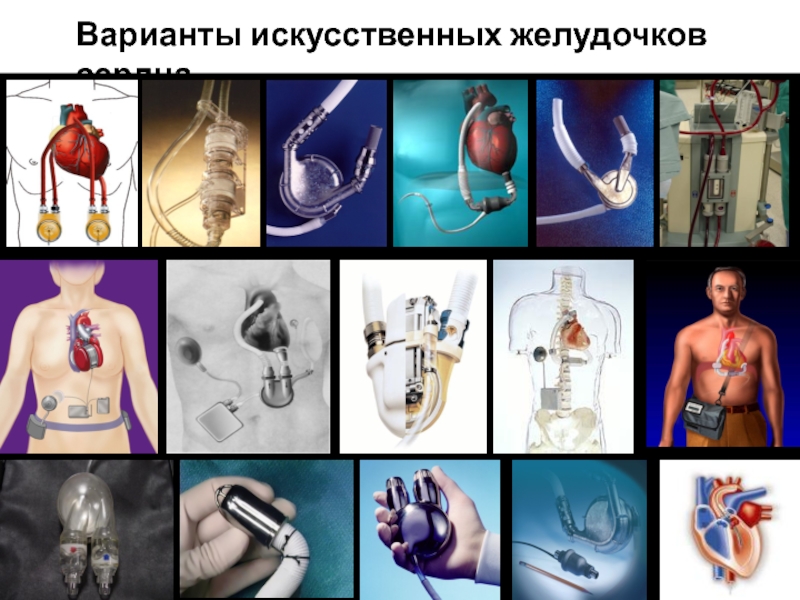
- 68. Варианты искусственных желудочков сердца
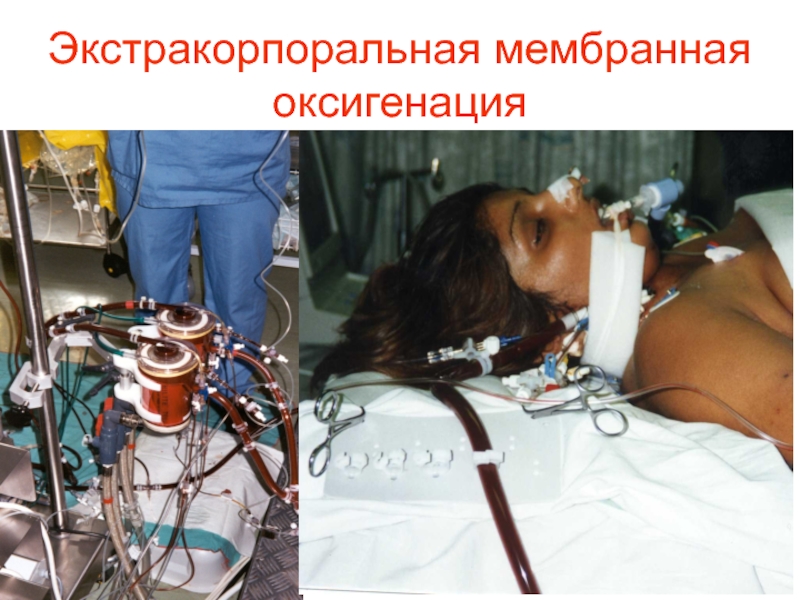
- 69. CARDIOHELP – портативная система, разработанная фирмой MAQUET
- 70. Экстракорпоральная мембранная оксигенация
- 71. В процессе или после стабилизации гемодинамических
- 72. Профилактика и лечение кардиогенного шока на сегодняшний
- 73. Профилактика и лечение кардиогенного шока На сегодняшний
- 74. ЗАКЛЮЧЕНИЕ Лечение кардиогенного шока представляет собой задачу
- 75. Международные документы, регламентирующие лечение ОИМ McMurray J.J.
- 76. Отечественные рекомендации, регламентирующие лечение сердечной недостаточности Рекомендации
- 77. Отечественные профессиональные сообщества кардиологов
- 78. Отечественные специализированные журналы по неотложной кардиологии
- 79. КОНЕЦ ЛЕКЦИИ! ВСЕГДА НА СВЯЗИ ikurapeev@gmail.com Наш адрес в Интернете www.vanevski.com
Слайд 1
ОСТРАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Профессор И.С. Курапеев
Кафедра анестезиологии и реаниматологии
имени В.Л. Ваневского СЗГМУ
Слайд 2Острая сердечная недостаточность (ОСН) − это клинический синдром, который характеризуется быстрым
Рекомендации по ведению пациентов с острой сердечной недостаточностью на догоспитальном и госпитальном этапах оказания медицинской помощи (части 1-3). Координаторы проекта: академик РАН С. Ф. Багненко, академик РАН Ю. С. Полушин, профессор С. Н. Терещенко // Неотложная кардиология. – 2016. – № 1. – С. 34-59.
Слайд 3Причины ОСН многообразны
чаще всего она является следствием декомпенсации ХСН, хотя может
наряду с прогрессированием болезни, лежащей в основе ОСН, ее появлению могут способствовать сердечные и несердечные провоцирующие факторы.
ближайшие и отдаленные прогнозы ОСН неблагоприятны!
Слайд 4ВАРИАНТЫ ОСН
возникшая впервые (de novo)
острая декомпенсация ХСН
гипертензивная
острая сердечная недостаточность при ОКС
отек
кардиогенный шок
изолированная правожелудочковая ОСН
Nieminen M. et al. EuroHeart Failure Survey II (EHFS II): a survey on hospitalized acute heart failure patients: description of population // Eur. Heart J. – 2006. – Vol. 27. – № 22. – P. 2725-2736.
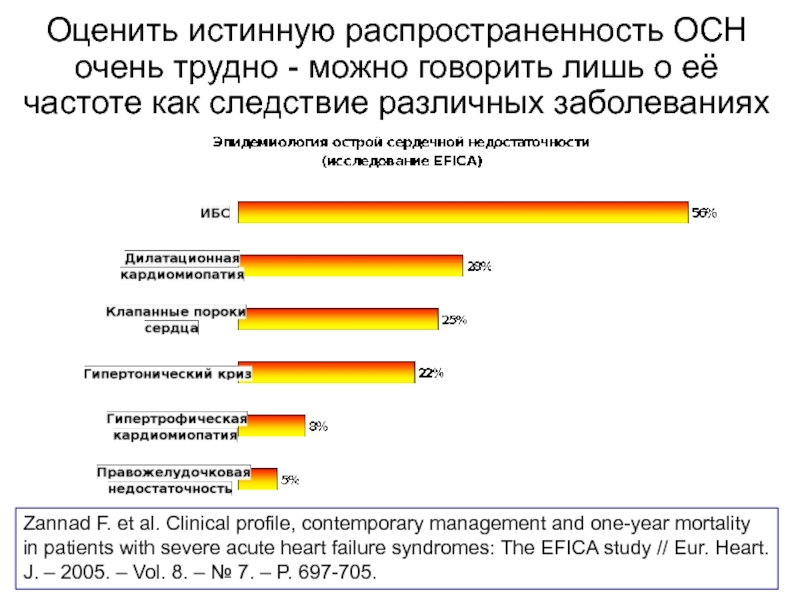
Слайд 5Оценить истинную распространенность ОСН очень трудно - можно говорить лишь о
Zannad F. et al. Clinical profile, contemporary management and one-year mortality in patients with severe acute heart failure syndromes: The EFICA study // Eur. Heart. J. – 2005. – Vol. 8. – № 7. – P. 697-705.
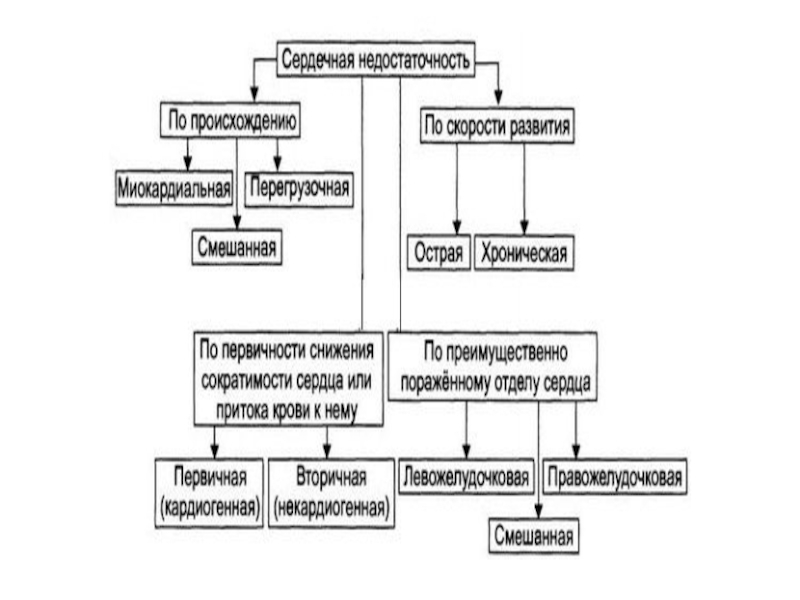
Слайд 6Единой классификации ОСН, учитывающей все разнообразие ее клинических проявлений и механизмов
По основным видам (лево-, правожелудочковая.
По клинической степени тяжести
Классификация Т. Killip создавалась для оценки риска смерти в стационаре при остром инфаркте миокарда и не отражает обязательную последовательность состояний при нарастании тяжести ОСН (Killip T., Kimball J., 1967).
Классификация J. S. Forrester (1977) основана на учете клинических признаков, характеризующих выраженность периферической гипоперфузии, наличие застоя в легких, сниженного сердечного индекса (СИ) ≤ 2,2 л/мин/м2 и повышенного давления заклинивания в легочной артерии (ДЗЛА) > 18 мм рт. ст.
Классификации СН профессиональных объединений: ESC, NYHA, ACC/AHA.
Слайд 7 Говоря об острой или хронической СН, врачи опираются на разные
термин «ОСН» касается, прежде всего, времени развития, указывает на ее недавнее появление и быстрое развитие или прогрессирование до состояния декомпенсации
термин «ОСН» не должен использоваться как синоним по отношению к декомпенсированной хронической СН
ОСН — не самостоятельная патология, а клинический синдром, обусловленный различными заболеваниями
Любой случай ОСН должен быть основанием для поиска причины этого синдрома!
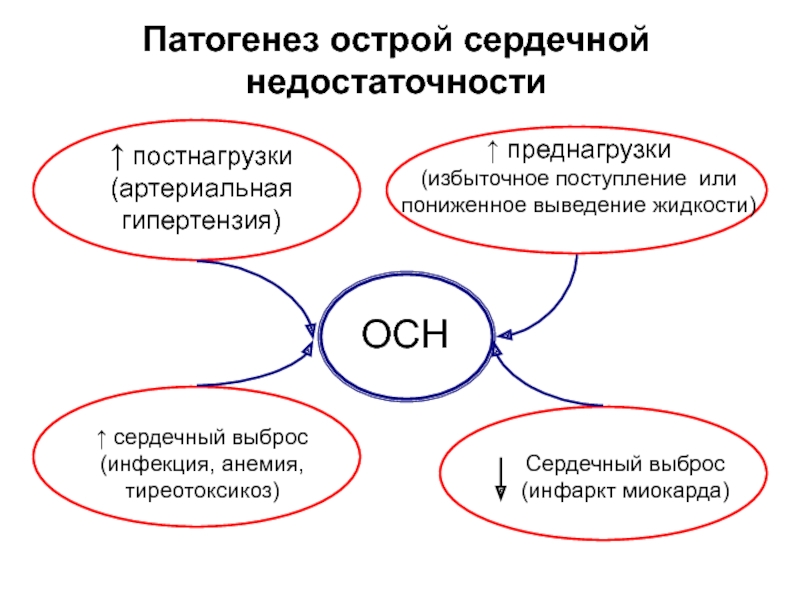
Слайд 8Патогенез острой сердечной недостаточности
↑ постнагрузки
(артериальная
гипертензия)
↑ преднагрузки
(избыточное поступление или
пониженное
↑ сердечный выброс
(инфекция, анемия,
тиреотоксикоз)
Сердечный выброс
(инфаркт миокарда)
ОСН
Слайд 9КАРДИОГЕННЫЙ ШОК – ЭТО
наиболее тяжелый вариант острой сердечной недостаточности, который обусловлен
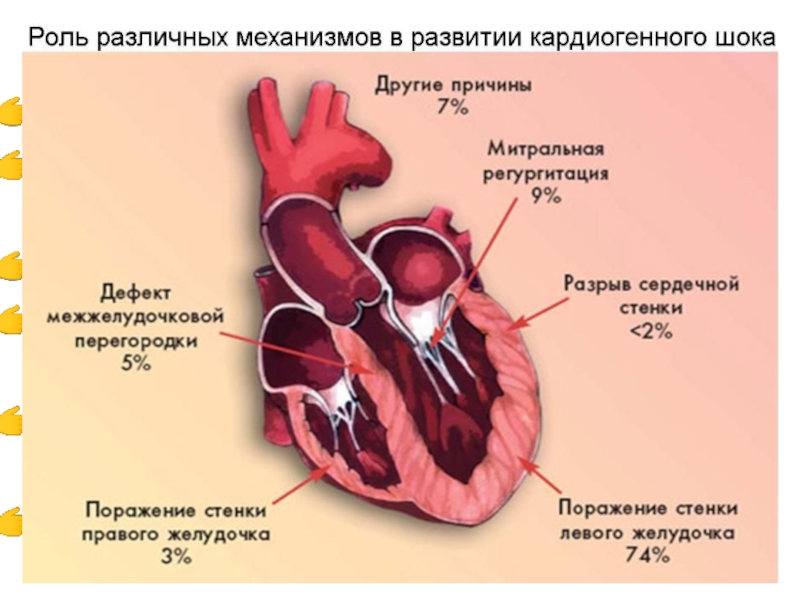
Слайд 10ПРИЧИНЫ КАРДИОГЕННОГО ШОКА
тяжелые нарушения сердечного ритма
механические осложнения острого инфаркта миокарда
острый миокардит
массивная эмболия легочной артерии как особая форма кардиогенного шока
остро возникший стеноз или недостаточность клапанов сердца
дисфункция протеза клапана сердца
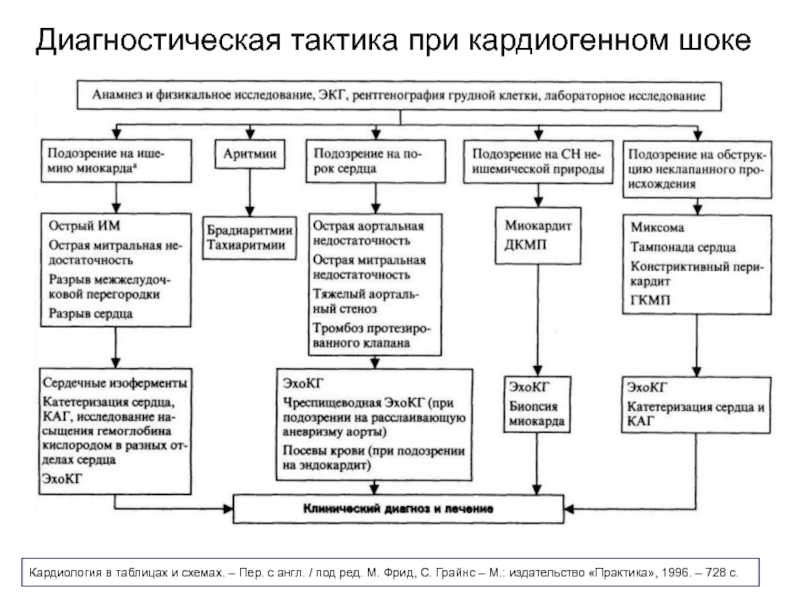
Слайд 11Диагностическая тактика при кардиогенном шоке
Кардиология в таблицах и схемах. – Пер.
Слайд 12КАРДИОГЕННЫЙ ШОК ВЧЕРА И СЕГОДНЯ
Есть ли какие-то положительные тенденции в
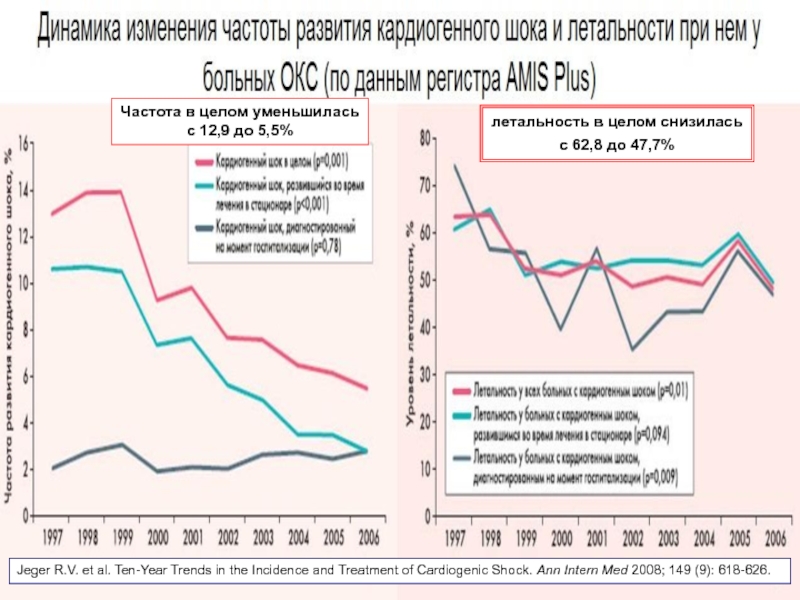
Слайд 13Частоту развития кардиогенного шока точно определить сложно, поскольку разные авторы используют
Слайд 14Jeger R.V. et al. Ten-Year Trends in the Incidence and Treatment
Частота в целом уменьшилась
с 12,9 до 5,5%
летальность в целом снизилась
с 62,8 до 47,7%
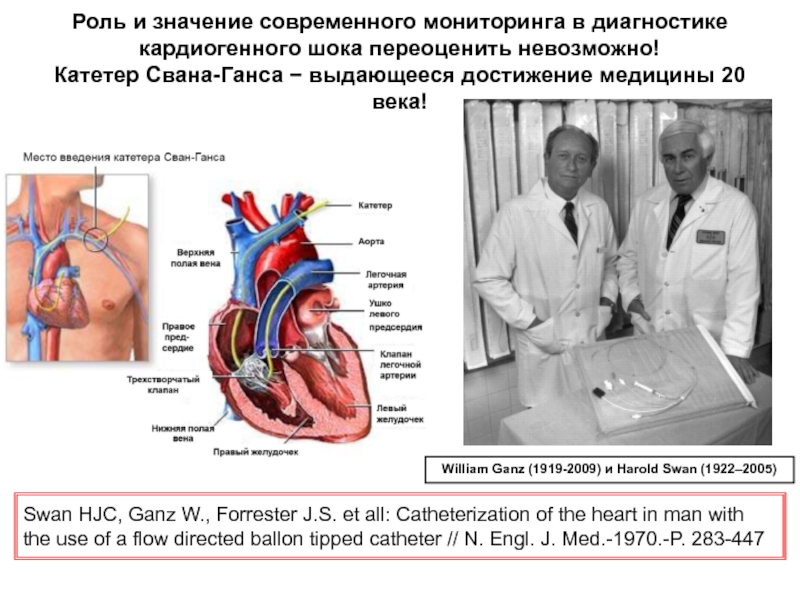
Слайд 15Роль и значение современного мониторинга в диагностике кардиогенного шока переоценить невозможно! Катетер
Swan HJC, Ganz W., Forrester J.S. et all: Catheterization of the heart in man with the use of a flow directed ballon tipped catheter // N. Engl. J. Med.-1970.-P. 283-447
William Ganz (1919-2009) и Harold Swan (1922–2005)
Слайд 16Рекомендации для применения катетера Свана-Ганса у больных ОИМ с подъемом сегмента
Тяжелая недостаточность кровообращения или отек легких для оптимизации инфузионной терапии и инотропной поддержки
Кардиогенный шок
Механические осложнения ОИМ
Гипотония, которая быстро не отвечает на введение жидкости
Постоянные признаки гипоперфузии
Слайд 17Диагностика кардиогенного шока
снижение систолического АД < 80 мм рт.ст.
снижение пульсового давления
ЧСС > 120 или < 60 в минуту
сердечный индекс ≤ 1,8 л/м2⋅мин
ДЗЛА > 18 мм рт.ст.
ОПСС > 2000 дин⋅с⋅см-5
артерио-венозная разница по О2 > 50 мл/л
темп диуреза < 20 мл/ч
нарушение микроциркуляции
нарушение сознания
Слайд 18ГЛАВНЫЙ ПРИНЦИП ЛЕЧЕНИЯ КАРДИОГЕННОГО ШОКА − ЭТО
☝ УПРАВЛЕНИЕ ПРОИЗВОДИТЕЛЬНОСТЬЮ СЕРДЕЧНО-СОСУДИСТОЙ
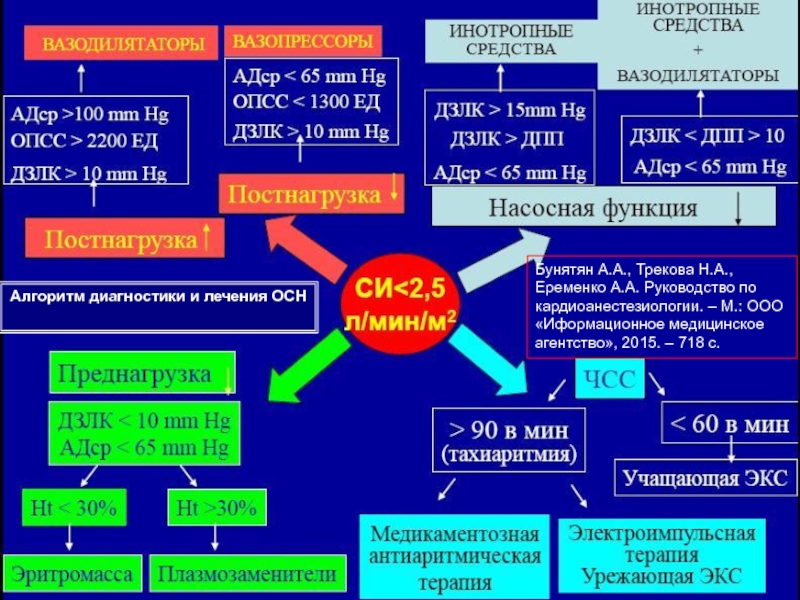
Слайд 19Бунятян А.А., Трекова Н.А., Еременко А.А. Руководство по кардиоанестезиологии. – М.:
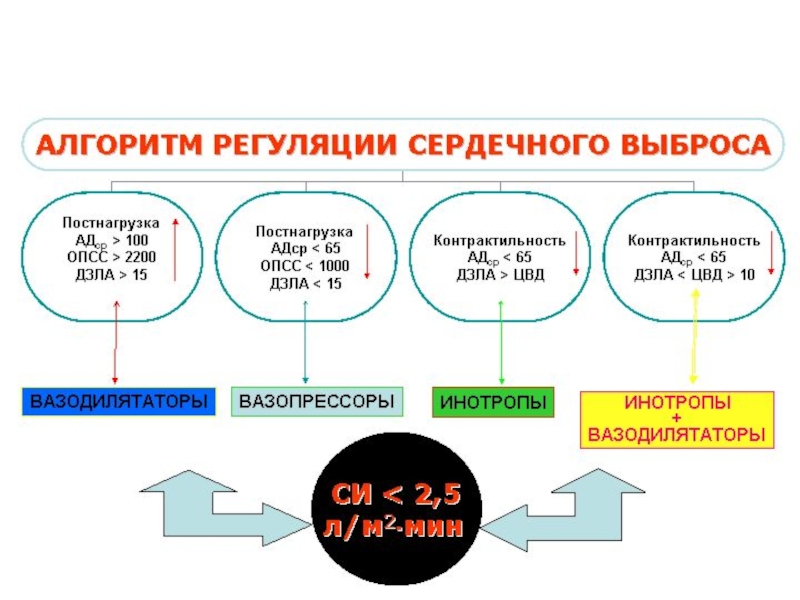
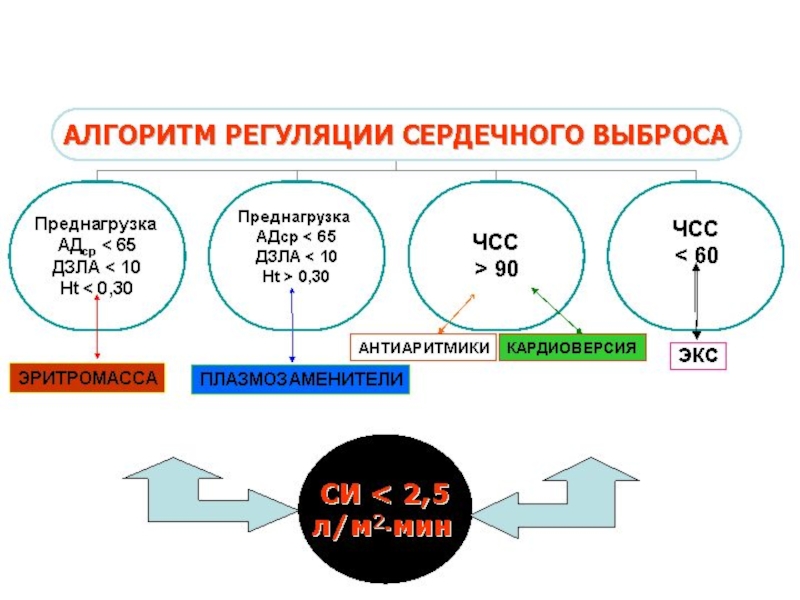
Алгоритм диагностики и лечения ОСН
Слайд 22МЕТОДЫ ИНТЕНСИВНОЙ ТЕРАПИИ КАРДИОГЕННОГО ШОКА
Аналгезия (использовать внутривенное введение наркотического анальгетика, предпочтительно
Вазоактивные средства
Инфузионная терапия
Механическая поддержка кровообращения и газотранспортной функции
Слайд 23КЛАССИФИКАЦИЯ КАРДИОТОНИКОВ
I Класс — препараты, увеличивающие содержание циклического аденозинмонофосфата (цАМФ)
II Класс — препараты,
III Класс — препараты, увеличивающие чувствительность сократительных белков к эндогенному кальцию
IV Класс — препараты смешанного действия
V Класс — неспецифические средства
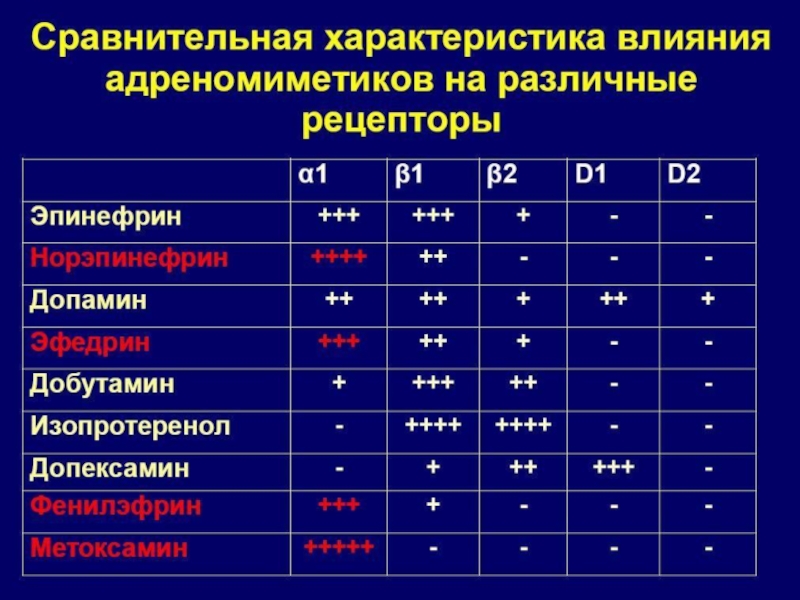
Слайд 24Чем определяется эффект
адреномиметиков?
Концентрацией препарата в плазме
Чувствительностью рецептора
Сродством к определенному виду
рецепторов
Слайд 27Общие показания к использованию
вазопрессоров
Септический шок
Анафилактический шок
Экстренная коррекция гемодинамики на фоне гиповолемии
Недостаточность
Лечение воздушной эмболии коронарных артерий
Использование ингибиторов фосфодиэстеразы и кальциевых сенситизаторов
Слайд 28ЗАКЛЮЧЕНИЕ Хотя уровень смертности существенно не отличаются между группами пациентов с дофамина
CONCLUSIONS
Although there was no significant difference in the rate of death between patients with shock who were treated with dopamine as the first-line vasopressor agent and those who were treated with norepinephrine, the use of dopamine was associated with a greater number of adverse events.
Слайд 29Побочные эффекты адреномиметиков
Нарушения ритма
Гипертензия (инсульт)
Стенокардия
Отек легких
Нарушение периферического кровообращения
Гипергликемия
Повышение внутриглазного давления
Слайд 30Противопоказания для применения
адреномиметиков
Тампонада сердца
Констриктивный перикардит
Гипертрофическая обструктивная кардиомиопатия
Стеноз устья аорты
Гиповолемический шок (как
Феохромоцитома
Слайд 32СИМДАКС ® («Orion Pharma», Финляндия)
Международное непатентованное название: левосимендан
Левосимендан относится к
Препарат связывается с тропонином "С" и увеличивает чувствительность сократительных белков к кальцию, повышая сократительную способность миокарда без риска развития аритмии и заметного увеличения потребления миокардом кислорода.
Слайд 33СИМДАКС ® (левосимендан)
Лекарственная форма, дозировка и форма выпуска: концентрат 2,5 мг/мл
Дозы и длительность инфузии устанавливаются индивидуально в зависимости от состояния пациента и его реакции на терапию.
Начальная доза болюс 12-24 мкг/кг в течение более 10 мин, затем переходят на длительное непрерывное введение со скоростью от 0,1 мкг/кг/мин.
Поддерживающая доза 24 мкг/кг/мин обеспечивает более выраженный гемодинамический эффект, но может вызвать преходящее увеличения частоты побочных эффектов.
Рекомендуемая длительность инфузии - 6 часов, для пациентов с острой декомпенсацией ХСН - 24 часа
Слайд 34ПРЕИМУЩЕСТВА ЛЕВОСИМЕНДАНА
двойное действие:
контрактильность ↑
постнагрузка ↓
уменьшение симптомов
сохранение эффекта при использовании β-блокаторов
быстрое начало действие после болюса
длительный эффект
не аритмогенен
не вызывает повышения потребности миокарда в кислороде
Слайд 35Противопоказания для левосимендана
Механические обструкции, препятствующие заполнению желудочков или выбросу крови из
Тяжелые нарушения функции почек (клиренс креатинина < 30 мл/мин)
Выраженные нарушения функции печени
Артериальная гипотония
Тахикардия
Трепетание-мерцание желудочков в анамнезе
Некорректированная гипокалиемия
ОБЯЗАТЕЛЬНЫЙ МОНИТОРНЫЙ КОНТРОЛЬ В ТЕЧЕНИЕ ВСЕГО ПЕРИОДА ИНФУЗИИ!
Слайд 36Ингибиторы фосфодиэстеразы III
Эти некатехоламиновые препараты (амринон, милринон, эноксимон) входящие в I
Слайд 37Показания для ингибиторов фосфодиэстеразы III
Тяжелая хроническая сердечная недостаточность (неконтролируемая диуретиками и
Повышение легочного и системного сосудистого сопротивления
Для снижения постнагрузки и преднагрузки прямым воздействием на гладкомышечные клетки
Низкий сердечный выброс в послеоперационном периоде в кардиохирургии
Слайд 38Гемодинамические эффекты ингибиторов фосфодиэстеразы III
Ни один из препаратов не имеет регистрации
Слайд 39При неэффективности терапии симпатомиметиками могут быть использованы в высоких дозах в виде
экзогенный фосфокреатин (неотон) в дозе до 70 гр
преднизолон в дозе 30 мг/кг
инсулин в дозе до 2000 ЕД
Слайд 40Формула для расчета скорости инфузии инотропных препаратов относительно заданной дозы препарата
скорость инфузии (мл/мин) = D (мкг/кг/мин) х М (кг) / К (мкг/мл), где:
D- необходимая доза препарата
М- масса тела
К- концентрация препарата в растворе
Слайд 41Периферические вазодилататоры
Введение в клиническую практику вазоактивных средств - крупное достижение в
Большой арсенал внутривенных вазодилататоров позволяет обеспечить широкий диапазон необходимых гемодинамических эффектов.
Слайд 42Периферические вазодилататоры подразделяют на три группы:
с преимущественным венодилатирующим действием, снижающие
с преимущественным артериолодилатирующим действием, снижающие постнагрузку
имеющие сбалансированное влияние на системное сосудистое сопротивление и венозный возврат
Слайд 45До выведения больного из состояния кардиогенного шока не следует применять без особых
β-адреноблокаторы
антагонисты кальция
ингибиторы ангиотензин-превращающего фермента
сердечные гликозиды
глюкокортикостероиды
Слайд 46Инфузионная терапия при кардиогенном шоке должна быть очень осторожной, проводиться в
Слайд 47Правило 5-2 см водного столба
ЦВД правильно оценивать в сочетании с инфузионной
ЦВД 6 см вод.ст. – 200 мл
ЦВД 6-8 см вод.ст – 100 мл
ЦВД 10 см вод.ст. – 50 мл
Слайд 48Правило 5-2 см водного столба
Если ЦВД увеличилось более чем на 5
Если этот показатель увеличился не более чем на 2 см вод.ст., то продолжают ИТТ без инотропной поддержки, поскольку причина низкого ЦВД - гиповолемия.
Нередко нормальные или повышенные значения показателя наблюдаются при гиповолемии и вазоспазме и в ответ на инфузионную нагрузку он снижается.
Другой способ заключается в постуральной пробе, когда ЦВД измеряют в положении пациента лежа на спине, а потом в положении сидя. Если ЦВД уменьшается более, чем на 5 см вод.ст., это свидетельствует о гиповолемии.
Слайд 49Коррекцию кардиогенного шока можно считать достигнутой при следующих показателях:
Исчезновение клинических
СИ на уровне ≥ 2,6 л/м2⋅мин
ОПСС < 1200 дин⋅с⋅см-5
ОЛС < 150 дин⋅с⋅см-5
диурез > 50 мл/ч
р02в > 35 мм рт.ст.
Слайд 50В случае невозможности адекватной коррекции кардиогенного шока инфузионной терапией и медикаментозными
Слайд 52Физиологические основы метода ВАБК
Основой метода является синхронизация работы насоса-баллона по ЭКГ
Внутриаортальный баллон устанавливают в грудном отделе нисходящей аорты чуть ниже левой подключичной артерии.
В момент раздувания он занимает до 90% просвета аорты.
Катетер, на котором закреплен баллон, подсоединяют к аппарату для проведения ВАБК, который обеспечивает нагнетание и обратное всасывание гелия из баллона.
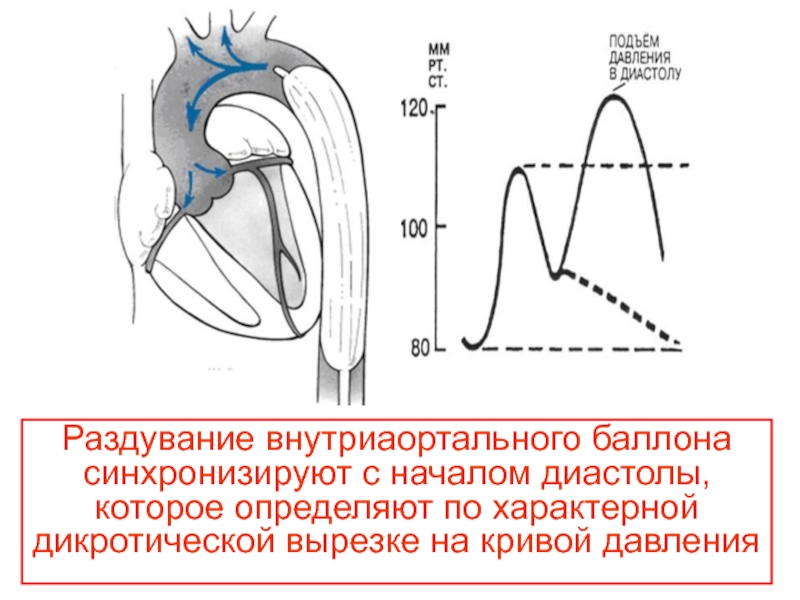
Слайд 53Раздувание внутриаортального баллона синхронизируют с началом диастолы, которое определяют по характерной
Слайд 57
MVO2
Доставка
Потребление
Баллон раздут
Баллон сдут
=
ОСНОВНОЙ РЕЗУЛЬТАТ ПРИ ПРОВЕДЕНИИ ВАБК:
улучшение доставки кислорода к
Слайд 59Оптиковолоконный внутриаортальный баллонный катетер фирмы «DatascopE» (США) «Sensation», 7 Fr
Слайд 60
Алгоритм принятия решения о начале ВАБК
среднее артериальное давление ≤ 55
диастолическое давление в легочной артерии ≥ 25 мм рт.ст.
сердечный индекс ≤ 2,2 л/м2⋅мин
pO2 смешанной венозной крови ≤ 30 мм.рт.ст.
ИПО2 ≤ 115 л/м2⋅мин
снижение темпа диуреза ≤ 10 мл/час
отсутствие собственного выброса на фоне параллельной перфузии
отсутствие адекватной гемодинамической реакции на средние дозы симпатомиметиков при попытке отключения АИК
Слайд 61
Алгоритм принятия решения о прекращении ВАБК
отсутствие или минимальная инотропная поддержка
стабильный ритм и гемодинамика в режиме работы аппарата для ВАБК 1:3
PO2 смешанной венозной крови ≥35 мм рт.ст.
адекватный темп диуреза
наличие адекватного самостоятельного дыхания или минимальная респираторная поддержка
Слайд 63Рекомендации для внутриарортальной баллонной контрпульсации при ОИМ, осложненном кардиогенным шоком
Рекомендации
van Diepen S. et al. Contemporary Management of Cardiogenic Shock: A Scientific Statement From the American Heart Association // Circulation. – 2017. – Vol. 136. – 16. – P. e232-e268.
Слайд 64?КЛАСС I состояния, для которых является очевидным что проводить данные процедуры или
При кардиогенном шоке, не отвечающем на фармакологическую терапию
При острой митральной регургитации или дефекте МЖП
При рецидивирующей желудочковой аритмии, нестабильной гемодинамически, неподдающейся лечению
При рефрактерной постинфарктной стенокардии
ВАБК - стабилизирующая мера перед ангиографией и хирургическим лечением/реваскуляризацией
Слайд 65?КЛАСС III состояния, для которых имеется очевидность и общее мнение, что процедуры,
Терминальная стадия кардиогенного шока с практически полным отсутствием гемодинамики и признаками полиорганной дисфункции –
ДИСКРЕДИТАЦИЯ МЕТОДА!
Слайд 66
ДРУГИЕ СПОСОБЫ МЕХАНИЧЕСКОЙ ПОДДЕРЖКИ КРОВООБРАЩЕНИЯ
обход левого желудочка
обход правого желудочка
бивентрикулярный обход
имплантация
Слайд 69CARDIOHELP – портативная система, разработанная фирмой MAQUET (Германия) для лечения и
Слайд 71В процессе или после стабилизации гемодинамических показателей необходима:
срочная коронарография с
при невозможности выполнения хирургического вмешательства показана тромболитическая терапия
Радикальная терапия кардиогенного шока
Слайд 72Профилактика и лечение кардиогенного шока
на сегодняшний день единственным подходом, четко подтвердившим
Слайд 73Профилактика и лечение кардиогенного шока
На сегодняшний день нет доказательств того, что
Слайд 74ЗАКЛЮЧЕНИЕ
Лечение кардиогенного шока представляет собой задачу сложную, но не безнадежную. Некоторые
Слайд 75Международные документы, регламентирующие лечение ОИМ
McMurray J.J. et al. ESC Guidelines for
Kolh P. et al. Guidelines on myocardial revascularization The Task Force on Myocardial Revascularization of the European // Eur. J. Cardiothorac. Surg. – 2010. – Vol. 38. – № Suppl. – P. S1-S52.
Mebazaa A. et al. Recommendations on pre-hospital & early hospital management of acute heart failure: a consensus paper from the Heart Failure Association of the European Society of Cardiology, the European Society of Emergency Medicine and the Society of Academic Emergency Medicine // Eur. Heart. J. – 2015. – Vol. 36. – № 30. – Р. 1958-1966.
van Diepen S. et al. Contemporary Management of Cardiogenic Shock: A Scientific Statement From the American Heart Association // Circulation. – 2017. – Vol. 136. – 16. – P. e232-e268.
Слайд 76Отечественные рекомендации, регламентирующие лечение сердечной недостаточности
Рекомендации по ведению пациентов с острой
Терещенко С.Н. и соавт. Федеральные клинические рекомендации по диагностике и лечению хронической и острой сердечной недостаточности МЗ РФ, 2013. – [Электронный ресурс]. – Режим доступа: http://acutecardio.ru/article/18/federalnyie-klinicheskie-rekomendatsii-po-diagnost
Мареев В. Ю. и др. Национальные рекомендации ОССН, РКО и РНМОТ по диагностике и лечению ХСН (четвертый пересмотр). // Журнал Сердечная Недостаточность. – 2013. – Том 14. – № 7 (81).