- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Осмотр грудной клетки. Патологические формы грудной клетки презентация
Содержание
- 1. Осмотр грудной клетки. Патологические формы грудной клетки
- 2. ОСМОТР грудной клетки
- 3. Осмотр грудной клетки Статический осмотр клетки груди
- 4. Во время динамического осмотра грудной клетки обращают
- 5. ОСМОТР грудной клетки: а — нормостеническая; б — астеническая; в — гиперстеничеекая.
- 6. Патологические формы грудной клетки а.эмфизематозная; б. —
- 7. Типы дыхания - грудной, - брюшной - смешанный типы дыхания.
- 8. При грудном (реберном) типе дыхания, который чаще встречается
- 9. Патологические типы Грудной тип дыхания у мужчин
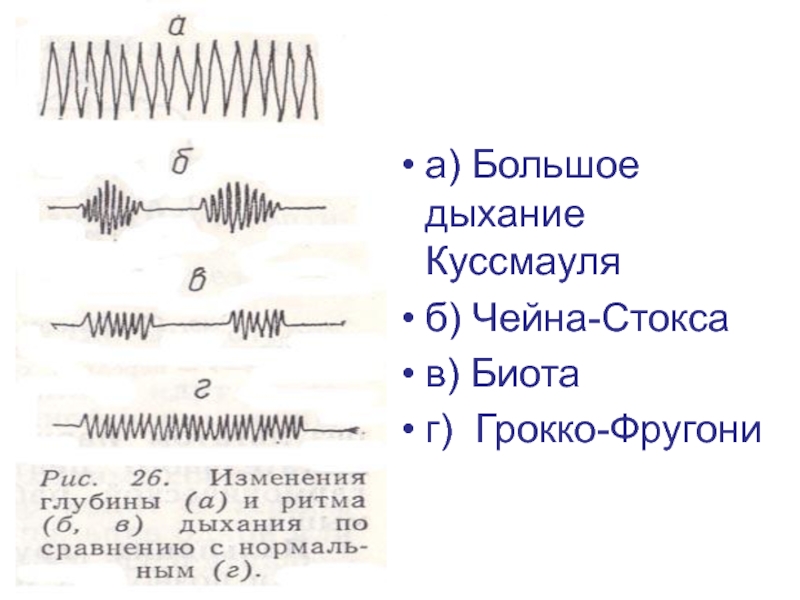
- 10. а) Большое дыхание Куссмауля б) Чейна-Стокса в) Биота г) Грокко-Фругони
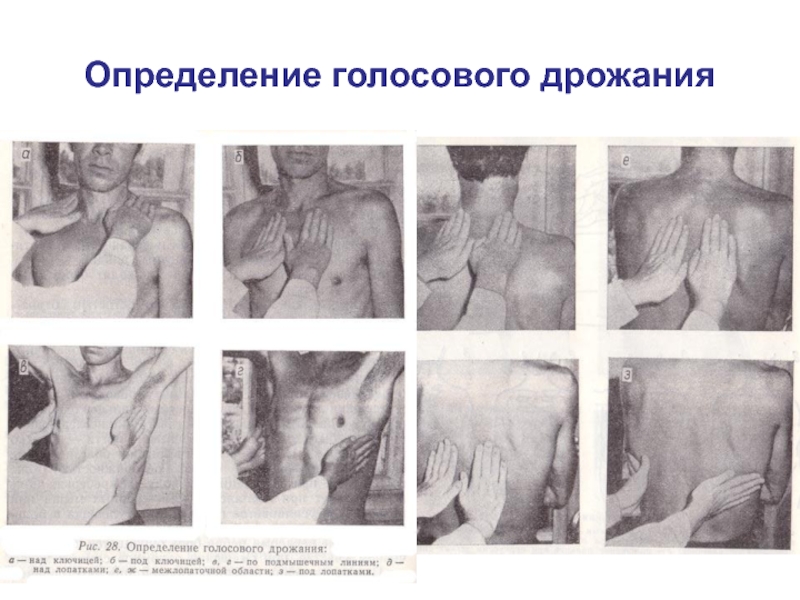
- 11. Определение голосового дрожания
- 12. Голосового дрожание В норме голосовое дрожание выражено умеренно,
- 13. Осмотр области сердца, верхушечный толчок Единственный толчок
- 14. Пальпаторное выявление сердечного дрожания: 1.-исследование области
- 15. ПАЛЬПАЦИЯ верхушечного толчка 1. Локализация. В норме
- 16. Патологические пульсации в области сердца.
- 17. Гипокинетический и гиподинамические толчки. Типичен при застойной
- 18. При осмотре прекардиальной области необходимо оценить:
- 19. Видимая пульсация в прекардиальной области: справа
- 20. Эпигастральная пульсация Ложная эпигастральная пульсация - это
- 21. Пальпация области сердца, прилегающих к нему областей
- 22. ПЕРКУССИЯ
- 23. Перкуссия – выстукивание звука! Перкуссия (от лат.
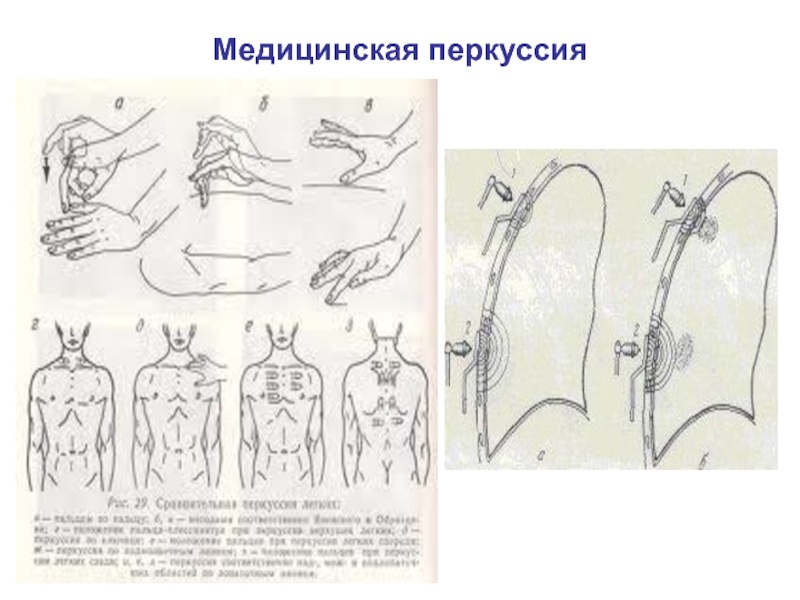
- 24. Медицинская перкуссия
- 25. При проведении перкуссии надо соблюдать следующие правила:
- 26. Перкуссия легких сравнительная - для выявления патологических
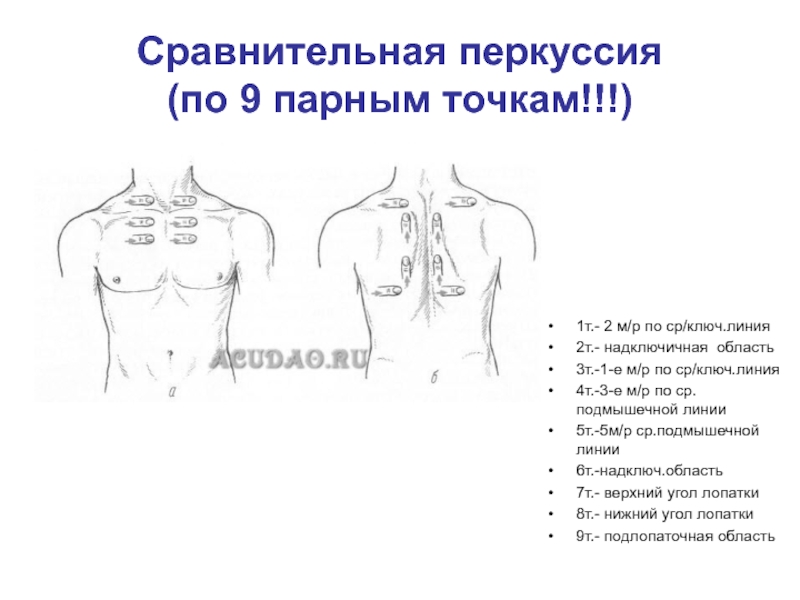
- 27. Сравнительная перкуссия (по 9 парным точкам!!!) 1т.-
- 28. Виды перкуторного звука: Ясный легочной звук- Громкий,
- 29. Перкуторный звук при патологии легких:
- 30. Топографическая перкуссия легких а) нижние границы легких;
- 32. ПЕРКУССИЯ СЕРДЦА
- 33. Перкуссия сердца -Относительная граница сердца (тихая перкуссия) -Абсолютная граница сердца (тишайшая перкуссия)
- 34. Границы сердца: Правая - 1.5 см
- 35. Относительная тупость сердца – это границы сердца,прикрытые
- 36. Абсолютная тупость сердца Часть сердца, не прикрытая легкими
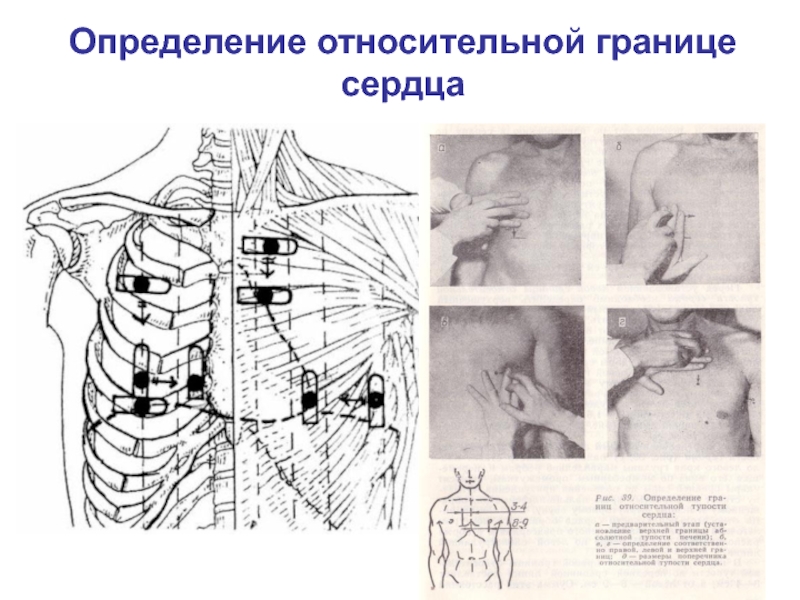
- 37. Определение относительной границе сердца
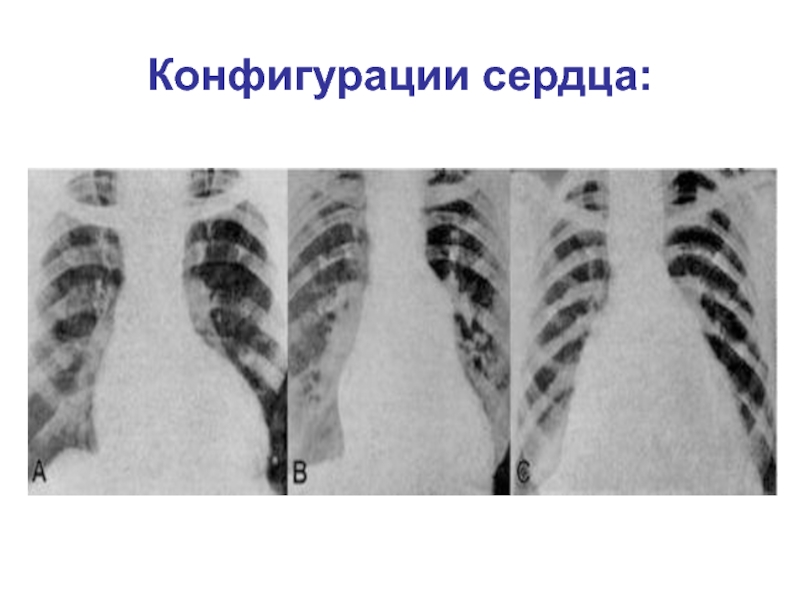
- 38. Конфигурации сердца: 1.Нормальная 2.Митральная 3.Аортальная 4.Бычье сердце 5.Трапецевид- ное сердце
- 39. Конфигурации сердца:
- 40. Конфигурации сердца при ВПС 1 - норма;
- 41. Конфигурации сердца:
- 42. Форма и положение сердца зависят от телосложения,
- 43. Причины изменения границ относительной тупости 1.Внесердечные:
- 44. Спасибо за внимание! До встречи на следующей лекции!!!
Слайд 2ОСМОТР грудной клетки
При статическом осмотре обращают внимание
Увеличение объема одной половины грудной клетки (рис. 23) бывает при накоплении в плевральной полости значительного количества жидкости (экссудат, транссудат, кровь) или воздуха (пневмоторакс).
Уменьшение объема одной половины грудной клетки может наблюдаться в следующих случаях:
- при сморщивании больших участков легкого в результате перенесенного воспалительного процесса (абсцесс, туберкулез, крупозная пневмония и др.), приведшего к пневмосклерозу;
- при плевральных спайках или полном заращении плевральной щели после рассасывания длительно находившегося в ней экссудата, особенно гнойного;
- при ателектазе (спадении) легкого вследствие закупорки просвета бронха опухолью или каким-либо инородным телом;
- после оперативного удаления легкого или его доли.
Расширение только нижней части грудной клетки с одной либо с обеих сторон возможно при значительном увеличении печени или (и) селезенки, при асците, метеоризме.
Ограниченное выпячивание грудной клетки бывает при периостите, перихондрите, опухоли ребра, абсцессе грудной стенки, при прорыве под кожу гнойного плеврита.
Слайд 3Осмотр грудной клетки
Статический осмотр клетки груди не всегда позволяет решить, какая
Слайд 4Во время динамического осмотра грудной клетки обращают внимание на степень участия
Больному предлагают глубоко дышать и следят за экскурсией грудной клетки. Если освещение плохое, для определения отставания одной из половин к симметричным местам ее прикладывают ладони и просят больного глубоко дышать.
Отставание одной половины грудной клетки при дыхании свидетельствует о наличии патологического процесса в этой половине, что может быть при пневмонии, новообразованиях легкого вследствие потери способности пораженной части его к спадению и расправлению, при сухом плеврите, переломе ребер, межреберной невралгии, воспалении межреберных мышц вследствие усиливающейся при дыхании болезненности и спастического сокращения мышц пораженной половины, при параличе или парезе соответствующей половины тела, купола диафрагмы.
Слайд 6Патологические формы грудной клетки
а.эмфизематозная;
б. — паралитическая (по А. А. Шелагурову, 1975);
в
Слайд 8При грудном (реберном) типе дыхания, который чаще встречается у женщин, дыхательные движения
При брюшном (диафрагмальном) типе дыхания, чаще встречающемся у мужчин, дыхательные движения осуществляются преимущественно диафрагмой. Во время вдоха диафрагма сокращается и опускается, что увеличивает отрицательное давление в грудной полости, и легкие заполняются воздухом. Внутрибрюшное давление при этом повышается и брюшная стенка выпячивается. Во время выдоха диафрагма расслабляется, поднимается, брюшная стенка возвращается в исходное положение.
При смешанном типе в акте дыхания участвуют межреберные мышцы и диафрагма.
Слайд 9Патологические типы
Грудной тип дыхания у мужчин может быть обусловлен воспалением диафрагмы
Брюшной тип дыхания у женщин наблюдается при сухом плеврите, межреберной невралгии, переломе ребер, что делает движения их болезненными.
Слайд 12Голосового дрожание
В норме голосовое дрожание выражено умеренно, одинаково над симметричными участками грудной
Усиление голосового дрожания наблюдается при уплотнении и безвоздушности части или целого легкого (при пневмонии, туберкулезе, инфаркте легкого, экссудативном плеврите).
Ослабление голосового дрожания наблюдается при скоплении в плевральной полости жидкости или газа, которое оттесняет легкое от грудной клетки; при полной закупорке просвета бронха опухолью; у истощенных больных при снижении у них силы голоса; при ожирении.
Слайд 13Осмотр области сердца, верхушечный толчок
Единственный толчок у здорового человека, который можно
Слайд 14Пальпаторное выявление сердечного дрожания:
1.-исследование области абсолютной тупости сердца и верхушки;
2 -
3 - пальпация области легочной артерии (II межреберье слева у грудины) и III, IV межреберья у левого края
Слайд 15ПАЛЬПАЦИЯ верхушечного толчка
1. Локализация. В норме располагается в V-ом межреберье по
2. Продолжительность. Длительный толчок всегда патологичен и указывает на повышенную нагрузку на левый желудочек при аортальном стенозе, к примеру, или тяжелой длительной артериальной гипертензии.
3. Площадь. Обычно не больше 1 см. Если диаметр толчка более 2-2.5 см, это расценивается как патология, которая может наблюдаться при увеличении левого желудочка.
4. Сила. Если верхушечный толчок при его пальпации приподнимает палец, это так же говорит о патологии и отражает гипертрофию левого желудочка при его хорошей систолической функции.
5. Форма. В норме верхушечный толчок короткий и резкий, и совпадает по времени с систолой.
Слайд 16Патологические пульсации в области сердца.
Двойной верхушечный толчок
Встречается
Длительный верхушечный толчок.
Свидетельствует о перегрузке левого желудочка давлением и наблюдается при длительно текущей артериальной гипертензии.
Пресистолический толчок.
Является пальпаторным эквивалентом четвертого тона сердца и говорит о том, что растяжимость левого желудочка снижена. Обычно это наблюдается при аортальном стенозе (при этом пресистолический толчок коррелирует со значительным градиентом давления между аортой и левым желудочком) или артериальной гипертензии. Данный толчок зачастую может встречаться одновременно с дрожанием, регистрируемым справа над вторым межреберным промежутком.
Ранний диастолический толчок.
Расценивается как пальпаторный эквивалент третьего тона сердца. Встречается у больных с диагностируемой перегрузкой левого желудочка и его расширением в результате этого. А так же у пациентов с его недостаточностью. При этом возможно сочетание данного толчка с длительным верхушечным.
Гипердинамический толчок.
Это недлительный, расширенный и по началу несмещенный верхушечный толчок, наблюдаемый при перегрузке левого желудочка объемом (при аортальной и митральной недостаточности). Если заболевание прогрессирует, то имеет место смещение толчка вниз и латерально.
Слайд 17Гипокинетический и гиподинамические толчки.
Типичен при застойной кардиомиопатии. Помимо снижения силы, он
Парастернальная и эпигастральная пульсация.
Свидетельствует о гипертрофии правого желудочка и часто сочетается с толчком легочной артерии во II- III межреберье слева или с пальпаторным эквивалентом легочного компонента второго тона.
Митральный стеноз.
Пальпаторно проявляется определением первого и второго тона. Зачастую можно пропальпировать щелчок открытия митрального клапана, а при укладывании пациента на левый бок над верхушкой можно зафиксировать и диастолическое дрожание.
Недостаточность трехстворчатого клапана.
У взрослых пациентов с подобным дефектом практически всегда присутствуют прекордиальные признаки гипертрофии правого желудочка и легочной гипертензии: правожелудочковый толчок в парастернальной области (иногда может ощущаться в эпигастрии или под мечевидным отростком грудины) и пальпируемый легочный компонент над легочной артерией. Так же при каждой систоле происходит синхронная пульсация печени.
Стенокардия и перенесенный инфаркт миокарда.
Толчок может быть и нормальным. Но в ряде случаев наблюдается пальпаторный эквивалент IV тона (пресистолический толчок). Если больной перенес ИМ, то верхушечный толчок может локализоваться выше и медиальнее, нежели нормальный его вариант. Это позволяет предположить наличие аневризмы или дискинезии левого желудочка.
Пальпаторные признаки расширения легочной артерии и аорты.
Легочная артерия при легочной гипертензии может пальпироваться в левой части парастернальной области, а расширенная аорта при аневризме пальпируется справа от грудины.
Дрожание.
Это патологический признак, характеризующийся пальпируемой вибрацией, которая сочетается с выслушиваемым при аускультации шумом. Функциональный шум никогда не сочетается с дрожанием.
Слайд 18При осмотре прекардиальной области необходимо оценить:
1. состояние костного скелета передней грудной
2. верхушечный толчок;
3. сердечный толчок;
4. эпигастральную пульсацию;
5. пульсацию в яремной ямке;
6. другие пульсации;
7. венозный рисунок передней грудной стенки.
Осмотр проводится в положении пациента лицом к свету.
Эти е требования (хорошее освещение) необходимо выполнять и при осмотре правого и левого бока, а также сзади.
Слайд 19Видимая пульсация в прекардиальной области:
справа во II межреберье, пульсация аорты;
- слева
- слева в III-IV межреберьях у края грудины - пульсация аневризмы левого желудочка;
- слева в IV-V межреберьях у грудины - пульсация правого желудочка;
- эпигастральная пульсация в области мечевидного отростка - пульсация правого желудочка;
- в V межреберье по срединно-ключичной линии - пульсация левого желудочка.
предположить гипертоническую болезнь, тиреотоксикоз, аневризму аорты, аортальную недостаточность.
Слайд 20Эпигастральная пульсация
Ложная эпигастральная пульсация - это отрицательная, внесердечная пульсация, проявляющаяся небольшим
Слайд 21Пальпация области сердца, прилегающих к нему областей и крупных сосудов
• пальпацию верхушечного и сердечного толчка;
• пальпаторное исследование эпигастральной пульсации;
• пальпацию III-IV межреберья слева от грудины;
• пальпацию IV-V межреберья слева от грудины;
• пальпацию II межреберья справа у грудины;
• пальпацию II межреберья слева у грудины;
• пальпацию югулярной ямки;
• пальпацию сонной и подключичной артерии;
• пальпацию наружной югулярной вены;
• пальпацию брюшной аорты.
Слайд 23Перкуссия – выстукивание звука!
Перкуссия (от лат. percussio — "постукивание") — выстукивание
Различают два вида перкуссии:
непосредственная - постукивание пальцами производится непосредственно по телу больного
посредственная - постукивание пальцами по какому-либо предмету (плессиметру), приложенному к телу. (В настоящее время чаще применяется посредственная перкуссия пальцем по пальцу).
Слайд 25При проведении перкуссии надо соблюдать следующие правила:
Руки врача должны быть
В помещении, где проводится перкуссия, должно быть тепло.
Больной должен находиться в удобном положении (лучше всего в положении сидя или стоя, за исключением случаев, когда тяжесть его состояния не позволяет этого).
При перкуссии задней поверхности грудной клетки голова больного должна быть слегка наклонена вперед, а руки скрещены на груди.
Для получения чистого перкуторного звука при перкуссии необходимо придерживаться определенной техники исполнения.
В качестве плессиметра следует использовать 2-й или 3-й палец левой руки.
Перкуторные удары надо наносить мякотью концевой фаланги 2-го или 3-го пальца правой руки по средней фаланге или по сочленению между концевой и средней фалангой пальца-плессиметра.
Палец-плессиметр должен плотно прилегать к перкутируемой поверхности на всем протяжении.
Перкуторные удары должны наноситься строго перперпендикулярно к поверхности пальца-плессиметра.
Перкуторный удар должен наноситься только движением кисти в лучезапястном суставе и быть коротким, отрывистым, одинаковой силы.
При проведении топографической перкуссии палец-плессиметр надо ставить параллельно границе органа и отметку ее делать по краю плессиметра (пальца), обращенного к более громкому звуку (если перкутировать от более громкого звука к более тихому).
Слайд 26Перкуссия легких
сравнительная - для выявления патологических изменений в каком-либо участке легкого.
топографическая перкуссия легких.
Слайд 27Сравнительная перкуссия
(по 9 парным точкам!!!)
1т.- 2 м/р по ср/ключ.линия
2т.- надключичная область
3т.-1-е
4т.-3-е м/р по ср.подмышечной линии
5т.-5м/р ср.подмышечной линии
6т.-надключ.область
7т.- верхний угол лопатки
8т.- нижний угол лопатки
9т.- подлопаточная область
Слайд 28Виды перкуторного звука:
Ясный легочной звук- Громкий, продолжительный, низкий звук, который выслушивается
Тупой звук - Тихий, короткий и высокий тон, возникающий при перкуссии над плотными и напряженными тканями. Такой звук выслушивается у здорового человека при перкуссии над печенью.
Тимпанический или барабанный - Более громкий, более продолжительный и низкий звук с музыкальным оттенком называется. Он напоминает звук, возникающий при ударе в барабан, и выслушивается в норме над полыми органами, содержащими воздух (над желудком, кишечником).
Над здоровыми легкими, также содержащими воздух, этот звук не определяется ввиду неоднородности структуры органа (воздух плюс плотные ткани). В патологических случаях тимпанический звук или тимпанический оттенок звука возникает над гладкостенными полостями в легких (каверны), над плевральной полостью, содержащей воздух (пневмоторакс).
Слайд 30Топографическая перкуссия легких
а) нижние границы легких;
б) верхние границы легких, или высоту
Слайд 33Перкуссия сердца
-Относительная граница сердца
(тихая перкуссия)
-Абсолютная граница сердца
(тишайшая перкуссия)
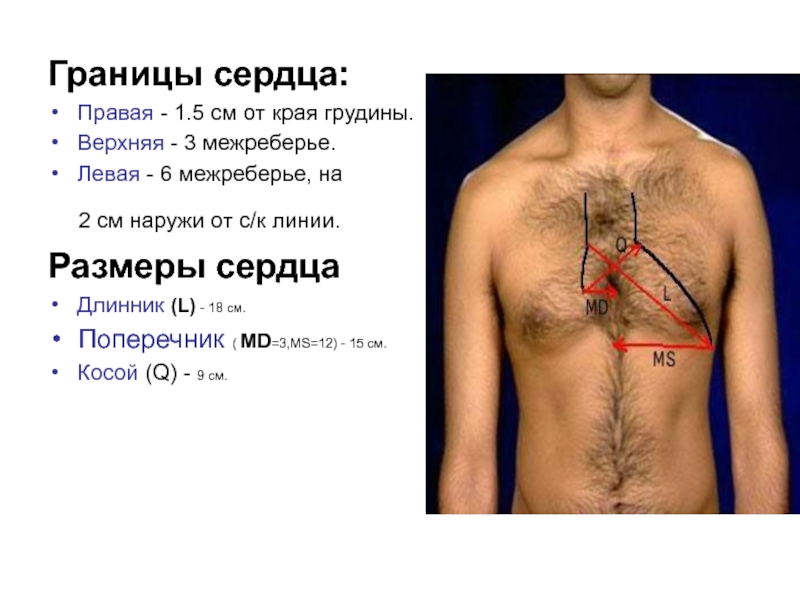
Слайд 34Границы сердца:
Правая - 1.5 см от края грудины.
Верхняя - 3
Левая - 6 межреберье, на
2 см наружи от с/к линии.
Размеры сердца
Длинник (L) - 18 см.
Поперечник ( MD=3,MS=12) - 15 см.
Косой (Q) - 9 см.
Слайд 35Относительная тупость сердца
– это границы сердца,прикрытые
легкими(т.е. истинные).
Состоит
Слайд 38Конфигурации сердца:
1.Нормальная
2.Митральная
3.Аортальная
4.Бычье сердце
5.Трапецевид-
ное сердце
Слайд 40Конфигурации сердца при ВПС
1 - норма;
2 - декстрокардия;
3 -
4 - дефект межпредсердной перегородки;
5 - дефект межжелудочковой перегородки;
6 - изолированный стеноз легочной артерии;
7 - болезнь Лютембаше;
8 - тетрада Фалло
Слайд 42Форма и положение сердца зависят от телосложения, пола, возраста, различных физиологических
1. Косое (встречается чаще всего) положение сердца. Сердечно-сосудистая тень имеет треугольную форму, «талия» сердца выражена слабо. Угол наклона длинной оси сердца составляет 43 — 48°.
2. Горизонтальное положение сердца. Силуэт сердечно-сосудистой тени занимает почти горизонтальное (лежачее) положение; угол наклона равен 35 — 42°; «талия» выражена резко. Длинник сердца при этом уменьшен, поперечник увеличен.
3. Вертикальное положение сердца.. Силуэт сердечно-сосудистой тени занимает почти вертикальное (стоячее) положение; угол наклона равен 49 — 56°; «талия» сглажена.