- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Осложнения ИМ презентация
Содержание
- 1. Осложнения ИМ
- 2. Третье
- 3. Клиническое течение инфаркта миокарда нередко отягощается различными
- 4. Осложнения инфаркта миокарда можно разделить на три
- 5. Время появления осложнений инфаркта миокарда классифицируют на:
- 6. Поздние осложнения возникают на 2—3-й неделе,
- 7. Как на ранних, так и на поздних
- 9. NB! Особенности назначения антиаритмических препаратов на фоне
- 10. Интенсивная терапия брадикардий при ОИМ необходима при
- 11. Острая левожелудочковая недостаточность
- 12. Острая левожелудочковая недостаточность Кардиогенный
- 13. Комплексная медикаментозная терапия КШ, помимо нормализации гемодинамики,
- 14. Slide Показания к назначению вазодилататоров при ОСН
- 15. Slide Инотропные
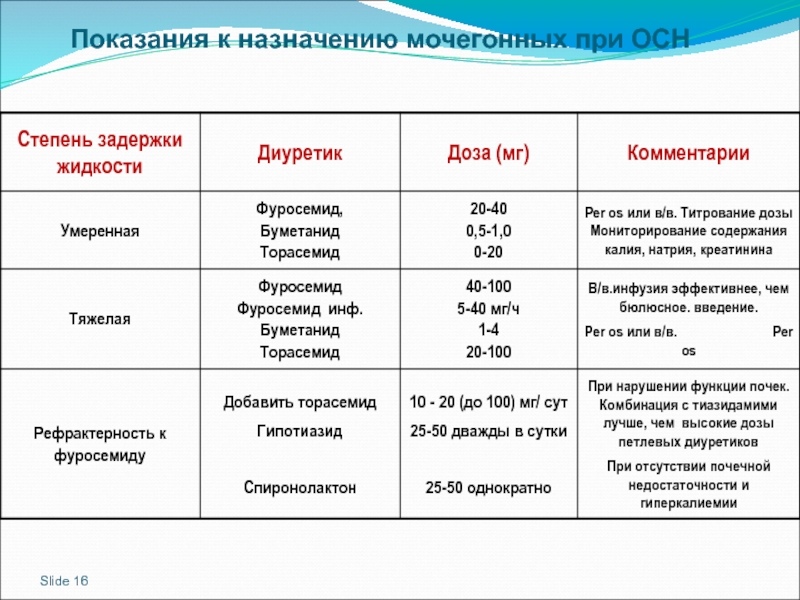
- 16. Slide Показания к назначению мочегонных при ОСН
- 17. Разрывы сердца 15% всех смертельных исходов ИМ
- 18. Острая аневризма сердца обычно формируется
- 19. Тромбоэндокардит — это эндокардит в сочетании
- 20. Синдром Дресслера –осложнение ОИМ, развивающееся по
- 21. Рецидивирующий инфаркт миокарда - возникший в течение
- 22. Биомаркеры в диагностике рецидивирующих коронарных атак и
- 23. Почему стентирование
- 24. По данным ряда обсервационных исследований, основными факторами,
- 25. Обеспечение технических аспектов выполнения процедуры:
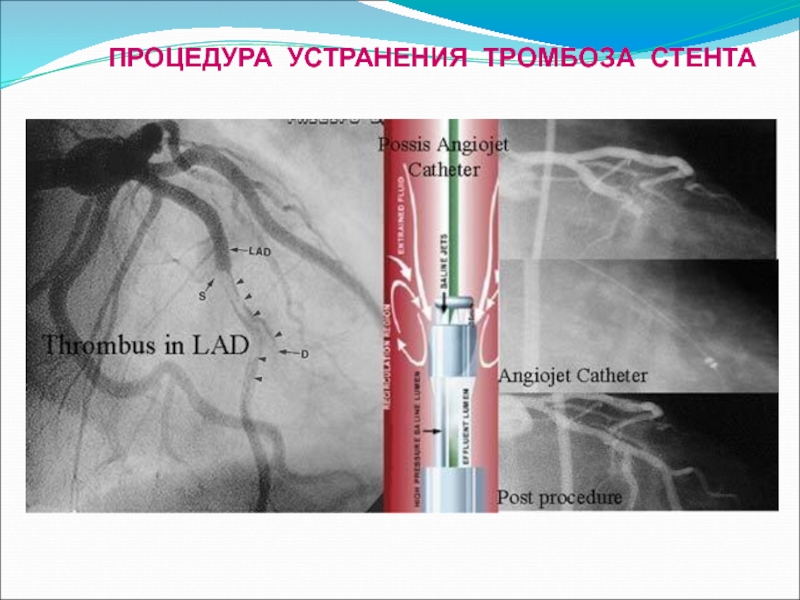
- 26. ПРОЦЕДУРА УСТРАНЕНИЯ ТРОМБОЗА СТЕНТА
- 27. Международные рекомендации 2013-2014 гг по лечению больных
- 28. СПАСИБО ЗА ВНИМАНИЕ !
Слайд 2 Третье универсальное определение инфаркта
Критерии, использующиеся для диагностики ОИМ:
- Выявление повышенного уровня Т
- Симптомы ишемии миокарда
- Диагностически значимая элевация сегмента ST
- Впервые зарегистрированная блокада левой ножки пучка Гиса.
- Патологический зубец Q наЭКГ.
- Появление нежизнеспособного миокарда или выявление зон гипо- /акинеза.
- Выявление интракоронарного тромбоза :
- на ангиографическом
- патологоанатомическом исследованиях.
Кардиальная смерть с симптомами, позволяющими предположить ишемию миокарда
ЧКВ-ассоциированный ИМ, устанавливается на основании повышения концентрации тропонина (>5х99 процентиля URL) у лиц с исходно N значениями
Тромбоз стента при ИМ, выявленный на коронароангиографии или патологоанатомическом исследовании
АКШ-ассоциированный ИМ, устанавливается на основании повышения концентрации тропонина (>10х99 процентиля URL) у лиц с исходно N значениями
«Российский кардиологический журнал», 2013; 2(100), приложение1
Слайд 3Клиническое течение инфаркта миокарда нередко отягощается различными осложнениями. Их развитие обусловлено
Слайд 4Осложнения инфаркта миокарда можно разделить на три основные группы
• электрические —
• гемодинамические вследствие нарушений насосной функции сердца (ОЛЖН, ОПЖН и бивентрикулярная недостаточность, КШ, аневризма желудочка, расширение инфаркта); дисфункции сосочковых мышц; механических нарушений (острая зоны митральная регургитация вследствие разрыва сосочковых мышц, разрывы сердца, свободной стенки или межжелудочковой перегородки, отрывы сосочковых мышц); электромеханической диссоциации;
• реактивные, тромбоэмболические осложнения — эпистенокардический перикардит, тромбоэмболии сосудов малого и большого круга кровообращения, ранняя постинфарктная стенокардия, синдром Дресслера.
Слайд 5Время появления осложнений инфаркта миокарда классифицируют на:
ранние осложнения — возникают
этапе транспортировки больного в стационар) или в острейший период
(3-4 дня):
нарушения ритма и проводимости (90%), ФЖ
и полная АВ-блокада (самые частые осложнения
и причина летальности на догоспитальном этапе
и в 1 сутки).
внезапная остановка сердца;
острая недостаточность насосной функции
сердца — ОЛЖН и КШ;
разрывы сердца — наружные, внутренние;
острая дисфункция или отрыв сосочковых мышц;
ранний эпистенокардический перикардит;
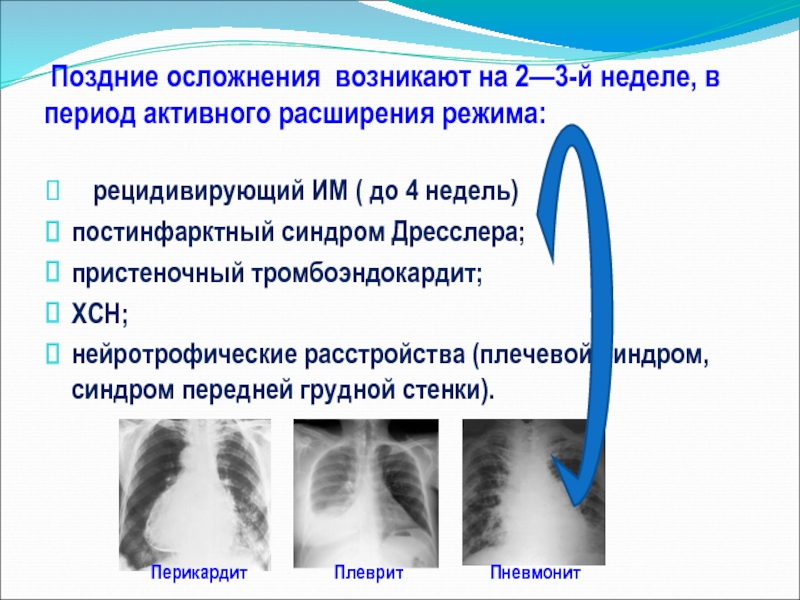
Слайд 6 Поздние осложнения возникают на 2—3-й неделе, в период активного расширения
рецидивирующий ИМ ( до 4 недель)
постинфарктный синдром Дресслера;
пристеночный тромбоэндокардит;
ХСН;
нейротрофические расстройства (плечевой синдром, синдром передней грудной стенки).
Перикардит Плеврит Пневмонит
Слайд 7Как на ранних, так и на поздних стадиях ОИМ могут возникать:
психические изменения (депрессия, истерические реакции, психоз);
аневризмы сердца;
тромбоэмболические осложнения — системные (вследствие
пристеночного тромбоза) и ТЭЛА (из-за тромбоза глубоких
вен голеней).
Тромбоэмболии клинически выявляются у 5—10% больных (на аутопсии — у 45%), часто протекают бессимптомно и являются причиной смерти у ряда госпитализированных больных ИМ (до 20%).
Слайд 8 Нарушения ритма при
жизнеопасные аритмии: фибрилляция желудочков, устойчивая желудочковая тахикардия, асистолия, полная субнодальная АВ блокада;
потенциально жизнеопасные аритмии: желудочковая экстрасистолия высоких градация по Lown и Wolf (частая, ранняя, политопная экстрасистолия, куплеты, триплеты), неустойчивая желудочковая тахикардия, альтернирующая блокада ножек пучка Гиса, АВ блокада
2 степени типа Мобитц 2;
гемодинамически неблагоприятные аритмии: выраженная тахикардия или брадикардия (любой локализации), пароксизмальная суправентрикулярная тахикардия, фибрилляция и трепетание предсердий;
нежизнеопасные аритмии: умеренная синусовая тахикардия или брадикардия, редкие желудочковые или суправентрикулярные экстрасистолы, АВ блокада 1 степени или 2 степени 1 типа без нарушения внутрижелудоч-
кового проведения.
Слайд 9NB! Особенности назначения антиаритмических препаратов
на фоне ОИМ
Противопоказаны препараты IА и IС
Данные о возможности использования антагонистов кальция группы верапамила противоречивы – по некоторым данным, они могут ограничивать зону некроза, однако есть также сведения о повышении риска смерти при их использовании.
Доказаны низкая эффективность сердечных гликозидов и высокий риск развития дигиталисной интоксикации у больных с ОЛЖН.
В настоящее время они используются только при тахисистолической форме мерцательной аритмии.
β-адреноблокаторы при отсутствии нарушения проводимости и выраженной СН должны назначаться с 1-ых суток ИМ.
При относительно стабильной гемодинамике для восстановления синусового ритма используются амиодарон или пропранолол, позволяющие уменьшить тахикардию и восстановить синусовый ритм.
ЖЭ: ранняя, политопная, би-тригеминия, куплеты, триплеты потенциально опасны, прогностиески неблагоприятнаы: препаратом выбора является лидокаин и назначение β блокаторов.
Пароксизмы неустойчивой желудочковой тахикардии (длительность от 4 комплексов подряд до 1 минуты): препараты выбора β-адреноблокаторы, амиодарон, лидокаин.
При пароксизме устойчивой желудочковой тахикардии необходимо экстренное восстановление ритма!
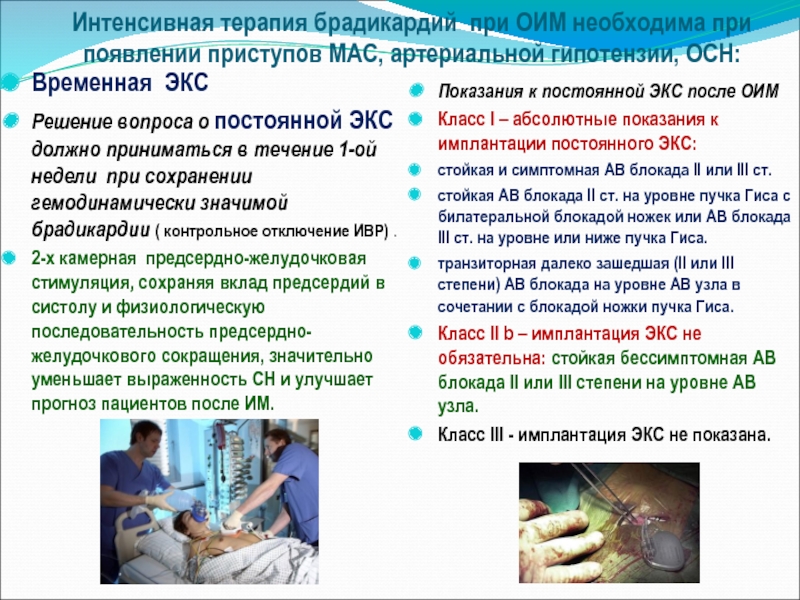
Слайд 10Интенсивная терапия брадикардий при ОИМ необходима при появлении приступов МАС, артериальной
Временная ЭКС
Решение вопроса о постоянной ЭКС должно приниматься в течение 1-ой недели при сохранении гемодинамически значимой брадикардии ( контрольное отключение ИВР) .
2-х камерная предсердно-желудочковая стимуляция, сохраняя вклад предсердий в систолу и физиологическую последовательность предсердно-желудочкового сокращения, значительно уменьшает выраженность СН и улучшает прогноз пациентов после ИМ.
Показания к постоянной ЭКС после ОИМ
Класс I – абсолютные показания к имплантации постоянного ЭКС:
стойкая и симптомная АВ блокада II или III ст.
стойкая АВ блокада II ст. на уровне пучка Гиса с билатеральной блокадой ножек или АВ блокада III ст. на уровне или ниже пучка Гиса.
транзиторная далеко зашедшая (II или III степени) АВ блокада на уровне АВ узла в сочетании с блокадой ножки пучка Гиса.
Класс II b – имплантация ЭКС не обязательна: стойкая бессимптомная АВ блокада II или III степени на уровне АВ узла.
Класс III - имплантация ЭКС не показана.
Слайд 11Острая левожелудочковая недостаточность
Классификация левожелудочковой
I – нет признаков сердечной недостаточности;
II – умеренная сердечная недостаточность (влажные хрипы не более,чем над 50% легких);
III – отек легких (влажные хрипы более, чем над 50% легких);
IV – кардиогенный шок.
Отек легких
– клинический синдром, обусловленный гиперволемией малого круга кровообращения в результате ОЛЖН.
Патогенез
Выпадение из сократительного процесса до30% массы ЛЖ;
Резкое снижение насосной функции сердца;
Гиперволемия и гипертензия малого круга
Проникновение жидкости в интерстициальную ткань легких (интерстициальный отек - «сердечная астма»), затем – в полость альвеол (альвеолярный отек).
Тактика ведения:
Больному придается сидячее или полусидячее положение в кровати;
Нитроглицерин;
Морфин;
Быстродействующие диуретики
Периферические вазодилататоры
Аспирация пены из верхних дыхательных путей.
Ингаляция кислорода с пеногасителем.
Наложение турникетов на бедра.
Коррекция кислотно-основного равновесия.
При необходимости ИВЛ
При необходимости инотропная поддержка
Слайд 12 Острая левожелудочковая недостаточность
Кардиогенный шок
клинический синдром, обусловленный резким падением
Патогенез
Выпадение из сократительного процесса 50% и более массы ЛЖ;
Падение АД, прогрессирующее ухудшение перфу- зии сердца, мозга, почек и периферической МКЦ.
Открытие артерио-венозных шунтов :
- декомпенсированный метаболический ацидоз.
- переполнение кровью венул с пропотеванием жидкости в периваскулярное пространство – синдром гиповолемии;
Ухудшение коронарной перфузии, расширение зоны некроза, снижение сердечного выброса;
Повышение агрегации тромбоцитов и эритроцитов, вязкости крови, уровня фибриногена, снижение фибринолитической активности крови -
Формирование синдрома ДВС и прогрессирующее ухудшению коронарной и периферической перфузии.
Классификация кардиогенного шока (Е.И. Чазов)
Рефлекторный КШ: снижение CВ обусловлено рефлекторными влияниями из зоны поражения на насосную функцию сердца и тонус периферических сосудов: Немедленное и полное купирование ангинозного приступа.
Аритмическая форма КШ обусловлена гемодинамически значимыми аритмиями : восстановление синусового ритма, нормализации ЧCC при пароксизмальной тахикардии.
Истинный КШ характеризуется глубокой артериальной гипотонией, выраженной ЛЖ недостаточностью и нарушением тканевой перфузии : ВАБК, экстренная реваскуляризация миокарда
Гиповолемический КШ диагносцируется с помощью экспресс-методов определения основных параметров ЦГД.: Показания к коррекции гиповолемии - ЦВД менее 5 мм вод. ст. и ДЗЛА менее 12 мм рт. ст. Немедленное восполнение ОЦК, ТЛТ, ВАБК, экстренная реваску ляризация миокарда
Слайд 13Комплексная медикаментозная терапия КШ, помимо нормализации гемодинамики, предполагает коррекцию гипоксемии, метаболического
Коррекция метаболического ацидоза осуществляется введением 150-200 мл 4% раствора гидрокарбоната натрия под контролем показателей КОС из расчета 1 ммоль (2 мл) на кг
Целесообразна активная оксигенация крови с помощью вдыхания увлажненного кислорода через носовые катетеры со скоростью потока 8-10 л/мин.
Глюкокортикоидные гормоны (преднизолон, в/в струйно в дозе 90-150 мг) - обязательный компонент комплексной фармакотерапии КШ
Благоприятное действие кортикостероидов обусловлено:
уменьшением влияния катехоламинов на гладкую мускулатуру сосудов,
периферической вазодилатацией,
снижением общего сосудистого сопротивления,
улучшением состояния микроциркуляции,
стабилизацией лизосомальных капиллярных мембран. Преднизолон назначается внутривенно
гиперсимпатикотонии:
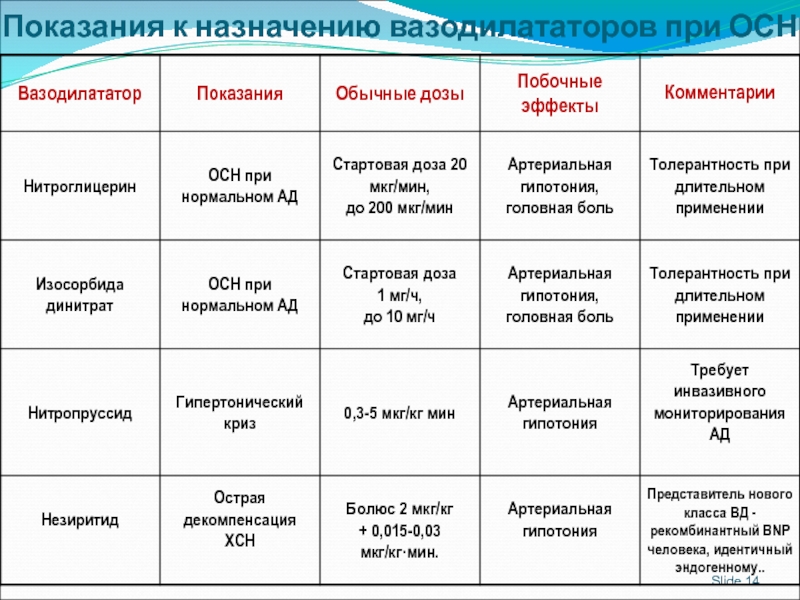
Слайд 15Slide
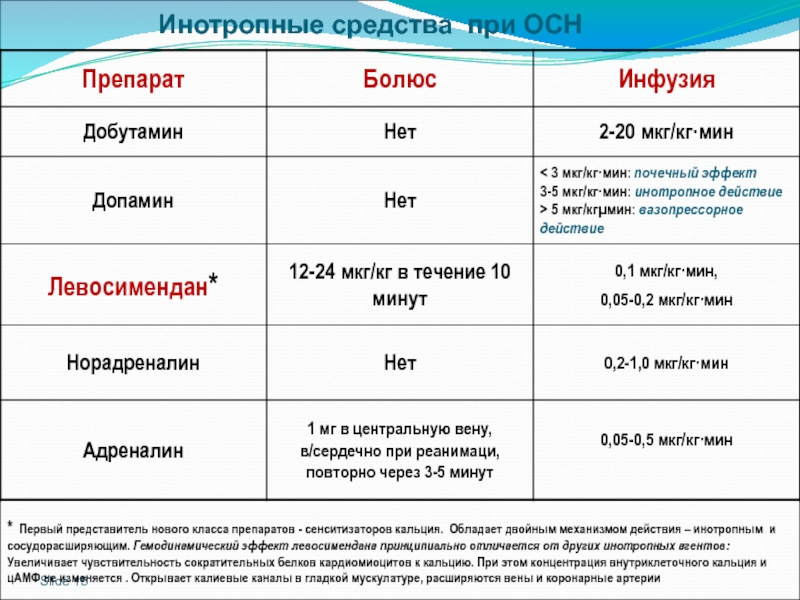
Инотропные средства при ОСН
* Первый
Слайд 17Разрывы сердца
15% всех смертельных исходов ИМ обусловлены разрывами сердца.
Наиболее часто разрывы
Факторы риска разрывов сердца:
Обширный трансмуральный инфаркт;
Пожилой возраст;
Женский пол;
Артериальная гипертензия;
Прием кортикостероидов и НПВП (кроме аспирина);
Проведение ТЛТ более чем через 14 часов от начала заболевания.
Профилактика разрывов сердца:
Эффективная коронарная реперфузия с помощью ТЛТ/ЧКВ.
Максимально раннее назначение β-блокаторов.
Прогноз зависит от возможности осуществления экстренного хирургического вмешательства.
Различают внешние и внут
ренние разрывы сердца
Внешние разрывы бывают острые и подострые:
При острых разрывах возникает гемотампонада, приводящая к мгновенной смерти.
Подострый разрыв возникает при небольшом дефекте миокарда: формируются тромбы, ложные аневризмы.
NB! Такой вариант разрыва необходимо дифференцировать с рецидивирующим ИМ.
К внутренним разрывам сердца относятся разрывы МЖП и папиллярных мышц.
Диагноз подтверждается с помощью допплер-эхокардиографии, позволяющей увидеть сброс крови слева направо через дефект МЖП.
Лечение – хирургическое. Перед операцией для стабилизации гемодинамики показана ВАБК
Слайд 18
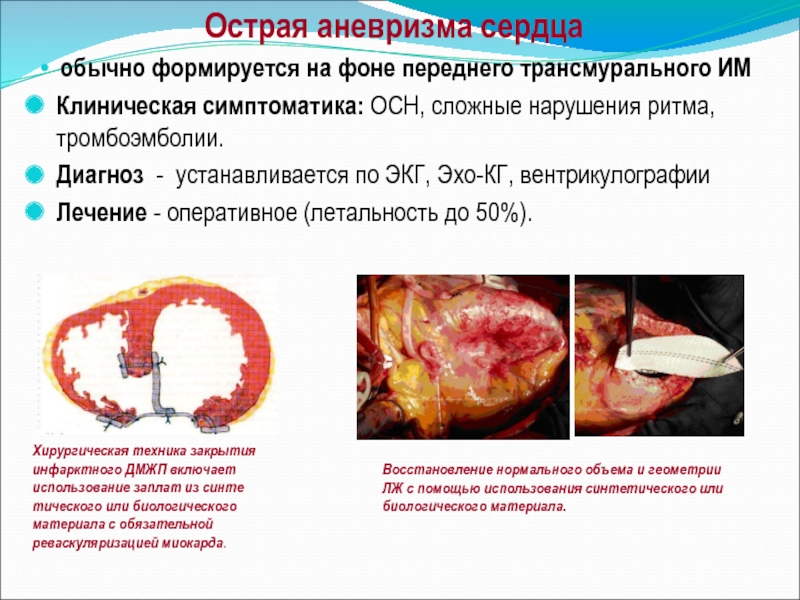
Острая аневризма сердца
обычно формируется на фоне переднего трансмурального ИМ
Клиническая симптоматика:
Диагноз - устанавливается по ЭКГ, Эхо-КГ, вентрикулографии
Лечение - оперативное (летальность до 50%).
Хирургическая техника закрытия
инфарктного ДМЖП включает
использование заплат из синте
тического или биологического
материала с обязательной
реваскуляризацией миокарда.
Восстановление нормального объема и геометрии
ЛЖ с помощью использования синтетического или
биологического материала.
Слайд 19
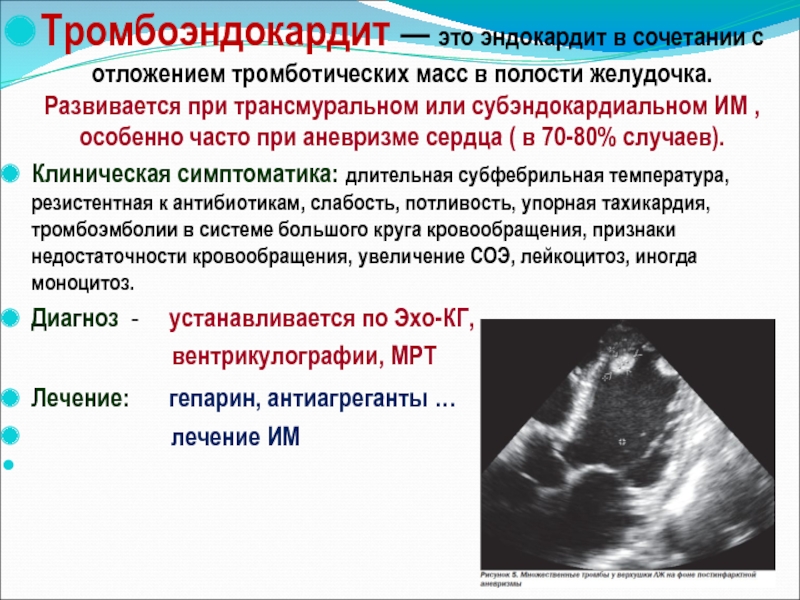
Тромбоэндокардит — это эндокардит в сочетании с отложением тромботических масс в
Клиническая симптоматика: длительная субфебрильная температура, резистентная к антибиотикам, слабость, потливость, упорная тахикардия, тромбоэмболии в системе большого круга кровообращения, признаки недостаточности кровообращения, увеличение СОЭ, лейкоцитоз, иногда моноцитоз.
Диагноз - устанавливается по Эхо-КГ,
вентрикулографии, МРТ
Лечение: гепарин, антиагреганты …
лечение ИМ
Слайд 20 Синдром Дресслера –осложнение ОИМ, развивающееся по аутоиммунному механизму. Возникает обычно
Характерными признаками синдрома Дресслера являются:
перикардит, плеврит, пневмонит,
сопровождающиеся повышением температуры тела,
лейкоцитозом, увеличением СОЭ, эозинофилией.
В некоторых случаях синдром Дресслера приобретает «абортивное» течение, проявляясь только повышением СОЭ, слабостью, тахикардией.
Основной принцип лечения: стероидные гормоны и антигистаминных препаратов.
Начальная доза преднизолона – 20-40 мг / сутки внутрь. Дозу снижают по мере улучшения клинической картины и анализа крови (на 2,5 мг каждые 3-5 дней). Прием препарата в поддерживающей дозе (2,5 мг в сутки) продолжают несколько недель.
Больным с повышенным риском желудочно-кишечных кровотечений следует назначать урбазон (4 мг 3-4 раза в сутки) или вводить стероиды парентерально.
Дополнительно применяются антигистаминные препараты и НПВС.
NB! Ибупрофен использовать не следует, (блокирует антитромбоцитарный эффект аспирина и вызывает истончение постинфарктного рубца.)
При наличии плеврального или перикардиального выпота антикоагулянты необходимо отменить.
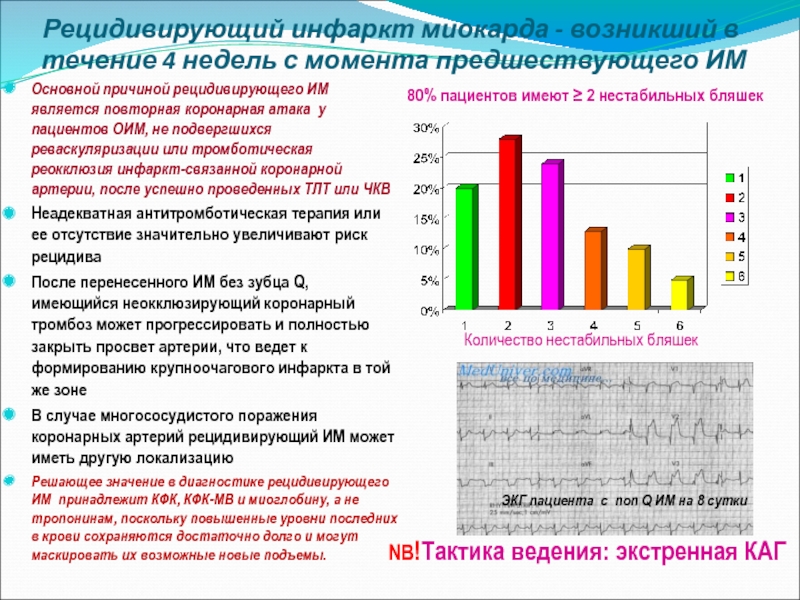
Слайд 21Рецидивирующий инфаркт миокарда - возникший в течение 4 недель с момента
Основной причиной рецидивирующего ИМ является повторная коронарная атака у пациентов ОИМ, не подвергшихся реваскуляризации или тромботическая реокклюзия инфаркт-связанной коронарной артерии, после успешно проведенных ТЛТ или ЧКВ
Неадекватная антитромботическая терапия или ее отсутствие значительно увеличивают риск рецидива
После перенесенного ИМ без зубца Q, имеющийся неокклюзирующий коронарный тромбоз может прогрессировать и полностью закрыть просвет артерии, что ведет к формированию крупноочагового инфаркта в той же зоне
В случае многососудистого поражения коронарных артерий рецидивирующий ИМ может иметь другую локализацию
Решающее значение в диагностике рецидивирующего ИМ принадлежит КФК, КФК-MB и миоглобину, а не тропонинам, поскольку повышенные уровни последних в крови сохраняются достаточно долго и могут маскировать их возможные новые подъемы.
80% пациентов имеют ≥ 2 нестабильных бляшек
Количество нестабильных бляшек
NB!Тактика ведения: экстренная КАГ
ЭКГ пациента с non Q ИМ на 8 сутки
Слайд 22Биомаркеры в диагностике рецидивирующих коронарных атак и неблагоприятных исходов
N-концевой пропептид натрийуретического
маркер интраоперационного и рецидивиру-
ющего ИМ
улучшает точность ппрогноза
внутригоспитальной смертности после ОИМ
Биомаркер нестабильности бляшки и
воспаления
СРБ
Повышенный уровень вСРБ при ОИМ
коррелирует с развитием ранних осложнений: разрывом миокарда, формированием аневризмы желудочков и тромбозов
Слайд 23 Почему стентирование при ОКС
системное воспаление и повышенная активность ТР
дистальная эмболизация
тромбоз стента
наличие множественных нестабильных бляшек –
повторные ишемические атаки и повторные ИМ
?
Слайд 24По данным ряда обсервационных исследований, основными факторами, приводящими к тромбозу стента,
пожилой возраст
сахарный диабет
почечная недостаточность
низкая фракция выброса левого желудочка
установка при остром коронарном синдроме
недораскрытие стента
стентирование на бифуркации, в устье сосуда мелких, либо протяженно-
окклюзированных артерий, множественных стенозов
наложение стентов способом «stent by stent»
выраженный остаточный стеноз после установки стента
индивидуальная реакция организма на инородный предмет
преждевременное прекращение антитромбоцитарной терапии
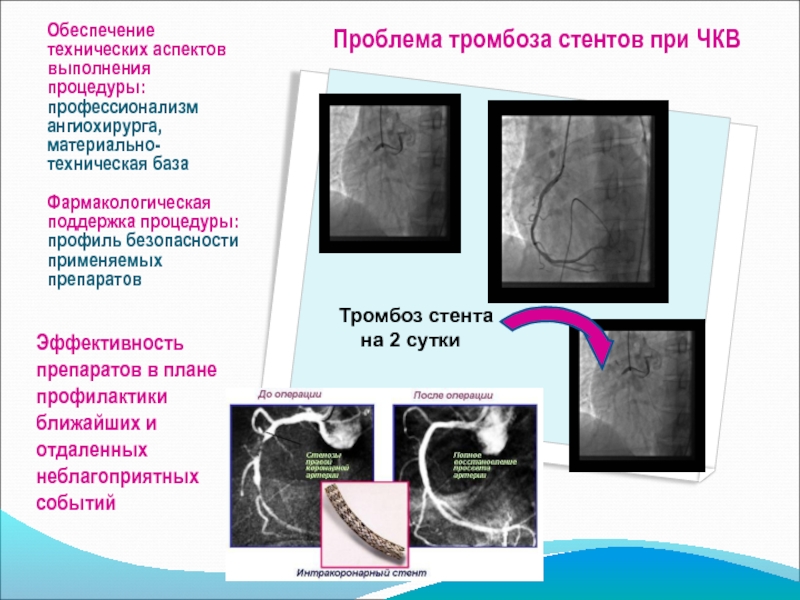
Слайд 25 Обеспечение технических аспектов выполнения процедуры: профессионализм ангиохирурга, материально-техническая база Фармакологическая
Эффективность препаратов в плане профилактики ближайших и отдаленных неблагоприятных событий
Тромбоз стента
на 2 сутки
Проблема тромбоза стентов при ЧКВ
Слайд 27Международные рекомендации 2013-2014 гг по лечению больных ОКС при экстренном ЧКВ
В
Установка стента имеет существенные преимущества перед баллонной ангиопластикой ( I А)
Стенты с лекарственным покрытием имеют преимущество перед голометаллическими стентами за счет снижения частоты (IIА)
Возникновение ОКС у пациентов, подвегшихся стентированию или АКШ
- показание к проведению экстренной КАГ
Перед ЧКВ пациент должен получить: аспирин 250-325 мг на догоспитальном этапе ( I А); нагрузочную дозу прасугреля 60 мг или тикагрелора 180 мг (I В) или клопидогреля 600 мг (IВ)
Первичное ЧКВ должно проводиться на фоне ДАТ ( I А) - комбинации АСК 75–100 мг/сут и блокатора АДФ–рецепторов тромбоцитов : прасугреля 10 мг/сутки или тикагрелора 90 мг 2 раза/ сутки или клопидогреля 75 мг/сутки;