- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Опухоли кроветворной ткани. Лейкозы презентация
Содержание
- 1. Опухоли кроветворной ткани. Лейкозы
- 2. Опухоль - типический патологический процесс, который характеризуется
- 3. Классификация По характеру роста опухоли бывают доброкачественными
- 4. Попадая в лимфу или кровь, они переносятся
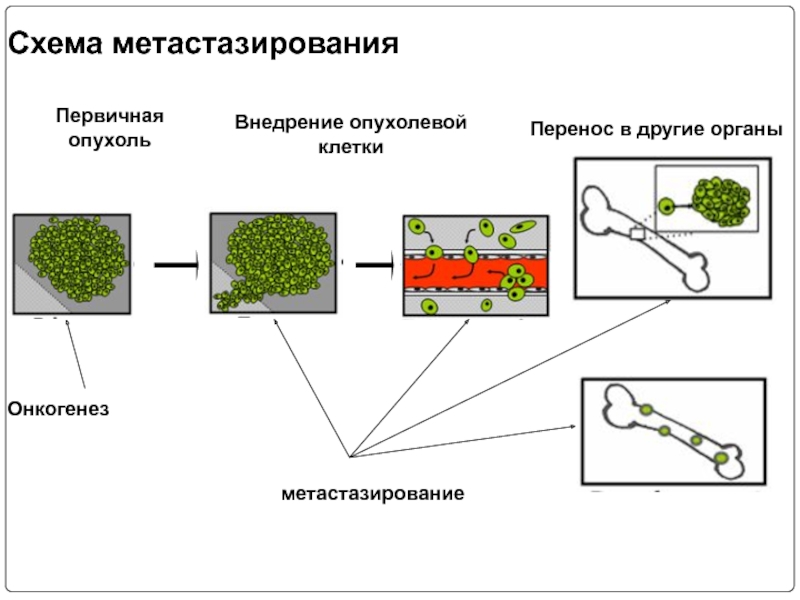
- 5. Первичная опухоль Схема метастазирования Внедрение опухолевой клетки Перенос в другие органы Онкогенез метастазирование
- 6. По гистологическому строению: Злокачественные опухоли из эпителиальных
- 7. Опухоли из кроветворной ткани
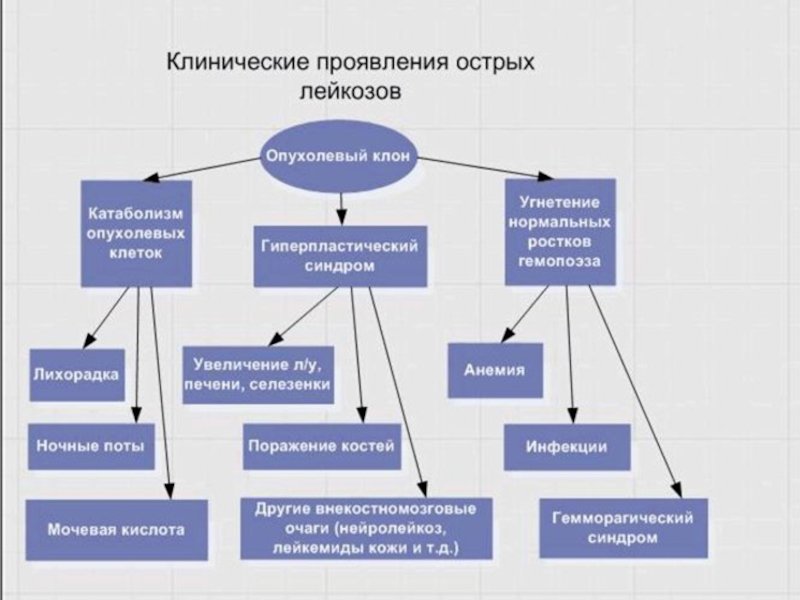
- 8. Гемобластозы - - все опухоли системы крови,
- 9. Гемобластозы Лейкозы –
- 10. Лейкозы Острый лейкоз
- 11. В России ежегодно регистрируют около 500 тысяч
- 12. Острые лейкозы
- 13. Острые лейкозы ОЛЛ ОНЛ
- 14. Соотношение ОМЛ и ОЛЛ – 6:1
- 15. Острые лимфобластные лейкозы регистрируются в 80% у
- 16. Этиология Наследственность Ионизирующая
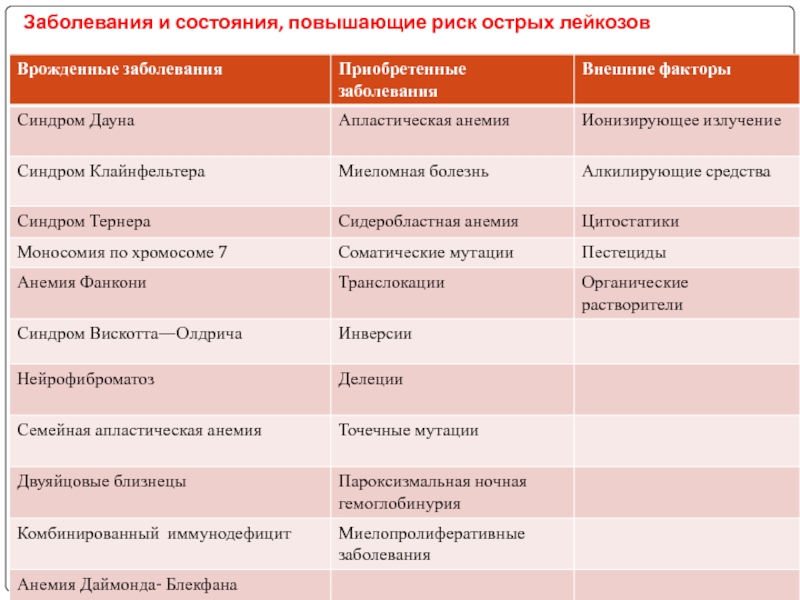
- 17. Заболевания и состояния, повышающие риск острых лейкозов
- 19. Патогенез Воздействие
- 20. По правилам опухолевой прогрессии гемобластозы проходят две
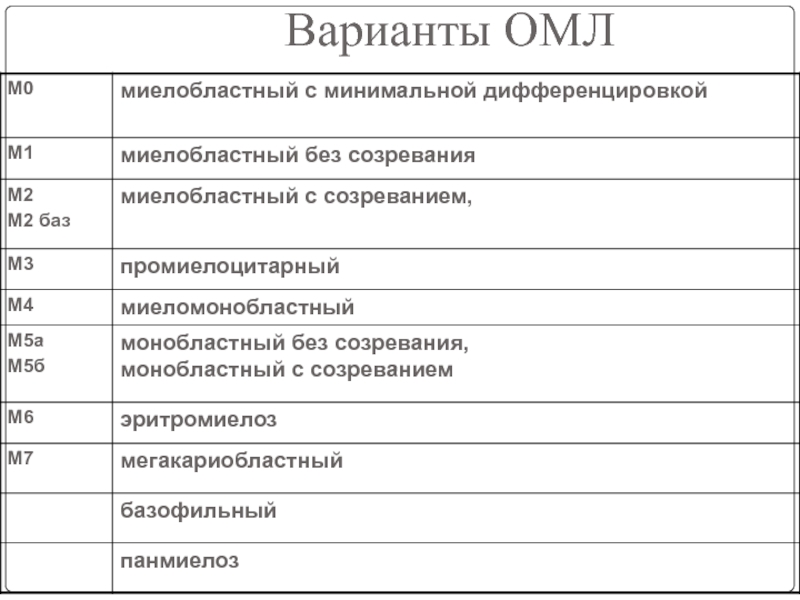
- 21. Варианты ОМЛ
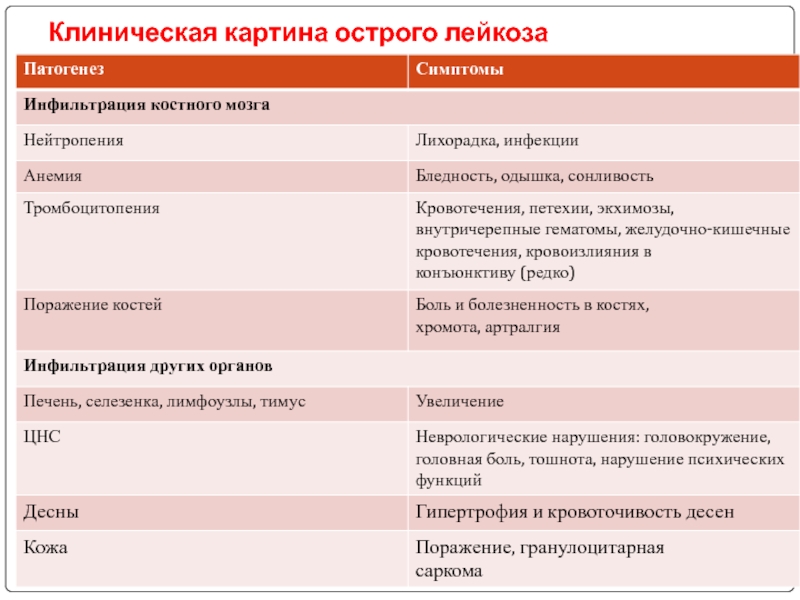
- 24. Клиническая картина острого лейкоза
- 26. Лечение лейкозов сопровождается развитием ремиссии Полная ремиссия
- 27. Критерии неполной ремиссии В миелограмме
- 29. При невыявлении лейкозных клеток с помощью цитогенетических
- 30. Рецидив может быть костномозговым или
- 31. Совершенствование методов современной терапии лейкозов приводит к
- 32. 1. Первый этап диагностики - установление самого
- 33. 2.Второй этап диагностики – разделение острых лейкозов
- 34. 3.Третий этап диагностики – подразделение острых лейкозов
- 35. В общем анализе крови м.б.: Панцитопения с
- 36. «Лейкемический провал» - в периферической крови присутствуют
- 37. Диагноз ОЛ – исключительно морфологический, устанавливаемый при
- 38. Подсчет бластов методом световой микроскопии остается золотым стандартом.
- 39. Морфология бластных клеток Клетки среднего и
- 41. Цитохимические исследования
- 42. Реакция определения активности миелопероксидазы (МПО) Маркер клеток
- 47. Выявление липидов окраской суданом черным В Окрашивание
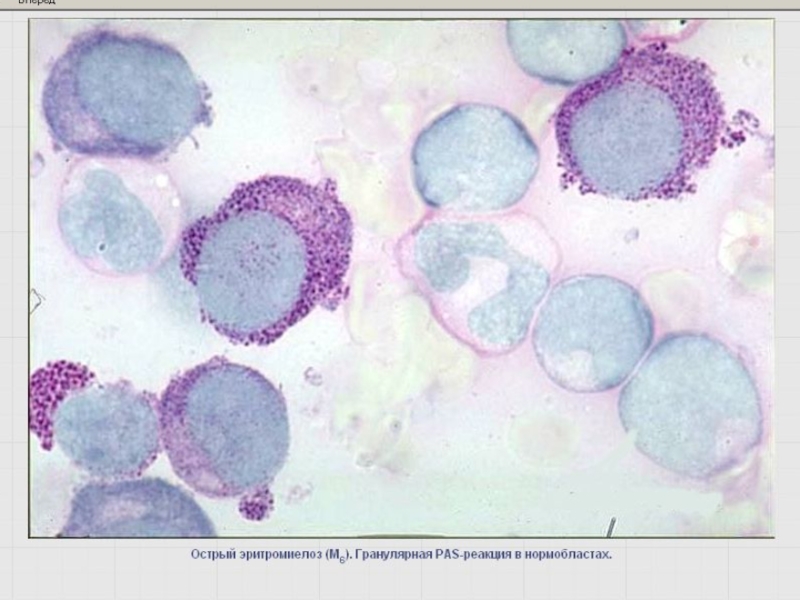
- 49. Выявление гликогена – PAS- или ШИК-реакция Определяется
- 55. Неспецифические эстеразы –неоднородная группа лизосомальных ферментов
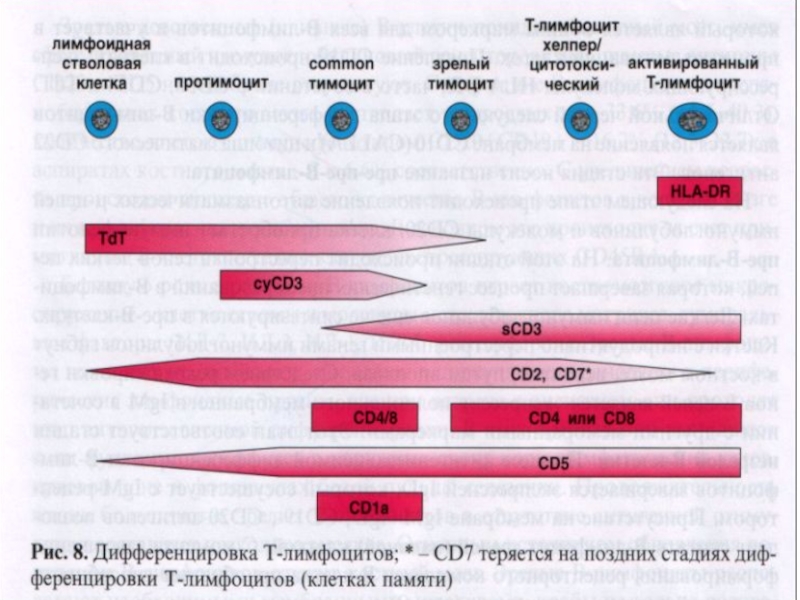
- 59. Иммунофенотипирование Основы иммунодиагностики лейкозов были заложены
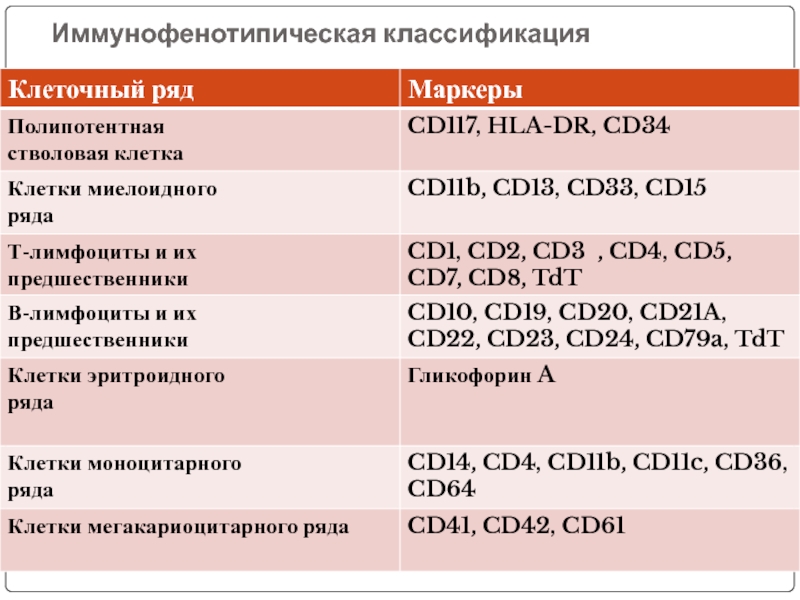
- 60. Иммунофенотипическая классификация
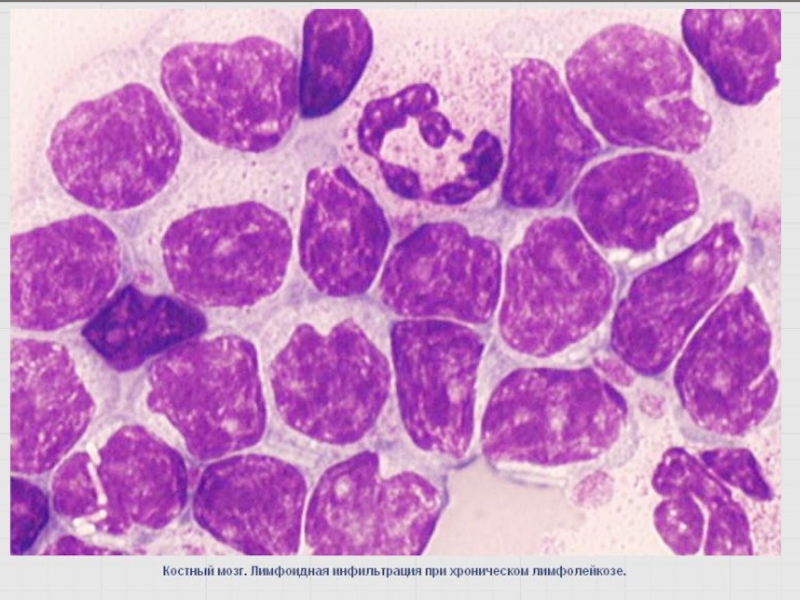
- 67. При хронических лейкозах основной массой опухоли являются зрелые и созревающие клетки.
- 68. Хронические миелопролиферативные заболевания – - клональные
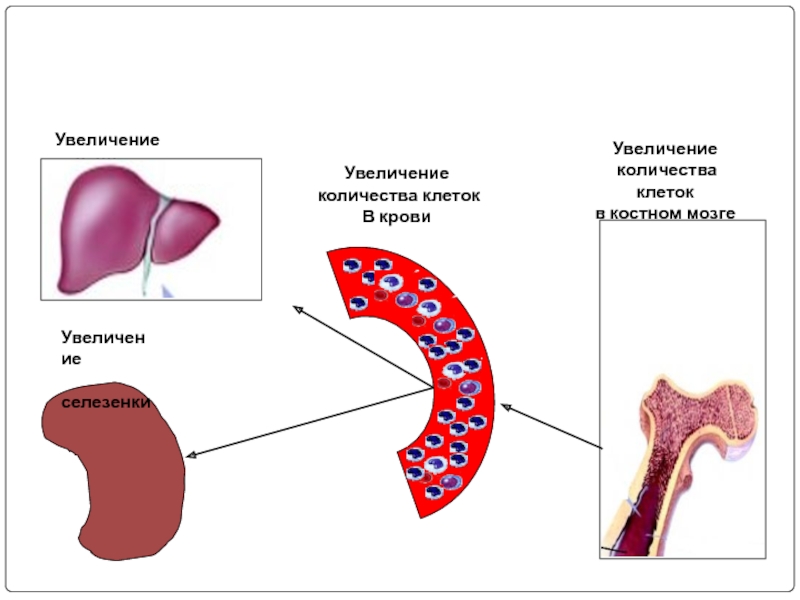
- 69. Наиболее часто поражаются печень и селезенка, где
- 70. Хронический миелолейкоз 15-20% всех
- 73. Бесконтрольное и быстрое размножение Увеличениеспособности к выходу
- 74. Выделяют 3 стадии заболевания: Хроническая (развернутая) –
- 75. Увеличение селезенки Увеличение печени Увеличение
- 76. Снижение тромбоцитов синяки
- 77. Хроническая стадия ХМЛ: В периф. крови: нейтрофильный
- 78. Хроническая стадия ХМЛ: Костный мозг – гиперклеточный,
- 81. Диагностические критерии фазы акселерации ХМЛ Миелобласты 10-19%
- 82. Диагностические критерии бластного криза ХМЛ Бласты
- 83. Иммунологические варианты бластного криза ХМЛ Дифференцировочные а/гены:
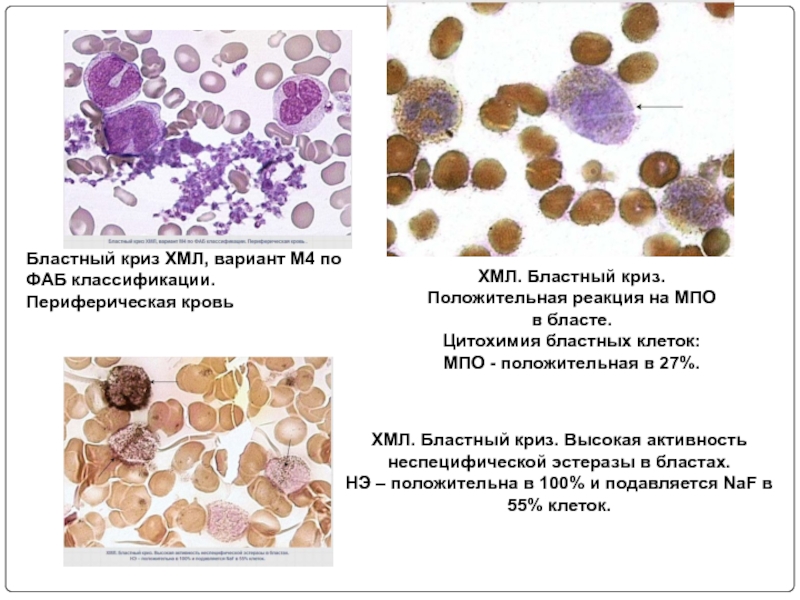
- 84. Бластный криз ХМЛ, вариант М4 по ФАБ
- 85. Лимфопролиферативные заболевания Способность клеток лимфопоэза к опухолевой
- 86. Классификация хронических лейкозов подчинена практическим целям. Будучи
- 88. Диагностика лимфопролиферативных заболеваний: выявление морфологического субстрата опухоли;
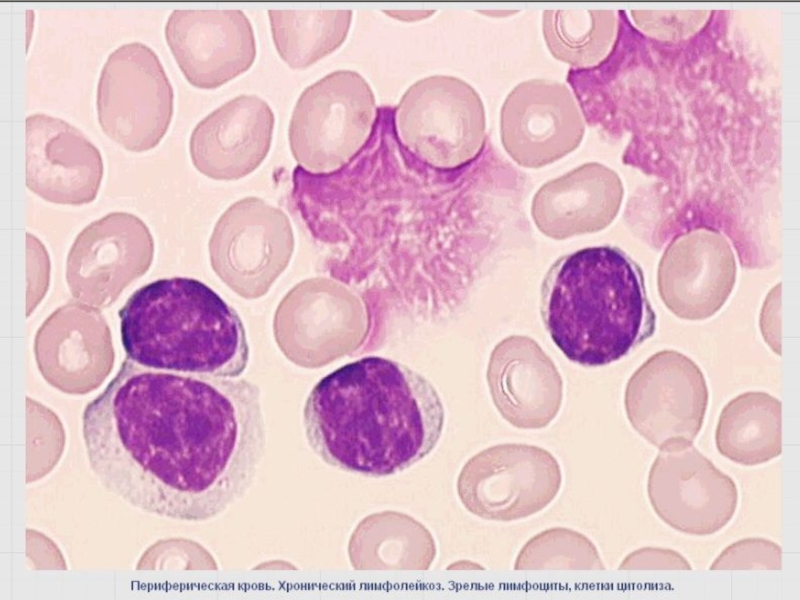
- 89. В-клеточный хронический лейкоз /лимфома из малых лимфоцитов
- 90. Этиология Причина неизвестна Радиация не увеличивает частоту
- 91. Терминальная стадия Трансформация в:
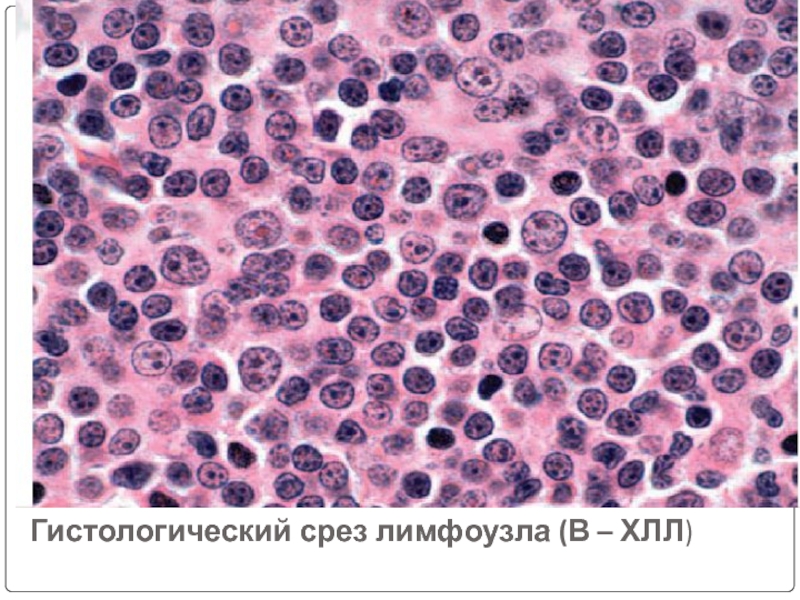
- 95. Гистологический срез лимфоузла (В – ХЛЛ)
- 96. Иммунофенотипирование лимфоцитов периферической крови. Иммунофенотип опухолевых
- 97. Спасибо за внимание !
Слайд 1Кафедра клинической лабораторной диагностики ФПК и ППС
Д.м.н. О.В. Ананьева
Опухоли кроветворной ткани.
Слайд 2Опухоль
- типический патологический процесс, который характеризуется неконтролируемым и потенциально неограниченным размножением
Слайд 3Классификация
По характеру роста опухоли бывают доброкачественными и злокачественными.
Доброкачественные опухоли
Злокачественным опухолям свойственен инфильтративный рост - опухолевые клетки прорастают между нормальными клетками, а также через базальные мембраны и сосудистую стенку.
Слайд 4Попадая в лимфу или кровь, они переносятся в другие органы и
Слайд 5Первичная опухоль
Схема метастазирования
Внедрение опухолевой клетки
Перенос в другие органы
Онкогенез
метастазирование
Слайд 6По гистологическому строению:
Злокачественные опухоли из эпителиальных клеток получили название рака (от
злокачественные опухоли из соединительной ткани - саркомы (от лат. Sarcoтa).
В названиях опухолей используют также
суффикс «ома», что означает «опухоль», например, лимфома
Слайд 8Гемобластозы -
- все опухоли системы крови, клеточным источником которых является стволовая
Слайд 9Гемобластозы
Лейкозы – гемобластозы, исходно поражающие костный мозг.
Злокачественные неходжкинские лимфомы – опухоли лимфатической природы, имеющие первоначально внекостномозговую локализацию.
Миелосаркомы – злокачественные внекостномозговые опухоли миелоидной природы.
Слайд 10Лейкозы
Острый лейкоз – клональная пролиферация незрелых гемопоэтических
Хронические лейкозы – основной массой опухоли являются зрелые и созревающие клетки.
Слайд 11В России ежегодно регистрируют около 500 тысяч онкологических больных. В
Слайд 13Острые лейкозы
ОЛЛ
ОНЛ
ОМЛ
< 1 %
Т-ОЛЛ
13-25%ОЛЛ
TI
TII
TIII
TIV
В-ОЛЛ 75-87%
BII
BIII
BIV
ОМЛ с возвратными генетическими аномалиями
ОМЛ с мультилинейной дисплазией
ОМЛ и МДС связанные с терапией
ОМЛ не входящий в перечисленные выше категории
ОМЛ неопределенной линии
Слайд 14Соотношение ОМЛ и ОЛЛ – 6:1 На долю острых миелоидных лейкозов приходится
Слайд 15Острые лимфобластные лейкозы регистрируются в 80% у детей в возрасте от
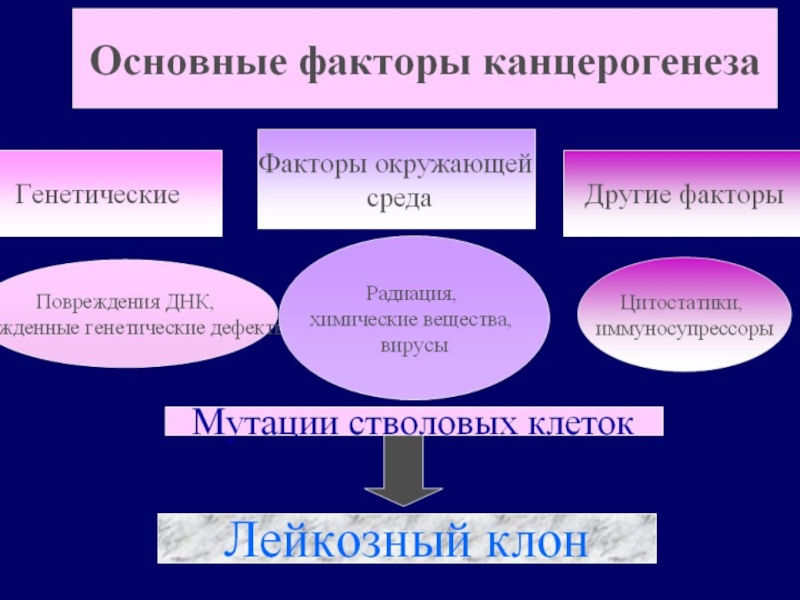
Слайд 16 Этиология
Наследственность
Ионизирующая радиация
Воздействие химических веществ
Роль вирусов
Нарушение репаративных
Слайд 19Патогенез
Воздействие лейкозогенных факторов → повреждение генома
Нестабильность генома → новые субклоны → прогредиентность течения лейкозов, их уход из-под контроля цитостатиков, изменение места опухолевого роста (суть опухолевой прогрессии) → угнетается нормальное кроветворение.
Слайд 20По правилам опухолевой прогрессии гемобластозы проходят две стадии: моноклоновую (доброкачественную)
Слайд 26Лечение лейкозов сопровождается развитием ремиссии
Полная ремиссия
Неполная ремиссия
Минимальная остаточная болезнь
Молекулярная ремиссия
Выздоровление
Слайд 27 Критерии неполной ремиссии В миелограмме бластов более 5% даже при нормальных
Слайд 28 Минимальная остаточная болезнь - cпецифическое состояние, при котором уровень бластных
Слайд 29При невыявлении лейкозных клеток с помощью цитогенетических и молекулярно-генетических методов исследования
Слайд 30 Рецидив может быть костномозговым или экстрамедуллярным при развитии лейкозной инфильтрации
Рецидив
– возврат активной стадии заболевания после полной ремиссии.
Слайд 31Совершенствование методов современной терапии лейкозов приводит к необходимости все более тонкой
Слайд 321. Первый этап диагностики - установление самого факта наличия у больного
Слайд 332.Второй этап диагностики – разделение острых лейкозов на две группы: острые
Слайд 343.Третий этап диагностики – подразделение острых лейкозов на формы, характеризующиеся определенным
Слайд 35В общем анализе крови м.б.:
Панцитопения с относительным лимфоцитозом
Лейкопения с относительным лимфоцитозом
Умеренный лейкоцитоз со сдвигом до миелоцитов.
Гиперлейкоцитоз – реже (у 10% больных) с бластами, умеренной анемией, тромбоцитопенией, нормобластами.
Нормобластоз при анемии, умеренном лейкоцитозе с бластозом.
Слайд 36«Лейкемический провал» - в периферической крови присутствуют молодые клетки (бласты) и
Трепанобиопсия позволяет определить клеточность костного мозга, количество мегакариоцитов, степень и характер лейкемической инфильтрации и редукции нормальных ростков.
Спинномозговая пункция проводится с диагностической и лечебной целью. При цитозе более 5 клеток в 1 мкл и наличии бластов диагностируется нейролейкоз.
Слайд 37Диагноз ОЛ – исключительно морфологический, устанавливаемый при обнаружении в крови и/или
Слайд 39Морфология бластных клеток
Клетки среднего и крупного размера
высокое ядерно-цитоплазматическое соотношение
Нежно-сетчатая
Наличие нуклеол
Базофильная цитоплазма
Азурофильная зернистость (+\-)
Палочки Ауэра (+\-)
Вакуолизация цитоплазмы
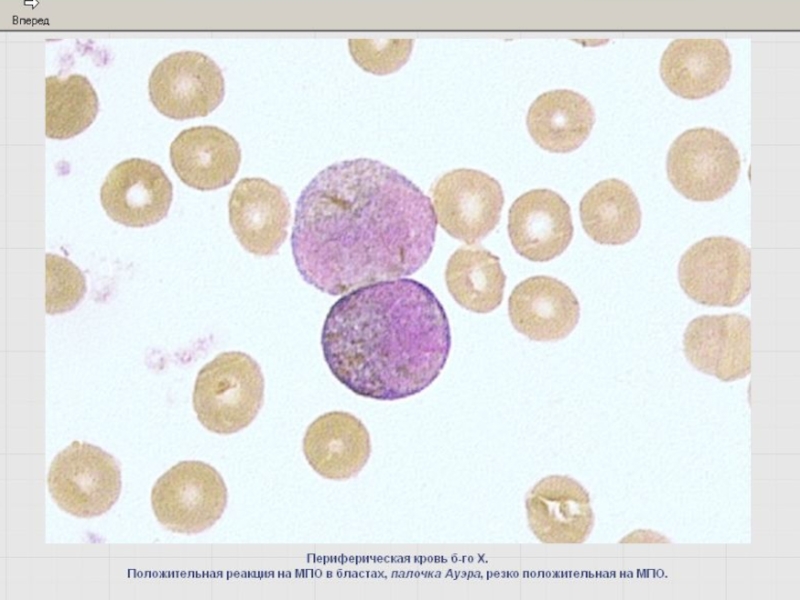
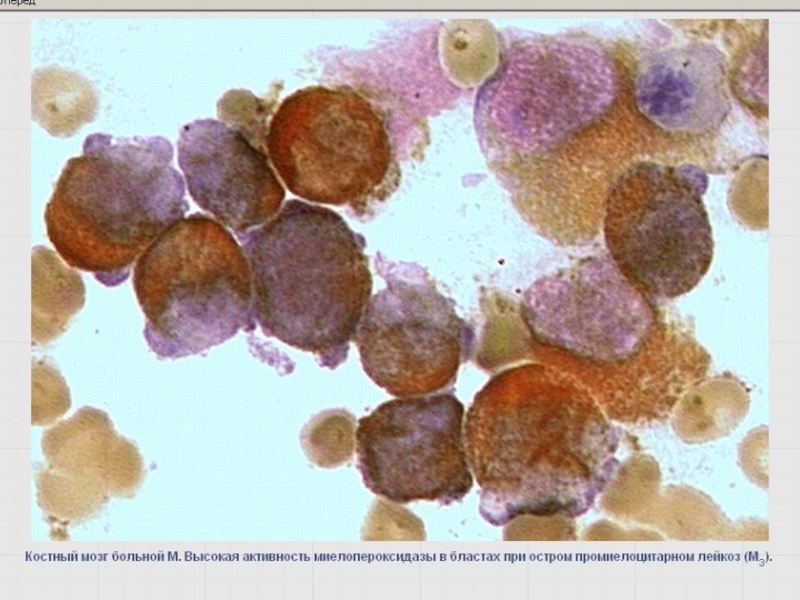
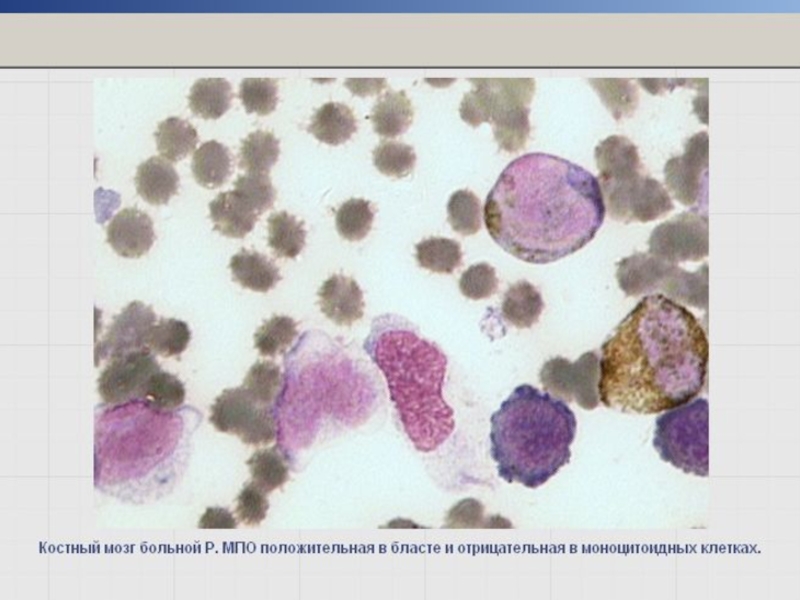
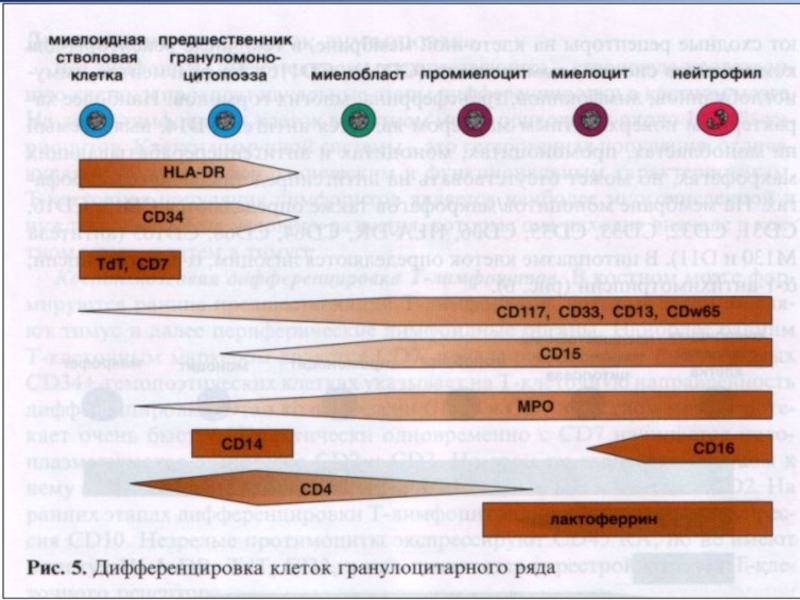
Слайд 42Реакция определения активности миелопероксидазы (МПО)
Маркер клеток гранулоцитарного ряда со стадии миелобластов.
Более
(-) реакция – в клетках лимфоидного, эритробластического и мегакариоцитарного рядов.
В местах локализации МПО в цитоплазме – гранулы желтовато-коричневого цвета.
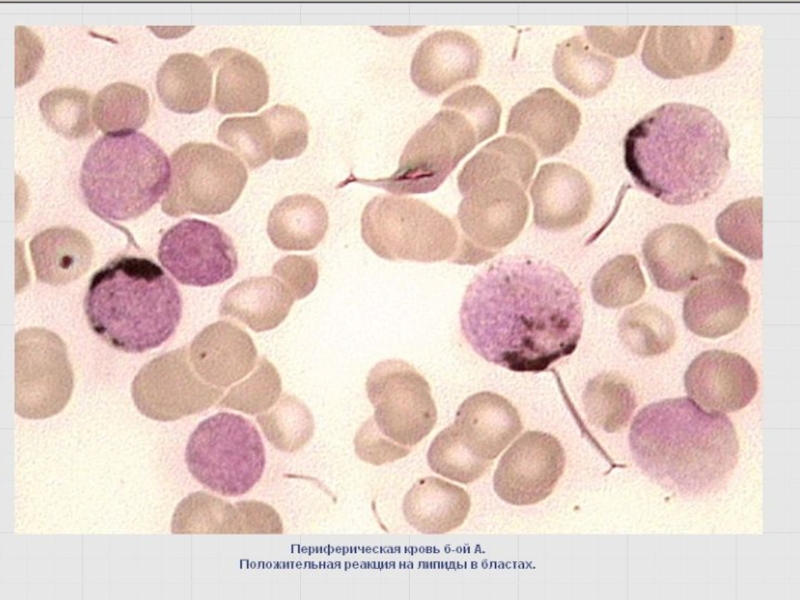
Слайд 47Выявление липидов окраской суданом черным В
Окрашивание липидов СЧВ, подобно МПО, -
(+/-) – в моноцитах;
(-) – в лимфоидных клетках.
Обнаруживаются в виде серовато-черных и черных гранул в цитоплазме.
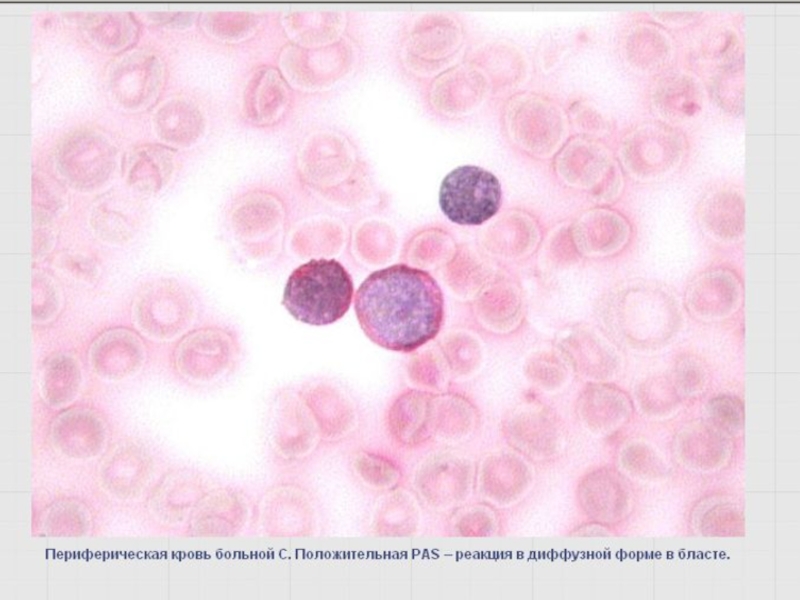
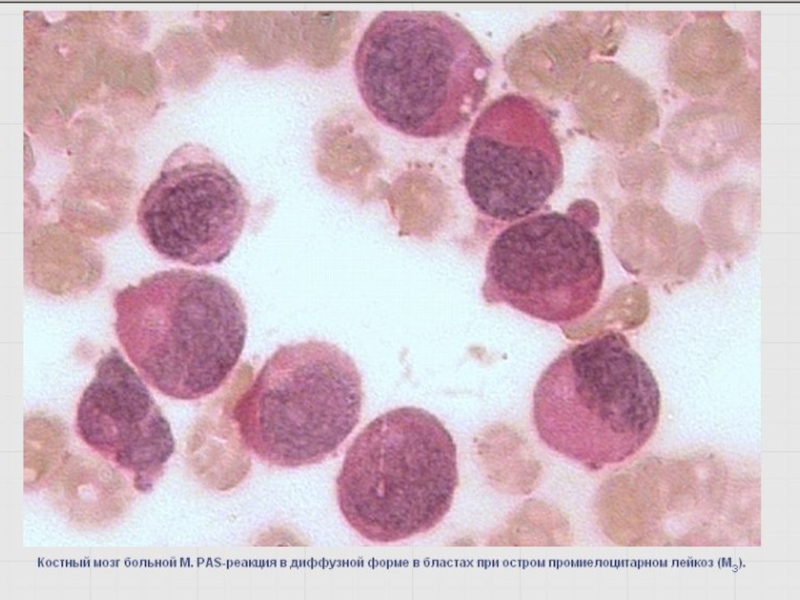
Слайд 49Выявление гликогена – PAS- или ШИК-реакция
Определяется во всех морфологически идентифицируемых клетках
Моноцитоидные клетки – в диффузной или диффузно-гранулярной форме (розовый фон и гранулы по периферии цитоплазмы как ожерелье).
Лимфоидные клетки – в гранулярной форме (фон отсутствует)
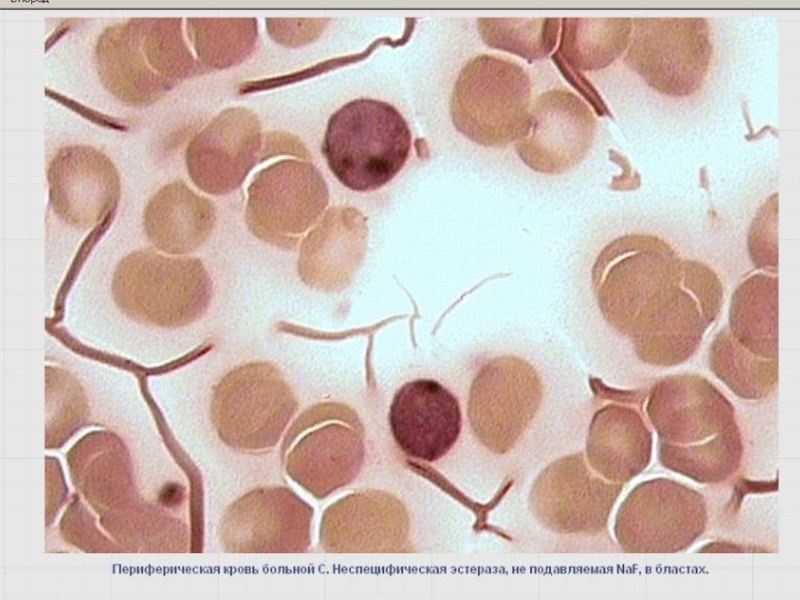
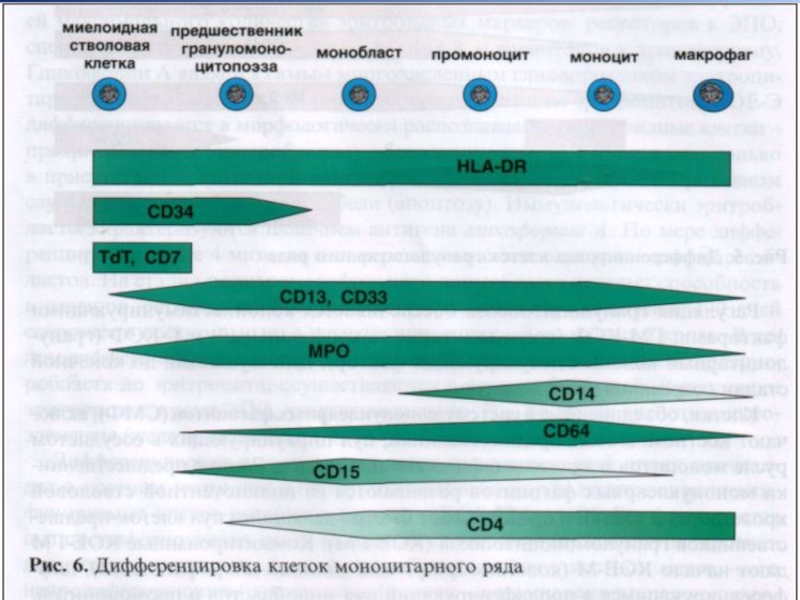
Слайд 55Неспецифические эстеразы –неоднородная группа лизосомальных ферментов
Цитохимический маркер клеток системы мононуклеарных фагоцитов
Самая интенсивная реакция, но легко подавляется NaF.
В гранулоцитарном ряду – не ингибируется NaF.
Слайд 59Иммунофенотипирование
Основы иммунодиагностики лейкозов были заложены в 70-х годах 20 века
Слайд 65 Стандартный
Слайд 66
Слайд 68Хронические миелопролиферативные заболевания –
- клональные опухоли, развивающиеся из СКК, характеризующиеся пролиферацией
Слайд 69Наиболее часто поражаются печень и селезенка, где отмечаются экстрамедуллярные очаги кроветво-рения,
Слайд 70Хронический миелолейкоз 15-20% всех МПЗ Встречается в любом возрасте, чаще –
Слайд 72
abl
abl
bcr
9
9+
22
Ph
22-
bcr
bcr-abl
22
9
Ph+
Ген BCR-синий сигнал
Ген ABL-красный сигнал
Ген BCR/ABL-белый сигнал
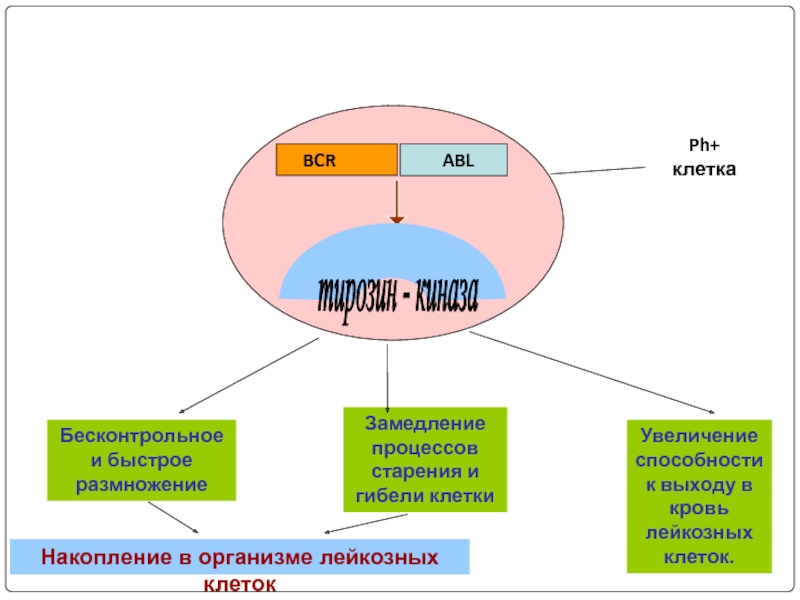
Слайд 73Бесконтрольное и быстрое размножение
Увеличениеспособности к выходу в кровь лейкозных клеток.
Замедление процессов
BCR
ABL
Ph+
клетка
тирозин - киназа
Накопление в организме лейкозных клеток
Слайд 74Выделяют 3 стадии заболевания:
Хроническая (развернутая) – 3–5 лет;
Фаза акселерации (прогрессирующая) –
Бластный криз.
Слайд 75
Увеличение
селезенки
Увеличение печени
Увеличение
количества клеток
в костном мозге
Увеличение
количества клеток
В крови
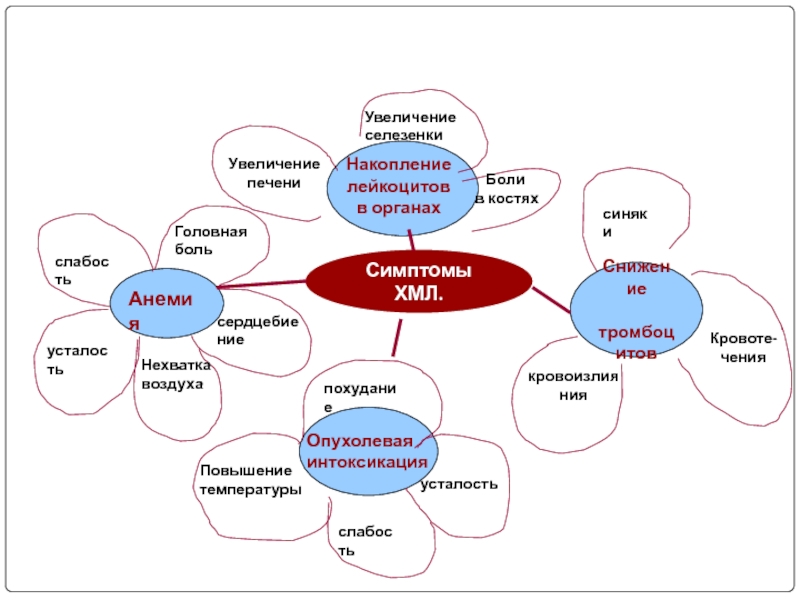
Слайд 76Снижение
тромбоцитов
синяки
кровоизлияния
Кровоте-чения
Накопление лейкоцитов
в органах
Увеличение печени
Увеличение селезенки
Боли
в костях
слабость
усталость
Нехватка
Головная боль
сердцебиение
Опухолевая интоксикация
похудание
Повышение температуры
слабость
усталость
Симптомы ХМЛ.
Анемия
Слайд 77Хроническая стадия ХМЛ:
В периф. крови: нейтрофильный лейкоцитоз со сдвигом до миелоцитов;
бласты
часто – увеличение базофилов и/или эозинофилов;
тромбоциты – норма или повышены, м.б. и более 1000 ·10 9/л;
незначительная анемия.
Слайд 78Хроническая стадия ХМЛ:
Костный мозг – гиперклеточный, повторяет картину периф.крови;
бласты – не
м.б. псевдо-Гоше-подобные клетки и голубые гистиоциты;
Лейко : эритро = 10 :1 и 20 : 1
активность щелочной фосфотазы низкая или (-).
Слайд 81Диагностические критерии фазы акселерации ХМЛ
Миелобласты 10-19% в крови и/или к.м. от
базофилия в крови › 20%;
персистирующая тромбоцитопения, не относящаяся к терапии, или тромбоцитоз (›1000·10 9/л), не поддающийся лечению;
увеличение размеров селезенки и количества лейкоцитов, несмотря на проводимое лечение;
Цитогенетическое доказательство клональной эволюции.
Костный мозг гиперклеточный.Выраженные морфологические признаки дисгранулоцитопоэза, дисмегакариоцитопоэза.
Слайд 82Диагностические критерии бластного криза ХМЛ
Бласты ›20% в периф. крови или
экстрамедуллярные очаги кроветворения с пролиферацией бластных клеток;
в трепанобиоптате костного мозга крупные очаги или скопления бластных клеток.
Лейко : эритро = 30 :1 и 40 : 1
Сужение Тр- ростка, появляются тромбобласты и голубые пластинки
Диагноз устанавливается при наличии одного и более из перечисленных критериев.
Слайд 83Иммунологические варианты бластного криза ХМЛ
Дифференцировочные а/гены:
CD34, HLA-DR
Миелоидные и лимфоидные
СD10, CD19,CD34,
CD3, cCD3,CD7, TdT и др.
CD13, CD33
CD13, CD14, CD11b
Гликофорин А
CD41 или CD61
В 70% случаев ХМЛ бластный криз развивается по миелоидному,
Вариант бластного криза:
Стволовоклеточный
Смешанный
Пре-В-лимфобластный
Пре-Т-лимфобластный
Миелобластный
Миеломонобластный
Эритробластный
Мегакариобластный
в 20 – 30% - по лимфобластному типу.
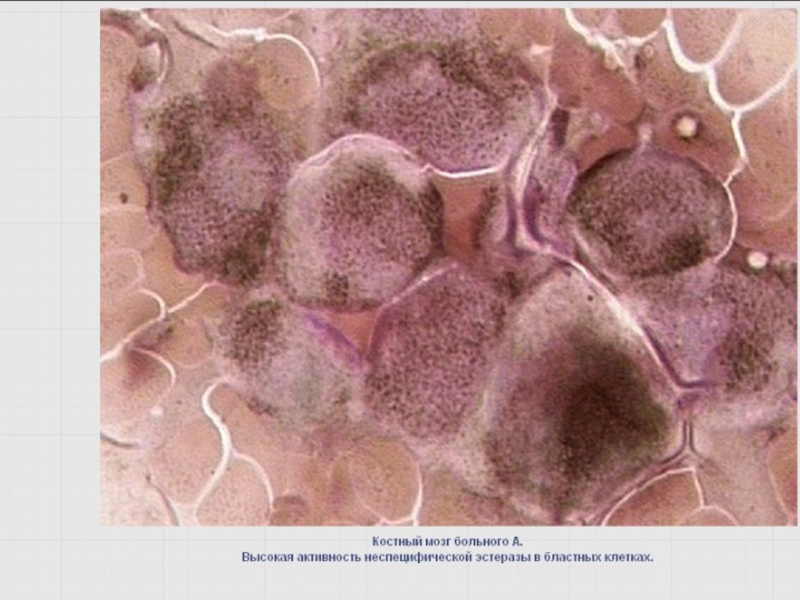
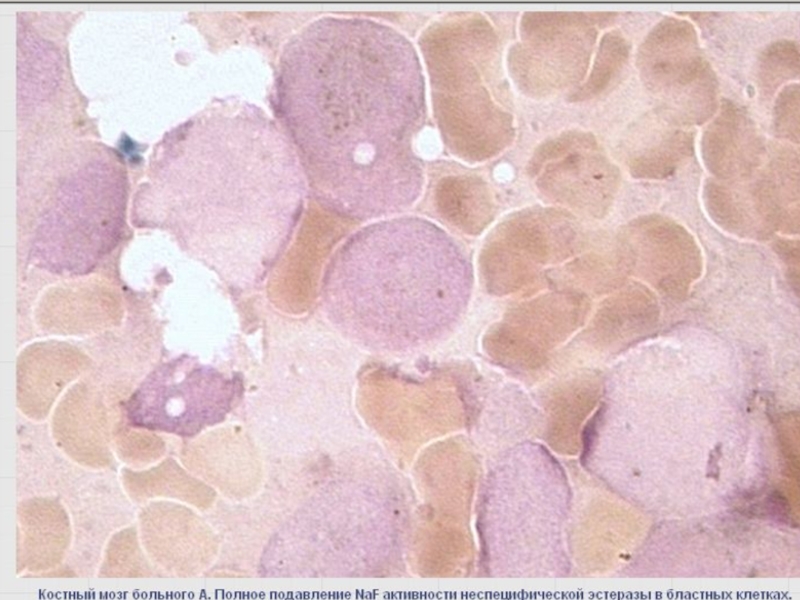
Слайд 84Бластный криз ХМЛ, вариант М4 по ФАБ классификации. Периферическая кровь
ХМЛ. Бластный
ХМЛ. Бластный криз. Высокая активность неспецифической эстеразы в бластах.
НЭ – положительна в 100% и подавляется NaF в 55% клеток.
Слайд 85Лимфопролиферативные заболевания
Способность клеток лимфопоэза к опухолевой трансформации практически на всем пути
В большинстве случаев опухолевые клетки имеют нормальные клеточные аналоги, т.е. соотносятся с определенным этапом дифференцировки лимфоцитов.
Слайд 86Классификация хронических лейкозов подчинена практическим целям. Будучи зрелоклеточными опухолями, ХЛ в
Слайд 88Диагностика лимфопролиферативных заболеваний:
выявление морфологического субстрата опухоли;
определение иммунофенотипа опухолевых клеток (иммуногистохимия, проточная
установление степени распространенности опухоли (стадии заболевания);
выявление молекулярно-генетических изменений.
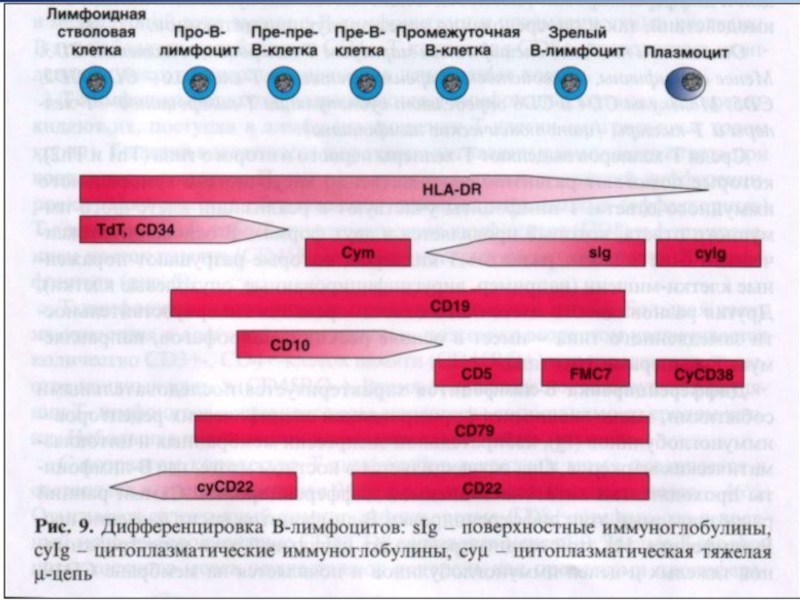
Слайд 89В-клеточный хронический лейкоз /лимфома из малых лимфоцитов
Около 30% всех случаев лейкозов
Частота
Возраст – старше 55 лет, муж : жен – 2 :1
2 варианта: 1) ХЛЛ из наивных («девственных», прегерминальных) без соматических мутаций вариабельного региона Ig-нов (IgVmut-)
2) ХЛЛ из клеток памяти с соматическими мутациями (IgVmut+)
Иммунофенотип – CD19, CD5, CD23, CD20, рестрикция легких цепей (κ : λ - > 2 : 1), низкая плотность поверхностных иммуноглобулинов.
Слайд 90Этиология
Причина неизвестна
Радиация не увеличивает частоту заболевания
Не отмечено ассоциации между ХЛЛ и
Фактором риска является семейный анамнез: у 1 из 10 пациентов с ХЛЛ есть родственники с ЛПЗ
30-кратное увеличения риска развития ХЛЛ у родственников первой линии
У пациентов с семейной предрасположенностью заболевание начинается примерно на 10 лет раньше
Слайд 91Терминальная стадия
Трансформация в:
- синдром Рихтера (ДВККЛ)
- острый лимфобластный лейкоз
Увеличен риск развития рака кожи и кишечника