Д.Ш.
2016
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Недостаточность коры надпочечников. Гиперкортицизм. Болезнь и синдром Иценко-Кушинга презентация
Содержание
- 1. Недостаточность коры надпочечников. Гиперкортицизм. Болезнь и синдром Иценко-Кушинга
- 2. Топография надпочечников. Надпочечник — парная эндокринная железа
- 3. Строение надпочечников
- 4. Биологическое действие глюкокортикоидов Гипергликемическое Катаболическое Липолитическое (конечности) + Липогенетическое (туловище и лицо) Иммунодепрессивное Противовоспалительное
- 5. Биологическое действие минералокортикоидов Поддержание ВЭБ Регуляция АД
- 6. Надпочечниковая недостаточность клинический синдром,
- 7. Недостаточность коры надпочечников Хроническая Острая Первичная Вторичная Третичная
- 8. Классификация надпочечниковой недостаточности. 1. Первичная надпочечниковая
- 9. 1.6. Геморрагический инфаркт
- 10. Первичная хроническая недостаточность коры надпочечников Слабость Гиперпигментация Желудочно-кишечные расстройства Похудание Гипотония Гипогликемии
- 11. Диагностика Кортизол крови 17-ОКС мочи Кортизол мочи
- 12. Схема лабораторной диагностики 1-ХНН
- 13. Дифференциальный диагноз НЦД по гипотензивному типу Невротические
- 14. Лечение Глюкокортикоиды Заместительная терапия Минералокортикоиды Гидрокортизон Преднизолон Кортизона ацетат Флудрокортизон ДОКСА
- 15. Особенности клинической картины вторичного гипокортицизма. Важнейшим патогенетическим
- 16. Острый гипокортицизм Острая надпочечниковая недостаточность (ОНН) —
- 17. Клинические формы ОНН Сердечно-сосудистая Желудочно-кишечная Нервно-психическая
- 18. Алгоритм лечения ОНН: 1. Не ожидая
- 19. 2. 100мг гидрокортизона внутривенно сразу, затем каждые
- 20. Гиперкортицизм
- 21. Гиперкортицизм Определение Клинический синдром, связанный
- 22. Классификация гиперкортицизма Эндогенный гиперкортицизм
- 23. Экзогенный гиперкортицизм длительный прием синтетических глюкокортикоидов ожирение
- 24. АКТГ - независимый (20%):
- 25. Болезнь Кушинга Определение Тяжелое заболевание
- 26. Схема патогенеза болезни Иценко-Кушинга
- 27. Болезнь Кушинга Патогенез Мутация в
- 28. Пациенты с гиперкортицизмом
- 29. Клинические проявления гиперкортицизма Гипокалиемия Экхимозы Остеопороз Мышечная
- 30. Диагностика Кортизол крови 17-ОКС мочи Кортизол мочи
- 31. Диагностика гиперкортицизма Суточная экскреция свободного кортизола
- 32. Малая дексаметазоновая проба (позволяет отличить экзогенный гиперкортицизм
- 33. Большая дексаметазоновая проба так же как
- 34. МРТ/КТ головы- у 75% пациентов опухоль гипофиза
- 35. Рентгенография/КТ/МРТ органов грудной клетки и брюшной полости
- 36. Медикаментозная терапия Ингибиторы стероидогенеза: аминоглютетимид (Мамомит;
- 37. Адренолитики (блокируют биосинтез кортикостероидов и вызывают деструкцию
- 38. Хирургическое лечение Аденомэктомия транссфеноидальный доступ (при микроаденоме) трансфронтальный доступ (при макроаденоме)
- 39. Адреналэктомия односторонняя как метод, дополняющий
- 40. Селективная транссфеноидальная аденомэктомия Преимущества: быстрый
- 41. Протонотерапия Протоновое облучение гипофиза для радикальной
- 42. Преимущества протонотерапии: возможность локального облучения гипофиза
- 43. Показания к протонотерапии: отказ больного от
- 44. Противопоказания к протонотерапии: супра - и инфраселярное
- 45. Пациентка с болезнью Кушинга до и через 1,5 года после оперативного лечения
- 46. Методы лечения болезни Иценко-Кушинга 1.
- 47. Медикаментозная терапия Блокаторы стероидогенеза:
- 48. Синдром Нельсона Прогрессирование роста аденомы гипофиза при отсутствии надпочечников
Слайд 1Недостаточность коры надпочечников.
Гиперкортицизм.
Болезнь и синдром
Иценко-Кушинга
Доц. каф. эндокринологии,
к.м.н. Авзалетдинова
Слайд 2Топография надпочечников. Надпочечник — парная эндокринная железа внутренней секреции, расположенная в забрюшинном
пространстве над верхним полюсом почки. Надпочечники состоят из двух морфо-функционально самостоятельных эндокринных желез — мозгового вещества и коры.
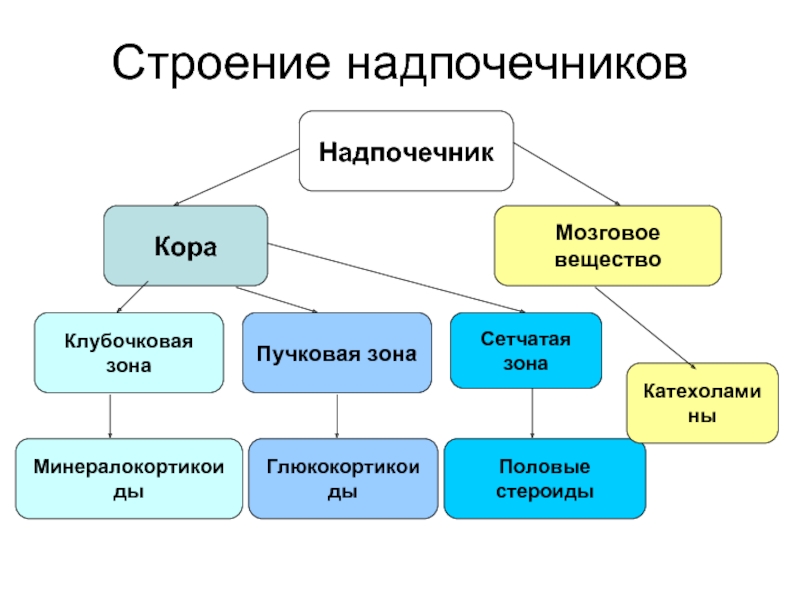
Слайд 3Строение надпочечников
Надпочечник
Кора
Мозговое
вещество
Клубочковая зона
Пучковая зона
Сетчатая зона
Минералокортикоиды
Глюкокортикоиды
Половые стероиды
Катехоламины
Слайд 4Биологическое действие глюкокортикоидов
Гипергликемическое
Катаболическое
Липолитическое (конечности) +
Липогенетическое (туловище и лицо)
Иммунодепрессивное
Противовоспалительное
Слайд 6 Надпочечниковая недостаточность клинический синдром, обусловленный недостаточной секрецией гормонов коры надпочечников
в результате нарушения функционирования одного или нескольких звеньев гипоталамо-гипофизарно-надпочечниковой системы.
Слайд 8Классификация надпочечниковой недостаточности.
1. Первичная надпочечниковая недостаточность
1. Аутоиммунная деструкция коры надпочечников
1.1.1. Изолированная
1-НН
1.1.2. Аутоиммунный полигландулярный синдром 1 типа
1.1.3. Аутоиммунный полигландулярный синдром 2 типа
1.2. Туберкулез надпочечников
1.3. Адренолейкодистрофия
1.4. Ятрогенная 1-НН (двусторонняя адреналэктомия)
1.5. Метастатическое и опухолевое поражение надпочечников
1.1.2. Аутоиммунный полигландулярный синдром 1 типа
1.1.3. Аутоиммунный полигландулярный синдром 2 типа
1.2. Туберкулез надпочечников
1.3. Адренолейкодистрофия
1.4. Ятрогенная 1-НН (двусторонняя адреналэктомия)
1.5. Метастатическое и опухолевое поражение надпочечников
Слайд 9
1.6. Геморрагический инфаркт надпочечников (ДВС-сивдром, синд ом Уотерхауса-Фридериксена)
1.7. Редкие причины:
амилоидоз, грибковые инфекции, сифилис, ВИЧ- комплекс и др.
2. Центральная (гипоталамо-гипофизарная) надпочечниковая недостаточность
2.1. Вторичная НН
2.1.1 . Терапия препаратами глюкокортикоидов
2.1.2. В рамках гипопитуитаризма
2.1.3. Изолированный дефицит АКТГ
2.2. Третичная НН (повреждения гипоталамуса различного генеза)
2. Центральная (гипоталамо-гипофизарная) надпочечниковая недостаточность
2.1. Вторичная НН
2.1.1 . Терапия препаратами глюкокортикоидов
2.1.2. В рамках гипопитуитаризма
2.1.3. Изолированный дефицит АКТГ
2.2. Третичная НН (повреждения гипоталамуса различного генеза)
Слайд 10Первичная хроническая
недостаточность коры надпочечников
Слабость
Гиперпигментация
Желудочно-кишечные расстройства
Похудание
Гипотония
Гипогликемии
Слайд 11Диагностика
Кортизол крови
17-ОКС мочи
Кортизол мочи
АКТГ крови
Тест с синактеном
ОАК
Электролиты крови
Глюкоза крови
Антитела к
21-гидроксилазе
Слайд 13Дифференциальный диагноз
НЦД по гипотензивному типу
Невротические синдромы
Эссенциальная артериальная гипотония
Заболевания ЖКТ
Кожные заболевания
Слайд 14Лечение
Глюкокортикоиды
Заместительная терапия
Минералокортикоиды
Гидрокортизон
Преднизолон
Кортизона ацетат
Флудрокортизон
ДОКСА
Слайд 15Особенности клинической картины вторичного
гипокортицизма.
Важнейшим патогенетическим отличием 2-НН является отсутствие дефицита альдостерона.
Дефицит АКТГ приводит к недостаточности кортизола и андрогенов, но не затрагивает продукцию альдостерона, секреция которого регулируется системой ренин-ангиотензин-натрий-калий. Поэтому симптоматика 2-НН будет достаточно бедной. Не будет артериальной гипотензии, диспепсических расстройств, пристрастия к соленой пище. Принципиальное отличие 2-НН является отсутствие гиперпигментации кожи и слизистых. На первый план в клинической картине 2-НН выступают общая слабость, похудание, гипогликемические эпизоды.
Слайд 16Острый гипокортицизм
Острая надпочечниковая недостаточность (ОНН) — ургентный клинический синдром, обусловленный внезапным
и/или значительным снижением функциональных резервов коры надпочечников. Наиболее частые причины:
1. Декомпенсация различных форм ХНН
2. Синдром отмены глюкокортикоидов
З. Первично-острая (острейшая) надпочечниковая недостаточность:
а) двустороннее кровоизлияние в надпочечники
б) адреналэктомия
4. Острая гипофизарная недостаточность
5. Декомпенсация врожденной дисфункции коры надпочечников
1. Декомпенсация различных форм ХНН
2. Синдром отмены глюкокортикоидов
З. Первично-острая (острейшая) надпочечниковая недостаточность:
а) двустороннее кровоизлияние в надпочечники
б) адреналэктомия
4. Острая гипофизарная недостаточность
5. Декомпенсация врожденной дисфункции коры надпочечников
Слайд 18Алгоритм лечения ОНН:
1. Не ожидая результатов лабораторных исследований начинается
внутривенное введение 2-3 литров физиологического раствора (со скоростью 500 млн час; при коллаптоидном состоянии — струйно), возможно сочетании с 5—10% раствором глюкозы. За первые сутки вводится минимум 4 литра жидкости. Введение калийсодержащих и гипотонических растворов диуретиков противопоказано.
Слайд 192. 100мг гидрокортизона внутривенно сразу, затем каждые 4-6 часов на протяжении
первых суток. Как альтернатива (на время доставки в клинику) - 4 мг дексаметазона внутривенно (или эквиваленная доза преднизолона 40 Мг), с последующим переходом на терапию гидрокортизоном. Параллельно - симптоматическая терапия.
З На вторые-третьи сутки, при положительной динамике, доза гидрокортизона уменьшается до 150 — 200 мг/сут (при стабильной
гемодинамике вводится внутримышечно). В назначении минералокортикоидов (кортинефф) нет необходимости, пока суточная доза гидрокортизона не будет снижена менее 100 мг/сут.
З На вторые-третьи сутки, при положительной динамике, доза гидрокортизона уменьшается до 150 — 200 мг/сут (при стабильной
гемодинамике вводится внутримышечно). В назначении минералокортикоидов (кортинефф) нет необходимости, пока суточная доза гидрокортизона не будет снижена менее 100 мг/сут.
Слайд 21Гиперкортицизм Определение
Клинический синдром, связанный с избытком в организме глюкокортикоидов вследствие их
избыточного поступления извне (в виде препаратов) или их избыточной продукции корой надпочечников
Слайд 22Классификация гиперкортицизма
Эндогенный гиперкортицизм
АКТГ - зависимый
(80%):
Болезнь Кушинга (85%)
микроаденома гипофиза
гиперплазия кортикотрофов гипофиза
Эктопированный АКТГ- синдром (15%):
овсяноклеточный рак легкого (35%)
опухоли АПУД-системы
карциноид бронхов
карциноид тимуса
медуллярный рак щитовидной железы
Болезнь Кушинга (85%)
микроаденома гипофиза
гиперплазия кортикотрофов гипофиза
Эктопированный АКТГ- синдром (15%):
овсяноклеточный рак легкого (35%)
опухоли АПУД-системы
карциноид бронхов
карциноид тимуса
медуллярный рак щитовидной железы
Слайд 23Экзогенный гиперкортицизм
длительный прием синтетических глюкокортикоидов
ожирение
алкоголизм
сахарный диабет
диэнцефальный синдром
хронический гепатит и
цирроз печен
беременность
беременность
Слайд 24 АКТГ - независимый (20%):
Синдром Кушинга
опухоль коры
надпочечника (доброкачественная > 50%;
злокачественная < 50%)
мелкоузловая гиперплазия (редко)
крупноузловая гиперплазия (редко)
злокачественная < 50%)
мелкоузловая гиперплазия (редко)
крупноузловая гиперплазия (редко)
Слайд 25Болезнь Кушинга
Определение
Тяжелое заболевание гипоталамо - гипофизарной системы, обусловленное повышенной
секрецией АКТГ гипофизом вследствие формирования АКТГ-продуцирующей аденомы гипофиза или гиперплазии кортикотрофов в сочетании с повышением порога чувствительности к физиологических концентрациям глюкокортикоидов
Слайд 27Болезнь Кушинга
Патогенез
Мутация в кортикотрофах гипофиза с последующим формированием моноклональной аденомы гипофиза
/гиперплазия кортикотрофов гипофиза и повышением порога чувствительности к физиологическим/ супрафизиологическим концентрациям глюкокортикоидов
Слайд 29Клинические проявления гиперкортицизма
Гипокалиемия
Экхимозы
Остеопороз
Мышечная слабость
АГ
Стрии (красные/пурпурные)
Акне
Диспластическое ожирение
Гирсутизм
Матронизм
Олигоменорея
Генерализованое ожирение
НТГ/СД
Слайд 30Диагностика
Кортизол крови
17-ОКС мочи
Кортизол мочи
АКТГ крови
Тест с дексаметазоном
Электролиты крови
Глюкоза крови
Нейровизуализация
Слайд 31Диагностика гиперкортицизма
Суточная экскреция свободного кортизола (с учетом экскреции креатинина) > 300
мкг/сут
Суточный ритм секреции АКТГ (при суточной экскреции свободного кортизола от 90 до 300 мкг/сут)-
стойко повышенный ⇒ АКТГ-зависимый;
стойко сниженный ⇒ АКТГ-независимый
Суточный ритм секреции АКТГ (при суточной экскреции свободного кортизола от 90 до 300 мкг/сут)-
стойко повышенный ⇒ АКТГ-зависимый;
стойко сниженный ⇒ АКТГ-независимый
Слайд 32Малая дексаметазоновая проба (позволяет отличить экзогенный гиперкортицизм от эндогенного)
1-й день.
8.00ч – кровь на кортизол
23.00 ч – 1 мг дексаметазона
2-й день. 8.00 ч - кровь на кортизол.
Норма, функц. гиперкорт.: снижение кортизола более чем в 2 раза (+)
23.00 ч – 1 мг дексаметазона
2-й день. 8.00 ч - кровь на кортизол.
Норма, функц. гиперкорт.: снижение кортизола более чем в 2 раза (+)
Слайд 33Большая дексаметазоновая проба
так же как и малая, но доза препарата 16
мг
При болезни Кушинга- снижение экскреции свободного кортизола в 2 раза и более
При опухолях надпочечника или АКТГ - эктопированном синдроме секреция кортизола не изменяется
При болезни Кушинга- снижение экскреции свободного кортизола в 2 раза и более
При опухолях надпочечника или АКТГ - эктопированном синдроме секреция кортизола не изменяется
Слайд 34МРТ/КТ головы- у 75% пациентов опухоль гипофиза менее 5 мм (могут
не визуализироваться)
КТ и МРТ надпочечников-
диффузное или диффузно-узелковое увеличение обоих надпочечников
деформация
наличие узелковых образований от 0,5 до 2,0 cм
КТ и МРТ надпочечников-
диффузное или диффузно-узелковое увеличение обоих надпочечников
деформация
наличие узелковых образований от 0,5 до 2,0 cм
Слайд 35Рентгенография/КТ/МРТ органов грудной клетки и брюшной полости
(для исключения эктопической продукции
АКТГ в легких,поджелудочной железе, кишечнике)
Слайд 36 Медикаментозная терапия
Ингибиторы стероидогенеза:
аминоглютетимид (Мамомит; Оримитен)
по 250 мг 2-4 раза в
день
кетоконазол (Низорал)
30 мг/кг/сут
требуется мониторинг активности ферментов печени
кетоконазол (Низорал)
30 мг/кг/сут
требуется мониторинг активности ферментов печени
Слайд 37Адренолитики (блокируют биосинтез кортикостероидов и вызывают деструкцию кортикальных клеток):
хлодитан/митотан/лизодрен
Лечение начинают после
определения переносимости препарата
Контроль за содержанием кортизола в крови и суточной моче не реже 1 раза 14 дней
Контроль за содержанием кортизола в крови и суточной моче не реже 1 раза 14 дней
Слайд 38Хирургическое лечение
Аденомэктомия
транссфеноидальный доступ (при микроаденоме)
трансфронтальный доступ (при макроаденоме)
Слайд 39Адреналэктомия
односторонняя как метод, дополняющий лучевую терапию или аденомэктомию
двусторонняя как радикальный
метод лечения тяжелой формы болезни Кушинга в сочетании с лучевой терапией
Слайд 40
Селективная транссфеноидальная аденомэктомия
Преимущества:
быстрый и удобный подход к гипофизу без внешнего
повреждения костей свода черепа
сохраняется функциональная активность гипоталамуса и зрительного аппарата
дает быстрый продолжительный результат
сохраняется функциональная активность гипоталамуса и зрительного аппарата
дает быстрый продолжительный результат
Слайд 41Протонотерапия
Протоновое облучение гипофиза
для радикальной и бескровной (лучевой) аденомэктомии
доза 80
- 110 Грей
эффективность до 90% cлучаев
эффективность до 90% cлучаев
Слайд 42Преимущества протонотерапии:
возможность локального облучения гипофиза
отсутствие повреждения окружающих тканей
однократный сеанс облучения
возможность повторного
через 6 месяцев облучения
Слайд 43Показания к протонотерапии:
отказ больного от хирургического лечения
наличие соматических противопоказаний к хирургическому
методу
нерадикальное удаление опухоли/рост опухоли
нерадикальное удаление опухоли/рост опухоли
Слайд 44Противопоказания к протонотерапии:
супра - и инфраселярное распространение опухоли
предшествующее лучевое воздействие другим
методом
Слайд 46Методы лечения болезни Иценко-Кушинга
1. Хирургическое лечение:
а) транссфеноидальная аденомэктомия (самостоятельный
метод);
б) адреналэктомия (одно– или двустороняя; только в комбинации с лучевой терапией)
2. Лучевая терапия: а) протонотерапия–радиохирургия (самостоятельно или в комбинации с адреналэктомией); б) g–терапия (дополнение к аденомэктомии при неполном удалении опухоли, продолженном росте, атипии клеток и наличии митозов в удаленной аденоме)
2. Лучевая терапия: а) протонотерапия–радиохирургия (самостоятельно или в комбинации с адреналэктомией); б) g–терапия (дополнение к аденомэктомии при неполном удалении опухоли, продолженном росте, атипии клеток и наличии митозов в удаленной аденоме)
Слайд 47Медикаментозная терапия
Блокаторы стероидогенеза:
Аминоглютемиды
Кетоконазолы
Пара-хлорфенилы
Препараты центрального действия
Пара-хлорфенилы
Препараты центрального действия