- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Лечение острой и хронической боли презентация
Содержание
- 1. Лечение острой и хронической боли
- 2. Боль – это неприятное ощущение и
- 3. ФЗ РФ №323 от 21.11.2011 «Об основах
- 4. Боль острая и боль хроническая ОСТРАЯ
- 5. БОЛЬ
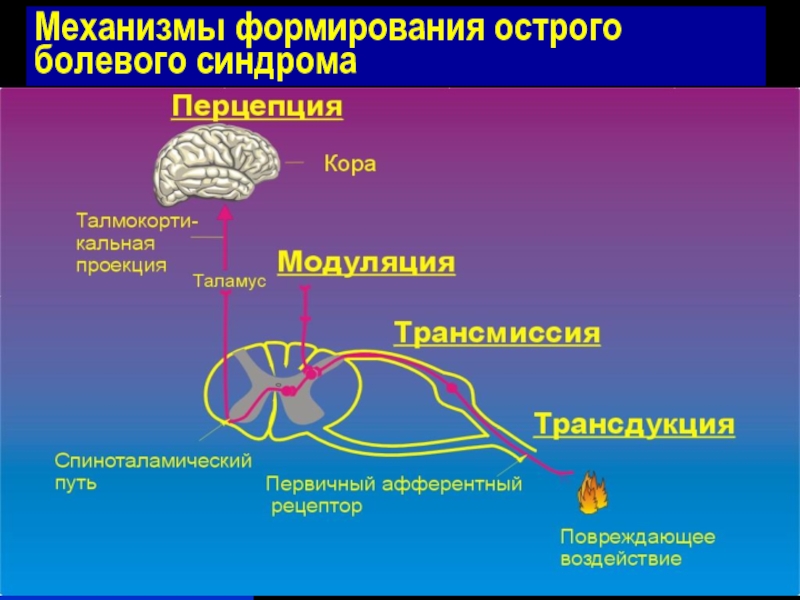
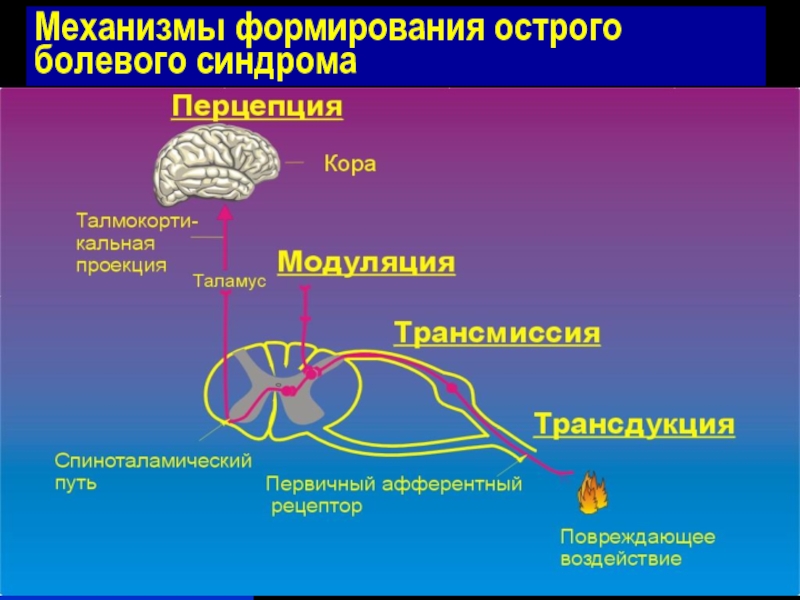
- 6. Механизмы формирования острого болевого синдрома
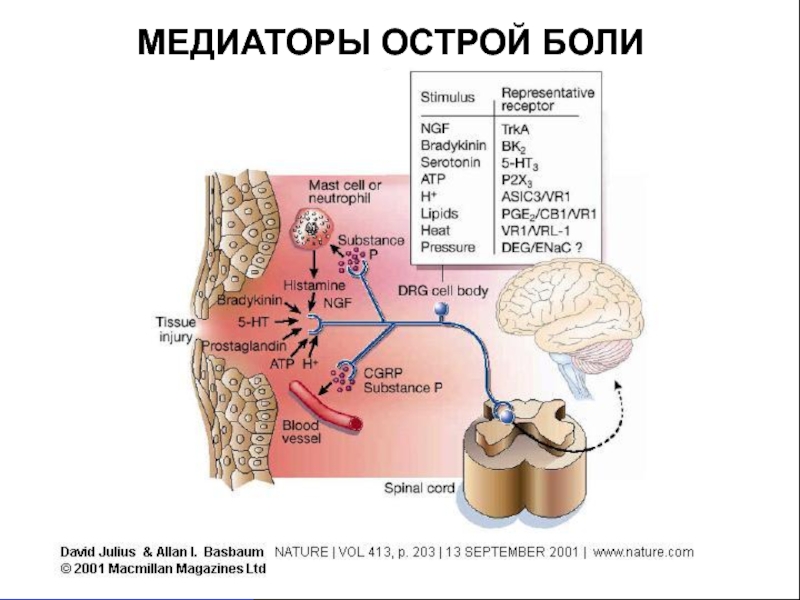
- 7. МЕДИАТОРЫ ОСТРОЙ БОЛИ
- 8. Механизмы формирования острого болевого синдрома
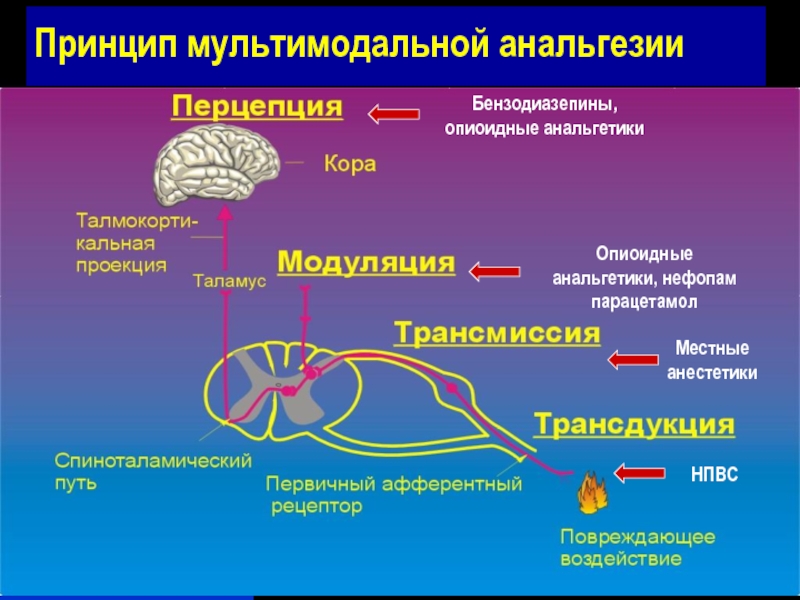
- 9. Принцип мультимодальной анальгезии Бензодиазепины, опиоидные анальгетики
- 11. Психогенные болевые синдромы Обусловлены психологическими факторами,
- 12. Соматогенные болевые синдромы Возникают вследствие активации ноцицептивных рецепторов при травме, воспалении, ишемии, растяжении тканей
- 13. Соматогенные болевые синдромы Послеоперационный Посттравматический Онкогенный
- 14. боль Активация симпато-адреналовой системы Увеличение сосудистого
- 15. Нейрогенные болевые синдромы Возникают при
- 16. Нейрогенные болевые синдромы
- 17. Признаки нейропатической боли
- 18. Препараты 1-й линии для лечения нейрогенных болевых синдромов
- 19. Купирование пароксизма нейрогенной боли Пароксизм- резкое
- 20. Лечение хронической нейрогенной боли представляет собой сложнейшую
- 21. Классификация клиник лечения боли Мультидисциплинарный центр лечения
- 23. Послеоперационная боль и обезболивание
- 24. Существует ли проблема неадекватного послеоперационного обезболивания ?
- 25. Оценка интенсивности боли – визуально-аналоговая шкала (ВАШ)
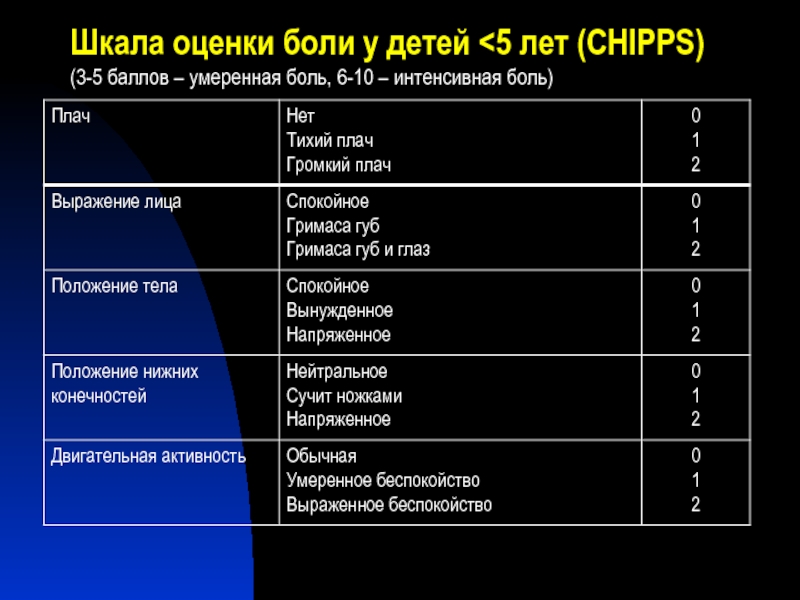
- 26. Шкала оценки боли у детей
- 27. Послеоперационное обезболивание сегодня не может быть признано
- 28. Послеоперационное обезболивание сегодня не может быть признано
- 29. Комплексное влияние послеперационной боли на органы и системы
- 30. Анализ причин летальности в хирургии по данным
- 31. Острая послеоперационная боль может стать хронической
- 32. Частота развития ХПБС после различных хирургических вмешательств
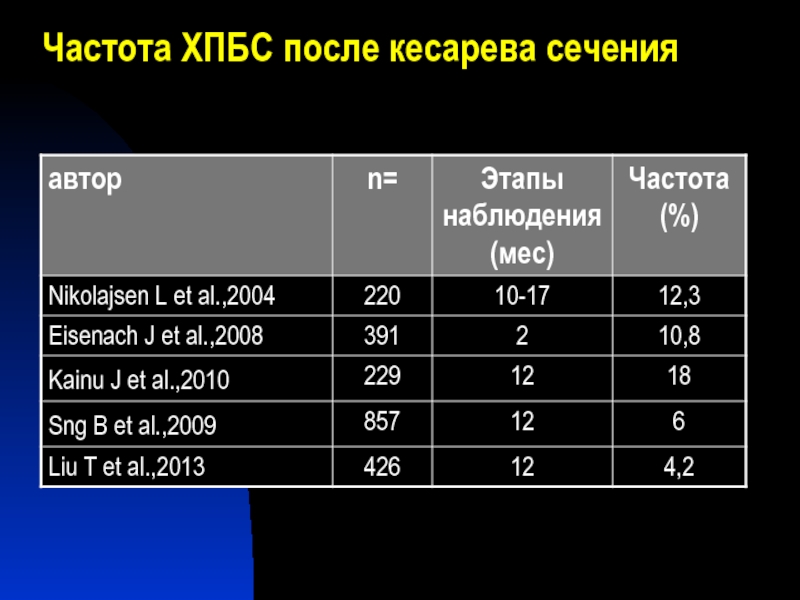
- 33. Частота ХПБС после кесарева сечения
- 34. Частота ХПБС после пластических операций (von Sperling
- 35. Критерии хронического послеоперационного болевого синдрома ХПБС –
- 36. Факторы риска ХПБС Наличие боли до операции
- 37. Чем выше интенсивность острой боли, тем выше
- 38. Лечение острой боли и доказательная медицина
- 39. РЕКОМЕНДАЦИЯ 1. Рекомендуется применять мультимодальную анальгезию, то
- 40. Базисом мультимодальной анальгезии является назначение комбинаций неопиоидных
- 41. Опиоидные анальгетики Препарат трамадол, который традиционно рассматривается
- 42. Рекомендация 2. При наличии венозного доступа у
- 43. Палата послеоперационного наблюдения. Центральный госпиталь г.Роанна (Франция)
- 44. Морфин – наиболее широко используемый в Европе опиоидный анальгетик (ампулы морфина введенного до 11.00)
- 45. Возможные побочные эффекты опиоидных анальгетиков
- 46. Некоторые постулаты доказательной медицины в отношении послеоперационного
- 47. РЕКОМЕНДАЦИЯ 3. Следует обеспечить необходимый мониторинг уровня
- 48. «…необходимы новые масштабные исследования для разработки методик
- 49. Нестероидные противовоспалительные препараты (НПВС)
- 50. Нестероидные противовоспалительные препараты (НПВС)
- 51. ЦОГ-2 ЦОГ-1 Tilo Grosser, Susanne
- 52. РЕКОМЕНДАЦИЯ 4. Рекомендуется назначать взрослым и детям
- 53. Возможные побочные эффекты НПВС
- 54. Возможные побочные эффекты НПВС В настоящее время
- 55. Некоторые данные доказательной медицины, касающиеся послеоперационного назначения
- 56. Неопиоидные анальгетики центрального действия Парацетамол (перфалган®) Нефопам (акупан®)
- 57. Неопиоидные анальгетики центрального действия
- 58. Парацетамол является препаратом центрального действия Быстро
- 59. Перфалган – парацетамол внутривенного введения Показания: Кратковременное
- 60. Некоторые данные доказательной медицины, касающиеся применения парацетамола
- 61. Недостатки парацетамола Неэффективен в моновиде (эффективен как
- 62. НПВС + парацетамол = самая
- 63. Нефопам: механизм действия Подавляет обратный захват серотонина,
- 64. Сегодня нефопам рассматривается как альтернатива НПВС у
- 65. Предпочтительным является назначение нефопама в комбинации с
- 67. Дозы неопиоидных анальгетиков у детей (Ульрих
- 68. Опиоидные анальгетики у детей При боли умеренной
- 69. Регионарная анальгезия
- 70. Рекомендация 5. Рекомендуется проводить локальную инфильтрацию тканей
- 71. Рекомендация 6. Рекомендуется использовать продлённые периферические блокады
- 72. Рекомендация 7. Рекомендуется использовать методы эпидуральной анальгезии
- 73. Ненаркотический (неопиоидный) анальгетик (НПВС (нефопам) +
- 74. Основные современные тенденции послеоперационного обезболивания все более
- 75. ОБЕЗБОЛИВАНИЕ РОДОВ «Только первому человеку на
- 76. Основные требования, предъявляемые к обезболиванию родов Минимальная
- 77. Эпидуральная анальгезия – наиболее эффективный и
- 78. Эффекты эпидуральной аналгезии родов Комфортное самочувствие женщины
- 79. Разовая доза местного анестетика для обезболивания родов
- 81. «Самый поразительный эффект эпидуральной аналгезии – это
Слайд 2
Боль – это неприятное ощущение и эмоциональное переживание, связанное с имеющимся
Слайд 3ФЗ РФ №323 от 21.11.2011 «Об основах охраны здоровья граждан в
Статья 19: Право на медицинскую помощь
Пункт 4: Каждый пациент имеет право на … «облегчение боли, связанной с заболеванием и (или) медицинским вмешательством, доступными методами и лекарственными препаратами»
Слайд 4
Боль острая и боль хроническая
ОСТРАЯ (ноцицептивная, физиологическая)
недавно возникшая, обусловлена вызвавшим ее
ХРОНИЧЕСКАЯ (нейрогенная, патологическая)
приобретает статус самостоятельного заболевания, существует длительное время, в ряде случаев невозможно установить этиологический фактор
Слайд 9Принцип мультимодальной анальгезии
Бензодиазепины, опиоидные анальгетики
Опиоидные анальгетики, нефопам парацетамол
Местные анестетики
НПВС
Слайд 11
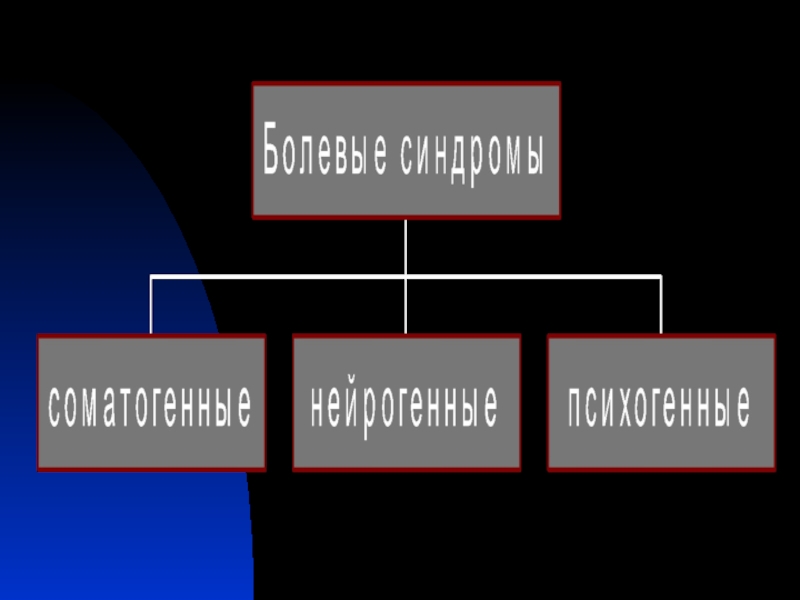
Психогенные болевые синдромы
Обусловлены психологическими факторами, инициирующими боль при отсутствии серьезных соматических
Могут быть спровоцированы эмоциональными конфликтами, являться частью истерической реакции, шизофренического бреда и т.п.
Слайд 12
Соматогенные болевые синдромы
Возникают вследствие активации ноцицептивных рецепторов при травме, воспалении, ишемии,
Слайд 13
Соматогенные болевые синдромы
Послеоперационный
Посттравматический
Онкогенный
Артриты
Миофасциальный
Болевые синдромы при заболеваниях внутренних органов (панкреатит и т.д.)
Слайд 14
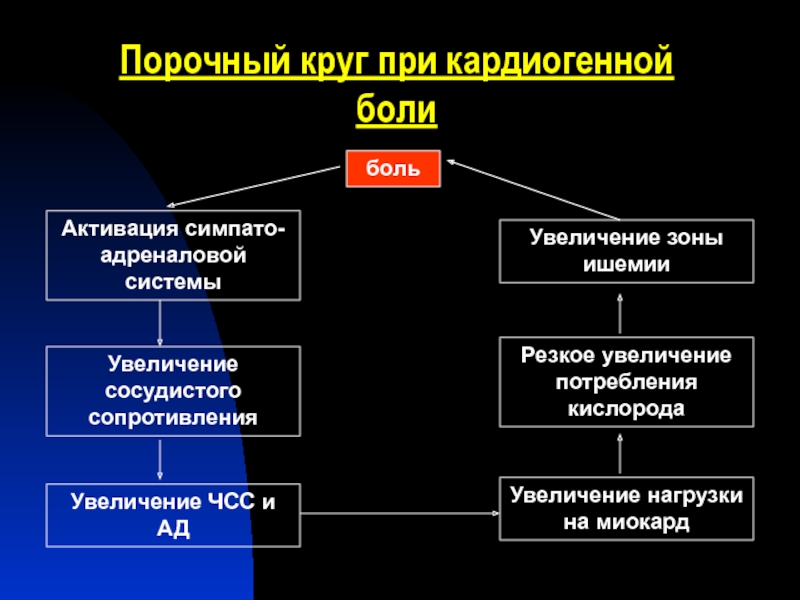
боль
Активация симпато-адреналовой системы
Увеличение сосудистого сопротивления
Увеличение нагрузки на миокард
Порочный круг при кардиогенной
Увеличение зоны ишемии
Резкое увеличение потребления кислорода
Увеличение ЧСС и АД
Слайд 15
Нейрогенные болевые синдромы
Возникают при повреждении периферической или центральной нервной системы,
Слайд 19
Купирование пароксизма нейрогенной боли
Пароксизм- резкое усиление интенсивности хронической боли до 10
Анальгетики (в т.ч. опиоидные) неэффективны
В большинстве случаев эффект достигается в/в медленным (1,5-2 мл/мин) введением лидокаина 2% 50-100 мг в разведении на 20 мл физ.р-ра, с последующей инфузией со скоростью 0,5-1 мг/кг/час
(собственные наблюдения)
Слайд 20Лечение хронической нейрогенной боли представляет собой сложнейшую медицинскую задачу
Во многих случаях
Слайд 21Классификация клиник лечения боли
Мультидисциплинарный центр лечения боли (в штате врачи не
Центр лечения боли (те же возможности, но без НИИР и обучения)
Клиника синдромного лечения боли (лечение определенных болевых синдромов – боль с спине, мигрень и т.д)
Клиника «одной методики» (мануальная терапия, рефлексотерапия и т.д)
Слайд 25Оценка интенсивности боли – визуально-аналоговая шкала (ВАШ)
Оценка по ВАШ
0 –
< 3-х баллов – допустимая боль в покое
<4-х – допустимая боль при активизации
10 баллов – невыносимая боль
Слайд 27Послеоперационное обезболивание сегодня не может быть признано адекватным
По данным Национального
(Polomano R., Dunwoody C., Krenzischer D. Perspective on pain management in the 21st century. // Pain Management Nurs. – 2008. – V.9. – P.3-10)
Слайд 28Послеоперационное обезболивание сегодня не может быть признано адекватным
Анализ качества послеоперационного
(Maier C., Nestler N., Richter H. The quality of postoperative pain management in German hospitals. // Dtsch.Arstebl.Int. – 2010. – V.107. – P.607-614)
Слайд 30Анализ причин летальности в хирургии по данным 35 рандомизированных контролируемых исследований
(Rodgers A., Walker N., Schug S. // BMJ. – 2000. – V.321. – P.1-12)
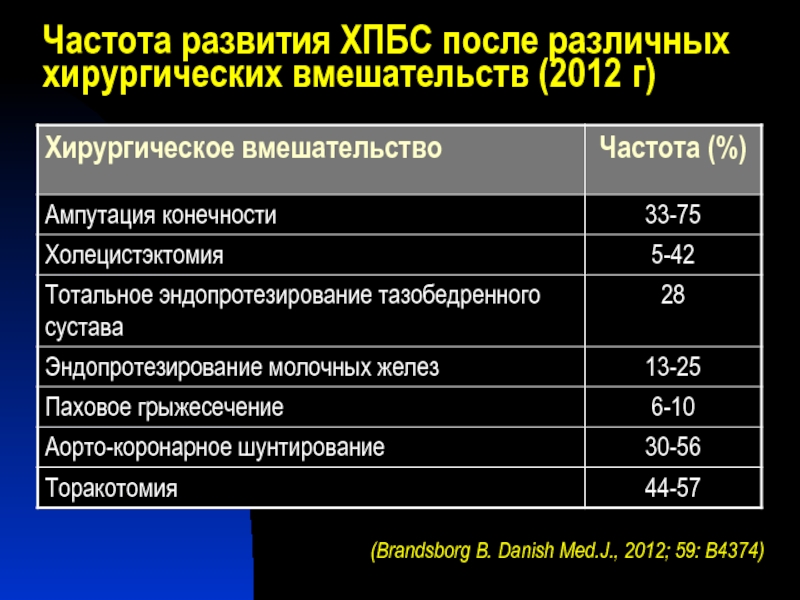
Слайд 32Частота развития ХПБС после различных хирургических вмешательств (2012 г)
(Brandsborg B. Danish
Слайд 34Частота ХПБС после пластических операций
(von Sperling et al.,Eur.J.Pain,2011, Romunstad et al.,Pain,2006,
Слайд 35Критерии хронического послеоперационного болевого синдрома
ХПБС – это боль, развившаяся после перенесенной
Длительность боли не менее 3 месяцев
Должны быть исключены прочие причины боли (ишемия, хроническое воспаление, прогрессирующее онкологическое заболевание и т.д.)
Чаще всего ХПБС от операции отделяет «светлый» промежуток
Слайд 36Факторы риска ХПБС
Наличие боли до операции (любого генеза)
Молодой возраст
Женский пол
Травматичный хирургический
Неадекватная анестезия во время операции
Неадекватное обезболивание в раннем послеоперационном периоде
Слайд 37Чем выше интенсивность острой боли, тем выше вероятность ее хронизации
Лечение острой
Слайд 39РЕКОМЕНДАЦИЯ 1. Рекомендуется применять мультимодальную анальгезию, то есть совместное использование различных
.
Слайд 40Базисом мультимодальной анальгезии является назначение комбинаций неопиоидных анальгетиков (НПВС и парацетамола,
.
Слайд 41Опиоидные анальгетики
Препарат трамадол, который традиционно рассматривается среди опиоидных анальгетиков, строго говоря,
Правильнее называть его анальгетиком центрального действия, механизм которого частично обусловлен воздействием на опиатные рецепторы
Слайд 42Рекомендация 2. При наличии венозного доступа у пациента с целью послеоперационного
Слайд 44Морфин – наиболее широко используемый в Европе опиоидный анальгетик (ампулы морфина
Слайд 46Некоторые постулаты доказательной медицины в отношении послеоперационного назначения опиоидных анальгетиков
При лечении
Частота значимых побочных эффектов опиоидов имеет дозо-зависимый характер (уровень доказательности II)
Возраст пациента в большей степени, чем его вес, определяет потребность в опиоидных анальгетиках, хотя существует индивидуальная вариабельность (уровень доказательности IV)
Слайд 47РЕКОМЕНДАЦИЯ 3. Следует обеспечить необходимый мониторинг уровня седации, мониторинг дыхания и
Слайд 48«…необходимы новые масштабные исследования для разработки методик безопиоидного или практически безопиоидного
(Kehlet H. // Reg.Anesth.Pain.Med. – 2006. – V.31. – P.47-52)
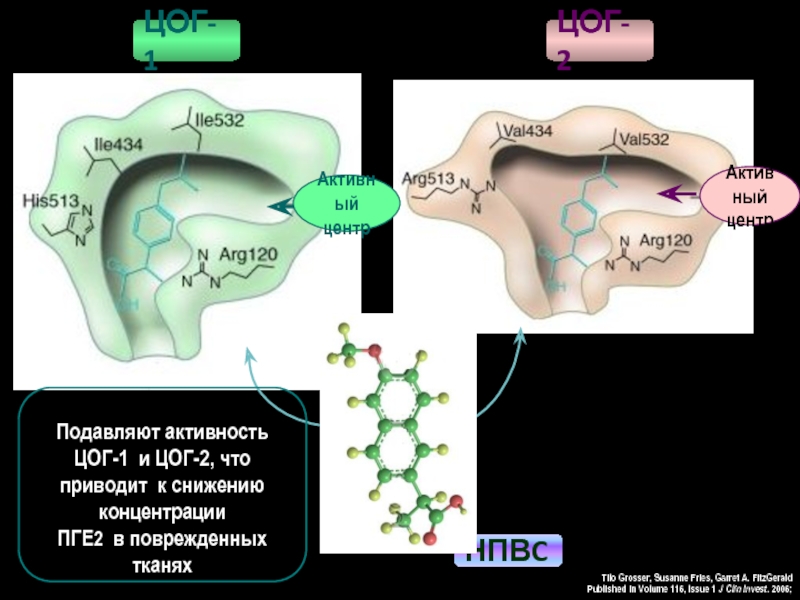
Слайд 51
ЦОГ-2
ЦОГ-1
Tilo Grosser, Susanne Fries, Garret A. FitzGerald
Published in Volume 116, Issue
Активный
центр
Активный
центр
НПВC
Подавляют активность
ЦОГ-1 и ЦОГ-2, что
приводит к снижению
концентрации
ПГЕ2 в поврежденных
тканях
Слайд 52РЕКОМЕНДАЦИЯ 4. Рекомендуется назначать взрослым и детям нестероидные противовоспалительные средства (НПВС)
Слайд 54Возможные побочные эффекты НПВС
В настоящее время к относительным противопоказаниям к назначению
В обоих случаях снижается скорость клубочковой фильтрации, что увеличивает экспозицию препаратов в почках и, соответственно, риск их нефротоксического действия
В ряде клиник США запрещено назначать НПВС пациентам старше 65 лет
Слайд 55Некоторые данные доказательной медицины, касающиеся послеоперационного назначения НПВС
Неселективные НПВС являются эффективными
Риск периоперационной почечной недостаточности у пациентов, получающих НПВС является низким, при соответствующем отборе пациентов (уровень доказательности I).
Слайд 58Парацетамол является препаратом центрального действия
Быстро проникает через гемато-энцефалический барьер
Другие центральные механизмы действия связаны с нисходящими серотонинергическими тормозными путями
Слайд 59Перфалган – парацетамол внутривенного введения
Показания:
Кратковременное лечение болевого синдрома средней интенсивности
Кратковременное купирование
Назначение в виде монотерапии или в комбинации
Слайд 60Некоторые данные доказательной медицины, касающиеся применения парацетамола
Парацетамол является эффективным анальгетиком
Комбинация НПВС с парацетамолом повышает качество обезболивания в сравнении с использованием парацетамола в «чистом» виде (уровень доказательности I).
Слайд 61Недостатки парацетамола
Неэффективен в моновиде (эффективен как антипиретик)
Неудобная форма введения (15-минутная в/в
На сегодняшний день рассматривается только как «препарат комбинации»
Противопоказан при заболеваниях печени, почечной недостаточности (клиренс креатинина <30 мл/мин)
Слайд 62
НПВС + парацетамол = самая эффективная комбинация с точки зрения доказательной
Сочетание НПВС с парацетамолом повышает эффективность обезболивания (доказательства I-го уровня, Кокрановская база данных)
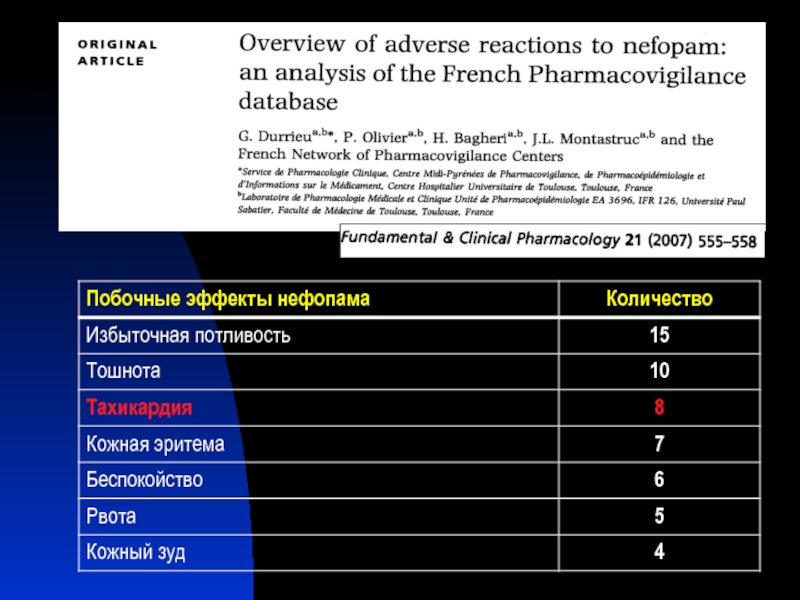
Слайд 63Нефопам: механизм действия
Подавляет обратный захват серотонина, дофамина и норадреналина в синапсах,
Подавляет проведение и передачу ноцицептивных стимулов на спинальном уровне
Слайд 64Сегодня нефопам рассматривается как альтернатива НПВС у пациентов, имеющих противопоказания к
Количество пациентов, имеющих противопоказания к использованию НПВС постоянно растет, поэтому увеличивается и значимость нефопама, обладающего более выраженным анальгетическим действием, чем парацетамол
НПВС абсолютно противопоказаны у пациентов с почечной недостаточностью. Нефопам может быть использован даже у пациентов в терминальной стадии ХПН, при условии снижения разовой дозы до 10 мг и суточной – до 60 мг
Слайд 65Предпочтительным является назначение нефопама в комбинации с другими анальгетиками
Идеальный вариант:
При наличии противопоказаний к НПВС используется комбинация нефопам+ парацетамол
Слайд 67
Дозы неопиоидных анальгетиков у детей
(Ульрих Г.Э. Послеоперационное обезболивание у детей. Какие
Слайд 68Опиоидные анальгетики у детей
При боли умеренной интенсивности – трамадол по 1-2
Чаще всего применяют комбинацию трамадола и неопиоидного анальгетика
При боли высокой интенсивности – морфин в/в или п/к 0,05-0,1 мг/кг с интервалом 3-4 часа
(Ульрих Г.Э. Послеоперационное обезболивание у детей. Какие стандарты нам использовать? В кн. «Анестезиология и интенсивная терапия. 21 взгляд на проблемы XXI века. Воронеж, Новый взгляд, 2015)
Слайд 70Рекомендация 5. Рекомендуется проводить локальную инфильтрацию тканей в области разреза местными
Слайд 71Рекомендация 6. Рекомендуется использовать продлённые периферические блокады местными анестетиками в тех
Слайд 72Рекомендация 7. Рекомендуется использовать методы эпидуральной анальгезии при больших торакальных и
Слайд 73
Ненаркотический (неопиоидный) анальгетик (НПВС (нефопам) + парацетамол)
неопиоидный анальгетик (НПВС (нефопам) +
+ Опиоид средней силы
неопиоидный анальгетик (НПВС (нефопам) + парацетамол)
+
Регионарная анальгезия ± мощный опиоид
Трехступенчатая схема лечения острой боли (ВОЗ, Женева, 1996)
+ адъювантные средства:
психотропные, кортикостероиды, противорвотные
Боль слабая (3-5 баллов)
Боль средней интенсивности (5-7 баллов)
Боль высокой интенсивности (7-10 баллов)
Слайд 74Основные современные тенденции послеоперационного обезболивания
все более широкое применение неопиоидных анальгетиков (НПВС,
широкое применение различных вариантов регионарной анальгезии
мультимодальный характер послеоперационного обезболивания, с использованием минимальных доз препаратов и минимизацией риска побочных эффектов
Слайд 75
ОБЕЗБОЛИВАНИЕ РОДОВ
«Только первому человеку на Земле – Адаму – не было
( проф. Зильбер А.П.)
Слайд 76Основные требования, предъявляемые к обезболиванию родов
Минимальная фармакологическая нагрузка на организм матери
Сохранение нормальной биомеханики родов
Отсутствие негативного влияния на плод
Отсутствие побочных эффектов (гипотензия, повышенная кровоточивость тканей и т.п.)
Слайд 77 Эпидуральная анальгезия – наиболее эффективный и безопасный метод обезболивания родов
Слайд 78Эффекты эпидуральной аналгезии родов
Комфортное самочувствие женщины в родах
Уменьшение потребления кислорода
Снижение выброса катехоламинов в системный кровоток
Устранение дискоординированной родовой деятельности
Улучшение маточно-плацентарного кровотока (особенно важно у пациенток с гестозами, сахарным диабетом, пороками сердца)
Возможность быстрого начала анестезии при необходимости кесарева сечения
Слайд 79Разовая доза местного анестетика для обезболивания родов
Препарат выбора – ропивакаин (наропин)
Концентрация
Разовая доза 7-10 мг
В указанных концентрациях ропивакаин блокирует сенсорные, но не моторные волокна