- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Лапароскопическая холецистэктомия презентация
Содержание
- 1. Лапароскопическая холецистэктомия
- 2. Актуальность темы: В настоящее время лапароскопическая холецистэктомия
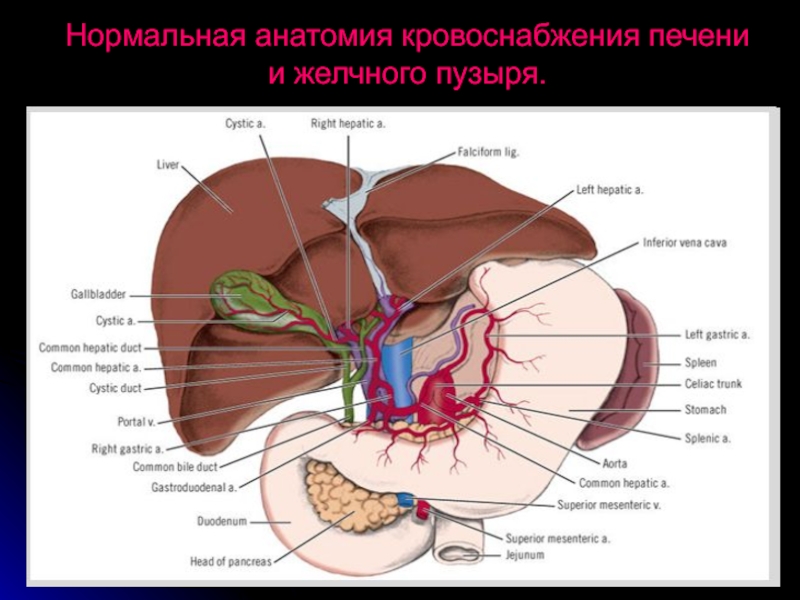
- 3. Нормальная анатомия кровоснабжения печени и желчного пузыря.
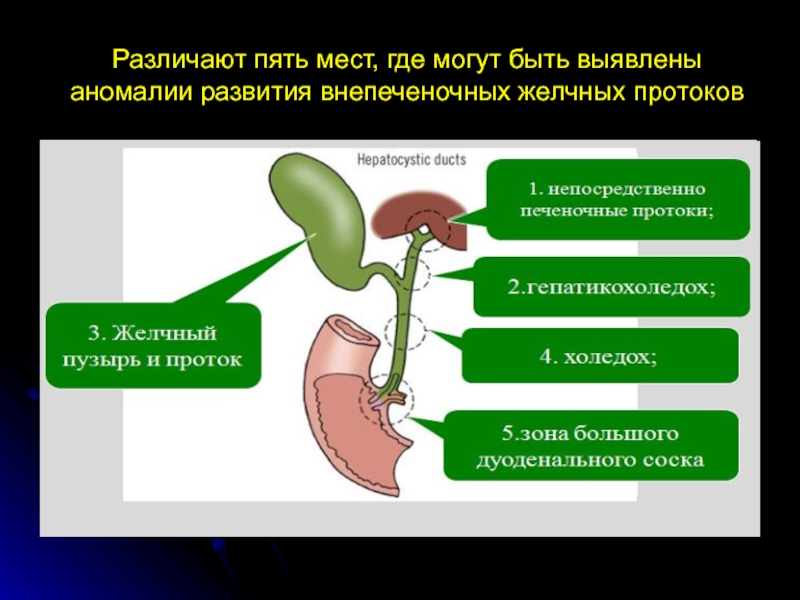
- 5. Различают пять мест, где могут быть выявлены аномалии развития внепеченочных желчных протоков
- 6. Варианты отхождения пузырного протока: А пузырный
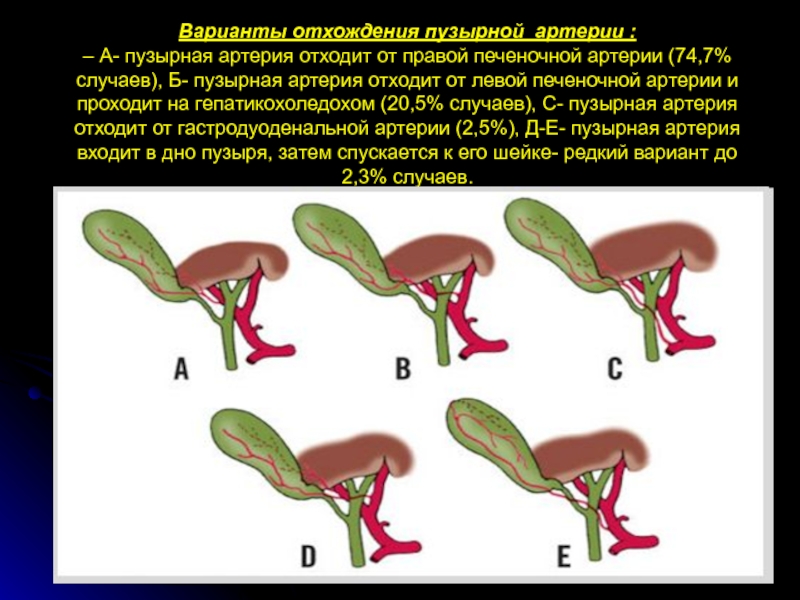
- 7. Варианты отхождения пузырной артерии : – А-
- 8. Показания к проведению холецистэктомии с использованием
- 9. Противопоказания. В качестве основных противопоказаний к
- 10. «Американская» (а) и «французская» (б) планировки позиций
- 11. Места проколов для выполнения лапароскопической холецистэктомии
- 12. Ход операции -Введение трокаров проводится под прямым
- 13. Только при полном циркулярном выделении трубчатых струткут
- 14. -Субсерозо проводится препаровка желчного пузыря от печеночного
- 15. осложнения лапароскопической холецистэктомии: Интраоперационные; Послеоперационные: местные и общие.
- 16. Интраоперационные осложнения: - возникающие на этапе введения
- 17. Послеоперационные осложнения: - местные – кровотечение; гематома;
- 18. Показания к конверсии при проведении лапароскопической холецистэктомии:
- 19. Холецистэктомия по Прибраму Переднебоковые стенки пузыря иссекают
- 20. Преимущества лапароскопии перед лапаротомией Малое повреждение
- 21. Выводы Практически все отзывы о лапароскопии желчного
- 22. Благодарю за внимание!
Слайд 1Запорожский государственный медицинский университет
Лапароскопическая холецистэктомия
Студентка 6 курса I медицинского факультета Брит
Слайд 2Актуальность темы:
В настоящее время лапароскопическая холецистэктомия является одним из наиболее популярных
Одним из факторов сдерживающих широкое внедрение лапароскопических технологий в хирургии до настоящего времени является трудности дифференциации и выделения важных анатомических структур в условиях ограниченной видимости при выполнении операции через лапароскопический доступ.
Согласно данным зарубежных авторов в Европе и США ятрогенное повреждение внепечёночных желчных протоков при лапароскопической холецистэктомии отмечается в 2,7% случаев.
Слайд 5Различают пять мест, где могут быть выявлены аномалии развития внепеченочных желчных
Слайд 6Варианты отхождения пузырного протока: А пузырный проток идет параллельно до впадения
Слайд 7Варианты отхождения пузырной артерии : – А- пузырная артерия отходит от правой
Слайд 8 Показания к проведению холецистэктомии с использованием лапароскопической техники:
хронический калькулезный холецистит;
полипы
острый холецистит (в первые 2-3 сут от начала заболевания);
хронический бескаменный холецистит;
бессимптомный холецистолитиаз (крупные и мелкие конкременты).
Слайд 9 Противопоказания. В качестве основных противопоказаний к лапароскопической холецистэктомии следует рассматривать:
выраженные
нарушения свертывающей системы крови;
поздние сроки беременности;
злокачественное поражение желчного пузыря;
перенесенные операции на верхнем этаже брюшной полости.
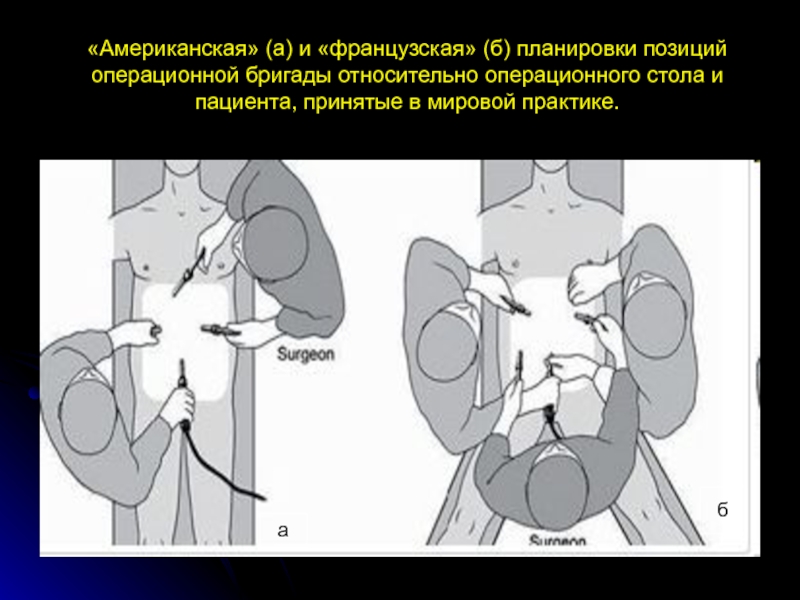
Слайд 10«Американская» (а) и «французская» (б) планировки позиций операционной бригады относительно операционного
а
б
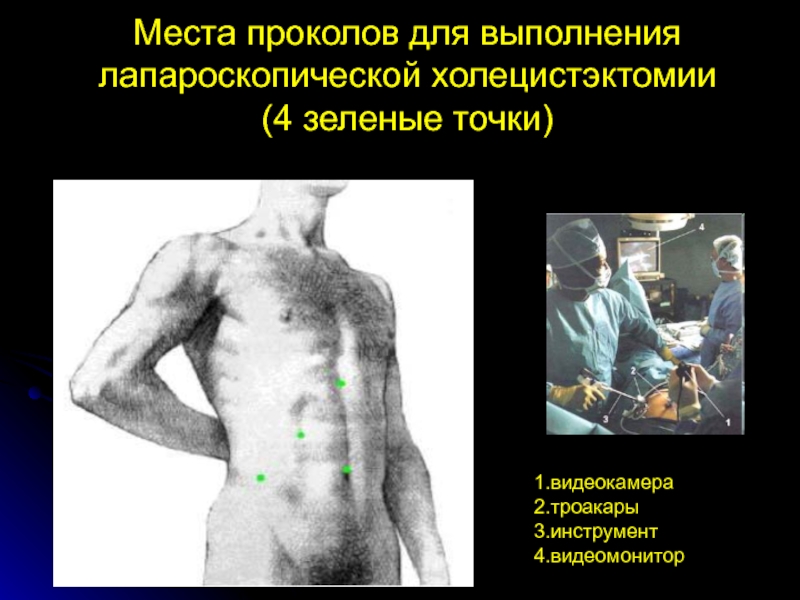
Слайд 11Места проколов для выполнения лапароскопической холецистэктомии
(4 зеленые точки)
1.видеокамера
2.троакары
3.инструмент
4.видеомонитор
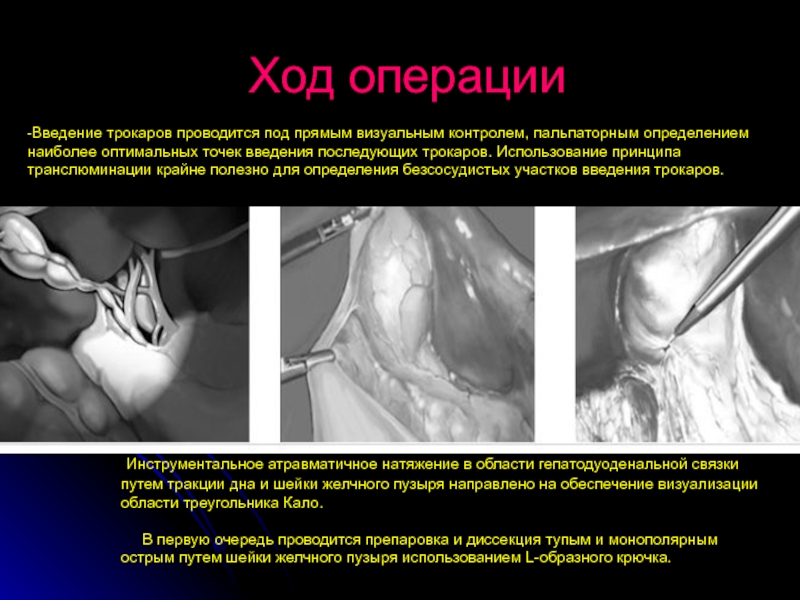
Слайд 12Ход операции
-Введение трокаров проводится под прямым визуальным контролем, пальпаторным определением наиболее
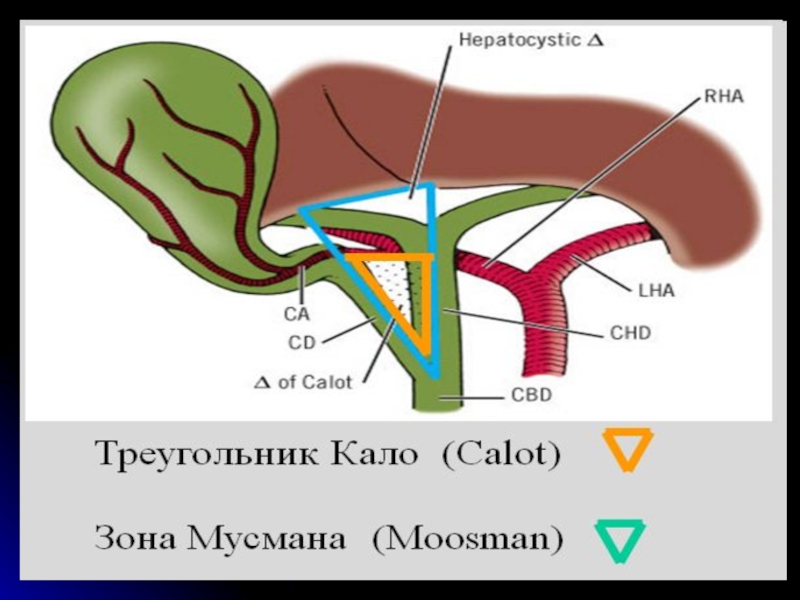
Инструментальное атравматичное натяжение в области гепатодуоденальной связки путем тракции дна и шейки желчного пузыря направлено на обеспечение визуализации области треугольника Кало.
В первую очередь проводится препаровка и диссекция тупым и монополярным острым путем шейки желчного пузыря использованием L-образного крючка.
Слайд 13Только при полном циркулярном выделении трубчатых струткут шейки желчного пузыря и
Далее пузырный проток пересекается. Выделение пузырной артерии должна проводится крайне аккуратно, учитывая топографические анатомические вариации. После диссекции пузырной артерии в типичном месте проводится клиппирование артерии и ее последующее пересечение.
Слайд 14-Субсерозо проводится препаровка желчного пузыря от печеночного ложа тупым и острым
-Желчный пузырь удаляется через субксифоидальную апертуру. Окончательная проверка на гемостаз, коагуляция участков кровотечения из ложа желчного пузыря, путем биполярной коагуляции и проверка положения клипсов на культях пузырного протока и артерии является завершающими этапами операции.
-Область ложа печени дренируется через правую трокарную апертуру и является необязательным этапом. Необходимость дренирования брюшной полости может быть продиктована особенностями течения операции.
-Удаление инструментов из брюшной полости под прямым визуальным контролем.
-Ушивание апоневротических дефектов и швы на кожу.
Слайд 15осложнения лапароскопической холецистэктомии:
Интраоперационные;
Послеоперационные: местные и общие.
Слайд 16Интраоперационные осложнения:
- возникающие на этапе введения лапароскопа и подведения инструментов к
- возникающие во время выполнения холецистэктомии – перфорация желчного пузыря; кровотечение из сосудов желчного пузыря, его ложа и окружающих органов; повреждение этих органов; полное или частичное повреждение внепеченочных желчных протоков;
- возникающие на этапе извлечения желчного пузыря из брюшной полости и завершения операции – инфицирование брюшной полости и операционной раны; кровотечение из брюшной стенки; подшивание органов брюшной полости при ушивании раны.
Слайд 17Послеоперационные осложнения:
- местные – кровотечение; гематома; желчеистечение; инфильтраты и абсцессы в
- общие – пневмония; тромбоэмболия легочной артерии; обострение сердечно-сосудистых заболеваний.
Слайд 18Показания к конверсии при проведении лапароскопической холецистэктомии:
Основные мотивы в принятии решения
а. Первое абсолютное показание к конверсии — осложнение, не устранимое эндохирургически. Это может быть кровотечение или повреждение полого органа (кишечника, мочеточника, желчевыводящих путей). Необходимость в переходе может возникнуть на любом этапе операции, иногда совершенно неожиданно. Поэтому эндохирургическое вмешательство следует выполнять в тех же условиях, что и традиционную процедуру, при наличии полного набора инструментов для открытой хирургии. Второе абсолютное показание к переходу — выход из строя какой-либо части оборудования во время операции. В эндохирургии используют сложную и хрупкую технику, требующую постоянного ухода. Если быстрое устранение неисправности или замена невозможна, процедуру необходимо прервать. Поэтому хирург в большей степени, чем при открытых операциях, находится в зависимости от состояния оборудования. Перед каждой операцией он должен персонально убедиться в том, что весь комплекс исправен и находится в рабочем состоянии.
б. Переход по благоразумию показан при значительных технических сложностях, они возникают при выраженных воспалительно-инфильтративных изменениях в зоне расположения жизненно важных структур, массивных абсцессах, крупных опухолях. Другая причина — неожиданные анатомические аномалии. Наиболее частая причина перехода по благоразумию — недостаток опыта. Каждый врач должен объективно оценивать своё мастерство и не упорствовать в продолжении видеоэндоскопической операции, повышая риск для пациента. .
Слайд 19Холецистэктомия по Прибраму
Переднебоковые стенки пузыря иссекают до уровня шейки, аспирируют содержимое
После этого шейку ЖП рассекают вплоть до пузырного протока, но так, чтобы до ранее наложенной лигатуры осталось 2-3 мм нерассеченной стенки. Последнее условие необходимо соблюдать для того, чтобы не ослабла лигатура на пузырном протоке. Однако чаще идентифицировать трубчатые структуры в области резко инфильтрированной ПДС не удается. В таких случаях пузырный проток не лигируют. Желчеистечение из неперевязанного пузырного протока при отсутствии желчной гипертензии не возникает.
Слизистый слой задней стенки и шейки пузыря коагулируют до его полного разрушения. При этом лучше использовать биполярную коагуляцию, при наличии - аргоновый или плазменный «скальпель». Подпеченочное пространство дренируют трубкой, которую выводят через контрапертуру.
Слайд 20Преимущества лапароскопии перед лапаротомией
Малое повреждение тканей передней брюшной стенки, поскольку для
Незначительные боли после операции, утихающие в течение суток;
Через несколько часов после окончания операции человек может ходить и совершать простые действия;
Короткое пребывание в стационаре (1 – 4 дня);
Быстрая реабилитация и восстановление трудоспособности;
Низкий риск послеоперационной грыжи;
Малозаметные или практически невидимые рубцы.
Слайд 21Выводы
Практически все отзывы о лапароскопии желчного пузыря положительные, поскольку люди, перенесшие
Отдельно стоит указать, на какие доставляющие неприятные ощущения моменты люди обращают внимание: во-первых, это боль в животе после операции, во-вторых, трудно дышать из-за сдавления легких пузырем газа, который рассасывается в течение 2 – 4 дней, наконец и в-третьих, необходимость голодать суммарно в течение 1,5 – 2 суток. Однако данные неприятные ощущения довольно быстро проходят, и люди считают, что их вполне можно перетерпеть, чтобы получить пользу от операции.