доцент кафедры стоматологии детского возраста, детской челюстно-лицевой хирургии и имплантологии ХНМУ, к. мед. н. Гречко Н.Б.
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Критические состояния в практике стоматолога и оказание помощи при них презентация
Содержание
- 1. Критические состояния в практике стоматолога и оказание помощи при них
- 2. План лекции Вступление Обморок Коллапс Стенокардия Гипертонический
- 3. Критические состояния в практике стоматолога Ятрогенные (системные
- 4. Обморок, синкопе Кратковременная потеря сознания
- 5. Клиника обморока Предвестники: Головокружение,
- 7. Микеланджело Буонаротти расписал около
- 8. Оказание помощи при обмороке придать больному горизонтальное
- 9. Коллапс Кратковременная потеря сосудистого тонуса.
- 10. Клиника коллапса Резкая слабость, чувство нехватки
- 11. Оказание помощи при коллапсе придать горизонтальное положение
- 12. Стенокардия БОЛЬ ЗА ГРУДИНОЙ, ОБУСЛОВЛЕННАЯ ГИПОКСИЕЙ (ИШЕМИЕЙ) МИОКАРДА («ГРУДНАЯ ЖАБА»).
- 13. Оказание помощи при стенокардии положение – полусидячее;
- 14. Гипертонический криз У гипертоников нужно обязательно
- 15. Причины повышения АД ЭМОЦИОНАЛЬНЫЙ СТРЕСС, тогда
- 16. Помощь при гипертоническом кризе положение – сидячее
- 17. Кровотечение возможно: при нарушениях гемостаза (гемофилия,
- 18. Помощь при кровотечении
- 19. Бронхоспазм- СПАЗМ ГЛАДКИХ МЫШЦ БРОНХИОЛ ПРИЧИНА
- 20. Клиника бронхоспазма: чувство нехватки воздуха; экспираторная одышка;
- 21. Помощь при бронхоспазме: положение – полусидячее;
- 22. Сахарный диабет Диабетики
- 23. Гликемия Неотложные манипуляции можно проводить при
- 24. Гипогликемическая кома Клинически она проявляется слабостью,
- 25. Гипергликемическая кома Гипергликемическая кома редко
- 26. Помощь при гипергликемической коме Помощь:
- 27. Судороги могут быть проявлением: эпилепсии,
- 28. Клиника эпилептических судорог Эпилептические судороги
- 29. Клиника истерических судорог У истериков
- 30. Помощь при судорогах При эпилептическом припадке
- 31. Сердечно-легочная реанимация Самые первые реанимационные
- 32. Оценка трех систем В первые
- 33. Схема A-B-C-D (А): «Awake – сознание есть
- 34. Причины нарушения проходимости дыхательных путей
- 35. A. Приемы обеспечения проходимости верхних дыхательных путей
- 36. B. Искусственное дыхание метод «изо рта
- 37. У детей старшего возраста или взрослых приём
- 38. C. Непрямой массаж сердца Больной должен лежать
- 39. C. Непрямой массаж сердца Для детей
- 40. C. Непрямой массаж сердца. Перед началом массажа
- 44. Соотношение частоты вдохов и нажатий на
- 45. D. Лекарства для сердечно-легочной реанимации Адреналин 0,1%.
- 46. D. Лекарства для сердечно-легочной реанимации Атропин 0,1%.
- 47. D. Лекарства для сердечно-легочной реанимации Кальция хлорид
- 48. Благодарю за внимание!
- 49. Благодарю за внимание! Благодарю за внимание!
Слайд 2План лекции
Вступление
Обморок
Коллапс
Стенокардия
Гипертонический криз
Кровотечение
Бронхоспазм
Сахарный диабет
Судороги
Сердечно-легочная реанимация
Слайд 3Критические состояния в практике стоматолога
Ятрогенные (системные осложнения местной анестезии);
Неятрогенные (связанные с
состоянием здоровья пациента).
Слайд 4Обморок, синкопе
Кратковременная потеря сознания вследствие временной ишемии (гипоксии) головного
мозга.
Предрасположены пациенты:
с вегето-сосудистой дистонией, особенно ваготонией (низкое АД, брадикардия);
с остеохондрозом шейного отдела позвоночника;
голодные пациенты;
подростки;
с высоким уровнем страха;
ослабленные больные.
Предрасположены пациенты:
с вегето-сосудистой дистонией, особенно ваготонией (низкое АД, брадикардия);
с остеохондрозом шейного отдела позвоночника;
голодные пациенты;
подростки;
с высоким уровнем страха;
ослабленные больные.
Слайд 5Клиника обморока
Предвестники:
Головокружение,
слабость,
нарушения слуха и зрения (мелькание
мушек перед глазами),
онемение рук, языка,
возможна тошнота.
После предвестников наступает собственно обморок, т.е. потеря сознания. Больной бледен, АД чаще снижено, но может оставаться и нормальным, например, при «синдроме Сикстинской капеллы». Обычно обморок сопровождается брадикардией, но может быть и нормо-, и тахикардия. При глубоком обмороке возможны судороги.
онемение рук, языка,
возможна тошнота.
После предвестников наступает собственно обморок, т.е. потеря сознания. Больной бледен, АД чаще снижено, но может оставаться и нормальным, например, при «синдроме Сикстинской капеллы». Обычно обморок сопровождается брадикардией, но может быть и нормо-, и тахикардия. При глубоком обмороке возможны судороги.
Слайд 7
Микеланджело Буонаротти
расписал около
1100 кв.м
потолка в период с
1508 и 1512 гг. Ему бы-
ло 57 лет. Ни одному
итальянскому живопи-
сцу не приходилось до
этого браться за такую
Гигантскую роспись!
Хотя и другие худож-
ники тоже внесли свой
вклад.
Перуджино,1482 г
Боттичелли,1481-1482г
Козимо Росселли, 1481—1482гг
Слайд 8Оказание помощи при обмороке
придать больному горизонтальное положение, измерить АД, посчитать частоту
пульса;
дать понюхать нашатырный спирт;
если больной пришел в сознание, но вял, можно ему предложить теплый, сладкий чай или кофе;
если больной не приходит в сознание – ввести сосудосуживающий препарат – кофеина-бензоат натрия 10% – взрослым 1 мл, детям 0,2 мл/год жизни в/м;
если эти меры не помогают, то вводят при гипотензии с брадикардией – эфедрин 5% – взрослым 0,5 мл, детям 0,1-0,3 мл в/м;
при гипотензии с тахикардией – мезатон 1% – те же дозы (в мл), что и эфедрин;
при выраженной брадикардии – атропин 0,1% – взрослым 1 мл, детям – 0,02 мл/кг в/м.
дать понюхать нашатырный спирт;
если больной пришел в сознание, но вял, можно ему предложить теплый, сладкий чай или кофе;
если больной не приходит в сознание – ввести сосудосуживающий препарат – кофеина-бензоат натрия 10% – взрослым 1 мл, детям 0,2 мл/год жизни в/м;
если эти меры не помогают, то вводят при гипотензии с брадикардией – эфедрин 5% – взрослым 0,5 мл, детям 0,1-0,3 мл в/м;
при гипотензии с тахикардией – мезатон 1% – те же дозы (в мл), что и эфедрин;
при выраженной брадикардии – атропин 0,1% – взрослым 1 мл, детям – 0,02 мл/кг в/м.
Слайд 9Коллапс
Кратковременная потеря сосудистого тонуса.
Склонны к нему пациенты:
с дефицитом объема циркулирующей крови (кровопотеря, лихорадка, невозможность адекватного приема пищи и т.д.);
с нарушением насосной функции сердца (врожденные и приобретенные пороки сердца, постинфарктные больные, перенесшие миокардит и т.д.);
со снижением сосудистого тонуса (анафилактоидные реакции; больные, получающие сосудорасширяющие препараты).
Слайд 10Клиника коллапса
Резкая слабость,
чувство нехватки воздуха,
головокружение, цианоз кожи с «мраморностью».
Сознание обычно сохранено (состояние ступора), но при резком падении АД больной может потерять сознание.
АД – снижено,
пульс – частый, может быть и нитевидным.
Слайд 11Оказание помощи при коллапсе
придать горизонтальное положение с приподнятым ножным концом; (положение
Трендэленбурга)
ввести сосудосуживающие препараты (эфедрин при брадикардии, мезатон при тахикардии);
начать инфузию кристаллоидов
постоянно следить за АД, пуль-сом, дыханием и сознанием;
вызвать реанимационную бригаду.
ввести сосудосуживающие препараты (эфедрин при брадикардии, мезатон при тахикардии);
начать инфузию кристаллоидов
постоянно следить за АД, пуль-сом, дыханием и сознанием;
вызвать реанимационную бригаду.
Слайд 13Оказание помощи при стенокардии
положение – полусидячее;
нитроглицерин – 2-4 таблетки под язык;
измерить
АД и частоту пульса;
если не купируется, то ввести ненаркотические анальгетики: Ацелизин 1-2 г в/в или Анальгин 50% – 4 мл в/в;
если не купируется – ввести наркотические анальгетики: Морфин 1% – 1 мл в/м или Промедол 2% – 1 мл в/м; лидокаин 1% как антиаритмический препарат.
на этом этапе обязательно вызвать реанимационную бригаду, т.к. возможен
ИНФАРКТ МИОКАРДА.
если не купируется, то ввести ненаркотические анальгетики: Ацелизин 1-2 г в/в или Анальгин 50% – 4 мл в/в;
если не купируется – ввести наркотические анальгетики: Морфин 1% – 1 мл в/м или Промедол 2% – 1 мл в/м; лидокаин 1% как антиаритмический препарат.
на этом этапе обязательно вызвать реанимационную бригаду, т.к. возможен
ИНФАРКТ МИОКАРДА.
Слайд 14Гипертонический криз
У гипертоников нужно обязательно измерить АД перед манипуляцией и
выяснить его «рабочее давление». Если разница не превышает 20 мм рт.ст., то манипуляцию можно проводить.
Слайд 15Причины повышения АД
ЭМОЦИОНАЛЬНЫЙ СТРЕСС, тогда лучше больного успокоить седатиками (элениум,
триоксазин, персен, адаптол);
БОЛЬ, в такой ситуации проведение анестезии может привести к нормализации АД.
БОЛЬ, в такой ситуации проведение анестезии может привести к нормализации АД.
Слайд 16Помощь при гипертоническом кризе
положение – сидячее или полусидячее;
попросить больного принять обычную
для него дозу антигипертензивных таблеток и измерить АД через 30 минут;
при отсутствии таблеток можно ввести ДИБАЗОЛ 1% – 5 мл, ПАПАВЕРИН 2% – 4 мл в/м с платифиллином.
при отсутствии таблеток можно ввести ДИБАЗОЛ 1% – 5 мл, ПАПАВЕРИН 2% – 4 мл в/м с платифиллином.
Слайд 17Кровотечение возможно:
при нарушениях гемостаза (гемофилия, тромбоцитопения, тромбоцитопатия и т.д.);
при
онкологических заболеваниях;
у пациентов, получающих антикоагулянты (гепарины, кумарины) и антиагреганты (аспирин), например: у больных после инфаркта миокарда, операций на сердце и сосудах, с венозными тромбозами;
в случае травм крупных сосудов.
у пациентов, получающих антикоагулянты (гепарины, кумарины) и антиагреганты (аспирин), например: у больных после инфаркта миокарда, операций на сердце и сосудах, с венозными тромбозами;
в случае травм крупных сосудов.
Слайд 18Помощь при кровотечении
МЕСТНОЕ ЛЕЧЕНИЕ:
тампоны с перекисью водорода, с аминокапроновой кислотой, этамзилатом натрия, дициноном, йодоформом;
гемостатическая губка; марля
холод.
ОБЩЕЕ ЛЕЧЕНИЕ:
этамзилат натрия 12,5% – 2-4 мл в/м;
викасол 1% – 1-2 мл в/м;
кальция хлорид или глюконат 10%:
взрослым – 10 мл, детям – до 5 мл в/в;
гемофиликам – антигемофильный фактор – 1 дозу в/в.
тампоны с перекисью водорода, с аминокапроновой кислотой, этамзилатом натрия, дициноном, йодоформом;
гемостатическая губка; марля
холод.
ОБЩЕЕ ЛЕЧЕНИЕ:
этамзилат натрия 12,5% – 2-4 мл в/м;
викасол 1% – 1-2 мл в/м;
кальция хлорид или глюконат 10%:
взрослым – 10 мл, детям – до 5 мл в/в;
гемофиликам – антигемофильный фактор – 1 дозу в/в.
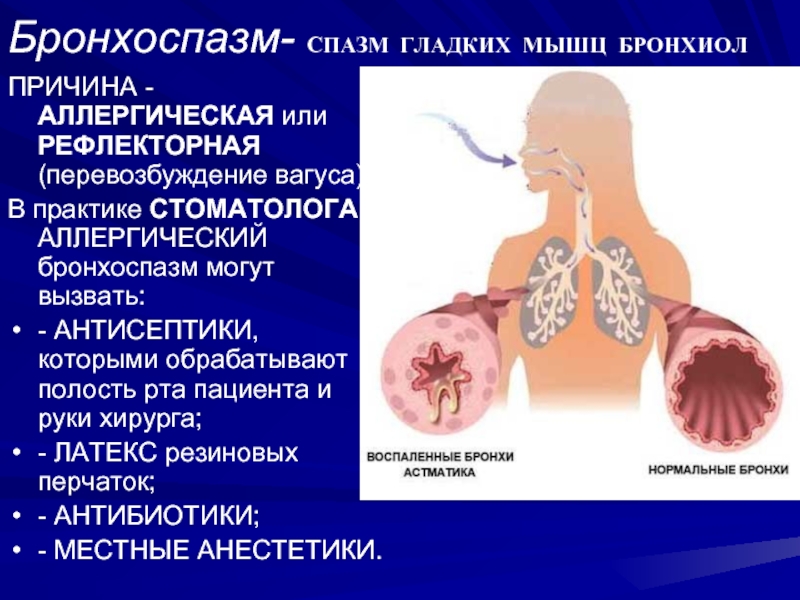
Слайд 19Бронхоспазм- СПАЗМ ГЛАДКИХ МЫШЦ БРОНХИОЛ
ПРИЧИНА - АЛЛЕРГИЧЕСКАЯ или РЕФЛЕКТОРНАЯ (перевозбуждение
вагуса).
В практике СТОМАТОЛОГА АЛЛЕРГИЧЕСКИЙ бронхоспазм могут вызвать:
- АНТИСЕПТИКИ, которыми обрабатывают полость рта пациента и руки хирурга;
- ЛАТЕКС резиновых перчаток;
- АНТИБИОТИКИ;
- МЕСТНЫЕ АНЕСТЕТИКИ.
В практике СТОМАТОЛОГА АЛЛЕРГИЧЕСКИЙ бронхоспазм могут вызвать:
- АНТИСЕПТИКИ, которыми обрабатывают полость рта пациента и руки хирурга;
- ЛАТЕКС резиновых перчаток;
- АНТИБИОТИКИ;
- МЕСТНЫЕ АНЕСТЕТИКИ.
Слайд 20Клиника бронхоспазма:
чувство нехватки воздуха;
экспираторная одышка;
свистящее дыхание;
цианоз губ, ногтей, пероральный;
в
тяжёлых случаях – общий цианоз.
Слайд 21Помощь при бронхоспазме:
положение – полусидячее;
ингаляция кислорода;
β2-адреномиметики (Астмопент, Сальбутамол, Беротек) из ингаляторов
(не больше двух доз) – предварительно встряхнув, брызнуть на вдохе за корень языка дважды;
Эуфиллин 2,4% в/в: взрослым – 5 мл, детям – 0,5 мл/год жизни;
если эти меры не помогают – ввести глюкокортикоиды: Преднизолон 1 мг/кг или Дексаметазон 4-8 мг в/в.
при неэффективности – вызвать реанимац-ионную бригаду для госпитализации.
Эуфиллин 2,4% в/в: взрослым – 5 мл, детям – 0,5 мл/год жизни;
если эти меры не помогают – ввести глюкокортикоиды: Преднизолон 1 мг/кг или Дексаметазон 4-8 мг в/в.
при неэффективности – вызвать реанимац-ионную бригаду для госпитализации.
Слайд 22Сахарный диабет
Диабетики склонны к нагноениям, потому им нужно назначать
антибиотики при любых манипуляциях с нарушением целостности тканей.
Перед стоматологической манипуляцией им желательно определить уровень глюкозы в крови.
Слайд 23Гликемия
Неотложные манипуляции можно проводить при любом уровне сахара, потому что
без вскрытия гнойного очага трудно будет нормализовать гликемию.
Плановые манипуляции можно проводить при уровне сахара
3 – 11 ммоль/л.
Плановые манипуляции можно проводить при уровне сахара
3 – 11 ммоль/л.
Слайд 24Гипогликемическая кома
Клинически она проявляется
слабостью,
головокружением,
затем потерей сознания.
Дыхание –
поверхностное.
Кожа – влажная, бледная, холодная.
Нет запаха ацетона изо рта.
Помощь:
глюкоза 20% – 20-40 мл в/в.
После восстановления сознания можно предложить теплый, сладкий чай.
Кожа – влажная, бледная, холодная.
Нет запаха ацетона изо рта.
Помощь:
глюкоза 20% – 20-40 мл в/в.
После восстановления сознания можно предложить теплый, сладкий чай.
Слайд 25Гипергликемическая кома
Гипергликемическая кома редко встречается в практике стоматолога.
Для
ее развития нужно некоторое время, в течение которого больные чувствуют себя неважно, потому они редко посещают стоматолога в таком состоянии.
Клинически проявляется
угнетением сознания различной степени;
изо рта – резкий запах ацетона;
дыхание – частое, глубокое;
кожа – сухая.
Клинически проявляется
угнетением сознания различной степени;
изо рта – резкий запах ацетона;
дыхание – частое, глубокое;
кожа – сухая.
Слайд 26Помощь при гипергликемической коме
Помощь: разумнее будет стоматологу вызвать реанимационную
бригаду.
До ее прибытия нужно следить
за дыханием,
гемодинамикой.
Можно поставить капельницу с физиологическим раствором.
Доза инсулина рассчитывается по уровню гликемии. Можно ввести первую дозу – 12-20 единиц простого инсулина в/в, но для этого нужно быть уверенным в диагнозе.
Даже когда такие больные поступают в отделение реанимации, никто не вводит им инсулин до определения уровня гликемии. Потому никто не вправе обвинять стоматолога за невведение инсулина.
До ее прибытия нужно следить
за дыханием,
гемодинамикой.
Можно поставить капельницу с физиологическим раствором.
Доза инсулина рассчитывается по уровню гликемии. Можно ввести первую дозу – 12-20 единиц простого инсулина в/в, но для этого нужно быть уверенным в диагнозе.
Даже когда такие больные поступают в отделение реанимации, никто не вводит им инсулин до определения уровня гликемии. Потому никто не вправе обвинять стоматолога за невведение инсулина.
Слайд 27Судороги могут быть проявлением:
эпилепсии,
интоксикации
местным
анестетиком,
нарушения
мозгового
кровообращения,
- истерии.
Слайд 28Клиника эпилептических судорог
Эпилептические судороги сопровождаются
пеной изо рта (судорожные
сокращения языка взбивают в пену слюну),
общим цианозом,
после них наступает глубокий сон.
Эпилептики во время приступа могут получить
дополнительные травмы, прикусить язык.
Характер судорожных движений у эпилептика: непроизвольные тонико-клонические судороги всей мускулатуры, включая жевательную и дыхательную.
общим цианозом,
после них наступает глубокий сон.
Эпилептики во время приступа могут получить
дополнительные травмы, прикусить язык.
Характер судорожных движений у эпилептика: непроизвольные тонико-клонические судороги всей мускулатуры, включая жевательную и дыхательную.
Слайд 29Клиника истерических судорог
У истериков всегда «мягкая посадка», они демонстрируют
свои страдания.
Характер движений: сгибательно-разгибательные произвольные движения конечностей.
В судорогах не участвуют ни язык, ни жевательная, ни дыхательная мускулатура.
Потому они никогда не синеют, не прикусывают свой язык, и не бывает у них пены изо рта.
Истерический припадок заканчивается «сценой» (воплями, требованиями, жалобами и т.д.).
Характер движений: сгибательно-разгибательные произвольные движения конечностей.
В судорогах не участвуют ни язык, ни жевательная, ни дыхательная мускулатура.
Потому они никогда не синеют, не прикусывают свой язык, и не бывает у них пены изо рта.
Истерический припадок заканчивается «сценой» (воплями, требованиями, жалобами и т.д.).
Слайд 30Помощь при судорогах
При эпилептическом припадке
больного уложить горизонтально.
Для предупреждения травм
языка вставить твердый предмет (лучше шпатель, ложку и т.п.) между зубными рядами.
Ввести противосудорожный препарат – диазепам (Сибазон) – взрослым 10-20 мг, детям 0,3 мг/кг в/м.
С истериком нужно действовать по обстоятельствам. Для успокоения может потребоваться также введение седатиков.
Ввести противосудорожный препарат – диазепам (Сибазон) – взрослым 10-20 мг, детям 0,3 мг/кг в/м.
С истериком нужно действовать по обстоятельствам. Для успокоения может потребоваться также введение седатиков.
Слайд 31Сердечно-легочная реанимация
Самые первые реанимационные действия (по-английски: BLS – basic
life support – базисная поддержка жизни) можно проводить, имея лишь руки и голову.
Более сложные меры (ALS-advanced life support – “продвинутая” поддержка жизни), требующие лекарств и аппаратуры, можно начинать уже позднее. Успех реанимации зависит не только от ее своевременности, но и от ее правильности. А для этого тот, кто ее проводит, должен понимать, почему он делает так или иначе.
Более сложные меры (ALS-advanced life support – “продвинутая” поддержка жизни), требующие лекарств и аппаратуры, можно начинать уже позднее. Успех реанимации зависит не только от ее своевременности, но и от ее правильности. А для этого тот, кто ее проводит, должен понимать, почему он делает так или иначе.
Слайд 32Оценка трех систем
В первые моменты реанимации не стоит тратить
время на точный диагноз.
Для быстрого понимания обстановки достаточно оценить главные три системы:
нервную (есть сознание или нет),
дыхания (есть дыхание или нет),
кровообращения (бьется сердце или нет).
Для быстрого понимания обстановки достаточно оценить главные три системы:
нервную (есть сознание или нет),
дыхания (есть дыхание или нет),
кровообращения (бьется сердце или нет).
Слайд 33Схема A-B-C-D
(А): «Awake – сознание есть или нет?»
(В): «Вreathing –
дышит или нет?»
(С): « Circulation – сердце бьется или нет?»
(D): «Drugs – лекарства»
(С): « Circulation – сердце бьется или нет?»
(D): «Drugs – лекарства»
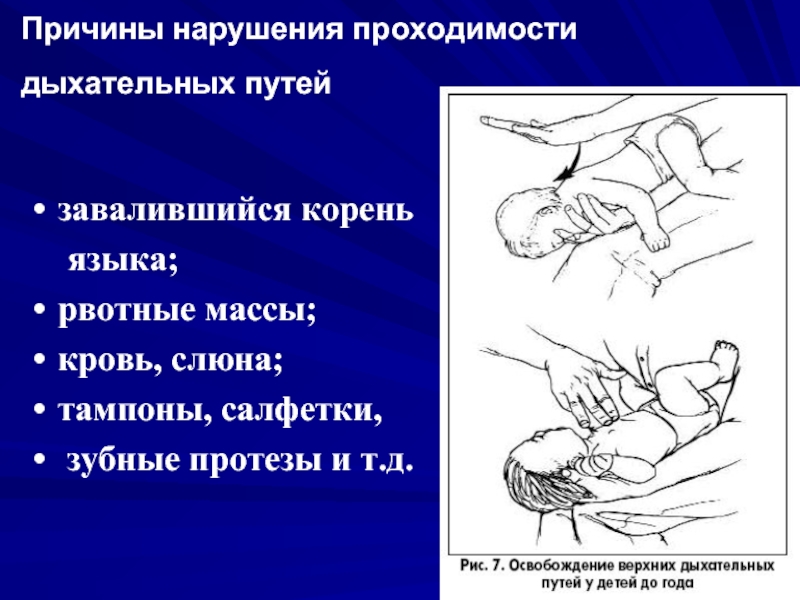
Слайд 34Причины нарушения проходимости дыхательных путей
завалившийся корень
языка;
рвотные массы;
кровь, слюна;
тампоны, салфетки,
зубные
протезы и т.д.
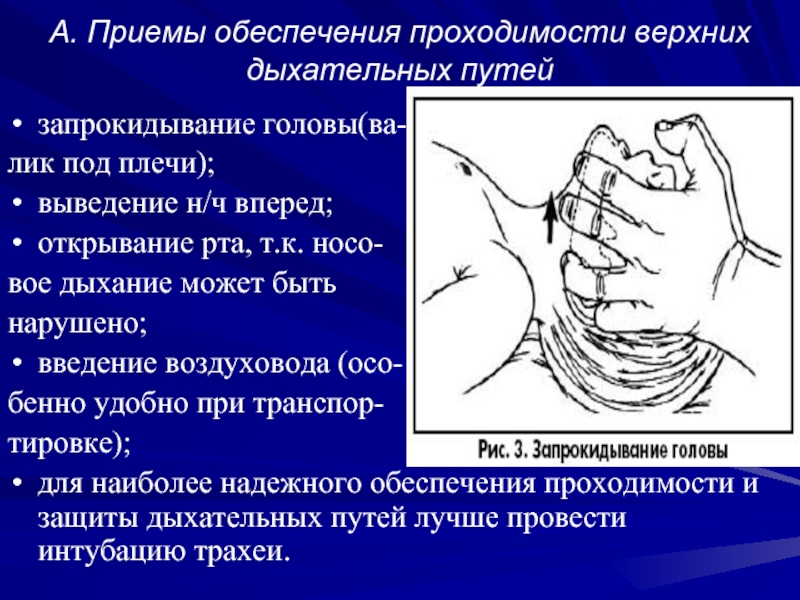
Слайд 35A. Приемы обеспечения проходимости верхних дыхательных путей
запрокидывание головы(ва-
лик под плечи);
выведение н/ч
вперед;
открывание рта, т.к. носо-
вое дыхание может быть
нарушено;
введение воздуховода (осо-
бенно удобно при транспор-
тировке);
для наиболее надежного обеспечения проходимости и защиты дыхательных путей лучше провести интубацию трахеи.
открывание рта, т.к. носо-
вое дыхание может быть
нарушено;
введение воздуховода (осо-
бенно удобно при транспор-
тировке);
для наиболее надежного обеспечения проходимости и защиты дыхательных путей лучше провести интубацию трахеи.
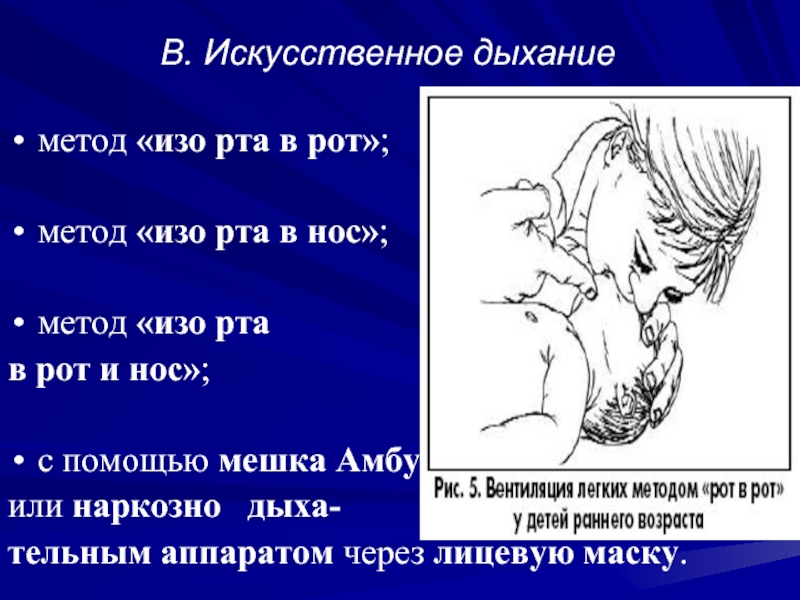
Слайд 36B. Искусственное дыхание
метод «изо рта в рот»;
метод «изо рта в
нос»;
метод «изо рта
в рот и нос»;
с помощью мешка Амбу
или наркозно дыха-
тельным аппаратом через лицевую маску.
метод «изо рта
в рот и нос»;
с помощью мешка Амбу
или наркозно дыха-
тельным аппаратом через лицевую маску.
Слайд 37У детей старшего возраста или взрослых приём Геймлаха
при обструкции дыхательных
путей инородным телом рекомендуют использовать прием Геймлаха –
серию субдиафрагмальных надавливаний
серию субдиафрагмальных надавливаний
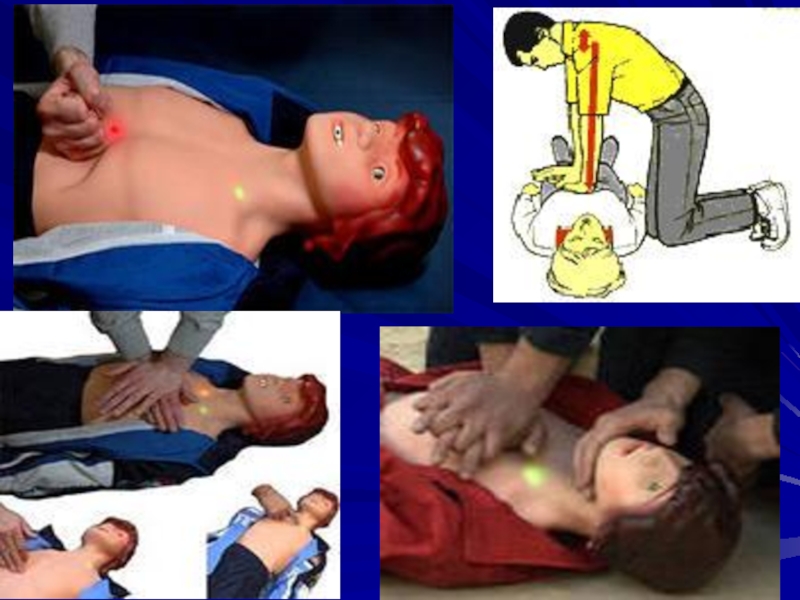
Слайд 38C. Непрямой массаж сердца
Больной должен лежать на спине на твердой горизонтальной
поверхности.
Реаниматор стоит сбоку от больного возле грудной клетки.
Плечи реаниматора – над грудиной больного, руки – выпрямлены, запястья – одно на другом – располагают между средней и нижней третями грудины больного.
Нужно делать нажатия на грудину с амплитудой 4-5 см у взрослых, 2-4 см – у детей, 1,5-2,5 см – у новорожденных.
Реаниматор стоит сбоку от больного возле грудной клетки.
Плечи реаниматора – над грудиной больного, руки – выпрямлены, запястья – одно на другом – располагают между средней и нижней третями грудины больного.
Нужно делать нажатия на грудину с амплитудой 4-5 см у взрослых, 2-4 см – у детей, 1,5-2,5 см – у новорожденных.
Слайд 39C. Непрямой массаж сердца
Для детей нужно подбирать усилия:
либо двумя
руками,
слегка сгибая их в локтях,
либо одной рукой.
Детей до 1 года удобно
расположить на столе, подойти
со стороны ног и обхватить
грудную клетку двумя руками,
располагая большие пальцы на
грудине по межсосковой линии,
остальные пальцы – на спине.
слегка сгибая их в локтях,
либо одной рукой.
Детей до 1 года удобно
расположить на столе, подойти
со стороны ног и обхватить
грудную клетку двумя руками,
располагая большие пальцы на
грудине по межсосковой линии,
остальные пальцы – на спине.
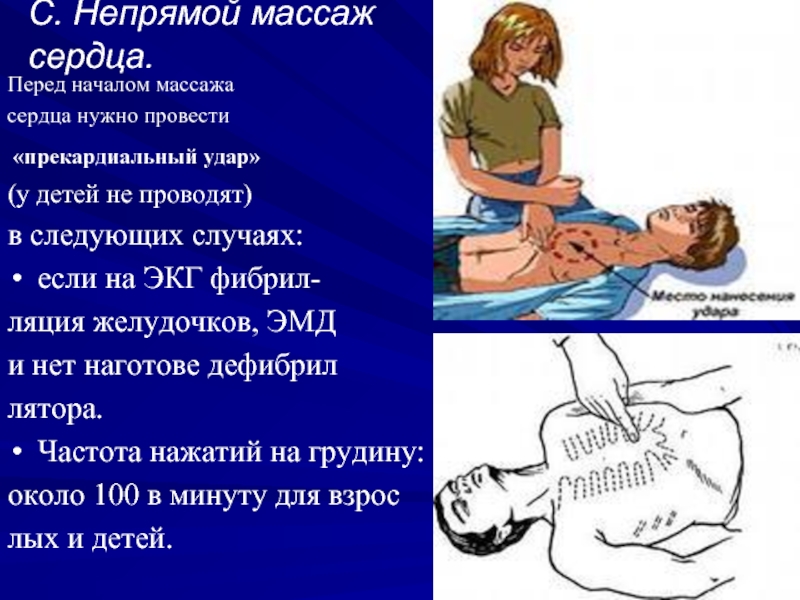
Слайд 40C. Непрямой массаж сердца.
Перед началом массажа
сердца нужно провести
«прекардиальный удар»
(у детей не проводят)
в следующих случаях:
если на ЭКГ фибрил-
ляция желудочков, ЭМД
и нет наготове дефибрил
лятора.
Частота нажатий на грудину:
около 100 в минуту для взрос
лых и детей.
Слайд 44Соотношение частоты вдохов и
нажатий на грудину
Без протекции дыхательных путей
(у неинтубированного больного) -
30 : 2, синхронизированно.
С протекцией дыхательных путей (у интубированного больного) – компрессии грудной клетки 100 в минуту, вентиляция 10 в минуту, асинхронно.
30 : 2, синхронизированно.
С протекцией дыхательных путей (у интубированного больного) – компрессии грудной клетки 100 в минуту, вентиляция 10 в минуту, асинхронно.
Слайд 45D. Лекарства для сердечно-легочной реанимации
Адреналин 0,1%. Взрослым вначале 1 мл, детям
– 0,1 мг/кг, но не более 1 мг.
Вводят в/в, под язык уколом, в трахею.
Можно ввести внутрисердечно, но, во-первых, для этого нужны иглы достаточной длины (не менее 6-8 см для взрослых), во-вторых, в неопытных руках такое введение может быть более опасным, чем полезным. Адреналин, введенный в толщу миокарда, вызовет его некроз. При неэффективности повторно вводят трех-пятикратную дозу.
Вводят в/в, под язык уколом, в трахею.
Можно ввести внутрисердечно, но, во-первых, для этого нужны иглы достаточной длины (не менее 6-8 см для взрослых), во-вторых, в неопытных руках такое введение может быть более опасным, чем полезным. Адреналин, введенный в толщу миокарда, вызовет его некроз. При неэффективности повторно вводят трех-пятикратную дозу.
Слайд 46D. Лекарства для сердечно-легочной реанимации
Атропин 0,1%. Показан при подозрении на интоксикацию
местными анестетиками, вагальную рефлекторную остановку сердца. Дозы: 1 мл – для взрослых,
0,02 мл/кг – для детей.
Натрия бикарбонат 4,2% в дозе 4 мл/кг в/в капельно.
0,02 мл/кг – для детей.
Натрия бикарбонат 4,2% в дозе 4 мл/кг в/в капельно.
Слайд 47D. Лекарства для сердечно-легочной реанимации
Кальция хлорид или глюконат 10% в настоящее
время считается противопоказанным при сердечно-легочной реанимации.
Показанием для введения препаратов кальция являются: остановка сердца на фоне гиперкалиемии (почечная недостаточность, случайное в/в быстрое введение калия и т.д.), гипокальциемия, передозировка блокаторов кальциевых каналов.
Показанием для введения препаратов кальция являются: остановка сердца на фоне гиперкалиемии (почечная недостаточность, случайное в/в быстрое введение калия и т.д.), гипокальциемия, передозировка блокаторов кальциевых каналов.