- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Клиническая фармакология диуретиков презентация
Содержание
- 1. Клиническая фармакология диуретиков
- 2. В образовании мочи главную роль играют
- 4. 1 — капсула клубочка (Шумлянского — Боумена),
- 5. Определение Диуретики – это группа лекарственных
- 6. Диурез можно усилить, воздействуя как на внутрипочечные, так и на внепочечные механизмы, регулирующие мочеотделение.
- 7. Внепочечные механизмы регуляции диуреза: Ингибирование высвобождения антидиуретического
- 8. Почечные механизмы регуляции диуреза Диуретики.
- 9. фильтрация 100л 110л 100л
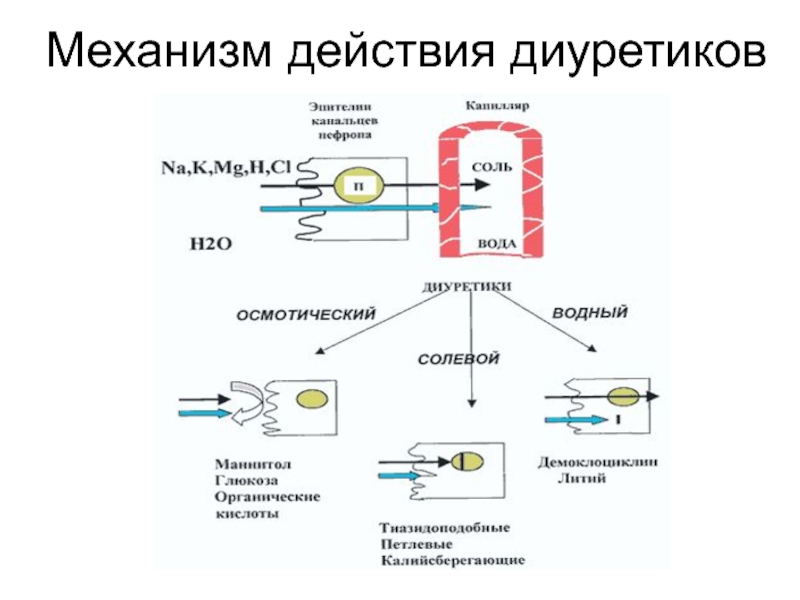
- 10. Механизм действия диуретиков
- 11. Механизмы мочеобразования В проксимальных отделах нефрона реабсорбируется
- 12. В толстом отделе восходящего колена петли Генле
- 13. Угнетение реабсорбции хлора и натрия в петле
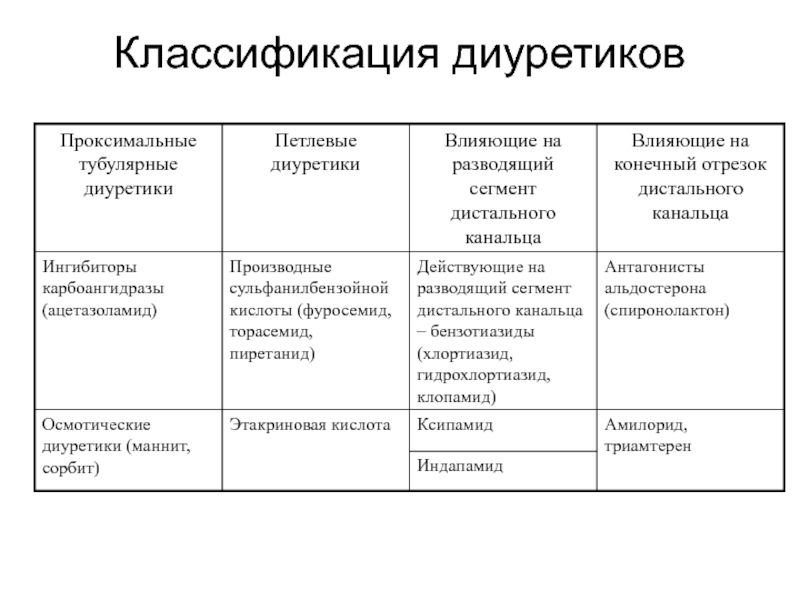
- 14. КЛАССИФКАЦИЯ ДИУРЕТИКОВ 1.1.Проксимальные тубулярные диуретики Ингибиторы карбоангидразы
- 15. 1.3. Влияющий на разводящий сегмент дистального
- 16. Классификация диуретиков
- 17. Классификация диуретиков по силе мочегонного эффекта Сильные
- 18. Классификация по скорости наступления и длительности диуретического
- 19. Классификация диуретиков
- 20. Механизм действия фуросемида Существенно усиливает почечный кровоток
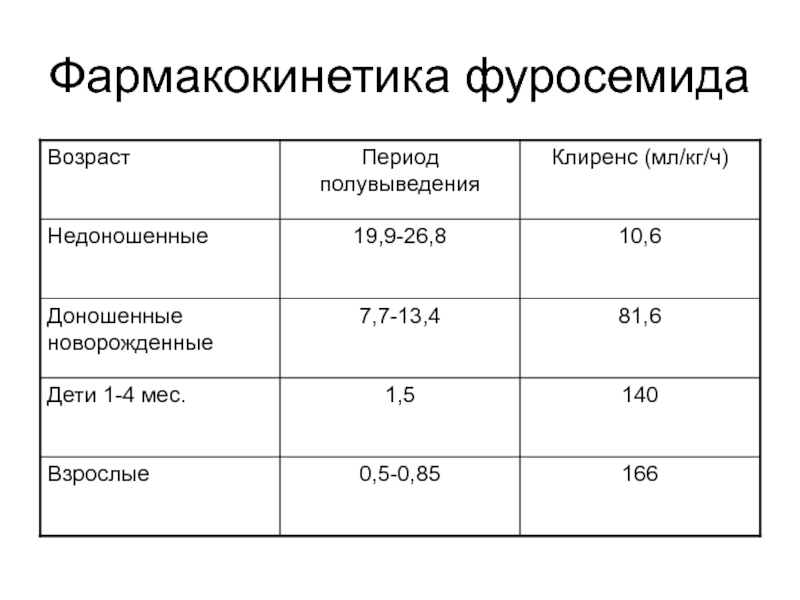
- 21. Фармакокинетика фуросемида
- 22. Фармакодинамика Биоусвояемость – 63-65% Связь с белками
- 23. Показания к применению петлевых диуретиков Фуросемид В
- 24. Форма выпуска, дозировка Фуросемид (лазикс, урикс) –
- 25. Побочные эффекты Следует также сказать о невозможности
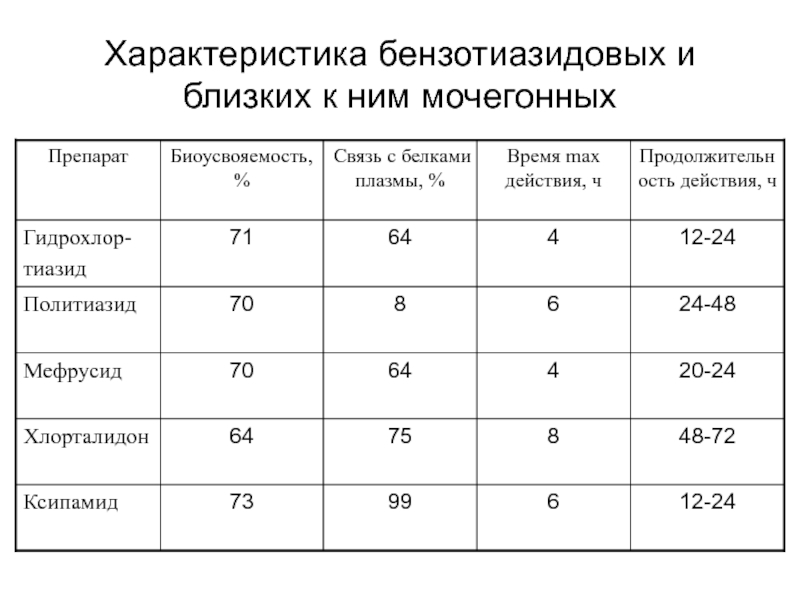
- 26. Характеристика бензотиазидовых и близких к ним мочегонных
- 27. ДИХЛОТИАЗИД (Dichlothiazidum; в таб. по 0,025 и
- 28. Среди всех мочегонных средств тиазиды оказывают наиболее
- 29. Достоинства тиазидных диуретиков: 1. достаточная активность
- 30. СПИРОНОЛАКТОН (верошпирон; Spironolactonum, Verospironum, в таб. 0,025,
- 31. Показания к применению: 1. Первичный гиперальдостеронизм
- 32. Побочные эффекты 1. Диспепсические расстройства (боли в
- 33. ТРИАМТЕРЕН (птерофен) (капсулы по 50 мг) Слабый
- 34. Калийсберегающим диуретиком слабой силы, средней продолжительности действия
- 35. ПРЕПАРАТЫ - ИНГИБИТОРЫ КАРБОАНГИДРАЗЫ (КАГ) АЦЕТАЗОЛАМИД (диакарб,
- 36. В норме фермент карбоангидраза способствует соединению в
- 37. Снижение активности КАГ при применении диакарба происходит
- 38. Снижение активности КАГ диакарбом в эндотелиальных клетках,
- 39. Обмен натрия на калий ведет к тому,
- 40. Показания к применению: 1. При лечении больных
- 41. ОСМОТИЧЕСКИЕ ДИУРЕТИКИ К этой группе мочегонных средств
- 42. МАННИТОЛ (МАННИТ; Mannitolum) Шестиатомный спирт, являющийся наиболее
- 43. Выводится медленно. При внутривенном введении, находясь
- 44. Показания к применению 1. Предупреждение развития или
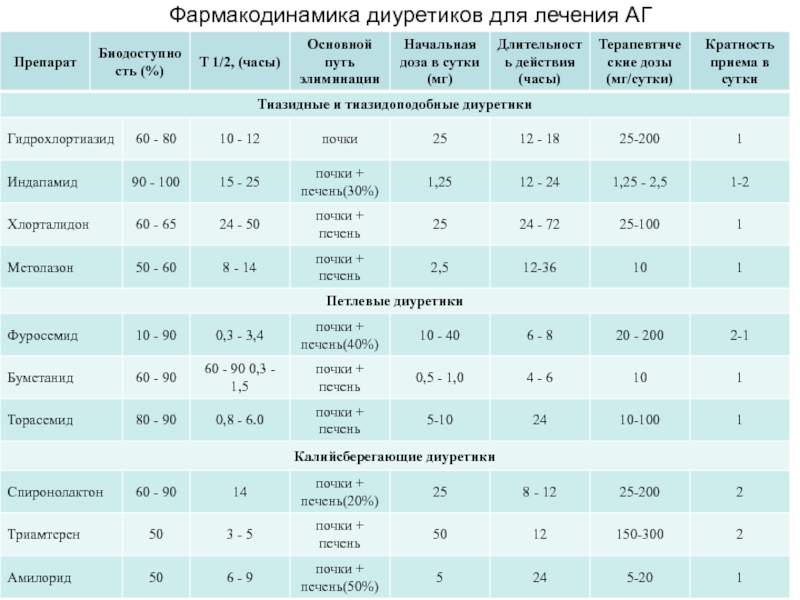
- 45. Фармакодинамика диуретиков для лечения АГ
- 46. Основные побочные эффекты диуретиков Электролитные Гипонатриемия
- 47. Основные побочные эффекты диуретиков Метаболические Гиперурикемия
- 48. Дегидратация Вследствие усиленной экскреции натрия мочегонные
- 49. Гипергидратация — менее типичный побочный эффект. Она
- 50. Гипокалиемия (уменьшение уровня калия в сыворотке крови ниже
- 51. Ее развитие облегчается при гиперальдостеронизме (НС, НК,
- 52. Гиперкалиемия (уровень калия в сыворотке крови превышает 5,5
- 53. Гипомагниемия (концентрация магния в сыворотке крови ниже 0,7
- 54. Гипонатриемия (уровень натрия в сыворотке крови ниже 135
- 55. Для развития гипонатриемии при фармакодинамическом взаимодействии диуретиков
- 56. Для коррекции гипонатриемии необходимо прежде всего ограничить
- 57. Гипернатриемия (уровень натрия в сыворотке крови превышает
- 58. Гипокальциемия (уменьшение концентрации кальция в сыворотке крови ниже
- 59. Гиперкальциемия (уровень кальция в крови выше 3
- 60. Гиперурикемию (уровень мочевой кислоты в крови выше 0,42
- 61. Наиболее типичны неблагоприятные сдвиги липидного обмена для
- 62. Рассматриваемый побочный эффект, как и гиперурикемия, может нивелировать
- 63. Гипергликемия также наиболее типична для тиазидовых диуретиков.
- 64. Сдвиги кислотно-щелочного баланса. Петлевые, тиазидовые, тиазидоподобные диуретики
- 65. Метаболический ацидоз в типичных случаях вызывает ацетазоламид и очень
- 66. Гинекомастия, гипертрофия предстательной железы, снижение либидо, эректильная
Слайд 2
В образовании мочи главную роль играют три процесса:
1) фильтрация;
2)
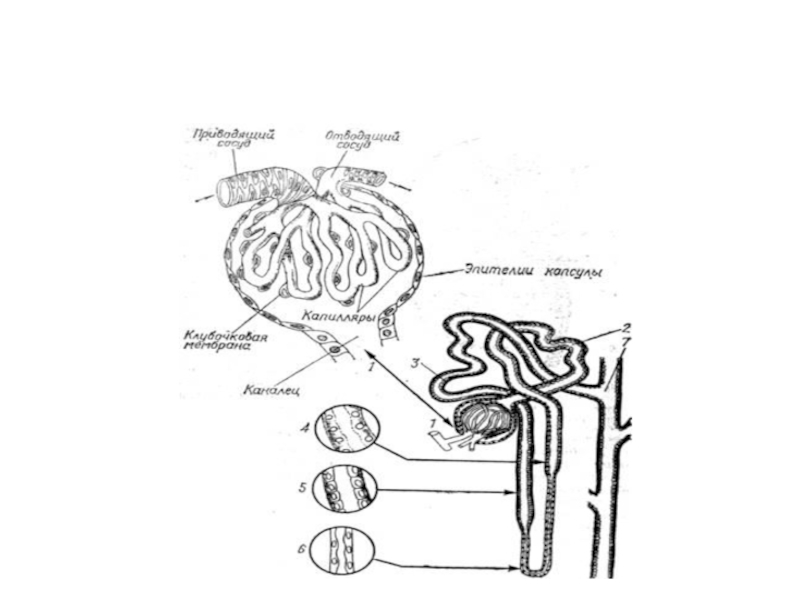
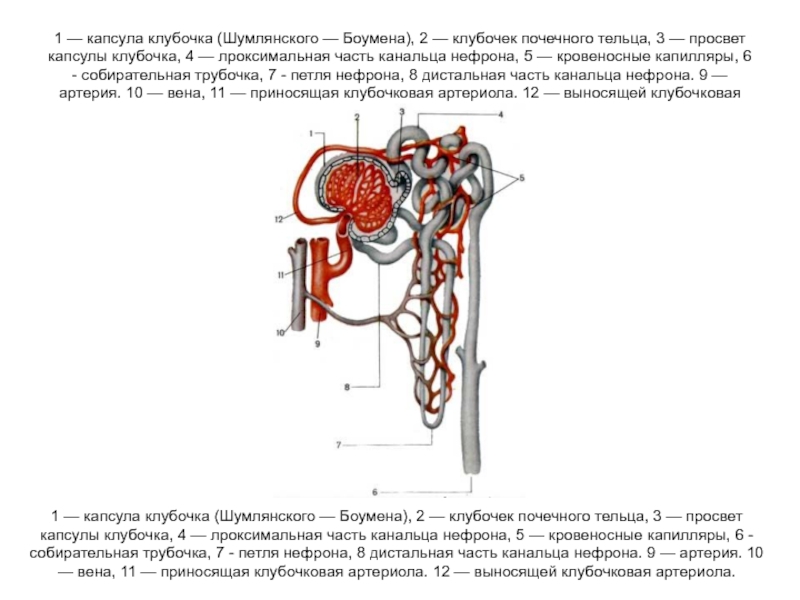
Слайд 41 — капсула клубочка (Шумлянского — Боумена), 2 — клубочек почечного
1 — капсула клубочка (Шумлянского — Боумена), 2 — клубочек почечного тельца, 3 — просвет капсулы клубочка, 4 — лроксимальная часть канальца нефрона, 5 — кровеносные капилляры, 6 - собирательная трубочка, 7 - петля нефрона, 8 дистальная часть канальца нефрона. 9 — артерия. 10 — вена, 11 — приносящая клубочковая артериола. 12 — выносящей клубочковая артериола.
Слайд 5Определение
Диуретики – это группа лекарственных веществ, которые способствуют выделению натрия
Слайд 6
Диурез можно усилить, воздействуя как на внутрипочечные, так и на внепочечные
Слайд 7Внепочечные механизмы регуляции диуреза:
Ингибирование высвобождения антидиуретического гормона (водой, гипотоническими растворами, этанолом).
Увеличение
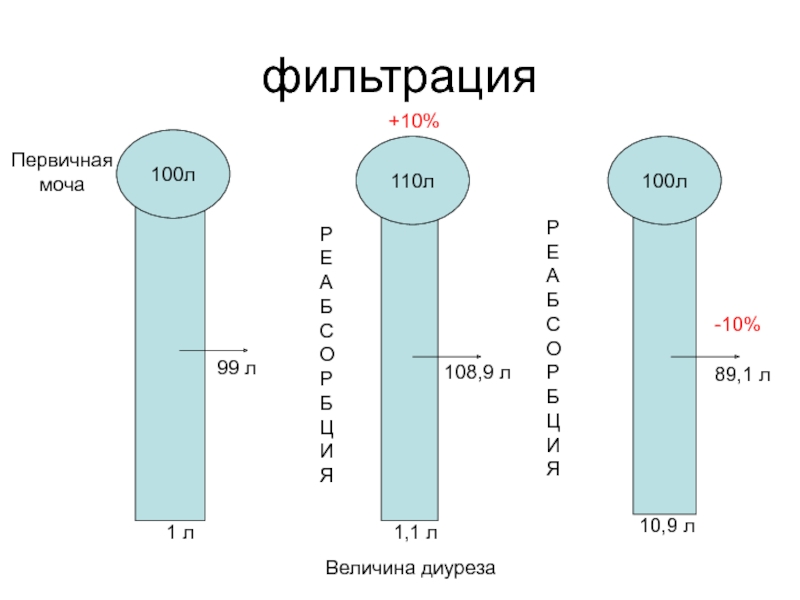
Слайд 9фильтрация
100л
110л
100л
Первичная
моча
Величина диуреза
1 л
1,1 л
10,9 л
Р
Е
А
Б
С
О
Р
Б
Ц
И
Я
99 л
108,9 л
-10%
89,1 л
+10%
Р
Е
А
Б
С
О
Р
Б
Ц
И
Я
Слайд 11Механизмы мочеобразования
В проксимальных отделах нефрона реабсорбируется 2/3 ультрафильтрата плазмы, при этом
Стенка проксимальных извитых канальцев проницаема для воды, поэтому при увеличении осмотического давления вокруг канальцев (в интерстиции почки) вода в большом количестве извлекается из просвета канальцев и сохраняется в организме.
Слайд 12В толстом отделе восходящего колена петли Генле (непроницаемом для воды) происходит
Слайд 13Угнетение реабсорбции хлора и натрия в петле Генле ведет к значительной
В дистальных отделах нефрона осуществляется реабсорбция ионов натрия (под контролем гормона коры надпочечников альдостерона) и воды (под контролем вазопрессина).
Слайд 14КЛАССИФКАЦИЯ ДИУРЕТИКОВ
1.1.Проксимальные тубулярные диуретики
Ингибиторы карбоангидразы (ацетазоламид)
Осмотические диуретики (маннит, сорбит)
1.2. Петлевые диуретики
Производные
(фуросемид, буметанид, пиретанид, торасемид)
Этакриновая кислота (урегит)
Слайд 151.3. Влияющий на разводящий сегмент
дистального канальца
Бензотиазиды (хлортиазид, гидрохлотиазид, циклометиазид,
Диуретики, близкие к тиазидовым (клопамид, ксипамид, хлорталидон, индапамид, метазолон)
1.4. Влияющие на конечный отрезок дистального канальца
Антагонисты альдостерона (спиронолактон)
Триамтерен, амилорид
Слайд 17Классификация диуретиков по силе мочегонного эффекта
Сильные (тормозят реабсорбцию натрия на 10-20%)
Петелевые
Осмотические
Клопамид
Средней
Тиазидовые и близкие к ним диуретики
Слабые диуретики (тормозят реабсорбцию натрия менее 3%)
Антагонисты альдостерона
Калийсберегающие
Ингибиторы карбоангидразы
Слайд 18Классификация по скорости наступления и длительности диуретического эффекта
Быстрое наступление эффекта (в
Петлевые диуретики
Осмотические диуретики
Средняя скорость возникновения (1-4 ч.) и продолжительность (12-24 ч.)
Тиазидовые диуретики
Калийсберегающие
Медленное развитие и большая продолжительность действия (3 дня)
Спиронолактон
Слайд 20Механизм действия фуросемида
Существенно усиливает почечный кровоток (за счет увеличения синтеза простагландинов
Угнетает процессы энергообразования (окислительное фосфорилирование и гликолиз) в почках, крайне необходимые для реабсорбции ионов.
Умеренно (в 2 раза) увеличивает выведение с мочой калия и гидрокарбонатного иона, в большей степени кальция и магния, но снижает экскрецию мочевой кислоты.
Помимо диуретического эффекта, ему присущи следующие действия, обусловленные как прямым влиянием на все гладкие мышцы сосудистой стенки, так и снижением содержания в них натрия, что, в итоге, снижает чувствительность миоцитов к катехоламинам : 1. Прямой кардиостимулирующий. 2. Противоаритмический. 3. Сосудорасширяющий. 4. Контринсулярный.
Слайд 22Фармакодинамика
Биоусвояемость – 63-65%
Связь с белками плазмы – 95-97%
При приеме внутрь эффект
При внутривенном введении мочегонный эффект наступает через 3-5 минут (в/м через 10-15 минут), достигая максимума через 30 минут. В целом эффект длится около 1,5-3 часов.
Эффективность сохраняется при падении КК до 10-20 мл/мин.
Слайд 23Показания к применению петлевых диуретиков
Фуросемид
В таблетках:
1. При хронических отеках, обусловленных
В растворе (в/в): 1. При остром отеке мозга и легких (дегидратационная терапия); 2. При необходимости проведения форсированного диуреза (при острых медикаментозных отравлениях и отравлениях другими химическими веществами, выделяющимися преимущественно с мочой); 3. Гиперкальциемия различного генеза; 4. При гипертоническом кризе; 5. При острой сердечной недостаточности.
Этакриновая кислота имеет те же показания к применению, что и фуросемид, за исключением гипертонической болезни, так как она непригодна для длительного применения.
Противопоказания к назначению мощных диуретиков : - гиповолемия, выраженная анемия, почечная и печеночная недостаточность.
Слайд 24Форма выпуска, дозировка
Фуросемид (лазикс, урикс) – табл. 40 мг, амп. 20
Буметанид (буфенокс) – табл. 1 и 5 мг, амп. 0,5 мг/мл. По 0,5-2 мг однократно, не более 10 мг в сутки.
Этакриновая кислота (урегит) – табл. 50 мг
Слайд 25Побочные эффекты
Следует также сказать о невозможности сочетания фуросемида и этакриновой кислоты
При применении препаратов внутрь отмечаются незначительные, легкие диспепсические расстройства.
При приеме возможны кожные сыпи, снижение числа эритроцитов, лейкоцитов крови, поражения печени, поджелудочной железы.
В эксперименте препараты иногда оказывают тератогенное действие.
Слайд 27ДИХЛОТИАЗИД (Dichlothiazidum; в таб. по 0,025 и 0,100)
Хорошо всасывается из ЖКТ.
Мочегонный эффект развивается через 30-60 минут, достигает максимума через два часа и продолжается 10-12 часов.
Показания к применению:
Наиболее широко используется при хронических отеках, связанных с хронической сердечной недостаточностью, патологией печени (цирроз), почек (нефротический синдром).
Комплексное лечение больных с гипертонической болезнью.
Глаукома.
Несахарный диабет (пародоксальный эффект, механизм которого не ясен, но снижается ОЦК, следовательно, снижается чувство жажды).
Идиопатическая кальциурия и оксалатные камни.
Отечный синдром новорожденных.
2-3 мг/кг, не более 100 мг в сутки.
Слайд 28Среди всех мочегонных средств тиазиды оказывают наиболее выраженное калийуретическое действие; между
Дихлотиазид также потенцирует действие гипотензивных средств, используемых одновременно с ним.
Слайд 29Достоинства тиазидных диуретиков: 1. достаточная активность действия; 2. действуют достаточно быстро
Слайд 30СПИРОНОЛАКТОН (верошпирон; Spironolactonum, Verospironum, в таб. 0,025, 0,100)
Слабый калийсберегающий диуретик, являющийся
Спиронолактон по химической структуре очень похож на альдостерон (стероид), а потому блокирует альдостероновые рецепторы в дистальным канальцах нефрона, что нарушает обратное поступление (реабсорбцию) натрия в клетку почечного эпителия и увеличивает экскрецию натрия и воды с мочой.
Диуретический эффект развивается медленно - через 2-5 суток и довольно слабо выражен.
Торможение реабсорбции профильтровавшегося в клубочках натрия составляет не более 3%.
Вместе с тем, торможение калийуреза проявляется сразу же после введения препарата.
Активность спиронолактона не зависит от кислотно-основного состояния.
Препарат обладает существенной длительностью действия (до нескольких суток).
Препарат повышает кальцийурез, оказывает прямое положительное инотропное действие на сердечную мышцу.
Слайд 31Показания к применению:
1. Первичный гиперальдостеронизм (синдром Крона - опухоль надпочечников) как
Назначается по 2-3 мг/кг в сутки, в 2-3 приема, курс лечения 2-3 недели.
Слайд 32Побочные эффекты
1. Диспепсические расстройства (боли в животе, диарея).
2. При длительном
5. Тромбоцитопения.
Слайд 33ТРИАМТЕРЕН (птерофен) (капсулы по 50 мг)
Слабый калийсберегающий диуретик.
Начало действия через
Нарушает реабсорбцию натрия в собирательных трубочках и тормозит калийурез (дистальные отделы).
Препарат усиливает действие других мочегонных средств, особенно тиазидов, предотвращая развитие гипокалиемии.
Способствует выведению уратов.
Оказывает гипотензивное действие достаточной силы.
Препарат нельзя назначать беременным женщинам, так как происходит угнетение редуктазы, фермента, переводящего фолиевую кислоту в фолиниевую.
Слайд 34Калийсберегающим диуретиком слабой силы, средней продолжительности действия является также препарат АМИЛОРИД
Пик концентрации в крови – через 3-4 часа, продолжительность эффекта – 12-24 ч.
Препарат ТРИАМПУР является комбинацией триамтерена и дихлотиазида.
МОДУРЕТИК = амилорид+дихлотиазид
Слайд 35ПРЕПАРАТЫ - ИНГИБИТОРЫ КАРБОАНГИДРАЗЫ (КАГ)
АЦЕТАЗОЛАМИД (диакарб, Diacarbum; фонурит, диамокс) порошки и
Препарат является мочегонным средством средней скорости и длительности действия (эффект возникает через 1-3 часа и длится около 8-10 часов, при внутривенном введении - через 30-60 минут, в течение 3-4 часов).
Слайд 36В норме фермент карбоангидраза способствует соединению в нефроцитах углекислого газа и
Кислота диссоциирует на протон водорода и гидрокарбонат-анион, который поступает в кровь, а протон водорода - в просвет канальцев, обмениваясь на реабсорбируемый ион натрия, который вместе с гидрокарбонат-анионом пополняет щелочной резерв крови.
Слайд 37Снижение активности КАГ при применении диакарба происходит в проксимальных отделах нефрона,
Это обусловливает снижение поступления в кровь гидрокарбонат-аниона, служащего для пополнения щелочного резерва крови, и поступления в мочу иона водорода, обменивающегося на ион натрия.
В результате увеличивается выведение натрия с мочой в виде гидрокарбонатов; реабсорбция хлора меняется мало.
Последнее в сочетании с уменьшением образования и поступления в кровь гидрокарбонатного аниона приводит к развитию гиперхлоремического ацидоза.
Компенсаторно повышается калийурез, что ведет к гипокалиемии.
Слайд 38Снижение активности КАГ диакарбом в эндотелиальных клетках, клетках хориоидального сплетения, ведет
Диакарб понижает продукцию внутриглазной жидкости и снижает внутриглазное давление, особенно значимо у больных с острым приступом глаукомы.
Слайд 39Обмен натрия на калий ведет к тому, что этот диуретик, являясь
Кроме того, в связи с тем, что гидрокарбонат натрия не поступает обратно в кровь на пополнение щелочных резервов, развивается сильнейший ацидоз, а в условиях ацидоза действие диакарба прекращается.
Таким образом, можно сделать вывод, что диакарб как мочегонное средство используется редко.
Слайд 40Показания к применению:
1. При лечении больных с острым приступом глаукомы (можно
2. Черепно-мозговая травма с повышением внутричерепного давления. 3. При некоторых формах малых приступов эпилепсии.
4. В сочетании с петлевыми диуретиками для профилактики или устранения метаболического алкалоза.
5. При отравлении салицилатами или барбитуратами для увеличения диуреза и щелочности мочи. 6. При значительном повышении содержания мочевой кислоты в крови с угрозой выпадения ее в осадок при лейкозах, лечении цитостатиками. 7. Для профилактики высотной болезни.
Диакарб назначают по 1/4 - 1 таблетке на 1 прием в сутки ежедневно в течение 3 - 4 дней с последующим перерывом на 2-3 суток, затем такие курсы и повторяют на протяжении 2-3 недель.
Слайд 41ОСМОТИЧЕСКИЕ ДИУРЕТИКИ
К этой группе мочегонных средств относятся маннитол, сорбитол, концентрированные растворы
Объединяют эти препараты в одну группу общие механизмы действия.
Диуретически эффект этих мочегонных средств сильный, мощный.
Слайд 42МАННИТОЛ (МАННИТ; Mannitolum)
Шестиатомный спирт, являющийся наиболее сильным из существующих осмотических диуретиков.
Способен увеличить диурез на 20% от всего профильтровавшегося в клубочках натрия.
Выпускается в герметически закрытых флаконах по 500 мл, содержащих 30,0 препарата, а также в ампулах по 200, 400, 500 мл 15% раствора.
Слайд 43Выводится медленно.
При внутривенном введении, находясь в крови, маннитол, как и
Это приводит к снижению реабсорбции натрия и воды в дистальной части нефрона, а также обусловливает усиление фильтрации в клубочках.
Хорошо фильтруется через мембрану клубочков и создает высокое осмотическое давление в моче, а реабсорбции в канальцах не подвергается.
Маннитол не подвергается биотрансформации и выводится неизмененным, а потому постоянно притягивает воду и первично выводит ее за собой.
Применение осмотических диуретков не сопровождается гипокалиемией и изменением кислотно-основного состояния.
По способности выводить воду из организма, маннитол - почти самый сильный препарат.
Слайд 44Показания к применению
1. Предупреждение развития или ликвидация отека мозга (шок, опухоль
Побочные эффекты: - головная боль, тошнота, рвота, иногда аллергические реакции.
Слайд 46Основные побочные эффекты диуретиков
Электролитные
Гипонатриемия
Гипокалиемия
Гипомагнезиемия
Алкалоз
Нарушение баланса кальция
Гиперкалиемия
Слайд 47Основные побочные эффекты диуретиков
Метаболические
Гиперурикемия
Гиперлипидемия
Гипергликемия
Гинекомастия
Гирсутизм
Кардиоваскулярные
Аритмии
Артериальная гипотензия
Слайд 48Дегидратация
Вследствие усиленной экскреции натрия мочегонные средства, особенно часто петлевые и тиазидовые,
Клинически это проявляется в виде ортостатической гипотензии, тахикардии, особенно ночью и по утрам. Реже встречается общая дегидратация, при которой понижается тургор кожи, отмечается выраженная сухость во рту.
Особенно неблагоприятно общая дегидратация влияет на больных с недостаточностью кровообращения, циррозом печени, тяжелыми заболеваниями почек, на состояние пожилых пациентов, у которых нередко развивается общая заторможенность, принимаемая за церебральные нарушения сосудистого генеза.
Для коррекции необходимо отменить диуретики, повысить количество потребляемой воды и поваренной соли.
Слайд 49Гипергидратация — менее типичный побочный эффект. Она возможна при использовании осмотических
Возможно развитие отека легких, особенно при сопутствующем нарушении выделительной функции почек.
Меры помощи заключаются в ограничении количества воды и соли в рационе, назначении петлевого или тиазидового мочегонного препарата.
Слайд 50Гипокалиемия (уменьшение уровня калия в сыворотке крови ниже 3,5 ммоль/л).
Данный побочный
Частота ее развития, по данным разных авторов, обычно колеблется в пределах 5-50%, а при лечении гидрохлортиазидом — от 50 до 100%. Она прямо пропорциональна дозе диуретического препарата. Так, гипокалиемия при назначении гидрохлортиазида в суточной дозе 25 мг зарегистрирована у 19% больных, 50 мг — у 31%, а 100 мг — у 54%.
При некоторой условности этих данных важно, что в случае однократного приема препарата в течение суток риск развития гипокалиемии уменьшается.
Слайд 51Ее развитие облегчается при гиперальдостеронизме (НС, НК, АГ, цирроз печени), при
Механизм гипокалиемии в основном связан с увеличением поступления ионов натрия в дистальные канальцы, к месту Na/K обмена (петлевые диуретики, тиазиды). Аналогичным эффектом сопровождается повышенный приток бикарбонатов в дистальный отдел нефрона (ацетазоламид). Повышенная почечная экскреция хлоридов, вызываемая диуретиками, также играет роль в повышении секреции ионов калия из крови в просвет канальцев.
В механизме развития гипокалиемии играет роль и уменьшение объема внеклеточной жидкости, закономерно приводящее к активации РААС и усилению канальцевой секреции калия под влиянием альдостерона.
Гипокалиемия опасна прежде всего в связи с сердечными аритмиями (тахикардия, экстрасистолия). Она усиливает токсичность сердечных гликозидов, что требует тщательного контроля содержания калия в крови. Кроме того, гипокалиемия способствует нарушению белкового баланса организма.
Коррекция гипокалиемии заключается прежде всего в назначении препаратов калия, а также калийсодержащих заменителей поваренной соли, например, санасола, которые не только восполняют потери калия, но и потенцируют салуретический эффект мочегонных препаратов.
Возможно использование калийсберегающих диуретиков. Заслуживает внимания назначение комбинированных диуретических препаратов (триампур, в котором сочетаются гидрохлортиазид и триамтерен), снижающих риск развития гипокалиемии.
Слайд 52Гиперкалиемия (уровень калия в сыворотке крови превышает 5,5 ммоль/л) может развиваться при
Обычно ее выраженность невелика (около 6,0-6,1 ммоль/л) и для жизни не опасна (угроза остановки сердца возникает при уровне калия 7,5 ммоль/л и выше).
Облегчает развитие гиперкалиемии одновременный прием калийсберегающего диуретика и солей калия, в том числе заменителя поваренной соли санасола и аналогичных препаратов, потребление большого количества богатых калием фруктовых соков.
Калийсберегающие диуретики нельзя сочетать с ингибиторами АПФ, блокаторами рецепторов к ангиотензину-II, поскольку эти препараты сами способны повышать уровень калия в крови.
Меры помощи при гиперкалиемии заключаются в исключении пищевых продуктов, содержащих много калия, назначении петлевых диуретиков, внутривенном введении раствора глюконата кальция.
Для перемещения ионов калия во внутриклеточное пространство показано использование концентрированных растворов глюкозы в сочетании с инсулином. В наиболее тяжелых случаях показан гемодиализ.
Слайд 53Гипомагниемия (концентрация магния в сыворотке крови ниже 0,7 ммоль/л) может быть вызвана
Гипомагниемия, как и гипокалиемия, манифестируется преимущественно нарушениями сердечного ритма, повышением токсичности сердечных гликозидов.
Ее коррекция требует применения солей магния, которые содержатся в панангине, аспаркаме.
Слайд 54Гипонатриемия (уровень натрия в сыворотке крови ниже 135 ммоль/л) в 25-30% случаев обусловлена
Наиболее часто наблюдается при использовании тиазидовых диуретиков, реже — петлевых и калийсберегающих препаратов.
Более редкое развитие гипонатриемии у больных, получающих петлевые мочегонные, объясняется тем, что последние нарушают почечные механизмы осмотического концентрирования и разведения мочи, тогда как тиазидовые диуретики, преимущественно влияющие в области кортикального разводящего сегмента восходящего колена петли Генле, блокируют лишь механизмы разведения мочи.
В основе гипонатриемии и гипоосмотичности крови лежит прежде всего увеличение почечной экскреции натрия, увеличение активности РААС, усиление жажды и повышение питьевой активности, что способствует гемодилюции.
Гипокалиемия, вызываемая диуретиками, тоже благоприятствует развитию гипонатриемии, так как ведет к перемещению натрия из внеклеточного пространства внутрь клеток и вызывает изменение реактивности осморецепторов, благодаря чему повышается секреция АДГ и повышается реабсорбция осмотически свободной воды.
Слайд 55Для развития гипонатриемии при фармакодинамическом взаимодействии диуретиков с другими препаратами имеет значение
Гипонатриемия развивается наиболее легко у больных с недостаточностью кровообращения, при быстром устранении массивных отеков, в условиях малосолевой диеты.
Клинические проявления гипонатриемии нечетки. Может обратить на себя внимание уменьшение объема мочеотделения.
Слайд 56Для коррекции гипонатриемии необходимо прежде всего ограничить потребление воды. Отмена диуретика
В последнее время появилась возможность использовать демеклоциклин, относящийся к группе так называемых акваретиков — препаратов, тормозящих действие АДГ на собирательные трубки.
В случаях, когда гипонатриемия сформировалась на фоне надпочечниковой недостаточности, следует дополнительно назначить препараты ГКС или минералокортикоидов.
Слайд 57Гипернатриемия (уровень натрия в сыворотке крови превышает 150 ммоль/л) может изредка
Сопровождается внеклеточной гипергидратацией — жаждой, тахикардией, повышением артериального давления. Возможны психомоторное возбуждение, судороги, в наиболее тяжелых случаях — коматозное состояние.
Для коррекции гипернатриемии целесообразно ограничить пищевое потребление солей натрия, применять внутрь или внутривенно изотонический раствор глюкозы (при отсутствии олигурии).
Слайд 58Гипокальциемия (уменьшение концентрации кальция в сыворотке крови ниже 2 ммоль/л) особенно типична
Проявляется в виде парестезий, гиперрефлексии, судорог мышц рук и ног, прогрессирования кариеса зубов и катаракты, а также поперечной исчерченности ногтей, сухости кожи и ломкости волос (трофические нарушения).
На ЭКГ удлиняется интервал QT.
Для лечения используют диету, содержащую большое количество солей кальция (капуста, салат, молочные продукты), витамин D, соли кальция, паратиреоидин.
Слайд 59Гиперкальциемия (уровень кальция в крови выше 3 ммоль/л) встречается нечасто. Ее
Обычно гиперкальциемии сопутствует гипофосфатемия.
Клинические проявления гиперкальциемии — тошнота, жажда, боли в костях, адинамия, запоры, психическая заторможенность, язвенные поражения желудка, кальцификация мягких тканей. Кроме того, возможно поражение почечных канальцев с полиурией, дегидратацией организма, отложением фосфатных или оксалатных камней, развитием пиелонефрита.
На ЭКГ укорачивается сегмент QT, зубец Т начинается у нисходящей части зубца R.
Для коррекции гиперкальциемии из рациона исключаются продукты, богатые кальцием — сыр, масло, молоко, яйца. Используется введение изотонического раствора хлорида натрия, так как натрий уменьшает реабсорбцию кальция в канальцах, применяются петлевые диуретики, усиливающие почечную экскрецию кальция.
Следует отметить, что свойство тиазидовых мочегонных уменьшать почечную экскрецию кальция благоприятно при остеопорозе.
Слайд 60Гиперурикемию (уровень мочевой кислоты в крови выше 0,42 ммоль/л у мужчин и выше 0,36
Группу риска составляют пациенты с артериальной гипертензией, с исходно нарушенным пуриновым обменом.
Механизм данного побочного эффекта сложен. Первичную роль играет, видимо, уменьшение объема внутрисосудистой жидкости, снижение скорости клубочковой фильтрации; на этом фоне диуретики способствуют повышению проксимальной реабсорбции уратов, что тормозит их экскрецию. Кроме того, не исключается способность фуросемида стимулировать синтез мочевой кислоты.
У пациентов с гиперурикемией возможно развитие приступов подагры, но чаще боли в суставах отсутствуют. Гиперурикемия является фактором риска развития ИБС. Поэтому необходим контроль уровня уратов в крови, особенно при длительной диуретической терапии.
Для коррекции нарушений обмена мочевой кислоты, кроме диеты, рекомендуется применять гипоурикемические средства, например, аллопуринол.
Представляют интерес и такие новые препараты, как тикринафен и индакринон. Они структурно близки к этакриновой кислоте, обладают антигипертензивным эффектом, не повышая уровень уратов в крови.
Слайд 61Наиболее типичны неблагоприятные сдвиги липидного обмена для тиазидовых диуретиков, особенно при
Механизм этих нарушений связан с перераспределением холестерина между фракциями липопротеидов с накоплением его в атерогенных фракциях, повышением синтеза холестерина в печени и торможением катаболизма липидов, отчасти связанным со снижением активности липопротеиновой липазы.
Эти нарушения дозозависимы, чаще встречаются у пожилых пациентов, у женщин в менопаузе. Даже после отмены диуретиков гиперхолестеринемия, атерогенная дислипопротеидемия нередко сохраняются в течение нескольких месяцев.
Слайд 62Рассматриваемый побочный эффект, как и гиперурикемия, может нивелировать положительное терапевтическое значение тиазидовых
Для коррекции гиперХС-емии, атерогенной дислипопротеидемии можно рекомендовать препараты солей магния и калия, а при комбинированной гипотензивной терапии — блокаторы кальциевых каналов, ингибиторы АПФ.
От других диуретиков выгодно отличается отсутствием существенного влияния на липидный обмен индапамид.
Слайд 63Гипергликемия также наиболее типична для тиазидовых диуретиков. Не только длительное, но
Тиазидовые препараты непосредственно влияют на островковый аппарат поджелудочной железы, нарушая выделение инсулина. Имеется определенная патогенетическая связь между гипергликемией и гипокалиемией, так как ионы калия стимулируют секрецию инсулина.
Таким образом, тиазидовые мочегонные не следует назначать пациентам с сахарным диабетом, а препараты калия могут применяться для коррекции этого побочного эффекта.
Как и в отношении липидного обмена, меньшим негативным влиянием на метаболизм углеводов обладает индапамид, который можно применять даже при сахарном диабете (кроме наиболее тяжелых случаев).
Слайд 64Сдвиги кислотно-щелочного баланса. Петлевые, тиазидовые, тиазидоподобные диуретики могут вызывать метаболический (гипохлоремический)
Выраженность алкалоза обычно невелика, клиническая манифестация отсутствует и специального лечения не требуется.
Но при тяжелых заболеваниях сердца, дыхательной недостаточности, нефротическом синдроме, циррозе печени алкалоз требует коррекции, для которой применяется хлорид аммония или хлорид калия.
Слайд 65Метаболический ацидоз в типичных случаях вызывает ацетазоламид и очень редко — калийсберегающие (спиронолактон)
Механизм ацидотического действия ацетазоламида обусловлен уменьшением проксимальной реабсорбции бикарбоната вследствие ингибирования карбоангидразы, усилением в этих условиях синтеза аммиака.
В случае калийсберегающих диуретиков снижение реабсорбции бикарбоната связано с гиперкалиемией.
Для предупреждения этого вида побочного действия необходимо соблюдать режим назначения ацетазоламида — 1 раз в сутки, лучше с интервалами через день для восполнения потерь бикарбоната. Коррекция ацидоза достигается применением бикарбоната натрия, трисамина.
Необходимо отметить, что ацидоз, вызываемый ингибиторами карбоангидразы, может привести к развитию остеопороза.
Со свойством ингибиторов карбоангидразы вызывать метаболический ацидоз связано такое противопоказание, как тяжелая дыхательная недостаточность. Не следует длительно сочетать ацетазоламид с калийсберегающими мочегонными из-за риска тяжелого ацидоза.
Слайд 66Гинекомастия, гипертрофия предстательной железы, снижение либидо, эректильная дисфункция, нарушение менструального цикла.
Для предупреждения данных побочных эффектов необходимо при назначении спиронолактона учитывать наличие соответствующей фоновой патологии у пациента.
После отмены препарата происходит постепенное восстановление нарушенной функции.