- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Классификация, патогенез, клиническая и лабораторная картина анемий. Клинико-лабораторная характеристика железодефицитных анемий презентация
Содержание
- 1. Классификация, патогенез, клиническая и лабораторная картина анемий. Клинико-лабораторная характеристика железодефицитных анемий
- 2. АНЕМИИ Анемия - это состояние, характеризующееся уменьшением
- 3. Классификация анемий Анемии вследствие
- 4. Классификация анемий
- 5. Анемии вследствие усиленного разрушения эритроцитов (гемолитические анемии):
- 6. Острая постгеморрагическая анемия. Острая
- 7. Ведущие симптомы обширного кровотечения - остро возникающий
- 8. Рефлекторная фаза сопровождается спазмом периферических сосудов И
- 9. Лабораторные показатели
- 11. Лабораторные показатели. .Нормохромная анемия Насыщение эритроцитов
- 12. Гипохромно-нормоцитарная анемия,возникающая при длительной умеренной кровопотере, например,
- 13. Железодефицитная анемия - заболевание, в основе которого
- 14. На ранней стадии латентного дефицита железа клинические
- 15. Гиперферритинемия Снижение концентрации сывороточного железа Повышение трансферрина
- 16. Железодефицитная анемия (ЖДА) проявляется гипоксическим (слабость, головокружение,
- 17. Лабораторные показатели Регенераторная стадия ЖДА характеризуется
- 19. Рисунок 13 Периферичкская кровь. ЖДА. Гапохромия и микроцитоз эритроцитов.
- 20. ЖДА характеризуется снижением содержания железа, ферритина в
- 21. Гипорегенераторная стадия. При длительном течении ЖДА
- 22. Анемии этой группы характеризуются дефектами синтеза порфирина,
- 23. . Сидеробластные анемии могут быть наследственными и
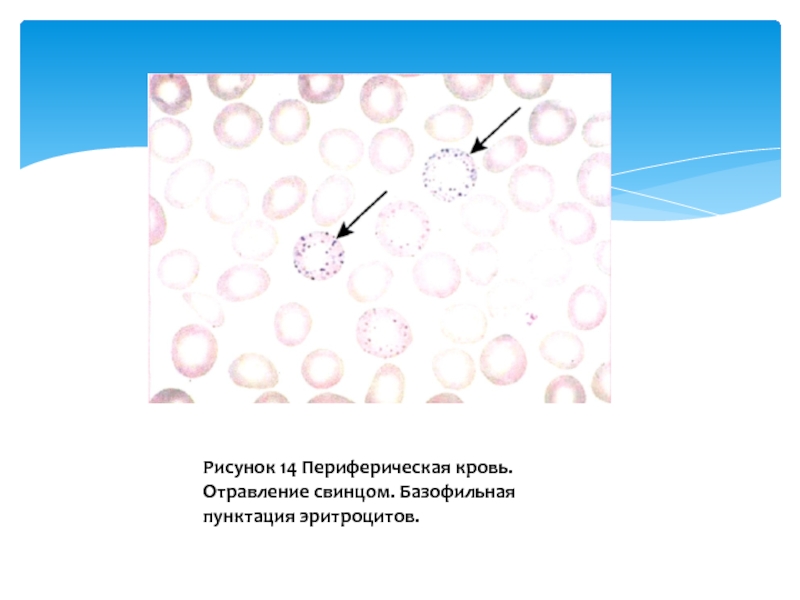
- 24. Рисунок 14 Периферическая кровь. Отравление свинцом. Базофильная пунктация эритроцитов.
- 25. Мегалобластные анемии
- 26. Анемии, связанные с нарушением синтеза ДНК, могут
- 27. Витамин В12 участвует в двух основных биохимических
- 33. Для гемолитических анемии характерно сокращение продолжительности жизни
- 34. Лабораторными признаками повышенного внутриклеточного гемолиза являются: увеличение
- 35. Лабораторные признаки внутрисосудистого гемолиза: гемоглобинемия; гемоглобинурия; гемосидеринурия; снижение концентрации гаптоглобина в сыворотке крови.
- 36. Патологическии внутриклеточный гемолиз может возникнуть при
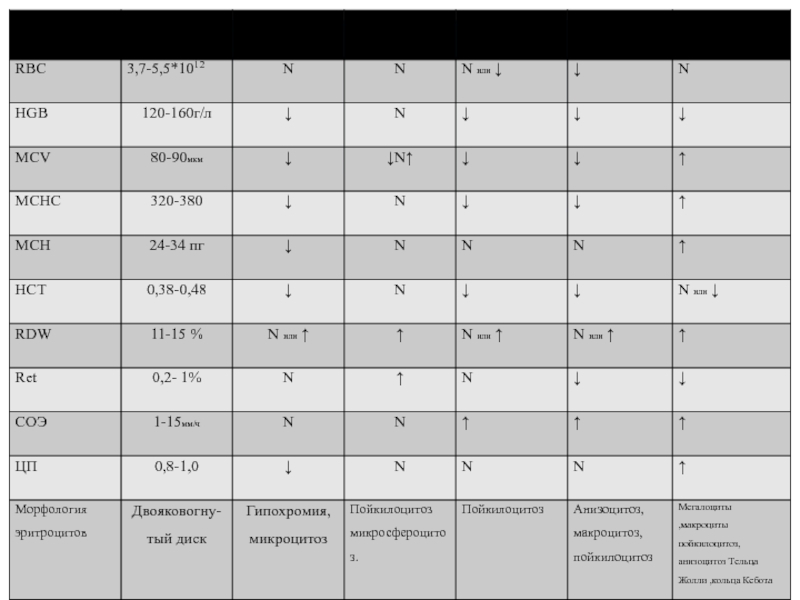
- 37. Показатели костномозгового кроветворения зависят от степени выраженности
- 38. Мембрана эритроцитов в качестве структурной основы имеет
- 39. Заболевание наследуется по аутосомно-доминантному типу, чаще встречается
- 40. При микросфероцитозе описаны разнообразные дефекты состава или
- 41. Основное клиническое проявление заболевания - гемолитический синдром
- 42. В периферической крови при выраженном некомпенсированном гемолизе
- 44. Овалоцитарная гемолитическая анемия (наследственный овалоцитоз, эллиптоцитоз)
- 46. Овалоцитоз как симптоматическая форма (с небольшим числом
- 47. Редкая форма заболевания, наследуется по аутосомно-доминантному типу.
- 49. Редкое заболевание, наследуется по аутосомно-рецессивному типу, связано
- 50. Анемия носит нормохромный нормоцитарный характер. Основным морфологическим
- 52. Наследственные гемолитические анемии, обусловленные нарушением синтеза глобиновых цепей (гемоглобинопатии)
- 53. Талассемии - гетерогенная группа наследственно обусловленных заболеваний,
- 54. Талассемии относят к количественным гемоглобинопатиям, так как
- 55. Выделяют 2 вида: -
- 58. α-талассемия. Различают 4 основные формы α-талассемии: гомозиготная
- 59. Серповидноклеточная анемия (гемоглобин S) Серповидноклеточная анемия (гемоглобинопатия
- 61. Гемоглобинопатия S чаще развивается у лиц, проживающих
- 62. Гомозиготная форма клинически проявляется через несколько месяцев
- 63. В крови отмечается невыраженная нормохромная анемия. При
- 64. Гетерозиготная форма (носительство признака серповидноклеточной анемии) характеризуется
- 65. Распространенными формами нестабильных гемоглобинов являются С, D,
- 67. Гемолитические анемии, обусловленные дефицитом ферментов эритроцитов (несфероцитарные
- 68. Клинические симптомы наблюдаются у гомозиготных носителей. Заболевания
- 69.
- 70. В крови в большинстве случаев имеет место
- 71. Пароксизмальная ночная гемоглобинурия (болезнь Маркиафавы-Микели) Гемолитическая анемия, обусловленная соматической мутацией клеток-предшественников миелопоэза
- 72. В основе патогенеза данного заболевания лежит соматическая
- 73. Отличительные признаки заболевания - ночные гемолитические кризы,
- 74. Костный мозг. В начале заболевания отмечается гиперплазия
- 75. Периферическая кровь. Развивается нормохромная, нормоцитарная анемия без
- 76. Апластическая анемия (АА) - заболевание, характеризующееся
- 77. Клиническая картина: анемия геморрагический
- 78. Индексы красной крови при анемиях
Слайд 1Классификация, патогенез ,клиническая и лабораторная картина анемий . Клинико лабораторная характеристика железодефицитных
Слайд 2АНЕМИИ
Анемия - это состояние, характеризующееся уменьшением количества эритроцитов и концентрации гемоглобина
Диагностическими критериями анемии считаются:
- у мужчин число эритроцитов <4,0 млн/мкл, Нb< 130 г/л, Ht<40%;
- у женщин число эритроцитов <3,9 млн/мкл, Нb < 120 г/л, Ht < 36%.
Классификация анемий
Слайд 3Классификация анемий
Анемии вследствие кровопотери:
- Острая постгеморрагическая анемия.
- Хроническая постгеморрагическая анемия.
Слайд 5Анемии вследствие усиленного разрушения эритроцитов (гемолитические анемии):
1. Анемии, обусловленные внеэритроцитарными
- Иммунные гемолитические анемии:
- изоиммунные гемолитические анемии;
- аутоиммунные гемолитические анемии.
- Гемолитические анемии, обусловленные механическим повреждением эритроцитов.
2. Анемии, обусловленные эритроцитарными факторами.
- Гемолитические анемии, связанные с нарушением структуры мембра-ны эритроцитов (эритроцитопатии - наследственные и приобретенные):
- микросфероцитарная гемолитическая анемия;
- овалоцитарная гемолитическая анемия;
- стоматоцитарная гемолитическая анемия;
- гемолитические анемии, обусловленные нарушением структуры липи-дов мембра¬ны эритроцитов (акантоцитоз).
- Гемолитические анемии, обусловленные дефицитом ферментов эритроцитов (эритроцитарные энзимопатии):
- гемолитические анемии, связанные с недостаточностью активности ферментов гликолиза;
- гемолитические анемии, связанные с недостаточностью активности ферментов пентозофосфатного шунта;
- гемолитические анемии, связанные с недостаточностью активности ферментов глютатионовой системы.
- Гемолитические анемии, связанные с нарушенным синтезом глобина (гемоглобинопатии):
- талассемии;
- гемолитические анемии, обусловленные носительством аномальных гемоглобинов (HbS, HbC, HbD, HbE и др.);
- гемолитические анемии, обусловленные носительством аномальных нестабиль¬ных гемоглобинов.
3. Гемолитическая анемия, обусловленная соматической мутацией кле-ток-предшественников миелопоэза.
- Пароксизмальная ночная гемоглобинурия.
Слайд 6
Острая постгеморрагическая анемия.
Острая постгеморрагическая анемия – состояние, которое развивается в результате
Причиной острой кровопотери могут быть нарушения целостности стенок сосуда вследствие его ранения, поражения патологическим процессом при различных заболеваниях (язва желудка и кишечника, опухоль, туберкулёз, инфаркт лёгкого, варикозное расширение вен голеней, патологические роды), изменение проницаемости капилляров (геморрагические диатезы) или нарушение в системе гомеостаза (гемофилия).
Ведущие симптомы обширного кровотечения - остро возникающий дефицит объема циркулирующей крови (ОЦК) и нарушение гомеостаза. В ответ на развитие дефицита ОЦК включаются адаптационные механизмы, направленные на его компенсацию.
АНЕМИИ ВСЛЕДСТВИИ КРОВОПОТЕРИ
Слайд 7Ведущие симптомы обширного кровотечения - остро возникающий дефицит объема циркулирующей крови
В первый момент после кровопотери наблюдаются признаки коллапса: резкая слабость, падение кровяного давления, бледность, головокружение, обморочное состояние, тахикардия, холодный пот, рвота, цианоз, судороги.
Нормальная реакция организма на кровопотерю характеризуется активацией гемопоэза. В ответ на гипоксию увеличивается синтез и секреция почками ЭПО, что приводит к усилению эритропоэза и повышению эритропоэтической функции костного мозга. Резко увеличивается количество эритробластов. При больших кровопотерях желтый костный мозг трубчатых костей может временно замещаться активным – красным, появляются очаги внекостномозгового кроветворения.
На фоне основных патофизиологических сдвигов различают несколько фаз течения болезни.
Слайд 8Рефлекторная фаза сопровождается спазмом периферических сосудов И ЭТО ПРИВОДИТ
1. К К
2. снижЕНИЮ притокА крови к сосудам кожи, подкожной клетчатки и мышц. 3.выключениЮ периферических сосудов из кровообращения
4.сохранЕНИЮ кровотокА в жизненно важных органах (головной и спинной мозг, миокард, надпочечники).
В основе компенсаторного механизма, приводящего к спазму сосудов, лежит дополнительный выброс нпдпочечниками катехоламинов, оказывающих прессорное действие. При недостаточном кровообращении почек повышается секреция ренина клетками юкстагломерулярного аппарата (ЮГА).
Под влиянием ренина в печени образуется ангиотензиноген, который суживает сосуды, стимулирует секрецию альдостерона надпочечниками, активирующего реабсорбцию натрия в проксимальных канальцах почек.
За натрием в плазму крови возвращается вода. Задержка натрия ведет к усилению реабсорбции воды в канальцах и уменьшению мочеобразования.
Секреция альдостерона, активирует гиалуронидазу, которая вызывает деполимеризацию гиалуроновой кислоты, образуются поры в базальной мембране собирательных трубок и вода уходит в межуточную ткань мозгового слоя почки. Так вода сохраняется в организме.
В результате гормональных сдвигов и снижения почечного кровотока прекращается фильтрация в почечных клубочках и нарушается образование мочи.
Рефлекторная фаза продолжается в среднем 8-12 ч и редко больше.
Слайд 11Лабораторные показатели.
.Нормохромная анемия Насыщение эритроцитов гемоглобином и его концентрация в
Наибольшие изменения гематологических показателей периферической крови наблюдаются обычно через 4-5 дней после кровопотери. Эти изменения обусловлены активной пролиферацией костномозговых элементов. Критерием активности кроветворения (эритропоэза) является повышение в периферической крови количества ретикулоцитов до 2-10 % и более, полихроматофилов. Ретикулоцитоз и полихроматофилия, как правило, развиваются параллельно и свидетельствуют об усиленной регенерации эритрокариоцитов и поступления их в кровь. Размер эритроцитов после кровотечения несколько возрастает (макроцитоз). Могут появиться эритробласты. На 5-8 день после кровотечения обычно наступает умеренный лейкоцитоз (до 12,0-20,0 10/л) и другие показатели регенерации – палочкоядерный сдвиг (реже до миелоцитов). Стойкий лейкоцитоз имеет место при наличии присоединившейся инфекции. Количество тромбоцитов увеличивается до 300-500 10 /л.
При небольших кровопотерях депонированное железо поступает в костный мозг, где расходуется для синтеза гемоглобина. При острой однократной кровопотере отмечается преходящее снижение уровня сывороточного железа в плазме. При больших кровопотерях сывороточное железо остаётся низким. Дефицит резервного железа сопровождается сидеропенией и развитием железодефицитной анемии.
Гипоксия тканей, развивающаяся при кровопотере, приводит к накоплению в организме недоокисленных продуктов обмена и к ацидозу, который первое время носит компенсированный характер. Прогрессирование процесса сопровождается развитием некомпенсированного ацидоза со снижением pH крови до 7,2 и ниже. В терминальной стадии к ацидозу присоединяется алкалоз. Существенно уменьшается напряжение углекислого газа в результате гипервентиляции лёгких и связывания бикарбонатов плазмы. Дыхательный коэффициент возрастает. Развивается гипергликемия, повышается активность ферментов ЛДГ и аспартатаминотрансферазы, что подтверждает поражение печени и почек. В сыворотке уменьшается концентрация натрия и кальция, увеличивается содержание калия, магния, неорганического фосфора и хлора.
Лабораторные показатели
Слайд 12Гипохромно-нормоцитарная анемия,возникающая при длительной умеренной кровопотере, например, при хронических желудочно-кишечных кровотечениях
Хроническая постгеморрагическая анемия.
Слайд 13Железодефицитная анемия - заболевание, в основе которого лежит нарушение синтеза гема
Гипохромные анемии
Железодефицитная анемия
Слайд 14На ранней стадии латентного дефицита железа клинические симптомы и лабораторные показатели
Слайд 15Гиперферритинемия
Снижение концентрации сывороточного железа
Повышение трансферрина и растворимых рецепторов для трансферрина
Повышение общей
Лабораторные показатели
Слайд 16Железодефицитная анемия (ЖДА) проявляется гипоксическим (слабость, головокружение, сердцебиение, одышка) и сидеропеническим
Слайд 17Лабораторные показатели
Регенераторная стадия ЖДА характеризуется нормальной клеточностью костного мозга,
умеренной гиперплазией клеток
Слайд 20ЖДА характеризуется снижением содержания железа, ферритина в сыворотке крови, насыщения трансферрина
Слайд 21Гипорегенераторная стадия.
При длительном течении ЖДА истощается пролиферативная активность костного мозга,
Слайд 22Анемии этой группы характеризуются дефектами синтеза порфирина, которые приводят к недостаточной
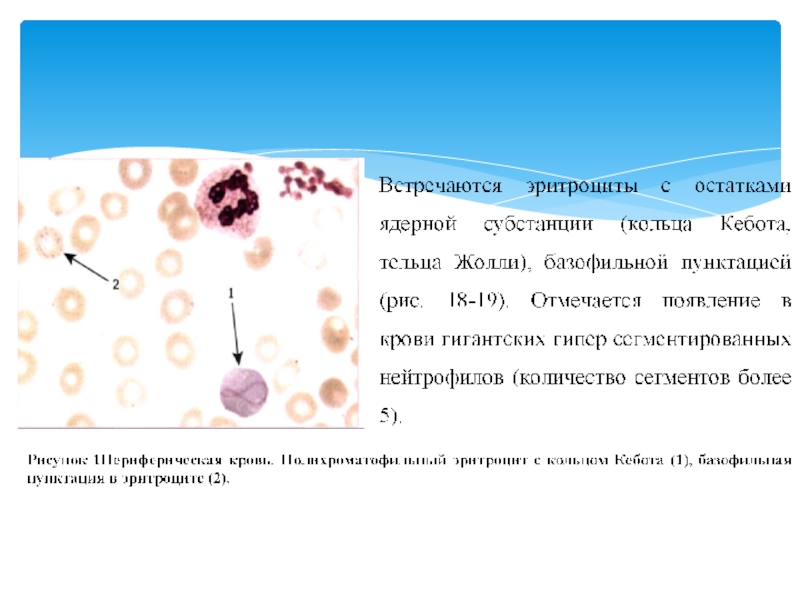
В костном мозге обнаруживают «кольцевидные сидеробласты» - ядросодержащие эритроидные клетки с околоядерным венчиком, представляющим собой заполненные железом митохондрии, расположенные в виде перинуклеарного кольца,
«Кольцевидные» сидеробласты являются диагностическим признаком этих анемий.
Анемии, связанные с нарушением синтеза порфиринов
(сидеробластные анемии)
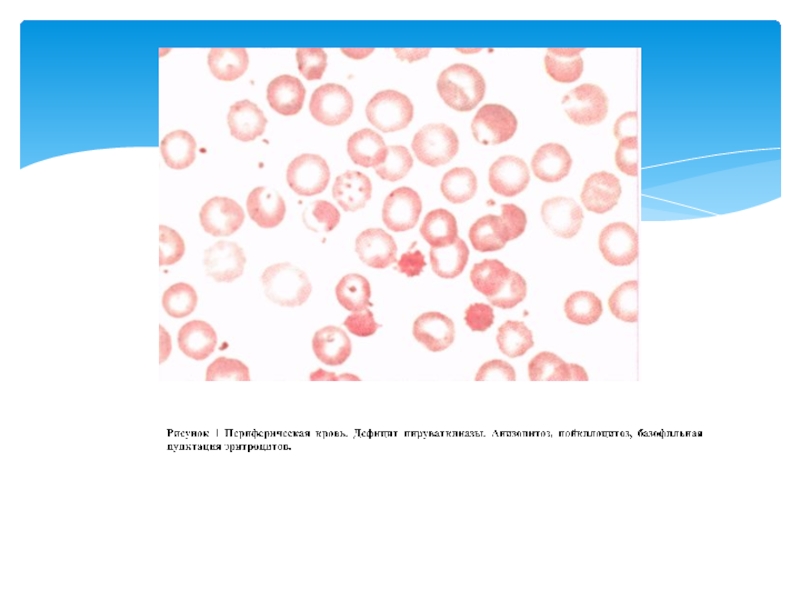
Слайд 23. Сидеробластные анемии могут быть наследственными и приобретенными (миелодиспластический синдром, токсические
В периферической крови отмечается гипохромия, анизоцитоз, пойкилоцитоз, отдельные мишеневидные эритроциты. В сыворотке крови высокое содержание железа и ферритина, повышено насыщение трансферрина железом (НТЖ). В костном мозге - гиперплазия красного ростка, увеличен процент базофильных, полихроматофильных и снижено количество оксифильных эритрокариоцитов, много «кольцевидных» сидеробластов. При отравлении свинцом в эритроцитах определяется базофильная пунктация (рис. 14), повышено содержание протопорфирина, в моче увеличена концентрация δ -аминолевулиновой кислоты и копропорфирина.
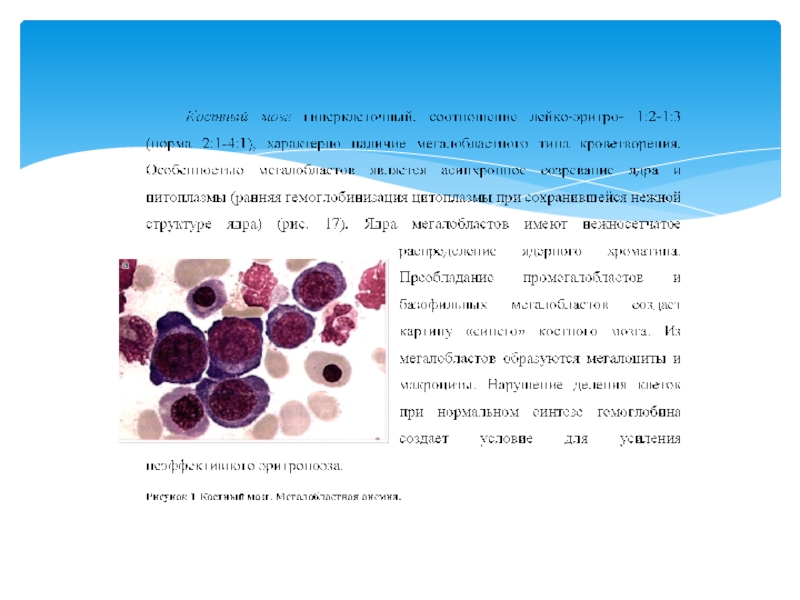
Слайд 26Анемии, связанные с нарушением синтеза ДНК, могут быть как наследственными, так
Слайд 27Витамин В12 участвует в двух основных биохимических реакциях:
- образовании из N5-метилтетрагидрофолата,
- производное витамина В12 (5'-дезоксиаденозилкобаламин) выполняет роль Ко-фактора, при переходе метилмалонил-КоА в сукцинил-КоА.
В12-дефицитная анемия
Слайд 33Для гемолитических анемии характерно сокращение продолжительности жизни эритроцитов, их преждевременное разрушение
Гемолитические анемии
Слайд 34Лабораторными признаками повышенного внутриклеточного гемолиза являются: увеличение содержания в крови неконъюгированного
Патологический внутрисосудистыи гемолиз может возникнуть:
- при наследственной неполноценности мембраны эритроцита (эритроцитопатии);
- при нарушении синтеза гемоглобина и ферментов (гемоглобинопатии, энзимопатии);
- при избыточном количестве эритроцитов (физиологическая желтуха, эритробластоз новорожденного, эритремия - при количестве эритроцитов более 6-7х1012/л).
Слайд 35Лабораторные признаки внутрисосудистого гемолиза:
гемоглобинемия;
гемоглобинурия;
гемосидеринурия;
снижение концентрации гаптоглобина в сыворотке крови.
Слайд 36Патологическии внутриклеточный гемолиз
может возникнуть при токсических, механических, радиационных, инфекционных повреждениях
Слайд 37Показатели костномозгового кроветворения зависят от степени выраженности гемолиза и активности эритропоэза.
Гемолитические анемии: наследственные и приобретенные
Слайд 38Мембрана эритроцитов в качестве структурной основы имеет бислой фосфолипидов, в котором
Гемолитические анемии,
обусловленные наследственным дефектом мембраны эритроцитов
Слайд 39Заболевание наследуется по аутосомно-доминантному типу, чаще встречается гетерозиготная форма. Наиболее часто
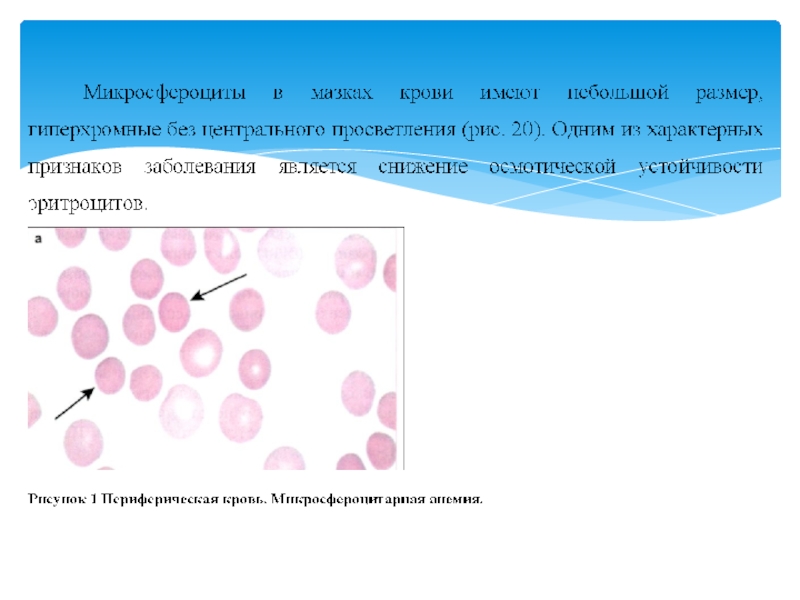
Микросфероцитарная гемолитическая анемия (микросфероцитоз, болезнь Минковского-Шоффара)
Слайд 40При микросфероцитозе описаны разнообразные дефекты состава или функции белков мембраны эритроцитов.
.
Формирующийся сфероцит длительно задерживается в красной пульпе селезенки, теряет способность деформироваться в узких участках кровотока ее синусов.
Снижение эластичности мембраны приводит к ее фрагментации при прохождении эритроцита через капилляры, что сопровождается уменьшением размеров эритроцита. Спустя 2-3 пассажа через селезенку сфероцит подвергается лизису и фагоцитозу (внутриклеточный гемолиз). Патология эритроцитов проявляется морфологической аномалией -микросфероцитозом. Микросфероциты имеют укороченные сроки пребывания в крови (до 12-14 дней), пониженную осмотическую и механическую резистентность. Повышенное их разрушение происходит главным образом в селезенке, что приводит к спленомегалии.
Слайд 41Основное клиническое проявление заболевания - гемолитический синдром проявляется желтухой, спленомегалией и
Слайд 42В периферической крови при выраженном некомпенсированном гемолизе анемия нормохромная. В отсутствии
Слайд 46Овалоцитоз как симптоматическая форма (с небольшим числом овалоцитов) может встречаться при
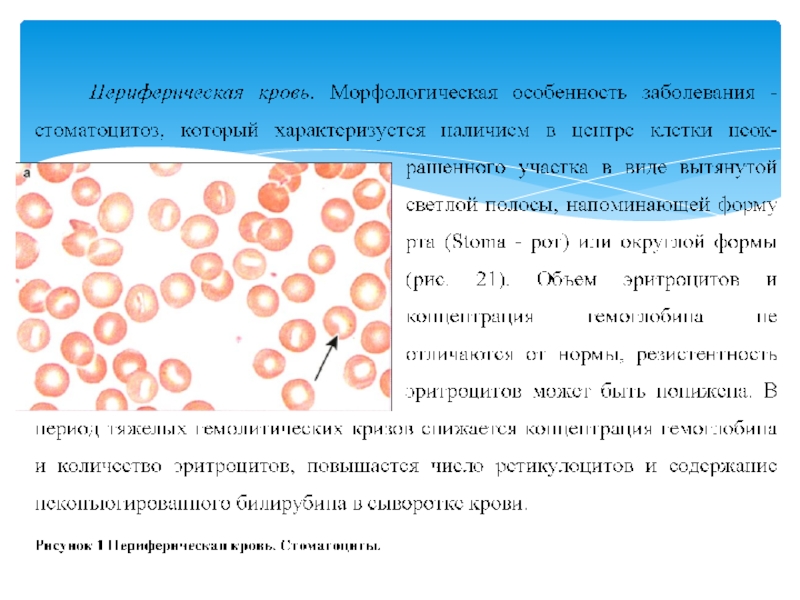
Слайд 47Редкая форма заболевания, наследуется по аутосомно-доминантному типу. Патогенез аналогичен наследственной микросфероцитарной
Стоматоцитарная гемолитическая анемия (стоматоцитоз)
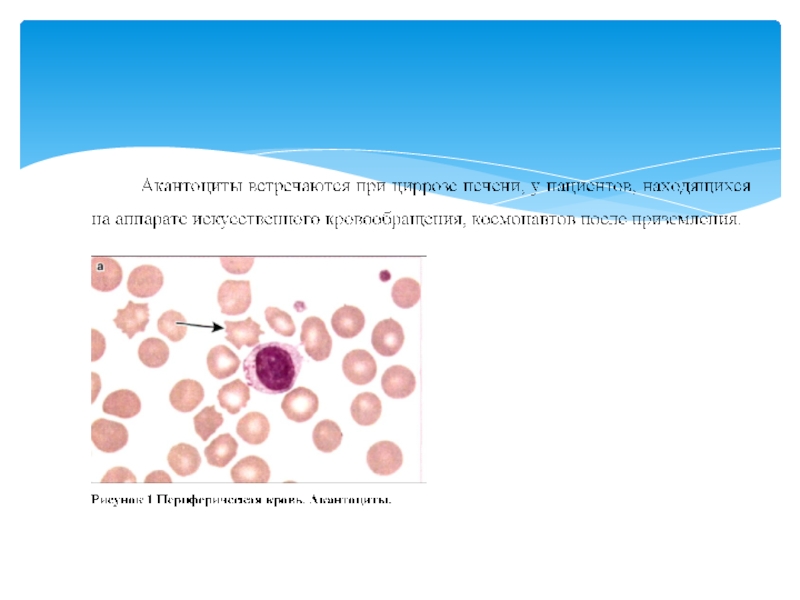
Слайд 49Редкое заболевание, наследуется по аутосомно-рецессивному типу, связано с нарушением липидного обмена.
Гемолитические анемии, обусловленные нарушением структуры липидов мембраны эритроцитов (акантоцитоз)
Слайд 50Анемия носит нормохромный нормоцитарный характер. Основным морфологическим признаком являются эритроциты с
Слайд 52Наследственные гемолитические анемии, обусловленные нарушением синтеза глобиновых цепей (гемоглобинопатии)
Слайд 53Талассемии - гетерогенная группа наследственно обусловленных заболеваний, в основе которых лежит
Таким образом, дисбаланс синтеза глобиновых цепей вызывает развитие неэффективного эритропоэза, гемолиз эритроцитов и развитие гипохромной анемии различной степени тяжести.
Талассемии
Слайд 54Талассемии относят к количественным гемоглобинопатиям, так как структура цепей гемоглобина не
- α-талассемия обусловлена дефектом синтеза α-цепи (отсутствует мРНК в гене α-цепи глобина). Выделяют 4 типа (от бессимптомного течения до внутриутробной гибели плода);
- β-талассемия - отсутствие или нарушение строения β-цепи (мРНК мало или дефектная).
Слайд 55
Выделяют 2 вида:
- гомозиготная - большая талассемия, анемия Кули (тяжелое
- гетерозиготная - малая талассемия (легкая форма, с редкими кризами).
Слайд 58α-талассемия. Различают 4 основные формы α-талассемии: гомозиготная α-талассемия, Н-гемоглобинопатия, малая α-талассемия
Диагностика талассемии осуществляется на основании электрофоретического исследования гемоглобина.
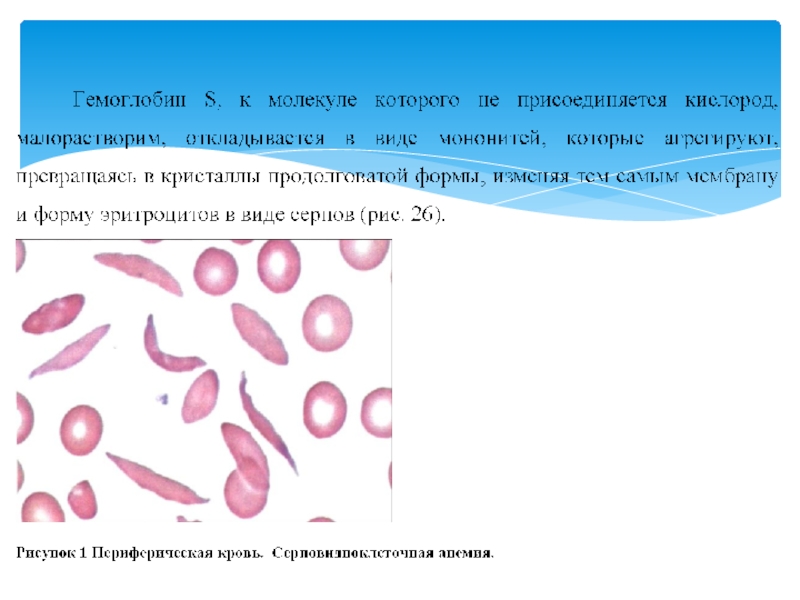
Слайд 59Серповидноклеточная анемия (гемоглобин S)
Серповидноклеточная анемия (гемоглобинопатия S) является наиболее распространенной гемоглобинопатией.
Гемолитические анемии, обусловленные носительством аномального гемоглобина
Слайд 61Гемоглобинопатия S чаще развивается у лиц, проживающих в странах, где распространена
Слайд 62Гомозиготная форма клинически проявляется через несколько месяцев после рождения в виде
Слайд 63В крови отмечается невыраженная нормохромная анемия. При гемолитическом кризе имеет место
Серповидность может быть выявлена в пробе с метабисульфитом натрия или при наложении жгута на основание пальца (снижение доступа кислорода). Окончательный диагноз устанавливается после электрофореза исследуемой крови, где наблюдается 90% HbS, 2-10% HbF, HbA отсутствует.
Слайд 64Гетерозиготная форма (носительство признака серповидноклеточной анемии) характеризуется доброкачественным течением заболевания. У
Слайд 65Распространенными формами нестабильных гемоглобинов являются С, D, Е. В НЬС глютаминовая
Гемолитические анемии, обусловленные носительством аномальных гемоглобинов С, D, Е
Слайд 67Гемолитические анемии, обусловленные дефицитом ферментов эритроцитов (несфероцитарные гемолитические анемии), имеют рецессивный
Гемолитические анемии, обусловленные дефицитом ферментов эритроцитов (эритроцитарные энзимопатии)
Слайд 68Клинические симптомы наблюдаются у гомозиготных носителей. Заболевания характеризуются умеренной или тяжелой
Слайд 70В крови в большинстве случаев имеет место нормохромная несфероцитарная анемия с
Нередко в мазках выявляются полихроматофилия и эритроциты с базофильной пунктацией, иногда мишеневидные эритроциты, эритрокариоциты. Ретикулоцитоз в период криза может достигать 70%. Количество лейкоцитов и тромбоцитов обычно нормальное. СОЭ в отсутствии резкой анемии - в пределах нормы. Осмотическая резистентность эритроцитов не коррелирует с формой дефицита фермента и даже при одном и том же дефекте эритроцитов может быть разной. В сыворотке крови при гемолитическом кризе повышен неконъюгированный (непрямой) билирубин. Самым главным критерием диагностики является выявление дефицита ферментов эритроцитов с помощью биохимических исследований.
Слайд 71Пароксизмальная ночная гемоглобинурия
(болезнь Маркиафавы-Микели)
Гемолитическая анемия, обусловленная соматической мутацией клеток-предшественников миелопоэза
Слайд 72В основе патогенеза данного заболевания лежит соматическая мутация в стволовых кроветворных
Слайд 73Отличительные признаки заболевания - ночные гемолитические кризы, сопровождающиеся выделением мочи бурого
Слайд 74Костный мозг. В начале заболевания отмечается гиперплазия кроветворения с преобладанием эритробластов
Слайд 75Периферическая кровь. Развивается нормохромная, нормоцитарная анемия без каких-либо морфологических особенностей. По
В сыворотке крови в период криза - повышение концентрации неконъюгированного билирубина, свободного гемоглобина, снижение гаптоглобина, в моче - гемоглобинурия, гемосидеринурия.
Слайд 76 Апластическая анемия (АА) - заболевание, характеризующееся резким угнетением костномозгового кроветворения,
Лабораторные показатели при апластической анемии
Слайд 77 Клиническая картина:
анемия
геморрагический синдром
гипоксия (одышка, тахикардия, слабость, головокружение)
тромбоцитопения (кровоподтеки,
воспалительные процессы
количество миелокариоцитов в костном мозге снижено (менее 40х109/л).
.
В препаратах отсутствуют тромбоциты