главный врач Ветеринарной клиники неврологии, травматологии и интенсивной терапии. Г. Санкт-Петербург.
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Использование антибиотиков в неврологии, травматологии и ортопедии презентация
Содержание
- 1. Использование антибиотиков в неврологии, травматологии и ортопедии
- 2. Выбор антибиотиков в неврологии
- 3. Принципы выбора антибиотика Проводится антибиотикотерапия препаратами,
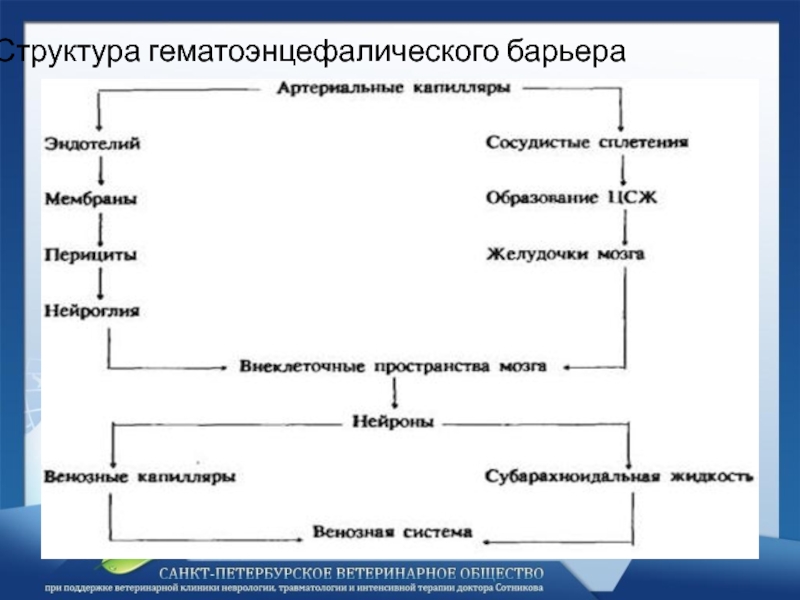
- 4. Структура гематоэнцефалического барьера
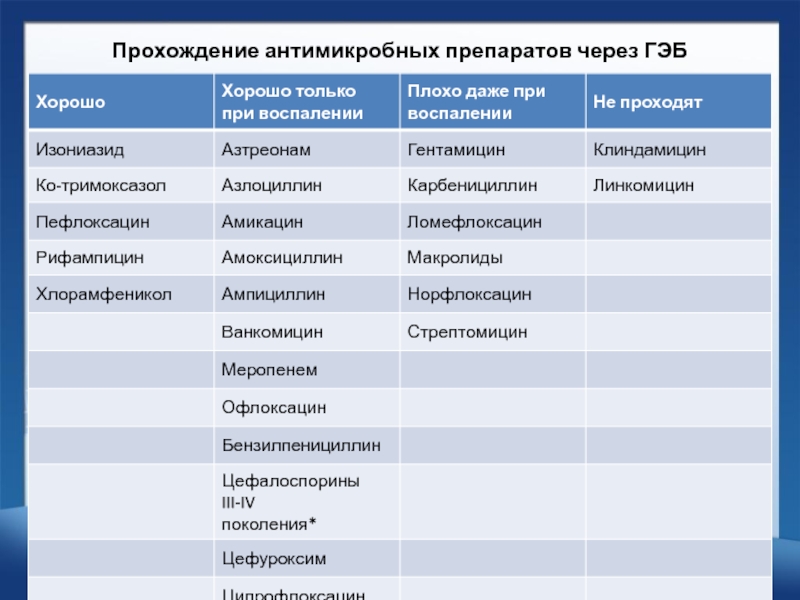
- 5. Прохождение антимикробных препаратов через ГЭБ
- 6. Не проходит гематоэнцефалический барьер
- 7. интратекально используют антибиотики: амикацин, карбапенемы, тазоцин(пиперациллин/тазобактам), таривид(офлоксацин), максипим,цефтазидим, ванкомицин, диоксидин
- 8. Процент устойчивых штаммов у стафилококков составляет: к
- 11. Принципы рациональной антибиотикотерапии Антибиотик должен избирательно подавлять
- 12. Дозы, путь введения, кратность введения противомикробного препарата
- 13. Причины неэффективности антибактериальной терапии: Антибиотикотерапия при недренированном
- 14. При получении из очага гнойного воспаления густого,
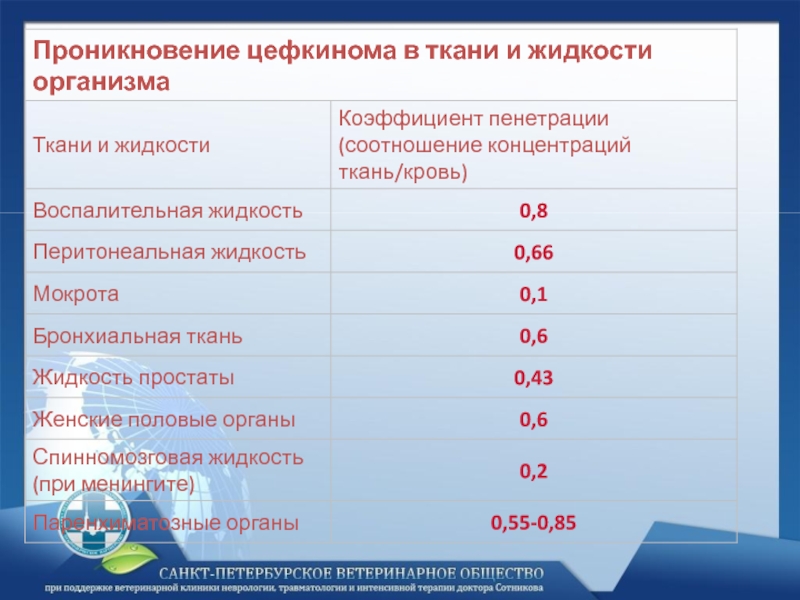
- 15. Кобактан –цефкином для внутривенных иньекций.
- 19. Диагностика гнойного артрита не представляет трудностей.
- 20. При рентгенологическом исследовании отмечается расширение суставной шели сустава с больной стороны.
- 21. Диагноз подтверждается пункцией полости сустава, которая
- 23. Тяжесть течения гнойного артрита во
- 24. Исход лечения гнойного артрита зависит от времени
- 25. местное хирургическое лечение Чаще применяется
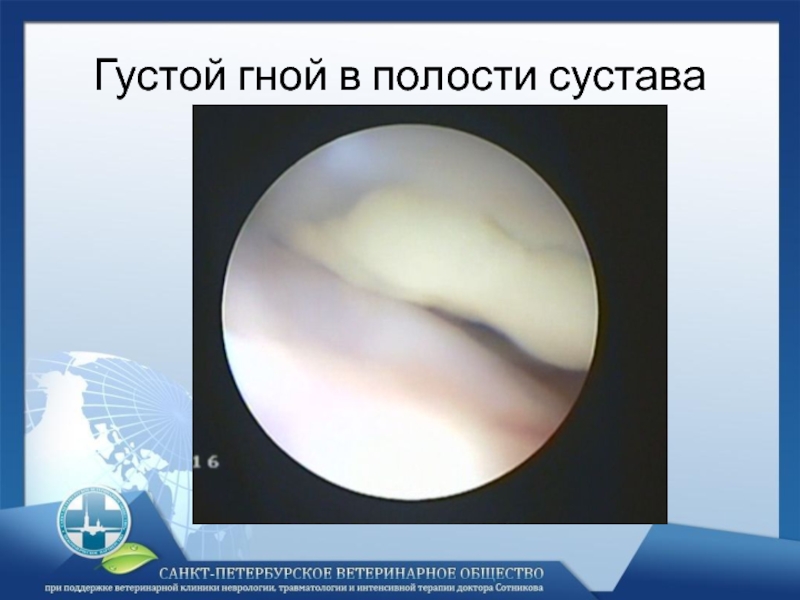
- 26. Густой гной в полости сустава
- 27. Преимущества артроскопического метода лечения гнойного артрита. 1.Незначительная
- 28. Ошибки лечения Не оправданы выжидательная тактика и
- 29. В настоящее время методом выбора в диагностике и лечении инфекционных артритов считается артроскопия.
- 30. антибиотикотерапия ванкомицин + амикацин или ванкомицин +
- 31. Антибиотик, выбираемый для антибиотикопрофилактики при травмах
- 32. Чаще всего для проведения антибиотикопрофилактики
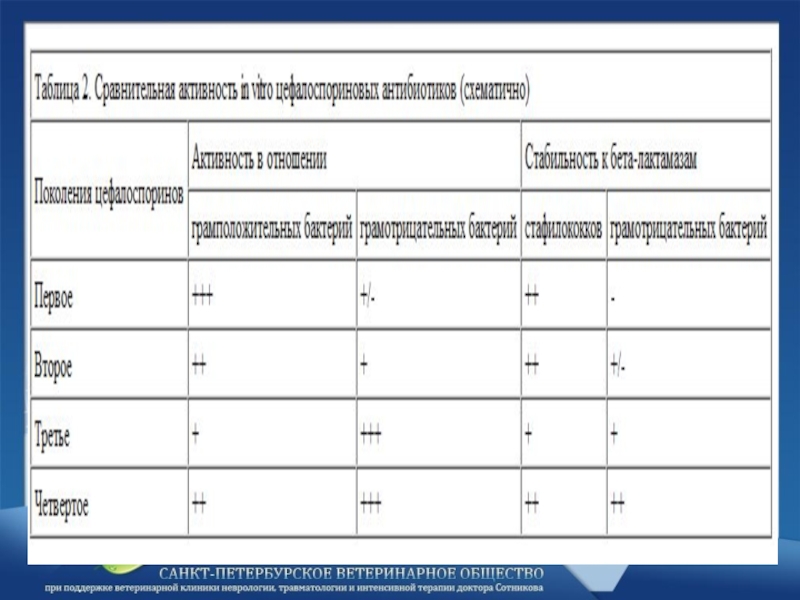
- 33. Особенно ценным свойством цефалоспоринов является их выраженная
- 34. Среди цефалоспоринов III поколения высоко эффективным препаратом
- 35. Ингибиторзащищенные пенициллины Как и цефалоспорины являются
- 36. Аминогликозиды всех трех поколений
- 37. Ванкомицин (эдицин, ванкоцин) - антибиотик, относящийся к гликопептидам.
- 38. Фторхинолоны (фторированные хинолоны). Выделяют 4
- 39. Метронидазол (метрогил, трихопол, клион, флагил, эфлоран) – синтетический
- 40. Выделяют ультракраткую, краткую, укороченную и
- 41. Краткие, укороченные и продолжительные схемы антибиотикопрофилактики
Слайд 1Особенности использования антибиотиков в неврологии, травматологии и ортопедии Автор: Сотников В.В., квн,
Слайд 3Принципы выбора антибиотика
Проводится антибиотикотерапия препаратами, проникающими через гематоэнцефалический барьер.
Выбор
антибиотиков зависит от возбудителя заболевания и способности препарата проходит через гематоэнцефалический барьер
Слайд 7интратекально используют антибиотики:
амикацин, карбапенемы, тазоцин(пиперациллин/тазобактам), таривид(офлоксацин), максипим,цефтазидим, ванкомицин,
диоксидин
Слайд 8Процент устойчивых штаммов у стафилококков составляет:
к бензилпенициллину – 80-95%
к тетрациклину –
70-85%
к левомицетину – 30-55%
к левомицетину – 30-55%
Слайд 11Принципы рациональной антибиотикотерапии
Антибиотик должен избирательно подавлять жизнедеятельность патогенного микроорганизма, не оказывая
существенного воздействия на гомеостаз организма пациента.
Для воздействия на инфекционно-воспалительный процесс антибиотик должен поступать в ткани очага в достаточной (минимальной подавляющей) концентрации.
Назначение терапии должно осуществляться с учетом чувствительности возбудителя.
Начальная (эмпирическая) противомикробная терапия проводится с учетом органолептических свойств возбудителя, основывается на знаниях о наиболее вероятном микробном пейзаже гнойной раны.
Исходя из полиэтиологической теории целесообразно проведение полиантибактериальной терапии препаратами с перекрывающими полями противомикробного спектра.
Для воздействия на инфекционно-воспалительный процесс антибиотик должен поступать в ткани очага в достаточной (минимальной подавляющей) концентрации.
Назначение терапии должно осуществляться с учетом чувствительности возбудителя.
Начальная (эмпирическая) противомикробная терапия проводится с учетом органолептических свойств возбудителя, основывается на знаниях о наиболее вероятном микробном пейзаже гнойной раны.
Исходя из полиэтиологической теории целесообразно проведение полиантибактериальной терапии препаратами с перекрывающими полями противомикробного спектра.
Слайд 12Дозы, путь введения, кратность введения противомикробного препарата должны основываться на необходимости
создания в очаге воспаления минимальной подавляющей концентрации .
Назначение антибактериального препарата должно сопровождаться комплексной "терапией сопровождения" направленной на регуляцию тех звеньев гомеостаза, которые наиболее подвергаются агрессии данным препаратом (группой).
При проведении противомикробной терапии необходимо учитывать химиорезистентность микроорганизмов и включать в комплекс мероприятия, направленные на ее преодоление.
Антимикробная терапия должна состоять не только из собственного антибактериального средства, но и из мероприятий, направленных на создание условий неблагоприятных для жизнедеятельности микроорганизмов и на уменьшение количества патогенов в ране.
Назначение антибактериального препарата должно сопровождаться комплексной "терапией сопровождения" направленной на регуляцию тех звеньев гомеостаза, которые наиболее подвергаются агрессии данным препаратом (группой).
При проведении противомикробной терапии необходимо учитывать химиорезистентность микроорганизмов и включать в комплекс мероприятия, направленные на ее преодоление.
Антимикробная терапия должна состоять не только из собственного антибактериального средства, но и из мероприятий, направленных на создание условий неблагоприятных для жизнедеятельности микроорганизмов и на уменьшение количества патогенов в ране.
Слайд 13Причины неэффективности антибактериальной терапии:
Антибиотикотерапия при недренированном очаге гнойного воспаления или при
наличии инородного тела в ране.
Инфекционный процесс вызван небактериальным возбудителем (вирусы, грибы);
Неправильный выбор антибиотика (имеется природная устойчивость возбудителя, отсутствие возможности создания МПК в очаге воспаления);
Изменение чувствительности возбудителя во время курса лечения;
Занижение терапевтических доз препаратов, нарушение метода приема препарата или техники введения (нарушение инструкции по разведению и хранению);
Нарушение кратности введения вследствии чего отсутствует МПК в очаге;
Гнойная рана является осложнением основного заболевания (новообразования);
Суперинфекция госпитальной микрофлорой;
Инфекционный процесс вызван небактериальным возбудителем (вирусы, грибы);
Неправильный выбор антибиотика (имеется природная устойчивость возбудителя, отсутствие возможности создания МПК в очаге воспаления);
Изменение чувствительности возбудителя во время курса лечения;
Занижение терапевтических доз препаратов, нарушение метода приема препарата или техники введения (нарушение инструкции по разведению и хранению);
Нарушение кратности введения вследствии чего отсутствует МПК в очаге;
Гнойная рана является осложнением основного заболевания (новообразования);
Суперинфекция госпитальной микрофлорой;
Слайд 14При получении из очага гнойного воспаления густого, сливкообразного гноя, предположительным возбудителем
является стафиллококковая флора
при жидком, зловонном гное, при наличии некротизированных тканей в ране одним из участников микробной ассоциации является Грам отрицательная бациллярная флора
Если гной из раны не получен, при сдавлении краев раны выделяется в скудном количестве мутно-красноватая жидкость, то можно предполагать анаэробную микрофлору.
при жидком, зловонном гное, при наличии некротизированных тканей в ране одним из участников микробной ассоциации является Грам отрицательная бациллярная флора
Если гной из раны не получен, при сдавлении краев раны выделяется в скудном количестве мутно-красноватая жидкость, то можно предполагать анаэробную микрофлору.
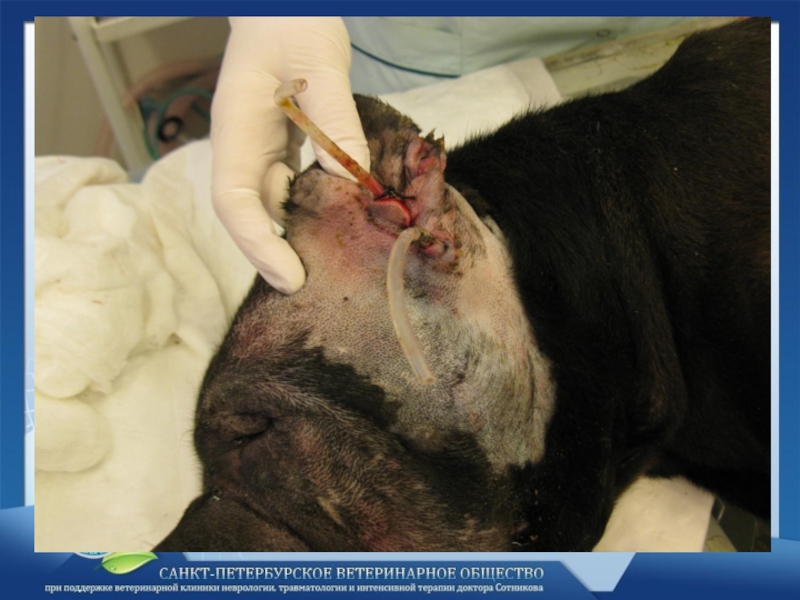
Слайд 19
Диагностика гнойного артрита не представляет трудностей.
При рентгенологическом исследовании отмечается расширение суставной
шели сустава с больной стороны.
Сильная боль с невозможностью движения на поврежденной конечности
Диагноз подтверждается пункцией полости сустава, которая позволяет определить характер выпота (серозный, серозно-фибринозный, гнойный,геморрагический), что имеет большое значение для выбора дальнейшей тактики лечения.
Сильная боль с невозможностью движения на поврежденной конечности
Диагноз подтверждается пункцией полости сустава, которая позволяет определить характер выпота (серозный, серозно-фибринозный, гнойный,геморрагический), что имеет большое значение для выбора дальнейшей тактики лечения.
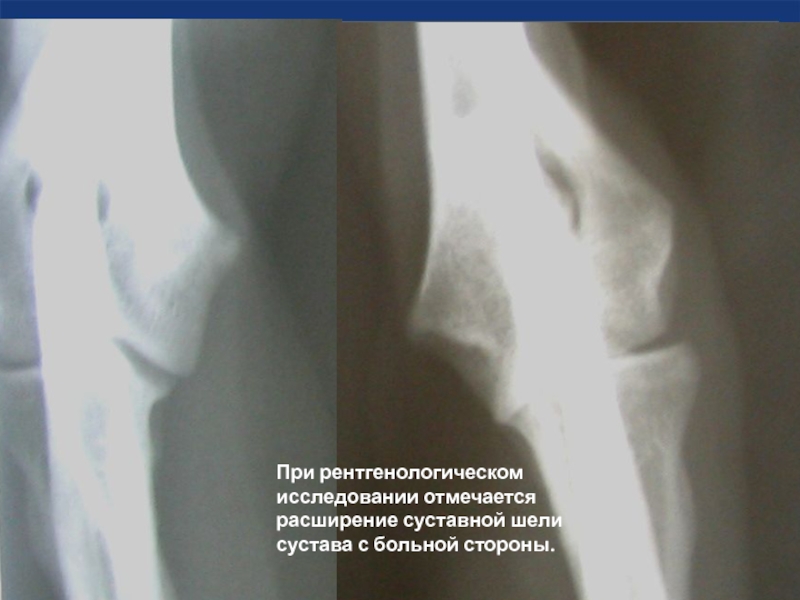
Слайд 20
При рентгенологическом исследовании отмечается расширение суставной шели сустава с больной стороны.
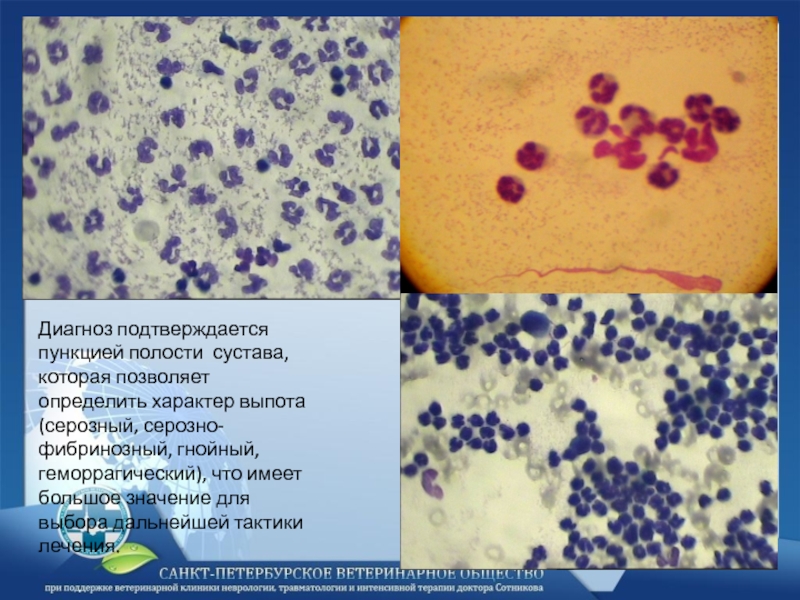
Слайд 21
Диагноз подтверждается пункцией полости сустава, которая позволяет определить характер выпота (серозный,
серозно-фибринозный, гнойный, геморрагический), что имеет большое значение для выбора дальнейшей тактики лечения.
Слайд 23 Тяжесть течения гнойного артрита во многом зависит от:
вирулентности возбудителя,
общего состояния организма,
своевременности первичной хирургической обработки раны,
целенаправленности антибактериальной терапии, а также наличия сопутствующих повреждений и заболеваний.
Слайд 24Исход лечения гнойного артрита зависит от времени постановки диагноза. Только ранняя
адекватная терапия ведет к стабилизации и обратному развитию процесса.
Наиболее эффективным является комплексное лечение артрита, включающее в зависимости от объема поражения и тяжести состояния антибактериальную, дезинтоксикационную терапию, иммунную терапию, физиопроцедуры,
а также
Наиболее эффективным является комплексное лечение артрита, включающее в зависимости от объема поражения и тяжести состояния антибактериальную, дезинтоксикационную терапию, иммунную терапию, физиопроцедуры,
а также
Слайд 25местное хирургическое лечение
Чаще применяется пункционный метод санации гнойного очага, при
котором из полости сустава удаляется гной, после чего проводится диализ растворами антисептиков с последующим введением антибиотиков.
В случае отсутствия результата в течение 1—2 дней или при большом количестве гноя с фибрином производят дренирование сустава, и фракционное (4—6 раз в сутки) промывание полости сустава растворами антисептиков с антибиотиками. При наличии густого гноя возможно промывание полости сустава протеолитическими ферментами .
При неэффективности данного метода в течение 2—3 дней производят вскрытие полости сустава с последующей санацией и дренированием полости сустава. Через оставленные катетеры производят проточное или фракционное промывание полости антисептическими растворами.
В случае отсутствия результата в течение 1—2 дней или при большом количестве гноя с фибрином производят дренирование сустава, и фракционное (4—6 раз в сутки) промывание полости сустава растворами антисептиков с антибиотиками. При наличии густого гноя возможно промывание полости сустава протеолитическими ферментами .
При неэффективности данного метода в течение 2—3 дней производят вскрытие полости сустава с последующей санацией и дренированием полости сустава. Через оставленные катетеры производят проточное или фракционное промывание полости антисептическими растворами.
Слайд 27Преимущества артроскопического метода лечения гнойного артрита.
1.Незначительная травматизация тканей, образующих сустав.
2. Возможность
полного удаления внутрисуставного выпота с патологическими примесями (гной, фибрин, сгустки крови).
3. Промывание полости сустава после удаления выпота асептическими растворами.
4. Визуализация степени выраженности патологического процесса после диализа сустава с видеодокументированием.
5. Возможность при наличии показаний проведения повторного диализа и сравнения эндоскопической картины в динамике.
3. Промывание полости сустава после удаления выпота асептическими растворами.
4. Визуализация степени выраженности патологического процесса после диализа сустава с видеодокументированием.
5. Возможность при наличии показаний проведения повторного диализа и сравнения эндоскопической картины в динамике.
Слайд 28Ошибки лечения
Не оправданы выжидательная тактика и консервативная терапия в отношении гнойных
артритов, являющихся осложнением внутрисуставного введения кортикостероидных гормонов.
Задержка в проведении артроскопии и эндоскопического лечения чревата развитием деструктивных изменений хряща и других компонентов сустава, что существенно ухудшает прогноз заболевания.
Неэффективность изолированной антибиотикотерапии и иммобилизации конечности в таких ситуациях доказана во многих исследованиях.
Выжидательная тактика при лечении острых инфекционных артритов неоправданна по причине достаточно быстрого развития деструктивных изменений элементов сустава, что значительно усложняет лечение и ухудшает прогноз заболевания.
Задержка в проведении артроскопии и эндоскопического лечения чревата развитием деструктивных изменений хряща и других компонентов сустава, что существенно ухудшает прогноз заболевания.
Неэффективность изолированной антибиотикотерапии и иммобилизации конечности в таких ситуациях доказана во многих исследованиях.
Выжидательная тактика при лечении острых инфекционных артритов неоправданна по причине достаточно быстрого развития деструктивных изменений элементов сустава, что значительно усложняет лечение и ухудшает прогноз заболевания.
Слайд 29В настоящее время методом выбора в диагностике и лечении инфекционных артритов
считается артроскопия.
Слайд 30антибиотикотерапия
ванкомицин + амикацин или
ванкомицин + цефалоспорины 2-3-4 поколений или
оксациллин +
рифампицин.
Длительность антибиотикотерапии около 6-8 недель!
Длительность антибиотикотерапии около 6-8 недель!
Слайд 31 Антибиотик, выбираемый для антибиотикопрофилактики при травмах и ортопедических операциях, должен
в оптимальном варианте удовлетворять комплексу требований:
высокая бактерицидная активность против наиболее вероятных возбудителей инфекционного осложнения;
хорошая проницаемость в оперируемые, прежде всего, костные ткани;
низкая токсичность, отсутствие выраженного неблагоприятного воздействия на организм ;
продолжительный, создающий на время операции бактерицидную концентрацию антибиотика в крови и тканях, период полувыведения;
выгодное соотношение цены и качества.
высокая бактерицидная активность против наиболее вероятных возбудителей инфекционного осложнения;
хорошая проницаемость в оперируемые, прежде всего, костные ткани;
низкая токсичность, отсутствие выраженного неблагоприятного воздействия на организм ;
продолжительный, создающий на время операции бактерицидную концентрацию антибиотика в крови и тканях, период полувыведения;
выгодное соотношение цены и качества.
Слайд 32 Чаще всего для проведения антибиотикопрофилактики избираются
бактерицидные антибиотики класса цефалоспоринов и защищенных полусинтетических пенициллинов,
обладающие широким терапевтическим спектром.
обладающие широким терапевтическим спектром.
Слайд 33Особенно ценным свойством цефалоспоринов является их выраженная бактерицидность в отношении стафилококков
– наиболее частых возбудителей инфекционных осложнений в травматологии и ортопедии.
Слайд 34Среди цефалоспоринов III поколения высоко эффективным препаратом для проведения антибиотикопрофилактики является
цефтриаксон (Цефтриабол, Роцефин, Лендацин и др.).
Цефтриаксон имеет необычайно длительный период полувыведения из организма, позволяющий вводить его в/в или в/м людям только 1 раз в сутки. Однако у собак этот период составляет 16 часов, поэтому вводить его следует 2 раза в день .
Минус гепатотоксичность
Цефтриаксон имеет необычайно длительный период полувыведения из организма, позволяющий вводить его в/в или в/м людям только 1 раз в сутки. Однако у собак этот период составляет 16 часов, поэтому вводить его следует 2 раза в день .
Минус гепатотоксичность
Слайд 35 Ингибиторзащищенные пенициллины
Как и цефалоспорины являются высокоэффективным классом бактерицидных антибиотиков для
профилактики инфекционных осложнений в травматологии и ортопедии. Ингибиторзащищенные пенициллины представляют собой комбинированные препараты, содержащие пенициллиновый антибиотик (ампциллин, амоксициллин, пиперациллин, тикрациллин) и один из ингибиторов бета-лактамаз (клавуланат, сульбактам, тазобактам). Инактивация указанными веществами бета-лактамаз бактерий приводит к восстановлению утраченной в результате селекции чувствительности бактерий к бета-лактамным антибиотикам (пенициллинам, цефалоспоринам, карбапенемам и монобактамам).
Из комбинированных пенициллинов и известны амоксициллин/клавуланат
(амоксиклав,аугментин,ликлав), ампициллин/сульбактам (уназин,сулациллин), тикрациллин/клавуланат (тиментин), пиперациллин/тазобактам (тазоцин).
Известен и высокоэффективный ингибиторзащищенный цефалоспорин III поколения: комбинация цефоперазон/сульбактам (сульперазон, сульперацеф).
Международные рандомизированные исследования показали (Страчунский Л.С., Беденков А.Б., 2004), что комбинированный препарат амоксициллин/ клавуланат «прочно и по праву» относится к главным антибиотикам, используемым для профилактики инфекций в хирургии (в том числе в травматологии и ортопедии).
Из комбинированных пенициллинов и известны амоксициллин/клавуланат
(амоксиклав,аугментин,ликлав), ампициллин/сульбактам (уназин,сулациллин), тикрациллин/клавуланат (тиментин), пиперациллин/тазобактам (тазоцин).
Известен и высокоэффективный ингибиторзащищенный цефалоспорин III поколения: комбинация цефоперазон/сульбактам (сульперазон, сульперацеф).
Международные рандомизированные исследования показали (Страчунский Л.С., Беденков А.Б., 2004), что комбинированный препарат амоксициллин/ клавуланат «прочно и по праву» относится к главным антибиотикам, используемым для профилактики инфекций в хирургии (в том числе в травматологии и ортопедии).
Слайд 36Аминогликозиды всех трех поколений
(стрептомицин, неомицин, канамицин - I
поколение; гентамицин, тобромицин, нетилмицин – II поколение; амикацин - III поколение), несмотря на свое бактерицидное действие в отношении грамположительных кокков и особенно ярко выраженную и быструю бактерицидную активность в отношении грамотрицательных бактерий, в травматологии и ортопедии для целей антибиотикопрофилактики не применяются.
Слайд 37Ванкомицин (эдицин, ванкоцин) - антибиотик, относящийся к гликопептидам.
Активен в
отношении грамположительных кокков: стафилококков, включая PRSA, MRSA и S. Epidermidis; стрептококков, включая пневмококки, резистентные к пенициллину и другим антибиотикам; энтерококков (E. faecalis, E. faecium).
Ванкомицин активен в отношении клостридий
(C. difficile и др. ).
В травматологии и ортопедии ванкомицин является препаратом выбора для антибиотикопрофилактики при угрозе контаминации указанными микробами.
Ванкомицин активен в отношении клостридий
(C. difficile и др. ).
В травматологии и ортопедии ванкомицин является препаратом выбора для антибиотикопрофилактики при угрозе контаминации указанными микробами.
Слайд 38Фторхинолоны (фторированные хинолоны).
Выделяют 4 поколения хинолонов (первое поколение не
является фторированным). Для целей антибиотикопрофилактики в ортопедии и травматологии используют хинолоны II поколения, в основном фторхинолон ципрофлоксацин (ципробай, ципринол) и фторхинолон пефлоксацин (абактал).
Слайд 39Метронидазол (метрогил, трихопол, клион, флагил, эфлоран) – синтетический антибиотик, являющийся производным нитроимидазола.
Практически особенно важно выраженное бактерицидное воздействие метронидазола на грамотрицательные неклостридиальные анаэробы (B. fragilis и др.). Резистентность к метронидазолу анаэробов наблюдается крайне редко.
Слайд 40 Выделяют ультракраткую, краткую, укороченную и продолжительную схемы антибиотикопрофилактики
Ультракраткая схема: введение
антибиотика перед началом операции (разрезом кожи) и повторно во время операции при ее большой длительности или массивной кровопотере.
Краткая схема: введение антибиотика перед началом операции (разрезом кожи) и, при необходимости, во время операции с дополнительным применением антибиотика в течение 1 суток после операции.
Укороченная схема: введение антибиотика перед началом операции и, при необходимости, во время операции с дополнительным введением антибиотика в течение 2 суток после операции.
Продолжительная схема: применение антибиотика в предоперационном периоде и в течение 3 суток и более после операции.
Имеются многочисленные объективные доказательства, что оптимальными являются ультракраткая и краткая схемы антибиотикопрофилактики.
Краткая схема: введение антибиотика перед началом операции (разрезом кожи) и, при необходимости, во время операции с дополнительным применением антибиотика в течение 1 суток после операции.
Укороченная схема: введение антибиотика перед началом операции и, при необходимости, во время операции с дополнительным введением антибиотика в течение 2 суток после операции.
Продолжительная схема: применение антибиотика в предоперационном периоде и в течение 3 суток и более после операции.
Имеются многочисленные объективные доказательства, что оптимальными являются ультракраткая и краткая схемы антибиотикопрофилактики.
Слайд 41Краткие, укороченные и продолжительные схемы антибиотикопрофилактики
применяют в основном у
пациентов с выраженным послеоперационным катаболизмом, что наблюдается после травматичных операций, при высокой тяжести состояния оперированного и большом риске развития инфекции.
У этих пациентов введение антибиотика с профилактической целью продолжается и после операции.
У этих пациентов введение антибиотика с профилактической целью продолжается и после операции.