- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Искусственная вентиляция лёгких презентация
Содержание
- 1. Искусственная вентиляция лёгких
- 2. Клинические признаки дыхательной недостаточности Цианоз Тахипноэ Западение
- 3. Если у новорожденного отмечаются два и более
- 4. Цианоз Центральный цианоз – недостаточная оксигенация низкий
- 5. У ребёнка явные дыхательные нарушения Что делать?
- 6. Методы респираторной терапии Кислородотерапия (оксигенотерапия)
- 7. Цель проведения ИВЛ Обеспечение адекватного потребностям
- 8. Показания к проведению ИВЛ Сохранение или нарастание
- 9. Показания к проведению ИВЛ «Определение
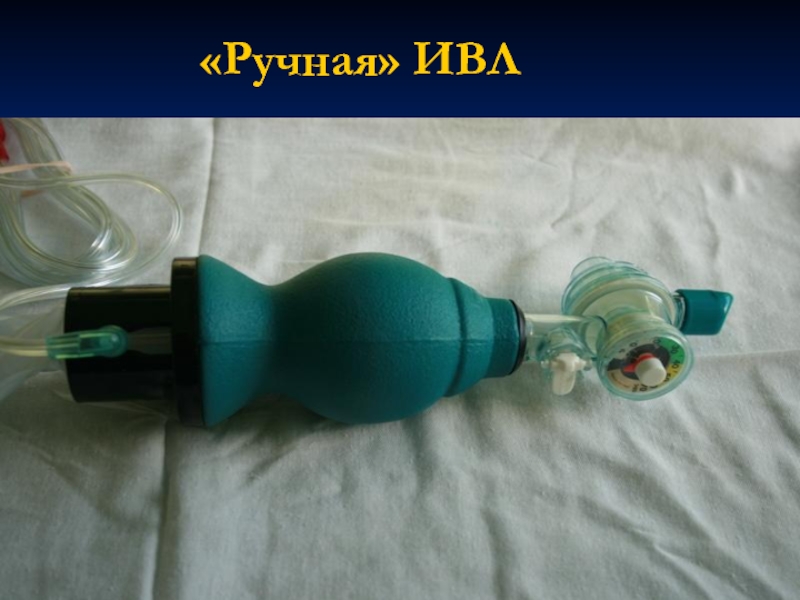
- 10. Виды искусственной вентиляции лёгких Ручная ИВЛ (дыхательный
- 11. «Ручная» ИВЛ
- 12. ИВЛ по методике Айра
- 13. Интубация трахеи первый шаг к успеху
- 14. Интубация трахеи
- 15. Режимы ИВЛ MMV SIMV CPAP BIPAP SPONT IPPV VCV PCV CMV APRV ILV
- 16. Режимы аппаратной «традиционной» ИВЛ Механическая вентиляция с
- 17. Механическая вентиляция с управлением по объёму
- 18. Механическая вентиляция с управлением по давлению Гарантирует
- 19. Вспомогательная вентиляция Управляется всегда по давлению, переключается
- 20. Возможности проведения аппаратной ИВЛ новорожденным детям в Воронежской области по состоянию на ноябрь 2009 года
- 21. Аппараты ИВЛ Фаза 9 -
- 22. Аппараты ИВЛ управляемые (контролируемые) по объёму Фаза
- 23. Аппараты ИВЛ управляемые (контролируемые) по давлению SLE
- 24. «Стартовые» параметры ИВЛ Давление на вдохе (PIP)
- 25. Выбор режима ИВЛ Фаза 9
- 26. Выбор режима ИВЛ Фаза 9 CMV Принудительная
- 27. Выбор режима ИВЛ Фаза 9 5.15 Не
- 28. Настройка параметров ИВЛ Фаза 9
- 29. Настройка параметров ИВЛ Фаза 9
- 30. Настройка параметров ИВЛ Фаза 9 Кнопка
- 31. Настройка дыхательного объёма (давления на вдохе PIP)
- 32. Настройка дыхательного объёма (давления на вдохе PIP)
- 33. Настройка уровня ПДКВ
- 34. Настройка концентрации кислорода
- 35. Выбор режима ИВЛ SLE 2000
- 36. Частоту аппаратных вдохов устанавливаем примерно 40 – 60 в минуту
- 37. Время вдоха 0,36 – 0,4
- 38. Пиковое давление вдоха 20-25 см.вод.т.
- 39. Уровень PEEP 4 см.вод.ст.
- 40. Концентрация кислорода 50 – 100%
- 41. Уровень пределов и тревог!!!
- 44. Варианты повреждения лёгких при проведении ИВЛ Недостаточное
- 45. Недостаточное увлажнение дыхательной смеси: Увеличение потери воды
- 46. Повреждение реснитчатого эпителия
- 47. В трахею пациента должна поступать дыхательная смесь
- 49. Синхронизация больного с респиратором Синхронизация и адаптация
- 50. Синхронизация больного с респиратором Наркотические анальгетики Промедол
- 51. Синхронизация больного с респиратором Наркотические анальгетики Морфина
- 52. Синхронизация больного с респиратором Наркотические анальгетики Фентанил
- 53. Синхронизация больного с респиратором Мышечные релаксанты
- 54. Мониторинг при проведении респиратоной терапии Периодическое
- 55. Преимущества использования пульсоксиметрии Простота методики измерения
- 56. Литература
- 57. Благодарю за внимание!
Слайд 2Клинические признаки дыхательной недостаточности
Цианоз
Тахипноэ
Западение податливых мест грудной клетки
Шумный выдох
Раздувание крыльев носа.
Слайд 3Если у новорожденного отмечаются два и более клинических признака из четырёх,
говорят что он имеет респираторный дистресс. (ДН)
Слайд 4Цианоз
Центральный цианоз – недостаточная оксигенация низкий рО2, SaO2 88-85% причины как
правило респираторные.
Периферический цианоз – снижение перфузии тканей, нарушение микроциркуляции, гиповолемия, сидром малого сердечного выброса, полицетемия и тд. Показатели рО2 и SaO2 в пределах нормы.
Периферический цианоз – снижение перфузии тканей, нарушение микроциркуляции, гиповолемия, сидром малого сердечного выброса, полицетемия и тд. Показатели рО2 и SaO2 в пределах нормы.
Слайд 6Методы респираторной терапии
Кислородотерапия (оксигенотерапия)
Самостоятельное дыхание с постоянным положительным давлением (СДППД, CPAP)
Искусственная
вентиляция лёгких
Слайд 7Цель проведения ИВЛ
Обеспечение адекватного потребностям организма дыхательного объёма и минутной
вентиляции лёгких, элиминация СО2
Слайд 8Показания к проведению ИВЛ
Сохранение или нарастание клиники ДН Оценка по шкале
Сильвермана более 7 баллов (недоношенные); Оценка по шкале Доунса более 6 баллов (доношенные);
Стойкое апноэ с нарушением гемодинамики
Трудно купируемые судороги.
Шок любой этиологии
Выраженные метаболические расстройства
«Внутренний голос» лечащего доктора
Стойкое апноэ с нарушением гемодинамики
Трудно купируемые судороги.
Шок любой этиологии
Выраженные метаболические расстройства
«Внутренний голос» лечащего доктора
Слайд 9Показания к проведению ИВЛ
«Определение момента, когда необходимость перевода новорожденного
ребёнка со спонтанного дыхания на искусственную вентиляцию лёгких, относится к области врачебного искусства. Важно предугадать необходимость в применении ИВЛ прежде, чем состояние больного ухудшится настолько, что станет неизбежной процедурой.»
Принципы ведения новорожденных с респираторным дистресс синдромом. Методические рекомендации РАСПМ 2002
Принципы ведения новорожденных с респираторным дистресс синдромом. Методические рекомендации РАСПМ 2002
Слайд 10Виды искусственной вентиляции лёгких
Ручная ИВЛ (дыхательный мешок, мех-гармошка наркозного аппарата)
ИВЛ
по методике Айра
ИВЛ с помощью респиратора (аппаратные методы)
ИВЛ с помощью респиратора (аппаратные методы)
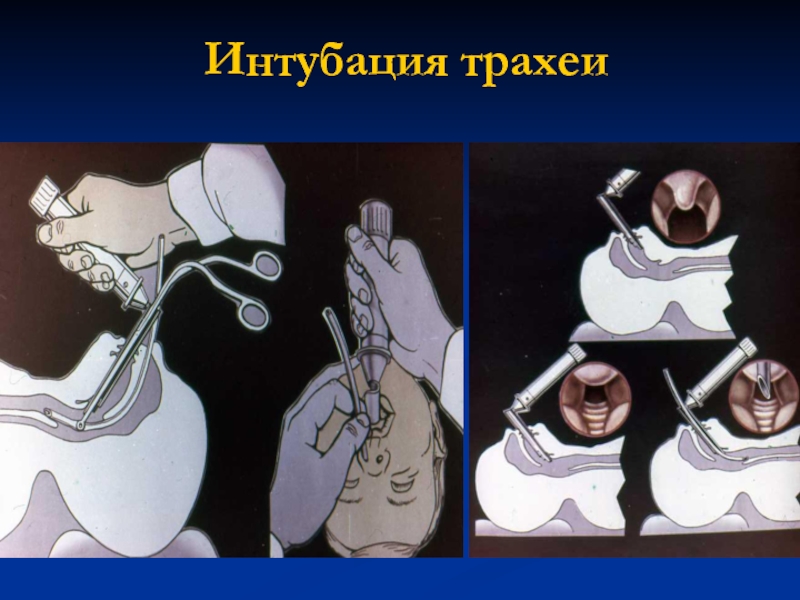
Слайд 13Интубация трахеи первый шаг к успеху
Использовать трубки необходимого диаметра.
Не пользоваться
по возможности интубационными трубками с манжетой при работе с новорожденными.
Обязательно контролировать положение трубки (убедится , что интубированы лёгкие, глубина стояния трубки)
Обязательно контролировать положение трубки (убедится , что интубированы лёгкие, глубина стояния трубки)
Слайд 16Режимы аппаратной «традиционной» ИВЛ
Механическая вентиляция с управлением по давлению и по
объёму (CMV)
Вспомогательная перемежающаяся вентиляция. (IMV, SIMV)
Респираторная поддержка (PTV)
Вспомогательная перемежающаяся вентиляция. (IMV, SIMV)
Респираторная поддержка (PTV)
Слайд 17 Механическая вентиляция с управлением по объёму
Самый «старый» способ обеспечения аппаратного
вдоха.
Гарантирует доставить в лёгкие пациента установленный дыхательный объем.
Высокий риск развития баротравмы
Используется в основном у взрослых при «неповреждённых» лёгких
Гарантирует доставить в лёгкие пациента установленный дыхательный объем.
Высокий риск развития баротравмы
Используется в основном у взрослых при «неповреждённых» лёгких
Слайд 18Механическая вентиляция с управлением по давлению
Гарантирует создать в дыхательной системе установленное
давление.
Используется в основном у пациетнов с неравномерным поражением лёгочной ткани.
Риск развития баротрамы и волюмтравмы гораздо ниже чем при проведении CV
Лучшие показатели распределения объёма газа в лёгких.
Традиционно используется у новорожденных детей.
Используется в основном у пациетнов с неравномерным поражением лёгочной ткани.
Риск развития баротрамы и волюмтравмы гораздо ниже чем при проведении CV
Лучшие показатели распределения объёма газа в лёгких.
Традиционно используется у новорожденных детей.
Слайд 19Вспомогательная вентиляция
Управляется всегда по давлению, переключается по времени.
Позволяет пациенту совершать самостоятельные
дыхательные попытки.
Используется для уменьшения работы дыхания, как этап перевода на самостоятельное дыхание, для длительной респираторной поддержки с сохранённым сознанием.
На аппаратах ИВЛ обозначается как IMV, SIMV
Используется для уменьшения работы дыхания, как этап перевода на самостоятельное дыхание, для длительной респираторной поддержки с сохранённым сознанием.
На аппаратах ИВЛ обозначается как IMV, SIMV
Слайд 20Возможности проведения аппаратной ИВЛ новорожденным детям в Воронежской области по состоянию
на ноябрь 2009 года
Слайд 21Аппараты ИВЛ
Фаза 9 - 12 шт.
Фаза 5 -
8 шт.
Фаза 3 - 6 шт.
SLE 2000 - 5 шт.
BEER 750 - 3 шт.
Фаза 3 - 6 шт.
SLE 2000 - 5 шт.
BEER 750 - 3 шт.
РО 6 - 2 шт.
Sicrist Meii. - 1 шт.
Newport 150E - 1 шт.
Dixon - 1 шт.
Stephan - 1 шт.
УДПС 1 - 1 шт.
Слайд 22Аппараты ИВЛ управляемые (контролируемые) по объёму
Фаза 9 - 12
шт.
Фаза 5 - 8 шт.
Фаза 3 - 6 шт.
РО 6 - 2 шт.
УДПС 1 - 1 шт.
Общее количество 29 шт.
Фаза 5 - 8 шт.
Фаза 3 - 6 шт.
РО 6 - 2 шт.
УДПС 1 - 1 шт.
Общее количество 29 шт.
Слайд 23Аппараты ИВЛ управляемые (контролируемые) по давлению
SLE 2000 - 5 шт.
BEER 750
- 3 шт.
Sicrist Meii. - 1 шт.
Newport 150E - 1 шт.
Stephan - 1 шт.
Dixon - 1 шт.
Общее количество 12 шт.
Sicrist Meii. - 1 шт.
Newport 150E - 1 шт.
Stephan - 1 шт.
Dixon - 1 шт.
Общее количество 12 шт.
Слайд 24«Стартовые» параметры ИВЛ
Давление на вдохе (PIP)
Устанавливаются в пределах
20-25 см.вод.ст.
Частота дыхательных циклов ( f )
Для новорожденных 40-60, для более старших детей 20 дыханий/минуту
Соотношение вдоха к выдоху (I/E)
1/1-1/3 или время вдоха 0,4 – 0.35 или процентное соотношение вдоха и выдоха 30 -50%
Концентрация кислорода в дыхательной смеси (FiO2)
Как правило в начале ИВЛ 100% (1,0)
Уровень ПДКВ (CPAP) 4 – 5 см. водн.ст.
Частота дыхательных циклов ( f )
Для новорожденных 40-60, для более старших детей 20 дыханий/минуту
Соотношение вдоха к выдоху (I/E)
1/1-1/3 или время вдоха 0,4 – 0.35 или процентное соотношение вдоха и выдоха 30 -50%
Концентрация кислорода в дыхательной смеси (FiO2)
Как правило в начале ИВЛ 100% (1,0)
Уровень ПДКВ (CPAP) 4 – 5 см. водн.ст.
Слайд 26Выбор режима ИВЛ Фаза 9
CMV Принудительная механическая вентиляция
A+CMV Вспомогательная принудительная вентиляция
лёгких
S+CMV Механическая вентиляция лёгких с периодически удвоенным по объёму вдохом
SIMV Синхронизированная перемежающаяся принудительная вентиляция лёгких
SB самостоятельное дыхание через аппарат
S+CMV Механическая вентиляция лёгких с периодически удвоенным по объёму вдохом
SIMV Синхронизированная перемежающаяся принудительная вентиляция лёгких
SB самостоятельное дыхание через аппарат
Слайд 27Выбор режима ИВЛ Фаза 9
5.15 Не рекомендуется включать увлажнитель на вспомогательных
режимах.
6.11 При работе на режимах вспомогательной вентиляции клапан «обратный» обязательно должен быть одет на патрубок ОТРАБОТАННАЯ СМЕСЬ
6.11 При работе на режимах вспомогательной вентиляции клапан «обратный» обязательно должен быть одет на патрубок ОТРАБОТАННАЯ СМЕСЬ
Слайд 28Настройка параметров ИВЛ
Фаза 9
При изменении временных параметров частота
дыхания (f) процентное соотношение вдоха к дыхательному циклу (Ti/Tc) одновременно происходит изменение объёмных параметров минутной вентиляции (V) и дыхательного объёма (Vt)
Слайд 30Настройка параметров ИВЛ
Фаза 9
Кнопка f настраиваем желаемую частоту ИВЛ
Кнопка
Vt задаём % соотношение вдоха к выдоху в дыхательном цикле
Слайд 31Настройка дыхательного объёма (давления на вдохе PIP)
Кнопка F устанавливаем требуемый дыхательный
объём (давление на вдохе)
Слайд 44Варианты повреждения лёгких при проведении ИВЛ
Недостаточное увлажнение дыхательной смеси
Баротравма
Волюмтравма
Ателектотравма
Токсичность кислорода
Биотравма
Слайд 45Недостаточное увлажнение дыхательной смеси:
Увеличение потери воды в результате усиления испарения со
слизистой оболочки трахеи и бронхов;
Увеличение потери энергии;
Критическое увеличение вязкости секрета, потеря цилиарными клетками ресниек, нарушение мукоцилиарного клиренса мкроты, развитие инфекционных осложнений;
Испарение с поверхности альвеол, повреждение сурфактанта.
Увеличение потери энергии;
Критическое увеличение вязкости секрета, потеря цилиарными клетками ресниек, нарушение мукоцилиарного клиренса мкроты, развитие инфекционных осложнений;
Испарение с поверхности альвеол, повреждение сурфактанта.
Слайд 46
Повреждение реснитчатого эпителия выявляется уже через 10 минут
вентиляции сухим газом.
Процесс восстановления ресничек при благоприятных условиях занимает 2-3 недели
Процесс восстановления ресничек при благоприятных условиях занимает 2-3 недели
Слайд 47В трахею пациента должна поступать дыхательная смесь подогретая до 37 0
С и увлажнённая до 100 %
Слайд 49Синхронизация больного с респиратором
Синхронизация и адаптация с помощью подбора параметров ИВЛ
Медикаментозная
синхронизация
Седативные препараты
Наркотики
Релаксанты
Седативные препараты
Наркотики
Релаксанты
Слайд 50Синхронизация больного с респиратором
Наркотические анальгетики
Промедол
Форма выпуска: 1% раствор 10 мг/мл; 10000
мкг/мл; 2%раствор 20 мг/мл; 20000 мкг/мл
Болюсное введение:
Детям с момента рождения до 2-х лет: 0,05-0,25 мг/кг.
Детям старше 2 лет: 0,1-0,5 мг/кг.
Расчётная продолжительность действия препарата 4-6 часов
Постоянная инфузия: 10-50 мкг/кг/час (0,01-0,05 мг/кг/час).
Болюсное введение:
Детям с момента рождения до 2-х лет: 0,05-0,25 мг/кг.
Детям старше 2 лет: 0,1-0,5 мг/кг.
Расчётная продолжительность действия препарата 4-6 часов
Постоянная инфузия: 10-50 мкг/кг/час (0,01-0,05 мг/кг/час).
Слайд 51Синхронизация больного с респиратором
Наркотические анальгетики
Морфина гидрохлорид
Форма выпуска: 1% раствор 10 мг/мл;
10000 мкг/мл
Болюсное введение:
Детям с момента рождения до 2-х лет 50-100 мкг/кг (медленно)
Дети старше 2-х лет: 50-200 мкг/кг (медленно)
Расчётная продолжительность действия препарата 4-6 часов
Постоянная инфузия:
Недоношенный новорожденный 2-10 мкг/кг/час
Доношенный новорожденный 5-20 мкг/кг/час
Дети старше 2-х лет 20-50 мкг/кг/час
Болюсное введение:
Детям с момента рождения до 2-х лет 50-100 мкг/кг (медленно)
Дети старше 2-х лет: 50-200 мкг/кг (медленно)
Расчётная продолжительность действия препарата 4-6 часов
Постоянная инфузия:
Недоношенный новорожденный 2-10 мкг/кг/час
Доношенный новорожденный 5-20 мкг/кг/час
Дети старше 2-х лет 20-50 мкг/кг/час
Слайд 52Синхронизация больного с респиратором
Наркотические анальгетики
Фентанил
Форма выпуска: 0,005% раствор 0,5 мг/мл; 500
мкг/мл
Болюсное введение:
Доза 10 мкг/кг внутривенно обычно угнетает (или прекращает) дыхание у новорожденных.
Расчётная продолжительность действия препарата 4-8 часов
Постоянная инфузия:
Недоношенный новорожденный 0,5-1 мкг/кг/час
Доношенный новорожденный 0,5-2 мкг/кг/час
Болюсное введение:
Доза 10 мкг/кг внутривенно обычно угнетает (или прекращает) дыхание у новорожденных.
Расчётная продолжительность действия препарата 4-8 часов
Постоянная инфузия:
Недоношенный новорожденный 0,5-1 мкг/кг/час
Доношенный новорожденный 0,5-2 мкг/кг/час
Слайд 53Синхронизация больного с респиратором
Мышечные релаксанты
Панкурониум бромид (Ардуан)
Форма выпуска: 0,2%
раствор; 2 мг/мл; 2000 мкг
Болюсное введение: 50 – 100 мкг/кг
Расчётная продолжительность действия препарата 2- 4 часа
Болюсное введение: 50 – 100 мкг/кг
Расчётная продолжительность действия препарата 2- 4 часа
Слайд 54Мониторинг при проведении респиратоной терапии
Периодическое определение насыщения артериальной крови кислородом
рО2, рСО2, рН, ВЕ («золотой стандарт»)
Контроль концентрации применяемого О2 (оксиметр)
Постоянное клиническое наблюдение (около больного должен постоянно находится мед. персонал)
Постоянное наблюдение за уровнем
насыщения гемоглобина кислородом SрО2
Контроль концентрации применяемого О2 (оксиметр)
Постоянное клиническое наблюдение (около больного должен постоянно находится мед. персонал)
Постоянное наблюдение за уровнем
насыщения гемоглобина кислородом SрО2
Слайд 55Преимущества использования пульсоксиметрии
Простота методики измерения
Оценка динамики состояния оксигенации организма в
режиме реального времени, одновременный мониторинг 2 параметров (SaO2 и ЧСС)
Получение косвенных данных о состоянии микроциркуляции
Невысокая цена прибора
Получение косвенных данных о состоянии микроциркуляции
Невысокая цена прибора