- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Ишемический инсульт презентация
Содержание
- 1. Ишемический инсульт
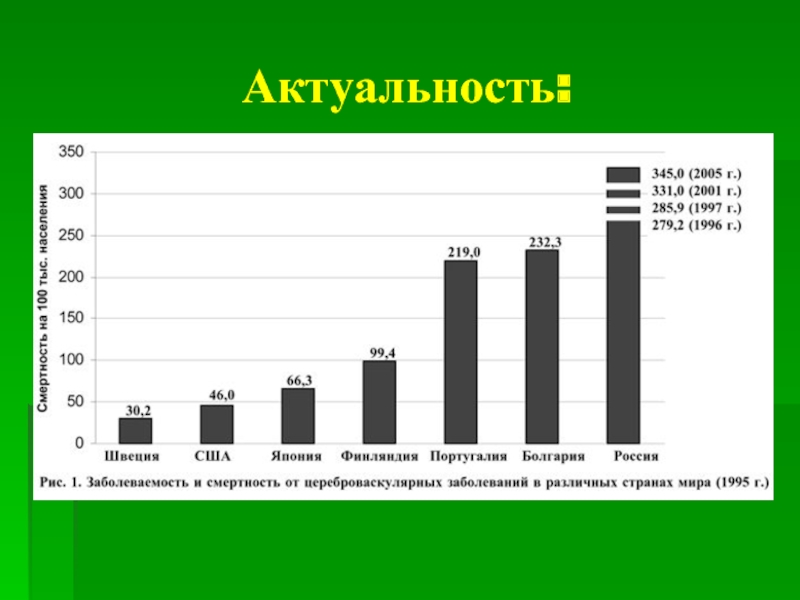
- 2. Актуальность:
- 3. Определение: Ишемический инсульт (ИИ) — острое нарушение
- 4. Стадии ишемического инсульта: Прогрессирующий («инфаркт в ходу»);
- 5. По темпу формирования неврологического дефицита и его
- 6. Условия, предрасполагающие к развитию инсульта: Локальные факторы:
- 7. Типы ишемического инсульта: Атеротромботический (34%); Кардиоэмболический
- 8. Патогенез Независимо от причины, вызвавшей локальную ишемию
- 9. Патогенез При локальной ишемии мозга вокруг участка
- 10. ЭТАПЫ «ИШЕМИЧЕСКОГО КАСКАДА»: Снижение мозгового кровотока;
- 11. Патогенез
- 12. Клиника: Общемозговая симптоматика: снижение уровня бодрствования
- 13. Клиника: Очаговые неврологические симптомы: двигательные (парапарезы,
- 14. Клиника Постепенное начало, иногда молниеносное В любое
- 15. Клинические признаки ишемического инсульта Присутствие предвестников –
- 16. Клинические признаки ишемического инсульта Больной бледный, Пульс
- 17. Инсульт не различает лиц
- 18. Диагностика: физикальное обследование; ЭКГ, лабораторные тесты; неврологический осмотр;
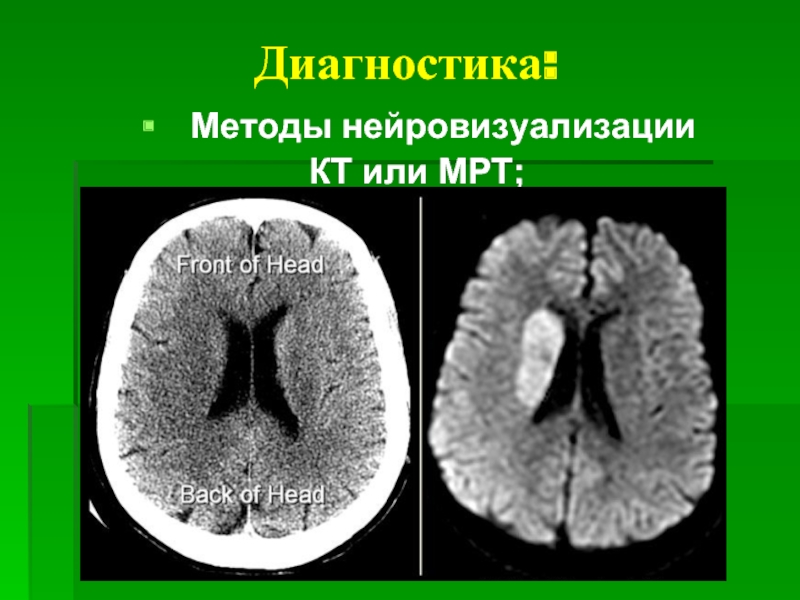
- 19. Диагностика: Методы нейровизуализации КТ или МРТ;
- 20. Диагностика Шкала инсульта национального института здоровья NIHSS
- 21. СИСТЕМА ЭТАПНОЙ ПОМОЩИ БОЛЬНЫМ ИНСУЛЬТОМ: Неврологические бригады
- 22. Лечение основные принципы: «Терапевтическое окно» – 3-6 часов; рециркуляция; нейрональная протекция.
- 23. Терапия ишемического инсульта Базисная Экстренная коррекция нарушений
- 24. Базисная терапия: Экстренная коррекция нарушений дыхания, гемодинамики:
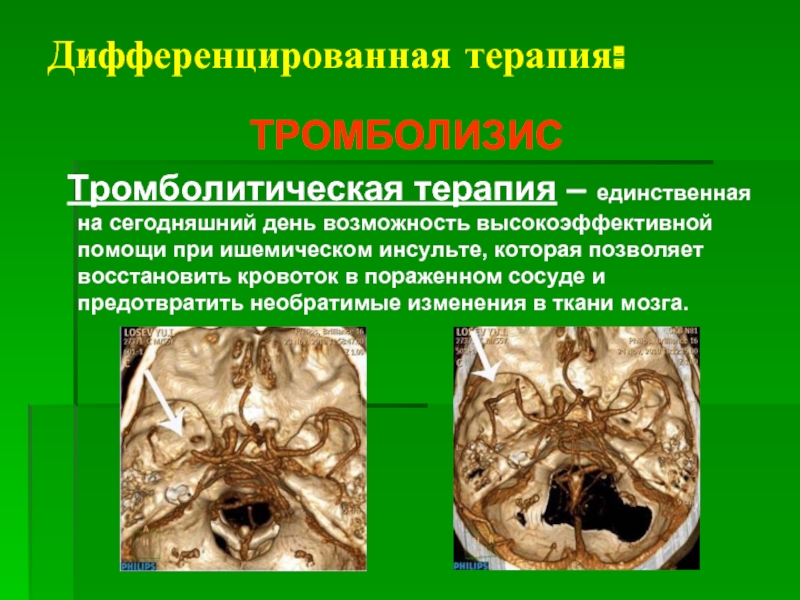
- 25. Дифференцированная терапия: ТРОМБОЛИЗИС Тромболитическая терапия –
- 26. Тромболизис ПОКАЗАНИЯ: выраженный неврологический дефицит, вызванный
- 27. Тромболизис методика проведения проводится в условиях блока
- 28. АНТИКОАГУЛЯНТНАЯ ТЕРАПИЯ Противопоказания: Стойкое высокое (выше
- 29. АНТИАГРЕГАНТНАЯ ТЕРАПИЯ Противопоказания: язвенная болезнь
- 30. ГЕМОДИЛЮЦИЯ цель - улучшения мозговой перфузии ;
- 31. НЕЙРОПРОТЕКТОРНАЯ ТЕРАПИЯ позволяет: удлинить период «терапевтического окна»;
- 32. Первичная нейропротекция 1-3 сутки Предотвращает влияние: энергетической
- 33. Вторичная нейропротекция 4-7 сутки направлена на снижение
- 34. ОСОБЕННОСТИ ЛЕЧЕНИЯ ОСТРОГО ИШЕМИЧЕСКОГО ИНСУЛЬТА В ЗАВИСИМОСТИ
- 35. Гемодинамический инсульт - 15%
- 36. СПАСИБО ЗА ВНИМАНИЕ!
Слайд 1Ишемический инсульт
Проверил: Кульмухаметов А. С.
Выполнили: Жолдасбекова А.
Группа : 65
Факультет: Общая медицина
Курс: 5
Слайд 3Определение:
Ишемический инсульт (ИИ) — острое нарушение мозгового кровообращения с повреждением ткани
Причины недостаточности кровоснабжения головного мозга:
Стеноз (окклюзия) магистральных артерий головы или артерий мозга;
Тромбоз мозговых артерий;
Эмболия артерий мозга.
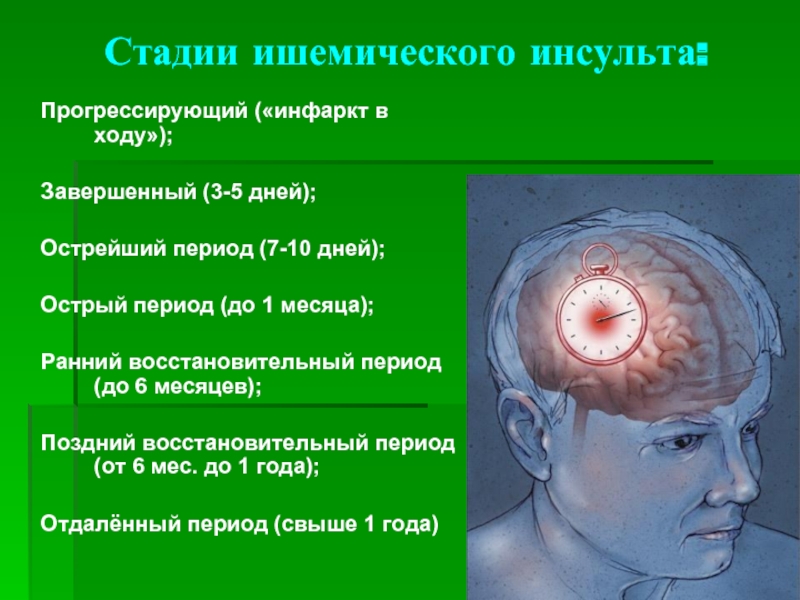
Слайд 4Стадии ишемического инсульта:
Прогрессирующий («инфаркт в ходу»);
Завершенный (3-5 дней);
Острейший период (7-10 дней);
Острый
Ранний восстановительный период (до 6 месяцев);
Поздний восстановительный период (от 6 мес. до 1 года);
Отдалённый период (свыше 1 года)
Слайд 5По темпу формирования неврологического дефицита и его продолжительности
транзиторные ишемические атаки —
«малый инсульт» — «пролонгированные ишемические атаки с обратным неврологическим дефектом». Вариант ишемического инсульта, при котором восстановление неврологических функций завершается от 2 до 21 суток
прогрессирующий ишемический инсульт — характеризуется постепенным развитием общемозговых и очаговых симптомов на протяжении нескольких часов или 2—3 суток с последующим неполным восстановлением функций. Обычно у больного остаётся минимальная неврологическая симптоматика.
завершённый (тотальный) ишемический инсульт — сформировавшийся инфаркт мозга со стабильным или неполно регрессирующим дефицитом.
Слайд 6Условия, предрасполагающие к развитию инсульта:
Локальные факторы:
Атеросклероз;
Тромбообразование;
Поражение сердца;
Изменения шейного отдела позвоночника.
Системные факторы:
Нарушение центральной гемодинамики (кардиальный гиподинамический синдром, артериальная гипертензия, нарушение сердечного ритма);
Другие системные факторы (коагулопатии, эритроцитоз и полицетемия)
Слайд 7Типы ишемического инсульта:
Атеротромботический (34%);
Кардиоэмболический (22%);
Лакунарный (20%);
Гемодинамический (15%);
По типу гемореологической микроокклюзии (9%).
Слайд 8Патогенез
Независимо от причины, вызвавшей локальную ишемию мозга, развивается каскад патобиохимических изменений,
Степень ишемического повреждения находится в зависимости от глубины и длительности снижения церебрального кровотока.
Оптимальный объём мозгового кровотока составляет 50—60 мл на 100 г/мин. При уровне церебрального кровотока ниже 55 мл на 100 г вещества в минуту отмечается первичная реакция, которая характеризуется торможением синтеза белков в нейронах — «маргинальная зона ишемии». При церебральном кровотоке ниже 35 мл на 100 г/мин биохимические реакции в клетках мозга нарушаются — гликолиз (расщепление глюкозы) завершается по анаэробному пути с накоплением лактата и образованием всего 2 молекул АТФ. При дальнейшем снижении кровотока возникает нарушение функционального состояния коры большого мозга, а снижение до 10—15 мл на 100 г/мин приводит к быстрым в течение нескольких минут необратимым изменениям в нейронах и формированию центральной зоны инфаркта («ядра ишемии»). В течение 6—8 минут нейроны остаются жизнеспособными и могут восстановить свои функции при нормализации кровообращения.
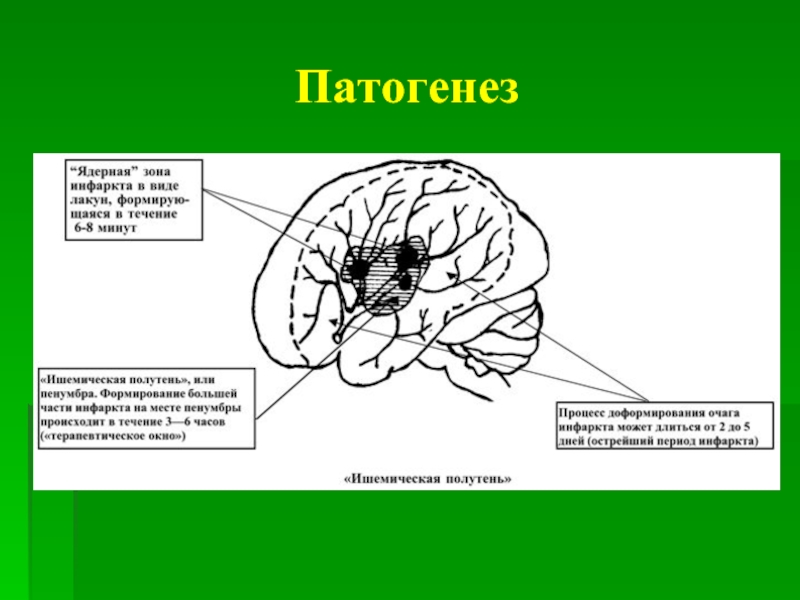
Слайд 9Патогенез
При локальной ишемии мозга вокруг участка с необратимыми изменениями формируется зона,
Продолжительность «терапевтического окна» — периода, в течение которого возможно восстановление функции нейронов в области «ишемической полутени» — точно не установлено. Хотя для большинства клеток это время ограничено 3—6 часами, не исключено, что способность к восстановлению сохраняется в течение нескольких суток.
Слайд 10ЭТАПЫ «ИШЕМИЧЕСКОГО КАСКАДА»:
Снижение мозгового кровотока;
Глутаматная «эксайтотоксичность»;
Внутриклеточное накопление кальция;
Активация внутриклеточных ферментов;
Повышение синтеза
Экспрессия генов раннего реагирования;
Отдаленные последствия ишемии;
Апоптоз;
Слайд 12Клиника:
Общемозговая симптоматика:
снижение уровня бодрствования от субъективных и легкого оглушения до глубокой
ощущений "неясности", "затуманенности" в голове и легкого оглушения до глубокой комы;
головная боль;
боль по ходу спинномозговых корешков;
тошнота, рвота.
Слайд 13Клиника:
Очаговые неврологические симптомы:
двигательные (парапарезы, гиперкинезы и др.;
речевые (сенсорная, моторная афазия, дизартрия
чувствительные (гипалгезия, термоанестезия, нарушение глубоких, сложных видов чувствительности и др.);
координаторные (вестибулярная, мозжечковая атаксия, астазия, абазия и др.);
зрительные (скотомы, квадрантные и гемианопсии, амавроз, фотопсии и др.);
корковые функции (астереогноз, апраксисия и др.);
амнезия, дезориентация во времени и др.
Слайд 14Клиника
Постепенное начало, иногда молниеносное
В любое время суток,
Чаще во врем сна
После
После психоэмоционального напряжения,
После приема горячей ванны,
После приема алкоголя
Слайд 15Клинические признаки ишемического инсульта
Присутствие предвестников – ТИА, гипертонические кризы
Преобладает очаговая симптоматика
Постепенное
В преклонном возрасте,
Общемозговые симптомы не резко выражены или отсутствуют
Слайд 16Клинические признаки ишемического инсульта
Больной бледный,
Пульс аритмический – экстрасистолия, мерцательная тахиаритмия
АТ –
Сознание сохранено
Слайд 20Диагностика
Шкала инсульта национального института здоровья NIHSS
Оцениваются следующие признаки:
Сознание: уровень бодрствования,
Реакция зрачков на свет;
Движения глазных яблок;
Поля зрения;
Движения в руке на стороне пареза;
Движения в ноге на стороне пареза;
Атаксия в конечностях;
Чувствительность;
Игнорирование;
Афазия;
Дизартрия.
Слайд 21СИСТЕМА ЭТАПНОЙ ПОМОЩИ БОЛЬНЫМ ИНСУЛЬТОМ:
Неврологические бригады службы скорой помощи;
Специализированные отделения для
Реабилитационные стационары или кабинеты восстановительного лечения городских поликлиник;
Диспансерный этап .
Слайд 22Лечение
основные принципы:
«Терапевтическое окно» – 3-6 часов;
рециркуляция;
нейрональная протекция.
Слайд 23Терапия ишемического инсульта
Базисная
Экстренная коррекция нарушений дыхания, гемодинамики, глотания - программа АВС
Купирование эпилептического статуса или серии припадков;
Борьба с отеком мозга и профилактику повышения ВЧД, регуляция водно-электролитного баланса и КОС;
Коррекция вегетативных гиперреакций, психомоторного возбуждения, рвоты, упорной икоты;
Меры по уходу за больным, нормализация питания и предупреждение осложнений;
Метаболическая защита мозга - нейропротекторная терапия.
Дифференцированная
Тромболизис;
Антикоагулянтная терапия;
Антиагрегантная терапия;
Гемодилюция;
Нейропротекторная терапия (первичная и вторичная);
Слайд 24Базисная терапия:
Экстренная коррекция нарушений дыхания, гемодинамики:
ингаляции О2, интубация, ИВЛ;
Антигипертензивные (нифедипин, коринфар,
систолическое АД снижаем до уровня, превышающего на 10 мм рт.ст. "рабочие цифры", а если они неизвестны - то до уровня 140-150 /85-90 мм рт.ст.
Купирование эпилептического статуса или серии приступов:
Седуксен (реланиум);
Оксибутират натрия ;
Тиопентал-натрия или гексенал;
При неэффективности перечисленных мер в блоке интенсивной терапии проводят ингаляционный наркоз смесью закиси азота с кислородом в соотношении 2:1 или 3:1.
с целью предупреждения отека мозга:
преднизолон, дексаметазон лазикс, глицерин, маннитол, рефортан, L-лизина эсцинат).
Слайд 25Дифференцированная терапия:
ТРОМБОЛИЗИС
Тромболитическая терапия – единственная на сегодняшний день возможность высокоэффективной
Слайд 26Тромболизис
ПОКАЗАНИЯ:
выраженный неврологический дефицит, вызванный окклюзией крупной артерии виде расстройства движений, речи,
отсутствие кровоизлияния по данным компьютерной томографии;
сроки развития от начала клиники до 3 часов (до 6 часов при селективном тромболизисе, до 12 часов при инфаркте в бассейне основной артерии)
АБСОЛЮТНЫЕ ПРОТИВОПОКАЗАНИЯ:
1) незначительный и быстро регрессирующий неврологический дефицит;
2) кровоизлияние, хорошо различимый обширный острый инфаркт мозга или иные данные КТ, являющиеся противопоказаниями (опухоль, абсцесс и др.) ;
3) убедительные данные о наличии у больного сосудистой мальформации или опухоли ЦНС;
4) бактериальный эндокардит.
ОТНОСИТЕЛЬНЫЕ ПРОТИВОПОКАЗАНИЯ:
1) тяжелая травма или инсульт в течение последних 3 месяцев;
2) внутричерепное кровотечение в анамнезе или предполагаемый диагноз субарахноидального кровоизлияния;
3) большая операция за последние 2 недели;
4) малая операция за последние 14 дней, включая биопсию печени или почек, торакоцентез и люмбальную пункцию;
5) пункция артерии за последние 2 недели;
6) беременность (десять дней после родов) и кормление грудью;
7) острые желудочно-кишечные кровотечения, урологическое или пульмональное кровотечение за последние три недели;
8) геморрагический диатез в анамнезе (включая почечную и печеночную недостаточность);
9) перитонеальный или гемодиализ;
10) изменения в коагулограмме (PTT более 40 секунд, протромбиновое время больше 15 (INR больше 1.7), тромбоциты менее 100000) ;
11) судорожный припадок как дебют инсульта (необходим тщательный дифдиагноз) ;
12) изменения уровня глюкозы крови (гипо или гипергликемия).
Слайд 27Тромболизис
методика проведения
проводится в условиях блока интенсивной терапии и реанимации;
время «от двери
по шкале NIHSS от 5 до 25 баллов;
Забор крови и выполнение следующих лабораторных анализов: а) количество тромбоцитов; б) АЧТВ; в) МНО;
Рекомендуемая доза АКТИЛИЗЕ – 0,9 мг/кг массы тела (максимальная доза – 90 мг); 10% дозы вводится внутривенно струйно в течение 1 минуты, а оставшаяся часть (90%) – внутривенно капельно в течение 1 часа;
Обеспечить в течение как минимум 24 часов мониторирование: 1) уровня артериального давления; 2) частоты сердечных сокращений; 3) частоты дыхательных движений; 4) температуры тела; 5) сатурации кислородом.
Слайд 28АНТИКОАГУЛЯНТНАЯ ТЕРАПИЯ
Противопоказания:
Стойкое высокое (выше 180 мм рт. ст.) артериальное давление;
Значительное снижение
Коматозное состояние;
Эпилептические припадки;
Заболевания печени, почек;
Язвенная болезнь желудка и различные геморрагические проявления.
Препараты:
гепарин в течение первых 2-5 дней заболевания в дозе до 10-15 тыс. ед. в сутки через инфузомат в/в или под кожу живота (в 4-6 введений);
Фраксипарин в острую стадию инсульта вводят в брюшную стенку в зависимости от массы тела от 0,3 до 0,5, 0,8 и 1,0 мл при массе тела более 90 кг 2 раза в сутки. Длительность лечения 5-7 дней с последующим введением антикоагулянтов непрямого действия в течение 3-4 недель;
Клексан по 0,2 мл 2 рааза в сутки п/к.
Слайд 29АНТИАГРЕГАНТНАЯ ТЕРАПИЯ
Противопоказания:
язвенная болезнь желудка и двенадцатиперстной кишки;
желудочно-кишечные кровотечения; анемия;
геморрагические диатезы;
"аспириновая
беременность (особенно третий триместр);
выраженные нарушения функции почек;
повышенная чувствительность к салицилатам.
Препараты:
трентал сут. доза 500мг в/в кап.;
латрен 200-400мл/сут.;
аспирин 75-100 мг/сут;
кардиомагнил 75 мг/сут;
клопидогрель 75 мг/сут;
варфарин 2-5 мг/сут;
тромбоАСС 50-100мг/сут.
Слайд 30ГЕМОДИЛЮЦИЯ
цель - улучшения мозговой перфузии ;
критерий эффективности гемодилюции - снижение уровня
Противопоказания:
выраженная сердечная или почечная недостаточность;
резкое расширение границ сердца;
нестабильная стенокардия;
геморрагическая трансформация инфаркта мозга.
Препараты:
гемодез 6% 3 мл/кг;
реосорбилакт;
ГЭК
реамберин 800мл/сут в/в кап;
стабизол 400-800 мл в/в кап;
Реополиглюкин;
реомакроддекс по 250-500 мл в/в капельно в течение 1 часа
Слайд 31НЕЙРОПРОТЕКТОРНАЯ ТЕРАПИЯ
позволяет:
удлинить период «терапевтического окна»;
осуществить защиту от реперфузионного повреждения;
воздействовать на 2-8
этапы "ишемического
каскада"
Слайд 32Первичная нейропротекция
1-3 сутки
Предотвращает влияние:
энергетической недостаточности;
метаболического ацидоза;
глутамат-кальциевого каскада.
Препараты:
Глицин сублингвально по 20 мг
Препараты магния:
магне-В6 по 2 таблетки (в таблетке 470 мг) 2-3 раза в день или 1 ампула (10 мл) внутрь 2-3 раза в сутки;
MgSO 4 20 мл 25% р-ра MgSO 4 в 80 мл 5% глюкозы за 30 мин. 1-3 дня;
Антиоксиданты:
токоферол (вит Е) 600мг/сут;
цитофлавин 10,0 в/в;
мексидол 4,0 в/в, в/м;
мексикор 4,0 в/в, в/м;
Актовегин в/в капельно 500-1000 мл во флаконах 5-7 дней, затем через день по 250-500 мл 10-12 инфузий или солкосерил 10-20 мл на 200 мл изотонического раствора хлорида натрия.
Слайд 33Вторичная нейропротекция
4-7 сутки
направлена на снижение выраженности последствий церебральной ишемии;
Препараты:
Ноотропы:
Ноотропил в первые
семакс 6мл;
Препараты нейротрофического действия
церебролизин до 30 мл/сут 10-14 дней;
глиатилин 400 мг/сут;
нейромидин 40 мг/сут;
берлитион 600 мг/сут;
кортексин 10 мл/сут.
Слайд 34ОСОБЕННОСТИ ЛЕЧЕНИЯ ОСТРОГО ИШЕМИЧЕСКОГО ИНСУЛЬТА В ЗАВИСИМОСТИ ОТ ЕГО ПАТОГЕНЕЗА
Атеротромботический инсульт -
Кардиоэмболический инсульт составляет 22 %
а) антикоагулянты - в острейшем периоде с переходом на длительную поддерживающую терапию непрямыми антикоагулянтами; б) нейропротекторы; в) вазоактивные препараты; д)адекватное лечение кардиогенной патологии (антиаритмические препараты, антиангинальные препараты, сердечные гликозиды и др.).
Слайд 35
Гемодинамический инсульт - 15%
а)
препараты вазопрессорного действия, а так же улучшающие насосную функцию сердца.
объёмозамещающие средства, преимущественно низкомолекулярные декстраны;
при ишемии миокарда - антиангинальные препараты (нитраты),
при дизритмии - антиаритмические препараты, при нарушении проводимости (брадиаритмики) - имплантация электрокардиостимулятора (временного или постоянного);
б) антиагреганты; в) вазоактивные препараты (с учетом состояния системной гемодинамики, АД, минутного объёма сердца, наличия дизаритмий; г) нейропротекторы.
Лакунарные инсульты - 20%
а) оптимизация АД (ингибиторы АПФ, антагонисты рецепторов ангиотензина II, бетта-блокаторы, блокаторы кальциевых каналов); б) антиагреганты (тромбоцитарные, эритроцитарные); в) вазоактивные средства; г) нейропротекторы.
Инсульты по типу гемореологической микроокклюзии – 9%
а) гемангиокорректоры различных групп (антиагреганты, ангиопротекторы, вазоактивные препараты, низкомолекулярные декстраны); б) при недостаточной эффективности, развитии ДВС-синдрома - применение антикоагулянтов прямого действия, а затем и непрямого действия; в) вазоактивные препараты; д)нейропротекторы.