- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
IMMUNOPATOLOGIYa_pptx1 презентация
Содержание
- 1. IMMUNOPATOLOGIYa_pptx1
- 2. * Физиологическая форма иммуногенной реактивности. * Формируется
- 4. СТРУКТУРА СИСТЕМЫ ИММУНОБИОЛОГИЧЕСКОГО НАДЗОРА (ИБН) ОРГАНИЗМА
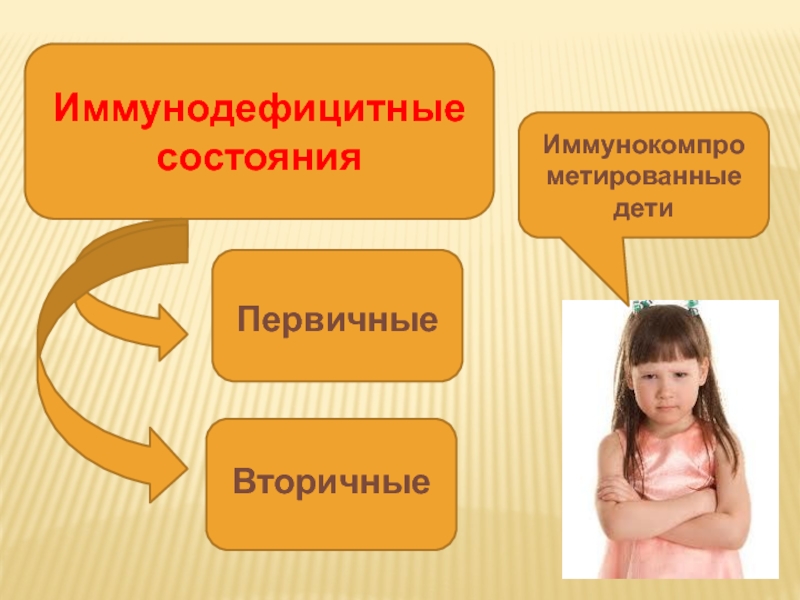
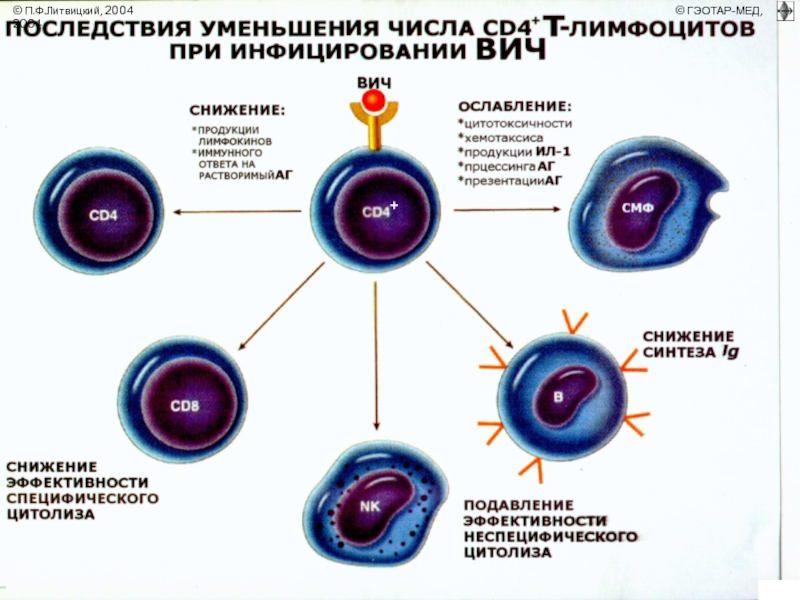
- 6. ИММУНОДЕФИЦИТЫ Иммунодефицит, или иммунологическая недостаточность, — состояние, развивающееся при нарушении иммунных механизмов
- 7. Иммунодефицитные состояния Первичные Вторичные Иммунокомпрометированные дети
- 8. хроническое или рецидивирующее течение, склонность к прогрессированию
- 9. Первичные ИДС являются довольно редкими заболеваниями,
- 10. тяжелое, особенно рецидивирующее гнойное заболевание; парапроктит, аноректальный
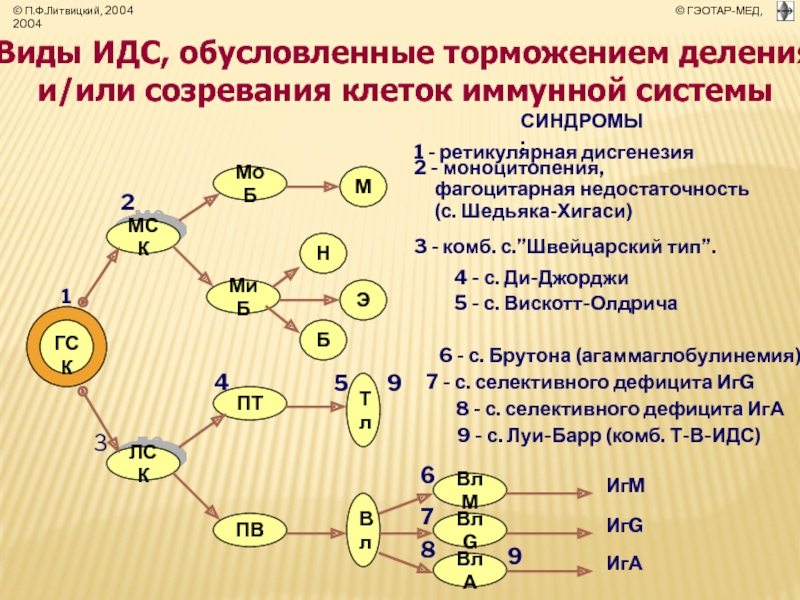
- 11. РЕТИКУЛЯРНАЯ ДИСГЕНЕЗИЯ Ретикулярная дисгенезия — редкое заболевание,
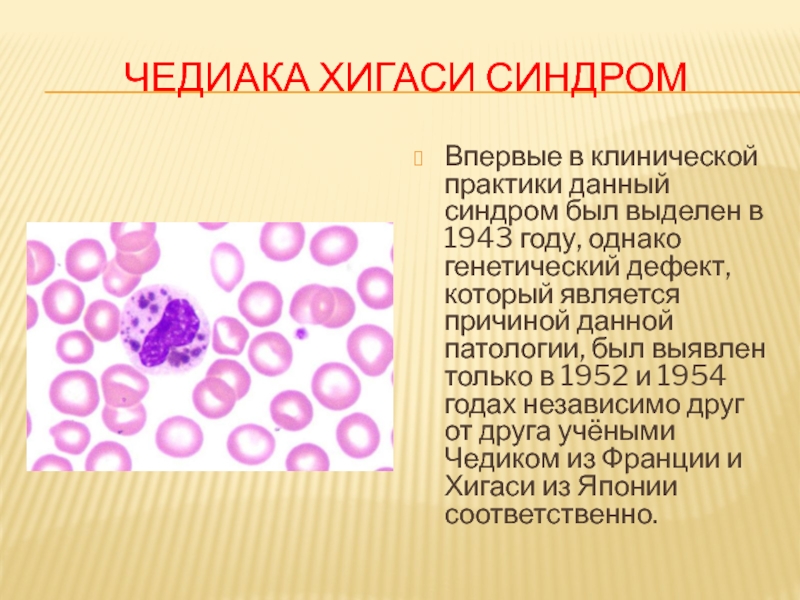
- 12. ЧЕДИАКА ХИГАСИ СИНДРОМ Впервые в клинической практики
- 13. СИНДРОМ ЧЕДИАКА-ХИГАСИ
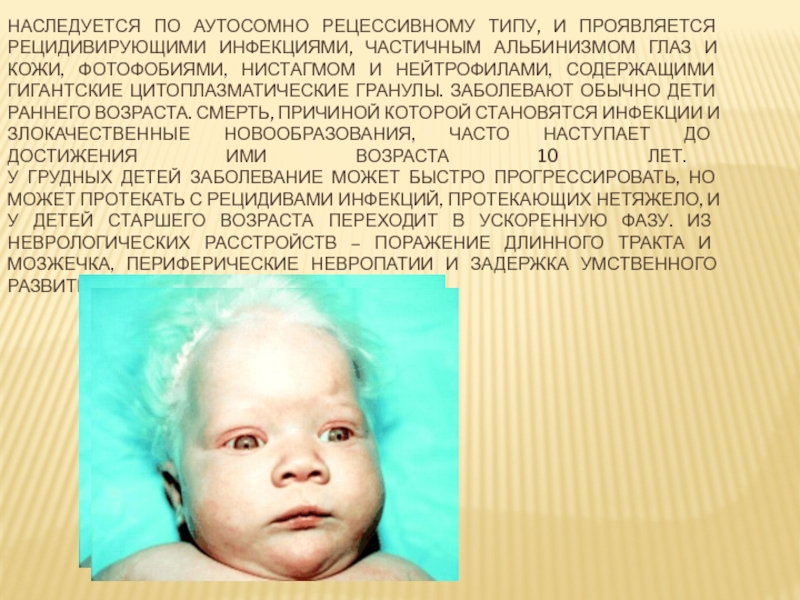
- 14. НАСЛЕДУЕТСЯ ПО АУТОСОМНО РЕЦЕССИВНОМУ ТИПУ, И ПРОЯВЛЯЕТСЯ
- 15. Нарушение пролиферации, дифференцировки, хемотаксиса нейтрофилов и макрофагов
- 16. ШВЕЙЦАРСКИЙ ТИП ИДС Тяжелый комбинированный иммунодефицит, характеризующийся
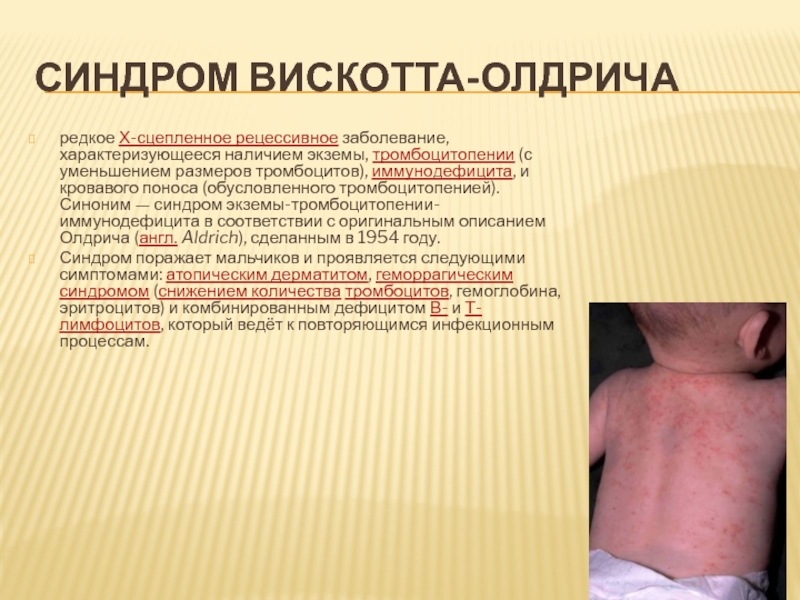
- 17. СИНДРОМ ВИСКОТТА-ОЛДРИЧА редкое Х-сцепленное рецессивное заболевание,
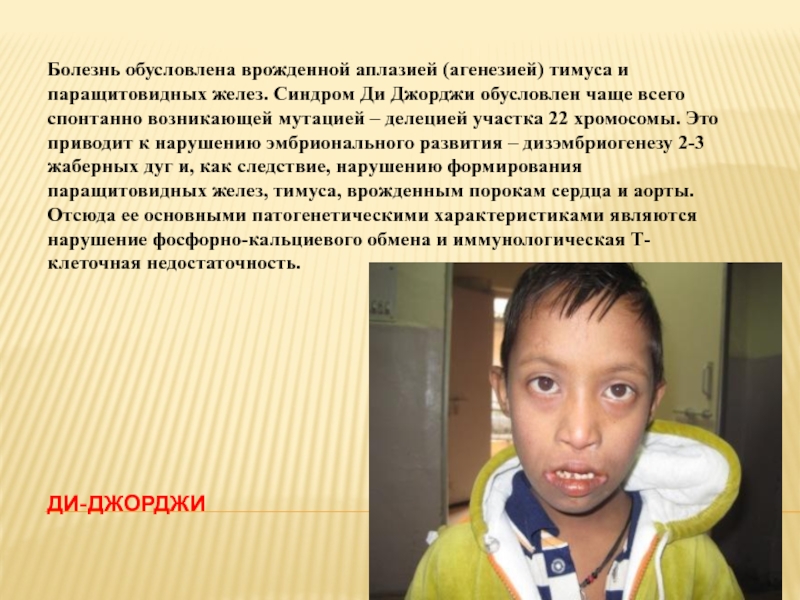
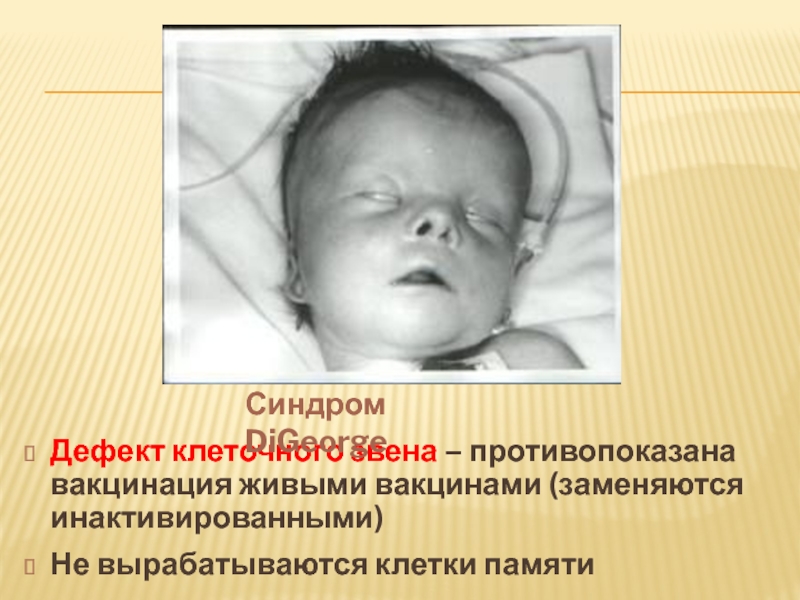
- 18. ДИ-ДЖОРДЖИ Болезнь обусловлена врожденной аплазией (агенезией) тимуса
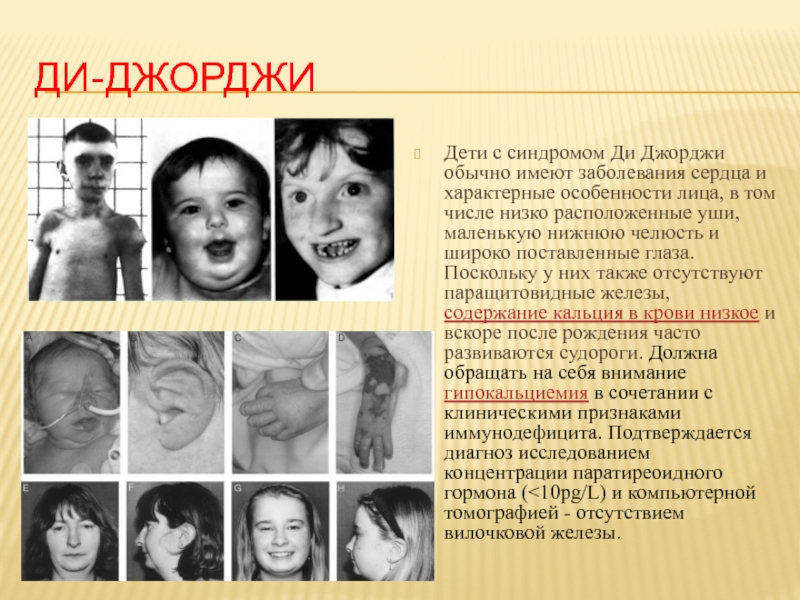
- 19. ДИ-ДЖОРДЖИ Дети с синдромом Ди Джорджи обычно
- 20. Дефект клеточного звена – противопоказана вакцинация живыми
- 21. СИНДРОМ БРУТОНА МУТАНТНЫЙ БЕЛОК — ТИРОЗИНКИНАЗА БРУТОНА.
- 22. При тотальных и субтотальных дефицитах антителопродукции вакцинация
- 23. Некроз на месте вакцинации против натуральной оспы
- 24. БРУТОНА СИНДРОМ Первые симптомы заболевания проявляются, как
- 25. СИНДРОМ ЛУИ БАР ИДС проявляющееся в виде
- 26. ЛУИ-БАР СИНДРОМ Лабораторная диагностика синдрома Луи-Бар включает
- 27. ИОВА СИНДРОМ (по имени библейского персонажа, пораженного
- 28. ОБЩИЕ ПРИНЦИПЫ При тотальных и субтотальных
- 29. ПРИОБРЕТЕННЫЕ ИДС Обусловлены качественным и количественным голоданием
- 30. ПЕРЕЧЕНЬ ОСНОВНЫХ ЗАБОЛЕВАНИЙ, СОПРОВОЖДАЮЩИХСЯ ВТОРИЧНЫМ ИММУНОДЕФИЦИТОМ (ВОЗ)
- 31. Нарушения питания: истощение, кахексия, нарушения кишечного всасывания
- 32. Действие различных видов излучения, особенно ионизирующей радиации.
- 33. КЛИНИЧЕСКИЕ ПРИЗНАКИ ИММУНОДЕФИЦИТНОГО СОСТОЯНИЯ: Частые обострения хронических
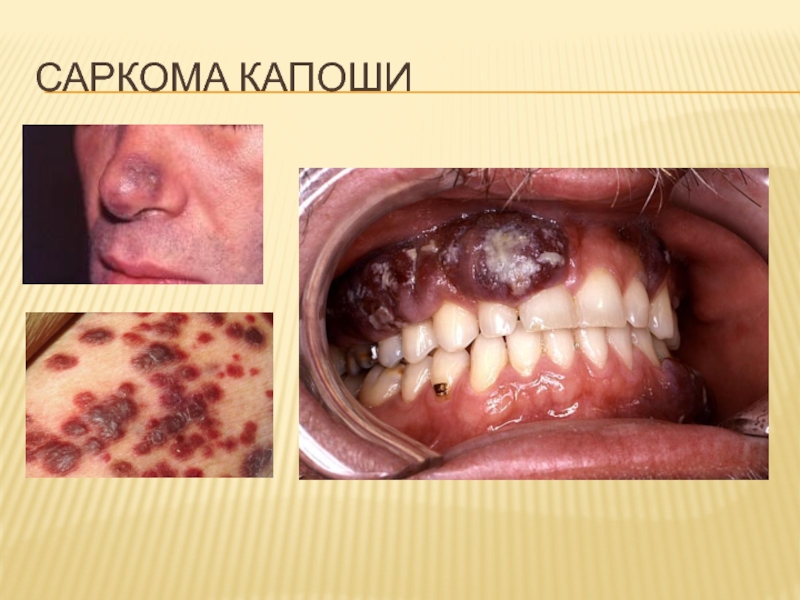
- 36. САРКОМА КАПОШИ
- 37. ГЛАВНЫЙ КОМПЛЕКС ГИСТОСОВМЕСТИМОСТИ – ЭТО ГРУППА ГЕНОВ
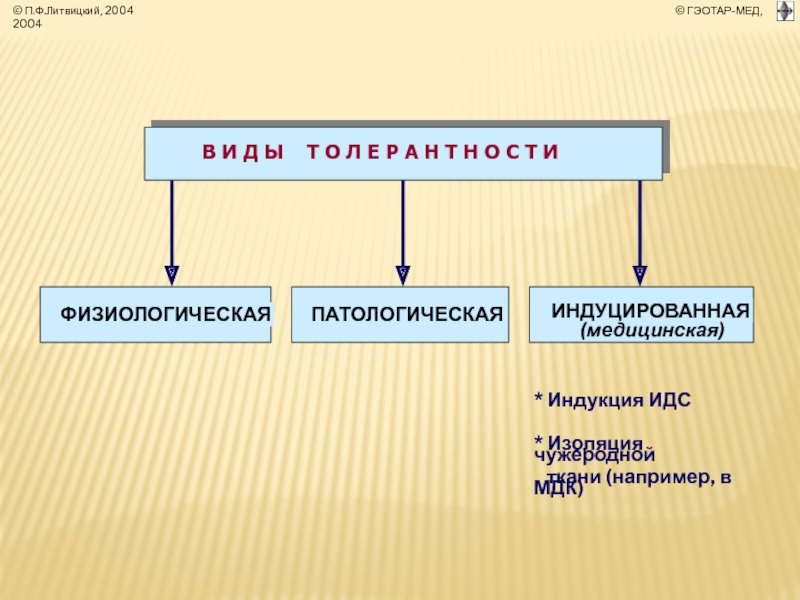
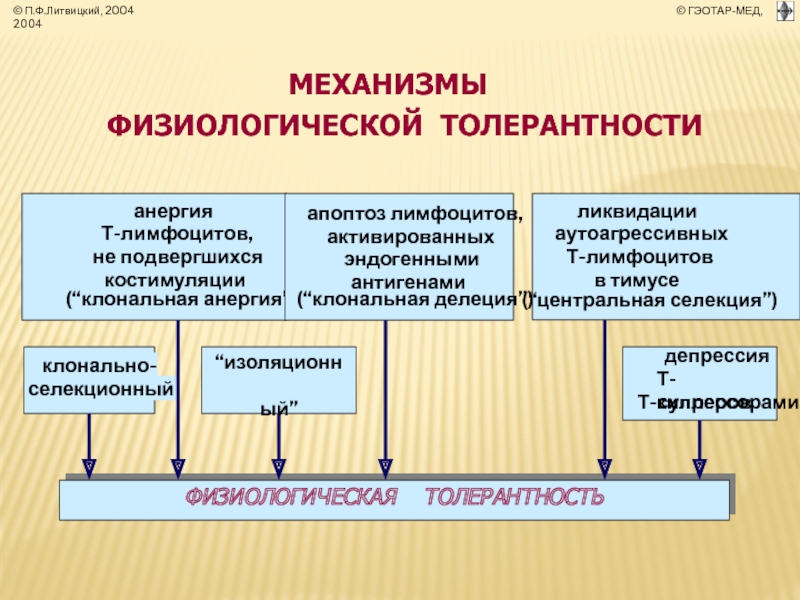
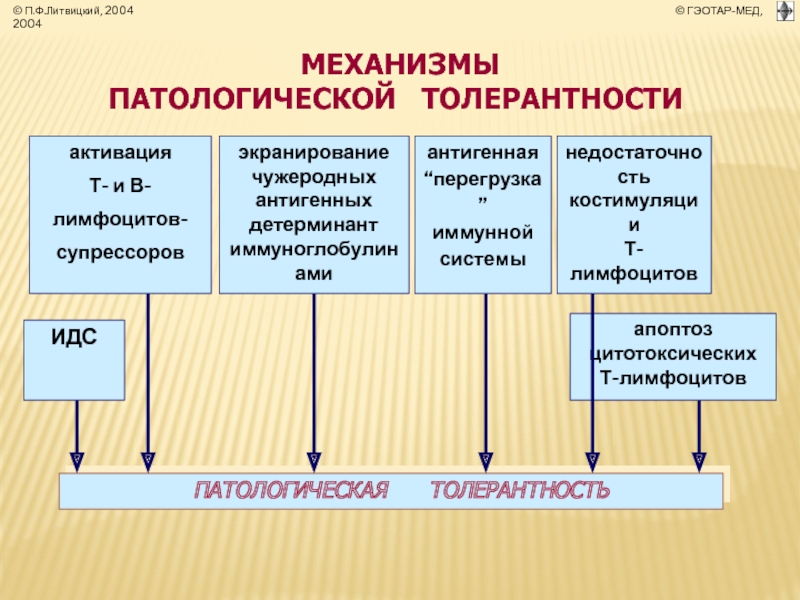
- 38. ПАТОЛОГИЧЕСКАЯ Т О Л Е Р
- 43. РТПХ РАНТ-болезнь в эксперименте.
- 46. ФОРМИРОВАНИЕ ТОЛЕРАНТНОСТИ К ТРАНСПЛАНТАТУ Неспецифические методы:
- 47. ПАТОГЕНЕЗ АУТОИММУННЫХ ЗАБОЛЕВАНИЙ 1) нарушение физиологической изоляции органов
- 48. МИАСТЕНИЯ ГРАВИС
- 49. СИНДРОМ ДРЕССЛЕРА Постинфарктное осложнение
- 50. СПАСИБО ЗА ВНИМАНИЕ
Слайд 1ИДС, АУТОИММУННЫЕ СОСТОЯНИЯ. АЛЛЕРГИЯ
Кафедра патофизиологии ПМГМУ имени И.М. Сеченова
Доцент, к.м.н.
Манасова Зарипат
Слайд 2* Физиологическая форма иммуногенной реактивности.
* Формируется в результате реализации наследуемой генетической
чужеродным ей антигеном.
* Обеспечивает постоянный и однородный антигенный состав организма.
* Характеризуется повышенной резистентностью организма к нему.
* Реализуется путем обнаружения, как правило,
деструкции, инактивации и элиминации чужеродного антигена.
И М М У Н И Т Е Т
Слайд 4
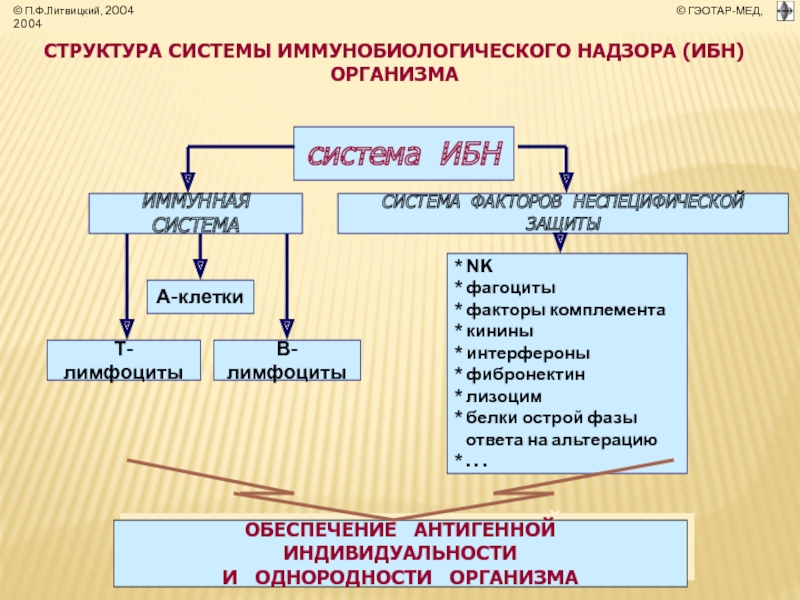
СТРУКТУРА СИСТЕМЫ ИММУНОБИОЛОГИЧЕСКОГО НАДЗОРА (ИБН) ОРГАНИЗМА
система ИБН
ОБЕСПЕЧЕНИЕ АНТИГЕННОЙ
И ОДНОРОДНОСТИ ОРГАНИЗМА
Слайд 6ИММУНОДЕФИЦИТЫ
Иммунодефицит, или иммунологическая недостаточность, — состояние, развивающееся при нарушении иммунных механизмов
Слайд 8хроническое или рецидивирующее течение, склонность к прогрессированию
политопность (множественные поражения различных органов
полиэтиологичность (восприимчивость ко многим возбудителям одновременно)
неполнота очищения организма от возбудителей или неполный эффект лечения (отсутствие нормальной цикличности здоровье-болезнь-здоровье)
ОТЛИЧИТЕЛЬНЫЕ ОСОБЕННОСТИ ИНФЕКЦИЙ ПРИ ИДС
Слайд 9 Первичные ИДС являются довольно редкими заболеваниями, частота их встречаемости соответствует
Слайд 10тяжелое, особенно рецидивирующее гнойное заболевание;
парапроктит, аноректальный свищ;
наличие упорного кандидоза полости рта
пневмоцистная пневмония;
упорная экзема, в т.ч. себорейная;
тромбоцитопения;
наличие в семье иммунодефицита.
ВОЗМОЖНОСТЬ ПРЕДПОЛОЖИТЬ ПЕРВИЧНЫЕ ИДС У РЕБЕНКА ПЕРВЫХ МЕСЯЦЕВ ЖИЗНИ
НЕОБХОДИМО ИММУНОЛОГИЧЕСКОЕ ОБСЛЕДОВАНИЕ!
Слайд 11РЕТИКУЛЯРНАЯ ДИСГЕНЕЗИЯ
Ретикулярная дисгенезия — редкое заболевание, характеризующееся дефицитом лимфоцитов и полиморфно-ядерных
Слайд 12ЧЕДИАКА ХИГАСИ СИНДРОМ
Впервые в клинической практики данный синдром был выделен в
Слайд 14НАСЛЕДУЕТСЯ ПО АУТОСОМНО РЕЦЕССИВНОМУ ТИПУ, И ПРОЯВЛЯЕТСЯ РЕЦИДИВИРУЮЩИМИ ИНФЕКЦИЯМИ, ЧАСТИЧНЫМ АЛЬБИНИЗМОМ
Слайд 15Нарушение пролиферации, дифференцировки, хемотаксиса нейтрофилов и макрофагов и самого процесса фагоцитоза
Синдром
Синдром Chediak-Higashi
При дефектах фагоцитоза – противопоказана БЦЖ
Слайд 16ШВЕЙЦАРСКИЙ ТИП ИДС
Тяжелый комбинированный иммунодефицит, характеризующийся дефектом клеточного и гуморального иммунитета.
Слайд 17СИНДРОМ ВИСКОТТА-ОЛДРИЧА
редкое Х-сцепленное рецессивное заболевание, характеризующееся наличием экземы, тромбоцитопении (с
Синдром поражает мальчиков и проявляется следующими симптомами: атопическим дерматитом, геморрагическим синдромом (снижением количества тромбоцитов, гемоглобина, эритроцитов) и комбинированным дефицитом В- и Т-лимфоцитов, который ведёт к повторяющимся инфекционным процессам.
Слайд 18ДИ-ДЖОРДЖИ
Болезнь обусловлена врожденной аплазией (агенезией) тимуса и паращитовидных желез. Синдром Ди
Слайд 19ДИ-ДЖОРДЖИ
Дети с синдромом Ди Джорджи обычно имеют заболевания сердца и характерные
Слайд 20Дефект клеточного звена – противопоказана вакцинация живыми вакцинами (заменяются инактивированными)
Не вырабатываются
Синдром DiGeorge
Слайд 21СИНДРОМ БРУТОНА МУТАНТНЫЙ БЕЛОК — ТИРОЗИНКИНАЗА БРУТОНА. МУТАНТНЫЙ ГЕН ВТК КАРТИРОВАН НА
Впервые случай заболевания был описан в 1952 году американским педиатром Огденом Брутоном. Он сообщил о 8-летнем мальчике, страдавшем различными инфекционными заболеваниями, который с 4-летнего возраста 14 раз болел пневмонией, перенёс отиты, синуситы, сепсис, менингит. При исследовании в сыворотке крови не обнаружили антител.
Молекулярный механизм заболевания был открыт в 1993 году, когда две группы учёных независимо продемонстрировали, что X-сцепленная агаммаглобулинемия является следствием мутаций в гене нерецепторной тирозинкиназы, которая впоследствии получила название тирозинкиназы Брутона
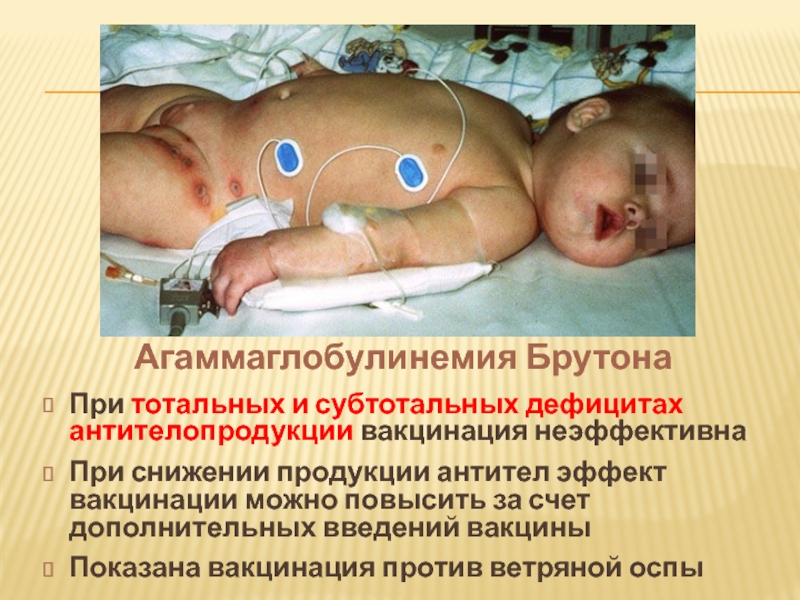
Слайд 22При тотальных и субтотальных дефицитах антителопродукции вакцинация неэффективна
При снижении продукции антител
Показана вакцинация против ветряной оспы
Агаммаглобулинемия Брутона
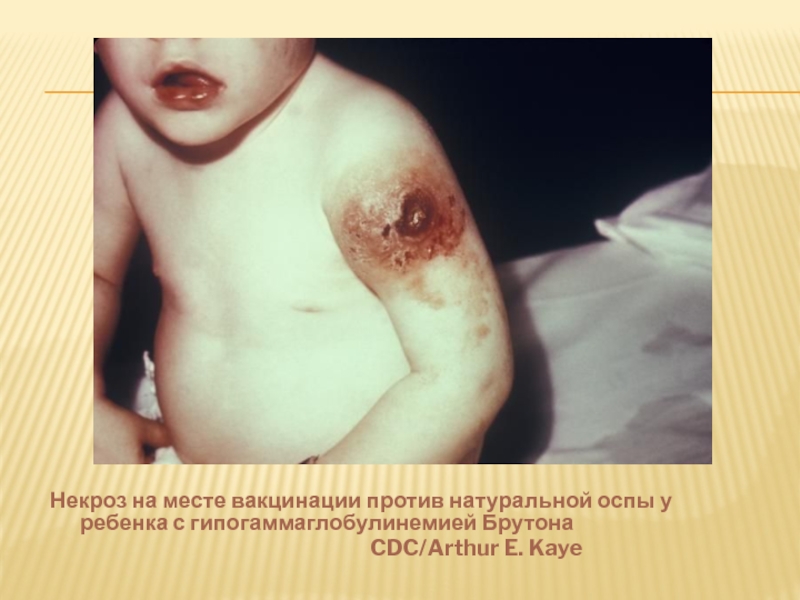
Слайд 23Некроз на месте вакцинации против натуральной оспы у ребенка с гипогаммаглобулинемией
CDC/Arthur E. Kaye
Слайд 24БРУТОНА СИНДРОМ
Первые симптомы заболевания проявляются, как правило, в возрасте менее 1
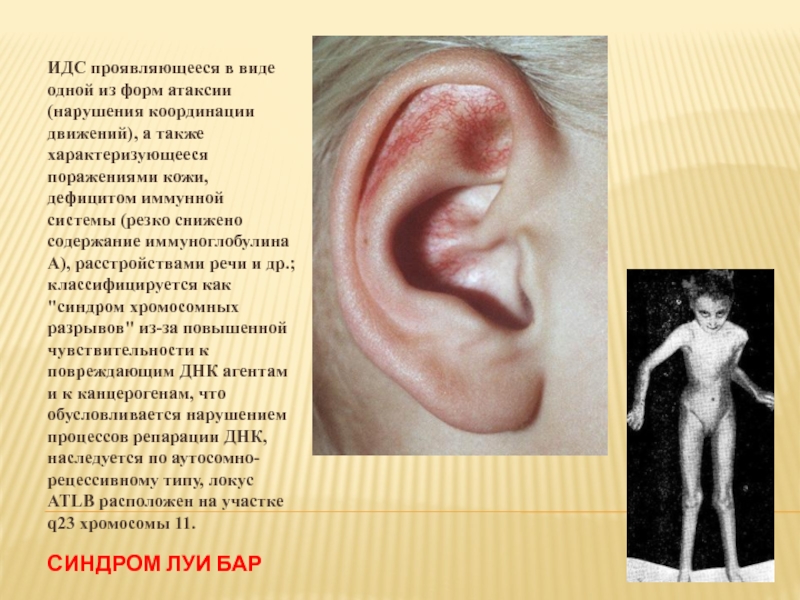
Слайд 25СИНДРОМ ЛУИ БАР
ИДС проявляющееся в виде одной из форм атаксии (нарушения
Слайд 26ЛУИ-БАР СИНДРОМ
Лабораторная диагностика синдрома Луи-Бар включает клинический анализ крови, в котором
Из инструментальных способов диагностики синдрома Луи-Бар могут применяться: УЗИ тимуса, МРТ головного мозга, фарингоскопия, риноскопия, рентгенография легких. При помощи УЗИ диагностируется аплазия или гипоплазия тимуса. МРТ головного мозга выявляет атрофию мозжечка, расширение IV желудочка. Рентгенография легких необходима для диагностики очаговой или крупозной пневмонии, выявления очагов пневмосклероза и бронхоэктатических изменений.
Слайд 27ИОВА СИНДРОМ
(по имени библейского персонажа, пораженного «проказою лютою от подошвы ноги
Слайд 28ОБЩИЕ ПРИНЦИПЫ
При тотальных и субтотальных дефицитах антителопродукции вакцинация неэффективна
Дефект клеточного звена
При дефектах фагоцитоза – противопоказана БЦЖ
ВАКЦИНАЦИЯ ДЕТЕЙ
С ПЕРВИЧНЫМИ ИММУНОДЕФИЦИТАМИ
Слайд 29ПРИОБРЕТЕННЫЕ ИДС
Обусловлены качественным и количественным голоданием (недостатком белков, витаминов, микроэлементов, Fe,
Слайд 30ПЕРЕЧЕНЬ ОСНОВНЫХ ЗАБОЛЕВАНИЙ, СОПРОВОЖДАЮЩИХСЯ ВТОРИЧНЫМ ИММУНОДЕФИЦИТОМ (ВОЗ)
Протозойные и глистные болезни - малярия, токсоплазмоз, лейшманиоз, шистозоматоз и др.
Бактериальные инфекции - лепра, туберкулез, сифилис, пневмококковые и менингококковые инфекции.
Вирусные инфекции - корь, краснуха, грипп, эпидемический паротит, ветряная оспа, острый и хронический гепатит и др.
Грибковые инфекции - кандидоз, кокцидодомикоз и др.
Слайд 31Нарушения питания: истощение, кахексия, нарушения кишечного всасывания и др.
Экзогенные и
Опухоли лимфоретикулярной ткани (лимфолейкоз, тимома, лимфогранулематоз), злокачественные новообразования любой локализации.
Болезни обмена (сахарный диабет и др.).
Потери белка при кишечных заболеваниях, при нефротическом синдроме, ожоговой болезни и др.
Слайд 32Действие различных видов излучения, особенно ионизирующей радиации.
Сильные, длительные стрессорные воздействия.
Действие лекарственных препаратов (иммунодепрессанты, кортикостероиды, антибиотики, сульфаниламиды, салицилаты и др.).
Блокада иммунными комплексами и антителами лимфоцитов при некоторых аллергических и аутоиммунных заболеваниях.
Слайд 33КЛИНИЧЕСКИЕ ПРИЗНАКИ ИММУНОДЕФИЦИТНОГО СОСТОЯНИЯ:
Частые обострения хронических воспалительных заболеваний разной этиологии
Частые обострения
Длительный субфебрилитет
Лимфоаденопатия
Отсутствие достаточного клинического эффекта после назначения стандартной терапии по поводу имеющегося у пациента заболевания
Слайд 37ГЛАВНЫЙ КОМПЛЕКС ГИСТОСОВМЕСТИМОСТИ – ЭТО ГРУППА ГЕНОВ И КОДИРУЕМЫХ ИМИ АНТИГЕНОВ
Слайд 38ПАТОЛОГИЧЕСКАЯ Т О Л Е Р А Н Т Н
(лат. tolerantia - терпимость, переносимость)
* по обнаружению, деструкции и элиминации
из организма носителя чужеродного антигена.
* Типовая форма патологии
системы иммуно-биологического надзора.
* Характеризуется отсутствием или
низкой эффективностью её реакций
Слайд 46ФОРМИРОВАНИЕ ТОЛЕРАНТНОСТИ К ТРАНСПЛАНТАТУ
Неспецифические методы:
1. Подавление иммунологической реактивности организма реципиента
Специфические методы:
1. подбор иммунологически совместимых пар донора и реципиента.
2. Создание иммунологической устойчивости организма реципиента к донорским тканям.
Слайд 47ПАТОГЕНЕЗ АУТОИММУННЫХ ЗАБОЛЕВАНИЙ
1) нарушение физиологической изоляции органов и тканей, по отношению к
2) первичные нарушения в иммунокомпетентной системе, которая перестает различать "свои" и "чужие" антигены;
3) появление в организме "чужеродных" антигенов. Их появление может происходить при действии стимулов ожоговой, лучевой, холодовой, инфекционной и другой природы.