- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Эмбриогенез, анатомо-физиологические особенности органов дыхания у детей. Функциональные особенности системы легких презентация
Содержание
- 1. Эмбриогенез, анатомо-физиологические особенности органов дыхания у детей. Функциональные особенности системы легких
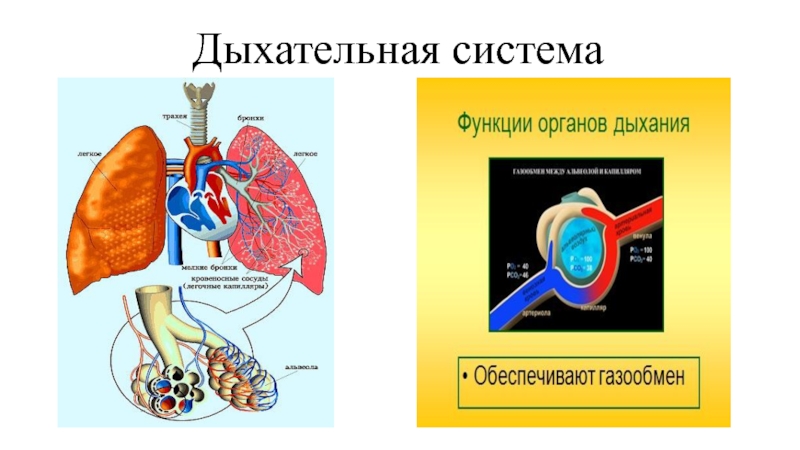
- 2. Дыхательная система
- 4. В развитии легких различают 3 стадии: 1
- 5. На 1 стадии формируется система воздухоносных путей
- 7. В эмбриогенезе альвеолы - спавшиеся. После рождения,
- 8. Судебно-медицинская диагностика времени наступления смерти ребенка: если
- 9. В развитии легких можно выделить следующие
- 10. Система органов дыхания Система органов дыхания состоит
- 11. Узкий просвет Недостаточное развитие мышечной
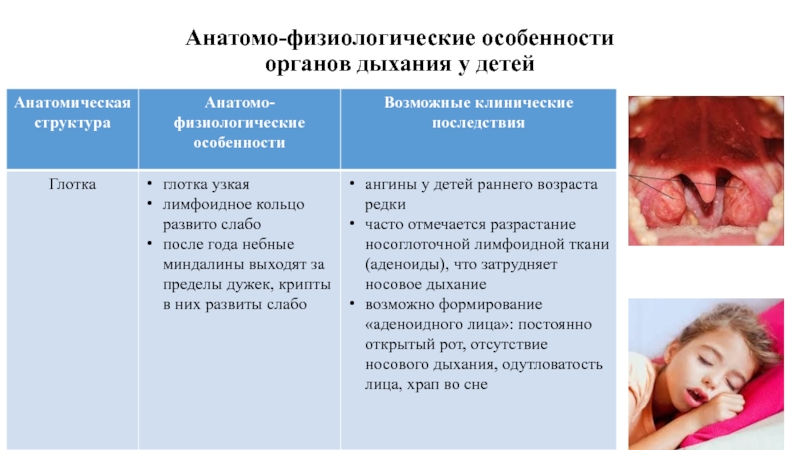
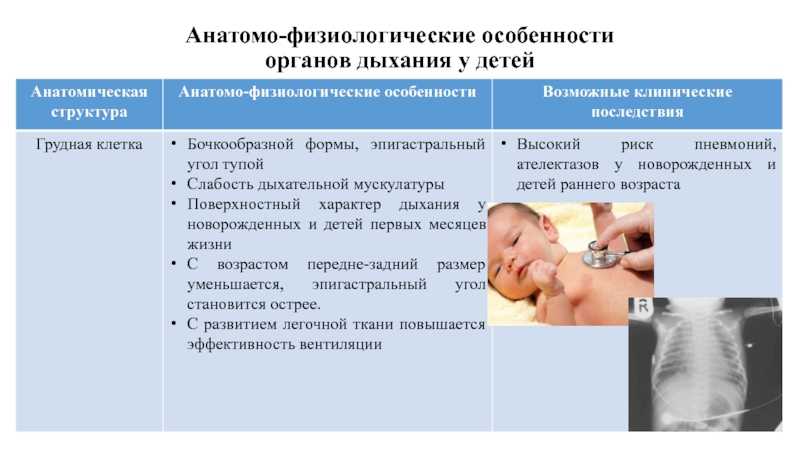
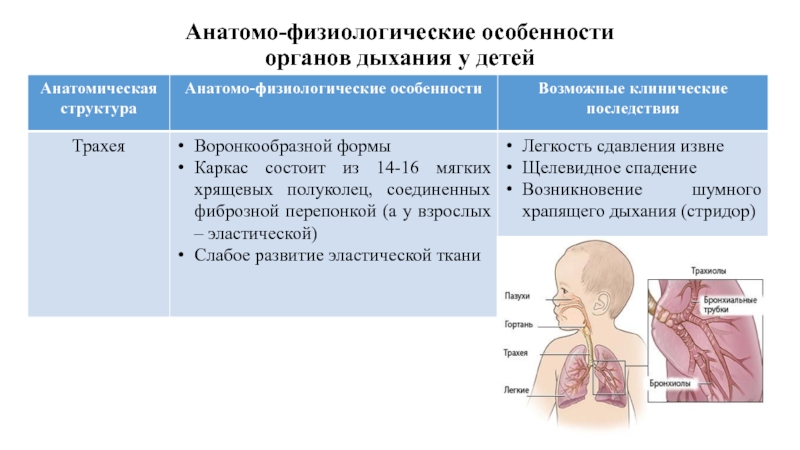
- 12. Анатомо-физиологические особенности органов дыхания у детей
- 13. Анатомо-физиологические особенности органов дыхания у детей
- 14. Особенности течения заложенности носа у
- 15. Анатомо-физиологические особенности органов дыхания у детей
- 16. Анатомо-физиологические особенности органов дыхания у детей
- 17. Анатомо-физиологические особенности органов дыхания у детей
- 18. Анатомо-физиологические особенности органов дыхания у детей
- 19. Анатомо-физиологические особенности органов дыхания у детей
- 20. Анатомо-физиологические особенности органов дыхания у детей
- 21. Особенностью легких у детей является незрелость альвеол,
- 22. Функциональные особенности системы дыхания Эффективность функции
- 23. Диффузия происходит вследствие разности парциального давления кислорода
- 24. Элиминация углекислого газа с кровотоком происходит несколькими
- 25. Большое значение имеет и высокое содержание у
- 26. У здорового доношенного новорождённого возможны неустойчивость ритма
- 27. ЧДД удобнее подсчитывать за 1 мин во
- 28. Возрастные нормы частоты дыхательных движений
- 29. ПРАВИЛА ПОДСЧЕТА ЧАСТОТЫ ДЫХАНИЯ Измерение частоты
- 30. ПРАВИЛА ПОДСЧЕТА ЧАСТОТЫ ДЫХАНИЯ У грудничков
- 31. Соотношение ЧДД и ЧСС у здоровых детей
- 32. РИТМ ДЫХАНИЯ Ритм дыхания у здорового ребенка
- 33. ПРИНЯТО РАЗЛИЧАТЬ СЛЕДУЮЩИЕ ТИПЫ ХАРАКТЕРА ДЫХАНИЯ Эупноэ
- 34. К расстройствам ритма дыхания относятся патологические типы
- 35. Выделяют следующие формы одышки: инспираторная, экспираторная
- 36. Выделяют следующие формы одышки: инспираторная, экспираторная
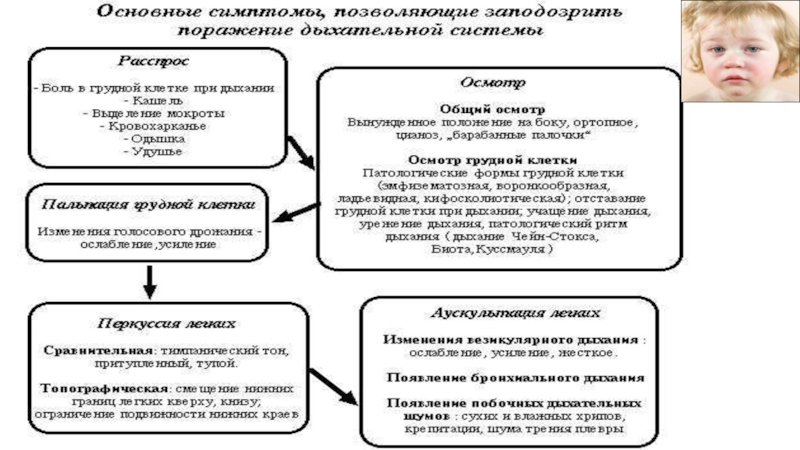
- 37. Аускультация легких
- 42. Благодарю за внимание!
- 44. ЦИАНОЗ По степени выраженности цианоза, его локализации,
- 45. «БАРАБАННЫЕ ПАЛОЧКИ» Утолщение концевых фаланг указывает на
- 46. ОСМОТР ЛИЦА Бледность и одутловатость лица, приоткрытый
- 47. Особое внимание необходимо уделить осмотру носа
- 48. Слизисто-гнойные выделения с примесью крови
- 49. ОСОБЕННОСТИ КРИКА И ИЗМЕНЕНИЯ ГОЛОСА РЕБЁНКА Крик
- 50. ОСОБЕННОСТИ КРИКА И ИЗМЕНЕНИЯ ГОЛОСА РЕБЁНКА Слабый,
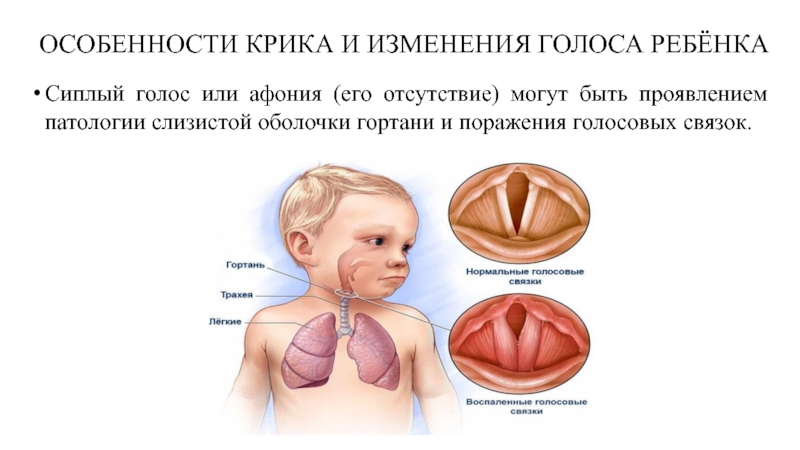
- 51. ОСОБЕННОСТИ КРИКА И ИЗМЕНЕНИЯ ГОЛОСА РЕБЁНКА Сиплый
- 52. БОЛЬ В ГРУДНОЙ КЛЕТКЕ У ДЕТЕЙ Боль в
- 53. Боли в грудной стенке можно классифицировать
- 54. БОЛЬ В ГРУДНОЙ КЛЕТКЕ У ДЕТЕЙ Боль при
- 55. КАШЕЛЬ Грубый лающий кашель бывает при катаральном
- 56. ПСИХОГЕННЫЙ КАШЕЛЬ Повышенная тревожность матери, концентрация и
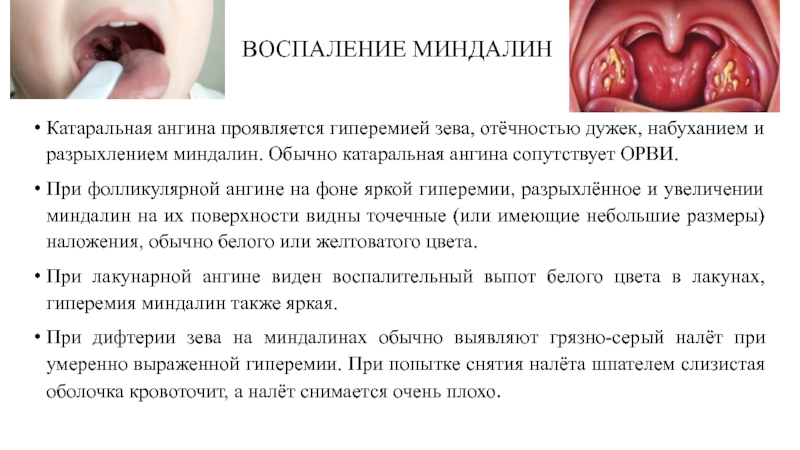
- 57. ВОСПАЛЕНИЕ МИНДАЛИН Катаральная ангина проявляется гиперемией зева,
- 58. ФОРМА ГРУДНОЙ КЛЕТКИ При тяжёлых
- 59. Функциональные особенности системы дыхания Эффективность функции внешнего
Слайд 1Практическое занятие по теме:
Кафедра пропедевтики детских болезней
«Эмбриогенез, анатомо-физиологические особенности органов дыхания
Функциональные особенности системы легких. Возрастные особенности этапов дыхания у детей»
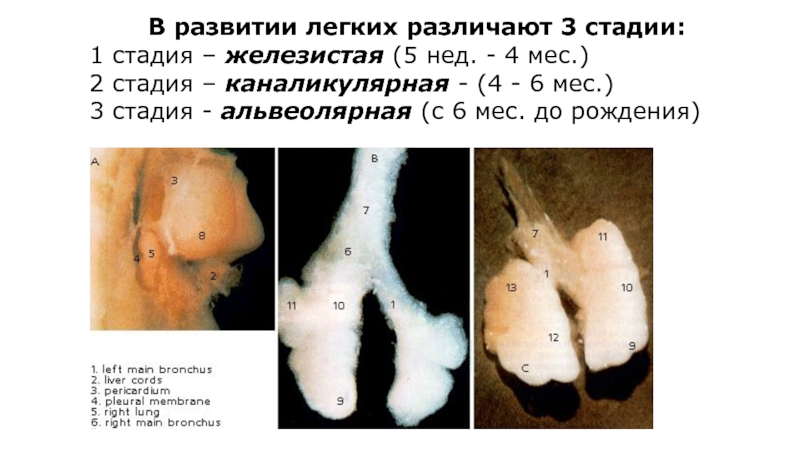
Слайд 4В развитии легких различают 3 стадии:
1 стадия – железистая (5 нед.
2 стадия – каналикулярная - (4 - 6 мес.)
3 стадия - альвеолярная (с 6 мес. до рождения)
Слайд 5На 1 стадии формируется система воздухоносных путей и бронхиальное дерево, зачаток
2 стадия – происходит завершение формирования бронхиального дерева и образование респираторных бронхиол.
3 стадия - образуются альвеолярные ходы и мешочки, формируется гладкая мышечная ткань, хрящевые ткани бронхов и капиллярная сеть.
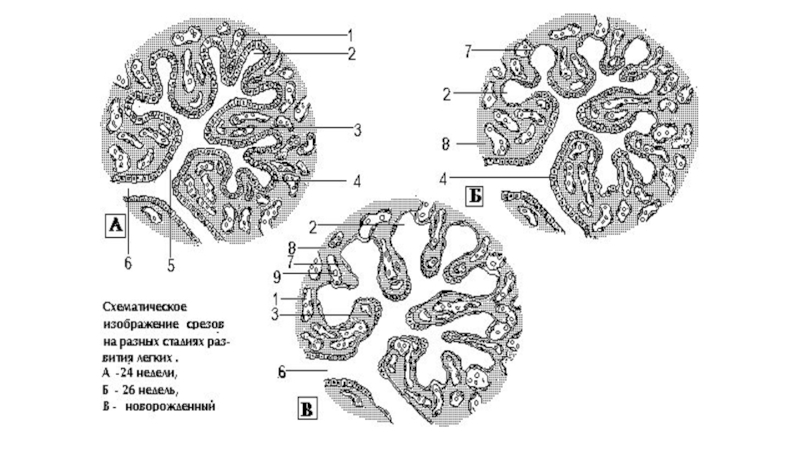
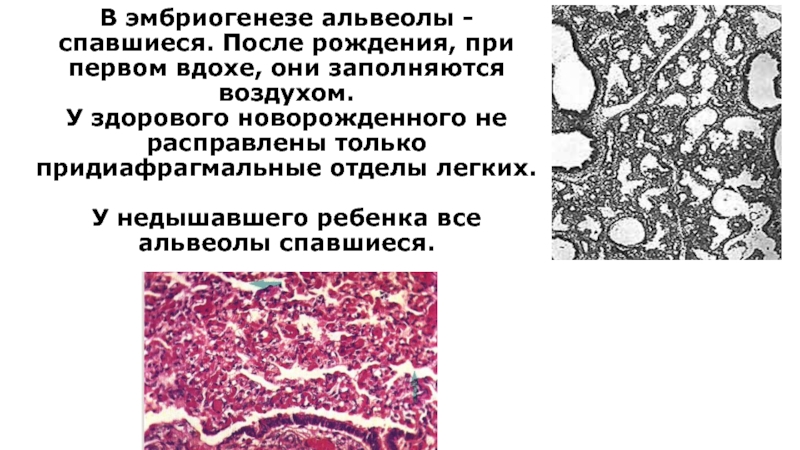
Слайд 7В эмбриогенезе альвеолы - спавшиеся. После рождения, при первом вдохе, они
У здорового новорожденного не расправлены только придиафрагмальные отделы легких.
У недышавшего ребенка все альвеолы спавшиеся.
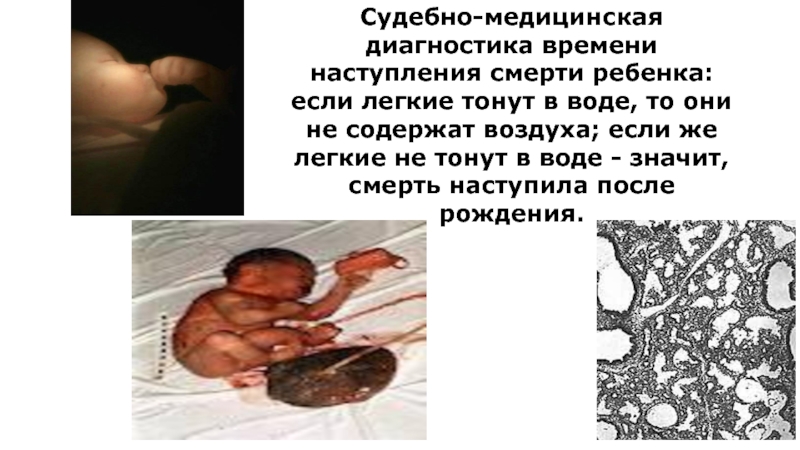
Слайд 8Судебно-медицинская диагностика времени наступления смерти ребенка:
если легкие тонут в воде, то
Слайд 9В развитии легких можно выделить
следующие периоды:
от рождения до 2 лет,
от 2 до 5 лет, когда интенсивно развивается эластическая ткань, формируются бронхи с перибронхиальными включениями легочной ткани;
3) от 5 до 7 лет окончательно формируются функциональные способности легких;
4) от 7 до 12 лет, когда происходит дальнейшее увеличение массы легких за счет созревания легочной ткани.
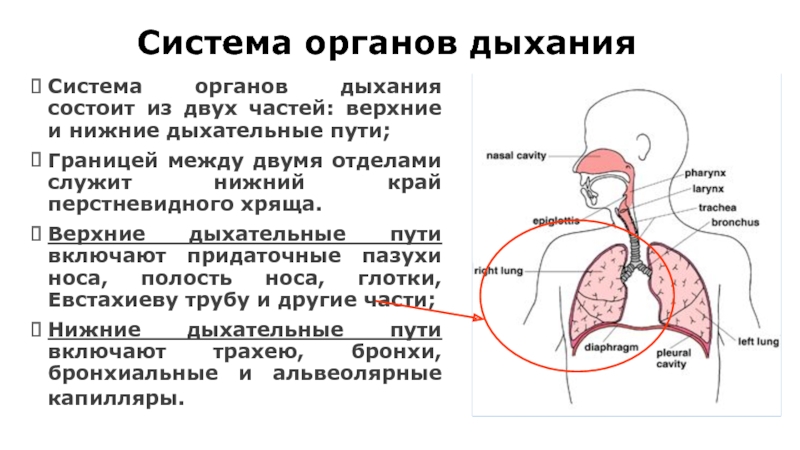
Слайд 10Система органов дыхания
Система органов дыхания состоит из двух частей: верхние и
Границей между двумя отделами служит нижний край перстневидного хряща.
Верхние дыхательные пути включают придаточные пазухи носа, полость носа, глотки, Евстахиеву трубу и другие части;
Нижние дыхательные пути включают трахею, бронхи, бронхиальные и альвеолярные капилляры.
Слайд 11 Узкий просвет
Недостаточное развитие мышечной и эластической тканей бронхов
Значительное
Недостаточная коллатеральная вентиляция
Гиперпродукция слизи
Преобладание гелевого слоя секрета
Низкий уровень IgA
Особенности дыхательных путей у детей раннего возраста
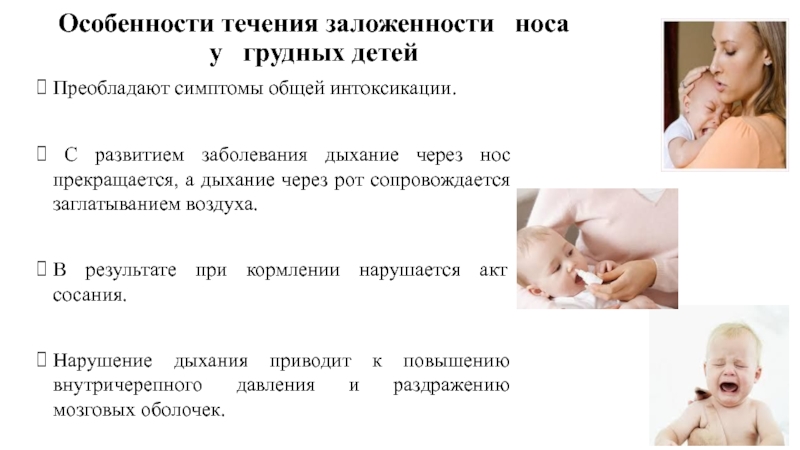
Слайд 14Особенности течения заложенности носа
у грудных детей
Преобладают симптомы общей
С развитием заболевания дыхание через нос прекращается, а дыхание через рот сопровождается заглатыванием воздуха.
В результате при кормлении нарушается акт сосания.
Нарушение дыхания приводит к повышению внутричерепного давления и раздражению мозговых оболочек.
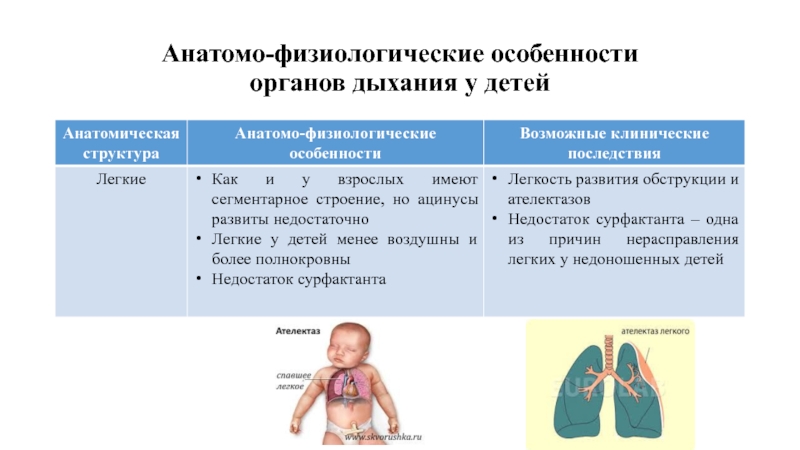
Слайд 21Особенностью легких у детей является незрелость альвеол, они имеют небольшой объем.
Частота дыхания у новорожденного равна 60, у подростка уже 16-18 дыхательных движений в 1 минуту.
Завершается развитие легких к 20 годам.
Слайд 22Функциональные особенности системы дыхания
Эффективность функции внешнего дыхания зависит от трёх процессов:
вентиляции альвеолярного пространства,
интенсивности капиллярного кровотока (перфузии).
диффузии газов через альвеолярно-капиллярную мембрану.
Слайд 23Диффузия происходит вследствие разности парциального давления кислорода и углекислого газа в
Кислород путём диффузии из альвеол попадает в лёгочные капилляры и транспортируется по всему телу, растворяясь в плазме (около 3%) или соединяясь с Нb (97%).
Транспортная способность крови в значительной степени зависит от концентрации Нb (каждый грамм Нb может присоединить 1,34 мл кислорода).
Слайд 24Элиминация углекислого газа с кровотоком происходит несколькими путями: в виде бикарбоната
У новорождённых в течение первых дней жизни концентрация Нb выше, чем у взрослых, поэтому способность крови связывать кислород у них больше. Это позволяет новорождённому пережить критический период становления лёгочного дыхания.
Слайд 25Большое значение имеет и высокое содержание у новорождённого HbF, обладающего более
После установления лёгочного дыхания концентрация HbF в крови ребёнка быстро уменьшается.
Однако при гипоксии или анемии происходит компенсаторное увеличение концентрации HbF.
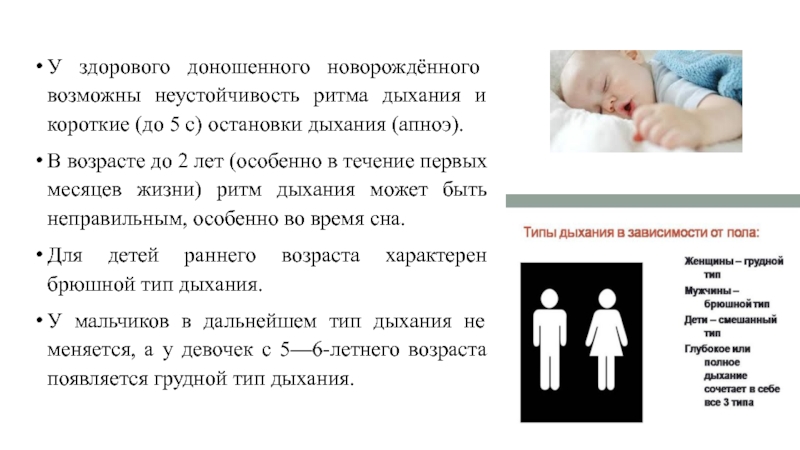
Слайд 26У здорового доношенного новорождённого возможны неустойчивость ритма дыхания и короткие (до
В возрасте до 2 лет (особенно в течение первых месяцев жизни) ритм дыхания может быть неправильным, особенно во время сна.
Для детей раннего возраста характерен брюшной тип дыхания.
У мальчиков в дальнейшем тип дыхания не меняется, а у девочек с 5—6-летнего возраста появляется грудной тип дыхания.
Слайд 27ЧДД удобнее подсчитывать за 1 мин во время сна ребёнка.
При
Чем младше ребёнок, тем выше ЧДД. У новорождённого поверхностный характер дыхания компенсируется его высокой частотой.
Слайд 29ПРАВИЛА ПОДСЧЕТА ЧАСТОТЫ ДЫХАНИЯ
Измерение частоты дыхательных движений не требует каких-либо особенных
Ребенок должен находиться в спокойном состоянии и в удобной позе. Если речь идет о детях раннего возраста, то подсчет дыхательных движений лучше проводить во сне. Если такой возможности нет, следует максимально отвлечь испытуемого от проводимой манипуляции. Для этого достаточно взяться за запястье (где обычно определяется пульс) и тем временем подсчитывать частоту дыхания. Следует отметить, что и пульс у детей младше года (около 130-125 ударов в минуту) не должен вызывать опасений - это норма.
Слайд 30ПРАВИЛА ПОДСЧЕТА ЧАСТОТЫ ДЫХАНИЯ
У грудничков настоятельно рекомендуется проводить подсчет частоты дыхания
Учитывая, что дыхание имеет свой ритмический цикл, необходимо соблюдать и длительность его подсчета. Обязательно проводите измерение ЧДД в течение целой минуты, а не умножая результат, полученный всего за 15 секунд, на четыре. Рекомендуется провести три подсчета и вычислить среднее значение.
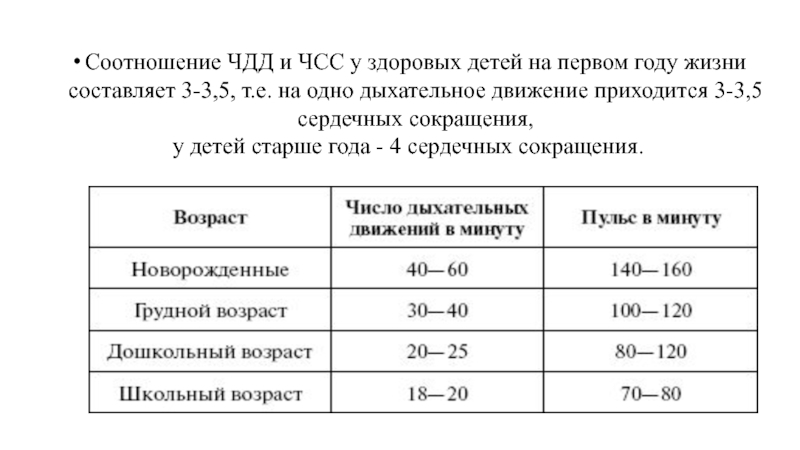
Слайд 31Соотношение ЧДД и ЧСС у здоровых детей на первом году жизни
у детей старше года - 4 сердечных сокращения.
Слайд 32РИТМ ДЫХАНИЯ
Ритм дыхания у здорового ребенка не бывает регулярным, дыхание варьирует
Слайд 33ПРИНЯТО РАЗЛИЧАТЬ СЛЕДУЮЩИЕ ТИПЫ ХАРАКТЕРА ДЫХАНИЯ
Эупноэ — спокойное нормальное дыхание.
Диспноэ —
Ортопноэ — затрудненное дыхание, при котором ребенок сидит, опираясь на руки (вынужденное положение сидя с упором на руки). Это положение принимают больные с тяжелым приступом БА или отеком легких для облегчения работы дыхательной мускулатуры.
Тахипноэ — учащенное быстрое дыхание. Частота дыхания возрастает при таких состояниях и обстоятельствах, как высокая окружающая температура, усиленная мышечная работа, возбуждение, лихорадка, заболевания легких с ограничением их поверхности и снижением газообмена.
Брадипноэ - редкое медленное дыхание. Характерно для стеноза дыхательных путей, вызванного крупом, аспирацией инородных тел.
Апноэ — остановка дыхания.
Слайд 34К расстройствам ритма дыхания относятся патологические типы дыхания
Дыхание Чейна—Стокса —
Дыхание Биота — чередование равномерных дыхательных движений и продолжительных пауз, строгая закономерность числа дыханий и продолжительность пауз отсутствуют. Наблюдается при опухолях мозга, менингитах, менингоэнцефалитах, диабетической коме.
Дыхание Куссмауля характеризуется медленными или быстрыми глубокими дыхательными движениями с вовлечением вспомогательной дыхательной мускулатуры. Основным патологическим процессом, вызывающим этот тип дыхания, является ацидоз: диабетическая кома, ацетонемическая рвота, метаболический ацидоз любого происхождения.
Слайд 35Выделяют следующие формы одышки:
инспираторная, экспираторная и смешанная
Инспираторная одышка характеризуется затруднением
При экспираторной одышке выдох совершается медленно, иногда со свистом.
Смешанная одышка - экспираторно-инспираторная - все виды вентиляционных отклонений от нормы, все степени дыхательной недостаточности и другие дыхательные нарушения.
Слайд 36Выделяют следующие формы одышки:
инспираторная, экспираторная и смешанная
Инспираторная одышка наблюдается при
При экспираторной одышке грудная клетка приподнята кверху и почти не участвует в акте дыхания. Выдох совершается медленно, иногда со свистом. Наблюдается при бронхиальной астме.
Смешанная одышка.— экспираторно-инспираторная - свойственна бронхиолиту и пневмонии. В это определение включены все виды вентиляционных отклонений от нормы, все степени дыхательной недостаточности и другие дыхательные нарушения.
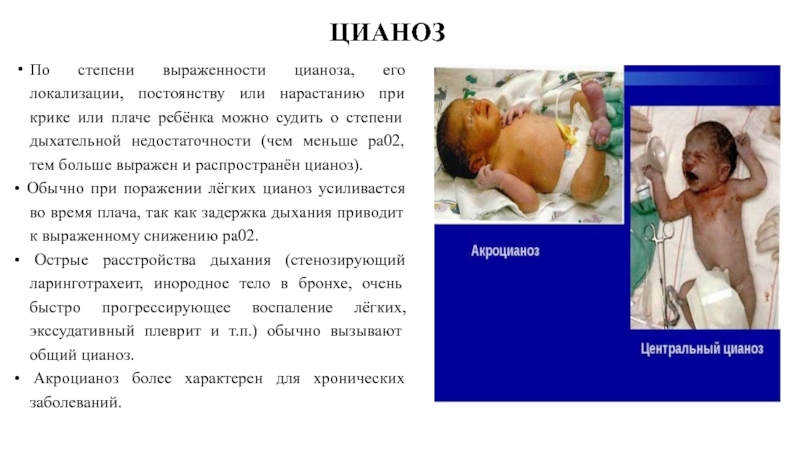
Слайд 44ЦИАНОЗ
По степени выраженности цианоза, его локализации, постоянству или нарастанию при крике
• Обычно при поражении лёгких цианоз усиливается во время плача, так как задержка дыхания приводит к выраженному снижению ра02.
• Острые расстройства дыхания (стенозирующий ларинготрахеит, инородное тело в бронхе, очень быстро прогрессирующее воспаление лёгких, экссудативный плеврит и т.п.) обычно вызывают общий цианоз.
• Акроцианоз более характерен для хронических заболеваний.
Слайд 45«БАРАБАННЫЕ ПАЛОЧКИ»
Утолщение концевых фаланг указывает на застойные явления в малом кругу
Этот симптом характерен для детей, страдающих хроническими заболеваниями легких.
Слайд 46ОСМОТР ЛИЦА
Бледность и одутловатость лица, приоткрытый рот, неправильный прикус нередко бывает
Бледное и пастозное лицо, в том числе и веки (вследствие нарушения оттока лимфы), цианоз губ, набухшие кожные вены, кровоизлияния в конъюнктиву и подкожную клетчатку - нередкие признаки частого или длительного кашля (при коклюше, хронических неспецифических заболеваниях лёгких).
Слайд 47Особое внимание необходимо уделить осмотру
носа и носовой полости
Раздувание крыльев носа
Прозрачные слизистые выделения из носа обычно выявляют при остром катаральном воспалении слизистой оболочки дыхательных путей (к примеру, остром рините или гриппе) и аллергическом рините.
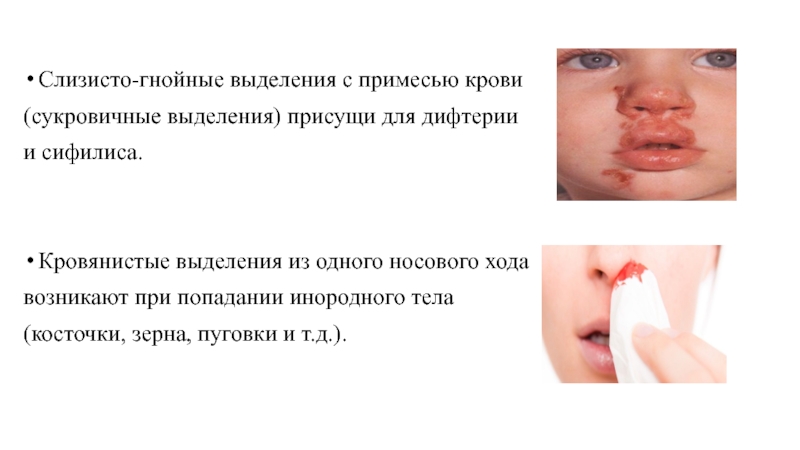
Слайд 48
Слизисто-гнойные выделения с примесью крови
(сукровичные выделения) присущи для дифтерии
и
Кровянистые выделения из одного носового хода
возникают при попадании инородного тела
(косточки, зерна, пуговки и т.д.).
Слайд 49ОСОБЕННОСТИ КРИКА И ИЗМЕНЕНИЯ ГОЛОСА РЕБЁНКА
Крик и болезненный плач - нередкие
Монотонный крик, прерываемый иногда отдельными более резкими вскрикиваниями, возникает у детей при увеличении внутричерепного давления (к примеру, при менингите, энцефалите).
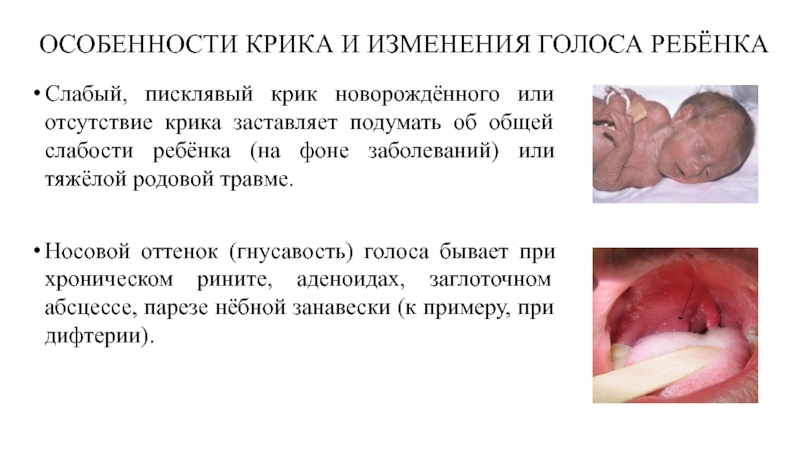
Слайд 50ОСОБЕННОСТИ КРИКА И ИЗМЕНЕНИЯ ГОЛОСА РЕБЁНКА
Слабый, писклявый крик новорождённого или отсутствие
Носовой оттенок (гнусавость) голоса бывает при хроническом рините, аденоидах, заглоточном абсцессе, парезе нёбной занавески (к примеру, при дифтерии).
Слайд 51ОСОБЕННОСТИ КРИКА И ИЗМЕНЕНИЯ ГОЛОСА РЕБЁНКА
Сиплый голос или афония (его отсутствие)
Слайд 52БОЛЬ В ГРУДНОЙ КЛЕТКЕ У ДЕТЕЙ
Боль в грудной клетке у детей наблюдается значительно
Боль при дыхании у маленьких детей распознается по внешним проявлениям.
Дети более старшего возраста сами сообщают о ней, хотя и в недостаточном объеме.
Слайд 53Боли в грудной стенке можно классифицировать
следующим образом:
постоянная боль;
боль, не
боль, возникающая только при дыхании;
постоянная боль, усиливающаяся при дыхании.
Слайд 54БОЛЬ В ГРУДНОЙ КЛЕТКЕ У ДЕТЕЙ
Боль при движениях, не связанных с дыханием,
Дети описывают свои болевые ощущения неполно и неточно, поэтому для них решающее значение имеют объективные методы исследования и их последовательное проведение: тщательный осмотр, пальпация, перкуссия, аускультация, рентгенологическое исследование, общий анализ крови, туберкулинодиагностика.
Слайд 55КАШЕЛЬ
Грубый лающий кашель бывает при катаральном воспалении слизистой оболочки гортани (при
Мучительный сухой кашель, усиливающийся при разговоре и крике ребёнка, наблюдают в начальных стадиях бронхита, а также при трахеитах.
При разрешении бронхита кашель становится влажным, начинает отделяться мокрота.
При поражении плевры и плевропневмонии возникает болезненный короткий кашель, усиливающийся при глубоком вдохе.
Слайд 56ПСИХОГЕННЫЙ КАШЕЛЬ
Повышенная тревожность матери, концентрация и внимание на респираторных симптомах могут
У таких детей возникает серия сухих, громких кашлевых толчков в ситуациях, когда они хотят привлечь внимание или добиться своих целей; на приеме они кашляют до осмотра, резко переставая кашлять после того, как тревожное ожидание неприятностей, связанных с осмотром, сменяется успокоением.
Новый приступ кашля можно спровоцировать, коснувшись неприятной ребенку темы (капризы, соблюдение режима дня) или даже просто начав отвлеченный разговор, как бы не обращая внимания на ребенка.
Слайд 57ВОСПАЛЕНИЕ МИНДАЛИН
Катаральная ангина проявляется гиперемией зева, отёчностью дужек, набуханием и разрыхлением
При фолликулярной ангине на фоне яркой гиперемии, разрыхлённое и увеличении миндалин на их поверхности видны точечные (или имеющие небольшие размеры) наложения, обычно белого или желтоватого цвета.
При лакунарной ангине виден воспалительный выпот белого цвета в лакунах, гиперемия миндалин также яркая.
При дифтерии зева на миндалинах обычно выявляют грязно-серый налёт при умеренно выраженной гиперемии. При попытке снятия налёта шпателем слизистая оболочка кровоточит, а налёт снимается очень плохо.
Слайд 58ФОРМА ГРУДНОЙ КЛЕТКИ
При тяжёлых обструктивных заболеваниях (астме, муковисцидозе) перед-незадний размер
При экссудативном плеврите на стороне поражения отмечают выбухание грудной клетки, а при хронической пневмонии - западение.
Втяжение уступчивых мест грудной клетки указывает на заболевание дыхательных путей, сопровождающееся инспираторной одышкой. Значительное втяжение межрёберных промежутков, яремной ямки во время вдоха характерно для стенотического дыхания при крупе.
Несимметричность экскурсии грудной клетки. При плевритах, ателектазах лёгкого, хронической пневмонии односторонней локализации можно заметить, что одна из половин грудной клетки (на стороне поражения) отстаёт при дыхании.
Слайд 59Функциональные особенности системы дыхания
Эффективность функции внешнего дыхания зависит от трёх процессов:
вентиляции альвеолярного пространства,
интенсивности капиллярного кровотока (перфузии).
диффузии газов через альвеолярно-капиллярную мембрану.
Диффузия происходит вследствие разности парциального давления кислорода и углекислого газа в альвеолярном воздухе и крови. Кислород путём диффузии из альвеол попадает в лёгочные капилляры и транспортируется по всему телу, растворяясь в плазме (около 3%) или соединяясь с Нb (97%). Транспортная способность крови в значительной степени зависит от концентрации Нb (каждый грамм Нb может присоединить 1,34 мл кислорода). Элиминация углекислого газа с кровотоком происходит несколькими путями: в виде бикарбоната и ионов водорода или в комбинации с некоторыми плазматическими белками и Нb. У новорождённых в течение первых дней жизни концентрация Нb выше, чем у взрослых, поэтому способность крови связывать кислород у них больше. Это позволяет новорождённому пережить критический период становления лёгочного дыхания. Большое значение имеет и высокое содержание у новорождённого HbF, обладающего более значительным сродством к кислороду, чем дефинитивные Нb взрослого (НbА, НbА2). После установления лёгочного дыхания концентрация HbF в крови ребёнка быстро уменьшается. Однако при гипоксии или анемии происходит компенсаторное увеличение концентрации HbF.
У здорового доношенного новорождённого возможны неустойчивость ритма дыханияи короткие (до 5 с) остановки дыхания (апноэ). В возрасте до 2 лет (особенно в течение первых месяцев жизни) ритм дыхания может быть неправильным, особенно во время сна.
Для детей раннего возраста характерен брюшной тип дыхания. У мальчиков в дальнейшем тип дыхания не меняется, а у девочек с 5—6-летнего возраста появляется грудной тип дыхания.
ЧДД удобнее подсчитывать за 1 мин во время сна ребёнка. При обследовании новорождённых и маленьких детей можно воспользоваться стетоскопом (раструб держат около носа ребёнка). Чем младше ребёнок, тем выше ЧДД. У новорождённого поверхностный характер дыхания компенсируется его высокой частотой.
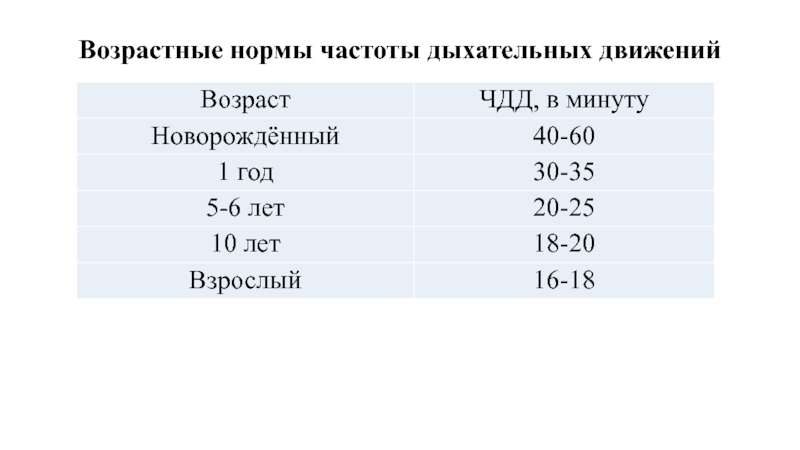
Возрастные нормы частоты дыхательных движений
Соотношение ЧДД и ЧСС у здоровых детей на первом году жизни составляет 3—3,5, т.е. на одно дыхательное движение приходится 3—3,5 сердечных сокращения, у детей старше года — 4 сердечных сокращения.
Перкуссия