Қабылдаған:Айдарбекова.Д.Н
Орындаған:Мусайхаева Д.Т
Тобы: ЖМ-511
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Дәнекер жүйесі ауруларындын стандартты диагностикалау және емдеу тәсілдері презентация
Содержание
- 1. Дәнекер жүйесі ауруларындын стандартты диагностикалау және емдеу тәсілдері
- 2. Жүйелі қызыл жегі
- 4. Версия: Клинические протоколы МЗ РК - 2016 С
- 6. Жүйелі қызыл жегінің клиникалық көрінісі Ауру үдемелі
- 7. “Көбелектің ” денесі мұрын үстіне сәйкес, ал
- 8. ЖҚЖ-де нефриттер жиі кездеседі және көбінесе созылмалы.
- 10. ЖҚЖ анықтау үшін қажетті тексерулер: Антиденеге талдау,
- 11. Қосымша тексерулер. Жалпы клиникалық анализдер. Науқас
- 12. Жүйелі қызыл жегінің диагностикалық критерийлері: Беттегі
- 13. Перечень основных диагностических мероприятий: Лабораторное обследования: ·
- 15. Бүйректегі өзгерістер – протеинурия, цилиндрурия т.б. Тұрақты протеинурия
- 16. Жүйелі қызыл жегі емі 1.Жалпы ұсыныстар: психоэмоционалдық стрестерді,
- 17. Цитостатикалық препараттар: Азатиоприн және циклофосфамид ішке орташа
- 18. 1. Ревматизмдік полиартрит.
- 19. 4. Дәнекер тінінің басқа аурулары (жүйелі склеродермия,
- 20. Госпитализация Показания для плановой госпитализации:
- 21. Жүйелі склеродермия
- 22. Версия: Клинические протоколы МЗ РК - 2016
- 23. Классификациясы. І Клиникалық түрлері: 1.
- 24. ІІ Даму барысы: 1. Жедел 2.
- 29. V Клиникалы-морфологиялық сипаттамасы: 1. Тері мен
- 31. Тері пигментациясы ошақты болады – беттің, кеуденің,
- 32. Буындардың зақымдануы үш вариантта кездеседі: 1)
- 33. Жалпы белгілері. Ауруға ең тән жалпы белгі
- 34. ЭКГ: миокардтың жайылмалы өзгерістері, кейде Гис будасы
- 35. Емі. ЖСД емі комплексті, патогенетикалық тұрғыдан негізделген,
- 36. Пеницилламинмен емдеу ЖСД емдеудің базисті еміне жатады,
- 37. 2) антиагреганттар: трентал per os 200-600 мг/күнге
- 38. Немедикаментозное лечение: · Избегать психоэмоциональных нагрузок, холода
- 39. Медикаментозное лечение[1,2,6,7,8,10]: · Основные направления медикаментозной терапии: сосудистая, противовоспалительная и антифиброзная;
- 47. Госпитализация Показания для плановой госпитализации:
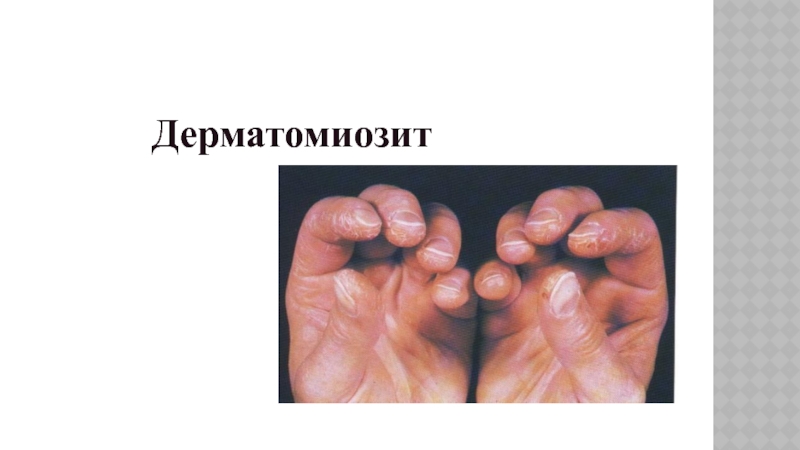
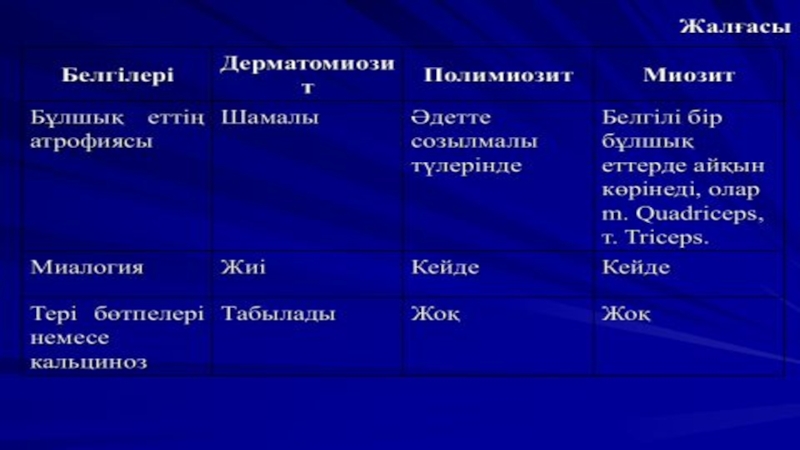
- 48. Дерматомиозит
- 49. Версия: Клинические протоколы МЗ РК - 2016
- 50. Дерматомиозит (ДМ) – көлденең жолақ және бірыңғай
- 51. Классификациясы. А. Тегіне қарай: Идиопатиялық
- 52. Клиника Терінің зақымдануы ДМ тән белгі.
- 53. Қанның жалпы анализі: процестің активтілік дәрежесіне сәйкес
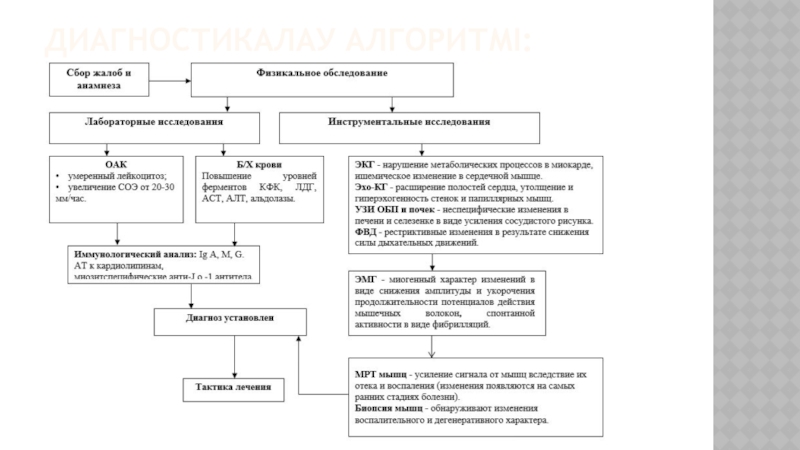
- 54. ДИАГНОСТИКАЛАУ АЛГОРИТМІ:
- 55. Лабораторные исследования: см. амбулаторный уровень. · коагулограмма: АЧТВ,
- 58. Емі. ДМ (ПМ) емдегенде аурудың тегін, клиникалық
- 59. Жедел дерматомиозиттің өте ауыр даму барысында преднизолонды
- 60. Дерматомиозитті емдеудің қосымша тәсілдеріне жататындар: 1)
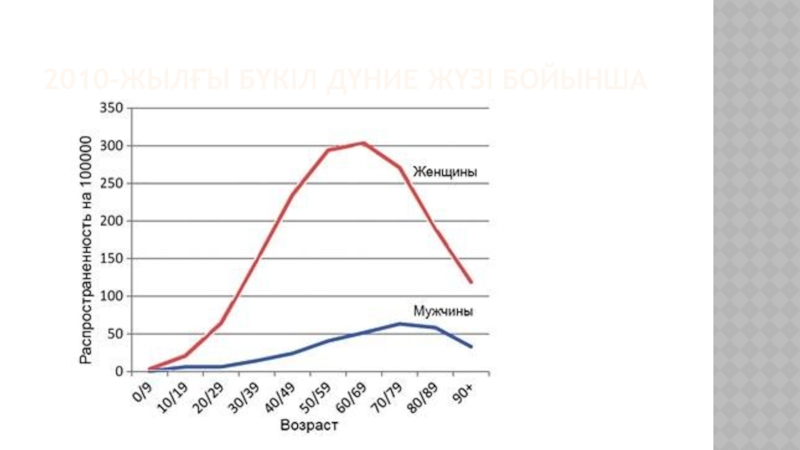
- 64. На сегодняшний день системной красной волчанкой страдает более
- 65. 2010-ЖЫЛҒЫ БҮКІЛ ДҮНИЕ ЖҮЗІ БОЙЫНША
- 66. В Республике Казахстан, к сожалению, официальные данные
Слайд 1Дәнекер жүйесі ауруларының стандартты диагностикалау және емдеу тәсілдері
Қ.А.Ясауи атындағы Халықаралық Қазақ-Түрік
Слайд 5
Жүйелі қызыл жегі (системная красная волчанка немесе СКВ)– иммундық реттелудің гендік кемістігінен дамитын, өз тіндеріне қарсы антиденелердің тоқтаусыз түзілуі арқылы аутоиммунды және иммунокомплексті қабынумен жүретін созылмалы полисиндромды ауру.
Слайд 6Жүйелі қызыл жегінің клиникалық көрінісі
Ауру үдемелі ағыммен жүреді. Жедел ағымды ауруда
Аурулардың көбінде тері бұзылыстары айқын: теріде ісіну, инфильтрация, гиперкератозбен білінетін эритема. Күлдіреуікке, некротикалық жараға ауысып, кейін орнында беткейлік атрофиялық із немесе ұялы пигментация қалдыруы мүмкін. Теріде аллергиялық көріністер байқалады: мәрмәр тәріздес түс, бөртпе, қан тамырларының бұзылыстары, саусақтар мен алақанда капилляриттер. Бетке шыққан эритема “көбелекке” ұқсас.
Слайд 7“Көбелектің ” денесі мұрын үстіне сәйкес, ал екі қанаты беттің екі
Аурудың жиі көрінісіне буындық синдром жатады: өкпелік артралгия, жедел не созылыңқы артрит немесе периартрит. Артритке үлкен және кіші буындар ұшырайды. Кейде миалгиялар мен миозиттер байқалады. Серозит, артрит және дерматит – ауру триадасы деп аталады.
Жүйелі қызыл жегінің висцералдық көрінісінің ең жиісі – кардит. Соның ішінде ең жиі кездесетіні – миокардит. Айқын коронарит. ЭКГ-да реполяризация өзгерісі анықталады. Өкпе бұзылысы плевра өзгерісіне қарағанда сирек. Ауру балалардың көбінде физикалдық өзгерістер азырақ болады, кейде тыныс жетіспеушілігі байқалады. Рентгенологиялық зерттеуде – өкпе базалдық бөлігінде өкпе суреті күшеюі және деформациясы, диафрагманың жоғары тұруы, плевро-диафрагмалды және плевро-перикардиалды жабысулар мен диск тәрізді ателектаздар көрінеді.
Слайд 8ЖҚЖ-де нефриттер жиі кездеседі және көбінесе созылмалы. Бұл дерттің кез –
ЖҚЖ-де нерв жүйесінің зақымдалуы көбінде байқалады. Нейролюпусте ұсақ тамырлардың тромбоваскулитінен мидың қыртысы мен оның астындағы ми затының ауруға байланысты зақымданулары дамиды. Бала бас ауруына, бас айналуына, ұйқы бұзылысына шағымданады. С.қ. полиневрит, радикулит, миелит, энцефалит дамиды.
Қан түзу ағзалары бұзылысы мен шеткі қан өзгерістері жиі болады. Лейкопения, эритроцитопения, аутоиммундық гемолитикалық анемия, тромбоцитопения дамуы ықтимал.
Асқазан – ішек жолдарында абдоминальды синдроммен жүреді. Іш қуысында гемморагиялар, кейде инфаркт, некроз дамиды. Кейде прегеппатит, периспленит,панкреатит белгісінен іш ауруы болуы мүмкін
Слайд 10ЖҚЖ анықтау үшін қажетті тексерулер:
Антиденеге талдау, оның ішінде, антинуклеарлық (АНА)
Қанның жалпы
Кеуде қуысы ағзаларының шолу рентгенографиясы
Бүйректің биопсиясы
Несеп талдауы
Өзіңіздің жағдайыңыз туралы көбірек білу үшін, тағы келесі тексерулерден өтуге болады:
Тиреоглобулинге антиденелер
Антитиреоидтық микросомалық антиденелер
Комплементтік құрамбөліктер (С3,С4)
Кумбстың тік сынамасы
Криоглобулиндер
Эритроциттердің шөгу жылдамдығы (СОЭ)
Бүйректің қызметтік қабілетін анықтау тестілері
Бауыр қызметін бағалау үшін қан талдауы
Ревматоидтық фактор
Слайд 11Қосымша тексерулер.
Жалпы клиникалық анализдер. Науқас адамдардың жартысынан көбінде лейкопения, лейкоцит
Бейспецификалық жітіфазалық көрсеткіштер:
диспротеинемия (альфа-2 және гамма-глобулиндер деңгейінің жоғарылауы);
С-реактивті белоктың пайда болуы;
фибриногеннің көбеюі;
ЭТЖ өсуі.
Иммунологиялық тестілер:
1) LE – клеткалары (қызыл жегі клеткалары) – антинуклеарлық фактордың әсерінен ыдыраған қанның басқа клеткаларының ядролық белоктарын жұтқан (фагоцитоздаған) пісіп жетілген нейтрофильдер. Позитивті нәтиже 60-80% жағдайда байқалады. 1000 лейкоцит ішінде 5 және одан жоғары LE клеткалары табылуының диагностикалық маңызы болады.
2) Антинуклеарлық фактор – қанда айналып жүретін антинуклеарлық антиденелер комплексі (жоғары титрда – 1:32 және одан жоғары).
3) Нативті ДНҚ қарсы антиденелер (нДНҚ, яғни ДНҚ бүтін молекуласына қарсы).
4) Ядролық Sm – антигенге қарсы антиденелер (анти – Sm – антиденелер).
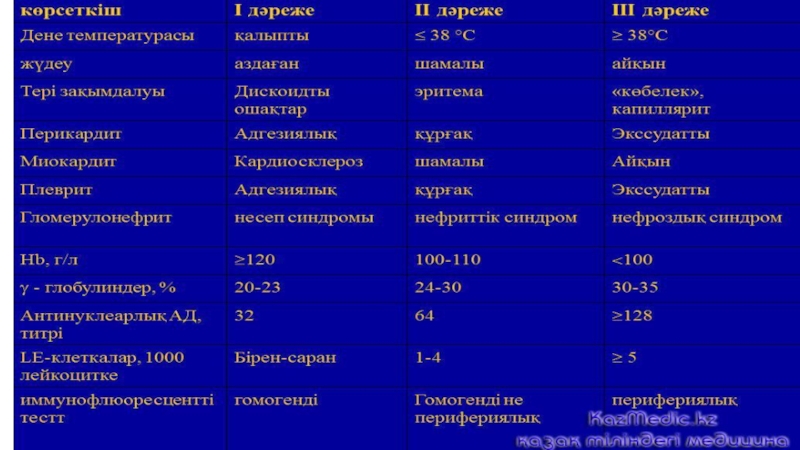
Слайд 12Жүйелі қызыл жегінің диагностикалық критерийлері:
Беттегі “көбелек” тәріздес эритема. Бекіген эритема (жалпақ, көтерілген),
Терідегі әр-түрлі өзгерістер (Эритематозды-кератозды дақтар)
Фотосенсибилизация – күн сәулесінен болған терінің патологиялық қызарулары.
Ауыздағы, мұрын ішіндегі ойық жаралар. Ауырсынусыз жаралар, кейде мұрын-жұтқыншақта болуы (дәрігер тіркеуі қажет)
Артрит эрозиясыз – шеткі 1-2 буынның қабынуы (буын ішіндегі шеміршек зақымданбайды). Эрозиялық емес 2 не одан көп перифериялық буындар, ауырсынумен, ісінумен көрінеді
Серозит – плеврит немесе кардит. Плеврит: плевралдік ауырсынулар, плевра үйкеліс шуы не плеврада сұйық жиналуы; перикардит ЭХО КГ-да табылған
Слайд 13Перечень основных диагностических мероприятий: Лабораторное обследования: · ОАК; · БАК: общий белок, белковые фракции,
Слайд 15Бүйректегі өзгерістер – протеинурия, цилиндрурия т.б. Тұрақты протеинурия 0,5г/т не циллиндрлер (эритроцитарлық,
ОЖЖ – дегі өзгерістер. Тырысулы ес жоғалтулар не психоздар. Тырысулар – ешқандай дәрі қабылдамағанда не метаболизмдік өзгерістер болмағанда (уремия, кетоацидоз, электролитті дисбаланс); психоз
Қан өзгерістері – гемолитикалық анемия, лейкопения, тромбоцитопения. Лейкопения, лимфопения 2 рет тіркелген; тромбоцитопения, дәріге қатыссыз
Иммунологиялық өзгерістер – Вассерман реакциясы оң, анти-ДНК тесті оң. Анти-ДНК: нативті ДНК антиденелер титрі жоғарлауы; анти-Sm: антиядролық Sm-Ar; антифосфолипидті АД, сарысулық IgG не IgМ артуы, кардиолипинге АД артуы; жегілік коагулянт; 6 ай бойы мерезді толық теріс шығарған кездемес жалған оң Вассерман реакциясы
Антинуклеарлық антиденелер — иммунофлюорнсценция тестінде антиядролық антиденелер титрінің жоғарылауы.
Слайд 16Жүйелі қызыл жегі емі
1.Жалпы ұсыныстар: психоэмоционалдық стрестерді, инсоляция, қосымша инфекцияларды белсенді емдеу,
Диета №15
Режим ІІ, свободный.
2. Дәрілік терапия:
Қабынуға қарсы стеридты емес препараттар (ҚҚСЕП)
Аминохинолинді препараттар
Глюкокортикоидтар
Цитостатикалық препараттар
3. Экстракорпоралды әдістер: плазмаферез, лимфаферез, иммуносорбция
Аминохинолинді препараттар. Тері, буын, конституционалдық бұзылыстар кезінде өте әсерлі және өршулердің алдын алуға мүмкіндік береді, сонымен антигиперлипидемиялық әсер етіп тромбоздық асқынуларды жоққа шығарады
Хлорохин: 0,25-0,5 г/тәул 10-14 күн, ары қарай 0,25 г/тәул бірнеше ай бойы жалғастыру
Гидроксихлорохин: 3-4 ай 400 мг/тәул, ары қарай 200 мг/тәул. Ең ауыр жанама әсері – ретинопатия
Плаквинил: 0,2 г х 4-5 раз/күніне ұзақ уақыт бойы несеп синдромын бақылап отыру қажет
Слайд 17Цитостатикалық препараттар:
Азатиоприн және циклофосфамид ішке орташа доза 2-2,5 мг/кг/тәул преднизолонның аздаған
Азатиоприн ішке және көктамырға циклофосфан (1000 мг дене аумағының 1м² әрбір 3 айда);
Циклофосфан көктамырға (1000 мг/айына алғашқы ½ жылда, ары қарай 1000 мг әрбір 3 айда 1,5 жыл бойы) преднизолонның аз дозасының фонында люпус-нефритте және ОНЖ зақымдануында қолданылады
Метотрексат 10 мг және 20 мг дексаметазонды жұлын каналына 2-7 апта бойы ОНЖ ауыр зақымданулары бар науқастарда қолданылады.
Плазмаферез, гемодиализ:
Қаннан қабыну медиаторларын, ЦИК, криопреципитиндерді, әртүрлі антиденелерден тазартуға, мононуклеар жүйесін тазартуға, эндогенді фагоцитозды стимуляциялау;
Кортикостероидтар мен цитостатиктердің емімен бірге жүргізіледі;
Плазмаферез цитопенияда, криоглобулинемияда, васкулитте және ОНЖ зақымдалуында, тромболиздік тромбоцитопениялық пурпурада әсері мол;
Гемодиализді Созылмалы бүйерк жетіспеушілігі (СБЖ) қолданылады
Слайд 18
1. Ревматизмдік полиартрит.
Ревматизмде ірі буындар басым зақымданады, ал ЖҚЖ-де
2. Инфекциялық эндокардит
Бактериялық эндокардитке қолқа қақпақтары ақауларының қалыптасуы, эмболия синдромы, қан себіндісінің мәліметтері, антибактериялық емнің тиімділігі, LE-клеткаларының және ДНҚ қарсы антиденелердің болмауы тән.
3. Ревматоидтық артрит.
ЖҚЖ 20-40 жаста дамиды, РА – кез-келген жаста дамиды. Ертеңгілік дененің құрысуы РА айқын болып келеді, ЖҚЖ-де орташа дәрежелі болады. РА-та буындардың зақымдануы, ЖҚЖ-де ішкі органдардың зақымдануы басым болады. Қызба мен тері бөртпелері ЖҚЖ-де жиірек кездеседі, РА онша тән емес. Полисерозиттер ЖҚЖ-де жиі табылады, РА олар болмайды. Аутоиммундық гемолитикалық анемия ЖҚЖ-ге тән, РА-ке тән емес. Иммунологиялық тестілер РА салыстырғанда көбіне ЖҚЖ оң мәнді болады (сәйкестігіне қарай LE 10-15% және 80-90%, АНФ - 50% дейін және 99%, ДНҚ қарсы антиденелер – 0,3% төменгі титрда және 100%), сарысулық комплемент ЖҚЖ жиі төмен болады, РА-те қалыпты күйде немесе жоғары күйде. РФ ревматоидтық артритте жиі табылады, жүйелі қызыл жегіде сирек кездеседі.
Слайд 194. Дәнекер тінінің басқа аурулары (жүйелі склеродермия, дерматомиозит). Бұл аурулардың бірінде
5. Гемобластоздарда (жедел лейкоз, миелома ауруы, лимфогранулематоз) оларға тән шеткі қанның, сүйек миының және лимфа пунктаттарының өзгерістері болады.
6. Түйінді периартериит. Түйінді периартериитпен көбіне еркектер ауырады, аурудың клиникасында қызба, миалгия, артралгия, жүдеу болады. Ішкі органдар жағынан артериялық гипертензия, полиневрит, абдоминальдық синдром, пневмонит байқалады. Жүйелі қызыл жегіде кездесетін тері синдромы, LE-феномені, гломерулонефрит типті бүйректің таңдамалы зақымдануы онда ешқашан кездеспейді.
Түйінді периартериитке тән белгілерге тыныс тұншықпасы (көбіне әйелдерде) мен гиперэозинофилия, қызба, миалгия, дене массасын жоғалту және дәріге болатын аллергия жатады. Симптомдардың мұндай тіркесі ЖҚЖ-ге тән емес
Слайд 20Госпитализация
Показания для плановой госпитализации:
· Уточнение диагноза, подбор иммуносупрессивной терапии;
· II,
Слайд 23Классификациясы.
І Клиникалық түрлері:
1. Пресклеродермия: Рейно синдромы.
2. Жайылмалы склеродермия: терінің
висцеральдік зақымданулар (асқорыту жолы, жүрек, өкпе, бүйрек).
3. Лимитті тері склеродермиясы: қол ұшы мен беттің зақымдануы немесе CREST – синдром (кальциноз, Рейно синдромы, эзофагит, склеродактилия, телеангиэктазия).
4. Айқас синдром немесе overlap – ЖСД-ң дерматомиозит, ревматоидтық артрит
немесе ЖҚЖ қоса кездесуі.
5. Склеродермасыз склеродермия: аурудың клиникасында ішкі органдардың
зақымданғаны басым болады, ал терінің өзгерісі өте аз немесе болмайды
Слайд 24ІІ Даму барысы:
1. Жедел
2. Жеделше
3. Созылмалы
ІІІ Активтілік дәрежесі:
1.
2. Орташа (ІІ)
3. Ең жоғары (ІІІ)
IV Даму сатысы: 1. Алғашқы
2. Өріс алған
3. Ақырғы
Слайд 29V Клиникалы-морфологиялық сипаттамасы:
1. Тері мен шеткі тамырлар: - “тығыз ісіну”,
2. Тірек-қимыл аппараты: артралгия, полиартрит (экссудатты немесе фиброзды – индуративті), контрактуралар, полимиозит, кальциноз, остеолиз.
3. Жүрек: интерстициальды миокардит, кардиосклероз, жүрек ақауы, перикардит.
4. Өкпелер: интерстициальды пневмония, фиброздаушы альвеолит, екі жақты базальды пневмосклероз (тығыз немесе кисталы), плеврит.
5. Асқорыту мүшелері: эзофагит, дуоденит, колит, сіңудің бұзылу синдромы.
6. Бүйректер: жедел нефропатия (склеродермиялық бүйрек кризі), созылмалы нефропатия.
7. Нерв жүйесі: тригеменит, полинейропатия.
8. Эндокриндік жүйе: гипотиреоз, бүйрек безінің жетіспеушілігі және басқалар.
Слайд 30
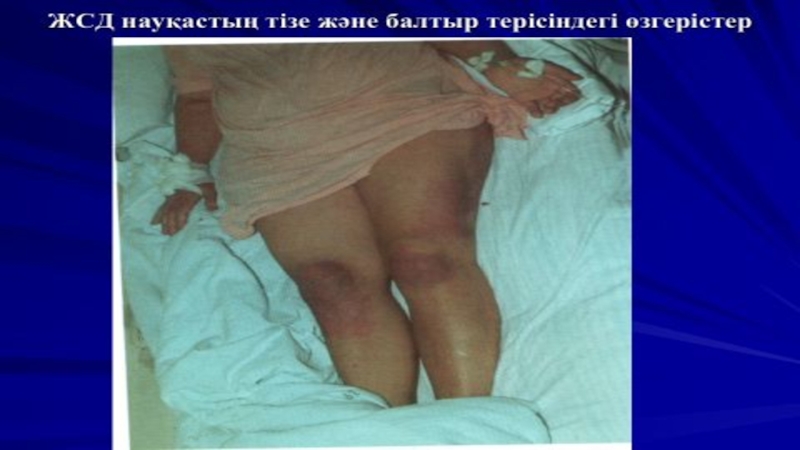
Рейно синдромы науқас адамдардың 90% кездеседі, онда I-IV саусақтар түсінің өзгеруі байқалады. Саусақтар терісінің түсінің өзгеруі 3 сатыны өтеді: ағару, көгеру және қызару сатылары. Тері түсінің өзгерісіне қоса парестезия және ауырсыну сезімі болады. Процесс сиректеу мұрын, ерін, құлақтар және башпайларда да болады.
Рейно синдромы вазоспазм кризисінің белгісі болып есептеледі.
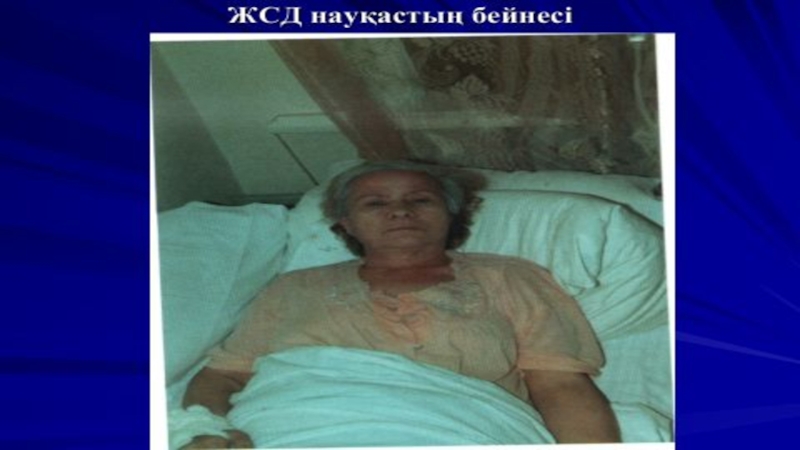
Терінің зақымдануы науқас адамдардың көбінде кездеседі және өзінің даму жолында үш сатыны өтеді: тығыз ісіну, индурация және атрофия (сему) сатылары.
Ең жиі қол ұшы мен бет, сирек – мойын, кеуде, сирақ және аяқ ұшы зақымданады. Кеуде мен арқа терісінің зақымдануы «сауыт», «корсет» сезімін тудырады.
Аурудың ісіну сатысында терінің әр жері ағарып, тығыздалған болады. Саусақтардың тығыз ісінуі оларға сосисканың түрін береді.
Индурация сатысында тері өте тығыздалып, қозғалмайтын болады, бүруге келмейді, тері бетінің әжімдері жойылып, терінің үсті тегістеледі. Оның салдарынан беттің мимикасы жойылып, маска түріндегі күйге көшеді, мұрын мен құлақтар жұқарады, ауыз тесігі тарылып, жақшаға ұқсайтын және толық ашылмайтын болады, қабақтар да толық жабылмайтын болады.
Терінің атрофиялық сатысы сирек кездеседі, тері бұл сатыда жұқарып, жылтырап көрінеді.
ЖҚЖ-дегі тері зақымдануының белгілеріне трофикалық бұзылыстар мен терінің пигментациясы да жатады. Трофикалық өзгерістердің ішінде ең жиі кездесетіндері – тырнақтардың сызғылануы мен деформациясы (деформацияға қоса саусақтарда жара және гангрена пайда болады), шаштың түсуі, кейде кірпік пен қастың, қолтық асты және қасаға түгінің түсуі.
Слайд 31Тері пигментациясы ошақты болады – беттің, кеуденің, білектің әр жерінде, тері
Телеангиэктазия көбіне бет пен кеудеде болады, кейде еріндерде, тілде, қатты таңдайда кездеседі, капиллярлар мен веналардың дилатациясының нәтижесінде пайда болады.
Кейбір науқас адамдарда терімен қоса бір мезгілде кілегей қабықтардың (созылмалы конъюнктивит, атрофиялық немесе субатрофиялық ринит, стоматит, фарингит) және бездердің зақымдануы байқалады. ЖСД мен қоса Шегрен синдромы кездесуі мүмкін.
Тері өзгерістерінің (негізінен оның индурациясының) таралуына байланысты ЖСД-ң екі негізгі клиникалық түрлерін ажыратады: 1) лимитті (шектелген) түрі; қол ұшы мен бет зақымданады; 2) жайылмалы; процесс дене тұлғасына тараған жағдайда (жиі аурудың тез үдемелі даму барысында кездеседі).
ЖСД-ң негізгі екі клиникалық түрінен басқа айқас синдромын немесе overlap (жүйелі склеродермияның ревматоидтық артритпен, дерматомиозитпен немесе жүйелі қызыл жегімен қоса кездесуі); склеродермасыз склеродермия немесе висцеральдық зақымдану басым (аурудың клиникасында ішкі органдар мен тамырлардың зақымдануы басым, ал терінің зақымдануы өте аз немесе болмайды) түрін ажыратады
Слайд 32Буындардың зақымдануы үш вариантта кездеседі:
1) полиартралгия;
2) экссудативті – пролиферативтік
3) периартрит (кейде ауыру белгісі болмайды); патологиялық процеске периартикулярлық тіндер қосылуы нәтижесінде контрактуралар пайда болады
Слайд 33Жалпы белгілері. Ауруға ең тән жалпы белгі – дене массасын жоғалту.
Қосымша тексерулер. Қанда гиперпротеинемия, альфа-2 және гамма-глобулиннің, фибриннің, серомукоидтың, С-реактивті протеиннің, гаптоглобиннің, оксипролиннің (коллаген метаболизмінің бұзылуы) көбейгені анықталады.
Науқас адафмның 40-50% РФ анықталады, 30-90% антинуклеарлық антидене анықталады. Жүйелі склеродермияға тән антиденелер: Scleroderma – 70 антигеніне қарсы антиденелер (аурудың жедел даму барысы мен жайылмалы түрінде анықталады) мен антицентромерлік антиденелер (аурудың лимитті түрінде басым кездеседі).
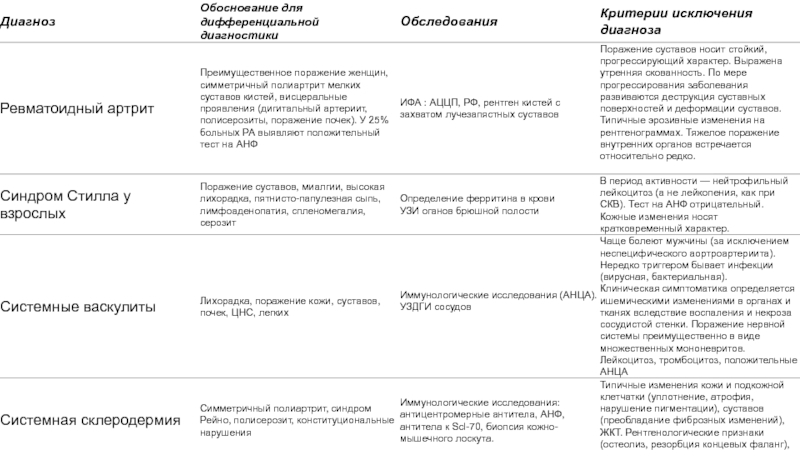
Рентгенологиялық тексеру: тері асты шел – майда кальциноз көрінеді, бұл өзгерістер көбіне саусақтардың ұшында, сирегірек – башпай ұшында, шынтақ, тізе және басқа буындардың жұмсақ тіндерінде анықталады. Саусақтар мен башпайлардың тырнақ бунақтары мен бақайшықтарының, шынтақ жілік және кәрі жіліктің дистальді бөлігінің, қабырғалардың артқы бөліктерінің остеолизі көрінеді. Буын маңы остеопорозы, буын қуыстарының тарылуы, буын шеміршегінің эрозиясы анықталады. Өңеш, он екі елі ішек және аш ішек кеңіген. Жайылмалы және кисталы пневмосклероз (өкпенің төменгі бөліктері), жүректің ұлғаюы байқалады.
Слайд 34ЭКГ: миокардтың жайылмалы өзгерістері, кейде Гис будасы сабақтарының блокадасы және атриовентрикулярлық
Тырнақ көбесінің капилляроскопиясы: капилляр тұзақтарының кеңуі мен ирелеңі, капилляр санының азаюы, геморрагиялар көрінеді.
Тері мен бұлшықет биопсиясы: тіндердің фиброзды трансформациясы, тамырлардың патологиясы табылады.
Склеродермия активтілігінің дәрежелері.
Активтіліктің үш дәрежесін ажыратады:
І (ең төмен) дәрежесі: вазоспастикалық және трофикалық өзгерістер анықталады, ЭТЖ < 20 мм/сағ.
ІІ (орташа) дәрежесі: артралгия, артрит, адгезивті плеврит, кардиосклероз. ЭТЖ 20-35 мм/сағ. аралығында.
ІІІ (жоғарғы) дәрежесі: қызба, полиартрит, миокардиосклероз, нефропатия, ЭТЖ > 35 мм/сағ.
Слайд 35Емі. ЖСД емі комплексті, патогенетикалық тұрғыдан негізделген, органдық патологияның түрі мен
ЖСД-да қолданылатын дәрілер:
1. Антифиброзды қасиеті бар дәрілер (Д-пеницилламин, медекасол, унитиол, диуцифон, колхицин, ферменттер – лидаза т.б.)
2. Тамырға әсер ететін дәрілер: вазодилататорлар, дезагреганттар, ангиопротекторлар, гипотензивтік дәрілер.
3. Қабынуға қарсы және иммунды супрессивті дәрілер (кортикостероидтар, цитостатиктер), аминохинолин препараттары, антацидтер.
Дәрімен емдеумен қатар экстракорпоральдық (плазмаферез, гемосорбция т.б.) және жергілікті (димексид, гиалуронидаза) емдеу әдістері қолданылады.
Слайд 36Пеницилламинмен емдеу ЖСД емдеудің базисті еміне жатады, препарат коллагеннің молекулаішілік және
Д-пеницилламинді тағайындау көрсетпесі – аурудың жеделше үдемелі дамуы (жайылмалы склеродермия). Препарат тері зақымданғанда тиімді болып келеді.
Д-пеницилламинге қарсы көрсетпелер: бауыр мен бүйректің зақымдануы, лейко- және тромбоцитопения, аллергия.
Жағымсыз әсерлері: аллергиялық тері бөртпелері, несеп синдромы, қызба, диспепсиялық белгілер, лейко- және тромбоцитопения.
Медекасол антифиброзды әсер көрсетеді және тамырлы-трофикалық бұзылыстарға оң мәнді ықпал жасайды. Аурудың созылмалы және жеделше дамуында таблетка түрінде ішке қабылданады (30 мг/тәул.), әсіресе саусақтардағы ишемиялық жаралар емдеуде тиімді болып келеді.
Слайд 372) антиагреганттар: трентал per os 200-600 мг/күнге дозасында; курантил (дипиридамол) 150-200
3) тура әсерлі антикоагулянттар (гепарин) және жанама әсерлі антикоагулянттар (фенилин, аспирин) қолданылады;
4) шеткі қан айналысын жақсарту үшін ангинин, андекалин, ГБО қолданылады.
Склеродермиялық нефропатияда қатерлі артериялық гипертония бар науқас адамдарға ААФ ингибиторларын тағайындайды. Каптоприлдің күнге 50-150 мг береді, ең үлкен дозасы – күнге 450 мг.
Глюкокортикостероидтар қабынуға қарсы дәрілер ретінде аурудың жедел және жеделше даму барысында және процестің ІІ және ІІІ дәрежелі активтілігінде күнге 20-30 мг дозасында тағайындалады, препараттың дозасы альвеолярлық фиброзит пен полимиозитте көбейтіледі.
Иммунодепрессанттарды ем комплексіне процестің жоғары активтілігінде және аурудың айқын үдемелі дамуында, фиброздаушы альвеолит барында, ГКС-пен емдеу нәтижелі болмағанда қосады. Азатиопринді немесе циклофосфамидті күнге 100-200 мг дозасында, хлорбутинді күнге 8 мл дозасында, кейде метотрексатты аптасына 5-10 мг дозасында тағайындайды.
Аминохинолин препараттары (делагил 25 мг/тәул., плаквенил 0,2-0,4 мг/тәул. дозасында) ЖСД-ның созылмалы даму барысында қолданылады.
Слайд 38Немедикаментозное лечение: · Избегать психоэмоциональных нагрузок, холода и вибраций; · Для уменьшения приступов
Слайд 39Медикаментозное лечение[1,2,6,7,8,10]:
· Основные направления медикаментозной терапии: сосудистая, противовоспалительная и антифиброзная;
Слайд 47Госпитализация
Показания для плановой госпитализации:
· Впервые выявленная ССД, особенно ранняя стадия
Слайд 50Дерматомиозит (ДМ) – көлденең жолақ және бірыңғай салалы бұлшық еттер басым
Слайд 51Классификациясы.
А. Тегіне қарай:
Идиопатиялық (бірінші ретті)
Паранеопластикалық (екінші ретті)
В. Даму барысы:
Жедел
Жеделше
Созылмалы
С. Кезеңдері:
Продром кезеңі, бірнеше күннен айға дейін
Манифестация кезеңі, тері, бұлшықет, жалпы синдромдар
Дистрофиялық немесе кахексиялық, терминальді кезең; асқынулар кезеңі
Д. Активтілік дәрежелері: І, ІІ, ІІІ
Е. Басты клиникалық белгілері (синдромдар).
Слайд 52Клиника
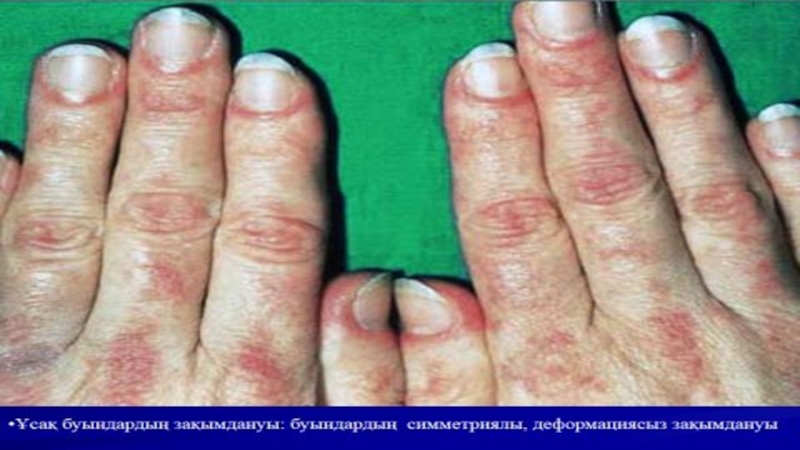
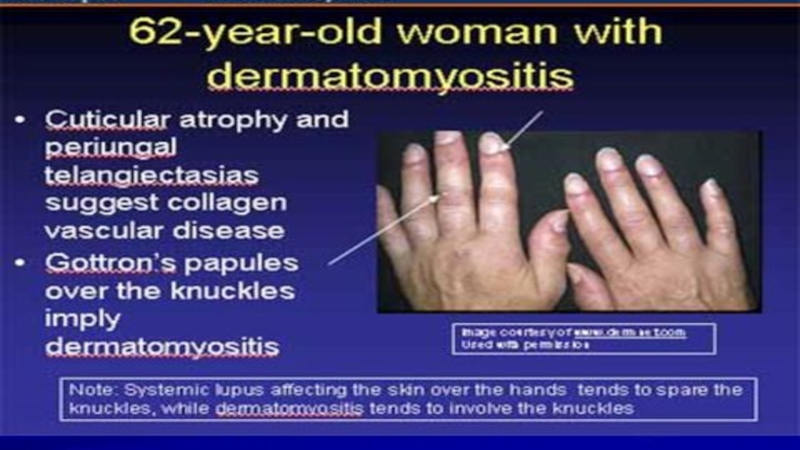
Терінің зақымдануы ДМ тән белгі. Терінің зақымдану белгілеріне эритема мен
Бұлшықеттердің зақымдануы – ДМ патогномониялық белгісі. Аяқ-қолдың проксимальды бұлшық еттерінің зақымдануы ауруға тән белгі, соның салдарынан науқас адам қолын көтере алмайды, шашын тарай алмайды («шаштарақ симптомы»), киіне алмайды («көйлек симптомы»), орындықтан тұра алмайды. Бұлшықеттердің зақымдануына байланысты ауру адам басын жастықтан көтере алмайды, басын ұстап тұра алмайды. Көмей мен жұтқыншақ бұлшықеттерінің зақымдануында дисфагия (тамақ мұрын арқылы кері құйылады), дауыстың мыңқылдап және қырылдап естілуі болады. Патологиялық процеске көз қозғаушы бұлшық ет қосылғанда диплопия және қабақтың птозы, мимикалық мускулатура қосылғанда – беттің маска сияқты түрі, сфинктерлер қосылғанда – дәреттерді ұстай алмау, қабырғааралық бұлшық еттер мен диафрагма қосылғанда – тыныстың бұзылуы байқалады.
Слайд 53Қанның жалпы анализі: процестің активтілік дәрежесіне сәйкес ЭТЖ өсуі.
Қанның биохимиялық
Иммунологиялық тексеру. ДМ-те аминоацилсинтетазаға (Анти-Jo-1) қарсы антиденелер, антисинтетазалық емес цитоплазмалық антиденелер (анти-SRP), антиядролық антиденелер (Анти-РМ (sd)) көбейеді.
Электромиограмма: полифазалық өзгерістері бар қысқа толқындар, тыныш күйде фибриллярлық осцилляциялар тіркеледі.
ЭКГ: жайылмалы өзгерістер, ырғақ пен өткізгіштіктің бұзылуы.
Рентгенологиялық тексеру: жұмсақ тіндерде кальцификаттардың болуы.
Спирография: рестриктивті тыныс жетіспеушілігі.
Тері – бұлшықет қиығының биопсиясы: ауыр миозит, көлденең жолақтардың жойылуы, бұлшықеттің инфильтрациясы, атрофиясы және фиброзы. Теріде – емізікшелер атрофиясы, шаш фолликулдары мен май бездерінің дистрофиясы, коллаген талшықтарының өзгеруі, периваскулярлық инфильтрация.
Слайд 55Лабораторные исследования: см. амбулаторный уровень. · коагулограмма: АЧТВ, ПВ, ПТИ, МНО, ТВ, РМФК,
Слайд 58Емі. ДМ (ПМ) емдегенде аурудың тегін, клиникалық даму барысының ерекшеліктерін, аурудың
ДМ емдеуде қолданылатын таңдамалы дәрілер болып глюкокортикостероидтар табылады, олар қабынуға қарсы және иммунодепрессивті әсер көрсетеді, некроз бен фиброзды – атрофиялық өзгерістерге кедергі болады, бұлшықет талшықтарының регенерациясына көмектеседі (ұзақ уақыт қабылдағанда).
Кортикостероидтардың ішінде преднизолонға көңіл аударады, ол басқа препараттарға қарағанда бұлшық етке ең аз катаболизмдік әсер көрсетеді. Триамцинолон қолдануға болмайды, себебі ол бұлшық ет әлсіздігін күшейте түседі.
Преднизолонның дозасын патологиялық процестің даму сипатына қарап анықтайды. ДМ жедел дамуында тәулігіне оның 80-120 мг, жеделше дамуында – 60 мг, созылмалы дамуында – 30-40 мг тағайындайды. Белгіленген дозаны науқас адам 1 1/2 - 2 ай бойы клиникалық нәтиже болғанға дейін қабылдайды (бұлшықет әлсіздігінің азаюы, беттің ісінуінің азаюы, фонацияның, жұтынудың жақсаруы, эритема орнында пигментацияның пайда болуы, лабораториялық көрсеткіштердің жақсаруы). Кейін препараттың дозасын азайтуға көшеді. Бұл жағдайда ГКС беруді тоқтатудың жалпы принципін қолданады: ГКС-ң тәуліктік дозасы неғұрлым аз болса, дозаны соғұрлым баяу азайтады. Дозаны сүйемел дозаға дейін азайтады, ол аурудың жедел немесе жеделше дамуында 1-ші жылы 30-40 мг/тәул., 2-3 – жылдары 10-20 мг/тәул. құрайды. Преднизолон беруді тек тұрақты және ұзақ клиникалық ремиссияда тоқтатады.
Слайд 59Жедел дерматомиозиттің өте ауыр даму барысында преднизолонды қабылдауды жалғастыра отырып, пульс-терапия
ДМ-ті емдеуде иммунодепрессанттар ГКС-мен қосылып қолданылады немесе жеке қолданылады. Оларды тағайындау көрсетпелеріне преднизолонмен емдеудің тиімсіздігі, преднизолонды көтере алмау, преднизолонмен емдеудің асқынулары және преднизолонға тәуелдік жатады. Ең жиі қолданылатын дәрілер – азатиоприн, метотрексат.
Азатиопринді 2-3 мг/кг/күнге дозасында береді. 6-9 айдан кейін сүйемел дозаға (50 мг/күнге) көшеді. Метотрексат 0,75 мг/кг дозасында аптасына 1 рет венаға егіледі немесе 7,5-30 мг/аптасына дозасында ішке қабылданады. Цитостатиктермен емдеу ұзақтығы – бір жыл шамасы.
Аминохинолин препараттары лизосомальды мембраналарды қатайтады және жұмсақ иммунодепрессивті әсер көрсетеді. Олар аурудың созылмалы дамуында және активтілік белгісі жоқ кезде және преднизолонның немесе цитостатиктердің дозасын азайтқан кезде аурудың өршу қаупін төмендету үшін қолданылады. Делагил (хингамин) 0,25 г дозасында күнге 1 рет ішке қабылданады, ем кем дегенде 2 жылға созылады.
Слайд 60Дерматомиозитті емдеудің қосымша тәсілдеріне жататындар:
1) ауырсыну және буын синдромы басым
2) преднизолонды ұзақ қабылдағанда калий препараттары, аноболикалық стероидтар (неробол, ретаболил) беріледі;
3) бұлшықеттер мен тері асты шел – май кальцинозында комплексондар тағайындалады: ЭДТА динатрий тұзы: препараттың 250 мг натрий хлоридының немесе глюкозаның 5% ертіндісінің 400 мл-де ерітеді. Ертіндіні 5 күн бойы егіп, 5 күн үзіліс жасайды. Ем курсі – 15 егуден тұрады. 1 жыл бойында ем курсін 3 рет қайталайды;
4) емнің экстракорпоральдық тәсілдері: плазмаферез, карбогемосорбция (иммундық комплекстерді бөлу үшін);
5) науқас адамның жалпы күйінің клиникалы-лабораториялық жақсаруы кезінде сақтықпен ЕДТ қолданылады: аяқ-қол бұлшықеттерін (контрактураны болдырмау үшін), тыныс алу және басқа бұлшықет топтарын шынықтыру. Бұлшықеттердің атрофиясы мен фиброзында контрактура дамыған жағдайда емдік гимнастика, массаж, физиотерапиялық процедуралар (парафин, гиалуронидаза электрофорезі), бальнеотерапия қолданылады;

































![Медикаментозное лечение[1,2,6,7,8,10]: · Основные направления медикаментозной терапии: сосудистая, противовоспалительная и антифиброзная;](/img/tmb/3/294638/8798020e14839cae3a5381bef35f4d1b-800x.jpg)