- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Бронхіальна астма. (Лекція 4) презентация
Содержание
- 1. Бронхіальна астма. (Лекція 4)
- 2. Бронхіальна астма хронічне рецидивуюче обструктивне
- 3. Етіологія і патогенез бронхіальної астми
- 4. Патогенез бронхіальної астми І. Спадкові чинники
- 5. Класифікація БА І. Клініко-патогенетичні варіанти: атопічна
- 6. Класифікація БА ІІ. Тяжкість перебігу: інтермітуючий
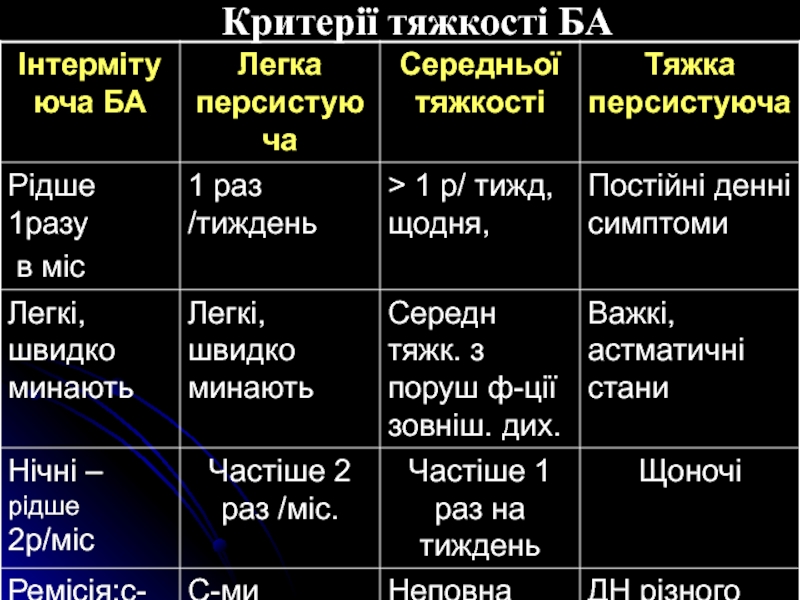
- 7. Критерії тяжкості БА
- 8. Клініка Період передвісників: триває к-ка год.
- 9. Клініка Приступний період: задишка експіраторна, приступ ядухи,
- 10. Клініка Післяприступний період: зменшується ЧД,
- 11. Астматичний статус зумовлений глибокою блокадою
- 12. Астматичний статус Затяжний приступ, який не
- 13. Астматичний статус
- 14. Ключові моменти лікування БА Лікування
- 15. Засоби швидкої дії: β2-агоністи короткої
- 16. Засоби швидкої дії: 3. Комбіновані препарати –
- 17. Засоби інгаляційної техніки: Небулайзер –
- 18. Засоби інгаляційної техніки: Небулайзер
- 19. Засоби інгаляційної техніки: Спейсер з маскою на обличчя
- 20. Засоби інгаляційної техніки: Дискус, ДАІ
- 21. Базисна терапія лікування БА Проводиться
- 22. Ступінчатий підхід до базисної терапії БА у дітей
- 23. Ступінчатий підхід до базисної терапії БА у дітей
- 24. Препарати контролю БА – профілактики, превентивної
- 25. Препарати контролю БА – профілактики, превентивної дії,
- 26. Препарати контролю БА – профілактики, превентивної дії,
- 27. Препарати контролю БА – профілактики, превентивної дії,
Слайд 2Бронхіальна астма
хронічне рецидивуюче обструктивне захворювання дихальних шляхів, яке характеризується нападами
набряку, гіперсекреції, дискринії, в основі якого лежить генетично детермінована схильність до алергії
Слайд 3Етіологія і патогенез
бронхіальної астми
І. Генетична схильність – спадковий імунодефіцит:
до бронхіальної гіперреактивності;
ІІ. Сенсибілізація організму
екзогенними (неінфекційні – інфекційні) і ендогенними алергенами;
ІІІ. Алергічні реакції – три послідовні фази: імунологічна, патохімічна, патофізіологічна;
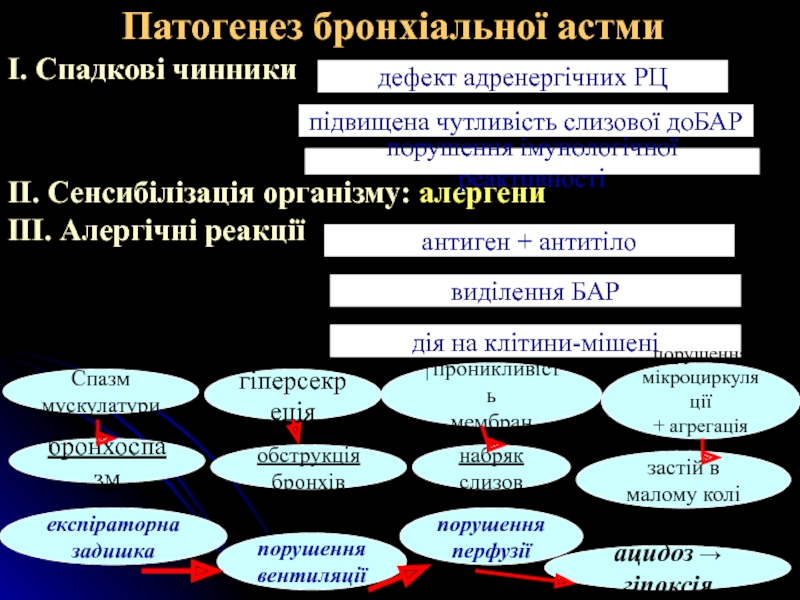
Слайд 4Патогенез бронхіальної астми
І. Спадкові чинники
ІІ. Сенсибілізація організму: алергени
ІІІ. Алергічні
дефект адренергічних РЦ
підвищена чутливість слизової доБАР
порушення імунологічної реактивності
антиген + антитіло
виділення БАР
дія на клітини-мішені
Спазм мускулатури
гіперсекреція
обструкція бронхів
бронхоспазм
↑проникливість
мембран
набряк слизов
експіраторна задишка
порушення
вентиляції
ацидоз → гіпоксія
порушення
мікроциркуляції
+ агрегація trom
застій в малому колі
порушення
перфузії
Слайд 5Класифікація БА
І. Клініко-патогенетичні варіанти:
атопічна форма –
дошкільний, молодший шкільний вік; атопічний діатез
(-) фізичних та функціон. змін в ремісії;
високий рівень Ig E;
висока ефективність бронхоспазмолітиків;
- інфекційно-залежна форма – зв’язок з інфекційними захворюваннями;
Слайд 6Класифікація БА
ІІ. Тяжкість перебігу:
інтермітуючий (епізодичний)
- (І ступінь),
персистуючий (постійний):
легкий перебіг
середній перебіг (ІІІ ступінь)
тяжкий перебіг (ІV ступінь)
ІІІ. Період захворювання: загострення;
ремісія;
Слайд 8Клініка
Період передвісників:
триває к-ка год. - днів
збудження, порушення сну або пригнічення,
вегетативні розлади: блідість, пітливість, розширення зіниць, тахикардія, головні болі;
Слайд 9Клініка
Приступний період:
задишка експіраторна, приступ ядухи, подовжений гучний видих, >>ЧД,
грудна клітка
втягнення міжреберних проміжків,
випинання над- і підключичних ямок, положення ортопноє (фіксація плеч. поясу),
перкуторно- коробковий звук,
аускультативно- подовжений видих, маса розсіяних сухих хрипів на видосі, різнокаліберні вологі на вдосі (ранній вік);
Зміна ЧСС, пульсу, А/Т, болі в животі, блювання;
Слайд 10Клініка
Післяприступний період:
зменшується ЧД,
посилюються катаральні явища,
збільшується різноманіття фізікальної
картини (к-сть вологих
Міжприступний період:
відсутні клінічні прояви захворювання;
Слайд 11Астматичний статус
зумовлений глибокою блокадою
β-адренергічних рецепторів:
частим використанням симпатоміметиків;
інфекційним процесом;
недостатністю ГКС в
Слайд 12Астматичний статус
Затяжний приступ, який не купується впродовж 6 год. і більше;
Резистентність до симпатоміметиків;
Порушення дренажної функції бронхів;
Розвиток гіпоксемії - РаО2 ↓ 60 мм рт.ст., гіперкапнії - РаСО2 ↑ 60 мм рт.ст.
Слайд 14Ключові моменти лікування БА
Лікування з врахуванням ступеня тяжкості;
Терапія залежить
При загостренні – ефективні інгаляційні
β2-агоністи короткої дії;
4. Препаратами контролю БА (профілактики) – інгаляційні ГКС (ІГКС);
5. Тривала терапія ІГКС – не впливає на ріст, розвиток дитини, не призводить до остеопорозу, патологічних переломів;
Слайд 15Засоби швидкої дії:
β2-агоністи короткої дії (симпатоміметики): сальбутамол, фенотерол (беротек):
“золотий” стандарт
шляхи введення- інгаляц, per os, в/в;
дозування: per os 0,15 мг/кг/д – 0,5 мг/кг/добу;
2. Антихолінергічні препарати (холінолітики): іпратропіум бромід, окситропіум бромід, атровент:
шлях введення – інгаляційний;
бронходілятаційний ефект нищий інгаляц β2-агоністів – обмежене застосування
Слайд 16Засоби швидкої дії:
3. Комбіновані препарати – інгаляційні β2-агоністи короткої дії +
іпратропіум бромід + фенотерол (беридуал) – дітям >> 3 років
іпратропіум бромід + сальбутамол (комбівент) - дітям >> 12 років
4. Метилксантини: амінофілін, теофілін:
шлях введення – per os, в/м, в/в;
бронхолітичний ефект пізніше інгаляц β2-агоністів, але покращує ф-цію дих мускулатури, подовжує і стабілізує ефект β2-агоністів
Слайд 17 Засоби інгаляційної техніки:
Небулайзер – для дітей будь-якого віку
ДАІ –
Затримуючі камери – спейсер, синхронер, бебіхалер, волюматик-спейсер
ДПІ – дозовані порошкоподібні інгалятори – спінхалер, ротахалер, турбохалер, дискхалер, дискус
Слайд 21Базисна терапія лікування БА
Проводиться щоденно, тривалим курсом, етапно, залежно від
Ступінчатий підхід – “step up”, “step down”
“step up” – залежно від ступеня тяжкості обсяг лікування посилюється;
“step down” – після досягнення ефекту обсяг лікування зменшується;
Слайд 24Препарати контролю БА –
профілактики, превентивної дії, підтримуюча терапія:
1. Інгаляційні ГКС
для лікування персистуючої БА;
ліпофільність → “мікродепо” → пролонгована дія;
низька системна біодоступність;
2. Інгаляційні β2-агоністи тривалої дії:
сальметерол (серевент), формотерол:
інгаляційний; в комбінації з ІГКС;
висока ліпофільність, спорідненість до РЦ слизової
→ тривалу бронходілятацію;
протизапальний, антиоксидантний ефект;
Слайд 25Препарати контролю БА – профілактики, превентивної дії, підтримуюча терапія:
3. Комбіновані препарати
потужна протизапальна,
тривала бронходілятація;
4. Кромони – кромоглікат натрію, кромолін, інтал, ломудал, недокроміл:
шлях введення – інгаляційний;
для лікування легкої та середньої тяжкості БА;
Слайд 26Препарати контролю БА – профілактики, превентивної дії, підтримуюча терапія:
5.
шлях введення – per os, парентеральний;
для купування приступів середніх та тяжких;
6. Метилксантини – амінофілін, теофілін - теопек, теоклір, вентакс (сповільненої дії, препарат резерву):
шлях введення – пероральний;
для лікування тяжкої БА, середньої тяжкості;
попередження нічних приступів;
Слайд 27Препарати контролю БА – профілактики, превентивної дії, підтримуюча терапія:
7. Пероральні β2-агоністи
8. Антилейкотрієнові препарати - монтелукаст, зафірлукаст:
per os;
4 мг – 10 мг на добу залежно від віку;