- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Внутрикостный доступ презентация
Содержание
- 1. Внутрикостный доступ
- 2. История возникновения метода Метод внутрикостного доступа был
- 3. История возникновения метода В 80-х г.г. 20
- 4. Преимущества перед другими методиками введения лекарственных средств
- 5. Преимущества перед другими методиками введения лекарственных средств
- 6. Область применения Изначально внутрикостный доступ был предложен
- 7. Использование в международных протоколах СЛР В соответствии
- 8. Показания к использованию Доступ к системной венозной
- 9. Противопоказания к использованию Инфекция в месте введения
- 10. Методы внутрикостного доступа Ранее наиболее распространенным методом
- 11. Необходимое оборудование Перчатки Раствор антисептика 1% р-р
- 12. Место пункции Наиболее распространенной точкой для введения
- 13. Техника пункции Пациент в положении на спине
- 14. Техника пункции Обработайте место пункции местным анестетиком
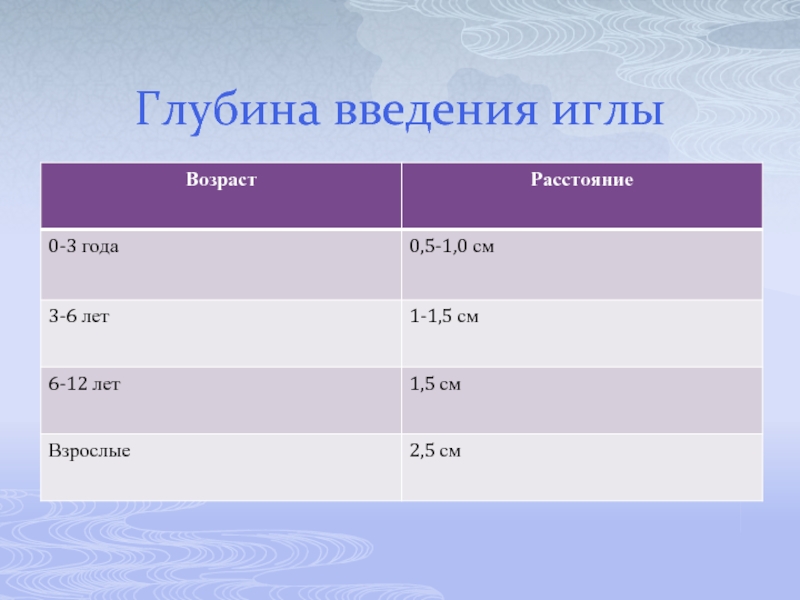
- 15. Глубина введения иглы
- 16. Техника внутрикостной пункции Убедитесь в правильной позиции
- 17. Возможные осложнения Инфекция (целлюлит или остеомиелит) при
- 18. Возможные осложнения Перелом или пенетрация кости при
- 19. Редкие осложнения Жировая эмболия Повреждающее действие гипертонических
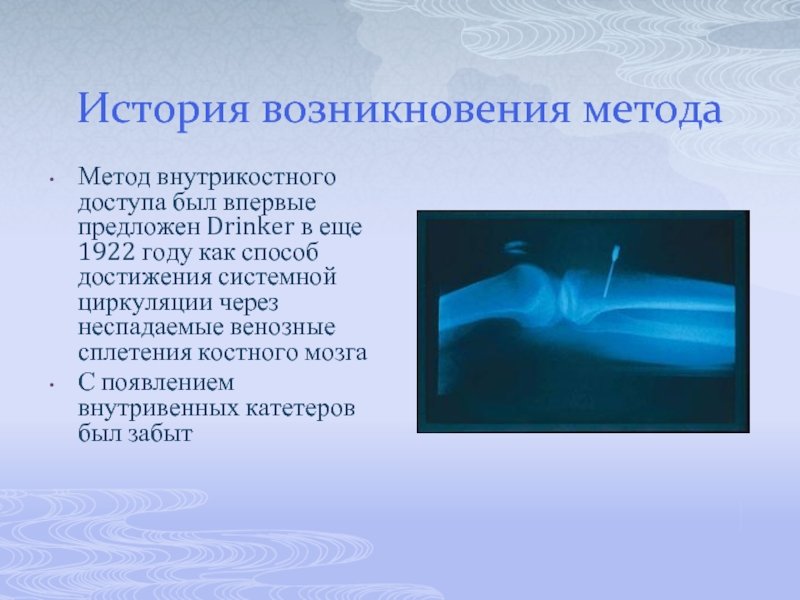
Слайд 2История возникновения метода
Метод внутрикостного доступа был впервые предложен Drinker в еще
1922 году как способ достижения системной циркуляции через неспадаемые венозные сплетения костного мозга
С появлением внутривенных катетеров был забыт
С появлением внутривенных катетеров был забыт
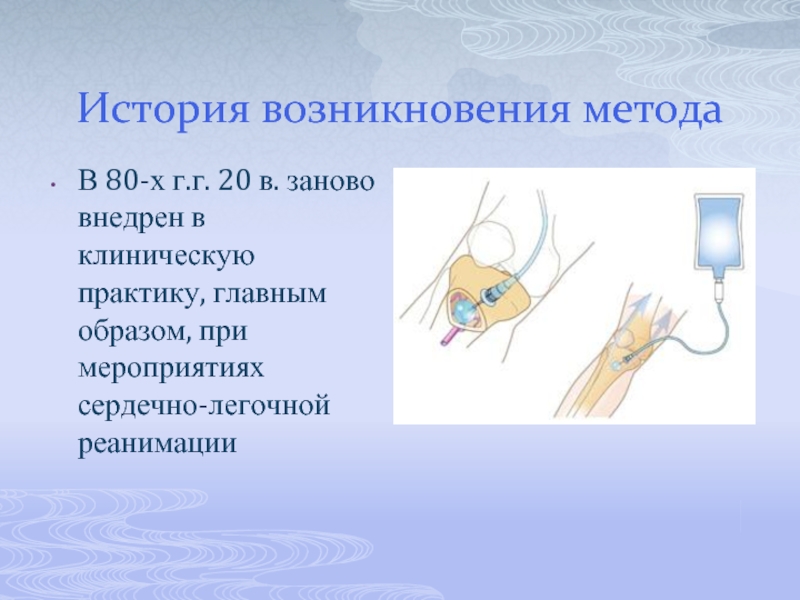
Слайд 3История возникновения метода
В 80-х г.г. 20 в. заново внедрен в клиническую
практику, главным образом, при мероприятиях сердечно-легочной реанимации
Слайд 4Преимущества перед другими методиками введения лекарственных средств
ВСЕ медицинские препараты и препараты
крови, которые назначаются в/в, могут вводится внутрикостно
Начало действия и пиковая концентрация лекарственных веществ ври внутрикостном введении сравнимы с таковыми при их внутривенном назначении
Внутрикостный доступ предпочтительнее эндотрахеального при невозможности быстрой установки в/в доступа
Нахождение иглы внутри кости дольше 72 ч повышает риск развития локальной инфекции, поэтому иглу следует удалить как только установлен постоянный венозный доступ
Начало действия и пиковая концентрация лекарственных веществ ври внутрикостном введении сравнимы с таковыми при их внутривенном назначении
Внутрикостный доступ предпочтительнее эндотрахеального при невозможности быстрой установки в/в доступа
Нахождение иглы внутри кости дольше 72 ч повышает риск развития локальной инфекции, поэтому иглу следует удалить как только установлен постоянный венозный доступ
Слайд 5Преимущества перед другими методиками введения лекарственных средств
Обучение внутрикостному доступу легко может
быть достигнуто после минимальных тренировок
Установка внутрикостного доступа занимает меньше времени по сравнению с внутривенным
Кровь, полученная после достижения внутрикостного доступа может быть исследована для лабораторных анализов (совместимость по системе AB0, Rh-фактору)
Установка внутрикостного доступа занимает меньше времени по сравнению с внутривенным
Кровь, полученная после достижения внутрикостного доступа может быть исследована для лабораторных анализов (совместимость по системе AB0, Rh-фактору)
Слайд 6Область применения
Изначально внутрикостный доступ был предложен для детей в возрасте 6
лет и младше, хотя последние исследования доказали, что он безопасен для применения у детей любой возрастной группы, а также у взрослых
Успешное использование метода у новорожденных позволяет предположить, что внутрикостный доступ достигается быстрее, чем доступ через пупочную вену
Успешное использование метода у новорожденных позволяет предположить, что внутрикостный доступ достигается быстрее, чем доступ через пупочную вену
Слайд 7Использование в международных протоколах СЛР
В соответствии с Emergency Cardiovascular Care Guidelines
в 2000 г. рекомендован всем детям после 2 неудачных попыток внутривенного доступа во время циркуляторного коллапса
В 2005 г. American Heart Association рекомендовала внутрикостный доступ при невозможности быстрого и надежного установления венозного доступа
В 2005 г. American Heart Association рекомендовала внутрикостный доступ при невозможности быстрого и надежного установления венозного доступа
Слайд 8Показания к использованию
Доступ к системной венозной циркуляции
Сердечно-легочная реанимация
Трудность обеспечения венозного доступа
Ожоги
Отеки
Тучность
Судороги
Необходимость
быстрой инфузии большого объема жидкости
Гиповолемический шок
Ожоги
Гиповолемический шок
Ожоги
Слайд 9Противопоказания к использованию
Инфекция в месте введения
Ожог в месте введения
Ипсилатеральный перелом конечности
Osteogenesis
imperfecta
Остеопения
Остеопороз
Предыдущие попытки в другом участке одной кости
Невозможность установления ориентиров
Остеопения
Остеопороз
Предыдущие попытки в другом участке одной кости
Невозможность установления ориентиров
Слайд 10Методы внутрикостного доступа
Ранее наиболее распространенным методом установки внутрикостного доступа являлся мануальный,
в настоящее время набирают популярность автоматизированные устройства (EZ-IO, B.I.G., F.A.S.T.-1 и др.)
Слайд 11Необходимое оборудование
Перчатки
Раствор антисептика
1% р-р лидокаина
Шприц объемом 5-10 мл
Игла для внутрикостной пункции
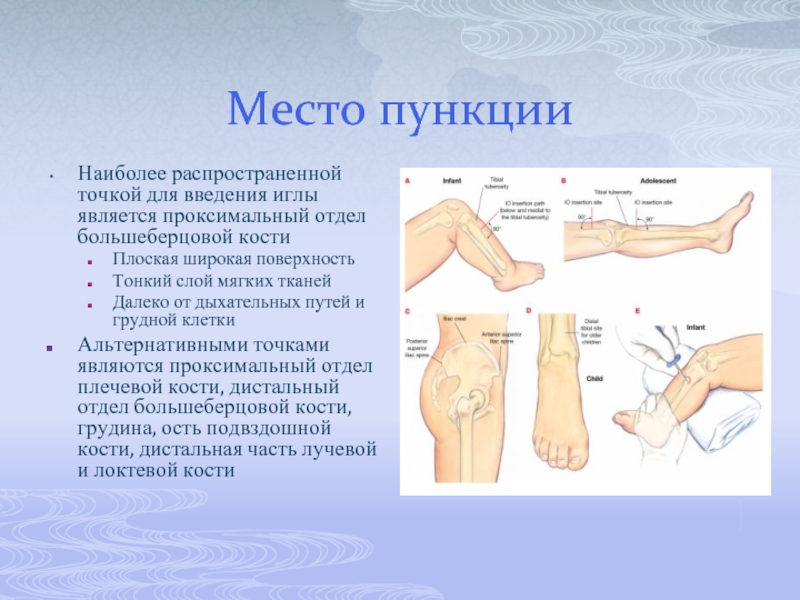
Слайд 12Место пункции
Наиболее распространенной точкой для введения иглы является проксимальный отдел большеберцовой
кости
Плоская широкая поверхность
Тонкий слой мягких тканей
Далеко от дыхательных путей и грудной клетки
Альтернативными точками являются проксимальный отдел плечевой кости, дистальный отдел большеберцовой кости, грудина, ость подвздошной кости, дистальная часть лучевой и локтевой кости
Плоская широкая поверхность
Тонкий слой мягких тканей
Далеко от дыхательных путей и грудной клетки
Альтернативными точками являются проксимальный отдел плечевой кости, дистальный отдел большеберцовой кости, грудина, ость подвздошной кости, дистальная часть лучевой и локтевой кости
Слайд 13Техника пункции
Пациент в положении на спине с согнутым коленом
Найдите бугристость большеберцовой
кости и пропальпируйте точку, расположенную на 2 пальца (у новорожденного и грудного ребенка на 1 палец) дистальнее бугристости между передним и заднем краем большеберцовой кости. Это место пункции
Слайд 14Техника пункции
Обработайте место пункции местным анестетиком (Бетадин)
Если пациент в сознании, инфильтрируйте
кожу в месте пункции 1% раствором лидокаина
Снова определите место пункции
Позиция иглы – 90% по отношению к кости
Направляйте иглу вкручивающими движениями до внезапной потери сопротивления
Снова определите место пункции
Позиция иглы – 90% по отношению к кости
Направляйте иглу вкручивающими движениями до внезапной потери сопротивления
Слайд 16Техника внутрикостной пункции
Убедитесь в правильной позиции иглы, выполните аспирационную пробу (не
всегда положительна)
Подсоедините удлинитель, начните инфузию, убедитесь в отсутствии экстравазата
Закрепите иглу
Удалите иглу сразу же после установления центрального венозного доступа
Подсоедините удлинитель, начните инфузию, убедитесь в отсутствии экстравазата
Закрепите иглу
Удалите иглу сразу же после установления центрального венозного доступа
Слайд 17Возможные осложнения
Инфекция (целлюлит или остеомиелит) при несоблюдении правил асептики или длительном
(более 72ч) стоянии иглы
Экстравазация крови или инфузионного раствора в окружающие мягкие ткани при неправильной техники или длительной инфузии
Компартмент-синдром из-за эктравазации
Экстравазация крови или инфузионного раствора в окружающие мягкие ткани при неправильной техники или длительной инфузии
Компартмент-синдром из-за эктравазации
Слайд 18Возможные осложнения
Перелом или пенетрация кости при избыточно приложенной силе
Повреждение окружающих тканей
Затупление
иглы
Засорение иглы
Засорение иглы
Слайд 19Редкие осложнения
Жировая эмболия
Повреждающее действие гипертонических растворов на окружающие ткани
Нарушение роста кости
(не доказано при экспериментах на животных)