ОТДЕЛЬНЫХ СИСТЕМ И ОРГАНОВ
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Патобиохимия обмена веществ презентация
Содержание
- 1. Патобиохимия обмена веществ
- 2. ПЛАН ЛЕКЦИИ: Патобиохимия обмена белков. Патобиохимия обмена липидов. Патобиохимия обмена углеводов.
- 3. 1. Патобиохимия обмена белков
- 4. НАРУШЕНИЯ ОБМЕНА БЕЛКОВ ВКЛЮЧАЮТ: Нарушения количественного поступления
- 5. Взрослый человек при средней
- 6. Избыточное поступление белка
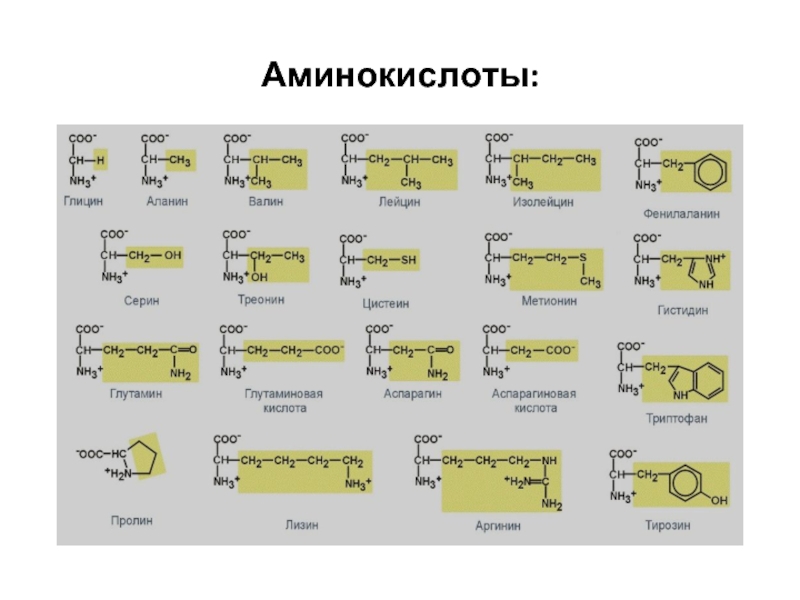
- 7. Аминокислоты:
- 8. Избыток отдельных аминокислот Общие проявления его:
- 9. Избыток отдельных аминокислот: Избыток
- 10. Избыток отдельных аминокислот: Избыток гистидина может вызвать задержку умственного и речевого развития.
- 11. Белковая недостаточность Белки не депонируются
- 12. Дефицит отдельных аминокислот Общие проявления отрицательный азотистый
- 13. При дефиците фенилаланина развивается гипотиреоз,
- 14. Крайнее проявление белковой недостаточности -
- 15. Нарушения на этапе переваривания белков
- 16. Нарушения на этапе переваривания белков
- 17. Нарушения на этапе всасывания аминокислот
- 18. Замедление поступления аминокислот в органы и ткани
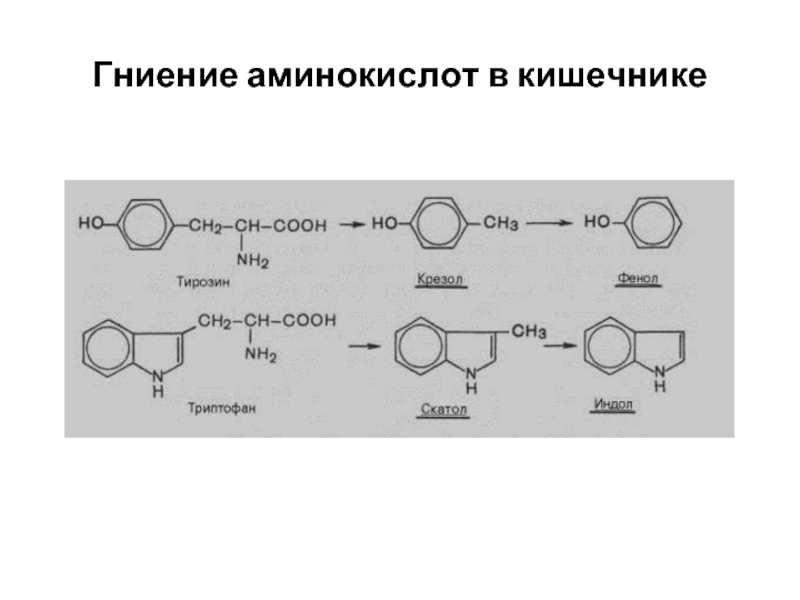
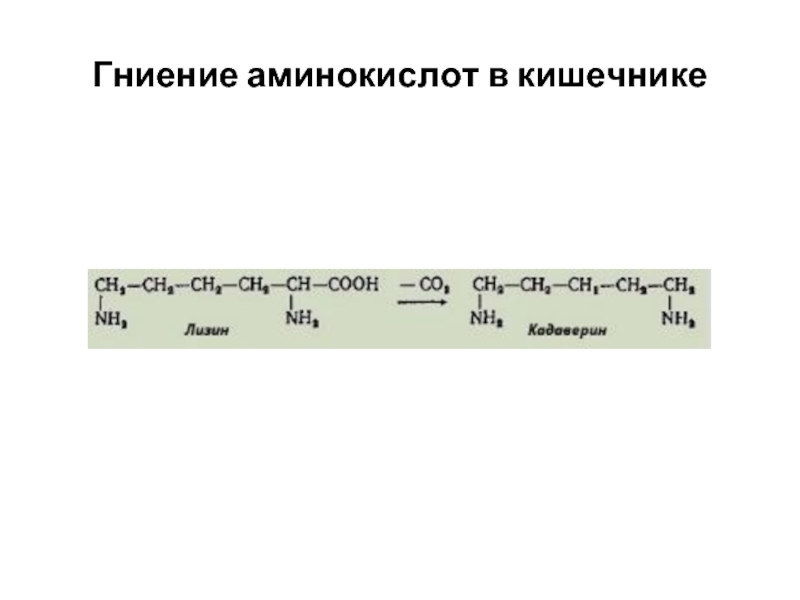
- 19. Гниение аминокислот в кишечнике
- 20. Гниение аминокислот в кишечнике
- 21. Нарушение синтеза белков Причины различные виды алиментарной
- 22. Нарушение распада белков Значительное
- 23. Нарушения обмена аминокислот Нарушение переаминирования
- 26. Нарушения обмена аминокислот Нарушения дезаминирования Нарушения декарбоксилирования
- 27. Фенилкетонурия – это наследственное заболевание, связанное
- 28. Обмен фенилаланина
- 29. Нарушения обмена фенилаланина при фенилкетонурии
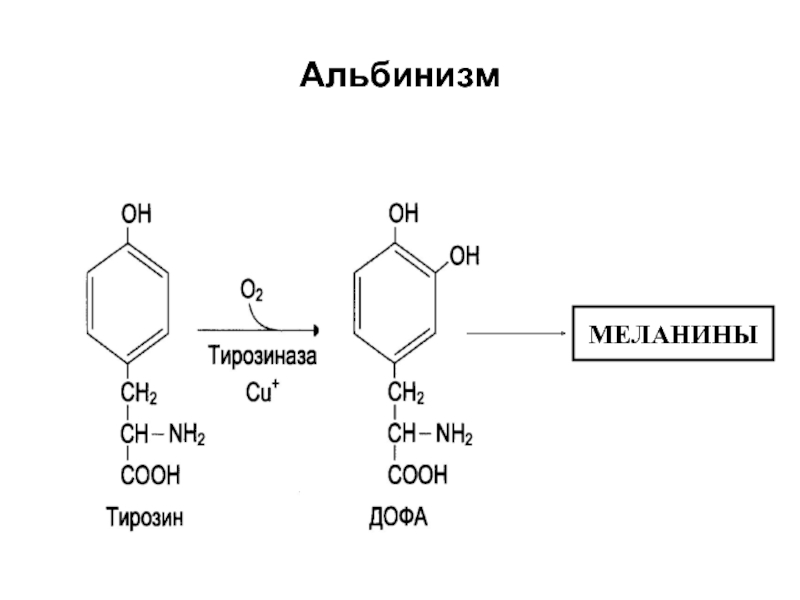
- 30. Альбинизм МЕЛАНИНЫ
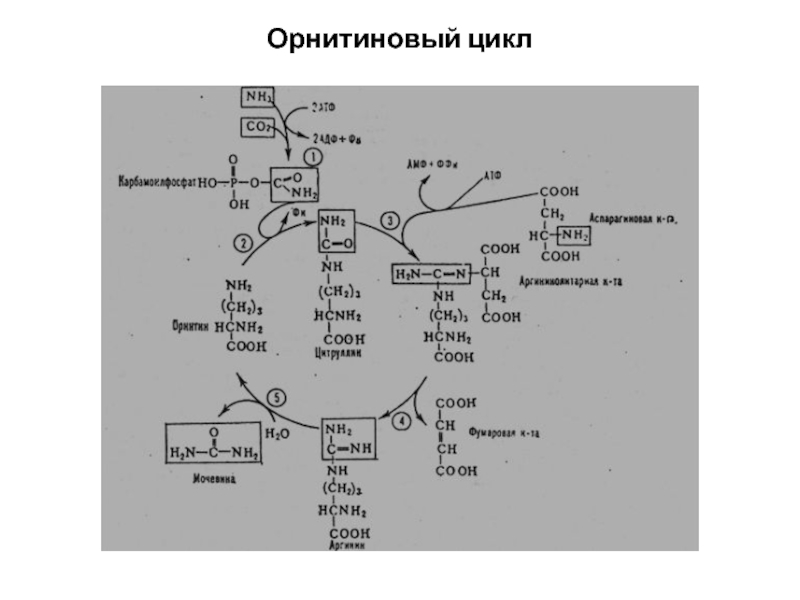
- 31. Нарушения орнитинового цикла Причины: генетический дефект ферментов
- 32. Орнитиновый цикл
- 33. 2. Патобиохимия обмена липидов
- 34. На этапе поступления липидов в организм В
- 35. Ожирение – это фактор риска развития:
- 36. Образование адипоцитов происходит еще
- 37. Виды ожирения: первичное, вторичное.
- 38. Первичное ожирение – результат
- 39. Однако имеются генетические
- 40. Разница в функционировании «бесполезных» циклов
- 41. Роль лептина в регуляции массы жировой ткани
- 43. Нарушения действия лептина при ожирении Дефект гена
- 44. Причины первичного ожирения: большое количество потребляемой пищи; низкий уровень физической активности; психологические факторы.
- 45. Вторичное ожирение ожирение развивающее в результате
- 46. При недостаточном поступлении липидов с пищей развивается
- 47. При поражении поджелудочной железы Нарушение внешнесекреторной функции
- 48. При поражении слизистой оболочки тонкой кишки нарушается
- 49. Желчнокаменная болезнь – болезнь, при которой в
- 51. У большинства больных желчнокаменной болезнью увеличен синтез
- 52. Причины диспропорции количества холестерина и желчных кислот
- 54. При нарушении пропорций холестерин осаждается в желчном
- 55. При перемещении камня развивается спазм (сокращение) желчного
- 56. Молекулярные механизмы развития атеросклероза Изменение нормальной структуры
- 57. Изменение структуры ЛПНП и их рецепторов возможно
- 58. Модифицированные ЛПНП захватываются макрофагами с помощь скевенджер-рецепторов
- 59. «Пенистые клетки» проникают в субэндотелий и образуются
- 60. Это приводит к активации тромбоцитов, которые начинают
- 61. Агрегация тромбоцитов и миграция гладкомышечных клеток
- 62. Далее происходит прорастание бляшки
- 64. Острые осложнения атеросклероза (инфаркт миокарда, инсульт)
- 65. 3. Патобиохимия обмена углеводов
- 66. Нарушения на этапе поступления углеводов с
- 67. При поражении слизистой желудка НАРУШАЕТСЯ ВЫРАБОТКА СОЛЯНОЙ
- 68. При поражении слизистой оболочки тонкой кишки НАРУШАЕТСЯ
- 69. ГЛИКОГЕНОВЫЕ БОЛЕЗНИ - это наследственные заболевания, связанные
- 70. ГЛИКОГЕНОЗЫ связанны с нарушением распада гликогена
- 71. ПРИ АГЛИКОГЕНОЗАХ нарушается синтез гликогена. Из них
- 72. Дефицит эффектов инсулина проявляется
- 73. Признаки дефицита инсулина : 1.
- 74. Спасибо за внимание!
Слайд 1ПАТОБИОХИМИЯ ОБМЕНА ВЕЩЕСТВ
Лектор: профессор Владимир Дмитриевич Конвай
МЕТАБОЛИЧЕСКИЕ ОСОБЕННОСТИ
Слайд 2ПЛАН ЛЕКЦИИ:
Патобиохимия обмена белков.
Патобиохимия обмена липидов.
Патобиохимия обмена углеводов.
Слайд 4НАРУШЕНИЯ ОБМЕНА БЕЛКОВ ВКЛЮЧАЮТ:
Нарушения количественного поступления белка в организм (избыточное поступление,
белковая недостаточность);
Нарушения качественного состава белков (дефицит или избыток отдельных аминокислот);
Нарушения переваривания белков и всасывания аминокислот в пищеварительном тракте;
Нарушения метаболизма аминокислот;
Нарушения в цикле мочевинообразования.
Нарушения качественного состава белков (дефицит или избыток отдельных аминокислот);
Нарушения переваривания белков и всасывания аминокислот в пищеварительном тракте;
Нарушения метаболизма аминокислот;
Нарушения в цикле мочевинообразования.
Слайд 5 Взрослый человек при средней физической нагрузке должен получать
100 г белка/ сут.
Потребность увеличивается при интенсивной физической нагрузке, беременности, лактации, в период восстановления после болезней.
Потребность увеличивается при интенсивной физической нагрузке, беременности, лактации, в период восстановления после болезней.
Слайд 6
Избыточное поступление белка возможно при переедании или несбалансированной
диете. Оно не ведет к развитию ожирения. Тем не менее, создается повышенная нагрузка на печень и почки, так как обезвреживается большое количество аммиака и других азотсодер-жащих веществ. Продуты неполного гидролиза белков могут поступать в толстый кишечник и возможна интенсификация процессов гниения нём аминокислот.
Слайд 8Избыток отдельных аминокислот
Общие проявления его:
- нарушение вкуса,
- снижение аппетита,
- нарушение обмена АК.
Специфические проявления
Избыток фенилаланина приводит к задержке психомоторного развития детей.
Избыток метионина может вызвать анемию, сердечную и печеночную недостаточность.
- нарушение обмена АК.
Специфические проявления
Избыток фенилаланина приводит к задержке психомоторного развития детей.
Избыток метионина может вызвать анемию, сердечную и печеночную недостаточность.
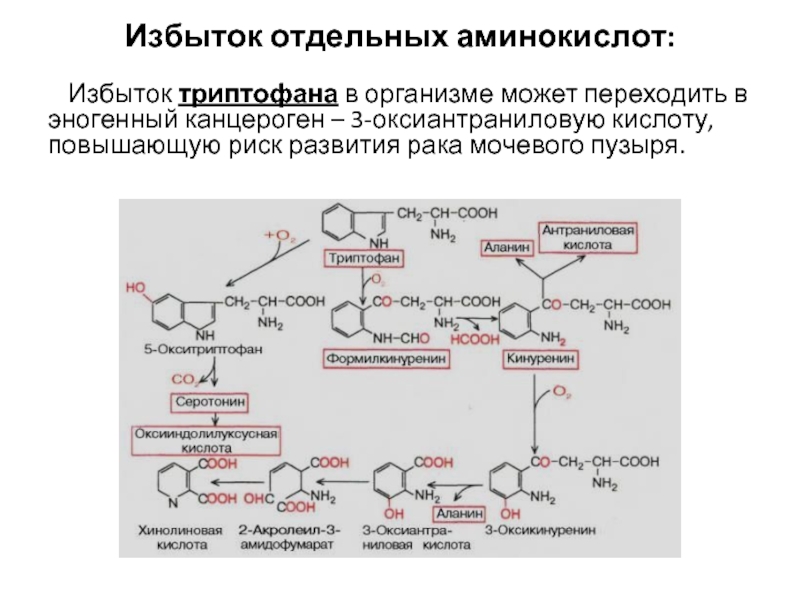
Слайд 9Избыток отдельных аминокислот:
Избыток триптофана в организме может переходить
в эногенный канцероген – 3-оксиантраниловую кислоту, повышающую риск развития рака мочевого пузыря.
Слайд 10Избыток отдельных аминокислот:
Избыток гистидина может вызвать задержку умственного и
речевого развития.
Слайд 11Белковая недостаточность
Белки не депонируются в организме. При дефиците их
в диете организм вынужден вовлекать в энергетический метаболизм функциональные протеины.
Слайд 12Дефицит отдельных аминокислот
Общие проявления
отрицательный азотистый баланс
(из-за усиления катаболизма эндогенных белков,
для компенсации недостатка дефицитной АК)
замедление роста и нарушение развития у детей,
уменьшение массы тела,
снижение аппетита и усвоения белка пищи.
замедление роста и нарушение развития у детей,
уменьшение массы тела,
снижение аппетита и усвоения белка пищи.
Слайд 13При дефиците
фенилаланина развивается гипотиреоз, гипокатехоламинемия, триптофана - дерматит, анемия,помутнение
роговицы, гипопротеинемия, метионина - ускоряется атерогенез, усиливается ожирение, развивается гипокортицизм,
гистидина -катаракта.
гистидина -катаракта.
Слайд 14Крайнее проявление белковой недостаточности -
квашиоркор. Он развивается у
детей, которые лишены молока и других животных белков, а питаются исключительно растительной пищей.
Признаки его:
задержка роста, анемия, гипопротеинемия отёки, жировое перерождение печени.
Признаки его:
задержка роста, анемия, гипопротеинемия отёки, жировое перерождение печени.
Слайд 15Нарушения на этапе переваривания белков
При гипоацидных состояниях и
при полной ахилии или тотальной резекции желудка (когда отсутствуют и соляная кислота и пепсин) желудочный этап переваривания белка сильно замедляется.
Без кислоты нарушается набухание белков, активация пепсиногена и снижается ферментативная активность пепсина.
Без кислоты нарушается набухание белков, активация пепсиногена и снижается ферментативная активность пепсина.
Слайд 16Нарушения на этапе переваривания белков
Значительное торможение полостного кишечного
этапа переваривания белка не компенсируется и дает симптомы креатореи. При ней в кале появляются непереваренные или полупереварен-ные мышечные волокна.
Слайд 17Нарушения на этапе всасывания аминокислот
К нарушения всасывания
аминокислот может привести повреждение стенки тонкого кишечника (отек слизистой оболочки, воспаление).
Целиакия – заболевание, которое характеризуется повышенной чувствительностью к глютену – белку злаковых. Он оказывает токсическое действие на слизистую кишечника и это приводит к нарушению всасывания АК.
Целиакия – заболевание, которое характеризуется повышенной чувствительностью к глютену – белку злаковых. Он оказывает токсическое действие на слизистую кишечника и это приводит к нарушению всасывания АК.
Слайд 18Замедление поступления аминокислот
в органы и ткани
В норме аминокислоты,
всосавшиеся в кровь из кишечника, циркулируют в крови 5—10 мин. и очень быстро поглощаются печенью и частично другими органами (почками, сердцем, мышцами).
Увеличение времени этой циркуляции указывает на нарушение способности тканей поглощать аминокислоты.
повышение содержания аминокислот в крови проявляется увеличением их выведения с мочой— аминоацидурией.
Увеличение времени этой циркуляции указывает на нарушение способности тканей поглощать аминокислоты.
повышение содержания аминокислот в крови проявляется увеличением их выведения с мочой— аминоацидурией.
Слайд 21Нарушение синтеза белков
Причины
различные виды алиментарной недостаточности
расстройство функции соответствующих генетических структур, на
которых происходит синтез белка (репликация, транскрипция, трансляция).
Повреждение генетического аппарата может быть как наследственным, так и приобретенным, возникшим под влиянием различных мутагенных факторов.
Нарушение регуляции синтеза белка.
Применение антибиотиков.
Повреждение генетического аппарата может быть как наследственным, так и приобретенным, возникшим под влиянием различных мутагенных факторов.
Нарушение регуляции синтеза белка.
Применение антибиотиков.
Слайд 22Нарушение распада белков
Значительное увеличение скорости распада белков тканей
и крови наблюдается при повышении температуры организма, обширных воспалительных процессах, тяжелых травмах, гипоксии.
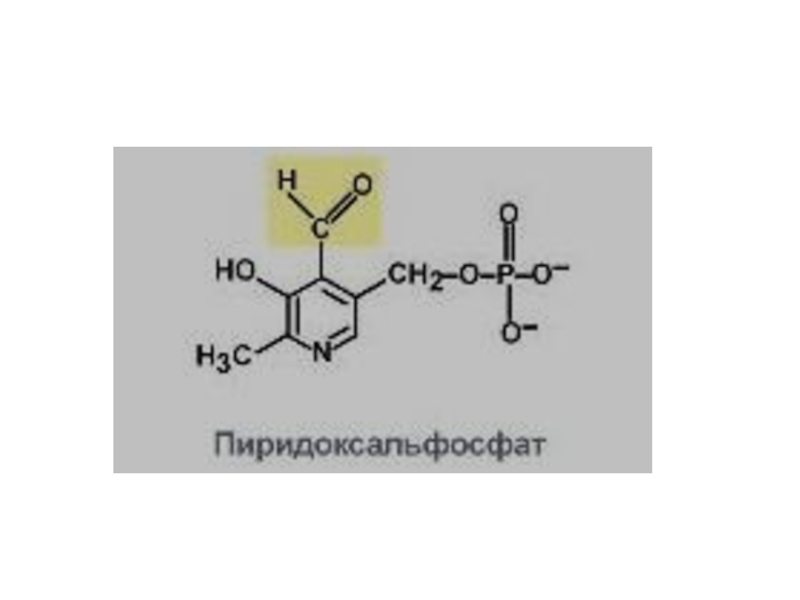
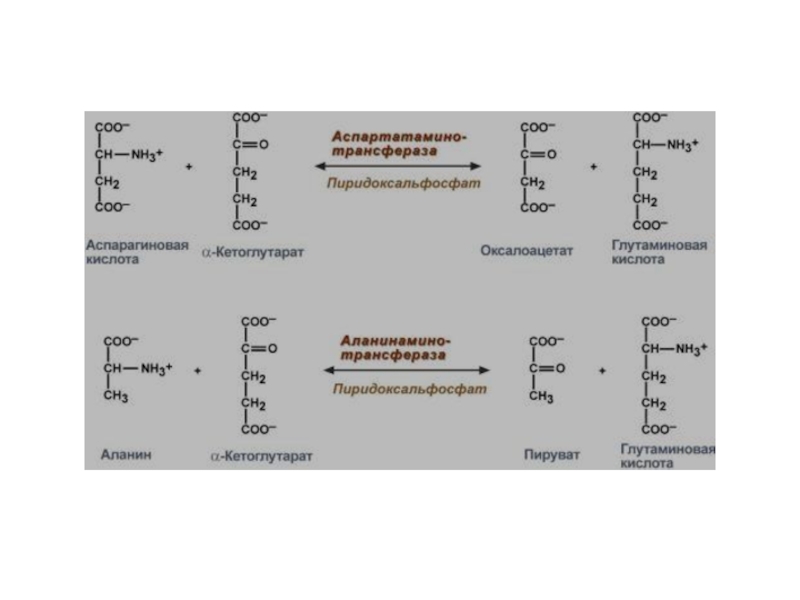
Слайд 23Нарушения обмена аминокислот
Нарушение переаминирования может возникнуть в результате недостаточности
в организме витамина В6.
Это объясняется тем, что фосфорилированная форма витамина В6 —пиридоксальфосфат — является активной группой аминотрансфераз — специфических ферментов переаминирования между амино- и кетокислотами.
Это объясняется тем, что фосфорилированная форма витамина В6 —пиридоксальфосфат — является активной группой аминотрансфераз — специфических ферментов переаминирования между амино- и кетокислотами.
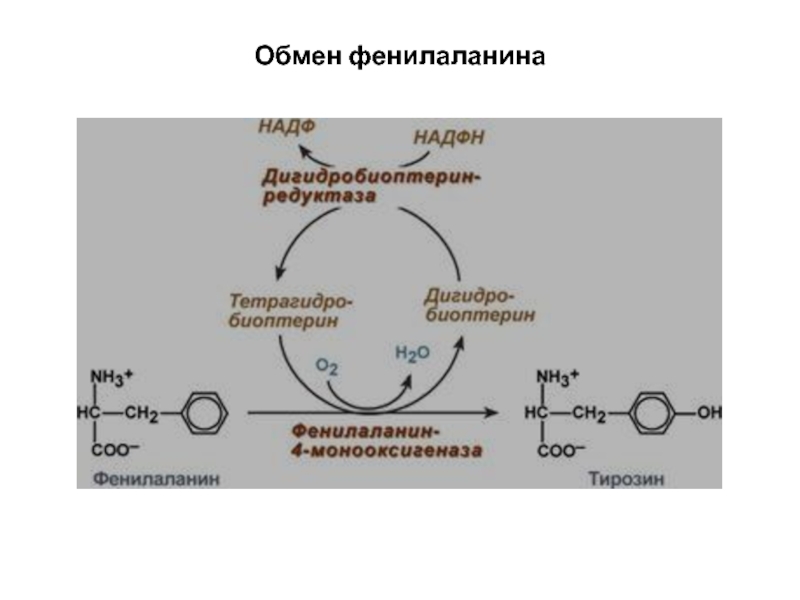
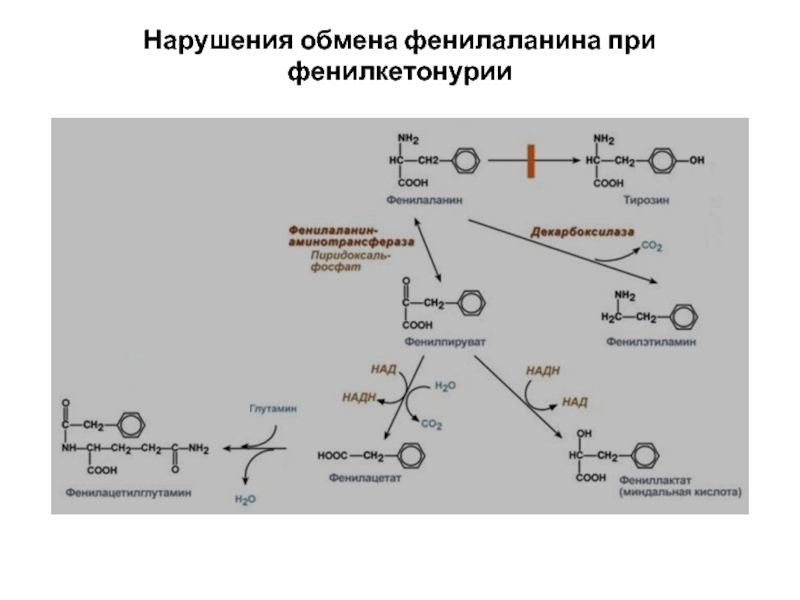
Слайд 27
Фенилкетонурия – это наследственное заболевание, связанное с недостатком фермента фенилаланингидроксилазы, ведущее
к нарушению превращения фенилалаина в тирозин.
Слайд 31Нарушения орнитинового цикла
Причины:
генетический дефект ферментов синтеза мочевины;
поражение гепатоцитов при гепатитах, циррозах.
Все
нарушения проявляются гипераммониемией.
Слайд 34На этапе поступления липидов в организм
В среднем жировая ткань составляет 20-25%
от общей массы тела у женщин и 15-20% у
мужчин.
При избыточном поступлении липидов в организм возможно збыточное накопление жира в адипоцитах (ожирение)
мужчин.
При избыточном поступлении липидов в организм возможно збыточное накопление жира в адипоцитах (ожирение)
Слайд 35
Ожирение – это фактор риска развития:
инфаркта миокарда,
инсульта,
сахарного диабета,
артериальной гипертензии,
желчнокаменной болезни.
Слайд 36 Образование адипоцитов происходит еще во внутриутробном периоде и
заканчивается в препубертатный период.
После этого жировые клетки могут только увеличиваться или уменьшаться в размерах. Их количество не меняется в течении жизни.
После этого жировые клетки могут только увеличиваться или уменьшаться в размерах. Их количество не меняется в течении жизни.
Слайд 38 Первичное ожирение – результат алиментарного дисбаланса – избыточная
калорийность питания на фоне недостаточного расходования энергии.
Слайд 39 Однако имеются генетические
детерминированные различия в метаболизме между
тучными и худыми людьми:
анаэробный гликолиз (как менее эффективный) «расходует» гораздо больше глюкозы и в результате снижается ее переработка в жиры;
у тучных более выражен аэробный гликолиз;
разное соотношение аэробного и анаэробного гликолиза;
различие в активности Na+,K+-АТФазы, потребляющей до 30% энергии клетки.
анаэробный гликолиз (как менее эффективный) «расходует» гораздо больше глюкозы и в результате снижается ее переработка в жиры;
у тучных более выражен аэробный гликолиз;
разное соотношение аэробного и анаэробного гликолиза;
различие в активности Na+,K+-АТФазы, потребляющей до 30% энергии клетки.
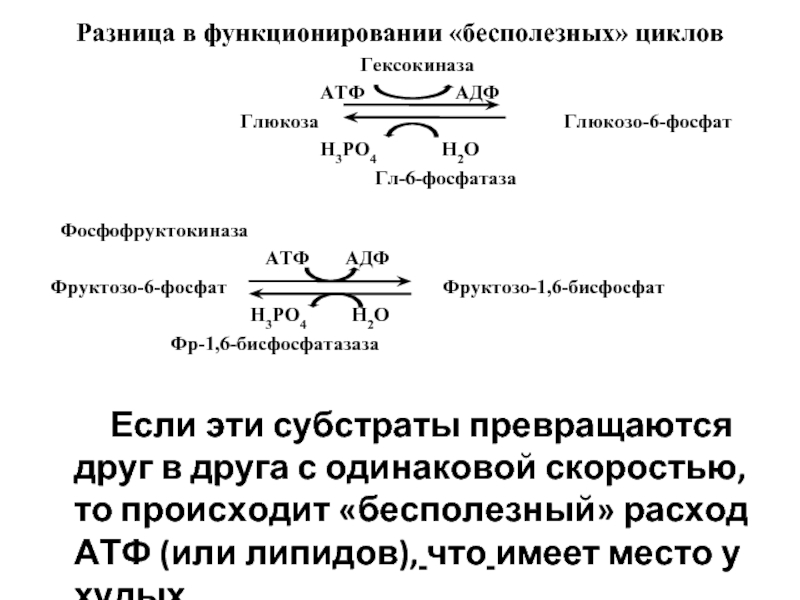
Слайд 40Разница в функционировании «бесполезных» циклов
Гексокиназа
АТФ АДФ
Глюкоза Глюкозо-6-фосфат
Н3РО4 Н2О
Гл-6-фосфатаза
Фосфофруктокиназа
АТФ АДФ
Фруктозо-6-фосфат Фруктозо-1,6-бисфосфат
Н3РО4 Н2О
Фр-1,6-бисфосфатазаза
АТФ АДФ
Глюкоза Глюкозо-6-фосфат
Н3РО4 Н2О
Гл-6-фосфатаза
Фосфофруктокиназа
АТФ АДФ
Фруктозо-6-фосфат Фруктозо-1,6-бисфосфат
Н3РО4 Н2О
Фр-1,6-бисфосфатазаза
Если эти субстраты превращаются друг в друга с одинаковой скоростью, то происходит «бесполезный» расход АТФ (или липидов), что имеет место у худых.
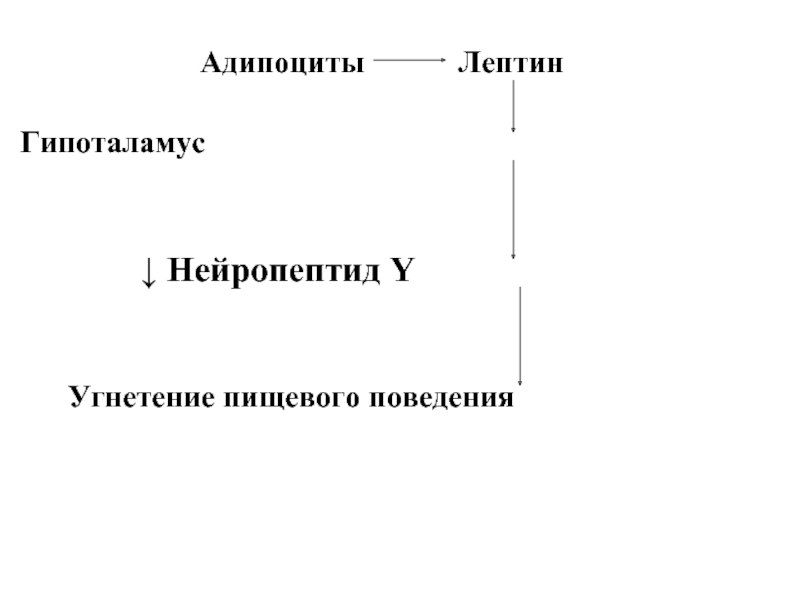
Слайд 41Роль лептина в регуляции массы жировой ткани
«Ген ожирения»
- obese gene (LEP или OB)
Продукт экспрессии гена – белок лептин
(167 АК) – секретируется адипоцитами и
взаимодействует с рецепторами гипоталамуса.
В результате снижается секреция нейропептида Y, который стимулирует пищевое поведение (поиск и потребление пищи).
Продукт экспрессии гена – белок лептин
(167 АК) – секретируется адипоцитами и
взаимодействует с рецепторами гипоталамуса.
В результате снижается секреция нейропептида Y, который стимулирует пищевое поведение (поиск и потребление пищи).
Слайд 43Нарушения действия лептина при ожирении
Дефект гена LEP (OB)→↓ лептина→ сигнал о
недостаточном запасе жиров в организме → ↑ нейропептид Y → → ↑ поиск и потребление пищи.
Дефект рецепторов лептина в гипоталамусе → ↑ нейропептид Y → → ↑ поиск и потребление пищи.
Дефект рецепторов лептина в гипоталамусе → ↑ нейропептид Y → → ↑ поиск и потребление пищи.
Слайд 44Причины первичного ожирения:
большое количество потребляемой пищи; низкий уровень физической активности; психологические
факторы.
Слайд 45Вторичное ожирение
ожирение развивающее в результате
какого-либо основного заболевания
(гипотиреоз, гипогонадизм, болезнь
Иценко-Кушинга и другие)
Слайд 46При недостаточном поступлении липидов с пищей
развивается недостаток жирорастворимых витаминов,
нарушается процесс
синтеза эйкозаноидов (из-за дефицита полиненасыщенных жирных кислот);
развивается жировая инфильтрация печени (из-за недостатка липотропных веществ: холина, инозитола, серина, участвующих в синтезе фосфолипидов.
развивается жировая инфильтрация печени (из-за недостатка липотропных веществ: холина, инозитола, серина, участвующих в синтезе фосфолипидов.
Слайд 47При поражении поджелудочной железы
Нарушение внешнесекреторной функции (секреция панкреатических эстераз – панкреатической
липазы, фосфолипаз, холестеролэстеразы);
Нарушение гидролиза простых и сложных липидов.
Нарушение гидролиза простых и сложных липидов.
Слайд 48При поражении слизистой оболочки тонкой кишки
нарушается всасывание даже расщепленных продуктов гидролиза
липидов.
Заболевания поджелудочной железы и
тонкой кишки могут привести к увеличению
содержания жира в каловых массах –
СТЕАТОРЕИ.
Заболевания поджелудочной железы и
тонкой кишки могут привести к увеличению
содержания жира в каловых массах –
СТЕАТОРЕИ.
Слайд 49Желчнокаменная болезнь – болезнь, при которой в желчном пузыре образуются камни,
основу которых составляет холестерин.
Выведение холестерина с желчь должно сопровождаться пропорциональным выведением желчных кислот и фосфолипидов, которые удерживают гидрофобный холестерин в желчи в мицеллярном состоянии.
Выведение холестерина с желчь должно сопровождаться пропорциональным выведением желчных кислот и фосфолипидов, которые удерживают гидрофобный холестерин в желчи в мицеллярном состоянии.
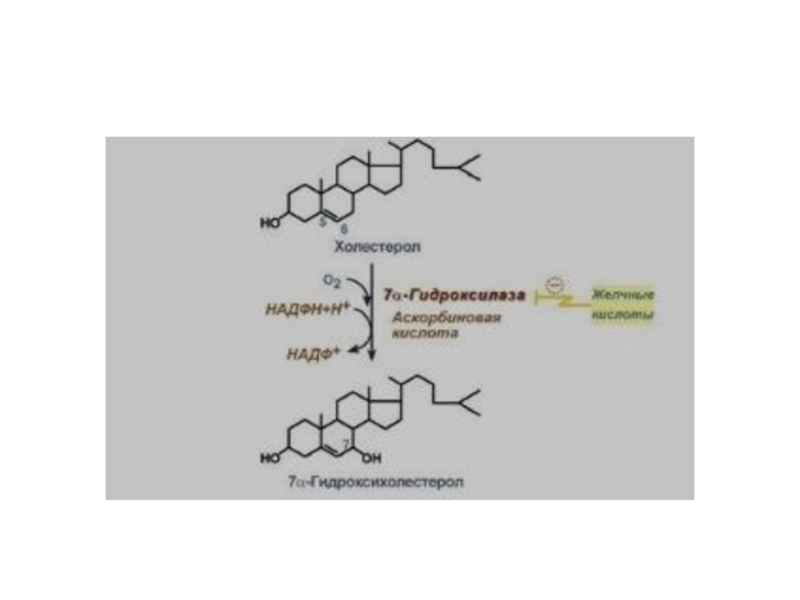
Слайд 51У большинства больных желчнокаменной болезнью
увеличен синтез холестерина, т.к. повышена активность
β-гидрокси-β-метилглутарилКоА-редуктазы;
снижен синтез желчных кислот т.к., понижена активность 7-гидрокслазы;
возникает диспропорция количества холестерина и желчных кислот в желчи.
снижен синтез желчных кислот т.к., понижена активность 7-гидрокслазы;
возникает диспропорция количества холестерина и желчных кислот в желчи.
Слайд 52Причины диспропорции количества холестерина и желчных кислот в желчи:
гиперкалорийное питание;
нарушение синтеза
желчных кислот;
нарушение энтерогепатической циркуляции желчных кислот;
застой желчи в желчном пузыре;
инфекции, воспаление желчевыводящих путей и желчного пузыря;
эстрогены ингибируют синтез 7-гидроксилазы, поэтому у женщин желчнокаменная болезнь встречается в 3-4 раза чаще.
нарушение энтерогепатической циркуляции желчных кислот;
застой желчи в желчном пузыре;
инфекции, воспаление желчевыводящих путей и желчного пузыря;
эстрогены ингибируют синтез 7-гидроксилазы, поэтому у женщин желчнокаменная болезнь встречается в 3-4 раза чаще.
Слайд 54При нарушении пропорций холестерин осаждается в желчном пузыре, образуя вязкий осадок,
который
может пропитываться билирубином, белками, кальцием и отвердевать.
Камни в желчном пузыре бывают
холестериновые (белый цвет);
смешанные (коричневый цвет).
Камни в желчном пузыре бывают
холестериновые (белый цвет);
смешанные (коричневый цвет).
Слайд 55При перемещении камня развивается
спазм (сокращение) желчного пузыря (болевой синдром);
закупорка протока желчного
пузыря (механическая желтуха).
Слайд 56Молекулярные механизмы развития атеросклероза
Изменение нормальной структуры липидов и белков в составе
ЛПНП приводит к тому, что они рассматриваются макрофагами как чужеродные и захватываются ими.
Слайд 57Изменение структуры ЛПНП и их рецепторов возможно
при активации свободнорадикального окисления липидов
и апобелков ЛПНП.
при сахарном диабете вследствие неферментативного гликозилирования апобелков.
при сахарном диабете вследствие неферментативного гликозилирования апобелков.
Слайд 58Модифицированные ЛПНП захватываются макрофагами с помощь скевенджер-рецепторов (рецепторы-мусорщики).
Процесс не регулируется
уровнем холестерина, поэтому макрофаги перегружаются холестерином и превращаются в «пенистые клетки».
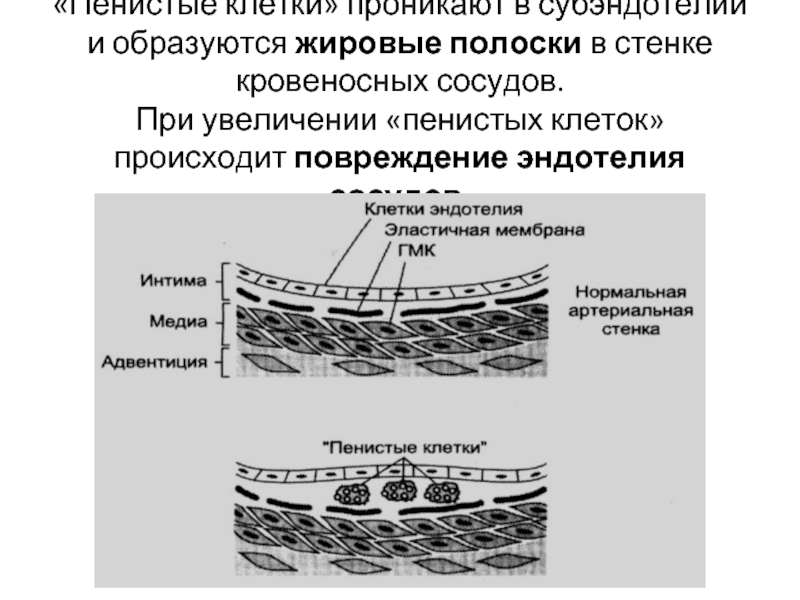
Слайд 59«Пенистые клетки» проникают в субэндотелий и образуются жировые полоски в стенке
кровеносных сосудов.
При увеличении «пенистых клеток» происходит повреждение эндотелия сосудов.
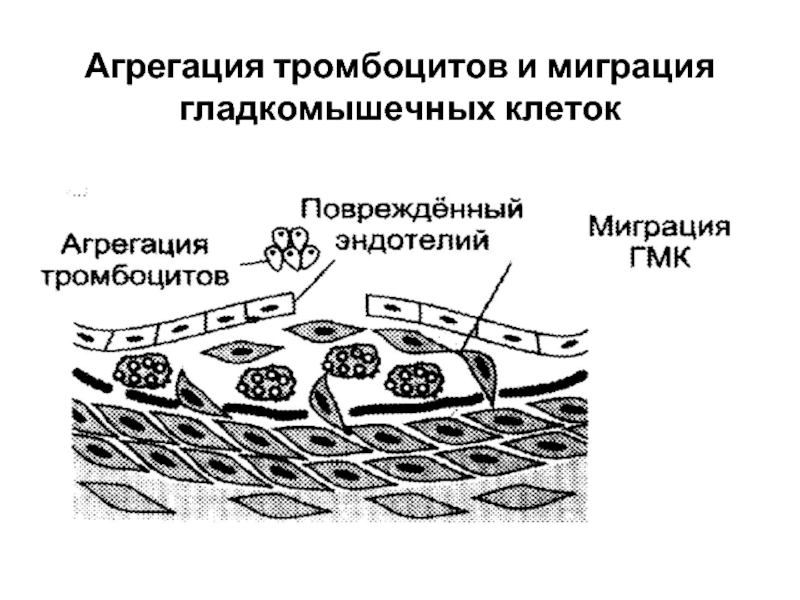
Слайд 60Это приводит к активации тромбоцитов, которые начинают секретировать
1) тромбоксан А2, который
стимулирует тромбообразование (вместо простациклина I2 , подавляющего агрегацию тромбоцитов);
2. тромбоцитарный фактор роста , стимулирующий рост гладкомышечных клеток, которые мигрируют во внутренний слой стенки артерий (рост бляшки).
2. тромбоцитарный фактор роста , стимулирующий рост гладкомышечных клеток, которые мигрируют во внутренний слой стенки артерий (рост бляшки).
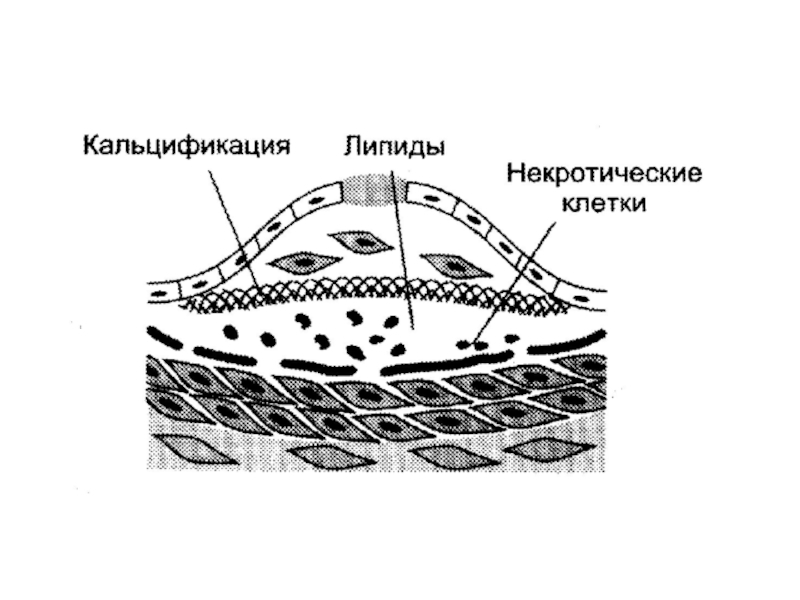
Слайд 62 Далее происходит прорастание бляшки
коллагеном и эластином.
Образуется фиброзная
оболочка.
Происходит некротизация клеток под фиброзной оболочкой, выход холестерина в межклеточный матрикс.
Наступает кристаллизация холестерина и кальцификация бляшки.
Происходит некротизация клеток под фиброзной оболочкой, выход холестерина в межклеточный матрикс.
Наступает кристаллизация холестерина и кальцификация бляшки.
Слайд 64Острые осложнения атеросклероза
(инфаркт миокарда, инсульт) связаны с
образованием тромба в области
бляшки;
отрывом части фиброзной оболочки и циркуляцией частиц в кровеносной системе.
отрывом части фиброзной оболочки и циркуляцией частиц в кровеносной системе.
Слайд 66Нарушения на этапе поступления углеводов с пищей
Употребление
пищи богатой углеводами и малоподвижный образ жизни →АЛИМЕНТАРНОЕ ОЖИРЕНИЕ
Слайд 67При поражении слизистой желудка
НАРУШАЕТСЯ ВЫРАБОТКА СОЛЯНОЙ КИСЛОТЫ. Поступающие с пищей УГЛЕВОДЫ
при недостатке соляной кислоты под действием ферментов микрофлоры СБРАЖИВАЮТСЯ с образованием ЛАКТАТА, что создаёт благоприятные условия для развития анаэробной микрофлоры и расстройства пищеварения в целом.
Слайд 68При поражении слизистой оболочки тонкой кишки
НАРУШАЕТСЯ ГИДРОЛИЗ И ВСАСЫВАНИЕ дисахаридов пищи:
мальтозы, лактозы, сахарозы.
НАРУШАЕТСЯ ТРАНСПОРТ ГЛЮКОЗЫ, ГАЛАКТОЗЫ, ФРУКТОЗЫ через биомембрану энтероцитов в капиллярную сеть.
При поражении поджелудочной железы НАРУШАЕТСЯ ПЕРЕВАРИВАНИЕ ГЛИКОГЕНА, КРАХМАЛА ПИЩИ под влиянием ферментов.
Слайд 69ГЛИКОГЕНОВЫЕ БОЛЕЗНИ -
это наследственные заболевания, связанные с генетическим дефектом одного
из ферментов, участвующих в синтезе или распаде гликогена в печени или другом органе. Это приводит к снижению активности или полному отсутствию его активности. Различают гликогенозы и агликогенозы
Слайд 70ГЛИКОГЕНОЗЫ
связанны с нарушением распада гликогена в клетках печени, почек, мышц,
что приводит к накоплению в них этого полисахарида. При болезни ГЕРСА имеется генетический дефект ФОСФОРИЛАЗЫ ПЕЧЕНИ, МАК-АРДЛЯ - ФОСФОРИЛАЗЫ МЫШЦ, ПОМПЕ - амило-1,4-ГЛИКОЗИДАЗЫ, КОРИ - АМИЛО-1,6-ГЛИКОЗИДАЗЫ, ГИРКЕ - ГЛЮКОЗО-6-ФОСФАТАЗЫ.
Клинически эти заболевания проявляются
гепатомегалией, гипотонией мышц и гипогликемией.
Больные умирают в раннем детском возрасте.
Клинически эти заболевания проявляются
гепатомегалией, гипотонией мышц и гипогликемией.
Больные умирают в раннем детском возрасте.
Слайд 71ПРИ АГЛИКОГЕНОЗАХ
нарушается синтез гликогена. Из них наиболее часто встречаются болезнь ЛЬЮИСА
(генетический дефект ГЛИКОГЕНСИНТАЗЫ) и
болезнь АНДЕРСЕНА (генетический дефект ГЛИКОГЕН-ВЕТВЯЩЕГО фермента).
Это выражается в гипогликемии натощак,
судорогах, потере сознания, углеводном голодании клеток мозга с последующем нарушением психофизического развития у детей.
Смерть также наступает в раннем детском возрасте.
болезнь АНДЕРСЕНА (генетический дефект ГЛИКОГЕН-ВЕТВЯЩЕГО фермента).
Это выражается в гипогликемии натощак,
судорогах, потере сознания, углеводном голодании клеток мозга с последующем нарушением психофизического развития у детей.
Смерть также наступает в раннем детском возрасте.
Слайд 72 Дефицит эффектов инсулина проявляется
в виде САХАРНОГО ДИАБЕТА.
САХАРНЫЙ
ДИАБЕТ ТИПА 1 связан
с нарушением секреции инсулина
(генетические нарушения, поражение ПЖ).
Встречается у 10% больных.
САХАРНЫЙ ДИАБЕТ ТИП 2 встречается у остальных 90% заболевших. При нём нарушается передача сигнала внутрь клетки от инсулина (патология рецепторов инсулина).
с нарушением секреции инсулина
(генетические нарушения, поражение ПЖ).
Встречается у 10% больных.
САХАРНЫЙ ДИАБЕТ ТИП 2 встречается у остальных 90% заболевших. При нём нарушается передача сигнала внутрь клетки от инсулина (патология рецепторов инсулина).
Слайд 73 Признаки дефицита
инсулина :
1. ГИПЕРГЛИКЕМИЯ;
2. ПОЛИФАГИЯ;
3. ПОЛИДИПСИЯ;
4. ГЛЮКОЗУРИЯ;
ПОЛИУРИЯ;
ГИПЕРАЗОТЕМИЯ;
7. КЕТОЗ;
8. АЦИДОЗ.