- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Наука эмбриология презентация
Содержание
- 1. Наука эмбриология
- 2. Этапы эмбрионального развития трофобласта В первой
- 3. Эмбрион человека в матке на разных стадиях
- 4. Продолжительность функционирования. 1. Хорион и амнион достигают значительного
- 5. Внезародешевые органы Хорион - является одной из
- 6. Стенка амниотического пузырька состоит из: пласта
- 7. АМНИОН Амнион - временный орган,
- 8. Эпителий амниона на ранних стадиях -
- 9. Желточный мешок образован: внезародышевой энтодермой
- 10. ПРОДОЛЖЕНИЕ В качестве кроветворного органа желточный мешок
- 11. Аллантоис - Это орган газообмена
- 12. Динамика взаимоотношений зародыша, внезародышевых органов и
- 13. Оболочки плода Отделы хориона и эндометрия Схема
- 14. . Причём, первые два из них образуются в результате расслоения эндометрия при внедрении в него зародыша
- 15. Decidua basalis, или основная децидуальная оболочка 1. Decidua basalis -
- 16. Decidua capsularis, или сумочная децидуальная оболочка 1. Decidua capsularis (2) - та
- 17. 3. Однако по мере увеличения объёма зародыша
- 18. III. Decidua parietalis, или пристеночная децидуальная оболочка
- 19. 1 - мышечная оболочка матки; 2 -
- 20. Плацента плацента (I) -
- 21. зародышевой, или плодной (pars fetalis),
- 22. Формирование плаценты заканчивается в конце 3-го мес.
- 23. а) С её помощью устанавливается т.н.
- 24. Типы плацент у млекопитающих: 1.Эпителио-хориальная — ворсинки
- 25. 2. Синдесмо-хориальная — ворсинки хориона проникают через
- 26. 3. Эндотелио-хориальная — ворсинки хориона проникают через
- 27. 4. Гемахориальная — ворсинки хориона проходят через
- 28. I. Компоненты плодной части Плодная часть плаценты,
- 29. Амниотичексая оболочка а) Эта оболочка покрывает внутреннюю
- 30. Слизистая оболочка Так же, как и вне
- 31. Ветвистый хорион включает: * хориальную пластинку
- 32. По отношению к хориальной пластинке различают: *
- 33. А по отношению к базальной части эндометрия
- 34. Эпителий хориона - это по происхождению трофобласт.
- 35. Фибриноид Лангханса - неклеточная фибриноподобная масса, которая
- 36. Гематоплацентарный барьер, образующие структуры
- 37. Материнская часть плаценты Компоненты: Итак, материнская
- 38. В составе decidua basalis уже нет
- 39. Под ворсинами хориона - т.н. базальная пластинка.
- 40. Децидуальные клетки, видимо, имеют костномозговое происхождение (как и некоторые
- 41. Плацента выполняет три основные функции: Обменную
- 42. Взаимоотношение матери и плода От матери к
- 43. В обратную сторону (из крови плода к
- 44. Плацентарное кровообращение Материнская кровь притекает к
- 45. В то же время кровь плода из
- 46. Гормональная функция плаценты Аналоги гормонов гипофиза
- 47. Напротив, плацентарный лактоген, в основном, влияет
- 48. Женские половые гормоны Эстрогены и, видимо,
- 49. Релаксин Этот гормон образуется в материнской части
- 50. Пупочный канатик 1. По канатику проходят
- 51. 1. мукоциты (клетки типа фибробластов; не надо
- 52. Препарат - пупочный канатик (поперечный срез). Окраска
- 53. В онтогенезе человека выделяют несколько критических периодов
- 54. К ним относятся: 1)
Слайд 2Этапы эмбрионального развития трофобласта
В первой стадии трофобласт прикрепляется к эпителию
клетки наружных слоев сливаются друг с другом и образуют симпласт — этот слой называется симпластическим трофобластом;
самый внутренний слой трофобласта сохраняет клеточное строение и называется клеточным трофобластом (цитотрофобласт)
Параллельно с этим из эмбриобласта выселяются клетки — внезародышевая мезенхима
3 слоя вместе:
симпластический
цитотрофобласт
внезародышевая мезенхима- называются хорионом или сосудистой оболочкой.
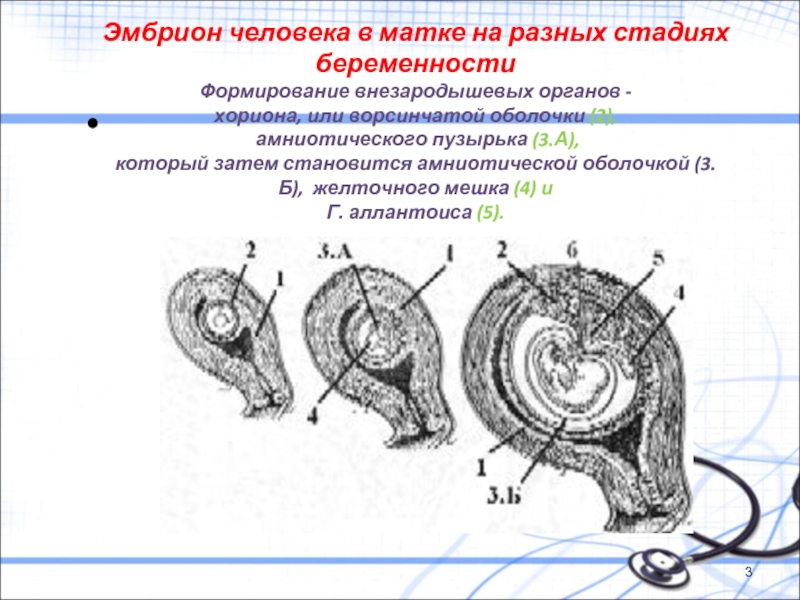
Слайд 3Эмбрион человека в матке на разных стадиях беременности Формирование внезародышевых органов -хориона, или ворсинчатой оболочки
Слайд 4Продолжительность функционирования.
1. Хорион и амнион достигают значительного развития и сохраняются до конца внутриутробного
2. В отличие от этого, желточный мешок и аллантоис функционируют лишь в первые недели эмбриогенеза, а потом (после 8-й недели) редуцируются.
3. Но и те, и другие органы выполняют важные функции. Последние суммированы в следующем пункте.
Слайд 5Внезародешевые органы
Хорион - является одной из оболочек плода.
Хорион, или ворсинчатая оболочка,
из трофобласта: симплатотрофобласт и цитотрофобласт
внезародышевой мезодермы.
Симпластический трофобласт по всему периметру хориона образует выросты — I ворсинки хориона; I ворсинки хориона начинают выделят протеолитические ферменты, которые разрушают эпителий матки и через образовавшуюся брешь зародыш внедряется в толщу слизистой матки, т.е. происходит имплантация;
Все 3 слоя хориона вместе образуют II ворсинки хориона, которые проникают через стенки кровеносных сосудов слизистой матки и плавают в крови матери, т.е. начинается имплацентация. В дальнейшем во II ворсинки хориона врастают сосуды плода и II ворсинки превращаются в III ворсинки.
Функция: он вместе с соответствующим участком эндометрия образует мощный орган - плаценту, через которую устанавливается связь зародыша (плода) с организмом матери.
Слайд 6Стенка амниотического пузырька состоит из:
пласта клеток внезародышевой эктодермы и
из внезародышевой
Слайд 7
АМНИОН
Амнион - временный орган, обеспечивающий водную среду для развития зародыша.
Основная
выработка околоплодных вод, обеспечивающих среду для развивающегося организма и предохраняющих его от механического повреждения. Эпителий амниона, обращенный в его полость, не только выделяет околоплодные воды, но и принимает участие в обратном всасывании их. В амниотической жидкости поддерживаются до конца беременности необходимый состав и концентрация солей.
Амнион выполняет также защитную функцию, предупреждая попадание в плод вредоносных агентов. В эмбриогенезе человека он появляется на второй стадии гаструляции сначала как небольшой пузырек в составе эпибласта.
Слайд 8Эпителий амниона
на ранних стадиях - однослойный плоский;
3-м мес эмбриогенеза эпителий
Эпителий амниона в области плацентарного диска однослойный призматический, местами многорядный, выполняет преимущественно секреторную функцию.
Слайд 9Желточный мешок
образован:
внезародышевой энтодермой
внезародышевой мезодермой (мезенхимой).
Связь зародыша с желточным
В желточном мешке появляются предшественники половых клеток и впервые начинается кроветворение.
Слайд 10ПРОДОЛЖЕНИЕ
В качестве кроветворного органа желточный мешок функционирует до 7-8-й нед, а
Слайд 11
Аллантоис - Это орган газообмена и выделения, служит тем направляющим вектором, вдоль которого
Он является производным желточного мешка и состоит из
внезародышевой энтодермы и
висцерального листка мезодермы.
На 2-м мес эмбриогенеза аллантоис редуцируется и превращается в тяж клеток, который вместе с редуцированным желточным пузырьком входит в состав пупочного канатика.
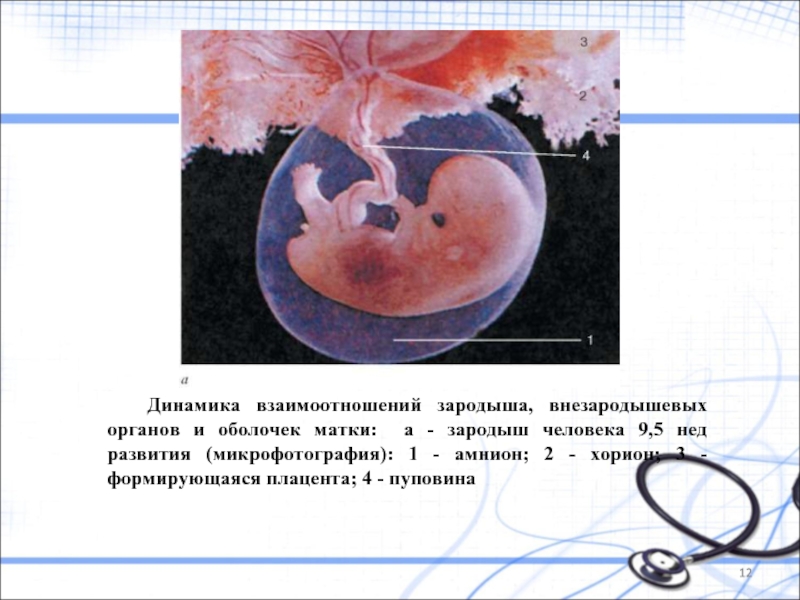
Слайд 12
Динамика взаимоотношений зародыша, внезародышевых органов и оболочек матки: а - зародыш
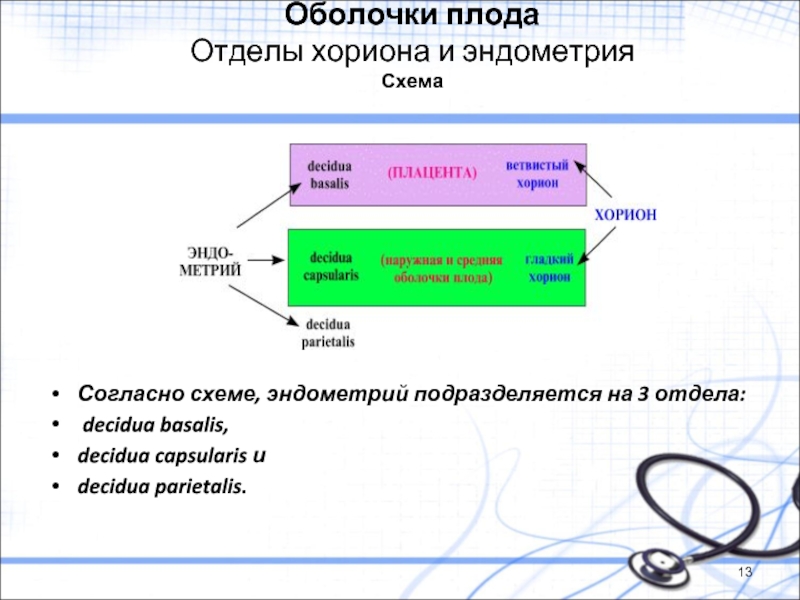
Слайд 13Оболочки плода
Отделы хориона и эндометрия
Схема
Согласно схеме, эндометрий подразделяется на 3 отдела:
decidua basalis,
decidua capsularis и
decidua
Слайд 14.
Причём, первые два из них образуются в результате расслоения эндометрия при внедрении в него зародыша
Слайд 15Decidua basalis, или основная децидуальная оболочка
1. Decidua basalis - та часть расслоенного плодом эндометрия,
2. В её образовании участвуют - нижние слои функционального слоя и базальный слой эндометрия.
3. Decidua basalis наиболее активно снабжается кровью матери, отчего впоследствии сильно разрастается и формирует
материнскую часть плаценты.
4. Соответственно, здесь же достигают максимального развития ворсины хориона , формирующие
плодную часть плаценты.
5. После родов часть decidua basalis сохраняется и обеспечивает регенерацию эндометрия
Слайд 16Decidua capsularis, или сумочная децидуальная оболочка
1. Decidua capsularis (2) - та часть функционального слоя эндометрия, которая отделяется
Слайд 173. Однако по мере увеличения объёма зародыша
в decidua capsularis ухудшается связь
4. В итоге, decidua capsularis (2) оказывается наружной оболочкой плода, под которой находятся две другие -
гладкий хорион (5) и амниотическая оболочка (6).
Слайд 18III. Decidua parietalis, или пристеночная децидуальная оболочка
1. Decidua parietalis (3) выстилает
2. Эта часть эндометрия ни на какой стадии беременности не принимает прямого участия в питании зародыша.
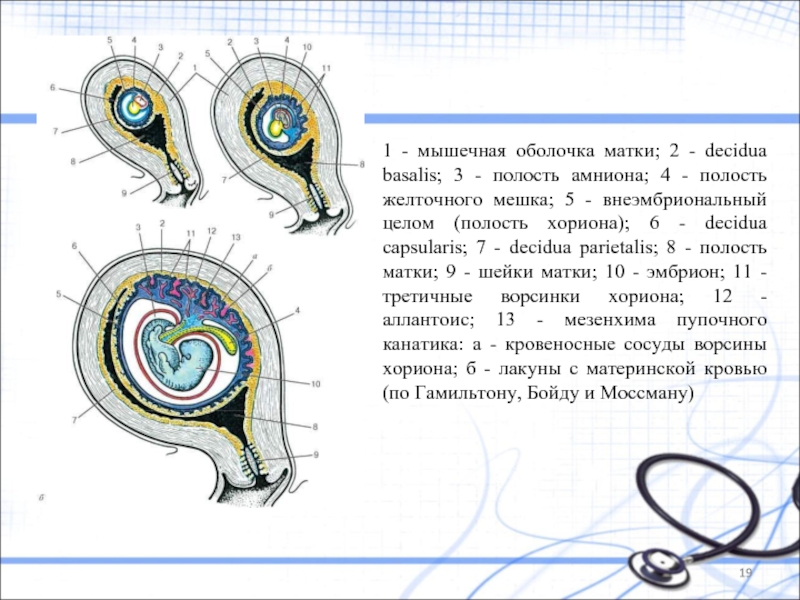
Слайд 191 - мышечная оболочка матки; 2 - decidua basalis; 3 -
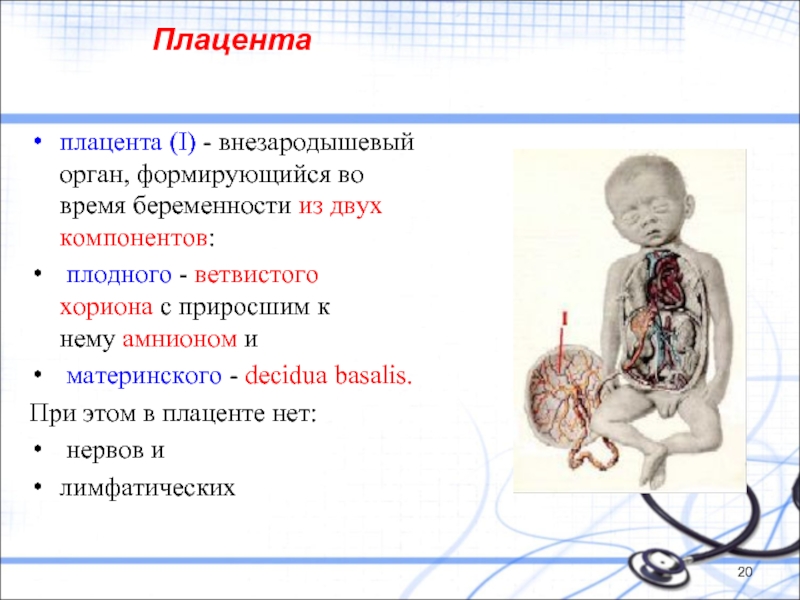
Слайд 20 Плацента
плацента (I) - внезародышевый орган, формирующийся во время беременности из двух
плодного - ветвистого хориона с приросшим к нему амнионом и
материнского - decidua basalis.
При этом в плаценте нет:
нервов и
лимфатических
Слайд 21
зародышевой, или плодной (pars fetalis), и
2. материнской (pars materna).
Плацента состоит из двух частей
Слайд 22Формирование плаценты заканчивается в конце 3-го мес. беременности
Плацента обеспечивает - питание,
Основные функции плаценты:
1) дыхательная;
2) транспорт питательных веществ; воды; электролитов и иммуноглобулинов;
3) выделительная;
4) эндокринная;
5) участие в регуляции сокращения миометрия
Слайд 23
а) С её помощью устанавливается т.н. плацентарное кровообращение, позволяющее крови плода
б) В числе этих веществ - и кислород: оксигенация крови у плода происходит не в лёгких, а в плаценте.
Слайд 24Типы плацент у млекопитающих:
1.Эпителио-хориальная — ворсинки хориона проникают в просвет маточных
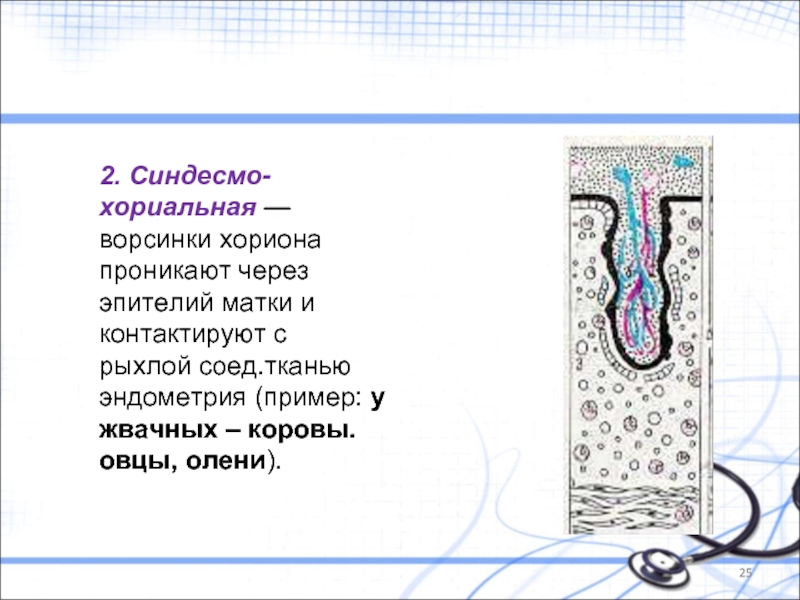
Слайд 252. Синдесмо-хориальная — ворсинки хориона проникают через эпителий матки и контактируют
Слайд 263. Эндотелио-хориальная — ворсинки хориона проникают через эпителий матки и прорастают
Слайд 274. Гемахориальная — ворсинки хориона проходят через эпителий матки, прорастают через
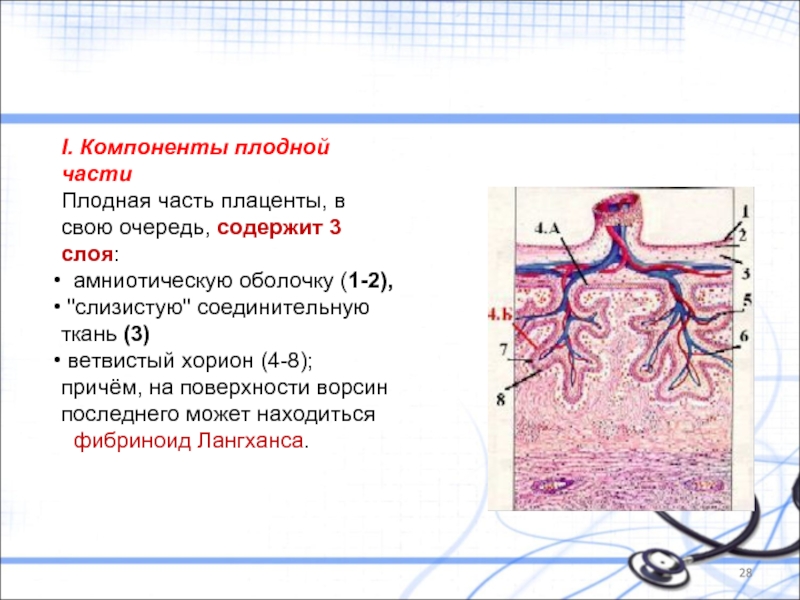
Слайд 28I. Компоненты плодной части
Плодная часть плаценты, в свою очередь, содержит 3
амниотическую оболочку (1-2),
"слизистую" соединительную ткань (3)
ветвистый хорион (4-8);
причём, на поверхности ворсин последнего может находиться
фибриноид Лангханса.
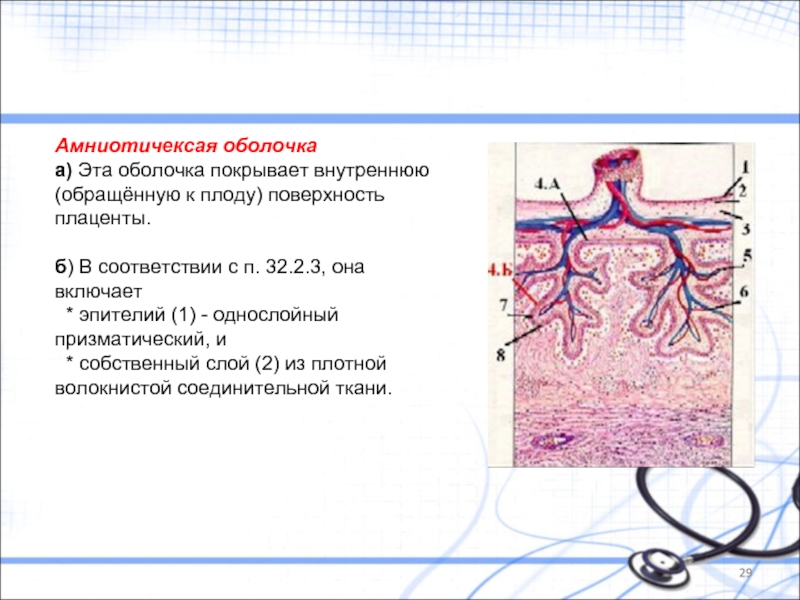
Слайд 29Амниотичексая оболочка
а) Эта оболочка покрывает внутреннюю (обращённую к плоду) поверхность плаценты.
б)
* эпителий (1) - однослойный призматический, и
* собственный слой (2) из плотной волокнистой соединительной ткани.
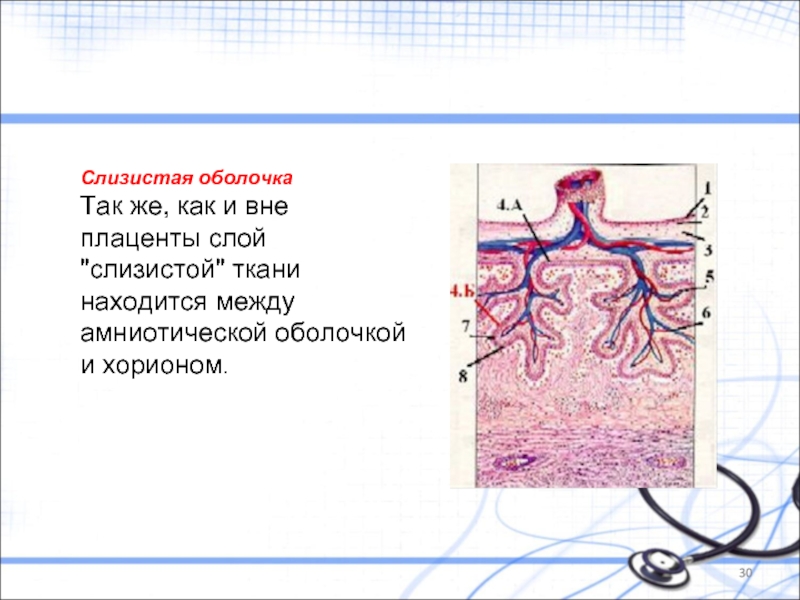
Слайд 30Слизистая оболочка
Так же, как и вне плаценты слой "слизистой" ткани находится
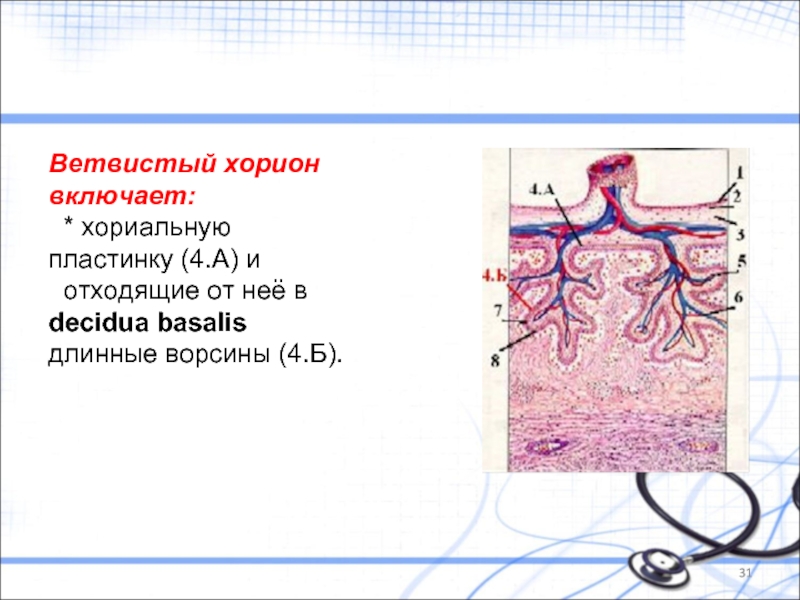
Слайд 31Ветвистый хорион включает:
* хориальную пластинку (4.А) и
отходящие от неё
Слайд 32По отношению к хориальной пластинке различают:
* стволовые (или опорные) ворсины и
ветви 2-го и 3-го порядка.
Стволовая ворсина вместе со всеми её разветвлениями называется котиледоном.
Иногда в это понятие включают и подлежащий участок материнской части плаценты.
Всего в плаценте - около 200 котиледонов.
Слайд 33А по отношению к базальной части эндометрия различают
свободные ворсины -
якорные ворсины (ими могут быть как стволовые ворсины, так и ветви последних) - доходят до базальной части эндометрия и зафиксированы в нём.
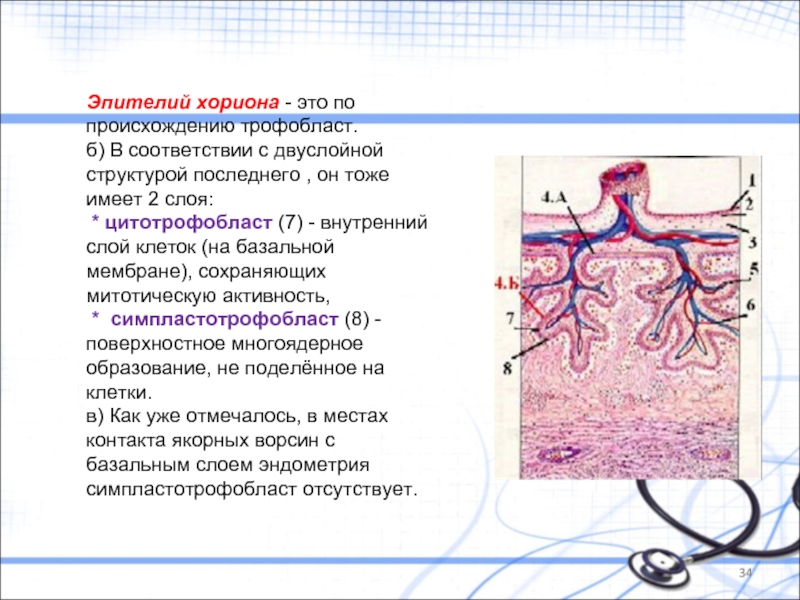
Слайд 34Эпителий хориона - это по происхождению трофобласт.
б) В соответствии с двуслойной
* цитотрофобласт (7) - внутренний слой клеток (на базальной мембране), сохраняющих митотическую активность,
* симпластотрофобласт (8) - поверхностное многоядерное образование, не поделённое на клетки.
в) Как уже отмечалось, в местах контакта якорных ворсин с базальным слоем эндометрия симпластотрофобласт отсутствует.
Слайд 35Фибриноид Лангханса - неклеточная фибриноподобная масса, которая появляется на поверхности ворсин
По-видимому, она представляет собой смешанный продукт
распада эпителия ворсин и
свёртывания плазмы материнской крови.
Слайд 37Материнская часть плаценты
Компоненты:
Итак, материнская часть плаценты
не участвует в формировании
представлена decidua basalis, прилегающей к миометрию (15).
На её поверхностях, граничащих с кровью, может находиться
фибриноид Рора (тоже, как и фибриноид Лангханса, образующийся из компонентов крови).
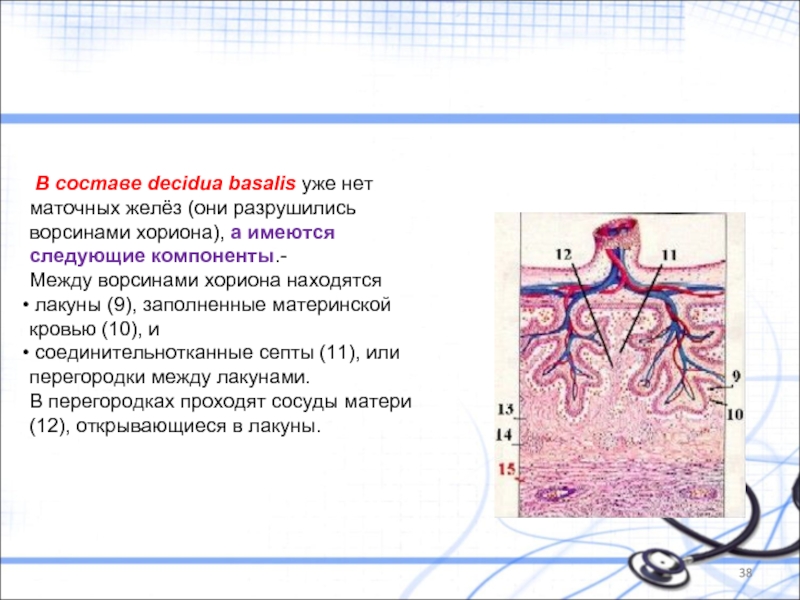
Слайд 38 В составе decidua basalis уже нет маточных желёз (они разрушились
Между ворсинами хориона находятся
лакуны (9), заполненные материнской кровью (10), и
соединительнотканные септы (11), или перегородки между лакунами.
В перегородках проходят сосуды матери (12), открывающиеся в лакуны.
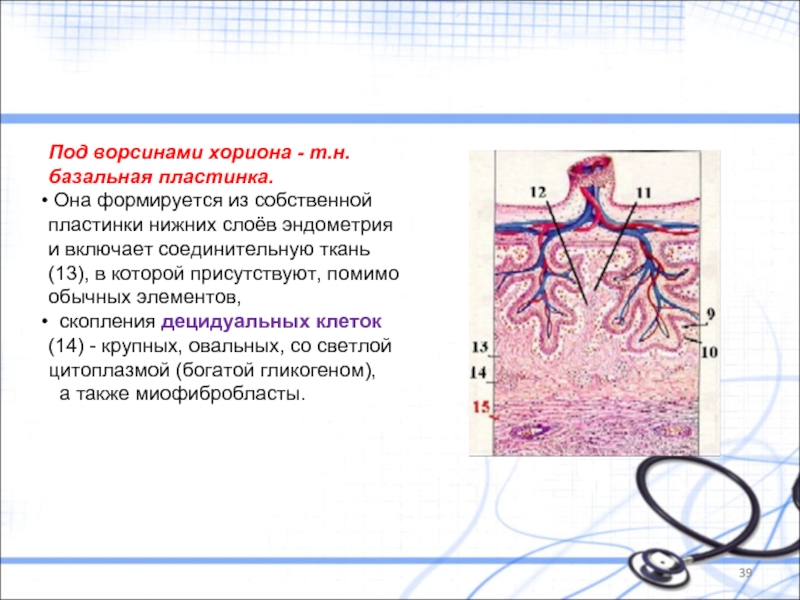
Слайд 39Под ворсинами хориона - т.н. базальная пластинка.
Она формируется из собственной
скопления децидуальных клеток (14) - крупных, овальных, со светлой цитоплазмой (богатой гликогеном),
а также миофибробласты.
Слайд 40Децидуальные клетки, видимо, имеют
костномозговое происхождение (как и некоторые другие клетки соединительной ткани) При
* во-первых, вырабатывают гормон релаксин,
* во-вторых, обладают макрофагальной активностью.
б) Указанный гормон, как мы знаем,
подготавливает к родам ткани и органы матери.
в) Макрофагальная же (и литическая) активность
ограничивает рост ворсин хориона,
а также резко возрастает перед родами и способствует отторжению плаценты.
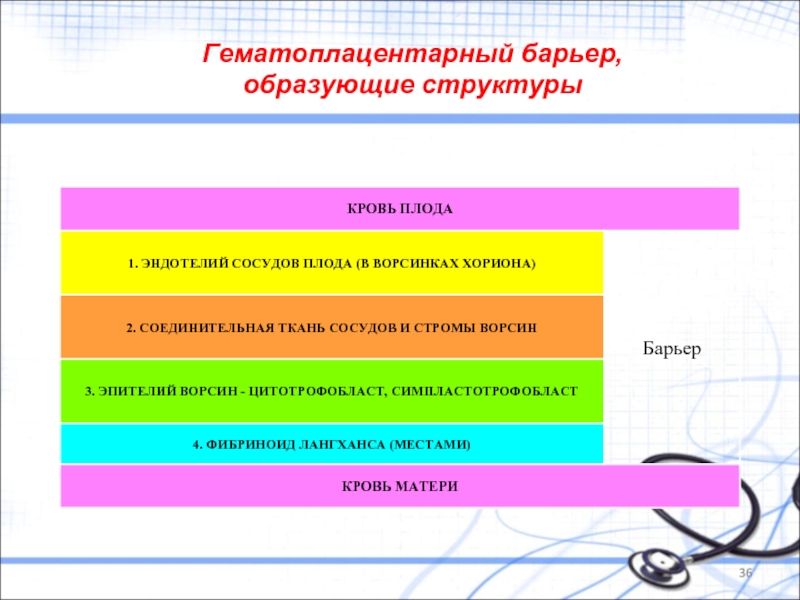
Слайд 41Плацента выполняет три основные функции:
Обменную В плаценте происходит непрямой контакт
Барьерную С другой стороны, поскольку контакт крови в плаценте - непрямой, то
кровь матери и плода никогда в норме не смешивается и
имеется гематоплацентарный барьер.
Барьер обеспечивает избирательность транспорта веществ и,
в частности, предупреждает многие (но не все!) иммунологические реакции между соответствующими компонентами плода и матери.
Синтетическую Одновременно плацента сама образует ряд веществ (гормоны, структурные белки и др.),
которые направленно поступают в кровь матери или плода.
Слайд 42Взаимоотношение матери и плода
От матери к плоду проникают, во-первых, вещества, необходимые
а) питательные вещества -
аминокислоты, глюкоза, липиды,
витамины, вода, электролиты;
б) кислород - он диффундирует от Hb эритроцитов матери
к Hb эритроцитов плода;
в) некоторые гормоны (но при этом гормоны гипофиза через плаценту не проходят).
Но от матери могут проникать также вещества, оказывающие повреждающее действие на плод.
а) Например, иммуноглобулины матери при резус-несовместимости вызывают гемолиз эритроцитов плода.
б) Через плаценту проходят и вирусы (краснухи, кори, оспы, гепатита), что ведёт к тяжёлым поражениям различных систем плода.
в) Наконец, следует упомянуть также
многие медикаменты и
токсические вещества - алкоголь, никотин, наркотические средства.
Слайд 43В обратную сторону (из крови плода к матери) через плаценту диффундируют,
а) продукты обмена веществ:
углекислый газ, билирубин, мочевина и др.,
б) а также гормоны плода
(что может влиять на состояние
соответствующих систем у матери).
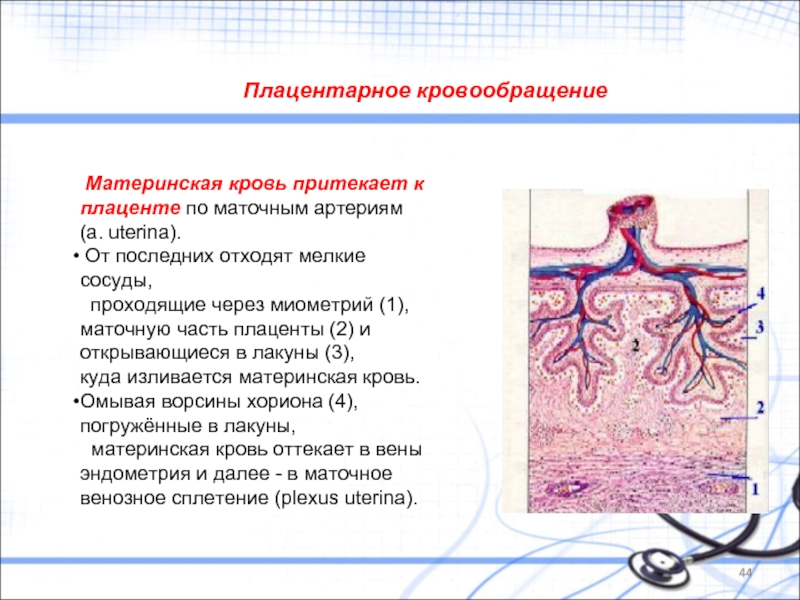
Слайд 44Плацентарное кровообращение
Материнская кровь притекает к плаценте по маточным артериям (a.
От последних отходят мелкие сосуды,
проходящие через миометрий (1), маточную часть плаценты (2) и открывающиеся в лакуны (3),
куда изливается материнская кровь.
Омывая ворсины хориона (4), погружённые в лакуны,
материнская кровь оттекает в вены эндометрия и далее - в маточное венозное сплетение (plexus uterina).
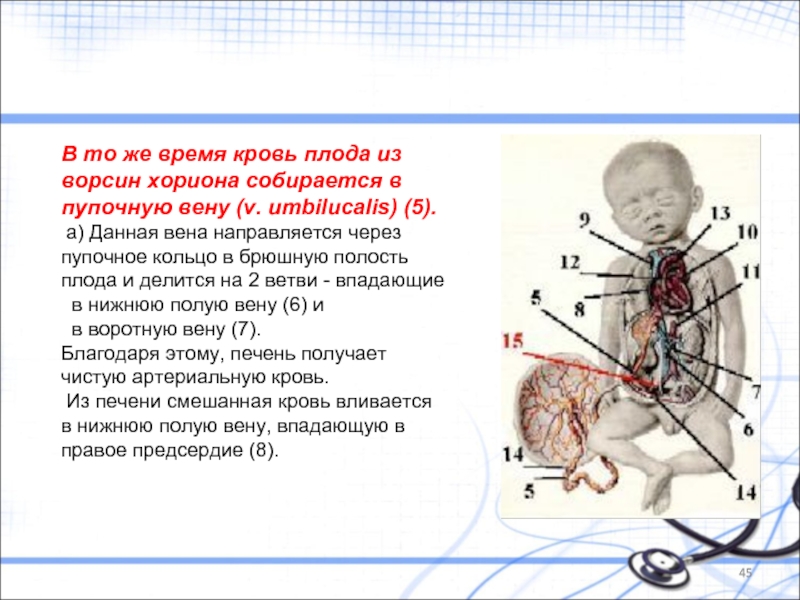
Слайд 45В то же время кровь плода из ворсин хориона собирается в
а) Данная вена направляется через пупочное кольцо в брюшную полость плода и делится на 2 ветви - впадающие
в нижнюю полую вену (6) и
в воротную вену (7).
Благодаря этому, печень получает чистую артериальную кровь.
Из печени смешанная кровь вливается в нижнюю полую вену, впадающую в правое предсердие (8).
Слайд 46 Гормональная функция плаценты
Аналоги гормонов гипофиза
Эти гормоны образуются эпителием хориона -
цитотрофобластом.
При этом они дополняют при беременности действие соответствующих гормонов гипофиза.
В частности, ХГТ
вырабатывается клетками трофобласта ещё во время имплантации
(с чем связан ранний тест на беременность, проводимый с мочой женщины),
попадает в большей степени в организм эмбриона и
оказывает действие, близкое к действию ФСГ и ЛГ.
Слайд 47Напротив, плацентарный лактоген,
в основном, влияет на организм матери и
стимулирует
В плаценте также синтезируются аналоги АКТГ и СТГ.
Слайд 48 Женские половые гормоны
Эстрогены и, видимо, также прогестины тоже вырабатываются симпластотрофобластом
Эта секреция компенсирует тот факт, что при беременности яичники
практически не продуцируют эстрогены (т.к. не развиваются фолликулы) и
через определённое время (когда перестаёт функционировать жёлтое тело) не синтезируют также и прогестерон.
Слайд 49Релаксин
Этот гормон образуется в материнской части плаценты т.н.
децидуальными клетками
Он
расширение и размягчение шейки матки,
релаксацию лонного и других тазовых сочленений,
торможение сокращений матки.
Слайд 50Пупочный канатик
1. По канатику проходят
две пупочные артерии и
одна
несущие кровь плода к ворсинам хориона (артерии) или от них (вена).
2. В первое время в его составе находятся также
аллантоис (вдоль которого растут сосуды) и
стебелёк желточного мешка.
Затем эти образования редуцируются.
3. а) С поверхности канатик покрыт амниотической оболочкой.
б) Основу же канатика составляет слизистая (или студенистая) соединительная ткань
Слайд 511. мукоциты (клетки типа фибробластов; не надо их путать с мукоцитами
а) в межклеточном веществе - большое количество гиалуроновой кислоты (полисахарида высокой полимерности).
2. а) Благодаря такому составу, ткань имеет
желеобразную консистенцию и
высокую упругость.
б) Отсюда - прежнее название слизистой ткани - вартонов студень.
3. На поздних стадиях развития плода в студенистом веществе появляются рыхло расположенные коллагеновые волокна.
Состав слизистой ткани:
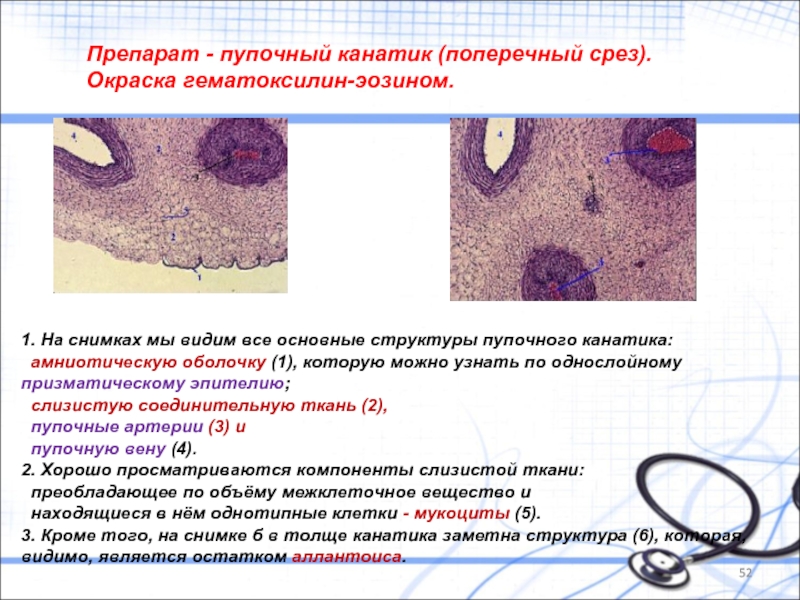
Слайд 52Препарат - пупочный канатик (поперечный срез). Окраска гематоксилин-эозином.
1. На снимках мы
амниотическую оболочку (1), которую можно узнать по однослойному призматическому эпителию;
слизистую соединительную ткань (2),
пупочные артерии (3) и
пупочную вену (4).
2. Хорошо просматриваются компоненты слизистой ткани:
преобладающее по объёму межклеточное вещество и
находящиеся в нём однотипные клетки - мукоциты (5).
3. Кроме того, на снимке б в толще канатика заметна структура (6), которая, видимо, является остатком аллантоиса.
Слайд 53В онтогенезе человека выделяют несколько критических периодов развития
в прогенезе,
эмбриогенезе и
постнатальной жизни.
Слайд 54
К ним относятся:
1) развитие половых клеток - овогенез и сперматогенез;
2) оплодотворение;
3) имплантация (7-8-е сут эмбриогенеза);
4) развитие осевых зачатков органов и формирование плаценты (3-8-я нед развития);
5) стадия усиленного роста головного мозга (15-20-я нед);
6) формирование основных функциональных систем организма и дифференцировка полового аппарата (20-24-я нед);
7) рождение;
8) период новорожденности (до 1 года);
9) половое созревание (11-16 лет).